XVI Volksgezondheid, Welzijn en Sport
GERAAMDE UITGAVEN EN ONTVANGSTEN
Figuur 1 Geraamde uitgaven verdeeld over beleidsartikelen en niet-beleidsartikelen (bedragen x € 1 mln.). Totaal € 28.484,8
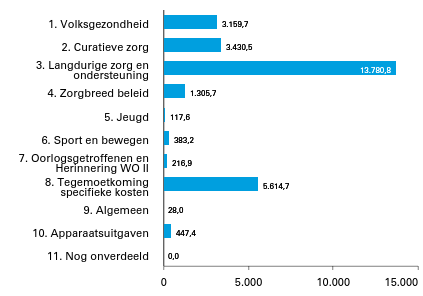
Figuur 2 Geraamde ontvangsten verdeeld over beleidsartikelen en niet-beleidsartikelen (bedragen x € 1 mln.). Totaal € 210,3
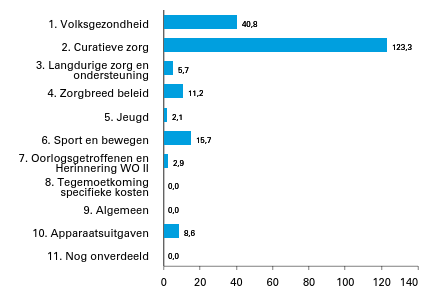
A. ARTIKELSGEWIJZE TOELICHTING BIJ HET WETSVOORSTEL
Wetsartikelen 1 tot en met 3
De begrotingsstaten die onderdeel zijn van de Rijksbegroting, worden op grond van artikel 2.3, eerste lid, van de Comptabiliteitswet 2016 elk afzonderlijk bij wet vastgesteld en derhalve ook gewijzigd. Het onderhavige wetsvoorstel strekt ertoe om voor het jaar 2022 wijzigingen aan te brengen in:
1. de departementale begrotingsstaat van het Ministerie van Volksgezondheid, Welzijn en Sport;
2. de begrotingsstaat inzake de agentschappen van dit ministerie;
De in de begrotingsstaten opgenomen begrotingsartikelen worden in onderdeel B van deze memorie van toelichting toegelicht (de zgn. begrotingstoelichting).
De Minister van Volksgezondheid, Welzijn en Sport,E.J.Kuipers
A. ARTIKELSGEWIJZE TOELICHTING BIJ HET WETSVOORSTEL
Wetsartikelen 1 tot en met 3
De begrotingsstaten die onderdeel zijn van de Rijksbegroting, worden op grond van artikel 2.3, eerste lid, van de Comptabiliteitswet 2016 elk afzonderlijk bij wet vastgesteld en derhalve ook gewijzigd. Het onderhavige wetsvoorstel strekt ertoe om voor het jaar 2022 wijzigingen aan te brengen in:
1. de departementale begrotingsstaat van het Ministerie van Volksgezondheid, Welzijn en Sport;
2. de begrotingsstaat inzake de agentschappen van dit ministerie;
De in de begrotingsstaten opgenomen begrotingsartikelen worden in onderdeel B van deze memorie van toelichting toegelicht (de zgn. begrotingstoelichting).
De Minister van Volksgezondheid, Welzijn en Sport,E.J.Kuipers
A ARTIKELGEWIJZE TOELICHTING BIJ HET WETSVOORSTEL
Wetsartikelen 1 tot en met 3
De begrotingsstaten die onderdeel zijn van de rijksbegroting, worden op grond van artikel 1, derde lid, van de Comptabiliteitswet 2016 afzonderlijk bij wet vastgesteld en ook gewijzigd. Het onderhavige wetsvoorstel strekt ertoe om voor het jaar 2022 wijzigingen aan te brengen in:
1. de departementale begrotingsstaat van het Ministerie van Volksgezondheid, Welzijn en Sport;
2. de begrotingsstaten inzake de agentschappen van dit ministerie;
De in de begrotingsstaten opgenomen begrotingsartikelen worden in onderdeel B van deze memorie van toelichting toegelicht.
De Minister van Volksgezondheid, Welzijn en Sport,E.J.Kuipers
A. ARTIKELSGEWIJZE TOELICHTING BIJ HET BEGROTINGSWETSVOORSTEL
Wetsartikel 1
De begrotingsstaten die onderdeel zijn van de Rijksbegroting, worden op grond van artikel 2.3, eerste lid, van de Comptabiliteitswet 2016 elk afzonderlijk bij de wet vastgesteld.
Het wetsvoorstel strekt ertoe om de onderhavige begrotingsstaat/begrotingsstaten voor het aangegeven jaar vast te stellen.
Alle voor dit jaar vastgestelde begrotingswetten tezamen vormen de Rijksbegroting voor dat jaar. Een toelichting bij de Rijksbegroting als geheel is opgenomen in de Miljoenennota.
Met de vaststelling van dit wetsartikel worden de uitgaven, verplichtingen en de ontvangsten vastgesteld. De in de begrotingsstaat opgenomen begrotingsartikelen worden in onderdeel B van deze memorie van toelichting toegelicht (de zogenoemde begrotingstoelichting).
Wetsartikel 2
Met de vaststelling van dit wetsartikel worden de baten en de lasten, het saldo van de baten en de lasten en de kapitaaluitgaven en -ontvangsten van de in de staat opgenomen baten-lastenagentschappen voor het onderhavige jaar vastgesteld en worden de verplichtingen, ontvangsten en uitgaven van verplichtingen-kasagentschappen voor het onderhavige jaar vastgesteld. De in die begrotingen opgenomen begrotingsartikelen worden toegelicht in onderdeel B (Begrotingstoelichting) van deze memorie van toelichting en wel in de paragraaf inzake de agentschappen.
De Minister van Volksgezondheid, Welzijn en Sport,H.M.de Jonge
B. BEGROTINGSTOELICHTING
B. BEGROTINGSTOELICHTING
B ARTIKELGEWIJZE TOELICHTING BIJ DE BEGROTINGSARTIKELEN (SLOTVERSCHILLEN)
1 Leeswijzer
De mutaties in deze suppletoire begroting bestaan uit herschikkingen binnen de begrotingsuitgaven, overboekingen van en naar andere begrotingshoofdstukken, financieringsverschuivingenen middelen die ten laste of ten gunste van het generale beeld aan de begroting van VWS worden toegevoegd of vrijvallen.
De gepresenteerde cijfers sluiten aan bij de Voorjaarsnota 2022, die de Minister van Financiën aan de Tweede Kamer aanbiedt. Voor informatie over de uitgaven met betrekking tot COVID-19 wordt u tevens verwezen naar de reeds verzonden incidentele suppletoire begrotingen van VWS. Voor de volledigheid is er een overzicht met maatregelen tot en met de zesde incidentele suppletoire begroting 2022 opgenomen.
Om de leesbaarheid van de toelichting op de beleidsartikelen te bevorderen zijn de volgende uitgangspunten toegepast:
• Naast de politiek en beleidsmatig relevante mutaties worden de mutaties toegelicht als het totale mutatiebedrag voor de uitgaven en ontvangsten op de instrumenten binnen een subartikelonderdeel hoger is dan € 2,5 miljoen.
• Voor wat betreft de verplichtingenmutaties wordt per artikel enkel het saldo weergegeven. In een enkel geval wordt bij zeer grote verplichtingenmutaties een toelichting gegeven.
Voor wat betreft de uitgaven en ontvangsten behorend tot het Uitgavenplafond Zorg worden mutaties die groter zijn dan € 10 miljoen toegelicht.
1 Leeswijzer
De mutaties in deze suppletoire begroting bestaan uit herschikkingen binnen de begrotingsuitgaven, overboekingen van en naar andere begrotingshoofdstukken, financieringsverschuivingenen middelen die ten laste of ten gunste van het generale beeld aan de begroting van VWS worden toegevoegd of vrijvallen.
De gepresenteerde cijfers sluiten aan bij de Najaarsnota 2022, die de Minister van Financiën aan de Tweede Kamer aanbiedt.
Om de leesbaarheid van de toelichting op de beleidsartikelen te bevorderen zijn de volgende uitgangspunten toegepast:
• Naast de politiek en beleidsmatig relevante mutaties worden de mutaties toegelicht als het totale mutatiebedrag voor de uitgaven en ontvangsten op de instrumenten binnen een subartikelonderdeel hoger is dan € 2,5 miljoen.
• Voor wat betreft de verplichtingenmutaties wordt per artikel enkel het saldo weergegeven. In een enkel geval wordt bij zeer grote verplichtingenmutaties een toelichting gegeven.
Voor wat betreft de uitgaven en ontvangsten behorend tot het Uitgavenplafond Zorg worden mutaties die groter zijn dan € 10 miljoen toegelicht.
1 Leeswijzer
De beleidsmatige mutaties en technische mutaties groter of gelijk aan de ondergrenzen in onderstaande staffel worden op het niveau van de financiële instrumenten (en eventueel artikelonderdeel) toegelicht.
Omvang begrotingsartikel (stand ontwerp-begroting) in € miljoen | Beleidsmatige mutaties (ondergrens in € miljoen) | Technische mutaties (ondergrens in € miljoen) |
|---|---|---|
< 50 | 1 | 2 |
=> 50 en < 200 | 2 | 4 |
=> 200 < 1000 | 5 | 10 |
=> 1000 | 10 | 20 |
In de begrotingsstaat zijn de wijzigingen op de begrotingsstaat van het jaar 2022 voor de begroting van het ministerie van VWS (XVI) opgenomen. Deze dient ter autorisatie van de mutaties in de verplichtingen, uitgaven en ontvangsten in de Slotwet.
Ten opzichte van de tweede suppletoire begroting 2022 ontstaat samengevat het volgende beeld:
A. Verplichtingen
Het totaal van de bijgestelde verplichtingen is minus € 16,5 miljard.
B. Uitgaven
Het totaal van de bijgestelde uitgaven is minus € 493,4 miljoen.
C. Ontvangsten
Het totaal van de bijgestelde ontvangsten is € 638,9 miljoen.
De mutaties uit de Slotwet 2022 leiden tot een verplichtingenbudget van € 31,7 miljard, een uitgavenbudget van € 31,4 miljard in 2022 en een ontvangstenbudget van € 1,3 miljard.
2 Beleid
2 Beleid
2 Beleidsartikelen
2.1 Overzicht belangrijkste uitgaven- en ontvangstenmutaties
Artikelnummer | Uitgaven 2022 | |
|---|---|---|
Vastgestelde begroting 2022 | ||
Belangrijkste suppletoire mutaties | ||
1) HPV vaccinatie | 1 | 54.462 |
2) Griepvaccinatie | 1 | 26.883 |
3) Kickstart Medicatieoverdracht | 2 | ‒ 29.180 |
4) Subsidieregeling onverzekerden | 2 | 12.000 |
5) Stimuleringsregeling wonen en zorg | 3 | ‒ 14.500 |
6) Rijksbijdrage Wlz | 3 | 1.000.000 |
7) Bijdrage Kosten Korting (BIKK) | 3 | 31.400 |
8) Tegemoetkomingsregeling rapport cie. de Winter | 5 | 17.700 |
9) Zorgtoeslag | 8 | 99.614 |
10) Apparaatskosten Covid-19 | 10 | 13.273 |
11) Loon- en prijsbijstelling | 11 | 120.076 |
Stand 1e suppletoire begroting 2022 | 1.331.728 |
Toelichting
1. Dit betreft de benodigde aanvulling op het budget voor de HPV inhaalcampagne van 18-26 jaar.
2. Door onder meer demografische ontwikkelingen is er een stijging van het aantal mensen dat in aanmerking kan komen voor een griepvaccin. Om aan de stijgende behoefte tegemoet te komen zijn voor de komende jaren meer middelen nodig.
3. Door vertraging in de financiering van de Kickstart Medicatieoverdracht is de start van de VIPP Farmacie vertraagd. Een kasschuif van € 29,2 miljoen is benodigd om de VIPP Farmacie op één lijn te krijgen met Kickstart.
4. Doordat zorgverleners vaker een beroep doen op de subsidieregeling medisch noodzakelijke zorg aan onverzekerden (SOV) wordt in 2022 een tegenvaller van € 12 miljoen verwacht.
5. Dit betreft een kasschuif van € 14,5 miljoen voor de stimuleringsregeling wonen en zorg.
6. Dit betreft de bijstelling van de uitgavenraming rijksbijdrage Wlz naar aanleiding van actuele ramingen van het CPB.
7. Aanpassing van de bijdrage in de kosten van kortingen (BIKK) op basis van actuele ramingen van het CPB.
8. Omdat aanzienlijk meer mensen een beroep hebben gedaan op de tegemoetkomingsregeling naar aanleiding van het rapport van cie. de Winter, zijn er aanvullende middelen beschikbaar gesteld.
9. De raming van de Zorgtoeslag is aangepast op basis van de actuele raming van het CPB.
10. Dit betreft extra personele kosten in verband met Covid ‒ 19. Gegeven de onzekerheid van het virus was hier in 2022 nog onvoldoende rekening gehouden met de personele uitgaven die aansluiten bij het beleid dat het ministerie van VWS maakt omtrent corona.
11. Dit betreft de toevoeging van de loon- en prijsbijstelling tranche 2022.
Artikelnummer | Ontvangsten 2022 | |
|---|---|---|
Vastgestelde begroting 2022 | ||
Belangrijkste suppletoire mutaties | ||
1) Structureel ophogen ontvangstenraming | 1 | 29.640 |
2) Wanbetalers | 2 | ‒ 10.000 |
3) SPUK sport | 6 | 37.000 |
Stand 1e suppletoire begroting 2022 | 56.640 |
Toelichting
1. Op basis van de gerealiseerde meerontvangsten in de afgelopen vier jaar kan de ontvangstenraming vanaf 2022 structureel worden ophoogt.
2. De ontvangsten in het kader van de aanpak van wanbetalers zijn lager dan eerder geraamd en worden bijgesteld.
3. Dit betreft de specifieke uitkering stimulering sport (SPUK Sport), in verband met de verwachte teruggave van te veel verkregen compensatie.
2.1 Overzicht belangrijkste uitgaven- en ontvangstenmutaties
Art. | Uitgaven 2022 | |
|---|---|---|
Vastgestelde begroting 2022 | 34.021.950 | |
Stand 1e suppletoire begroting 2022 | 35.469.432 | |
Belangrijkste suppletoire mutaties | ||
1) Bijstelling raming NAAT testen (mei - juli) | 1 | ‒ 305.000 |
2) Bijstelling raming NAAT testen (aug - dec) | 1 | ‒ 340.120 |
3) Ruimte opdrachten COVID | 1 | ‒ 225.000 |
4) Antigeentesten en zelftesten | 1 | ‒ 427.970 |
5) Rijksbijdrage Wlz | 3 | ‒ 1.350.000 |
6) Zorgtoeslag | 8 | 157.900 |
Stand 2e suppletoire begroting 2022 | 31.893.970 |
Toelichting
1. Er is in de maanden mei t/m juli minder getest dan waar budget voor beschikbaar was.
2. Dit betreft een technische bijstelling op de kasuitgaven aan testcapaciteit. Er wordt voor de periode aug-dec 2022 uitgegaan van uitgaven voor maximaal 6.000 testen per dag in een waakvlam en 12.000 testen per dag in een opleving. Er is geen effect voor de daadwerkelijke testcapaciteit.
3. De huidige ontwikkelingen van de pandemie leiden tot minder uitgaven voor de beheersing en bestrijding van de pandemie. Daarnaast zijn minder middelen nodig gebleken voor de aanschaf van vaccins.
4. Er zijn minder antigeentesten en zelftesten aangeschaft dan eerder geraamd. Daarnaast vallen de kosten per zelftest lager uit. Hierdoor valt een deel van het beschikbare budget in 2022 vrij. Er blijft budget beschikbaar om bij een eventuele opleving extra zelftesten in te kopen bovenop de bestaande voorraad.
5. Dit betreft de bijstelling van de uitgavenraming rijksbijdrage Wlz naar aanleiding van actuele ramingen van het CPB.
6. De raming van de zorgtoeslag is aangepast op basis van de raming van het CPB.
Art. | Ontvangsten 2022 | |
|---|---|---|
Vastgestelde begroting 2022 | 240.887 | |
Stand 1e suppletoire begroting 2022 | 317.552 | |
Belangrijkste suppletoire mutaties | ||
1) Afrekeningen COVID-uitgaven | 1 | 273.600 |
Stand 2e suppletoire begroting 2022 | 618.991 |
Toelichting
1. Bij de afrekening van verschillende opdrachten door de LCCB, GGD-meerkosten en Stichting Open Nederland zijn de gerealiseerde uitgaven achteraf lager vastgesteld dan bij de opdrachtverlening was geraamd. Dit leidt tot een terugvordering van niet gerealiseerde voorschotten.
2.1 Artikel 1 Volksgezondheid
Verplichtingen
De € 356 miljoen lagere verplichtingen betreft voornamelijk reeds eerder gemelde verplichtingen in de Veegbrief 2022 (Kamerstukken II 2021/22, 36200 XVI, nr. 192). Er is zowel sprake van opwaartse- als neerwaartse bijstellingen ten aanzien van de verplichtingenruimte (die volgt uit lager kasbeslag of het aangaan van verplichtingen voor de uitvoering 2023). Op dit artikel vindt een ophoging van de verplichtingenruimte plaats van ongeveer € 100 miljoen. Dit betreft een technische correctie waarbij de verplichtingenruimte gelijk wordt getrokken met het kasbudget. Daarnaast wordt de verplichtingenruimte 2022 opgehoogd met € 94,7 miljoen in verband met het vastleggen van een opdracht aan het RIVM voor de uitvoering van COVID-programma’s in 2022. In het kader van de goedkeuring van het jaarplan NVWA 2023 en het aangaan van de verplichting voor 2023 is € 38,5 miljoen aanvullende verplichtingenruimte verschoven van 2023 naar 2022. Ook vindt een verhoging plaats van € 22,7 miljoen voor het aangaan van verplichtingen voor de Specifieke uitkeringen Aanvullende Seksuele Gezondheid (ASG) en PrEP voor de uitvoering in 2023.
Om opdrachten voor het RIVM voor 2023 in 2022 vast te kunnen leggen is de verplichtingenraming verhoogd met € 46,7 miljoen. Dit betreft onder andere de opdrachtverlening voor het Centrum voor Bevolkingsonderzoek, het Centrum Infectieziektebestrijding en de Dienst Vaccinvoorziening & Preventieprogramma’s.
Daarnaast vinden een aantal neerwaartse bijstellingen plaats die leiden tot lagere verplichtingen op het totale artikelniveau. Deze lagere verplichtingen hangen samen met lagere kasuitgaven. Dit betreft onder andere een neerwaartse bijstelling van de verplichtingenruimte van € 473,1 miljoen doordat er minder is getest dan mogelijk was gegeven de contracten die waren afgesloten en waarvoor de maximale verplichting was opgenomen in de begroting. Ook zijn minder middelen nodig geweest voor GGD meerkosten voor testen, traceren en vaccineren. Dit betreft € 75,8 miljoen. Daarnaast betreft dit een negatieve bijstelling van € 23,3 miljoen voor middelen voor COVID-onderzoek en ICT-gerelateerde uitgaven zoals het Coronadashboard, coronadata, websites en hosting. Verder vindt een negatieve bijstelling van € 127,5 miljoen plaats in het kader van Open House sneltesten. Dit betreft afrekeningen van openstaande verplichtingen waar geen betalingen meer uit zullen volgen. Op het Landelijke Coördinatie COVID-19 Bestrijding (LCCB) budget vindt een onderuitputting plaats van € 83 miljoen. Door het mildere verloop van de pandemie in 2022 zijn er minder verplichtingen aangegaan dan geraamd.
Uitgaven
2. Ziektepreventie
Opdrachten
De onderuitputting van € 476,4 miljoen bestaat voornamelijk uit het afrekenen/afsluiten van openstaande verplichtingen waar geen betalingen meer uit zullen volgen in 2022. Het betreft hier middelen van de Open House sneltesten, onderzoek, ICT- gerelateerde uitgaven, vaccineren en wordt er minder getest dan van te voren was voorzien.
Bijdrage aan ZBO's en RWT'sDe lagere uitgaven van € 72,2 miljoen wordt met name veroorzaakt door de onderuitputting van € 83 miljoen op het budget voor Landelijke Coördinatie COVID-19 Bestrijding (LCCB). Door het mildere verloop van de pandemie in 2022 zijn er voor € 83 miljoen minder kosten gemaakt dan het totaal geraamde beschikbare budget van € 612 miljoen.
Bijdrage aan medeoverheden
De onderuitputting van € 74,3 miljoen komt met name door de lagere kosten vanuit de meerkostenregeling aan de GGD-en. Door het mildere verloop van de pandemie zijn de meerkosten vanuit de GGD'en voor testen, traceren en vaccineren lager uitgevallen.
2.2 Artikel 2 Curatieve zorg
Verplichtingen
De lagere verplichtingen van € 3 miljard worden grotendeels verklaard doordat bij het vastleggen van de verplichting van de rijksbijdrage voor 18- voor 2023 te veel verplichtingenruimte van 2023 naar 2022 is verschoven, doordat onvoldoende rekening gehouden is met verplichtingenruimte die al in 2022 aanwezig was. Deze mutatie betreft een technische bijstelling van € 2,9 miljard om deze omissie te corrigeren. Ook vindt een correctie plaats van € 14,3 miljoen ten behoeve van twee meerjarige projectsubsidies die verstrekt zijn voor de kickstart medicatie-overdracht. Dit is reeds gemeld in de Veegbrief 2022 (Kamerstukken II 2021/22, 36 200 XVI, nr. 192). Ook de toekenning Veelbelovende Zorg (VEZO) 2023 in 2022 van € 30,8 miljoen leidt tot een bijstelling. Daarnaast is sprake van lagere verplichtingen in 2022 voor onder andere de afhandeling van de bijdragen FLO/VUT 2023. De aanvragen hiervoor vinden pas in 2023 plaats, waardoor € 20,7 miljoen vrijvalt in 2022.
Daarnaast vindt een technische correctie plaats van het verlagen van de verplichtingenruimte van € 28,3 miljoen voor de aanschaf van mondkapjes bij O2. Gegeven het hogere beroep komt deze verplichtingenruimte vrij te vallen in 2022. Daarnaast vindt ook een verlaging van de verplichtingenruimte plaats van € 39,4 miljoen doordat de toekenningsbrief 2023 inzake de onverzekerbare vreemdelingen pas in 2023 is verzonden. In voorgaande jaren werd deze toekenningsbrief verzonden in december van het jaar voorafgaand aan het toekenningsjaar. Verder vindt een neerwaartse bijstelling van € 22,8 miljoen plaats door het aflopen van de VIPP(5)-regeling. Tenslotte vindt een neerwaartse bijstelling plaats op het instrument bekostiging (€ 39,4 miljoen) en op het instrument bijdrage aan agentschappen (€ 38,3 miljoen). Dit betreft een technische correctie waarbij de verplichtingenruimte gelijk wordt getrokken met het kasbudget.
Uitgaven
1. Kwaliteit, toegankelijkheid en betaalbaarheid van de zorg
Opdrachten
De onderuitputting van € 32,5 miljoen op dit instrument is vooral toe te schrijven aan de reservering van € 22 miljoen voor de aanschaf van mondkapjes bij O2 (in 2020).
2.3 Artikel 3 Langdurige zorg en ondersteuning
Verplichtingen
De lagere verplichtingen van € 13,6 miljard kunnen als volgt worden verklaard. Voor de rijksbijdrage Wlz en de rijksbijdrage BIKK is bij de 2e suppletoire wet 2021 het verplichtingenbudget verhoogd om de totale verplichting reeds voor 2022 aan te gaan. De verplichtingenruimte voor de uitvoering 2022 was ook beschikbaar in 2022. Per abuis is de verlaging van het verplichtingenbudget in 2022, voor de uitvoering in 2022, niet bij de 1e suppletoire wet 2022 meegenomen. Dit wordt nu bij Slotwet gecorrigeerd.
In de Veegbrief 2022 (Kamerstukken II 2021/22, 36200 XVI, nr. 192) is reeds gemeld, dat ook de verplichtingenruimte is verhoogd met € 114,8 miljoen om verplichtingen aan te kunnen gaan betreffende het CIZ in 2023. Daarnaast is de verplichtingenruimte ook verhoogd met € 28 miljoen door een technische correctie waarbij de verplichtingenruimte gelijk wordt getrokken met het kasbudget 2022 op het instrument subsidies.
Uitgaven
1. Participatie en zelfredzaamheid van mensen met beperkingen
Storting/onttrekking begrotingsreserve
Hier treedt onderuitputting op van € 28 miljoen voornamelijk door een overboeking van realisaties van instrument Begrotingsreserve naar subsidies van € 16 miljoen (Kamerstukken II 2021/22, 36200 XVI, nr. 192) en € 32 miljoen.
2.4 Artikel 4 Zorgbreed beleid
Verplichtingen
De onderuitputting van € 1,2 miljoen wordt verklaard door verscheidene mutaties die samenhangen met de uitgaven. Voor het tijdig aangaan van verplichtingen door het Zorginstituut Nederland is de verplichtingenruimte 2023 naar 2022 geschoven. Dit omdat de toekenningsbrief inzake het budget 2023 dit jaar nog wordt verzonden en daarmee de verplichting in 2022 wordt vastgelegd. Het gaat hier om een verhoging van € 38,2 miljoen.
Ook is € 63 miljoen ontvangen voor innovatieve stages, deze is via het stagefonds gerealiseerd en leidt tot een correctie op de verplichtingenruimte. Daarnaast is de verplichtingenruimte verlaagd met € 28,7 miljoen vanwege een correctie op het instrument bekostiging Caribisch Nederland. Dit betreft een technische correctie waarbij de verplichtingenruimte gelijk wordt getrokken met het kasbudget. Voor de beheerskosten CAK burgerregelingen is de verplichtingenruimte met € 33,7 miljoen verhoogd. Dit betreft een herschikking binnen artikel 4.
Uitgaven
2. Opleidingen, beroepenstructuur en arbeidsmarkt
SubsidiesEr is onderuitputting ontstaan van € 20,5 miljoen op dit instrument. Dit heeft met name betrekking op een lagere realisatie van de zorgbonus, de nationale zorgreservisten en een lager dan geraamde uitgaven aan de nationale zorgklas.
5. Zorg, welzijn en jeugdzorg op Caribisch Nederland
BekostigingOp het instrument bekostiging is onderuitputting van circa € 27 miljoen ontstaan. De budgettaire middelen waren bedoeld voor de bestrijding van het Covid-19 virus in het Caribische deel van het Koninkrijk, onder meer voor de inzet van medisch personeel, extra materiele kosten van ziekenhuizen, logistieke kosten en ondersteuning van de publieke gezondheid. Door het mildere verloop van het virus in 2022 was er sprake van een lager aantal Covid-19 patiënten dan waar rekening mee was gehouden in de raming en dit leidt tot minder uitgaven dan initieel geraamd.
2.5 Artikel 6 Sport en bewegen
Verplichtingen
Op dit artikel is de verplichtingenruimte verhoogd met in totaal € 15,7 miljoen. Dit betreft voornamelijk het eerder aangaan van verplichtingen dan eerder geraamd, bijvoorbeeld voor een meerjarige projectsubsidie (€ 2 miljoen), een instellingsubsidie (€ 27 miljoen) en enkele meerjarige opdrachten (€ 9 miljoen). De verplichting is in 2022 vastgelegd bij het aangaan van subsidies c.q. opdrachten. De kaseffecten vallen in de jaren 2023 en 2024. Dit is gemeld in de Veegbrief (Kamerstukken II 2021/22, 36200 XVI, nr. 192). Daarnaast hangen lagere technische verplichtingen samen met lagere uitgaven, waarvan € 36 miljoen het budget voor de STIK-regeling betreft (de regeling voor topsportwedstrijden en topsportevenementen die er was in verband met corona). Het beoogde tijdspad voor het afhandelen van de STIK-regeling in 2022 is niet gelukt. Hiermee wordt deze verplaatst naar 2023, waardoor de verplichtingenruimte vrijvalt. Daarnaast vindt een opwaartse technische correctie ter hoogte van € 45 miljoen plaats om de verplichting van de instellingsubsidie 2023 aan NOC*NSF in 2022 reeds vast te kunnen leggen.
Uitgaven
4. Sport verenigt Nederland
Subsidies
De lagere uitgaven van € 36 miljoen komen voort uit lagere uitgaven aan budget voor de STIK-regeling (in verband met COVID-19), doordat de afhandeling pas in 2023 plaats zal gaan vinden, zoals vermeld bij de verplichtingenruimte.
2.6 Artikel 8 Tegemoetkoming specifieke kosten
Verplichtingen
De € 477,4 miljoen hogere verplichtingen zijn te verklaren door de hogere uitgaven aan de zorgtoeslag.
Uitgaven
Inkomensoverdrachten
In de Veegbrief 2022 (Kamerstukken II 2021/22, 36200 XVI, nr. 192) is op basis van inschattingen van Dienst Toeslagen zowel de uitgavenraming als de ontvangstenraming voor de zorgtoeslag met € 460 miljoen verhoogd. Ten opzichte van die ramingsbijstelling blijkt de uitgavenrealisatie € 26,1 miljoen hoger te zijn in de Slotwet.
3 Beleidsartikelen
3 Beleidsartikelen
3 Niet-beleidsartikelen
3.1 Artikel 1 Volksgezondheid
Ontwerpbegroting 2022 (1) | Mutaties via NvW, moties, amendementen en ISB (2) | Vastgestelde begroting t (3) = (1) + (2) | Mutaties 1e suppletoire begroting (4) | Stand 1e suppletoire begroting (5) = (3) + (4) | Mutatie 2023 | Mutatie 2024 | Mutatie 2025 | Mutatie 2026 | |
|---|---|---|---|---|---|---|---|---|---|
Verplichtingen | 915.727 | 4.268.711 | 5.184.438 | 9.354 | 5.193.792 | 83.749 | 12.101 | 11.450 | 9.866 |
Uitgaven | 3.159.740 | 4.692.956 | 7.852.696 | 121.558 | 7.974.254 | 104.545 | 65.842 | 59.046 | 55.418 |
1. Gezondheidsbeleid | 487.694 | 30.600 | 518.294 | 30.547 | 548.841 | 30.740 | 29.453 | 23.527 | 9.986 |
Subsidies | 24.078 | 2.700 | 26.778 | ‒ 3.522 | 23.256 | 0 | 0 | 0 | 0 |
(Lokaal) gezondheidsbeleid | 23.812 | 2.700 | 26.512 | ‒ 3.522 | 22.990 | 0 | 0 | 0 | 0 |
Overige | 266 | 0 | 266 | 0 | 266 | 0 | 0 | 0 | 0 |
Opdrachten | 3.741 | 6.000 | 9.741 | 2.332 | 12.073 | 0 | 0 | 0 | 0 |
(Lokaal) gezondheidsbeleid | 3.741 | 6.000 | 9.741 | 2.332 | 12.073 | 0 | 0 | 0 | 0 |
Bijdragen aan agentschappen | 126.749 | 9.000 | 135.749 | 4.135 | 139.884 | 760 | 306 | 320 | 306 |
Nederlandse Voedsel- en Warenautoriteit | 104.953 | 9.000 | 113.953 | 860 | 114.813 | 327 | 0 | 0 | 0 |
RIVM: wettelijke taken en beleidsondersteuning zorgbreed | 21.039 | 0 | 21.039 | 3.557 | 24.596 | 433 | 306 | 320 | 306 |
Overige | 757 | 0 | 757 | ‒ 282 | 475 | 0 | 0 | 0 | 0 |
Bijdragen aan ZBO's/RWT's | 321.959 | 4.400 | 326.359 | 27.754 | 354.113 | 29.980 | 29.147 | 23.207 | 9.680 |
ZonMw: programmering | 321.959 | 4.400 | 326.359 | 27.754 | 354.113 | 29.980 | 29.147 | 23.207 | 9.680 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Bijdragen aan medeoverheden | 11.167 | 8.500 | 19.667 | ‒ 152 | 19.515 | 0 | 0 | 0 | 0 |
Aanpak Gezondheidsachterstanden | 11.031 | 8.500 | 19.531 | ‒ 152 | 19.379 | 0 | 0 | 0 | 0 |
Overige | 136 | 0 | 136 | 0 | 136 | 0 | 0 | 0 | 0 |
2. Ziektepreventie | 2.512.444 | 4.633.606 | 7.146.050 | 92.536 | 7.238.586 | 73.740 | 36.315 | 36.048 | 45.878 |
Subsidies | 394.006 | 33.350 | 427.356 | 50.491 | 477.847 | 62.760 | 39.422 | 40.338 | 38.804 |
Ziektepreventie | 175.354 | 33.350 | 208.704 | 4.396 | 213.100 | 5.416 | 0 | 0 | 0 |
Bevolkingsonderzoeken | 163.330 | 0 | 163.330 | 0 | 163.330 | 25.085 | 21.180 | 21.178 | 22.478 |
Vaccinaties | 55.322 | 0 | 55.322 | 46.095 | 101.417 | 32.259 | 18.242 | 19.160 | 16.326 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Opdrachten | 1.542.918 | 2.586.792 | 4.129.710 | 3.038 | 4.132.748 | ‒ 7.172 | ‒ 6.845 | ‒ 6.845 | ‒ 6.845 |
Ziektepreventie | 1.542.918 | 2.570.592 | 4.113.510 | 440 | 4.113.950 | ‒ 9.827 | ‒ 9.500 | ‒ 9.500 | ‒ 9.500 |
Pandemische paraatheid | 0 | 16.200 | 16.200 | 2.598 | 18.798 | 2.655 | 2.655 | 2.655 | 2.655 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Bijdrage aan agentschappen | 359.830 | 190.327 | 550.157 | 41.807 | 591.964 | 18.152 | 3.738 | 2.555 | 13.919 |
RIVM: Opdrachtverlening aan kenniscentra | 179.044 | 169.927 | 348.971 | 11.551 | 360.522 | 7.758 | 5.572 | 5.642 | 4.475 |
RIVM: Bevolkingsonderzoeken | 45.411 | 0 | 45.411 | 0 | 45.411 | 0 | 0 | 0 | 0 |
RIVM: Vaccinaties | 135.362 | 0 | 135.362 | 30.256 | 165.618 | 10.394 | ‒ 1.834 | ‒ 3.087 | 9.444 |
Pandemische paraatheid | 0 | 20.400 | 20.400 | 0 | 20400 | 0 | 0 | 0 | 0 |
Overige | 13 | 0 | 13 | 0 | 13 | 0 | 0 | 0 | 0 |
Bijdragen aan ZBO's/RWT's | 0 | 510.656 | 510.656 | 0 | 510.656 | 0 | 0 | 0 | 0 |
Landelijke Coördinatie COVID-19 Bestrijding | 0 | 510.656 | 510.656 | 0 | 510.656 | 0 | 0 | 0 | 0 |
Bijdrage aan medeoverheden | 215.690 | 1.187.481 | 1.403.171 | ‒ 2.800 | 1.400.371 | 0 | 0 | 0 | 0 |
Pandemische paraatheid | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Overige | 215.690 | 1.187.481 | 1.403.171 | ‒ 2.800 | 1.400.371 | 0 | 0 | 0 | 0 |
Bijdragen aan andere begrotingshoofdstukken | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Garanties | 0 | 125.000 | 125.000 | 0 | 125.000 | 0 | 0 | 0 | 0 |
Overige | 0 | 125.000 | 125.000 | 0 | 125.000 | 0 | 0 | 0 | 0 |
3. Gezondheidsbevordering | 127.343 | 28.750 | 156.093 | ‒ 1.413 | 154.680 | 65 | 74 | ‒ 529 | ‒ 446 |
Subsidies | 105.755 | 21.100 | 126.855 | ‒ 42.614 | 84.241 | ‒ 41.536 | ‒ 41.369 | ‒ 41.972 | ‒ 41.889 |
Preventie van schadelijk middelengebruik | 17.808 | 10.600 | 28.408 | 109 | 28.517 | ‒ 375 | ‒ 366 | ‒ 360 | ‒ 306 |
Gezonde leefstijl en gezond gewicht | 19.269 | 10.500 | 29.769 | ‒ 1.392 | 28.377 | ‒ 165 | ‒ 54 | ‒ 29 | 0 |
Letselpreventie | 4.532 | 0 | 4.532 | 1.046 | 5.578 | 634 | 634 | 0 | 0 |
Bevordering van seksuele gezondheid | 62.953 | 0 | 62.953 | ‒ 42.386 | 20.567 | ‒ 41.630 | ‒ 41.583 | ‒ 41.583 | ‒ 41.583 |
Overige | 1.193 | 0 | 1.193 | 9 | 1.202 | 0 | 0 | 0 | 0 |
Opdrachten | 4.347 | 4.900 | 9.247 | 1.091 | 10.338 | 658 | 500 | 500 | 500 |
Gezondheidsbevordering | 4.347 | 4.900 | 9.247 | 1.091 | 10.338 | 658 | 500 | 500 | 500 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Bijdragen aan agentschappen | 1.330 | 2.750 | 4.080 | ‒ 801 | 3.279 | 0 | 0 | 0 | 0 |
Overige | 1.330 | 2.750 | 4.080 | ‒ 801 | 3.279 | 0 | 0 | 0 | 0 |
Bijdragen aan ZBO's/RWT's | 147 | 0 | 147 | 0 | 147 | 0 | 0 | 0 | 0 |
Overige | 147 | 0 | 147 | 0 | 147 | 0 | 0 | 0 | 0 |
Bijdragen aan medeoverheden | 15.764 | 0 | 15.764 | 40.911 | 56.675 | 40.943 | 40.943 | 40.943 | 40.943 |
Gezondheidsbevordering (incl. Heroïnebehandeling) | 15.764 | 0 | 15.764 | 40.911 | 56.675 | 40.943 | 40.943 | 40.943 | 40.943 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
4. Ethiek | 32.259 | 0 | 32.259 | ‒ 112 | 32.147 | 0 | 0 | 0 | 0 |
Subsidies | 28.563 | 0 | 28.563 | ‒ 112 | 28.451 | 0 | 0 | 0 | 0 |
Abortusklinieken | 18.133 | 0 | 18.133 | ‒ 112 | 18.021 | 0 | 0 | 0 | 0 |
Medische Ethiek | 10.430 | 0 | 10.430 | 0 | 10.430 | 0 | 0 | 0 | 0 |
Opdrachten | 456 | 0 | 456 | 0 | 456 | 0 | 0 | 0 | 0 |
Medische Ethiek | 456 | 0 | 456 | 0 | 456 | 0 | 0 | 0 | 0 |
Bijdragen aan agentschappen | 3.240 | 0 | 3.240 | 0 | 3.240 | 0 | 0 | 0 | 0 |
CIBG: Uitvoeringstaken medische ethiek | 3.240 | 0 | 3.240 | 0 | 3.240 | 0 | 0 | 0 | 0 |
Ontvangsten | 40.803 | 30.625 | 71.428 | 29.640 | 101.068 | 10.000 | 10.000 | 10.000 | 10.000 |
Overige | 40.803 | 30.625 | 71.428 | 29.640 | 101.068 | 10.000 | 10.000 | 10.000 | 10.000 |
Toelichting
1. Gezondheidsbeleid
Subsidies
(Lokaal) gezondheidsbeleidIn het kader van het actieprogramma Kansrijke Start is voor een extra jaar € 4,6 miljoen aan het Gemeentefonds toegevoegd voor gemeenten die een lokale coalitie willen vormen rondom de zorg en ondersteuning van kinderen in de eerste 1000 dagen.
In 2021 zijn structureel vanaf 2022 middelen aan het Gemeentefonds toegevoegd voor de uitvoering van het wetsvoorstel ‘Prenataal huisbezoek door de jeugdgezondheidszorg (PHB JGZ)’. Door vertraging van de inwerkingtreding van het wetsvoorstel (per 1 juli 2022 in plaats van per 1 januari 2022) zijn de niet benodigde middelen (€ 1,3 miljoen) vanwege deze vertraging voor het 1e halfjaar van 2022 teruggeboekt. De overige mutaties bedragen per saldo € 0,1 miljoen.
Bijdragen aan agentschappen
RIVM: wettelijke taken en beleidsondersteuning zorgbreedHet budget is verhoogd met € 3,6 miljoen voor additionele opdrachten die aan het RIVM zijn verstrekt. Het betreft additionele opdrachten op het terrein van het programma Risicoschatting en beoordeling voor beleid (€ 1,0 miljoen) en het programma Volksgezondheid en Zorg (€ 2,6 miljoen).
Bijdragen aan ZBO's/RWT's
ZonMw: programmeringVanuit artikel 2 Curatieve Zorg worden middelen overgeheveld voor de uitvoering van het Onderzoeksprogramma Dementie (€ 2,5 miljoen), het Actieprogramma Grip op Onbegrip (€ 11,3 miljoen) de opdracht Gender en gezondheid (€ 1,8 miljoen) en het programma COVID-19 aanhoudende klachten en nazorg (3,3 miljoen) door ZonMw.
Daarnaast zijn vanuit artikel 3 Langdurige Zorg en ondersteuning middelen overgeheveld voor de uitvoering door ZonMw van het Onderzoeksprogramma Dementie (€ 4,0 miljoen), het programma Thuiswonende mensen met dementie (€ 1,9 miljoen) en het programma Kennisnetwerken voor specifieke doelgroepen (€ 1,3 miljoen).
De overige mutaties bedragen per saldo € 1,7 miljoen.
2. Ziektepreventie
Subsidies
Ziektepreventie
Meer mensen hebben, na een besmetting met het coronavirus, te kampen met long covid klachten. Er melden zich hierdoor meer patiënten bij C-support dan verwacht. In 2022 wordt daarom een aanvullend budget van € 4,2 miljoen beschikbaar gesteld.
De overige mutaties bedragen per saldo € 0,2 miljoen.
Vaccinaties
Door demografische ontwikkelingen (ouderen die in aanmerking komen voor de griepprik), stijgende opkomstpercentages en het uitbreiden van de doelgroep naar aanleiding van het advies van de Gezondheidsraad, zijn voor de komende jaren meer middelen (voor 2022 € 16,4 miljoen) nodig om aan de groeiende vraag voor griepvaccinaties te kunnen voldoen. Het betreft zowel kosten voor de vaccins als het zetten van het griepvaccin. Op dit instrument betreft het de kosten voor het zetten van het griepvaccin.
Voor de inhaalcampagne HPV-vaccinatie voor jongvolwassenen van 18 tot en met 26 jaar is aanvullend budget van € 31,7 miljoen benodigd. De verwachting is dat 60% van de mannen die niet eerder de mogelijkheid hebben gehad, en 50% van de vrouwen die zich niet (volledig) hebben laten vaccineren bereid zijn dit alsnog te doen. Eerder was uitgegaan van een opkomst van maximaal 20% bij zowel mannen en vrouwen voor deze groep jongvolwassenen Het betreft zowel additionele kosten voor het vaccin als het zetten van het hpv-vaccin. Op dit instrument gaat het om de kosten voor het zetten van het vaccin.
De overige mutaties bedragen per saldo minus € 2,0 miljoen.
Opdrachten
Pandemische paraatheid
Vanuit het instrument opdrachten Ziektepreventie is € 2,6 miljoen overgeheveld voor de uitvoering van opdrachten in het kader van Pandemische paraatheid.
Bijdragen aan agentschappen
RIVM: Opdrachtverlening aan kenniscentra
Voor de uitvoering van additionele opdrachten door het RIVM is binnen artikel 1 Volksgezondheid € 3,5 overgeheveld vanuit het instrument opdrachten Ziektepreventie voor Antimicrobiële resistentie. Daarnaast is € 3,0 miljoen overgeheveld van het instrument RIVM: Vaccinaties voor de implementatie van de invoering van HPV-vaccinatie voor jongens, een verlaging van het HPV-vaccinatiemoment voor zowel jongens als meisjes en een inhaalcampagne tot 18 jaar én voor de inkoop, opslag en distributie van PrEP medicatie.
Vanuit artikel 4 Zorgbreed beleid is € 2,4 miljoen overgeheveld voor de invoering van bevolkingsonderzoek naar kanker in Caribisch Nederland.
Verder is het budget met € 1,2 miljoen verhoogd voor de implementatie van de uitbreiding van de doelgroep van de griepvaccinatie met enkele risicogroepen.
De overige mutaties bedragen per saldo € 1,4 miljoen.
RIVM: Vaccinaties
Door demografische ontwikkelingen (ouderen die in aanmerking komen voor de griepprik), stijgende opkomstpercentages en het uitbreiden van de doelgroep aan de hand van het advies van de Gezondheidsraad, zijn voor de komende jaren meer middelen (voor 2022 gaat het om € 10,5 miljoen voor het aanschaffen van extra vaccins) nodig om aan de groeiende vraag griepvaccinaties te kunnen voldoen.
Voor de inhaalcampagne HPV-vaccinatie voor jongvolwassenen van 18 tot en met 26 jaar is aanvullend budget van € 22,8 miljoen (additionele kosten voor de aanschaf van vaccins) benodigd. De verwachting is dat 50% van de mannen die niet eerder de mogelijkheid hebben gehad, en 60% van de vrouwen die zich niet (volledig) hebben laten vaccineren bereid zijn dit alsnog zouden willen laten doen. Eerder was uitgegaan van een opkomst van maximaal 20% bij zowel mannen en vrouwen voor deze doelgroep.
Binnen Artikel 1 Volksgezondheid is € 3,0 miljoen overgeheveld naar het instrument RIVM: Opdrachtverlening aan kenniscentra voor de implementatie van de invoering van HPV-vaccinatie voor jongens, een verlaging van het HPV-vaccinatiemoment voor zowel jongens als meisjes en een inhaalcampagne tot 18 jaar én voor de inkoop, opslag en distributie van PrEP medicatie.
Bijdrage aan medeoverheden
Overige
Er is € 2,5 miljoen overgeboekt naar het ministerie van Defensie voor hun inzet bij de teststraten. Daarnaast is € 0,3 beschikbaar gesteld aan gemeenten voor kosten in het kader van de handhaving van de quarantaineplicht.
3. Gezondheidsbevordering
Subsidies
Bevordering van seksuele gezondheidDe subsidieregelingen PrEP en Aanvullende Seksuele Gezondheid zijn Specifieke uitkeringen en dienen te worden verantwoord onder het instrument Bijdrage Medeoverheden. Voor de uitvoering van de subsidieregelingen is daartoe € 41,6 miljoen overgeheveld.De overige mutaties bedragen per saldo minus € 0,8 miljoen.
Bijdrage Medeoverheden
OverigDe subsidieregelingen PrEP en Aanvullende Seksuele Gezondheid zijn Specifieke uitkeringen en dienen te worden verantwoord onder het instrument Bijdrage Medeoverheden. Voor de uitvoering van de subsidieregelingen is daartoe € 41,6 miljoen overgeheveld vanuit het instrument Subsidies Bevordering van seksuele gezondheid.De overige mutaties bedragen per saldo minus € 0,7 miljoen.
Ontvangsten
Op basis van de gerealiseerde meerontvangsten op artikel 1 Volksgezondheid in de afgelopen vier jaar kan de ontvangstenraming vanaf 2022 structureel worden ophoogd. De meerontvangsten worden onder andere veroorzaakt door niet geraamde ontvangsten in verband met de afrekening van betaalde voorschotten uit voorgaande jaren voor de uitvoering van de bevolkingsonderzoeken naar Borstkanker, Baarmoederhalskanker en Darmkanker, voor de uitvoering van de Niet invasieve preventieve test (NIPT) en de uitvoering van het Rijksvaccinatieprogramma en het Nationaal Programma Grieppreventie.
3.1 Artikel 1 Volksgezondheid
Vastgestelde begroting (1)1 | Stand 1e suppletoire begroting (2)1 | Mutaties 2e suppletoire begroting (3) | Stand 2e suppletoire begroting (4) = (2) + (3) | ||
|---|---|---|---|---|---|
Mutaties Miljoenennota | Overige mutaties 2e suppletoire begroting | ||||
Verplichtingen | 5.184.438 | 4.837.371 | 64.175 | ‒ 1.249.685 | 3.651.861 |
Uitgaven | 7.852.696 | 7.617.833 | ‒ 638.385 | ‒ 1.011.722 | 5.967.726 |
1. Gezondheidsbeleid | 518.294 | 548.841 | 22.581 | ‒ 5.692 | 565.730 |
Subsidies | 26.778 | 23.256 | 1.443 | ‒ 1.808 | 22.891 |
(Lokaal) gezondheidsbeleid | 26.512 | 22.990 | 1.436 | ‒ 1.808 | 22.618 |
Overige | 266 | 266 | 7 | 0 | 273 |
Opdrachten | 9.741 | 12.073 | ‒ 54 | ‒ 5.905 | 6.114 |
(Lokaal) gezondheidsbeleid | 9.741 | 12.073 | ‒ 54 | ‒ 5.905 | 6.114 |
Bijdragen aan agentschappen | 135.749 | 139.884 | 6.588 | 2.463 | 148.935 |
Nederlandse Voedsel- en Warenautoriteit | 113.953 | 114.813 | 4.275 | ‒ 7.250 | 111.838 |
RIVM: wettelijke taken en beleidsondersteuning zorgbreed | 21.039 | 24.596 | 2.286 | 9.713 | 36.595 |
Overige | 757 | 475 | 27 | 0 | 502 |
Bijdragen aan ZBO's/RWT's | 326.359 | 354.113 | 15.143 | 8.192 | 377.448 |
ZonMw: programmering | 326.359 | 354.113 | 15.143 | 8.192 | 377.448 |
Overige | 0 | 0 | 0 | 0 | 0 |
Bijdragen aan medeoverheden | 19.667 | 19.515 | ‒ 539 | ‒ 8.634 | 10.342 |
Aanpak Gezondheidsachterstanden | 19.531 | 19.379 | ‒ 543 | ‒ 8.634 | 10.202 |
Overige | 136 | 136 | 4 | 0 | 140 |
2. Ziektepreventie | 7.146.050 | 6.882.165 | ‒ 663.855 | ‒ 1.001.360 | 5.216.950 |
Subsidies | 427.356 | 477.847 | ‒ 19.208 | 55.301 | 513.940 |
Ziektepreventie | 208.704 | 213.100 | ‒ 26 | 27.417 | 240.491 |
Bevolkingsonderzoeken | 163.330 | 163.330 | 7.253 | 16.183 | 186.766 |
Vaccinaties | 55.322 | 101.417 | ‒ 26.435 | 11.701 | 86.683 |
Overige | 0 | 0 | 0 | 0 | 0 |
Opdrachten | 4.129.710 | 3.619.488 | ‒ 654.366 | ‒ 809.694 | 2.155.428 |
Ziektepreventie | 4.113.510 | 3.600.690 | ‒ 654.366 | ‒ 795.294 | 2.151.030 |
Pandemische Paraatheid | 16.200 | 18.798 | 0 | ‒ 14.400 | 4.398 |
Overige | 0 | 0 | 0 | 0 | 0 |
Bijdrage aan agentschappen | 550.157 | 591.964 | 9.719 | ‒ 73.708 | 527.975 |
RIVM: Opdrachtverlening aan kenniscentra | 348.971 | 360.522 | 3.309 | ‒ 3.275 | 360.556 |
RIVM: Bevolkingsonderzoeken | 45.411 | 45.411 | 1.610 | ‒ 4.130 | 42.891 |
RIVM: Vaccinaties | 135.362 | 165.618 | 4.800 | ‒ 52.443 | 117.975 |
Pandemische Paraatheid | 20.400 | 20.400 | 0 | ‒ 13.860 | 6.540 |
Overige | 13 | 13 | 0 | 0 | 13 |
Bijdrage aan ZBO's/RWT's | 510.656 | 680.656 | 0 | ‒ 68.564 | 612.092 |
Landelijke Coördinatie COVID-19 Bestrijding | 510.656 | 680.656 | 0 | ‒ 68.564 | 612.092 |
Bijdrage aan medeoverheden | 1.403.171 | 1.400.371 | 0 | ‒ 52.668 | 1.347.703 |
Pandemische Paraatheid | 0 | 0 | 0 | 0 | 0 |
Overige | 1.403.171 | 1.400.371 | 0 | ‒ 52.668 | 1.347.703 |
Bijdragen aan andere begrotingshoofdstukken | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 |
Garanties | 125.000 | 111.839 | 0 | ‒ 52.027 | 59.812 |
Overige | 125.000 | 111.839 | 0 | ‒ 52.027 | 59.812 |
(Schade)vergoedingen | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 |
3. Gezondheidsbevordering | 156.093 | 154.680 | 2.211 | ‒ 999 | 155.892 |
Subsidies | 126.855 | 84.241 | 3.470 | ‒ 2.443 | 85.268 |
Preventie van schadelijk middelengebruik | 28.408 | 28.517 | 86 | ‒ 2.150 | 26.453 |
Gezonde leefstijl en gezond gewicht | 29.769 | 28.377 | 1.377 | ‒ 368 | 29.386 |
Letselpreventie | 4.532 | 5.578 | 347 | 75 | 6.000 |
Bevordering van seksuele gezondheid | 62.953 | 20.567 | 1.629 | 0 | 22.196 |
Overige | 1.193 | 1.202 | 31 | 0 | 1.233 |
Opdrachten | 9.247 | 10.338 | ‒ 1.155 | 1.444 | 10.627 |
Gezondheidsbevordering | 9.247 | 10.338 | ‒ 1.155 | 1.444 | 10.627 |
Overige | 0 | 0 | 0 | 0 | 0 |
Bijdragen aan agentschappen | 4.080 | 3.279 | ‒ 516 | 0 | 2.763 |
Overige | 4.080 | 3.279 | ‒ 516 | 0 | 2.763 |
Bijdragen aan ZBO's/RWT's | 147 | 147 | 4 | 0 | 151 |
Overige | 147 | 147 | 4 | 0 | 151 |
Bijdragen aan medeoverheden | 15.764 | 56.675 | 408 | 0 | 57.083 |
Heroïnebehandeling op medisch voorschrift | 14.787 | 14.755 | 383 | 0 | 15.138 |
Seksuele gezondheid | 977 | 41.920 | 25 | 0 | 41.945 |
Overige | 0 | 0 | 0 | 0 | 0 |
4. Ethiek | 32.259 | 32.147 | 678 | ‒ 3.671 | 29.154 |
Subsidies | 28.563 | 28.451 | 556 | ‒ 2.248 | 26.759 |
Abortusklinieken | 18.133 | 18.021 | 436 | ‒ 658 | 17.799 |
Medische Ethiek | 10.430 | 10.430 | 120 | ‒ 1.590 | 8.960 |
Opdrachten | 456 | 456 | 7 | ‒ 321 | 142 |
Medische Ethiek | 456 | 456 | 7 | ‒ 321 | 142 |
Bijdragen aan agentschappen | 3.240 | 3.240 | 115 | ‒ 1.102 | 2.253 |
CIBG: Uitvoeringstaken medische ethiek | 3.240 | 3.240 | 115 | ‒ 1.102 | 2.253 |
Ontvangsten | 71.428 | 101.068 | 0 | 299.217 | 400.285 |
Overige | 71.428 | 101.068 | 0 | 299.217 | 400.285 |
Toelichting
1. Gezondheidsbeleid
Opdrachten
(Lokaal) gezondheidsbeleid
Er is in totaal een onderuitputting op dit budget van € 5,9 miljoen bij de tweede suppletoire begroting. Het betreft een aantal mutaties waarvan de grootste worden toegelicht. Door het niet doorgaan van de herdenking COVID-19 (€ 1,2 miljoen) en opdrachten op het terrein van de Jeugdgezondheidszorg (€ 0,4 miljoen) vallen de hiervoor geraamde middelen vrij. Verder is € 1,3 miljoen overgeboekt naar het Gemeentefonds zodat gemeenten deze middelen kunnen inzetten voor erkende interventies rondom een Kansrijke Start, en is € 0,5 miljoen overgeboekt naar het ministerie van OCW voor de aanpak van mentale gezondheid via de subsidieregeling Samen Cultuur Maken bij het Fonds Cultuurparticipatie. Daarnaast zijn de kosten voor Opleiding tot forensische arts € 1,2 miljoen lager dan geraamd. De overige mutaties bedragen per saldo minus € 1,4 miljoen.
Bijdrage agentschappen
Nederlandse Voedsel- en Warenautoriteit Het totale budget voor de NVWA is per saldo verlaagd met in totaal € 3 miljoen. Het budget is gedurende het jaar met € 3,7 miljoen geïndexeerd voor loonontwikkeling. Daarnaast zijn er WaU-middelen toegekend van ad € 1,8 miljoen. Er is een kasschuif toegepast voor een deel van de WaU- middelen van € 1,2 miljoen zodat deze middelen op een later moment kunnen worden ingezet.
Vanuit het regeerakkoord zijn middelen beschikbaar gesteld voor personele versterking van de NVWA. Werving is pas later op gang gekomen, waardoor de uitgaven lager uitvallen (€ 4,5 miljoen). Daarnaast is er ook een vrijval omdat de benodigde LPO lager is (€ 2 miljoen) en een deel van de WaU-middelen (€ 0,4 miljoen) vrijvallen. Het budget is door deze vrijval verlaagd met € 7,3 miljoen.
RIVM: wettelijke taken en beleidsondersteuning zorgbreedHet budget is verhoogd met € 1,4 miljoen voor de uitvoering van het Programma Open op Orde/Informatiehuishouding door het RIVM en met € 1,1 miljoen voor activiteiten die aansluiten bij Europees onderzoek (regeling Stimuleren Europees Onderzoek (SEO)). Daarnaast is € 8,1 miljoen toegevoegd voor de uitvoering van de COVID-19 Vaccinatiecampagne 2022. De overige mutaties bedragen per saldo € 1,1 miljoen.
Bijdragen aan ZBO's/RWT's
ZonMw: programmering Het budget is verhoogd voor de uitvoering van de programma’s Passende Zorg (€ 3,8 miljoen), Wachttijdversnellers (€ 1,4 miljoen), Onderzoek naar corona en COVID-19 (€ 6,6 miljoen) die door ZonMw worden uitgevoerd. Verder is het budget onder andere met € 7,0 miljoen verhoogd voor de loonontwikkeling.
Bijdragen aan medeoverheden
Aanpak Gezondheidsachterstanden
Er is € 7,6 miljoen overgeboekt naar het Gemeentefonds zodat gemeenten deze middelen kunnen inzetten voor erkende interventies rondom een Kansrijke Start. De overige mutaties bedragen per saldo minus € 1,6 miljoen.
2. Ziektepreventie
Subsidies
ZiektepreventieDe vaccinatieronde voor COVID-19 van dit najaar zorgt onder meer bij huisartsen en ziekenhuizen voor extra werkzaamheden. Huisartsen krijgen een vergoeding voor het vaccineren van niet-mobiele thuiswonende patiënten en het vaccineren van moeilijk bereikbare groepen in de praktijk. Omdat de kosten van huisartsen en ziekenhuizen worden vergoed via een subsidieregeling zijn de beschikbare middelen (€ 27 miljoen) van het instrument opdrachten naar het instrument subsidies overgeboekt.
De overige mutaties bedragen per saldo € 0,3 miljoen.
BevolkingsonderzoekenDoor de hogere deelname aan de NIPT in 2021 en 2022 (€ 3,3 miljoen) en aan de bevolkingsonderzoeken naar kanker in 2021 (€ 1,2 miljoen) zijn de uitgaven hoger dan geraamd. Daarnaast is het budget verhoogd voor de compensatie van het productieverlies van de screeningsorganisaties naar kanker als gevolg van COVID-19 (€ 3,0 miljoen) en de loonbijstelling 2022 (€ 4,2 miljoen). Verder is het budget met € 4,3 miljoen verhoogd door een herschikking tussen de instrumenten Subsidies Bevolkingsonderzoeken en Bijdrage aan Agentschappen: RIVM: Bevolkingsonderzoeken.
VaccinatiesDoor vertraging in de uitvoering van de Inhaalcampagne HPV-vaccinatie 18-26 jarigen is € 27,8 miljoen doorgeschoven naar 2023. Verder is het budget met € 11,7 miljoen verhoogd door een herschikking tussen de instrumenten Subsidies Vaccinaties en Bijdrage aan Agentschappen: RIVM:Vaccinaties. De overige mutaties bedragen per saldo € 1,0 miljoen.
Opdrachten
Ziektepreventie
COVID-19
De COVID-19 pandemie is in de loop van het jaar afgenomen, waardoor er fors minder kosten zijn gemaakt bij de bestrijding van de pandemie en het beperken van de effecten van de maatregelen dan eerder geraamd. Er zijn minder PCR-testen afgenomen dan eerder geraamd en de verwachting is dat er ook voor de rest van 2022 minder PCR-testen afgenomen hoeven te worden. Dit leidt tot een meevaller van € 656,6 miljoen. Tevens vallen de kosten voor onder meer de aanschaf van zelftesten en antigeentesten en de kosten van het testen voor toegang lager uit (totaal circa € 559,2 miljoen). Daarnaast zijn de uitgaven voor COVID-19 vaccins circa € 189,5 miljoen lager dan eerder geraamd.
Verder zijn middelen van het instrument opdrachten overgeboekt naar het instrument subsidies voor de kosten van huisartsen en ziekenhuizen voor de vaccinatieronde in het najaar (€ 27 miljoen). Voor diverse communicatiecampagnes zijn middelen overgeboekt naar artikel 4 van de VWS-begroting (€ 17,6 miljoen).
Pandemische paraatheid
Voor de versterkte publieke gezondheidszorg en infectieziektebestrijding was de stand voor dit beleidsartikel bij de 1e suppletoire begroting € 18,7 miljoen. De mutaties van € 14,4 miljoen bij de 2e suppletoire begroting komen tot stand door uitgaven ten behoeve van o.a.: Kennisprogrammering ZonMw, Therapieontwikkeling (TTT regeling) en onderzoek naar het vaccinatiestelsel. De budgetmutaties zijn tot stand gekomen door departementale-en interdepartementale overboekingen.
Bijdrage aan agentschappen
RIVM: Opdrachtverlening aan kenniscentra Voor de aanschaf van vaccins voor de inhaalcampagne HPV-vaccinatie 18-26 jarigen is € 37,4 miljoen overgeboekt van het instrument RIVM: Vaccinaties. Voor de Landelijke Faciliteit Infectieziektebestriijding (LFI) en voor opdrachten in het kader van Pandemische paraatheid is € 7,7 miljoen overgeboekt van het instrument Pandemische paraatheid. Verder is het budget met € 3,2 miljoen verhoogd voor de loon- en prijsbijstelling. De uitgaven voor dure COVID-19 geneesmiddelen zijn € 40,0 miljoen lager dan eerder geraamd. De overige mutaties bedragen per saldo minus € 0,2 miljoen.
RIVM: BevolkingsonderzoekenHet budget is met € 1,6 miljoen verhoogd voor de loon- en prijsbijstelling. Verder is het budget met € 4,3 miljoen verlaagd door een herschikking tussen de instrumenten Subsidies Bevolkingsonderzoeken en Bijdrage aan Agentschappen: RIVM: Bevolkingsonderzoeken.
RIVM: VaccinatiesVoor de aanschaf van vaccins voor de inhaalcampagne HPV-vaccinatie 18-26 jarigen is € 37,4 miljoen overgeboekt naar het instrument RIVM: Opdrachtverlening aan kenniscentra. Verder is het budget met € 11,7 miljoen verlaagd door een herschikking tussen de instrumenten Subsidies Vaccinaties en Bijdrage aan Agentschappen: RIVM: Vaccinaties. De overige mutaties bedragen per saldo € 1,5 miljoen.
Pandemische Paraatheid
Bij de 1e suppletoire begroting was het budget voor dit beleidsartikel € 20,4 miljoen. De uitgaven van € 13,8 miljoen zijn gedaan ten behoeve van: het inrichten van de LFI, doorontwikkeling van monitoring en surveillance (waaronder rioolwater), versterken kennisbasis RIVM, de gedragsunit bij het RIVM, TNO ventilatieonderzoek en de uitvoering van het nationaal actieplan versterken zoönosenbeleid. De budgetmutaties zijn tot stand gekomen door departementale-en interdepartementale overboekingen.
Bijdragen aan ZBO's/RWT's
Landelijke Coördinatie COVID-19 Bestrijding
De Landelijke Coördinatie COVID-19 Bestrijding voert bij de bestrijding van de COVID-pandemie coördinerende taken uit voor de GGD'en. Door de ontwikkeling van de pandemie in de loop van 2022 is er op grond van de laatste ramingen een meevaller van circa € 68,6 miljoen.
Bijdragen aan medeoverheden
OverigeDe huidige ontwikkelingen van de COVID-19 pandemie leiden tot minder uitgaven bij de GGD'en dan eerder begroot voor 2022, hierdoor is er sprake van een meevaller van € 61 miljoen. Op basis van de verantwoording van de GGD'en en Veiligheidsregio's dient over 2020 een nabetaling plaats te vinden van € 6 miljoen. Per saldo leidt dit tot een meevaller van € 55 miljoen.
De overige mutaties bedragen per saldo circa € 3 miljoen.
Garanties
Overige
Dienst Testen heeft voor de analyse van PCR-testen minder garanties hoeven te betalen dan eerder geraamd. Dit leidt tot een meevaller van € 52 miljoen.
Ontvangsten
OverigeDe ontvangsten zijn verhoogd met € 24,0 miljoen als gevolg van niet geraamde ontvangsten van ZonMw. Uit de jaarrekening 2021 van ZonMw blijkt dat de toegestane hoogte van de overlooppost wordt overschreden. Op basis van de wet- en regelgeving dient ZonMw deze overschrijding terug te betalen.
Bij de afrekening van verschillende opdrachten in het kader van COVID-19 zijn de gerealiseerde uitgaven achteraf lager vastgesteld dan bij de opdrachtverlening was geraamd. Dit leidt tot een terugvordering van verleende voorschotten c.q. niet gerealiseerde uitgaven van € 273,6 miljoen.
3.1 Artikel 10 Apparaat Kerndepartement
Verplichtingen
De €41,8 miljoen lagere verplichtingen hangen samen met de lagere uitgaven. Deze worden deels verklaard door een administratieve correctie betreffende verscheidene kleinere mutaties van in totaal € 18,5 miljoen. Bij de Veegbrief (Kamerstukken II 2021/22, 36200 XVI, nr. 192) is een technische mutatie gemeld van € 6,5 miljoen voor het aangaan van verplichtingen in 2022 voor 2023 voor de inzet van Woo-juristen. Daarnaast is er een budgetmutatie van € 4,0 miljoen voor de doorontwikkeling en beheer van PGB2.0 door RDO i.p.v. ICTU.
Verder bestaat de onderuitputting uit verscheidene relatief kleine mutaties.
3.2 Artikel 2 Curatieve Zorg
Ontwerpbegroting 2022 (1) | Mutaties via NvW, moties, amendementen en ISB (2) | Vastgestelde begroting t (3) = (1) + (2) | Mutaties 1e suppletoire begroting (4) | Stand 1e suppletoire begroting (5) = (3) + (4) | Mutatie 2023 | Mutatie 2024 | Mutatie 2025 | Mutatie 2026 | |
|---|---|---|---|---|---|---|---|---|---|
Verplichtingen | 3.360.212 | 206.467 | 3.566.679 | ‒ 90.327 | 3.476.352 | 50.828 | 90.951 | 186.048 | 269.852 |
0 | |||||||||
Uitgaven | 3.430.531 | 119.010 | 3.549.541 | ‒ 21.839 | 3.527.702 | 194.620 | 140.285 | 205.021 | 270.426 |
1. Kwaliteit, toegankelijkheid en betaalbaarheid van de zorg | 391.678 | 42.974 | 434.652 | ‒ 45.401 | 389.251 | ‒ 6.984 | ‒ 8.198 | 10.686 | 20.334 |
Subsidies | 238.958 | 22.250 | 261.208 | ‒ 15.751 | 245.457 | ‒ 11.166 | ‒ 8.480 | ‒ 2.444 | 7.204 |
Medisch specialistische zorg | 72.264 | 7.200 | 79.464 | ‒ 1.111 | 78.353 | 1.413 | 1.887 | 2.000 | 2.000 |
Curatieve ggz | 34.966 | 2.000 | 36.966 | ‒ 14.203 | 22.763 | ‒ 10.748 | ‒ 8.442 | ‒ 2.519 | 4.129 |
Eerste lijnszorg | 13.872 | 0 | 13.872 | ‒ 704 | 13.168 | ‒ 2.906 | ‒ 3.000 | ‒ 3.000 | 0 |
Lichaamsmateriaal | 23.592 | 0 | 23.592 | 0 | 23.592 | 0 | 0 | 0 | 0 |
Medische producten | 94.264 | 13.050 | 107.314 | 267 | 107.581 | 1.075 | 1.075 | 1.075 | 1.075 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Opdrachten | 93.639 | 19.474 | 113.113 | ‒ 29.650 | 83.463 | 4.182 | 282 | 13.130 | 13.130 |
Medisch specialistische zorg | 704 | 5.500 | 6.204 | 0 | 6.204 | 0 | 0 | 0 | 0 |
Curatieve ggz | 3.956 | 0 | 3.956 | ‒ 350 | 3.606 | 0 | 0 | 0 | 0 |
Eerste lijnszorg | 57.589 | ‒ 26.650 | 30.939 | ‒ 120 | 30.819 | ‒ 100 | 0 | 0 | 0 |
Lichaamsmateriaal | 2.326 | 0 | 2.326 | 0 | 2.326 | 0 | 0 | 0 | 0 |
Medische producten | 29.064 | 40.624 | 69.688 | ‒ 29.180 | 40.508 | 4.282 | 282 | 13.130 | 13.130 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Bijdragen aan agentschappen | 58.873 | 900 | 59.773 | 0 | 59.773 | 0 | 0 | 0 | 0 |
aCBG | 1.712 | 900 | 2.612 | 0 | 2.612 | 0 | 0 | 0 | 0 |
aCBG | 657 | 0 | 657 | 0 | 657 | 0 | 0 | 0 | 0 |
CIBG | 54.317 | 0 | 54.317 | 0 | 54.317 | 0 | 0 | 0 | 0 |
Overige | 2.187 | 0 | 2.187 | 0 | 2.187 | 0 | 0 | 0 | 0 |
Bijdragen aan ZBO's/RWT's | 208 | 0 | 208 | 0 | 208 | 0 | 0 | 0 | 0 |
Overige | 208 | 0 | 208 | 0 | 208 | 0 | 0 | 0 | 0 |
Bijdragen aan medeoverheden | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Bijdragen aan (inter)nationale organisaties | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Garanties | 0 | 350 | 350 | 0 | 350 | 0 | 0 | 0 | 0 |
Overige | 0 | 350 | 350 | 0 | 350 | 0 | 0 | 0 | 0 |
3. Ondersteuning van het zorgstelsel | 3.038.853 | 76.036 | 3.114.889 | 23.562 | 3.138.451 | 201.604 | 148.483 | 194.335 | 250.092 |
Subsidies | 133.725 | 37.500 | 171.225 | 17.278 | 188.503 | 12.900 | 12.100 | 8.700 | 8.700 |
Stichting Klachten en Geschillen Zorgverzekeringen | 1.360 | 0 | 1.360 | 0 | 1.360 | 0 | 0 | 0 | 0 |
Regeling medisch noodzakelijke zorg onverzekerden | 41.958 | 47.000 | 88.958 | 12.000 | 100.958 | 12.000 | 12.000 | 12.000 | 12.000 |
Regeling veelbelovende zorg | 23.185 | 0 | 23.185 | ‒ 2.000 | 21.185 | ‒ 3.500 | ‒ 3.500 | ‒ 3.500 | ‒ 3.500 |
Medisch-specialistische zorg | 45.750 | ‒ 9.500 | 36.250 | 5.500 | 41.750 | 4.400 | 3.600 | 200 | 200 |
Curatieve ggz | 7.336 | 0 | 7.336 | 0 | 7.336 | 0 | 0 | 0 | 0 |
Eerste lijnszorg | 14.125 | 0 | 14.125 | 0 | 14.125 | 0 | 0 | 0 | 0 |
Overige | 11 | 0 | 11 | 1.778 | 1.789 | 0 | 0 | 0 | 0 |
Bekostiging | 2.849.669 | 21.400 | 2.871.069 | 6.000 | 2.877.069 | 187.200 | 133.400 | 181.600 | 238.300 |
Rijksbijdrage Zorgverzekeringsfonds voor financiering van verzekerden 18- | 2.810.500 | 21.400 | 2.831.900 | 0 | 2.831.900 | 181.200 | 127.400 | 175.600 | 232.300 |
Onverzekerbare vreemdelingen | 39.169 | 0 | 39.169 | 6.000 | 45.169 | 6.000 | 6.000 | 6.000 | 6.000 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Inkomensoverdrachten | 23.669 | 0 | 23.669 | 3.185 | 26.854 | 3.561 | 3.986 | 4.035 | 3.092 |
Overgangsregeling FLO/VUT ouderenregeling ambulancepersoneel | 23.543 | 0 | 23.543 | 3.185 | 26.728 | 3.561 | 3.986 | 4.035 | 3.092 |
Overige | 126 | 0 | 126 | 0 | 126 | 0 | 0 | 0 | 0 |
Opdrachten | 15.922 | 17.136 | 33.058 | ‒ 2.901 | 30.157 | ‒ 2.057 | ‒ 1.003 | 0 | 0 |
Risicoverevening | 2.039 | 0 | 2.039 | 0 | 2.039 | 0 | 0 | 0 | 0 |
Uitvoering zorgverzekeringstelsel | 823 | 0 | 823 | 79 | 902 | 0 | 0 | 0 | 0 |
Medisch-specialistische zorg | 7.695 | 12.830 | 20.525 | ‒ 3.250 | 17.275 | ‒ 2.057 | ‒ 1.003 | 0 | 0 |
Curatieve ggz | 30 | 0 | 30 | 0 | 30 | 0 | 0 | 0 | 0 |
Eerste lijnszorg | 102 | 0 | 102 | 0 | 102 | 0 | 0 | 0 | 0 |
Passende zorg | 0 | 4.306 | 4.306 | 0 | 4.306 | 0 | 0 | 0 | 0 |
Overige | 5.233 | 0 | 5.233 | 270 | 5.503 | 0 | 0 | 0 | 0 |
Bijdrage aan agentschappen | 10.858 | 0 | 10.858 | 0 | 10.858 | 0 | 0 | 0 | 0 |
CJIB: Onverzekerden en wanbetalers | 10.858 | 0 | 10.858 | 0 | 10.858 | 0 | 0 | 0 | 0 |
Bijdragen aan ZBO's/RWT's | 5.010 | 0 | 5.010 | 0 | 5.010 | 0 | 0 | 0 | 0 |
SVB: Onverzekerden | 3.942 | 0 | 3.942 | 0 | 3.942 | 0 | 0 | 0 | 0 |
Overige | 1.068 | 0 | 1.068 | 0 | 1.068 | 0 | 0 | 0 | 0 |
Bijdragen aan andere begrotingshoofdstukken | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
VenJ: Bijdrage C2000 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Ontvangsten | 123.295 | 0 | 123.295 | ‒ 4.000 | 119.295 | 5.000 | 4.000 | 3.000 | 2.000 |
Overige | 123.295 | 0 | 123.295 | ‒ 4.000 | 119.295 | 5.000 | 4.000 | 3.000 | 2.000 |
Toelichting
1. Kwaliteit, toegankelijkheid en betaalbaarheid van de zorg
Subsidies
Curatieve GGZ
Een bedrag van € 11,3 miljoen is overgeboekt naar artikel 1 Volksgezondheid voor de uitvoering van het actieprogramma Grip op onbegrip voor personen met verward gedrag door ZonMW. Met dit actieprogramma faciliteren we gemeentelijke projecten en initiatieven die bijdragen aan het realiseren van een regionale sluitende aanpak voor personen met verward gedrag, de inzet van ggz-expertise in de wijk en flexibele inzet van zorg en begeleiding en pilots met vervoer van personen met verward gedrag door regionale ambulancevoorzieningen.
Vanuit VWS zetten we ons in voor suïcidepreventie met als doel minder suïcides en minder suïcidepogingen. Hiervoor zetten we verschillende beleidsinstrumenten in: een instellingsubsidie aan 113 Zelfmoordpreventie die inzet op hulpverlening, communicatie en trainingen, een landelijke agenda suïcidepreventie en is een opdracht verleend aan ZonMw voor een onderzoeksprogramma. Om suïcides te voorkomen is door het afgelopen kabinet de instellingssubsidie van 113 Zelfmoordpreventie geïntensiveerd. Deze intensivering loopt af per 2023. Het nieuwe kabinet heeft vanaf 2022 jaarlijks € 2 miljoen aanvullend gereserveerd. Omdat de intensivering van het vorige kabinet afloopt per 2023, is besloten de extra middelen voor 2022 door te schuiven naar 2023.
Daarnaast is er sprake van een aantal kleine mutaties. Per saldo leiden deze wijzigingen tot een verlaging van het budget voor subsidies curatieve ggz in 2022 (totaal € 14,2 miljoen).
Opdrachten
Medische producten
Door de eerdere problemen met de financiering van de Kickstart Medicatieoverdracht was de start van de versnelling informatie-uitwisseling patiënt en professioneel (VIPP) Farmacie vertraagd. De kasschuif van € 29,2 miljoen is benodigd om de VIPP Farmacie op één lijn te krijgen met de Kickstart. Dit betekent dat de uitvoering van VIPP-farmacie in de tijd opschuift maar de middelen (op basis van de regeling die gereed is) wel tot besteding zullen komen.
3. Ondersteuning van het zorgstelsel
Subsidies
Regeling medisch noodzakelijke zorg onverzekerden
Doordat zorgverleners vaker een beroep doen op de subsidieregeling medisch noodzakelijke zorg aan onverzekerden (SOV) wordt in 2022 een tegenvaller van € 12 miljoen verwacht. Deze tegenvaller wordt structureel verondersteld.
Medisch-specialistische zorg
Het Versnellingsprogramma informatie-uitwisseling patiënt en professional (VIPP Babyconnect) is er voor instellingen in de geboortezorg. De bijbehorende subsidieregeling loopt voor de periode van 1 juli 2019 tot en met 31 december 2022 en richt zich op het bevorderen van de digitale informatie-uitwisseling in de geboortezorgketen in Nederland. In totaal was er € 15 miljoen beschikbaar gesteld voor dit programma. Door het programmabureau Babyconnect is een businesscase gemaakt waaruit blijkt dat de beschikbare middelen onvoldoende zijn om gegevensuitwisseling in de geboortezorg mogelijk te maken en de doelen van de subsidieregeling te kunnen behalen. Daarom zijn er meerjarig extra middelen beschikbaar gesteld. In 2022 gaat het om een bedrag van € 5,5 miljoen.
Bekostiging
Onverzekerbare vreemdelingen
Doordat zorgverleners vaker een beroep doen op de regeling Zorg aan illegalen en andere onverzekerbare vreemdelingen (OVV) wordt in 2022 een tegenvaller van € 6 miljoen verwacht. Deze tegenvaller wordt structureel verondersteld.
Inkomensoverdrachten
Overgangsregeling FLO/VUT-ouderenregeling ambulancepersoneel
Bij de afschaffing van de regelingen rond Functioneel Leeftijdsontslag/Vervoegde Uittreding (FLO/VUT) zijn afspraken gemaakt over de vergoeding van het overgangsrecht ouderenregelingen voor de verschillende ambulancediensten om de continuïteit van ambulancezorg te garanderen. De kosten van het overgangsrecht zijn in de tarieven voor de ambulancediensten verwerkt. Met de ambulancediensten is een overeenkomst gesloten, waarin is geregeld dat een groot deel van de kosten bij het ministerie van VWS gedeclareerd kan worden. De uitgaven voor de FLO/VUT-ouderenregeling ambulancepersoneel vallen dit jaar naar verwachting € 3,2 miljoen hoger uit, onder andere als gevolg van wijzigingen in regelgeving waarvan eerder is afgesproken dat de budgettaire risico’s hiervan voor het ministerie van VWS zijn.
Opdrachten
Medisch-specialistische zorg
Voor de uitvoering van het deelprogramma COVID-19 herstel- en nazorg door ZonMw is een meerjarige reeks van totaal € 6,3 miljoen overgeboekt naar artikel 1 Volksgezondheid. De overboeking leidt tot een verlaging van het budget opdrachten medisch-specialistische zorg in 2022 met € 3,25 miljoen.
Ontvangsten
Op basis van gerealiseerde ontvangsten in voorgaande jaren wordt de ontvangstenraming opgehoogd met € 6 miljoen. Daarnaast verwacht het CAK lagere reguliere ontvangsten (€ 10 miljoen) dan eerder geraamd doordat zowel de aantallen wanbetalers als het inningspercentage lager zijn dan waarmee bij het opstellen van de ramingen rekening is gehouden. Samen leidt dit in totaal tot een verlaging van de ontvangsten op dit artikel met € 4 miljoen.
3.2 Artikel 2 Curatieve Zorg
Vastgestelde begroting (1)1 | Stand 1e suppletoire begroting (2)1 | Mutaties 2e suppletoire begroting (3) | Stand 2e suppletoire begroting (4) = (2) + (3) | ||
|---|---|---|---|---|---|
Mutaties Miljoenennota | Overige mutaties 2e suppletoire begroting | ||||
Verplichtingen | 3.566.679 | 3.463.996 | 45.643 | 3.007.453 | 6.517.092 |
Uitgaven | 3.549.541 | 3.515.346 | 43.049 | ‒ 55.117 | 3.503.278 |
1. Kwaliteit, toegankelijkheid en betaalbaarheid van de zorg | 434.652 | 380.195 | 22.743 | 4.977 | 407.915 |
Subsidies | 261.208 | 245.457 | ‒ 3.185 | 26.399 | 268.671 |
Medisch specialistische zorg | 79.464 | 78.353 | ‒ 2.929 | 7.991 | 83.415 |
Curatieve ggz | 36.966 | 22.763 | 2.837 | ‒ 120 | 25.480 |
Eerste lijnszorg | 13.872 | 13.168 | ‒ 3.141 | 24.708 | 34.735 |
Lichaamsmateriaal | 23.592 | 23.592 | 611 | 0 | 24.203 |
Medische producten | 107.314 | 107.581 | ‒ 563 | ‒ 6.180 | 100.838 |
Overige | 0 | 0 | 0 | 0 | 0 |
Opdrachten | 113.113 | 80.285 | 25.609 | ‒ 20.171 | 85.723 |
Medisch specialistische zorg | 6.204 | 6.204 | ‒ 2.989 | ‒ 1.663 | 1.552 |
Curatieve ggz | 3.956 | 3.606 | ‒ 1.936 | ‒ 1.013 | 657 |
Eerste lijnszorg | 30.939 | 30.819 | 932 | ‒ 30.000 | 1.751 |
Lichaamsmateriaal | 2.326 | 2.326 | ‒ 662 | 0 | 1.664 |
Medische producten | 69.688 | 37.330 | 30.264 | 12.505 | 80.099 |
Overige | 0 | 0 | 0 | 0 | 0 |
Bijdragen aan agentschappen | 59.773 | 53.895 | 527 | ‒ 1.251 | 53.171 |
aCBG | 2.612 | 4.734 | 2.159 | 832 | 7.725 |
aCBG | 657 | 657 | 0 | 0 | 657 |
CIBG | 54.317 | 46.317 | ‒ 1.710 | ‒ 2.576 | 42.031 |
Overige | 2.187 | 2.187 | 78 | 493 | 2.758 |
Bijdragen aan ZBO's/RWT's | 208 | 208 | ‒ 208 | 0 | 0 |
Overige | 208 | 208 | ‒ 208 | 0 | 0 |
Bijdragen aan medeoverheden | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 |
Bijdragen aan (inter)nationale organisaties | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 |
Garanties | 350 | 350 | 0 | 0 | 350 |
Overige | 350 | 350 | 0 | 0 | 350 |
3. Ondersteuning van het zorgstelsel | 3.114.889 | 3.135.151 | 20.306 | ‒ 60.094 | 3.095.363 |
Subsidies | 171.225 | 185.203 | 10.096 | ‒ 50.577 | 144.722 |
Stichting Klachten en Geschillen Zorgverzekeringen | 1.360 | 1.360 | 35 | 0 | 1.395 |
Regeling medisch noodzakelijke zorg onverzekerden | 88.958 | 100.958 | 9.086 | ‒ 35.500 | 74.544 |
Regeling veelbelovende zorg | 23.185 | 21.185 | 122 | 0 | 21.307 |
Medisch-specialistische zorg | 36.250 | 41.750 | 4.647 | ‒ 6.621 | 39.776 |
Curatieve ggz | 7.336 | 7.336 | ‒ 3.310 | ‒ 3.461 | 565 |
Eerste lijnszorg | 14.125 | 10.825 | ‒ 484 | ‒ 3.217 | 7.124 |
Overige | 11 | 1.789 | 0 | ‒ 1.778 | 11 |
Bekostiging | 2.871.069 | 2.877.069 | 7.014 | 5.100 | 2.889.183 |
Rijksbijdrage Zorgverzekeringsfonds voor financiering van verzekerden 18- | 2.831.900 | 2.831.900 | 0 | 0 | 2.831.900 |
Onverzekerbare vreemdelingen | 39.169 | 45.169 | 7.014 | 5.100 | 57.283 |
Overige | 0 | 0 | 0 | 0 | 0 |
Inkomensoverdrachten | 23.669 | 26.854 | 762 | ‒ 1.400 | 26.216 |
Overgangsregeling FLO/VUT ouderenregeling ambulancepersoneel | 23.543 | 26.728 | 762 | ‒ 1.400 | 26.090 |
Overige | 126 | 126 | 0 | 0 | 126 |
Opdrachten | 33.058 | 30.157 | 1.928 | ‒ 10.727 | 21.358 |
Risicoverevening | 2.039 | 2.039 | 33 | ‒ 200 | 1.872 |
Uitvoering zorgverzekeringstelsel | 3.823 | 3.902 | 898 | ‒ 2.846 | 1.954 |
Medisch-specialistische zorg | 20.525 | 17.275 | 2.190 | ‒ 10.066 | 9.399 |
Curatieve ggz | 30 | 30 | 1.250 | 795 | 2.075 |
Eerste lijnszorg | 102 | 102 | 852 | 0 | 954 |
Passende zorg | 4.306 | 4.306 | ‒ 3.331 | ‒ 275 | 700 |
Overige | 2.233 | 2.503 | 36 | 1.865 | 4.404 |
Bijdrage aan agentschappen | 10.858 | 10.858 | ‒ 1.615 | ‒ 1.956 | 7.287 |
CJIB: Onverzekerden en wanbetalers | 10.858 | 10.858 | ‒ 1.615 | ‒ 1.956 | 7.287 |
Bijdragen aan ZBO's/RWT's | 5.010 | 5.010 | 2.121 | ‒ 534 | 6.597 |
SVB: Onverzekerden | 3.942 | 3.942 | 2.095 | 0 | 6.037 |
Overige | 1.068 | 1.068 | 26 | ‒ 534 | 560 |
Bijdragen aan andere begrotingshoofdstukken | 0 | 0 | 0 | 0 | 0 |
VenJ: Bijdrage C2000 | 0 | 0 | 0 | 0 | 0 |
Ontvangsten | 123.295 | 114.629 | ‒ 15.000 | 21.604 | 121.233 |
Overige | 123.295 | 114.629 | ‒ 15.000 | 21.604 | 121.233 |
Toelichting
1. Kwaliteit, toegankelijkheid en betaalbaarheid van de zorg
Subsidies
Medisch specialistische zorg
In de ontwerpbegroting 2022 is een taakstellende onderuitputting ingeboekt die bij de 2e suppletoire begroting wordt ingevuld. In het kader hiervan heeft er een herverdeling van budgetten plaatsgevonden. Daarnaast is sprake van een aantal kleine mutaties die per saldo leiden tot een verhoging van dit budget met € 5,1 miljoen.
Curatieve GGZ
Dit budget is met € 3,5 miljoen verhoogd omdat een deel van de geraamde activiteiten niet langer als een opdracht maar als een subsidie zijn uitgevoerd. Daarnaast is voor de uitvoering van het programma ‘Versnellers binnen de Geestelijke Gezondheidszorg’ in 2022 een bedrag van € 1,4 miljoen overgeheveld naar artikel 1. Tenslotte is er sprake van een aantal andere, kleine mutaties die per saldo leiden tot een verhoging van dit budget met € 2,7 miljoen.
Eerste lijnszorg
VWS stelt middelen beschikbaar voor een subsidieregeling ten behoeve van investeringen in de wijkverpleging. De Subsidieregeling Ondersteuning Wijkverpleging (‘SOW’) kan onder meer gebruikt worden om tijd vrij te maken voor intervisie, voor projecten gericht op samenwerking, of om administratieve lasten te verminderen. De beschikbare middelen waren aanvankelijk geraamd als opdrachtmiddelen maar zijn uiteindelijk in de vorm van een subsidie bij het RVO weggezet die de subsidieregeling uitvoert. De verhoging van het budget met € 30 miljoen betreft een overheveling van het beschikbare budget voor de subsidieregeling in 2022 naar het subsidiebudget eerste lijnszorg.
Daarnaast vindt er een herschikking plaats ter invulling van de taakstellende onderuitputting. Tenslotte is er sprake van een aantal andere kleine mutaties die per saldo leiden tot een verhoging van dit budget met € 21,6 miljoen.
Medische producten
De uitgaven voor subsidies medische producten vallen in 2022 naar verwachting € 6,7 miljoen lager uit. Op het budget voor medicatieoverdracht is sprake van lagere uitgaven van € 2,3 miljoen in verband met de benodigde voorbereiding van veldpartijen die langer bleek dan aanvankelijk gedacht. Daarnaast hebben er voor € 2,0 miljoen aan voorgenomen subsidies op het terrein van leveringszekerheid geen doorgang gevonden. Ook op diverse andere subsidies is vertraging opgetreden voor een bedrag van in totaal € 1,4 miljoen. Verschillende overige mutaties tellen op tot een bedrag van € 1,0 miljoen lagere uitgaven.
Opdrachten
Medisch specialistische zorg
De middelen voor de structurele bekostiging van patiëntenspreiding voor het Landelijk Coördinatiecentrum Patiënten Spreiding (LCPS) en de Regionale Coördinatiecentra Patiënten Spreiding (RCPS’en) zijn middels een technische mutatie overgeheveld van de begroting naar het Uitgavenplafond zorg. Dit budget is daarom met € 4 miljoen verlaagd. Daarnaast is er sprake van een aantal andere kleine mutaties die per saldo leiden tot een verlaging van dit budget met € 4,7 miljoen.
Curatieve GGZ
Er vindt er een herschikking plaats ter invulling van de taakstellende onderuitputting. Daarnaast is er sprake van een aantal andere kleine mutaties die per saldo leiden tot een verlaging van dit budget met € 2,9 miljoen.
Eerste lijnszorg
Zoals toegelicht onder subsidies eerstelijnszorg betreft de verlaging van dit budget met € 30 miljoen een technische overheveling van het beschikbare budget voor de uitvoering van subsidieregeling Ondersteuning Wijkverpleging (‘SOW’) naar het budget subsidies eerste lijnszorg. Daarnaast is sprake van een aantal andere kleine mutaties die per saldo leiden tot een verlaging van dit budget met € 29,1 miljoen.
Medische producten
De uitgaven voor opdrachten medische producten vallen € 42,8 miljoen hoger uit. Dit betreft voor € 16,2 miljoen een administratieve correctie in verband met de kassiersfunctie CIBG. In 2021 is een voorschot overgemaakt naar het CIBG ten behoeve van het afsluiten van contracten. Deze betaling wordt hiermee alsnog in de begroting opgenomen. Ook zijn er hogere uitgaven (€1,1 miljoen) in verband met de leveringen van beademingsapparatuur uit de bij Nederland in beheer zijnde noodvoorraad die in opdracht van de EU wordt aangehouden. Hier staat een even grote ontvangstenmutatie tegenover. De € 5 miljoen voor FAST (Future Affordable and Sustainable Therapies) als onderdeel van pandemische paraatheid komt niet tot besteding. Daarnaast heeft een correctie van € 29 miljoen op de kasschuif voor medicatie-overdracht plaatsgevonden. Deze middelen worden, in tegenstelling tot wat in de 1e suppletoire begroting is gemeld, toch grotendeels in 2022 uitgegeven.
Bijdragen aan agentschappen
aCBG
De verhoging van het budget voor het agentschap CBG van € 3,0 miljoen betreft grotendeels een correctie vanuit het budget voor het CIBG van € 1,2 miljoen en aanvullende middelen in het kader van IHH/POK van € 1,1 miljoen. Verschillende overige mutaties tellen op tot het resterende saldo van € 0,7 miljoen.
CIBG
De verlaging van het budget van het agentschap CIBG van € 4,3 miljoen betreft onder andere een verschuiving naar het opdrachtenbudget medische producten voor aankopen voor het LCH van € 4,7 miljoen. Verschillende overige mutaties tellen op tot een bedrag van € 1,6 miljoen hogere uitgaven.
3. Ondersteuning van het zorgstelsel
Subsidies
Regeling medisch noodzakelijke zorg onverzekerden
Het CAK heeft de raming van de reguliere uitgaven in het kader van de regeling SOV neerwaarts bijgesteld. Op basis hiervan wordt het beschikbare budget verlaagd met € 4,4 miljoen. Deze neerwaartse bijstelling wordt voornamelijk veroorzaakt door het gegeven dat GGZ-aanbieders nog niet in staat zijn zorg voor onverzekerden te declareren bij het CAK. De hiermee samenhangende uitgaven schuiven door naar 2023. Daarnaast is in eerdere ramingen van de reguliere uitgaven SOV ten onrechte rekening gehouden met uitgaven voor ontheemden uit Oekraïne. Ook dit wordt nu gecorrigeerd.
Conform de laatste prognose verwacht het CAK uit te komen op € 25,0 miljoen aan SOV-kosten ten behoeve van Oekraïense ontheemden. Dit is € 22 miljoen lager dan de eerdere verwachting van € 47 miljoen. Belangrijkste reden voor deze bijstelling is de invoering per 1 juli 2022 van de Regeling Medische zorg voor Ontheemden uit de Oekraïne (RMO).
Curatieve GGZ
Dit budget is ca. met € 2 miljoen verlaagd, omdat een deel van de activiteiten in het kader van destigmatisering niet langer met een subsidie maar met een opdracht worden uitgevoerd. Daarnaast vindt er een herschikking plaats ter invulling van de taakstellende onderuitputting. Ten slotte is sprake van een aantal andere kleine mutaties die per saldo leiden tot een verlaging van dit budget met € 6,8 miljoen.
Eerste lijnszorg
De onderuitputting van € 3,7 miljoen op dit budget betreft voor een deel middelen die resteren nadat alle aanvragen in het kader van deze subsidieregeling OPEN zijn afgehandeld. Voor een ander deel betreft het middelen die waren gereserveerd voor een technische overboeking voor de uitvoering van vervolgwerkzaamheden op de regeling OPEN door NICTIZ. Deze kosten zijn uiteindelijk gedekt vanuit een ander artikel (4) en daardoor is deze overboeking niet nodig geweest. Diverse overige mutaties van minder dan € 2,5 miljoen tellen, met bovengenoemde posten, op tot het totale bedrag op dit instrument in de budgettaire tabel.
Overige
In het voorjaar van 2022 zijn middelen gereserveerd voor een tegemoetkoming in de kosten van het eigen risico voor verzekerden die in verband met hun gezondheidssituatie werden doorverwezen naar een allergoloog voor een corona-vaccinatie. Doordat een regeling uitvoeringstechnisch niet haalbaar bleek, vallen deze middelen vrij (€ 1,8 miljoen).
Bekostiging
Onverzekerbare vreemdelingen
Het CAK heeft de raming van de uitgaven in het kader van de regeling OVV verhoogd. Dit is voornamelijk het gevolg van hoger dan geraamde uitgaven voor onder andere apotheekzorg, wijkverpleging en wlz-zorg. Op basis hiervan is het beschikbare budget verhoogd met € 12,1 miljoen.
Opdrachten
Medisch Specialistische zorg
De kosten voor medische evacuatie van Oekraïners zijn € 9,2 miljoen lager dan eerder geraamd. Dit is het gevolg van het feit dat veel minder medische evacués naar Nederland zijn gehaald dan waar in de raming rekening mee was gehouden. Daarnaast is er sprake van een aantal andere kleine mutaties die per saldo leiden tot een verlaging van dit budget met € 7,9 miljoen.
Uitvoering Zorgverzekeringsstelsel
Zorgverzekeraars hebben een aanvraag ingediend voor door hen gemaakte kosten voor de uitvoering van het PGB/ZVW 2021. Het daarvoor benodigde budget bleek lager dan eerder geraamd en daardoor valt € 2,8 miljoen vrij. Daarnaast is sprake van een overboeking van € 0,9 miljoen vanuit artikel 1, onderdeel Gezondheidsbevordering ten behoeve van uitgaven vanuit het preventieakkoord.
Passende Zorg
Vanuit het beschikbare budget (€ 4,3 miljoen) zijn er onder meer overboekingen gedaan naar artikel 1, onderdeel 1. Gezondheidsbeleid ten behoeve van ZonMW (€ 3,8 miljoen) en naar artikel 2 ten behoeve van uitvoeringskosten Juiste Zorg op de Juiste Plek (€ 0,3 miljoen). Vanuit de Aanvullende Post (middelen coalitieakkoord) is er € 0,7 miljoen toegevoegd aan het budget voor Passende Zorg ten behoeve van (personele) inzet vanuit Zorginstituut Nederland en ten behoeve van Digitale Zorghulpmiddelen.
Bijdrage aan agentschappen
CJIB: Onverzekerden en wanbetalers
De uitvoeringskosten van het CJIB in het kader van de regelingen onverzekerden en wanbetalers zijn lager dan geraamd. Dit is het gevolg van een lagere instroom van wanbetalers; hierdoor vallen materiele kosten, deurwaarderskosten en personele kosten lager uit (€ 1,6 miljoen).
Daarnaast heeft er een meerjarige herschikking van instrumenten plaatsgevonden van CJIB naar SVB ter hoogte van € 2,0 miljoen.
Onvangsten
Bij de ontvangsten op artikel 2 is er een meevaller van € 6,6 miljoen.
Dit betreft voor € 8,3 miljoen een teruggave van het CIBG in verband met lagere kosten voor de implementatie van de nieuwe donorwet doordat er meer digitale verwerking (in verhouding tot handmatige verwerking) heeft plaatsgevonden dan oorspronkelijk geraamd. Daarnaast is er € 1,1 miljoen ontvangen vanuit de EU voor de levering van de bij Nederland in beheer zijnde noodvoorraad beademingsapparatuur.
Het CAK heeft de opbrengstenraming van de ontvangsten in het kader van de aanpak van wanbetalers geactualiseerd. Op basis hiervan wordt de opbrengstenraming met € 15,0 miljoen neerwaarts bijgesteld. Daarnaast zijn als gevolg van de vaststellingen over 2021 bij het CJIB inzake uitvoeringskosten onverzekerden en wanbetalers (€ 0,8 miljoen) en bij het Zorginstituut Nederland (€ 1,2 miljoen) extra ontvangsten gerealiseerd.
Voor ca. € 6 miljoen betreft dit ontvangsten van instellingen die een subsidie hebben gekregen in het kader van de diverse VIPP-regelingen maar, die uiteindelijk hebben besloten bepaalde activiteiten niet uit te voeren. In een aantal gevallen gaat het om instellingen die subsidie hebben ontvangen, maar door corona er niet in zijn geslaagd hun activiteiten uit te voeren.
3.3 Artikel 3 Langdurige zorg en ondersteuning
Ontwerpbegroting 2022 (1) | Mutaties via NvW, moties, amendementen en ISB (2) | Vastgestelde begroting t (3) = (1) + (2) | Mutaties 1e suppletoire begroting (4) | Stand 1e suppletoire begroting (5) = (3) + (4) | Mutatie 2023 | Mutatie 2024 | Mutatie 2025 | Mutatie 2026 | |
|---|---|---|---|---|---|---|---|---|---|
Verplichtingen | 13.945.269 | 352.090 | 14.297.359 | 913.361 | 15.210.720 | 753.762 | ‒ 267.875 | 145.391 | 524.300 |
Uitgaven | 13.780.847 | 352.090 | 14.132.937 | 992.710 | 15.125.647 | 753.762 | ‒ 267.875 | 145.391 | 524.300 |
1. Participatie en zelfredzaamheid van mensen met beperkingen | 175.533 | 133.790 | 309.323 | ‒ 34.441 | 274.882 | 44.374 | 39.815 | 41.203 | 43.320 |
Subsidies | 48.833 | 4.500 | 53.333 | 492 | 53.825 | 12.198 | 22.845 | 32.933 | 38.050 |
Toegang tot zorg en ondersteuning | 9.821 | 0 | 9.821 | ‒ 200 | 9.621 | 0 | 0 | 0 | 0 |
Passende zorg en levensbrede ondersteuning | 17.207 | 1.000 | 18.207 | ‒ 298 | 17.909 | ‒ 602 | ‒ 205 | ‒ 117 | 0 |
Inclusieve samenleving | 6.975 | 3.500 | 10.475 | ‒ 1.500 | 8.975 | 12.800 | 23.050 | 33.050 | 38.050 |
Kennis en informatiebeleid | 11.079 | 0 | 11.079 | 0 | 11.079 | 0 | 0 | 0 | 0 |
Overige | 3.751 | 0 | 3.751 | 2.490 | 6.241 | 0 | 0 | 0 | 0 |
Opdrachten | 80.070 | 80.590 | 160.660 | ‒ 1.533 | 159.127 | 4.176 | 4.470 | 4.470 | 4.470 |
Bovenregionaal gehandicaptenvervoer | 61.349 | 0 | 61.349 | 0 | 61.349 | 0 | 0 | 0 | 0 |
Toegang tot zorg en ondersteuning | 1.768 | 0 | 1.768 | 0 | 1.768 | 0 | 0 | 0 | 0 |
Passende zorg en levensbrede ondersteuning | 1.273 | 1.850 | 3.123 | ‒ 11 | 3.112 | 0 | 0 | 0 | 0 |
Inclusiviteit | 4.403 | 78.740 | 83.143 | ‒ 3.362 | 79.781 | 4.176 | 4.470 | 4.470 | 4.470 |
Kennis, informatie en innovatiebeleid | 1.542 | 0 | 1.542 | 0 | 1.542 | 0 | 0 | 0 | 0 |
Aanbesteden Sociaal Domein | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Overige | 9.735 | 0 | 9.735 | 1.840 | 11.575 | 0 | 0 | 0 | 0 |
Bijdragen aan agentschappen | 5.088 | 1.100 | 6.188 | 0 | 6.188 | 10.800 | 800 | 800 | 800 |
Overige | 5.088 | 1.100 | 6.188 | 0 | 6.188 | 10.800 | 800 | 800 | 800 |
Bijdragen aan ZBO's/RWT's | 13.039 | ‒ 500 | 12.539 | 0 | 12.539 | 0 | 0 | 0 | 0 |
Overige | 13.039 | ‒ 500 | 12.539 | 0 | 12.539 | 0 | 0 | 0 | 0 |
Bijdragen aan medeoverheden | 7.703 | 17.700 | 25.403 | ‒ 18.900 | 6.503 | 11.200 | 3.200 | 3.000 | 0 |
Overige | 7.703 | 17.700 | 25.403 | ‒ 18.900 | 6.503 | 11.200 | 3.200 | 3.000 | 0 |
Storting/onttrekking begrotingsreserve | 20.800 | 30.400 | 51.200 | ‒ 14.500 | 36.700 | 6.000 | 8.500 | 0 | 0 |
Stimulerings regeling wonen en zorg | 20.800 | 30.400 | 51.200 | ‒ 14.500 | 36.700 | 6.000 | 8.500 | 0 | 0 |
2. Zorgdragen voor langdurige zorg tegen maatschappelijk aanvaardbare kosten | 13.605.314 | 218.300 | 13.823.614 | 1.027.151 | 14.850.765 | 709.388 | ‒ 307.690 | 104.188 | 480.980 |
Subsidies | 154.785 | 18.000 | 172.785 | ‒ 9.244 | 163.541 | 26.673 | 31.597 | 32.577 | 20.332 |
Zorg merkbaar beter maken | 71.550 | 8.200 | 79.750 | ‒ 9.017 | 70.733 | 23.207 | 26.469 | 35.798 | 29.216 |
Kennis, informatie en innovatiebeleid | 40.520 | 0 | 40.520 | ‒ 1.611 | 38.909 | 1.966 | 3.628 | 5.279 | 9.116 |
Palliatieve zorg en ondersteuning | 42.715 | 9.800 | 52.515 | 1.384 | 53.899 | 1.500 | 1.500 | ‒ 8.500 | ‒ 18.000 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Bekostiging | 13.284.600 | 200.000 | 13.484.600 | 1.031.400 | 14.516.000 | 665.200 | ‒ 349.800 | 59.400 | 448.200 |
Bijdrage in de kosten van kortingen (BIKK) | 4.184.600 | 0 | 4.184.600 | 31.400 | 4.216.000 | 415.200 | 550.200 | 559.400 | 598.200 |
Bijdrage Wlz | 9.100.000 | 200.000 | 9.300.000 | 1.000.000 | 10.300.000 | 250.000 | ‒ 900.000 | ‒ 500.000 | ‒ 150.000 |
Inkomendoverdrachten | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Opdrachten | 24.191 | 300 | 24.491 | 1.854 | 26.345 | 2.006 | 1.550 | 1.550 | 550 |
Zorgdragen voor langdurige zorg | 24.191 | 300 | 24.491 | 1.854 | 26.345 | 2.006 | 1.550 | 1.550 | 550 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Bijdragen aan agentschappen | 428 | 0 | 428 | 19 | 447 | 0 | 0 | 0 | 0 |
Overige | 428 | 0 | 428 | 19 | 447 | 0 | 0 | 0 | 0 |
Bijdragen aan ZBO's/RWT's | 141.310 | 0 | 141.310 | 2.448 | 143.758 | 14.613 | 8.963 | 10.661 | 11.898 |
Uitvoeringskosten Sociale Verzekerings Bank | 44.528 | 0 | 44.528 | 430 | 44.958 | 743 | 568 | 1.728 | 1.610 |
Uitvoeringskosten Centrum Indicatiestelling Zorg | 96.782 | 0 | 96.782 | 2.018 | 98.800 | 13.870 | 8.395 | 8.933 | 10.288 |
Bijdragen aan medeoverheden | 0 | 0 | 0 | 674 | 674 | 896 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 674 | 674 | 896 | 0 | 0 | 0 |
Ontvangsten | 5.691 | 0 | 5.691 | 0 | 5.691 | 0 | 0 | 0 | 0 |
Overige | 5.691 | 0 | 5.691 | 0 | 5.691 | 0 | 0 | 0 | 0 |
Toelichting
1. Participatie en zelfredzaamheid van mensen met beperkingen
Opdrachten
Inclusiviteit
In de Voorjaarsnota 2022 heeft het kabinet een eerste raming van de omvang van de meerkosten in het sociaal domein opgenomen (€ 73 miljoen). De raming wordt geactualiseerd in de Najaarsnota, nadat onderzoek naar de omvang van de meerkosten heeft plaatsgevonden om tot een betrouwbare raming te komen voor de meerkosten in 2022. Op basis van die definitieve raming wordt de omvang van de compensatie vastgesteld en bij decembercirculaire 2022 uitgekeerd aan gemeenten.
Bij de VWS-begrotingsbehandeling heeft de Tweede Kamer enkele amendementen op de begroting ingediend, onder meer € 1 miljoen voor psychosociale zorg bij kanker. Deze middelen zijn toegevoegd op dit instrument. Daarnaast zijn regeerakkoord-middelen voor Woon-zorg combinaties en het stimuleren langer thuis wonen (€ 3,2 miljoen) en het programma Eén tegen eenzaamheid (€ 1,5 miljoen).
Van de middelen op dit budget zijn inmiddels overboekingen gedaan voor onder meer het programma thuiswonende mensen met dementie (€ 1,9 miljoen) uitgevoerd door ZonMw (naar artikel 1), € 0,8 miljoen voor de campagne Eén tegen eenzaamheid, € 0,3 miljoen (naar artikel 10) en nog een aantal kleinere overboekingen naar artikelen binnen de VWS-begroting. In totaal gaat het om een bedrag van € 3,4 miljoen.
Bijdragen aan medeoverheden
Overige
In de bestedingsplannen van Respijtzorg en Eén tegen eenzaamheid staan voornemens om de Regeerakkoord-middelen via een specifieke uitkering (SPUK) aan gemeenten beschikbaar te stellen. In het geval van Respijtzorg is deze SPUK voor specifieke gemeenten die een plan indienen ten behoeve van lokale projecten met betrekking tot het ontwikkelen van innovatief (respijtzorg)aanbod. Het programma Eén tegen eenzaamheid stelt de middelen beschikbaar voor maatschappelijke initiatieven.
In het coalitieakkoord zijn middelen beschikbaar gesteld voor Respijtzorg en Eén tegen eenzaamheid die vanuit de aanvullende post aan de begroting van VWS worden toegevoegd. De middelen worden in deze eerste suppletoire begroting in het juiste kasritme gebracht door voor respijtzorg € 9,4 miljoen door te schuiven naar 2023 en voor Eén tegen eenzaamheid € 8 miljoen. Hiernaast is ook een bedrag van € 1,5 miljoen overgeboekt voor de invoering van een landelijke mantelzorgverklaring naar aanleiding van het amendement Otterloo en Sazias (Kamerstukken II, 2020/2021, 35570 XVI, nr. 69).
Storting/onttrekking begrotingsreserve
Stimuleringsregeling wonen en zorg
Voor financiering van de planontwikkeling van nieuwe woonvormen verstrekt de Rijkdienst voor Ondernemend Nederland (RVO) leningen in het kader van de stimuleringsregeling wonen en zorg (SWZ) aan sociale ondernemers en bewonersinitiatieven. Er is voor 2022 € 20,8 miljoen bestemd voor het verstrekken van deze leningen. Voor Woon-zorg combinaties en het stimuleren van langer thuis wonen zijn er middelen beschikbaar gesteld vanuit het coalitieakkoord. Voor 2022 gaat het om € 15,9 miljoen voor de stimuleringsregeling.
2. Zorgdragen voor langdurige zorg tegen maatschappelijk aanvaardbare kosten
Subsidies
Zorg merkbaar beter makenVoor de uitvoering van het thema ‘Dementie de wereld uit’van de Nationale Dementiestrategie 2021-2030, voert ZonMw het onderzoeksprogramma Dementie 2021-2030 uit. Hiervoor is in 2022 € 4,0 miljoen benodigd. Daarnaast is € 1,0 miljoen naar de begroting van BZK overgeheveld om invulling te geven aan de afspraken die gemaakt zijn in het Groninger zorgakkoord. In het Groninger zorgakkoord is afgesproken dat partijen (o.a. VWS, BZK, woningcorporaties en zorgaanbieders) in gezamenlijkheid aardbevingsbestendige nieuwbouw in de zorg en goede kwaliteit van de zorg in de toekomst in het aardbevingsgebied in Groningen realiseren. Tevens laat het programma Waardigheid en trots een andere kasbehoefte zien dan vooraf geraamd. Daarom zal een deel van het budget pas in 2023 tot besteding komen (€ 4,7 miljoen). Het resterende saldo betreft een aantal kleinere mutaties.
Bekostiging
Bijdrage in de kosten van kortingen (BIKK)
De Bijdrage in de Kosten van Kortingen (BIKK) dient ter compensatie van gederfde premie-inkomsten door de toename van heffingskortingen.
De raming van de BIKK is aangepast naar aanleiding van de CPB raming van de omvang van de heffingskortingen in het Centraal Economisch Plan 2022.
Bijdrage Wet langdurige zorg
De rijksbijdrage Wlz is in 2022 met € 1 miljard verhoogd. Deze bijstelling resulteert vooral uit bijstellingen bij de Wlz-premie-inkomsten. De Wlz-premie-inkomsten 2021 zijn € 0,9 miljard lager uitgekomen dan geraamd in de begroting 2022 en de premie-inkomsten 2022 worden thans € 0,1 miljard hoger geraamd. Daarnaast blijkt uit het jaarverslag van het Fonds langdurige zorg 2020 dat de Wlz-uitgaven in 2020 bijna € 0,3 miljard hoger zijn uitgekomen. Per saldo vereist het opheffen van het tekort in het Fonds langdurige zorg een verhoging van de rijksbijdrage met € 1,0 miljard.
3.3 Artikel 3 Langdurige zorg en ondersteuning
Vastgestelde begroting (1)1 | Stand 1e suppletoire begroting (2)1 | Mutaties 2e suppletoire begroting (3) | Stand 2e suppletoire begroting (4) = (2) + (3) | ||
|---|---|---|---|---|---|
Mutaties Miljoenennota | Overige mutaties 2e suppletoire begroting | ||||
Verplichtingen | 14.297.359 | 15.211.105 | ‒ 1.299.496 | 15.153.859 | 29.065.468 |
Uitgaven | 14.132.937 | 15.126.032 | ‒ 1.299.496 | ‒ 129.441 | 13.697.095 |
1. Participatie en zelfredzaamheid van mensen met beperkingen | 309.323 | 274.882 | 26.716 | ‒ 125.909 | 175.689 |
Subsidies | 53.333 | 53.825 | 601 | ‒ 10.227 | 52.199 |
Toegang tot zorg en ondersteuning | 9.821 | 9.621 | 230 | ‒ 8.041 | 9.810 |
Passende zorg en levensbrede ondersteuning | 18.207 | 17.909 | ‒ 124 | 967 | 18.752 |
Inclusieve samenleving | 10.475 | 8.975 | ‒ 49 | ‒ 2.953 | 5.973 |
Kennis en informatiebeleid | 11.079 | 11.079 | 447 | 0 | 11.526 |
Overige | 3.751 | 6.241 | 97 | ‒ 200 | 6.138 |
Opdrachten | 160.660 | 159.127 | 25.420 | ‒ 107.709 | 76.838 |
Bovenregionaal gehandicaptenvervoer | 61.349 | 61.349 | 992 | ‒ 2.500 | 59.841 |
Toegang tot zorg en ondersteuning | 1.768 | 1.768 | 29 | 0 | 1.797 |
Passende zorg en levensbrede ondersteuning | 3.123 | 3.112 | ‒ 215 | ‒ 338 | 2.559 |
Inclusiviteit | 83.143 | 79.781 | 24.571 | ‒ 101.126 | 3.226 |
Kennis, informatie en innovatiebeleid | 1.542 | 1.542 | 25 | 0 | 1.567 |
Aanbesteden Sociaal Domein | 0 | 0 | 28 | 0 | 28 |
Overige | 9.735 | 11.575 | ‒ 10 | ‒ 3.745 | 7.820 |
Bijdragen aan agentschappen | 6.188 | 6.188 | 180 | 0 | 6.368 |
Overige | 6.188 | 6.188 | 180 | 0 | 6.368 |
Bijdragen aan ZBO's/RWT's | 12.539 | 12.539 | 316 | 0 | 12.855 |
Overige | 12.539 | 12.539 | 316 | 0 | 12.855 |
Bijdragen aan medeoverheden | 25.403 | 6.503 | 199 | 177 | 6.879 |
Overige | 25.403 | 6.503 | 199 | 177 | 6.879 |
Storting/onttrekking begrotingsreserve | 51.200 | 36.700 | 0 | ‒ 8.150 | 20.550 |
Stimulerings regeling wonen en zorg | 51.200 | 36.700 | 0 | ‒ 8.150 | 20.550 |
2. Zorgdragen voor langdurige zorg tegen maatschappelijk aanvaardbare kosten | 13.823.614 | 14.851.150 | ‒ 1.326.212 | ‒ 3.532 | 13.521.406 |
Subsidies | 172.785 | 163.541 | ‒ 3.286 | ‒ 5.418 | 154.837 |
Zorg merkbaar beter maken | 79.750 | 70.733 | ‒ 1.239 | 240 | 69.734 |
Kennis, informatie en innovatiebeleid | 40.520 | 38.909 | ‒ 1.916 | ‒ 4.154 | 32.839 |
Palliatieve zorg en ondersteuning | 52.515 | 53.899 | ‒ 131 | ‒ 1.504 | 52.264 |
Overige | 0 | 0 | 0 | 0 | 0 |
Bekostiging | 13.484.600 | 14.516.000 | ‒ 1.332.000 | 0 | 13.184.000 |
Bijdrage in de kosten van kortingen (BIKK) | 4.184.600 | 4.216.000 | 18.000 | 0 | 4.234.000 |
Bijdrage Wlz | 9.300.000 | 10.300.000 | ‒ 1.350.000 | 0 | 8.950.000 |
Inkomensoverdrachten | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 |
Opdrachten | 24.491 | 26.345 | 4.175 | 816 | 31.336 |
Zorgdragen voor langdurige zorg | 24.491 | 26.345 | 4.175 | 816 | 31.336 |
Overige | 0 | 0 | 0 | 0 | 0 |
Bijdragen aan agentschappen | 428 | 447 | 0 | 0 | 447 |
Overige | 428 | 447 | 0 | 0 | 447 |
Bijdragen aan ZBO's/RWT's | 141.310 | 144.143 | 4.899 | 1.070 | 150.112 |
Uitvoeringskosten Sociale Verzekerings Bank | 44.528 | 44.958 | ‒ 656 | ‒ 1.080 | 43.222 |
Uitvoeringskosten Centrum Indicatiestelling Zorg | 96.782 | 99.185 | 5.555 | 2.150 | 106.890 |
Bijdragen aan medeoverheden | 0 | 674 | 0 | 0 | 674 |
Overige | 0 | 674 | 0 | 0 | 674 |
Ontvangsten | 5.691 | 5.691 | 0 | 0 | 5.691 |
Overige | 5.691 | 5.691 | 0 | 0 | 5.691 |
Toelichting
1. Participatie en zelfredzaamheid van mensen met beperkingen
Subsidies
Toegang tot zorg en ondersteuning
Voor Woon-zorg combinaties en het stimuleren van langer thuis wonen zijn er middelen beschikbaar gesteld vanuit het coalitieakkoord. Voor 2022 gaat het om € 15,9 miljoen voor de stimuleringsregeling. Hiervan is € 8 miljoen aan extra middelen beschikbaar gesteld voor de uitbreiding van de regeling ontmoetingsruimtes.
Inclusieve samenleving
Vanuit het programma Wonen, Ondersteuning en Zorg voor Ouderen werkt het ministerie van VWS samen met partijen in het veld aan een samenleving waar (toekomstige) ouderen waardig oud kunnen worden, zelf de regie hebben en met hun netwerk hun leven kunnen leiden. Een belangrijk onderdeel hiervan is dat ouderen beschikken over een sterke sociale basis. Van de middelen woon-zorg combinaties en stimuleren langer thuis en respijtzorg is € 1,7 miljoen toegevoegd aan de decentralisatie uitkering «versterken sociale basis» (totaalbedrag van € 11 miljoen) en overgeheveld naar het Gemeentefonds.
Opdrachten
Bovenregionaal gehandicaptenvervoer
Mensen met een mobiliteitsbeperking kunnen gebruik maken van het bovenregionaal sociaalrecreatief vervoer (ook bekend als Valys) per (deel)taxi. Op basis van nieuwe ramingen is de verwachting dat niet het volledige verplichte bedrag zal worden uitgegeven. Daarom is de verwachting dat € 2,5 miljoen niet wordt uitgegeven.
Inclusiviteit
In de Voorjaarsnota 2022 heeft het kabinet een eerste raming van de omvang van de meerkosten als gevolg van de corona maatregelen in het sociaal domein opgenomen (€ 73 miljoen). Deze middelen waren tijdelijk geboekt op artikel 3.1. De raming is geactualiseerd, nadat onderzoek naar de omvang van de meerkosten in de zomerperiode heeft plaatsgevonden om tot een betrouwbare raming te komen voor de meerkosten in 2022. Op basis van het onderzoek is de omvang van de meerkosten vastgesteld (€ 54,8 miljoen) en wordt dit bedrag bij decembercirculaire 2022 uitgekeerd aan gemeenten. Het resterende bedrag van € 18,2 miljoen valt vrij.
Ook de meerkosten sociaal domein voor Oekraïense vluchtelingen waren tijdelijk geboekt op artikel 3.1. De verantwoordelijkheid voor de zorg en ondersteuning vanuit de Wmo, de Jeugdwet, de uitvoering van het basistakenpakket Jeugdgezondheidszorg, het Rijksvaccinatieprogramma en het prenataal huisbezoek uit de Wet publieke gezondheid ligt óók voor Oekraïense ontheemden bij gemeenten. Als gevolg van de toestroom van Oekraïense ontheemden naar Nederland maken gemeenten extra kosten ten aanzien van de bovenstaande taken. Het kabinet heeft in mei 2022 besloten om gemeenten te compenseren voor de extra kosten in het jaar 2022 die zij ten aanzien van bovengenoemde taken maken. De compensatie is vastgesteld op basis van (een raming van) daadwerkelijke aantallen opgevangen Oekraïense ontheemden. Hierbij is er voor 2022 € 25,5 miljoen beschikbaar gesteld die via een decentralisatie uitkering in het Gemeentefonds aan gemeenten wordt verstrekt.
Overig
Diverse reguliere voornemens uit het budget van artikel 3.1 zijn dit jaar lager uitgevallen of in mindere mate gerealiseerd, waardoor er een overschot is ontstaan van € 3,5 miljoen. Voorbeelden zijn WMO houdbaarheidsonderzoek en Chatfunctie Veilig thuis.
Storting/onttrekking begrotingsreserve
Vanuit het programma Wonen, Ondersteuning en Zorg voor Ouderen werkt het ministerie van VWS samen met partijen in het veld aan een samenleving waar (toekomstige) ouderen waardig oud kunnen worden, zelf de regie hebben en met hun netwerk hun leven kunnen leiden. Een belangrijk onderdeel hiervan is dat ouderen beschikken over een sterke sociale basis. De overige middelen (€ 7,9 miljoen) zijn voor dit doel toegevoegd aan de decentralisatie uitkering «versterken sociale basis» (totaalbedrag van € 11 miljoen) en overgeheveld naar het gemeentefonds.
2. Zorgdragen voor langdurige zorg tegen maatschappelijk aanvaardbare kosten
Subsidies
Kennis, informatie en innovatiebeleid
Gedurende 2022 is gestart met de voorbereidingen en uitwerking van de doorontwikkeling van het Kwaliteitskader verpleeghuiszorg. Er is een opdracht aan Zorginstituut Nederland verstrekt om hierop regie te nemen. Omdat het van belang is zicht te hebben op wat de doorontwikkeling concreet betekent alvorens beleid en instrumenten gericht op vergroten inzicht in kwaliteit en passende zorg volledig uit te werken, zijn deze middelen niet volledig tot besteding gekomen (€ 2,5 miljoen). Het resterende saldo betreft een aantal kleinere mutaties.
Bekostiging
Bijdrage in de kosten van kortingen (BIKK)
De raming is op basis van de actuele raming van het Centraal Planbureau naar boven bijgesteld (€ 18,0 miljoen).
Bijdrage Wlz
De rijksbijdrage Wlz dient er toe om te voorkomen dat er in het Fonds langdurige zorg een tekort ontstaat. Op basis van actuele ramingen wordt verwacht dat een lagere rijksbijdrage Wlz volstaat om een fondstekort te vermijden (€ 1350 miljoen).
Opdrachten
Zorgdragen voor langdurige zorg
Ten behoeve van de pgb-administratie is het PGB 2.0-systeem ontwikkeld. Dit systeem verzorgt de administratieve ondersteuning van budgethouders, zorgverleners, verstrekkers (gemeenten of zorgkantoren) en de SVB. Voor de doorontwikkeling en implementatie van dit PGB 2.0-systeem vindt een herverdeling van middelen naar opdrachten plaats. Dit betreft € 3 miljoen.
Bijdragen aan ZBO's/RWT's
Uitvoeringskosten Centrum Indicatiestelling Zorg
De toename van het CIZ-budget heeft te maken met de goedgekeurde plannen voor het overheidsbrede programma Werk aan Uitvoering (WaU) en het Open op Orde/Informatiehuishouding. Daarnaast zijn additionele middelen beschikbaar gesteld voor uitvoering van het advies omtrent dubbele kinderbijslag intensieve zorg (DKIZ) van het ministerie van Sociale Zaken en Werkgelegenheid. Ook is het totaal aantal aanvragen hoger dan begroot, wat heeft geleid tot hogere werkvoorraden en hogere kosten. Tevens is het budget geïndexeerd voor de jaarlijkse loonontwikkeling. Dit betreft in totaal € 7,7 miljoen.
3.4 Artikel 4 Zorgbreed beeld
Ontwerpbegroting 2022 (1) | Mutaties via NvW, moties, amendementen en ISB (2) | Vastgestelde begroting t (3) = (1) + (2) | Mutaties 1e suppletoire begroting (4) | Stand 1e suppletoire begroting (5) = (3) + (4) | Mutatie 2023 | Mutatie 2024 | Mutatie 2025 | Mutatie 2026 | |
|---|---|---|---|---|---|---|---|---|---|
Verplichtingen | 1.138.985 | 57.289 | 1.196.274 | ‒ 60.916 | 1.135.358 | 9.234 | 16.669 | 13.767 | 16.847 |
Uitgaven | 1.305.729 | 70.489 | 1.376.218 | ‒ 5.760 | 1.370.458 | 22.519 | 19.808 | 16.906 | 16.847 |
1. Positie cliënt en transparantie van zorg | 52.795 | 0 | 52.795 | 4.562 | 57.357 | 8.656 | 3.814 | 59 | 0 |
Subsidies | 36.457 | 0 | 36.457 | 930 | 37.387 | 7.768 | 3.725 | 0 | 0 |
Patiënten- en gehandicaptenorganisaties | 17.000 | 0 | 17.000 | 0 | 17.000 | 0 | 0 | 0 | 0 |
Transparantie van zorg | 19.307 | 0 | 19.307 | 680 | 19.987 | 7.518 | 3.725 | 0 | 0 |
Overige | 150 | 0 | 150 | 250 | 400 | 250 | 0 | 0 | 0 |
Opdrachten | 8.689 | 0 | 8.689 | 3.632 | 12.321 | 888 | 89 | 59 | 0 |
Ondersteuning cliëntorganisaties | 4.033 | 0 | 4.033 | 0 | 4.033 | 0 | 0 | 0 | 0 |
Transparantie van zorg | 2.545 | 0 | 2.545 | 400 | 2.945 | 800 | 0 | 0 | 0 |
Overige | 2.111 | 0 | 2.111 | 3.232 | 5.343 | 88 | 89 | 59 | 0 |
Bijdragen aan agentschappen | 7.649 | 0 | 7.649 | 0 | 7.649 | 0 | 0 | 0 | 0 |
CIBG | 7.649 | 0 | 7.649 | 0 | 7.649 | 0 | 0 | 0 | 0 |
2. Opleidingen, beroepenstructuur en arbeidsmarkt | 665.275 | 86.750 | 752.025 | ‒ 9.976 | 742.049 | ‒ 38 | ‒ 38 | ‒ 15 | ‒ 15 |
Subsidies | 642.876 | 87.000 | 729.876 | ‒ 10.000 | 719.876 | 0 | 0 | 0 | 0 |
Opleidingen, beroepenstructuur en arbeidsmarkt | 642.876 | 87.000 | 729.876 | ‒ 10.000 | 719.876 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Opdrachten | 9.494 | ‒ 250 | 9.244 | 24 | 9.268 | ‒ 38 | ‒ 38 | ‒ 15 | ‒ 15 |
Opleidingen, beroepenstructuur en arbeidsmarkt | 9.494 | ‒ 250 | 9.244 | 24 | 9.268 | ‒ 38 | ‒ 38 | ‒ 15 | ‒ 15 |
Bijdragen aan agentschappen | 12.905 | 0 | 12.905 | 0 | 12.905 | 0 | 0 | 0 | 0 |
CIBG | 12.905 | 0 | 12.905 | 0 | 12.905 | 0 | 0 | 0 | 0 |
Bijdragen aan ZBO's/RWT's | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
ZiNL | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Bijdragen aan (inter)nationale organisaties | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
3. Informatiebeleid | 186.217 | ‒ 70.508 | 115.709 | 821 | 116.530 | 12.037 | 13.517 | 14.747 | 14.747 |
Subsidies | 121.447 | ‒ 92.530 | 28.917 | 1.273 | 30.190 | 0 | 0 | 0 | 0 |
Informatiebeleid | 14.297 | 2.147 | 16.444 | 1.273 | 17.717 | 0 | 0 | 0 | 0 |
Maatschappelijke diensttijd | 94.677 | ‒ 94.677 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Overige | 12.473 | 0 | 12.473 | 0 | 12.473 | 0 | 0 | 0 | 0 |
Opdrachten | 37.599 | 13.672 | 51.271 | ‒ 5.535 | 45.736 | ‒ 4.207 | ‒ 3.957 | ‒ 3.957 | ‒ 3.957 |
Informatiebeleid | 28.685 | 13.672 | 42.357 | ‒ 4.050 | 38.307 | ‒ 1.750 | ‒ 1.500 | ‒ 1.500 | ‒ 1.500 |
Overige | 8.914 | 0 | 8.914 | ‒ 1.485 | 7.429 | ‒ 2.457 | ‒ 2.457 | ‒ 2.457 | ‒ 2.457 |
Bijdragen aan agentschappen | 27.171 | 8.350 | 35.521 | 5.083 | 40.604 | 16.244 | 17.474 | 18.704 | 18.704 |
Informatiebeleid | 27.171 | 8.350 | 35.521 | 5.083 | 40.604 | 16.244 | 17.474 | 18.704 | 18.704 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Bijdragen aan ZBO's/RWT's | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
4. Inrichting Zorgstelsel | 255.907 | 750 | 256.657 | 1.649 | 258.306 | 2.054 | 2.705 | 2.305 | 2.305 |
Subsidies | 0 | 1.000 | 1.000 | ‒ 800 | 200 | 400 | 400 | 0 | 0 |
Programma's Zorgstelsel | 0 | 1.000 | 1.000 | ‒ 800 | 200 | 400 | 400 | 0 | 0 |
Opdrachten | 1.582 | 0 | 1.582 | 79 | 1.661 | 0 | 0 | 0 | 0 |
Programma's Zorgstelsel | 1.027 | 0 | 1.027 | 79 | 1.106 | 0 | 0 | 0 | 0 |
Overige | 555 | 0 | 555 | 0 | 555 | 0 | 0 | 0 | 0 |
Bijdragen aan ZBO's/RWT's | 254.325 | ‒ 250 | 254.075 | 2.370 | 256.445 | 1.654 | 2.305 | 2.305 | 2.305 |
CAK | 112.456 | 0 | 112.456 | 1.637 | 114.093 | 0 | 0 | 0 | 0 |
NZa | 63.547 | 0 | 63.547 | 0 | 63.547 | 2.110 | 2.305 | 2.305 | 2.305 |
Zorginstituut Nederland | 74.722 | 0 | 74.722 | 733 | 75.455 | ‒ 456 | 0 | 0 | 0 |
CSZ | 1.600 | 0 | 1.600 | 0 | 1.600 | 0 | 0 | 0 | 0 |
Overige | 2.000 | ‒ 250 | 1.750 | 0 | 1.750 | 0 | 0 | 0 | 0 |
Bijdragen aan medeoverheden | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Bijdragen aan andere begrotingshoofdstukken | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
EZK: ACM | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Begrotingsreserve | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
5. Zorg, welzijn en jeugdzorg op Caribisch Nederland | 145.535 | 53.497 | 199.032 | ‒ 2.816 | 196.216 | ‒ 190 | ‒ 190 | ‒ 190 | ‒ 190 |
Subsidies | 3.582 | 0 | 3.582 | 960 | 4.542 | 960 | 960 | 960 | 960 |
Zorg en Welzijn | 3.582 | 0 | 3.582 | 960 | 4.542 | 960 | 960 | 960 | 960 |
Bekostiging | 137.652 | 0 | 137.652 | ‒ 137.652 | 0 | ‒ 141.381 | ‒ 145.904 | ‒ 147.515 | ‒ 154.760 |
Zorg en Welzijn | 137.652 | 0 | 137.652 | ‒ 137.652 | 0 | ‒ 141.381 | ‒ 145.904 | ‒ 147.515 | ‒ 154.760 |
Opdrachten | 0 | 53.497 | 53.497 | 134.256 | 187.753 | 140.611 | 145.134 | 146.745 | 153.990 |
OPD COVID-19 | 0 | 53.497 | 53.497 | 0 | 53.497 | 0 | 0 | 0 | 0 |
OPD Zorg ZJCN (Z) | 0 | 0 | 0 | 118.031 | 118.031 | 124.386 | 128.909 | 129.520 | 136.765 |
OPD Jeugd, Welzijn en Sport | 0 | 0 | 0 | 16.225 | 16.225 | 16.225 | 16.225 | 17.225 | 17.225 |
Bijdragen aan medeoverheden | 4.301 | 0 | 4.301 | ‒ 380 | 3.921 | ‒ 380 | ‒ 380 | ‒ 380 | ‒ 380 |
Overige | 4.301 | 0 | 4.301 | ‒ 380 | 3.921 | ‒ 380 | ‒ 380 | ‒ 380 | ‒ 380 |
Ontvangsten | 11.153 | 0 | 11.153 | 0 | 11.153 | 0 | 0 | 0 | 0 |
Wanbetalers en onverzekerden | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Overige | 11.153 | 0 | 11.153 | 0 | 11.153 | 0 | 0 | 0 | 0 |
Toelichting
1. Positie cliënt en transparantie van zorg
Opdrachten
Overige
Het betreft een herschikking van middelen uit andere artikelen ten behoeve van de uitvoering van VWS campagnes, zoals:
– NIX18, voorkomen dat jongeren onder de 18 roken en drinken;
– Hey het is oké 2022, wegnemen stigma psychische aandoeningen en drempel verlagen om erover te praten;
– Eenzaamheid 2022, doorbreken trend eenzaamheid onder ouderen;
– Voedselkeuze Logo, verbeteren aansluiting voedselkeuzelogo Nederland.
De inzet binnen de campagnes is divers van aard en omvat onder andere inzet binnen social media, conferenties, afstemming in comités en events.
2. Opleidingen, beroepenstructuur en arbeidsmarkt
Subsidies
Opleidingen, beroepenstructuur en arbeidsmarkt
Niet alle aangevraagde subsidie voor de tijdvakken 1 tot en met 3 van SectorplanPlus subsidie is gerealiseerd. Daardoor valt een bedrag van € 9,9 miljoen vrij.
3. Informatiebeleid
Opdrachten
Informatiebeleid
De neerwaartse bijstelling van € 4,0 miljoen wordt veroorzaakt door een aantal mutaties. Op het opdrachtenbudget wordt een taakstelling van € 3 miljoen ingevuld. Daarnaast vindt voor € 2,5 miljoen een interne herverdeling plaatst naar apparaatsuitgaven (artikel 10). Daar tegenover staat dat € 1,5 miljoen beschikbaar wordt gesteld voor versterking van de inlichtingendiensten voor Vitaal en Cybersecurity en dat vanuit de eindejaarsmarge 2021 een budget van € 0,4 miljoen beschikbaar komt ter dekking van overlopende kasuitgaven. Tot slot is er € 0,2 miljoen beschikbaar vanuit dit instrument voor extra subsidiebudget voor long-covid (Kamerstukken II, 2021/2022, 35 925 XVI, nr. 32).
Bijdrage aan agentschappen
Informatiebeleid
Het bedrag van € 5,1 miljoen laat zich verklaren door onder andere de hogere bijdrage aan de financiering van de Generieke digitale infrastructuur. Het ministerie van VWS krijgt de kosten hiervoor doorbelast via BZK/Logius voor € 29,1 miljoen. Het beschikbare budget was € 23,4 miljoen en wordt met € 5,7 miljoen verhoogd. Het restant van minus € 0,6 miljoen bestaat uit een bijdrage aan het RIVM (€ 0,4 miljoen) en het Zorginstituut Nederland (ZiNL) (€ 0,2 miljoen).
5. Zorg, welzijn en jeugdzorg op Caribisch Nederland
Bekostiging
De mutatie op het instrument bekostiging is technisch van aard en schuift budget naar het juiste instrument (opdrachten). Het gaat om een bedrag van € 134, 2 miljoen.
Daarnaast is er € 2,5 miljoen overgeboekt naar de directie Publieke Gezondheid (artikel 1) onder meer voor een bijdrage aan het RIVM voor de uitvoering van het bevolkingsonderzoeken borstkanker op Caribisch Nederland. Tevens is er € 0,6 miljoen overgeheveld van het instrument bekostiging naar het instrument subsidie, zodat deze uitgaven onder het juiste instrument worden verantwoord.
Opdrachten
Op het moment dat de ontwerpbegroting 2022 tot stand kwam was er geen instrument opdrachten. Daardoor zijn de middelen abusievelijk op bekostiging geboekt. Deze technische mutatie betreft de overheveling van €134,2 miljoen van het instrument bekostiging naar het instrument opdrachten.
3.4 Artikel 4 Zorgbreed beleid
Vastgestelde begroting (1)1 | Stand 1e suppletoire begroting (2)1 | Mutaties 2e suppletoire begroting (3) | Stand 2e suppletoire begroting (4) = (2) + (3) | ||
|---|---|---|---|---|---|
Mutaties Miljoenennota | Overige mutaties 2e suppletoire begroting | ||||
Verplichtingen | 1.196.274 | 1.147.487 | 52.693 | 90.545 | 1.290.725 |
Uitgaven | 1.376.218 | 1.382.587 | ‒ 12.307 | 4.724 | 1.375.004 |
1. Positie cliënt en transparantie van zorg | 52.795 | 57.357 | 11.534 | 8.921 | 77.812 |
Subsidies | 36.457 | 37.387 | 927 | 121 | 38.435 |
Patiënten- en gehandicaptenorganisaties | 17.000 | 17.000 | 440 | 0 | 17.440 |
Transparantie van zorg | 19.307 | 19.987 | 483 | 121 | 20.591 |
Overige | 150 | 400 | 4 | 0 | 404 |
Opdrachten | 8.689 | 12.321 | 10.336 | 8.800 | 31.457 |
Ondersteuning cliëntorganisaties | 4.033 | 4.033 | 65 | 0 | 4.098 |
Transparantie van zorg | 2.545 | 2.945 | 41 | ‒ 2.400 | 586 |
Overige | 2.111 | 5.343 | 10.230 | 11.200 | 26.773 |
Bijdragen aan agentschappen | 7.649 | 7.649 | 271 | 0 | 7.920 |
CIBG | 7.649 | 7.649 | 271 | 0 | 7.920 |
2. Opleidingen, beroepenstructuur en arbeidsmarkt | 752.025 | 742.049 | ‒ 40.856 | ‒ 12.299 | 688.894 |
Subsidies | 729.876 | 719.876 | ‒ 41.487 | ‒ 12.230 | 666.159 |
Opleidingen, beroepenstructuur en arbeidsmarkt | 729.876 | 719.876 | ‒ 41.487 | ‒ 12.230 | 666.159 |
Overige | 0 | 0 | 0 | 0 | 0 |
Opdrachten | 9.244 | 9.268 | 174 | ‒ 69 | 9.373 |
Opleidingen, beroepenstructuur en arbeidsmarkt | 9.244 | 9.268 | 174 | ‒ 69 | 9.373 |
Bijdragen aan agentschappen | 12.905 | 12.905 | 457 | 0 | 13.362 |
CIBG | 12.905 | 12.905 | 457 | 0 | 13.362 |
Bijdragen aan ZBO's/RWT's | 0 | 0 | 0 | 0 | 0 |
ZiNL | 0 | 0 | 0 | 0 | 0 |
Bijdragen aan (inter)nationale organisaties | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 |
3. Informatiebeleid | 115.709 | 126.248 | 2.462 | ‒ 22.397 | 106.313 |
Subsidies | 28.917 | 37.195 | 2.094 | ‒ 1.008 | 38.281 |
Informatiebeleid | 16.444 | 24.722 | 931 | 2.478 | 28.131 |
Maatschappelijke diensttijd | 0 | 0 | 840 | ‒ 486 | 354 |
Overige | 12.473 | 12.473 | 323 | ‒ 3.000 | 9.796 |
Opdrachten | 51.271 | 46.038 | ‒ 881 | ‒ 12.003 | 33.154 |
Informatiebeleid | 42.357 | 38.609 | ‒ 585 | ‒ 10.328 | 27.696 |
Overige | 8.914 | 7.429 | ‒ 296 | ‒ 1.675 | 5.458 |
Bijdragen aan agentschappen | 35.521 | 43.015 | 1.249 | ‒ 9.386 | 34.878 |
Informatiebeleid | 35.521 | 43.015 | 1.249 | ‒ 9.386 | 34.878 |
Overige | 0 | 0 | 0 | 0 | 0 |
Bijdragen aan ZBO's/RWT's | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 |
4. Inrichting Zorgstelsel | 256.657 | 260.717 | 9.538 | 5.641 | 275.896 |
Subsidies | 1.000 | 200 | 700 | 0 | 900 |
Programma's Zorgstelsel | 1.000 | 200 | 700 | 0 | 900 |
Opdrachten | 1.582 | 1.661 | 26 | ‒ 382 | 1.305 |
Programma's Zorgstelsel | 1.027 | 1.106 | 17 | ‒ 382 | 741 |
Overige | 555 | 555 | 9 | 0 | 564 |
Bijdragen aan ZBO's/RWT's | 254.075 | 258.856 | 8.812 | 6.023 | 273.691 |
CAK | 112.456 | 116.504 | 2.729 | 4.754 | 123.987 |
NZa | 63.547 | 63.547 | 1.804 | 1.500 | 66.851 |
Zorginstituut Nederland | 74.722 | 75.455 | 4.192 | ‒ 231 | 79.416 |
CSZ | 1.600 | 1.600 | 38 | 0 | 1.638 |
Overige | 1.750 | 1.750 | 49 | 0 | 1.799 |
Bijdragen aan medeoverheden | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 |
Bijdragen aan andere begrotingshoofdstukken | 0 | 0 | 0 | 0 | 0 |
EZK: ACM | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 |
Begrotingsreserve | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 |
5. Zorg, welzijn en jeugdzorg op Caribisch Nederland | 199.032 | 196.216 | 5.015 | 24.858 | 226.089 |
Subsidies | 3.582 | 4.542 | 98 | ‒ 400 | 4.240 |
Zorg en Welzijn | 3.582 | 4.542 | 98 | ‒ 400 | 4.240 |
Bekostiging | 137.652 | 0 | 0 | 156.983 | 156.983 |
Zorg en Welzijn | 137.652 | 0 | 0 | 156.983 | 156.983 |
Opdrachten | 53.497 | 187.753 | 4.799 | ‒ 139.025 | 53.527 |
Zorg | 53.497 | 171.528 | 4.829 | ‒ 122.860 | 53.497 |
Welzijn | 0 | 16.225 | ‒ 30 | ‒ 16.165 | 30 |
Bijdragen aan medeoverheden | 4.301 | 3.921 | 118 | 7.300 | 11.339 |
Overige | 4.301 | 3.921 | 118 | 7.300 | 11.339 |
Ontvangsten | 11.153 | 11.153 | 0 | 0 | 11.153 |
Wanbetalers en onverzekerden | 0 | 0 | 0 | 0 | 0 |
Overige | 11.153 | 11.153 | 0 | 0 | 11.153 |
Toelichting
1. Positie cliënt en transparantie van zorg
Opdrachten
Overige
Voor diverse communicatiecampagnes is het opdrachtenbudget met €10,2 miljoen opgehoogd. Deze middelen worden onder meer ingezet voor de campagnes 'Eén tegen eenzaamheid', de publiekscampagne «Depressie» en diverse campagnes in het kader van COVID-19.
Aanvullend is het opdrachtenbudget met €10,2 miljoen opgehoogd voor onder meer de vaccinatiecampagne in het kader van COVID-19 en is €1,0 miljoen beschikbaar gesteld voor gemaakte kosten voor het beheren en bewaren van medische dossiers van patiënten en voormalige patiënten van het in 2018 failliet verklaarde MC IJsselmeerziekenhuizen B.V..
2. Opleidingen, beroepenstructuur en arbeidsmarkt
Subsidies
Het grootste deel van de mutatie van € 41,5 miljoen betreft een technische mutatie, namelijk de overheveling van budget voor de subsidieregeling Coronabanen in de zorg van € 45 miljoen naar 2023. Deze schuif is noodzakelijk vanwege de geconstateerde fraude bij de eerdere COZO-regeling in 2021. Daarnaast is € 12,0 miljoen van 2022 naar 2023 geschoven in verband met de uitvoering van subsidieregeling behoud langdurig zieke zorgmedewerkers. Bij de initiële verdeling van de beschikbare middelen over de jaren 2022 en 2023 was geen rekening gehouden met wanneer aanvragen ingediend konden worden en de behandeltermijn van 13 weken van subsidieaanvragen. Vanwege deze behandeltermijn worden middelen op een later moment bevoorschot dan het moment waarop de vrijwillige verlenging van de loondoorbetaling ingaat. Met deze schuif worden de middelen in het juiste ritme geplaatst.
De mutaties van € 12,2 miljoen zijn onder andere lagere uitgaven ad € 5 miljoen aan de taskforce arbeidsmarkt en € 2,0 miljoen aan de campagne werken in de zorg. De plannen ten aanzien van een meerjarige inzet om zeggenschap te bevorderen zijn niet volledig uitgegeven, waardoor onderuitputting ontstaat van € 4,0 miljoen.
3. Informatiebeleid
Subsidies
Informatiebeleid
Op informatiebeleid hebben diverse mutaties plaatsgevonden van in totaal € 3,4 miljoen. Het budget is met €1,6 miljoen opgehoogd ten behoeve van Nictiz in het kader van informatiestandaarden geboortezorg en medicatie overdracht. Daarnaast heeft voor €1,4 miljoen aan technische mutaties plaatsgevonden van het instrument Opdrachten en Bijdrage aan agentschappen. Tot slot is het budget met €0,4 miljoen opgehoogd ten behoeve van de loonbijstelling.
Overig
Binnen het programma Innovatiebeleid en Zorgvernieuwing (IenZ) is het budget met € 3,0 miljoen afgenomen. Dit komt vooral door minder uitgaven aan de PGO-gebruikersregeling, omdat het aantal PGO-gebruikers in 2022 minder hard op gang is gekomen dan verwacht.
Opdrachten
Informatiebeleid
Er heeft een technische correctie plaatsgevonden tussen de instrumenten bijdrage agentschappen / Opdrachten en Subsidies (+€ 0,9 miljoen), uitkering loonbijstelling (+ € 0,4 miljoen) en diverse beleidsmatige overboekingen (- € 1,3 miljoen) ten behoeve van uitvoeringstoets ZIN en IGJ Vitaal.
Binnen Informatiebeleid is het opdrachtenbudget met € 3,2 miljoen verlaagd. Dit omdat in 2022 minder uitgaven worden verwacht dan begroot, onder meer door vertraging op beleidsdossiers bij de totstandkoming van de Wet Digitale Overheid (WDO), zoals bij implementatie Toegang (TVS), de UZI-pilots, de totstandkoming van de Wegiz en de uitloop van Lijn4.
Het programma Realisatie Digitale Ondersteuning COVID-19 (RDO) heeft vanaf 2020 tools ontwikkeld die hebben bijgedragen aan het openen en open houden van de samenleving tijdens de acute fase van de COVID-19 crisis. Het budget voor opdrachten bij RDO is met € 7,7 miljoen afgenomen. Dit wordt veroorzaakt door onder meer drastische afname van het aantal calls bij het klantcontactcentrum, door het stopzetten van het Corona Toegangsbewijs (CTB) en lagere kosten bevraging in het BRP. Als gevolg van het stoppen van CoronaMelder per 28 september 2022 is er geen behoefte meer aan een communicatiecampagne voor CoronaMelder als deze weer geactiveerd zou moeten worden.
Bijdrage aan agentschappen
Informatiebeleid
Er heeft een technische correctie plaatsgevonden van het instrument bijdrage aan agentschappen naar Opdrachten en Subsidies (-€ 2,3 miljoen). Daarnaast worden de gebruikerskosten voor de beheervoorziening BV BSN doorbelast aan de gebruiker; via een technische mutatie zijn de middelen hiervoor overgeboekt naar BZK (- € 6,4 miljoen). Er zijn tevens middelen t.b.v. CIBG overgeboekt voor programma Open op orde (+0,3 mln.) en voor de loon-en prijsbijstelling (+ € 0,9 miljoen)
4. Inrichting Zorgstelsel
Bijdrage aan ZBO's en RWT's
CAK
Er is aan het CAK extra budget toegekend ten behoeve van de uitvoering van de SOV voor ontheemden uit Oekraïne (€ 1,6 miljoen). Daarnaast waren er extra middelen nodig voor een verbeterde uitvoering van de wettelijke taken van het CAK (€ 5,8 miljoen).
NZa
De loonbijstelling van € 1,5 miljoen is bijgeboekt en een IGJ-bijdrage van € 0,3 miljoen in de Wtza-taken is overgeheveld vanuit artikel 10.
Daarnaast heeft een herschikking van budget plaatsgevonden, om de taakstellende onderuitputting correct in te vullen.
Zorginstituut Nederland
De hogere uitgaven (€ 4,0 miljoen) bij het Zorginstituut Nederland zijn deels opgebouwd uit overboekingen vanuit andere artikelen in de begroting ter hoogte van € 2,2 miljoen. Deze overboekingen bestaan onder andere uit middelen voor WEGIZ, Moleculaire diagnostiek, Zorgzandbak en doorontwikkeling pakketbeheer.
Daarnaast is sprake van hogere uitgaven voor salarissen (€ 1,8 miljoen) als gevolg van nieuwe Cao-afspraken.
5. Zorg, welzijn en jeugdzorg op Caribisch Nederland
Bekostiging
Zorg en Welzijn
In verband met de sterk dalende koers (USD/EUR) van de afgelopen maanden heeft ZJCN te maken met een autonome tegenvaller van € 13,6 miljoen. Bij de begroting is rekening gehouden met een USD koers van 1,18 op het moment van het opstellen van de tweede suppletoire begroting was de USD koers 1,02 waardoor de kosten hoger zijn dan geraamd.
In 2022 heeft ZJCN te maken met extra kosten a € 5,8 miljoen in de curatieve zorg in verband met het inhalen van zorg als gevolg van de coronacrisis.
Er vindt voor € 138,8 miljoen in deze 2e suppletoire begroting een instrumentswijziging plaats, van het instrument opdrachten naar bekostiging. De verplichtingen en uitgaven van ZJCN die voortkomen uit contracten en declaraties op grond van de ‘Regeling aanspraak zorgverzekering BES’ en ‘Besluit zorgverzekering BES’ voldoen aan de criteria van het instrument Bekostiging, zoals dat is opgenomen in de Rijksbegrotingsvoorschriften. De middelen dienen dan ook als zodanig in de begroting te worden vastgelegd.
Opdrachten
Zorg
Ter correctie van abusievelijk niet verdeelde loonbijstelling 2021 en 2022 voor uitgaven aan Caribisch Nederland, is het opdrachtenbudget met € 4,8 miljoen opgehoogd.
Daarnaast is € 122,7 miljoen overgeboekt naar het instrument bekostiging om de uitgaven vanaf het juiste instrument te verantwoorden, zoals toegelicht onder het instrument bekostiging. Tezamen met € 0,2 miljoen aan kleinere mutaties gaat het om een totale mutatie van € 122,9 miljoen.
Welzijn
Een budget van € 16,1 miljoen is overgeboekt naar het instrument bekostiging om de uitgaven vanaf het juiste instrument te verantwoorden, zoals toegelicht onder het instrument bekostiging.
Bijdragen aan medeoverheden
Overige
De directie Sport heeft vanuit de BOSA-regeling € 6,9 miljoen beschikbaar gesteld voor projecten in Caribisch Nederland gericht op investeringen in sportaccommodaties. De projecten zijn in lijn met de doelen en voorwaarden van de BOSA-regeling.
3.5 Artikel 5 Jeugd
Ontwerpbegroting 2022 (1) | Mutaties via NvW, moties, amendementen en ISB (2) | Vastgestelde begroting t (3) = (1) + (2) | Mutaties 1e suppletoire begroting (4) | Stand 1e suppletoire begroting (5) = (3) + (4) | Mutatie 2023 | Mutatie 2024 | Mutatie 2025 | Mutatie 2026 | |
|---|---|---|---|---|---|---|---|---|---|
Verplichtingen | 117.641 | 0 | 117.641 | 22.129 | 139.770 | 17.030 | 30 | 30 | 30 |
Uitgaven | 117.641 | 0 | 117.641 | 22.129 | 139.770 | 17.030 | 30 | 30 | 30 |
3. Effectief en efficiënt werkend jeugdstelsel | 117.641 | 0 | 117.641 | 22.129 | 139.770 | 17.030 | 30 | 30 | 30 |
Subsidies | 106.485 | 0 | 106.485 | ‒ 3.194 | 103.291 | ‒ 8.000 | ‒ 25.000 | ‒ 25.000 | ‒ 25.000 |
Kennis en informatiebeleid | 12.744 | 0 | 12.744 | 0 | 12.744 | 0 | 0 | 0 | 0 |
Jeugdbeleid | 59.544 | 0 | 59.544 | ‒ 12.094 | 47.450 | ‒ 8.000 | ‒ 25.000 | ‒ 25.000 | ‒ 25.000 |
Jeugdstelsel | 34.197 | 0 | 34.197 | 8.900 | 43.097 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Opdrachten | 9.545 | 0 | 9.545 | 548 | 10.093 | 30 | 30 | 30 | 30 |
Kennis en informatiebeleid | 1.696 | 0 | 1.696 | 0 | 1.696 | 0 | 0 | 0 | 0 |
Jeugdbeleid | 7.349 | 0 | 7.349 | 518 | 7.867 | 0 | 0 | 0 | 0 |
Jeugdstelsel | 500 | 0 | 500 | 30 | 530 | 30 | 30 | 30 | 30 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Bijdragen aan agentschappen | 1.386 | 0 | 1.386 | 0 | 1.386 | 0 | 0 | 0 | 0 |
Overige | 1.386 | 0 | 1.386 | 0 | 1.386 | 0 | 0 | 0 | 0 |
Bijdragen aan medeoverheden | 0 | 0 | 0 | 25.000 | 25.000 | 25.000 | 25.000 | 25.000 | 25.000 |
Overige | 0 | 0 | 0 | 25.000 | 25.000 | 25.000 | 25.000 | 25.000 | 25.000 |
Bijdragen aan andere begrotingshoofdstukken | 225 | 0 | 225 | ‒ 225 | 0 | 0 | 0 | 0 | 0 |
Overige | 225 | 0 | 225 | ‒ 225 | 0 | 0 | 0 | 0 | 0 |
Ontvangsten | 2.085 | 0 | 2.085 | 0 | 2.085 | 0 | 0 | 0 | 0 |
Overige | 2.085 | 0 | 2.085 | 0 | 2.085 | 0 | 0 | 0 | 0 |
Toelichting
3. Effectief en efficiënt werkend jeugdstelsel
Subsidies
Jeugdbeleid
Een van de maatregelen uit het rapport van cie. de Winter betreft de tegemoetkomingsregeling. Omdat er aanzienlijk meer mensen een beroep hebben gedaan op de regeling dan waar vooraf rekening mee was gehouden, zijn er aanvullende middelen beschikbaar gesteld van € 17,7 miljoen voor 2022 en € 8 miljoen voor 2023. In totaal wordt er een bedrag van € 21,4 miljoen in 2022 en € 8 miljoen in 2023 overgeboekt naar het ministerie van J&V voor de uitvoering van deze regeling.
Voor de financiering van de instandhouding en doorontwikkeling van de expertisecentra jeugdhulp, is € 25 miljoen overgeboekt naar het instrument bijdragen aan medeoverheden (zie toelichting aldaar).
De overige mutaties op dit hoofdbudget betreffen diverse overboekingen voor (inter)departementale samenwerkingen op het gebied van jeugdhulp, waaronder de departementale overboeking van € 2,7 miljoen ten behoeve van de subsidie voor inkoop sociaal domein.
Jeugdstelsel
Dit voorjaar zijn VNG en het Rijk overeengekomen om de looptijd van de subsidieregeling ‘continuïteit cruciale jeugdzorg’ te verlengen. Ten behoeve van de subsidieregeling is hiervoor € 8,9 miljoen overgeboekt vanuit het Gemeentefonds naar het hoofdbudget Jeugdstelsel, waarmee het beschikbare budget conform de subsidieregeling nu € 10 miljoen bedraagt. Aan het einde van de subsidieregeling vloeien deze financiële middelen weer terug in het Gemeentefonds.
Bijdragen aan medeoverheden
Overige
Voor de specifieke uitkeringen (SPUKS) aan gemeenten is € 25 miljoen overgeboekt van het budget subsidies zorg voor de Jeugd naar het instrument bijdragen aan medeoverheden. Deze SPUKS betreffen de financiering voor de instandhouding en doorontwikkeling van de expertisecentra jeugdhulp. Dit betreft een technische correctie naar het juiste hoofdbudget voor hetzelfde doel om een uitkering te kunnen verstrekken aan gemeenten.
3.5 Artikel 5 Jeugd
Vastgestelde begroting (1)1 | Stand 1e suppletoire begroting (2)1 | Mutaties 2e suppletoire begroting (3) | Stand 2e suppletoire begroting (4) = (2) + (3) | ||
|---|---|---|---|---|---|
Mutaties Miljoenennota | Overige mutaties 2e suppletoire begroting | ||||
Verplichtingen | 117.641 | 139.770 | ‒ 12.205 | ‒ 20.507 | 107.058 |
Uitgaven | 117.641 | 139.770 | ‒ 12.205 | ‒ 20.507 | 107.058 |
3. Effectief en efficiënt werkend jeugdstelsel | 117.641 | 139.770 | ‒ 12.205 | ‒ 20.507 | 107.058 |
Subsidies | 106.485 | 103.291 | ‒ 17.688 | ‒ 16.459 | 69.144 |
Kennis en informatiebeleid | 12.744 | 12.744 | 330 | 252 | 13.326 |
Jeugdbeleid | 59.544 | 47.450 | ‒ 18.904 | ‒ 7.811 | 20.735 |
Jeugdstelsel | 34.197 | 43.097 | 886 | ‒ 8.900 | 35.083 |
Overige | 0 | 0 | 0 | 0 | 0 |
Opdrachten | 9.545 | 10.093 | 179 | ‒ 2.223 | 8.049 |
Kennis en informatiebeleid | 1.696 | 1.696 | 27 | 0 | 1.723 |
Jeugdbeleid | 7.349 | 7.867 | 144 | ‒ 2.197 | 5.814 |
Jeugdstelsel | 500 | 530 | 8 | ‒ 26 | 512 |
Overige | 0 | 0 | 0 | 0 | 0 |
Bijdragen aan agentschappen | 1.386 | 1.386 | 49 | 0 | 1.435 |
Overige | 1.386 | 1.386 | 49 | 0 | 1.435 |
Bijdragen aan medeoverheden | 0 | 25.000 | 5.250 | ‒ 1.825 | 28.425 |
Overige | 0 | 25.000 | 5.250 | ‒ 1.825 | 28.425 |
Bijdragen aan andere begrotingshoofdstukken | 225 | 0 | 5 | 0 | 5 |
Overige | 225 | 0 | 5 | 0 | 5 |
Ontvangsten | 2.085 | 2.085 | 0 | 0 | 2.085 |
Overige | 2.085 | 2.085 | 0 | 0 | 2.085 |
Toelichting
3. Effectief en efficiënt werkend jeugdstelsel
Subsidies
Jeugdbeleid
Bij de toelichting op de mutaties voor de 1e suppletoire begroting van 2022 is per abuis het volledige beschikbaar gestelde budget voor de tegemoetkomingsregeling voor slachtoffers van geweld in de jeugdzorg ad € 21,4 miljoen toegelicht. Hiervan was echter de overboeking ad € 19,6 miljoen, nog niet verwerkt in de budgetstanden van de 1e suppletoire begroting. Deze overboeking naar Het Schadefonds Geweldsmisdrijven wordt daarom opnieuw in deze 2e suppletoire begroting gemeld.
Voor de financiering van de instandhouding en doorontwikkeling van de expertisecentra jeugdhulp, is € 25,8 miljoen overgeboekt naar het onderdeel bijdragen aan medeoverheden. Daarnaast is er een bedrag van € 2,6 miljoen overgeboekt naar het onderdeel bijdragen aan medeoverheden, ter financiering van de regionaal projectleiders aanpak huiselijk geweld en kindermishandeling.
In de 1e suppletoire begroting 2022 is € 9 miljoen budget overgeheveld naar VWS t.b.v. de uitvoering van de Hervormingsagenda. Hierbij is met de VNG de afspraak gemaakt, dat de niet uitgegeven middelen weer terugvloeien naar het Gemeentefonds. Dit bedraagt € 2,8 miljoen in 2022. Deze middelen worden via de decembercirculaire teruggeboekt naar de algemene uitkering van het Gemeentefonds.
De overige mutaties op dit hoofdbudget betreffen diverse overboekingen en bijstellingen t.b.v. (inter)departementale samenwerkingen op het gebied van jeugdhulp.
Jeugdstelsel
Met de VNG is afgesproken om in 2022 € 10 miljoen vanuit het Gemeentefonds beschikbaar te stellen t.b.v. de subsidieregeling continuïteit van cruciale jeugdzorg. Hiervan is € 1,1 miljoen reeds aangevraagd en verleend aan tijdelijke liquiditeitssteun. Middels een kasschuif ad € 8,9 miljoen, blijven de resterende middelen ook in 2023 volledig beschikbaar voor deze regeling.
Bijdragen aan medeoverheden
In de eerste suppletoire begroting is de mutatie van € 25 miljoen voor bijdragen aan medeoverheden t.b.v. de financiering van de specifieke uitkering (SPUK) instandhouding en doorontwikkeling van de expertisecentra jeugdhulp reeds toegelicht. Deze bijdrage is verhoogd met een aanvullende mutatie van € 0,8 miljoen n.a.v. de wijziging op deze SPUK. Daarnaast is dit onderdeel tevens met een bedrag van € 2,6 miljoen opgehoogd t.b.v. de financiering van de SPUK voor regionaal projectleiders aanpak huiselijk geweld en kindermishandeling. Deze mutaties betreffen een overboeking van budget naar het juiste instrument voor bijdrage aan gemeenten.
3.6 Artikel 6 Sport en bewegen
Ontwerpbegroting 2022 (1) | Mutaties via NvW, moties, amendementen en ISB (2) | Vastgestelde begroting t (3) = (1) + (2) | Mutaties 1e suppletoire begroting (4) | Stand 1e suppletoire begroting (5) = (3) + (4) | Mutatie 2023 | Mutatie 2024 | Mutatie 2025 | Mutatie 2026 | |
|---|---|---|---|---|---|---|---|---|---|
Verplichtingen | 368.244 | 191.400 | 559.644 | ‒ 69.153 | 490.491 | ‒ 10.109 | 0 | 0 | 0 |
Uitgaven | 383.244 | 192.979 | 576.223 | 7.738 | 583.961 | 0 | 0 | 0 | 0 |
1. Passend sport- en beweegaanbod | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Subsidies | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Passend sport- en beweegaanbod | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
4. Sport verenigt Nederland | 383.244 | 192.979 | 576.223 | 7.738 | 583.961 | 0 | 0 | 0 | 0 |
Subsidies | 164.226 | 115.479 | 279.705 | ‒ 2.658 | 277.047 | 0 | 0 | 0 | 0 |
Sportakkoord | 76.923 | 114.579 | 191.502 | ‒ 2.658 | 188.844 | 0 | 0 | 0 | 0 |
Duurzame en toegankelijke sportaccommodaties | 75.794 | 0 | 75.794 | 0 | 75.794 | 0 | 0 | 0 | 0 |
Kennis en innovatie | 11.509 | 900 | 12.409 | 0 | 12.409 | 0 | 0 | 0 | 0 |
Inkomensoverdrachten | 15.266 | 0 | 15.266 | 0 | 15.266 | 0 | 0 | 0 | 0 |
Financiële voorziening topsporters | 15.266 | 0 | 15.266 | 0 | 15.266 | 0 | 0 | 0 | 0 |
Opdrachten | 1.738 | 3.000 | 4.738 | 1.261 | 5.999 | 0 | 0 | 0 | 0 |
Sportakkoord | 1.465 | 3.000 | 4.465 | 840 | 5.305 | 0 | 0 | 0 | 0 |
Kennis en innovatie | 223 | 0 | 223 | 66 | 289 | 0 | 0 | 0 | 0 |
Overige | 50 | 0 | 50 | 355 | 405 | 0 | 0 | 0 | 0 |
Bijdragen aan ZBO's/RWT's | 2.975 | 0 | 2.975 | 0 | 2.975 | 0 | 0 | 0 | 0 |
Dopingautoriteit | 2.975 | 0 | 2.975 | 0 | 2.975 | 0 | 0 | 0 | 0 |
Bijdragen aan medeoverheden | 195.422 | 74.500 | 269.922 | 8.000 | 277.922 | 0 | 0 | 0 | 0 |
Duurzame en toegankelijke sportaccommodaties | 185.259 | 0 | 185.259 | 8.000 | 193.259 | 0 | 0 | 0 | 0 |
Sportakkoord | 10.163 | 74.500 | 84.663 | 0 | 84.663 | 0 | 0 | 0 | 0 |
Bijdragen aan (inter)nationale organisaties | 3.525 | 0 | 3.525 | 1.135 | 4.660 | 0 | 0 | 0 | 0 |
Dopingbestrijding | 325 | 0 | 325 | 335 | 660 | 0 | 0 | 0 | 0 |
Organisaties in de Sport | 3.200 | 0 | 3.200 | 800 | 4.000 | 0 | 0 | 0 | 0 |
Bijdragen aan andere begrotingshoofdstukken | 92 | 0 | 92 | 0 | 92 | 0 | 0 | 0 | 0 |
Sportakkoord | 92 | 0 | 92 | 0 | 92 | 0 | 0 | 0 | 0 |
Ontvangsten | 15.740 | 0 | 15.740 | 45.000 | 60.740 | 23.000 | 12.000 | 0 | 0 |
Overige | 15.740 | 0 | 15.740 | 45.000 | 60.740 | 23.000 | 12.000 | 0 | 0 |
Toelichting
4. Sport verenigt Nederland
Subsidies
SportakkoordHet uitgavenkader wordt verlaagd. Onderliggend heeft dit betrekking op een aantal mutaties in verband met lagere uitvoeringskosten voor COVID-regelingen dan eerder geraamd (- € 1,6 miljoen), lagere bijdrages aan de projecten Eurogames en VeiligheidNL (- € 0,25 miljoen) en technische correcties binnen artikel 6 (- € 0,8 miljoen).
Eind 2021 is door de Tweede Kamer een amendement aangenomen, waarbij er € 1 miljoen incidenteel op artikel 6 Sport wordt vrijgemaakt om te zorgen dat Thialf eventuele tegenvallers met betrekking tot vervanging van installatie en machines kan opvangen en optimaal kan blijven functioneren. De middelen voor Thialf zullen aan de provincie Friesland beschikbaar gesteld worden.
Bijdrage medeoverheden
Duurzame en toegankelijke sportaccommodaties
Het uitgavenkader wordt verhoogd. Het hogere uitgavenkader is via een technische desaldering vanuit een hogere ontvangstenraming binnen artikel 6 mogelijk gemaakt. Deze systematiek wordt jaarlijks toegepast om de vaststellingen van de SPUK-regelingen 2020 en de uitvoeringskosten die hiervoor nodig zijn af te ronden.
Ontvangsten
De ontvangstenraming wordt verhoogd. De hogere ontvangstenraming heeft betrekking op de specifieke uitkering stimulering sport (SPUK Sport), in verband met teruggave van te veel verkregen compensatie. Een deel van dit bedrag (€ 8 miljoen) wordt via een technische desaldering toegevoegd aan het uitgavenkader voorde uitvoeringkosten voor de vaststellingen van de SPUK-regeling 2020.
3.6 Artikel 6 Sport en bewegen
Vastgestelde begroting (1)1 | Stand 1e suppletoire begroting (2)1 | Mutaties 2e suppletoire begroting (3) | Stand 2e suppletoire begroting (4) = (2) + (3) | ||
|---|---|---|---|---|---|
Mutaties Miljoenennota | Overige mutaties 2e suppletoire begroting | ||||
Verplichtingen | 559.644 | 490.491 | 6.247 | ‒ 62.015 | 434.723 |
Uitgaven | 576.223 | 583.961 | 6.247 | ‒ 62.015 | 528.193 |
4. Sport verenigt Nederland | 576.223 | 583.961 | 6.247 | ‒ 62.015 | 528.193 |
Subsidies | 279.705 | 277.047 | ‒ 3.510 | ‒ 35.470 | 238.067 |
Sportakkoord | 191.502 | 188.844 | ‒ 7.034 | ‒ 25.970 | 155.840 |
Duurzame en toegankelijke sportaccommodaties | 75.794 | 75.794 | 3.226 | ‒ 9.050 | 69.970 |
Kennis en innovatie | 12.409 | 12.409 | 298 | ‒ 450 | 12.257 |
Inkomensoverdrachten | 15.266 | 15.266 | 494 | 0 | 15.760 |
Financiële voorziening topsporters | 15.266 | 15.266 | 494 | 0 | 15.760 |
Opdrachten | 4.738 | 5.999 | 229 | 0 | 6.228 |
Sportakkoord | 4.465 | 5.305 | 224 | ‒ 200 | 5.329 |
Kennis en innovatie | 223 | 289 | 4 | 200 | 493 |
Overige | 50 | 405 | 1 | 0 | 406 |
Bijdragen aan ZBO's/RWT's | 2.975 | 2.975 | 72 | 0 | 3.047 |
Dopingautoriteit | 2.975 | 2.975 | 72 | 0 | 3.047 |
Bijdragen aan medeoverheden | 269.922 | 277.922 | 8.960 | ‒ 22.545 | 264.337 |
Duurzame en toegankelijke sportaccommodaties | 185.259 | 193.259 | ‒ 3 | ‒ 1.085 | 192.171 |
Sportakkoord | 84.663 | 84.663 | 8.963 | ‒ 21.460 | 72.166 |
Bijdragen aan (inter)nationale organisaties | 3.525 | 4.660 | 0 | ‒ 4.000 | 660 |
Dopingbestrijding | 325 | 660 | 0 | 0 | 660 |
Organisaties in de Sport | 3.200 | 4.000 | 0 | ‒ 4.000 | 0 |
Bijdragen aan andere begrotingshoofdstukken | 92 | 92 | 2 | 0 | 94 |
Sportakkoord | 92 | 92 | 2 | 0 | 94 |
Ontvangsten | 15.740 | 60.740 | 0 | 0 | 60.740 |
Overige | 15.740 | 60.740 | 0 | 0 | 60.740 |
Toelichting
4. Sport verenigt Nederland
Subsidies
Sportakkoord
Tijdens de coronacrisis is een economisch steunpakket ten behoeve van amateursportorganisaties (TASO-regeling) beschikbaar gekomen. Het bedrag dat de sportorganisaties uiteindelijk nodig bleken te hebben was lager dan geraamd. Hierdoor is een bedrag van € 21,3 miljoen vrijgevallen. Voor het uitvoeren van de COVID-19 regelingen is een bedrag van € 1,9 miljoen naar uitvoeringsorganisatie DUS-I overgeheveld.
Om in 2022 een financiële bijdrage te kunnen leveren aan de organisatie van het evenement European Para Championships 2023, is een bedrag van € 4,0 miljoen beschikbaar gesteld.
In verband met het op het juiste financiële instrument verantwoorden van de uitgaven, heeft binnen het artikelonderdeel sport en bewegen een aantal budgettair neutrale mutaties (- € 7,1 miljoen) naar andere financiële instrumenten plaatsgevonden. Tevens is een bedrag van € 2,1 miljoen aan loonbijstelling geboekt.
Daarnaast heeft een aantal mutaties (- € 1,6 miljoen) plaatsgevonden in verband met het uitvoeren en verantwoorden van beleidsthema's via andere artikelonderdelen van de VWS begroting en andere departementen. Ook is in de uitvoering onderbesteding opgetreden. De vrijval hieruit bedraagt € 7,3 miljoen.
In totaal gaat het om per saldo een vrijval van € 33,1 miljoen.
Duurzame en toegankelijke sportaccommodaties
Vanuit de middelen die beschikbaar zijn voor de subsidieregeling voor sportverenigingen, stichtingen en andere niet winst beogende investeerders in sportaccommodaties (BOSA) is € 6,9 miljoen beschikbaar gemaakt voor projecten in Caribisch Nederland gericht op investeringen in sportaccommodaties. De middelen zijn overgeboekt naar artikel 4 op de VWS-begroting. Daarnaast is vanuit de verdeling van Coalitieakkoord middelen voor accommodatiebeleid een bedrag van € 2,0 miljoen beschikbaar gekomen. Deze middelen zullen in 2022 niet tot besteding komen waardoor er een vrijval van eveneens € 2,0 miljoen optreedt. Ook is een bedrag van € 1,2 miljoen voor loonbijstelling geboekt.
Bijdrage aan medeoverheden
SportakkoordTijdens de Coronacrisis is een economisch steunpakket ten behoeve van verhuurders van sportaccommodaties (TVS-regeling) beschikbaar gekomen. Het bedrag dat de verhuurders uiteindelijk nodig bleken te hebben was lager dan geraamd. Hierdoor is een bedrag van € 21,4 miljoen vrijgevallen.
Vanuit de verdeling van Coalitieakkoord middelen binnen het artikelonderdeel sport en bewegen is een bedrag van € 8,7 miljoen, aangevuld met € 0,3 miljoen loonbijstelling, toegevoegd aan het uitvoeringsbudget specifieke uitkering Sportakkoord.
Bijdrage aan (inter)nationale organisaties
Organisaties in de sport
In verband met het op het juiste financiële instrument verantwoorden van de uitgaven, heeft binnen het artikelonderdeel sport en bewegen een mutatie ( € 4,0 miljoen) naar het subsidie instrument plaatsgevonden.
3.7 Artikel 7 Oorlogsgetroffenen en Herinnering WOII
Ontwerpbegroting 2022 (1) | Mutaties via NvW, moties, amendementen en ISB (2) | Vastgestelde begroting t (3) = (1) + (2) | Mutaties 1e suppletoire begroting (4) | Stand 1e suppletoire begroting (5) = (3) + (4) | Mutatie 2023 | Mutatie 2024 | Mutatie 2025 | Mutatie 2026 | |
|---|---|---|---|---|---|---|---|---|---|
Verplichtingen | 214.056 | 0 | 214.056 | ‒ 1.815 | 212.241 | ‒ 1.467 | ‒ 1.311 | 0 | 0 |
Uitgaven | 216.942 | 0 | 216.942 | ‒ 179 | 216.763 | 0 | 0 | 0 | 0 |
1. De zorg- en dienstverlening aan verzetsdeelnemers en oorlogsgetroffenen WOII en de herinnering aan WO II | 29.574 | 0 | 29.574 | ‒ 179 | 29.395 | 0 | 0 | 0 | 0 |
Subsidies | 28.517 | 0 | 28.517 | ‒ 179 | 28.338 | 0 | 0 | 0 | 0 |
Nationaal Comité | 6.494 | 0 | 6.494 | 0 | 6.494 | 0 | 0 | 0 | 0 |
Nationale herinneringscentra | 2.632 | 0 | 2.632 | 0 | 2.632 | 0 | 0 | 0 | 0 |
Collectieve Erkenning Indisch Nederland | 1.567 | 0 | 1.567 | 0 | 1.567 | 0 | 0 | 0 | 0 |
Zorg- en dienstverlening | 6.380 | 0 | 6.380 | 0 | 6.380 | 0 | 0 | 0 | 0 |
Overige | 11.444 | 0 | 11.444 | ‒ 179 | 11.265 | 0 | 0 | 0 | 0 |
Bekostiging | 400 | 0 | 400 | 0 | 400 | 0 | 0 | 0 | 0 |
Overige | 400 | 0 | 400 | 0 | 400 | 0 | 0 | 0 | 0 |
Opdrachten | 431 | 0 | 431 | 0 | 431 | 0 | 0 | 0 | 0 |
Overige | 431 | 0 | 431 | 0 | 431 | 0 | 0 | 0 | 0 |
Bijdragen aan ZBO's/RWT's | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Bijdragen aan (inter)nationale organisaties | 226 | 0 | 226 | 0 | 226 | 0 | 0 | 0 | 0 |
Overige | 226 | 0 | 226 | 0 | 226 | 0 | 0 | 0 | 0 |
Bijdragen aan andere begrotingshoofdstukken | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
2. Pensioenen en uitkeringen voor verzetsdeelnemers en oorlogsgetroffenen WO II | 187.368 | 0 | 187.368 | 0 | 187.368 | 0 | 0 | 0 | 0 |
Inkomensoverdrachten | 177.423 | 0 | 177.423 | 0 | 177.423 | 0 | 0 | 0 | 0 |
Wetten en regelingen verzetsdeelnemers en oorlogsgetroffenen | 177.423 | 0 | 177.423 | 0 | 177.423 | 0 | 0 | 0 | 0 |
Bijdragen aan ZBO's/RWT's | 9.945 | 0 | 9.945 | 0 | 9.945 | 0 | 0 | 0 | 0 |
SVB | 8.725 | 0 | 8.725 | 0 | 8.725 | 0 | 0 | 0 | 0 |
PUR | 1.220 | 0 | 1.220 | 0 | 1.220 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Ontvangsten | 2.901 | 0 | 2.901 | 0 | 2.901 | 0 | 0 | 0 | 0 |
Overige | 2.901 | 0 | 2.901 | 0 | 2.901 | 0 | 0 | 0 | 0 |
3.7 Artikel 7 Oorlogsgetroffenen en Herinnering WOII
Vastgestelde begroting (1)1 | Stand 1e suppletoire begroting (2)1 | Mutaties 2e suppletoire begroting (3) | Stand 2e suppletoire begroting (4) = (2) + (3) | ||
|---|---|---|---|---|---|
Mutaties Miljoenennota | Overige mutaties 2e suppletoire begroting | ||||
Verplichtingen | 214.056 | 212.241 | 6.721 | ‒ 4.200 | 214.762 |
Uitgaven | 216.942 | 216.763 | 6.721 | ‒ 6.200 | 217.284 |
1. De zorg- en dienstverlening aan verzetsdeelnemers en oorlogsgetroffenen WOII en de herinnering aan WO II | 29.574 | 29.395 | 738 | ‒ 1.800 | 28.333 |
Subsidies | 28.517 | 28.338 | 731 | ‒ 1.800 | 27.269 |
Nationaal Comité | 6.494 | 6.494 | 168 | 0 | 6.662 |
Nationale herinneringscentra | 2.632 | 2.632 | 68 | 0 | 2.700 |
Collectieve Erkenning Indisch Nederland | 1.567 | 1.567 | 41 | 0 | 1.608 |
Zorg- en dienstverlening | 6.380 | 6.380 | 165 | 0 | 6.545 |
Overige | 11.444 | 11.265 | 289 | ‒ 1.800 | 9.754 |
Bekostiging | 400 | 400 | 0 | 0 | 400 |
Overige | 400 | 400 | 0 | 0 | 400 |
Opdrachten | 431 | 431 | 7 | 0 | 438 |
Overige | 431 | 431 | 7 | 0 | 438 |
Bijdragen aan ZBO's/RWT's | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 |
Bijdragen aan (inter)nationale organisaties | 226 | 226 | 0 | 0 | 226 |
Overige | 226 | 226 | 0 | 0 | 226 |
Bijdragen aan andere begrotingshoofdstukken | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 |
2. Pensioenen en uitkeringen voor verzetsdeelnemers en oorlogsgetroffenen WO II | 187.368 | 187.368 | 5.983 | ‒ 4.400 | 188.951 |
Inkomensoverdrachten | 177.423 | 177.423 | 5.742 | ‒ 3.400 | 179.765 |
Wetten en regelingen verzetsdeelnemers en oorlogsgetroffenen | 177.423 | 177.423 | 5.742 | ‒ 3.400 | 179.765 |
Bijdragen aan ZBO's/RWT's | 9.945 | 9.945 | 241 | ‒ 1.000 | 9.186 |
SVB | 8.725 | 8.725 | 211 | 0 | 8.936 |
PUR | 1.220 | 1.220 | 30 | ‒ 1.000 | 250 |
Overige | 0 | 0 | 0 | 0 | 0 |
Ontvangsten | 2.901 | 2.901 | 0 | 0 | 2.901 |
Overige | 2.901 | 2.901 | 0 | 0 | 2.901 |
Toelichting
2. Pensioenen en uitkeringen voor verzetsdeelnemers en oorlogsgetroffenen WO II
De € 3,4 miljoen ruimte op de uitkeringen Oorlogsgetroffenen en Herinnering WO II (OHW) en de € 1 miljoen ruimte op de uitvoeringskosten van de SVB zijn ontstaan doordat er minder uitkeringen door de SVB zijn verstrekt en de uitvoeringskosten van de SVB lager waren dan begroot.
3.8 Artikel 8 Tegemoetkoming specifieke kosten
Ontwerpbegroting 2022 (1) | Mutaties via NvW, moties, amendementen en ISB (2) | Vastgestelde begroting t (3) = (1) + (2) | Mutaties 1e suppletoire begroting (4) | Stand 1e suppletoire begroting (5) = (3) + (4) | Mutatie 2023 | Mutatie 2024 | Mutatie 2025 | Mutatie 2026 | |
|---|---|---|---|---|---|---|---|---|---|
Verplichtingen | 5.614.749 | 72.186 | 5.686.935 | 104.614 | 5.791.549 | 499.249 | 332.751 | 427.874 | 471.677 |
Uitgaven | 5.614.749 | 72.186 | 5.686.935 | 104.614 | 5.791.549 | 499.249 | 332.751 | 427.874 | 471.677 |
Inkomensoverdrachten | 5.614.749 | 72.186 | 5.686.935 | 104.614 | 5.791.549 | 499.249 | 332.751 | 427.874 | 471.677 |
Zorgtoeslag | 5.546.800 | 72.186 | 5.618.986 | 104.614 | 5.723.600 | 499.249 | 332.751 | 427.874 | 471.677 |
Tegemoetkoming specifieke zorgkosten | 67.949 | 0 | 67.949 | 0 | 67.949 | 0 | 0 | 0 | 0 |
Wet tegemoetkoming chronisch zieken en gehandicapten (Wtcg) | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Ontvangsten | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Toelichting
1. Inkomensoverdrachten
Inkomensoverdrachten
Zorgtoeslag
De uitgaven voor de zorgtoeslag worden in 2022 met € 0,1 miljard verhoogd. Deze stijging resulteert uit de verwerking van het Centraal Economisch Plan van het CPB en uit de verwerking van de zeer voorlopige inschatting van de premiestijging 2023, die voor één twaalfde neerslaat in december 2022.
3.8 Artikel 8 Tegemoetkoming specifieke kosten
Vastgestelde begroting (1)1 | Stand 1e suppletoire begroting (2)1 | Mutaties 2e suppletoire begroting (3) | Stand 2e suppletoire begroting (4) = (2) + (3) | ||
|---|---|---|---|---|---|
Mutaties Miljoenennota | Overige mutaties 2e suppletoire begroting | ||||
Verplichtingen | 5.686.935 | 5.791.549 | 78.100 | 0 | 5.869.649 |
Uitgaven | 5.686.935 | 5.791.549 | 78.100 | 0 | 5.869.649 |
Inkomensoverdrachten | 5.686.935 | 5.791.549 | 78.100 | 0 | 5.869.649 |
Zorgtoeslag | 5.618.986 | 5.723.600 | 78.100 | 0 | 5.801.700 |
Tegemoetkoming specifieke zorgkosten | 67.949 | 67.949 | 0 | 0 | 67.949 |
Wet tegemoetkoming chronisch zieken en gehandicapten (Wtcg) | 0 | 0 | 0 | 0 | 0 |
Ontvangsten | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 |
Toelichting
1. Inkomensoverdrachten
Zorgtoeslag
De uitgavenraming is op basis van de actuele raming van het Centraal Planbureau verhoogd (€ 78,1 miljoen).
4 Niet-beleidsartikelen
4 Niet-beleidsartikelen
4.1 Artikel 9 Algemeen
Ontwerpbegroting 2022 (1) | Mutaties via NvW, moties, amendementen en ISB (2) | Vastgestelde begroting t (3) = (1) + (2) | Mutaties 1e suppletoire begroting (4) | Stand 1e suppletoire begroting (5) = (3) + (4) | Mutatie 2023 | Mutatie 2024 | Mutatie 2025 | Mutatie 2026 | |
|---|---|---|---|---|---|---|---|---|---|
Verplichtingen | 25.054 | 0 | 25.054 | 24 | 25.078 | 774 | ‒ 226 | ‒ 226 | ‒ 226 |
Uitgaven | 28.022 | 0 | 28.022 | 24 | 28.046 | 774 | ‒ 226 | ‒ 226 | ‒ 226 |
1. Internationale samenwerking | 8.654 | 0 | 8.654 | 250 | 8.904 | 1.000 | 0 | 0 | 0 |
Opdrachten | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Bijdragen aan agentschappen | 900 | 0 | 900 | 0 | 900 | 0 | 0 | 0 | 0 |
Overige | 900 | 0 | 900 | 0 | 900 | 0 | 0 | 0 | 0 |
Bijdragen aan (inter)nationale organisaties | 7.754 | 0 | 7.754 | 250 | 8.004 | 1.000 | 0 | 0 | 0 |
World Health Organization | 2.968 | 0 | 2.968 | 250 | 3.218 | 1.000 | 0 | 0 | 0 |
EMA | 3.802 | 0 | 3.802 | 0 | 3.802 | 0 | 0 | 0 | 0 |
Overige | 984 | 0 | 984 | 0 | 984 | 0 | 0 | 0 | 0 |
3. Eigenaarsbijdrage RIVM | 14.368 | 0 | 14.368 | ‒ 226 | 14.142 | ‒ 226 | ‒ 226 | ‒ 226 | ‒ 226 |
Bekostiging | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Bijdragen aan agentschappen | 14.368 | 0 | 14.368 | ‒ 226 | 14.142 | ‒ 226 | ‒ 226 | ‒ 226 | ‒ 226 |
Eigenaarsbijdrage RIVM | 14.368 | 0 | 14.368 | ‒ 226 | 14.142 | ‒ 226 | ‒ 226 | ‒ 226 | ‒ 226 |
Eigenaarsbijdrage aCBG | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Eigenaarsbijdrage CIBG | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
4. Begrotingsreserve achterborg WFZ-garanties | 5.000 | 0 | 5.000 | 0 | 5.000 | 0 | 0 | 0 | 0 |
Garanties | 5.000 | 0 | 5.000 | 0 | 5.000 | 0 | 0 | 0 | 0 |
Overige | 5.000 | 0 | 5.000 | 0 | 5.000 | 0 | 0 | 0 | 0 |
Ontvangsten | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Toelichting
1. Internationale samenwerking
Bijdragen aan (inter)nationale organisaties
World Health Organization
Ten behoeve van de organisatie van het World Local Production Forum in 2023 worden vanuit de Homogene Groep Internationale Samenwerking (HGIS) middelen aan de VWS-begroting toegevoegd. Het gaat om € 0,25 miljoen in 2022 en € 1 miljoen in 2023. Dit Forum gaat over het beter organiseren van lokale productie van geneesmiddelen. Nederland zal als gastheer optreden.
4.1 Artikel 9 Algemeen
Vastgestelde begroting (1)1 | Stand 1e suppletoire begroting (2)1 | Mutaties 2e suppletoire begroting (3) | Stand 2e suppletoire begroting (4) = (2) + (3) | ||
|---|---|---|---|---|---|
Mutaties Miljoenennota | Overige mutaties 2e suppletoire begroting | ||||
Verplichtingen | 25.054 | 25.078 | 740 | 1.252 | 27.070 |
Uitgaven | 28.022 | 28.046 | 460 | 352 | 28.858 |
1. Internationale samenwerking | 8.654 | 8.904 | ‒ 50 | 352 | 9.206 |
Opdrachten | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 |
Bijdragen aan agentschappen | 900 | 900 | 280 | 0 | 1.180 |
Overige | 900 | 900 | 280 | 0 | 1.180 |
Bijdragen aan (inter)nationale organisaties | 7.754 | 8.004 | ‒ 330 | 352 | 8.026 |
World Health Organization | 2.968 | 3.218 | ‒ 530 | 0 | 2.688 |
EMA | 3.802 | 3.802 | 0 | 185 | 3.987 |
Overige | 984 | 984 | 200 | 167 | 1.351 |
3. Eigenaarsbijdrage RIVM | 14.368 | 14.142 | 510 | 0 | 14.652 |
Bekostiging | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 |
Bijdragen aan agentschappen | 14.368 | 14.142 | 510 | 0 | 14.652 |
Eigenaarsbijdrage RIVM | 14.368 | 14.142 | 510 | 0 | 14.652 |
Eigenaarsbijdrage aCBG | 0 | 0 | 0 | 0 | 0 |
Eigenaarsbijdrage CIBG | 0 | 0 | 0 | 0 | 0 |
4. Begrotingsreserve achterborg WFZ-garanties | 5.000 | 5.000 | 0 | 0 | 5.000 |
Garanties | 5.000 | 5.000 | 0 | 0 | 5.000 |
Overige | 5.000 | 5.000 | 0 | 0 | 5.000 |
Ontvangsten | 0 | 0 | 3.885 | 0 | 3.885 |
Overige | 0 | 0 | 3.885 | 0 | 3.885 |
Toelichting
Ontvangsten
De toename van € 3,9 miljoen op de ontvangsten betreft een correctie van artikel 10 naar artikel 9. Ten onrechte was bij eerste suppletoire begroting 2022 de ontvangst van het surplus van het eigen vermogen van de agentschappen aCBG en CIBG aan artikel 10 toegevoegd. Dit wordt nu gecorrigeerd (zie ook toelichting bij artikel 10).
4.2 Artikel 10 Apparaat Kerndepartement
Ontwerpbegroting 2022 (1) | Mutaties via NvW, moties, amendementen en ISB (2) | Vastgestelde begroting t (3) = (1) + (2) | Mutaties 1e suppletoire begroting (4) | Stand 1e suppletoire begroting (5) = (3) + (4) | Mutatie 2023 | Mutatie 2024 | Mutatie 2025 | Mutatie 2026 | |
|---|---|---|---|---|---|---|---|---|---|
Verplichtingen | 407.873 | 41.399 | 449.272 | 97.299 | 546.571 | 91.941 | 25.624 | 27.308 | 19.190 |
Uitgaven | 447.390 | 37.405 | 484.795 | 101.030 | 585.825 | 91.941 | 25.624 | 27.308 | 19.190 |
Personele uitgaven | 361.239 | 34.177 | 395.416 | 80.321 | 475.737 | 72.968 | 13.217 | 12.802 | 9.464 |
eigen personeel | 313.787 | 4.104 | 317.891 | 48.045 | 365.936 | 59.638 | 9.267 | 8.852 | 5.514 |
inhuur externen | 44.094 | 30.073 | 74.167 | 32.876 | 107.043 | 13.930 | 4.550 | 4.550 | 4.550 |
overige personele uitgaven | 3.358 | 0 | 3.358 | ‒ 600 | 2.758 | ‒ 600 | ‒ 600 | ‒ 600 | ‒ 600 |
Materiële uitgaven | 86.151 | 3.228 | 89.379 | 20.709 | 110.088 | 18.973 | 12.407 | 14.506 | 9.726 |
ICT | 12.424 | 2.038 | 14.462 | 3.729 | 18.191 | 2.983 | ‒ 22 | 1.978 | 1.978 |
bijdrage aan SSO's | 49.504 | 6 | 49.510 | 5.955 | 55.465 | 12.113 | 12.504 | 12.603 | 7.823 |
overige materiële uitgaven | 24.223 | 1.184 | 25.407 | 11.025 | 36.432 | 3.877 | ‒ 75 | ‒ 75 | ‒ 75 |
Ontvangsten | 8.594 | 0 | 8.594 | 6.025 | 14.619 | 0 | 0 | 0 | 0 |
Overige | 8.594 | 0 | 8.594 | 6.025 | 14.619 | 0 | 0 | 0 | 0 |
Ontwerpbegroting 2022 (1) | Mutaties via NvW, moties, amendementen en ISB (2) | Vastgestelde begroting t (3) = (1) + (2) | Mutaties 1e suppletoire begroting (4) | Stand 1e suppletoire begroting (5) = (3) + (4) | Mutatie 2023 | Mutatie 2024 | Mutatie 2025 | Mutatie 2026 | |
|---|---|---|---|---|---|---|---|---|---|
Totaal apparaatsuitgaven Ministerie | 447.390 | 37.405 | 484.795 | 101.030 | 585.825 | 91.941 | 25.624 | 27.308 | 19.190 |
Personele uitgaven | 247.057 | 34.177 | 281.234 | 85.185 | 366.419 | 72.556 | 12.805 | 12.390 | 9.052 |
eigen personeel | 201.893 | 4.104 | 205.997 | 53.532 | 259.529 | 58.626 | 8.255 | 7.840 | 4.502 |
inhuur externen | 42.638 | 30.073 | 72.711 | 31.653 | 104.364 | 13.930 | 4.550 | 4.550 | 4.550 |
overige personele uitgaven | 2.526 | 0 | 2.526 | 0 | 2.526 | 0 | 0 | 0 | 0 |
Materiële uitgaven | 61.434 | 3.228 | 64.662 | 19.654 | 84.316 | 18.973 | 12.407 | 14.506 | 9.726 |
ICT | 6.652 | 2.038 | 8.690 | 2.373 | 11.063 | 2.983 | ‒ 22 | 1.978 | 1.978 |
bijdrage aan SSO's | 45.155 | 6 | 45.161 | 5.955 | 51.116 | 12.113 | 12.504 | 12.603 | 7.823 |
overige materiële uitgaven | 9.627 | 1.184 | 10.811 | 11.326 | 22.137 | 3.877 | ‒ 75 | ‒ 75 | ‒ 75 |
Personele uitgaven inspecties | 89.506 | 0 | 89.506 | ‒ 4.407 | 85.099 | ‒ 2.606 | ‒ 2.606 | ‒ 2.606 | ‒ 2.606 |
eigen personeel | 87.598 | 0 | 87.598 | ‒ 3.807 | 83.791 | ‒ 2.006 | ‒ 2.006 | ‒ 2.006 | ‒ 2.006 |
inhuur externen | 1.076 | 0 | 1.076 | 0 | 1.076 | 0 | 0 | 0 | 0 |
overige personele uitgaven | 832 | 0 | 832 | ‒ 600 | 232 | ‒ 600 | ‒ 600 | ‒ 600 | ‒ 600 |
Materiële uitgaven inspecties | 18.623 | 0 | 18.623 | 0 | 18.623 | 0 | 0 | 0 | 0 |
ICT | 5.250 | 0 | 5.250 | 0 | 5.250 | 0 | 0 | 0 | 0 |
bijdrage aan SSO's | 3.950 | 0 | 3.950 | 0 | 3.950 | 0 | 0 | 0 | 0 |
overige materiële uitgaven | 9.423 | 0 | 9.423 | 0 | 9.423 | 0 | 0 | 0 | 0 |
Personele uitgaven SCP en raden | 24.676 | 0 | 24.676 | ‒ 457 | 24.219 | 3.018 | 3.018 | 3.018 | 3.018 |
eigen personeel | 24.296 | 0 | 24.296 | ‒ 1.680 | 22.616 | 3.018 | 3.018 | 3.018 | 3.018 |
inhuur externen | 380 | 0 | 380 | 1.223 | 1.603 | 0 | 0 | 0 | 0 |
overige personele uitgaven | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Materiële uitgaven SCP en raden | 6.094 | 0 | 6.094 | 1.055 | 7.149 | 0 | 0 | 0 | 0 |
ICT | 522 | 0 | 522 | 1.356 | 1.878 | 0 | 0 | 0 | 0 |
bijdrage aan SSO's | 399 | 0 | 399 | 0 | 399 | 0 | 0 | 0 | 0 |
overige materiële uitgaven | 5.173 | 0 | 5.173 | ‒ 301 | 4.872 | 0 | 0 | 0 | 0 |
Toelichting apparaatsuitgaven kerndepartement
Personele uitgaven
Eigen personeel
Met betrekking tot het budget van eigen personeel kerndepartement vindt voor 2022 een mutatie plaats van per saldo € 53,5 miljoen. Ten behoeve van corona gerelateerde uitgaven wordt € 38,8 miljoen aan dit artikelonderdeel toegevoegd voor 2022. Voor 2023 betreft het een bijstelling van € 49,5 miljoen. In verband met de verdeling van de middelen, die samenhangen met Pandemische Paraatheid, wordt aan dit budget eveneens een structurele toevoeging gedaan van € 3,4 miljoen. Voor de periode 2022-2025 wordt het budget daarnaast verhoogd in verband met de kosten ter ondersteuning van de derde bewindspersoon (€ 2,6 miljoen/jaar).
Vanwege de Faciliteitenregeling medezeggenschap wordt het budget structureel verhoogd met € 2,4 miljoen. Tevens is sprake van overlopende uitgaven vanuit 2021 in 2022 voor een bedrag van € 2,2 miljoen die door middel van de eindejaarsmarge aan de begroting worden toegevoegd. De ontvangen pseudopremies Eigen Risicodragerschap (ERD) worden gedesaldeerd met een hoger budget voor eigen personeel (€ 2,1 miljoen), zie ook de toelichting bij de ontvangsten.
Verder zijn er nog een aantal kleine bijstellingen. Zo wordt rekening gehouden met hogere uitvoeringkosten van € 3,1 miljoen in verband met de COVID-regelingen Sport en van diverse andere regelingen door DUS-I. Vanwege de toegenomen dienstverlening op het gebied van de bedrijfsvoering vindt een budgetaanpassing van € 0,6 miljoen plaats. Voor het ministerie van JenV voert VWS de kinderbeschermingsmaatregelen uit, dit leidt tot een budgetoverheveling vanuit dat departement van € 0,4 miljoen. Verder wordt het budget voor attachés vanuit de HGIS met € 0,2 miljoen verhoogd. Een groot aantal kleinere mutaties leiden tot een budgetbijstelling van € 1,1 miljoen. Aangezien Maatschappelijke Diensttijd (MDT) overgaat naar het ministerie van OCW, worden de bijbehorende personele budgetten ook overgeheveld naar dat departement (-/- € 1,6 miljoen). Voor de dienstverlening vanuit het ministerie van BZK vindt een overboeking plaats van € 0,4 miljoen. Ten behoeve van de uitvoeringskosten van het Financieel Dienstencentrum (FCD) wordt € 0,2 miljoen overgeboekt naar het ministerie van SZW. Als laatste is sprake van een korting op het totale budget van € 1,3 miljoen, omdat rekening wordt gehouden met enige onderuitputting.
Inhuur externen
Het budget voor inhuur externen voor 2022 wordt met per saldo € 31,7 miljoen verhoogd. Voor de uitvoering van regelingen door DUS-I voor het ministerie van OCW wordt vanuit het ministerie van OCW € 7,3 miljoen aan budget overgeboekt. Vanwege de overgang van MDT naar het ministerie van OCW, worden het bijbehorende budget overgeheveld (-/- € 0,6 miljoen). Ten behoeve van corona gerelateerde kosten wordt € 9,5 miljoen aan dit artikelonderdeel toegevoegd, onder meer vanwege de inhuur van communicatiecapaciteit (€ 1,4 miljoen), juridische capaciteit (€ 4 miljoen) en inhuur bij de Dienst Testen (€ 3,6 miljoen) en voorbereidingskosten voor een parlementaire enquête (€ 0,5 miljoen).
Voor het programma Open op Orde wordt € 5,7 miljoen vanuit het ministerie van BZK overgeboekt. Met een beroep op de eindejaarsmarge 2021 wordt € 5,6 miljoen aan dit budget toegevoegd.
Het budget voor de inhuur van juridische ondersteuning en advies wordt structureel verhoogd om dit in evenwicht te brengen met de meerjarige historische uitputting (€ 1,1 miljoen). Ten behoeve van de aanbesteding van het beheer van het Subsidieplatform wordt € 1 miljoen aan het budget toegevoegd. De overige mutaties en interne herschikkingen leiden tot een mutatie van per saldo € 2,2 miljoen.
De kosten voor externe inhuur komen boven de «Roemer-norm»
uit, hetgeen nog eens wordt versterkt met de nu doorgevoerde mutaties. Hierbij is enerzijds sprake van tijdelijke uitbreiding van formatie in verband met piekbelasting, o.m. vanwege coronagerelateerde activiteiten welke ook nog doorlopen in 2023, bijvoorbeeld de afhandeling van Woo-verzoeken. Anderzijds gaat het ook om de inhuur van specifieke kennis daarbij, bijvoorbeeld bij de realisatie van digitale ondersteuning. Daarnaast komen de budgetmutaties ook voort uit de overhevelingen van budget in verband met dienstverlening welke voor overige departementen wordt verricht, zoals bij DUS-I.
Materiële uitgaven
ICT
Op het budget voor ICT van het kerndepartement vindt een mutatie plaats van per saldo € 2,4 miljoen. Ten behoeve van de (doorbelasting van) kosten van het Financieel Dienstencentrum (FDC) wordt € 0,9 miljoen overgeboekt naar het ministerie van SZW. Ten behoeve van corona gerelateerde kosten wordt € 2 miljoen aan dit onderdeel toegevoegd, in verband met kosten voor de voorbereiding van een parlementaire enquête (€ 1,6 miljoen) en ondersteuning bij de Dienst Testen (€ 0,4 miljoen).
Voor de herijking van de inkoopfunctie wordt het budget verhoogd met € 0,9 miljoen. Voor de uitvoering van regelingen door DUS-I wordt € 0,4 miljoen aan budget overgeboekt vanuit het ministerie van OCW. Overige mutaties zorgen per saldo voor een verlaging van het budget met € 0,1 miljoen.
Bijdrage aan SSO's
Ten behoeve van bijdragen aan SSO's vindt een budgetbijstelling plaats van per saldo € 6 miljoen. Dit wordt onder meer veroorzaakt door hogere overheadkosten in verband met een hogere externe inhuur vanwege corona gerelateerde WOB-verzoeken en de kosten ten behoeve van Zylab-licenties (€ 2,8 miljoen), hogere kosten voor overhead vanwege een hogere vaste formatie ( € 1,74 miljoen structureel) en tariefstijging bij de SSO's en invoering van het digitaal vergaderen (€ 2,1 miljoen). Met een beroep op de eindejaarsmarge 2021 wordt € 0,5 miljoen aan dit artikelonderdeel toegevoegd.
Vanwege de doorbelasting aan VWS-directies van kosten voor de Flexpool/FlexBeleid wordt het budget met € 0,2 miljoen verhoogd. Dit betreft de overheadkosten welke aan SSO’s worden betaald voor de medewerkers van de Flexpool/Flexbeleid.
Ten behoeve van de oplossing van budgettaire problematiek wordt een structurele taakstelling opgelegd van € 1,4 miljoen. Er wordt in totaal nog € 0,3 miljoen overgeboekt naar andere departementen, onder meer naar het ministerie van OCW, in verband met de overgang van MDT.
Overige materiële uitgaven
De mutaties voor 2022 op de overige materiële uitgaven bedragen per saldo € 11,3 miljoen. Dit houdt verband met de bijstellingen vanwege corona gerelateerde kosten, onder meer voor uitbesteding onderzoek in verband met de voorbereiding op een parlementaire enquête (€ 8,9 miljoen) en hogere materiele uitgaven bij de Dienst Testen (€ 1,3 miljoen). Daarnaast vindt een incidentele bijstelling plaats voor externe expertise (€ 0,5 miljoen).Tenslotte is sprake van interne herschikkingen van € 0,6 miljoen.
Toelichting apparaatsuitgaven inspecties, SCP en raden
Personele- en materiële uitgaven inspecties, SCP en raden
Ten behoeve van het toezicht op de farmaceutische sector wordt aan het budget van de IGJ een structurele bijdrage verleend van € 1,8 miljoen (vanaf 2023).
De mutatie op het budget voor eigen personeel SCP en raden houdt verband met het herstel van een in het verleden foutief doorgevoerde extrapolatie van het budget van het SCP (€ 2,8 miljoen structureel vanaf 2023). Daarnaast vindt een overheveling van budget voor eigen personeel plaats naar de Gezondheidsraad, ad € 0,3 miljoen, waarvan € 0,2 miljoen structureel vanuit het ministerie van LNV. Dit als bijdrage in de kosten van adviezen. Met een beroep op de eindejaarsmarge 2021 is € 0,3 miljoen aan dit artikelonderdeel toegevoegd. De overige mutaties betreffen herschikkingen binnen het begrotingsartikel.
Ontvangsten
Er is sprake van hogere ontvangsten welke via een desaldering aan het uitgavenbudget worden toegevoegd van € 6 miljoen. Enerzijds betreft dit de ontvangsten pseudopremies Eigen Risicodragerschap (ERD) (€ 2,1 miljoen). Daarnaast is sprake van een ontvangst van het surplus van het eigen vermogen van de agentschappen aCBG en CIBG aan het moederdepartement (€ 3,9 miljoen).
4.2 Artikel 10 Apparaat Kerndepartement
Vastgestelde begroting (1)1 | Stand 1e suppletoire begroting (2)1 | Mutaties 2e suppletoire begroting (3) | Stand 2e suppletoire begroting (4) = (2) + (3) | ||
|---|---|---|---|---|---|
Mutaties Miljoenennota | Overige mutaties 2e suppletoire begroting | ||||
Verplichtingen | 449.272 | 559.692 | 15.570 | 10.241 | 585.503 |
Uitgaven | 484.795 | 591.146 | 15.570 | ‒ 6.891 | 599.825 |
Personele uitgaven | 395.416 | 478.777 | 15.658 | ‒ 6.265 | 488.170 |
waarvan eigen personeel | 317.891 | 367.711 | 16.148 | ‒ 21.174 | 362.685 |
waarvan externe inhuur | 74.167 | 108.308 | ‒ 599 | 15.409 | 123.118 |
waarvan overige personele uitgaven | 3.358 | 2.758 | 109 | ‒ 500 | 2.367 |
Materiële uitgaven | 89.379 | 112.369 | ‒ 88 | ‒ 626 | 111.655 |
waarvan ICT | 14.462 | 19.872 | 1.401 | ‒ 3.102 | 18.171 |
waarvan bijdrage SSO's | 49.510 | 55.465 | ‒ 2.124 | 5.108 | 58.449 |
waarvan overige materiële uitgaven | 25.407 | 37.032 | 635 | ‒ 2.632 | 35.035 |
Ontvangsten | 8.594 | 14.619 | ‒ 3.885 | 284 | 11.018 |
Overige | 8.594 | 14.619 | ‒ 3.885 | 284 | 11.018 |
Vastgestelde begroting (1)1 | Stand 1e suppletoire begroting (2)1 | Mutaties 2e suppletoire begroting (3) | Stand 2e suppletoire begroting (4) = (2) + (3) | ||
|---|---|---|---|---|---|
Mutaties Miljoenennota | Overige mutaties 2e suppletoire begroting | ||||
Totaal apparaatsuitgaven Ministerie van VWS | 484.795 | 591.146 | 15.570 | ‒ 6.891 | 599.825 |
Personele uitgaven kerndepartement | 281.234 | 367.959 | 11.481 | ‒ 5.781 | 373.659 |
waarvan eigen personeel | 205.997 | 260.054 | 12.046 | ‒ 20.762 | 251.338 |
waarvan externe inhuur | 72.711 | 105.379 | ‒ 647 | 15.481 | 120.213 |
waarvan overige personele uitgaven | 2.526 | 2.526 | 82 | ‒ 500 | 2.108 |
Materiële uitgaven kerndepartement | 64.662 | 84.316 | ‒ 971 | 1.056 | 84.401 |
waarvan ICT | 8.690 | 11.063 | 908 | ‒ 1.690 | 10.281 |
waarvan bijdrage SSO's | 45.161 | 51.116 | ‒ 2.124 | 5.173 | 54.165 |
waarvan overige materiële uitgaven | 10.811 | 22.137 | 245 | ‒ 2.427 | 19.955 |
Personele uitgaven inspecties | 89.506 | 85.899 | 2.998 | ‒ 1.829 | 87.068 |
waarvan eigen personeel | 87.598 | 84.591 | 2.936 | ‒ 1.829 | 85.698 |
waarvan externe inhuur | 1.076 | 1.076 | 35 | 0 | 1.111 |
waarvan overige personele uitgaven | 832 | 232 | 27 | 0 | 259 |
Materiële uitgaven inspecties | 18.623 | 19.916 | 937 | ‒ 1.000 | 19.853 |
waarvan ICT | 5.250 | 6.543 | 493 | ‒ 1.000 | 6.036 |
waarvan bijdrage SSO's | 3.950 | 3.950 | 0 | 0 | 3.950 |
waarvan overige materiële uitgaven | 9.423 | 9.423 | 444 | 0 | 9.867 |
Personele uitgaven SCP en raden | 24.676 | 24.919 | 1.179 | 1.345 | 27.443 |
waarvan eigen personeel | 24.296 | 23.066 | 1.166 | 1.417 | 25.649 |
waarvan externe inhuur | 380 | 1.853 | 13 | ‒ 72 | 1.794 |
waarvan overige personele uitgaven | 0 | 0 | 0 | 0 | 0 |
Materiële uitgaven SCP en raden | 6.094 | 8.137 | ‒ 54 | ‒ 682 | 7.401 |
waarvan ICT | 522 | 2.266 | 0 | ‒ 412 | 1.854 |
waarvan bijdrage SSO's | 399 | 399 | 0 | ‒ 65 | 334 |
waarvan overige materiële uitgaven | 5.173 | 5.472 | ‒ 54 | ‒ 205 | 5.213 |
Toelichting apparaatsuitgaven kerndepartement
Personele uitgaven kerndepartement
De personele uitgaven voor het kerndepartement worden via deze suppletoire begroting met per saldo € 5,7 miljoen opwaarts bijgesteld. Enerzijds is sprake van een afname van het budget voor eigen personeel met € 8,7 miljoen. Anderzijds is er een verhoging van het budget voor externe inhuur met € 14,8 miljoen. De overige personele uitgaven dalen met € 0,4 miljoen.
De toedeling van de loonbijstelling aan de relevante begrotingsonderdelen binnen de personele uitgaven kerndepartement zorgt voor een bijstelling van € 10,1 miljoen. Hiervan heeft € 8,7 miljoen betrekking op eigen personeel, € 1,3 miljoen op externe inhuur en € 0,1 miljoen wordt toegevoegd aan het budget voor overige personele uitgaven.
Voor de uitvoeringskosten van DUS-I vinden overhevelingen plaats. Tevens worden de apparaatsbudgetten (intern) herschikt naar het artikelonderdeel waar de uitgaven gerealiseerd worden. In totaal wordt met deze suppletoire begroting per saldo € 3,3 miljoen overgeheveld naar de personele budgetten van DUS-I . Door de interne herschikking is sprake van de afname van het budget voor eigen personeel (€ 5,2 miljoen) en een stijging van het budget voor inhuur van externen met € 8,5 miljoen.
Eigen personeel
Ten behoeve van de kosten welke samenhangen met de afloopkosten PD-Alt (VWNW-kandidaten) wordt € 1,0 miljoen aan het budget voor eigen personeel toegevoegd. Ten behoeve van inhuur door Dienst Testen vindt een overheveling plaats € 5,4 miljoen naar het budget voor inhuur externen. Wegens tekort op inhuurbudget van PDCIC en PDCV vindt een overheveling plaats vanuit het budget voor eigen personeel naar het budget voor inhuur externen van € 5,5 miljoen. Mede vanwege het moeilijker kunnen vervullen van vacatures is er bij een aantal directies binnen de organisatie sprake van een onderuitputting op het personeelsbudget van in totaal € 4,7 miljoen. De verdere toedeling van de middelen voor de versterking van de financiële functie leidt tot een afname van het budget van € 1,5 miljoen. Vanuit de Facilliteitenregeling vindt een overheveling naar de raden plaats van € 1,0 miljoen. Overige bijstellingen en herschikkingen leiden tot een budgetbijstelling van per saldo € 5,0 miljoen.
Externe inhuur
Op het budget van RDO is sprake van een onderuitputting van € 1,4 miljoen. Deze (COVID)-middelen vloeien terug naar de algemene middelen. Wegens tekort op het inhuurbudget van PDCIC en PDCV vindt een overheveling plaats vanuit het budget voor eigen personeel van € 5,5 miljoen. Ten behoeve van inhuur door Dienst Testen vindt een overheveling plaats € 5,4 miljoen vanuit het budget van eigen personeel. Voor de verbetering van de financiële functie wordt € 1 miljoen aan het inhuurbudget toegevoegd. De doorverdeling van middelen in het kader van de Informatiehuishouding/POK leidt tot een budgetbijstelling van € 3,6 miljoen. Een aantal kleinere bijstellingen en herschikking leidt tot een verlaging van het budget voor externe inhuur met € 1,9 miljoen.
Materiele uitgaven kerndepartement
Het budget voor bijdragen aan SSO's wordt met € 3,1 miljoen verhoogd tot € 54,2 miljoen. Vanuit diverse directies van het ministerie van OCW wordt in totaal € 3,05 miljoen ontvangen voor de uitvoering van (subsidie)regelingen door DUS-I. Daarnaast leiden hogere ontvangsten van DUS-I tot een hoger uitgavenbudget voor SSO's (€ 0,3 miljoen). Vanwege de (intern doorbelaste) kosten voor UBR-P wordt € 0,5 miljoen aan het budget toegevoegd. Vanwege de doorbelasting van Zylab-licenties 2022 vindt een budgetverhoging van € 0,52 miljoen plaats.
Vanwege de doorbelasting van kosten door het ministerie van BZK t.b.v. SSO's vindt een overheveling naar dit departement plaats van € 2,3 miljoen. Verder vallen de huisvestingkosten van het kerndepartement lager uit (€ 2 miljoen). Dit budget wordt ingezet ter oplossing van apparaatsknelpunten.
Tenslotte leiden een groot aantal interne herschikkingen en kleinere doorbelastingen per saldo tot een toename van het budget voor SSO's met € 2,9 miljoen.
Toelichting apparaatsuitgaven inspecties, SCP en raden
Personele- en materiële uitgaven inspecties, SCP en raden
Het budget voor personele uitgaven inspecties wordt met € 1,2 miljoen verhoogd. Aan de relevante artikelonderdelen wordt een loonbijstelling toegevoegd van € 2,8 miljoen. Doorbelastingen en overhevelingen ten behoeve van personele kosten leiden tot een mutatie van per saldo € 0,4 miljoen. Als gevolg van openstaande vacatures en de vertraagde werving van personeel voor het programma Werk aan Uitvoering (WaU) vindt een bijstelling plaats van € 2 miljoen.
Het budget voor uitgaven voor eigen personeel SCP en Raden wordt verhoogd met € 2,6 miljoen. Er is loonbijstelling aan de relevante artikelonderdelen toegevoegd, ad € 0,8 miljoen. Daarnaast is vanuit het ministerie van SZW € 0,3 miljoen ontvangen t.b.v. de Commissie Maatschappelijke Impact Team (MIT). Ten behoeve van de Faciliteitenregeling OR wordt aan meerdere raden een budget van in totaal € 1 miljoen aan het budget voor eigen personeel toegevoegd. Voor diverse adviestrajecten van de Gezondheidsraad (o.m. fibromyalgie en COVID) wordt vanuit opdrachtgevers € 0,3 miljoen overgeheveld. Diverse kleinere mutaties leiden tot een bijstelling van, per saldo, € 0,2 miljoen.
Ontvangsten
De afname van € 3,9 miljoen op de ontvangsten betreft een correctie van artikel 10 naar artikel 9. Ten onrechte was bij eerste suppletoire begroting 2022 de ontvangst van het surplus van het eigen vermogen van de agentschappen aCBG en CIBG aan artikel 10 toegevoegd. Dit wordt nu gecorrigeerd (zie ook toelichting bij artikel 9).
Daarnaast vindt een desaldering plaats van hogere apparaatsontvangsten van DUS-I, ad € 0,3 miljoen. Tegenover deze hogere ontvangsten staan ook hogere uitgaven.
4.3 Artikel 11 Nog onverdeeld
Ontwerpbegroting 2022 (1) | Mutaties via NvW, moties, amendementen en ISB (2) | Vastgestelde begroting t (3) = (1) + (2) | Mutaties 1e suppletoire begroting (4) | Stand 1e suppletoire begroting (5) = (3) + (4) | Mutatie 2023 | Mutatie 2024 | Mutatie 2025 | Mutatie 2026 | |
|---|---|---|---|---|---|---|---|---|---|
Verplichtingen | 0 | 0 | 0 | 125.457 | 125.457 | 117.878 | 108.721 | 106.770 | 105.435 |
Uitgaven | 0 | 0 | 0 | 125.457 | 125.457 | 117.878 | 108.721 | 106.770 | 105.435 |
Nog onverdeeld | 0 | 0 | 0 | 125.457 | 125.457 | 117.878 | 108.721 | 106.770 | 105.435 |
Loonbijstelling | 0 | 0 | 0 | 110.457 | 110.457 | 107.878 | 98.721 | 95.922 | 95.435 |
Prijsbijstelling | 0 | 0 | 0 | 15.000 | 15.000 | 10.000 | 10.000 | 10.848 | 10.000 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Ontvangsten | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Loonbijstelling
Deze mutatie betreft de toevoeging van de loonbijstelling tranche 2022 (€ 110,5 miljoen).
Prijsbijstelling
Deze mutatie betreft de toevoeging van de prijsbijstelling tranche 2022 (€15 miljoen).
4.3 Artikel 11 Nog onverdeeld
Vastgestelde begroting (1)1 | Stand 1e suppletoire begroting (2)1 | Mutaties 2e suppletoire begroting (3) | Stand 2e suppletoire begroting (4) = (2) + (3) | ||
|---|---|---|---|---|---|
Mutaties Miljoenennota | Overige mutaties 2e suppletoire begroting | ||||
Verplichtingen | 0 | 120.800 | ‒ 120.800 | 0 | 0 |
Uitgaven | 0 | 120.800 | ‒ 120.800 | 0 | 0 |
Nog onverdeeld | 0 | 120.800 | ‒ 120.800 | 0 | 0 |
Nog te verdelen | 0 | 120.800 | ‒ 120.800 | 0 | 0 |
Loonbijstelling | 0 | 110.457 | ‒ 110.457 | 0 | 0 |
Prijsbijstelling | 0 | 10.343 | ‒ 10.343 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 |
Ontvangsten | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 |
Loonbijstelling
Deze mutatie betreft de toevoeging van de loonbijstelling tranche 2022 (€ 110,5 miljoen).
Prijsbijstelling
Deze mutatie betreft de toevoeging van de prijsbijstelling tranche 2022 (€10,3 miljoen).
5 Agentschappen
5 Financieel Beeld Zorg
5.1 Rijksinstituut voor Volksgezondheid en Milieu (RIVM)
(1) Vastgestelde begroting | (2) Mutaties 1e suppletoire begroting | (3) = (1) + (2) Totaal geraamd | |
|---|---|---|---|
Baten | |||
- Omzet | 601.000 | 40.660 | 641.660 |
waarvan omzet moederdepartement | 479.500 | 34.660 | 514.160 |
waarvan omzet overige departementen | 90.500 | 6.000 | 96.500 |
waarvan omzet derden | 31.000 | ‒ | 31.000 |
Rentebaten | ‒ | ‒ | ‒ |
Vrijval voorzieningen | ‒ | ‒ | ‒ |
Bijzondere baten | ‒ | ‒ | ‒ |
Totaal baten | 601.000 | 40.660 | 641.660 |
Lasten | |||
Apparaatskosten | 582.900 | 45.000 | 627.900 |
- Personele kosten | 232.500 | 16.300 | 248.800 |
waarvan eigen personeel | 200.400 | 13.100 | 213.500 |
waarvan inhuur externen | 22.200 | 3.200 | 25.400 |
waarvan overige personele kosten | 9.900 | ‒ | 9.900 |
- Materiële kosten | 350.400 | 28.700 | 379.100 |
waarvan apparaat ICT | 35.900 | 1.000 | 36.900 |
waarvan bijdrage aan SSO's | 4.700 | ‒ | 4.700 |
waarvan overige materiële kosten | 309.800 | 27.700 | 337.500 |
Rentelasten | ‒ | ‒ | ‒ |
Afschrijvingskosten | 8.400 | 360 | 8.760 |
- Materieel | 8.400 | 360 | 8.760 |
waarvan apparaat ICT | 6.200 | 200 | 6.400 |
waarvan overige materiële afschrijvingskosten | 2.200 | 160 | 2.360 |
- Immaterieel | ‒ | ‒ | ‒ |
Overige lasten | 9.700 | ‒ 4.700 | 5.000 |
waarvan dotaties voorzieningen | 9.700 | ‒ 4.700 | 5.000 |
waarvan bijzondere lasten | ‒ | ‒ | ‒ |
Totaal lasten | 601.000 | 40.660 | 641.660 |
Saldo van baten en lasten gewone bedrijfsuitoefening | ‒ | ‒ | ‒ |
Agentschapsdeel Vpb-lasten | ‒ | ‒ | ‒ |
Saldo van baten en lasten | ‒ | ‒ | ‒ |
Toelichting
Mutaties hebben betrekking op COVID-19 opdrachten (€ 33,5 miljoen), de oprichting van LEXCES, oprichting van het Landelijk Expertisecentrum Stoffen gerelateerde Beroepsziekten (€ 6,0 miljoen), uitvoering van het programma Open op orde (€ 1,2 miljoen) en aanpassing van de dotatie aan de voorzieningen (€ 4,7 miljoen).
(1) Vastgestelde begroting | (2) Mutaties 1e suppletoire begroting | (3) = (1) + (2) Totaal geraamd | ||
|---|---|---|---|---|
1. | Rekening courant RHB 1 januari + depositorekeningen | 35.505 | 148.886 | 184.391 |
Totaal ontvangsten operationele kasstroom (+) | 601.000 | 73.500 | 674.500 | |
Totaal uitgaven operationele kasstroom (-/-) | ‒ 592.280 | ‒ 73.500 | ‒ 665.780 | |
2. | Totaal operationele kasstroom | 8.720 | ‒ | 8.720 |
Totaal investeringen (-/-) | ‒ 15.000 | 5.000 | ‒ 10.000 | |
Totaal boekwaarde desinvesteringen (+) | ‒ | ‒ | ‒ | |
3. | Totaal investeringskasstroom | ‒ 15.000 | 5.000 | ‒ 10.000 |
Eenmalige uitkering aan moederdepartement (-/-) | ‒ | ‒ 4.725 | ‒ 4.725 | |
Eenmalige storting door moederdepartement (+) | ‒ | ‒ | ‒ | |
Aflossingen op leningen (-/-) | ‒ | ‒ | ‒ | |
Beroep op leenfaciliteit (+) | 15.000 | ‒ 15.000 | ‒ | |
4. | Totaal financieringskasstroom | 15.000 | ‒ 19.725 | ‒ 4.725 |
5. | Rekening courant RHB 31 december (=1+2+3+4) | 44.225 | 134.161 | 178.386 |
Toelichting
De mutaties hebben betrekking op het in overeenstemming brengen van de beginstand Rijkshoofdboekhouding (RHB) per 1 januari 2022 met de stand van de RHB per 31 december 2021, COVID-19 opdrachten, aanpassen van het investeringsniveau aan nieuwe inzichten en het afstorten van het surplus van het eigen vermogen per 31 december 2022 aan het moederdepartement. Er wordt in 2022 geen beroep gedaan op de leenfaciliteit.
5.1 Inleiding
Deze paragraaf geeft een actueel beeld van de zorguitgaven. De gepresen teerde cijfers sluiten aan bij de Najaarsnota 2022, die de Minister van Financiën aan de Tweede Kamer aanbiedt.
In deze paragraaf worden alleen de nieuwe mutaties voor het jaar 2022 toegelicht, die na de ontwerpbegroting 2023 hebben plaatsgevonden.
Dit deel van de 2e suppletoire begroting 2022 bestaat uit de volgende paragrafen:
• Paragraaf 5.1: Inleiding
• Paragraaf 5.2: Verticale ontwikkeling van de zorguitgaven en –ontvangsten 2022
• Paragraaf 5.3: Ontwikkeling van het Uitgavenplafond Zorg 2022
• Paragraaf 5.4: Toetsing van de netto zorguitgaven aan het Uitgavenplafond Zorg 2022
5.2 Verticale ontwikkeling van de zorguitgaven en -ontvangsten 2022
Tabel 1 laat vanaf de ontwerpbegroting 2023 de verticale ontwikkeling van de zorguitgaven en -ontvangsten in het lopende jaar zien. De bijstellingen in de raming voor 2022 die reeds hebben plaatsgevonden in de ontwerpbegroting 2022, de 1e suppletoire begroting 2022 en in de ontwerpbegroting 2023, zijn in die stukken toegelicht.
2022 | |
|---|---|
Bruto zorguitgaven ontwerpbegroting 2023 | 86.682,0 |
Bijstelling 2e suppletoire begroting 2022 | |
Autonoom | ‒ 43,4 |
Actualisering Zvw-uitgaven (zie tabel 1A) | ‒ 35,9 |
Actualisering Wlz-uitgaven | ‒ 7,5 |
Beleidsmatig | 60,1 |
Meerkosten corona Wmo beschermd wonen | 2,8 |
Wisselkoerseffect zorgcontracten | 13,6 |
Overige begrotingsgefinancierde uitgaven | 13,7 |
Beleidsregel energiecompensatie wlz | 30,0 |
Totaal bijstelling uitgaven | 16,7 |
Bruto zorguitgaven 2e suppletoire begroting 2022 | 86.698,6 |
Ontvangsten ontwerpbegroting 2023 | 5.288,5 |
Bijstelling 2e suppletoire begroting 2022 | |
Autonoom | ‒ 7,5 |
Actualisering eigen risico Zvw | ‒ 7,5 |
Totaal bijstelling ontvangsten | ‒ 7,5 |
Ontvangsten 2e suppletoire begroting 2022 | 5.281,0 |
Netto zorguitgaven ontwerpbegroting 2022 | 81.393,5 |
Totaal netto bijstelling 2e suppletoire begroting 2022 | 24,1 |
Netto zorguitgaven 2e suppletoire begroting 2022 | 81.417,6 |
Bron: VWS, Zorginstituut Nederland en NZa. | |
Toelichting nieuwe mutaties
Uitgaven
Autonoom
Actualisering van de Zvw-uitgaven
2022 | |
|---|---|
Eerstelijnszorg | ‒ 38,0 |
Tweedelijnszorg | ‒ 35,9 |
Geneeskundige geestelijke gezondheidszorg | ‒ 24,3 |
Apotheekzorg en hulpmiddelen | 166,5 |
Wijkverpleging | ‒ 131,4 |
Ziekenvervoer | 19,0 |
Grensoverschrijdende zorg | 8,1 |
Totaal 2e suppletoire begroting 2022 | ‒ 35,9 |
Bron: VWS, Zorginstituut Nederland en NZa. | |
In tabel 1A is het onderdeel ‘Actualisering Zvw-uitgaven’ uit tabel1 uitgesplitst. Op basis van voorlopige uitvoeringscijfers van het Zorginstituut over de eerste drie kwartalen (Q3) zijn de Zvw-uitgaven 2022 geactualiseerd. Binnen de Zvw tekent zich per saldo een incidentele neerwaartse ramingsbijstelling voor het jaar 2022 af van circa € 36 miljoen ten opzichte van de ontwerpbegroting 2023.
Actualisering van de Wlz-uitgaven
Op basis van de actualisatiecijfers van het Zorginstituut over de eerste driekwartalen (Q3) zijn de ramingen voor 2022 van onder andere de tandheelkundige zorg Wlz, hulpmiddelen Wlz en opleidingen Wlz per saldo neerwaarts met € 7,5 miljoen bijgesteld ten opzichte van de ontwerpbegroting 2023.
Beleidsmatig
Meerkosten corona Wmo beschermd wonen
Om de continuïteit van zorg voor cliënten tijdens coronamaatregelen te waarborgen én voor de continuïteit van het stelsel zijn maatregelen genomen. De hulp en ondersteuning aan cliënten op grond van de Wmo 2015 (en de Jeugdwet) kan mede hierdoor blijvend worden geboden. Voor 2022 wordt aanvullend een bedrag (van € 54,8 miljoen) beschikbaar gesteld voor de meerkosten van gemeenten in het sociaal domein als gevolg van de coronamaatregelen. Dit bedrag is vastgesteld op basis van een onderzoek van Significant. Hiervan wordt € 2,8 miljoen uitgekeerd via de integratie-uitkering Wmo beschermd wonen.
Wisselkoerseffect zorgcontracten
In verband met de sterk dalende koers (USD/EUR) van de afgelopen maanden heeft Zorg en Jeugd Caribisch Nederland (ZJCN) te maken met een autonome tegenvaller van € 13,6 miljoen. Bij de begroting 2022 is rekening gehouden met een USD-koers van 1,18 (conform de begrotingskoers van het ministerie van Binnenlandse Zaken en Koninkrijksrelaties). Op het moment van het opstellen van de tweede suppletoire begroting 2022 was de USD-koers 1,02, waardoor de kosten hoger uitvallen dan geraamd.
Overige begrotingsgefinancierde uitgaven
Deze post is het saldo van kleine beleidsmatige bijstellingen, waaronder een hogere bijdrage aan Caribisch Nederland ten behoeve van sportprojecten (€ 6,9 miljoen) en hogere zorgkosten (€ 5,8 miljoen) in verband met het inhalen van zorg als gevolg van de coronacrisis.
Beleidsregel energiecompensatie wlz
Zorginstellingen worden geconfronteerd met stijgende energieprijzen. Signalen van individuele zorginstellingen worden daarom gemonitord en er is ruimte nodig om individuele afspraken te maken tussen zorgverzekeraars c.q. zorgkantoren en zorgaanbieders, daarmee beogen we continuïteitsproblemen te voorkomen.
Er wordt voor de Wlz een specifieke beleidsregel 2022 gemaakt die het mogelijk maakt voor zorgkantoren en zorgaanbieders om maatwerkafspraken te maken in verband met bovenmatig gestegen (energie)prijzen 2022 die niet door maatregelen binnen de exploitatie kunnen worden opgevangen. Er wordt vanuit de UPZ-onderuitputting op de VWS-begroting additioneel € 30 miljoen beschikbaar gesteld, naast de ruimte van € 70 miljoen vanwege de overdekking op de begroting van het Wlz-kader. In de beleidsregel wordt boven een bepaalde drempelwaarde gedeeltelijke compensatie geboden voor bovenmatig gestegen energiekosten in 2022 voor zorgaanbieders.
Voor de Zvw wordt binnen de systematiek voldoende randvoorwaarden geschept: er kan gebruik worden gemaakt van de macronacalculatie over 2022 en het macrobeheersinstrument (mbi) wordt niet ingezet voor 2022 voor bovenmatige (energie)prijzen. Het mbi is een instrument waarmee zorgaanbieders in het geval van een macrobudgettaire overschrijding, verplicht kunnen worden (een deel van) deze overschrijding in euro’s (terug) te storten in het Zorgverzekeringsfonds. Als aanbieders worden geconfronteerd met een bovenmatige stijging van energiekosten, die niet redelijkerwijs kan worden opgevangen door maatregelen van die zorgaanbieders zelf en/of binnen exploitatie en reserves van die zorgaanbieders kunnen worden ingepast, kunnen zij zich melden bij de individuele zorgverzekeraars om samen passende (financiële) afspraken te maken. Zorgverzekeraars hebben hierbij de verantwoordelijkheid om, met het oog op de belangen van individuele patiënten en hun zorgplicht, het noodzakelijke te doen om zorgaanbieders te behoeden voor financieel onhoudbare situaties.
Ontvangsten
Autonoom
Actualisering eigen risico Zvw
Voor 2022 geldt een macronacalculatie van 70% voor onder andere het eigen risico. Op basis van de Q3-rapportage van het Zorginstituut komen de verwachte opbrengsten van het eigen risico in 2022 lager uit dan bij de ontwerpbegroting 2022 verwacht. Door de macronacalculatie komt 70% hiervan ten laste van het fonds, dit komt overeen met lager verwachte opbrengsten van ongeveer € 7 miljoen.
5.3 Ontwikkeling van het Uitgavenplafond Zorg 2022
In tabel 2 is de opbouw van het Uitgavenplafond Zorg vanaf de stand ontwerpbegroting 2023 te zien.
2022 | |
|---|---|
Uitgavenplafond Zorg stand ontwerpbegroting 2023 | 82.408,4 |
Overboekingen tussen uitgavenplafonds | 6,7 |
Maatregelen corona | 2,8 |
Totaal bijstelling Uitgavenplafond Zorg | 9,5 |
Uitgavenplafond Zorg stand 2e suppletoire begroting 2022 | 82.417,9 |
Toelichting
Overboekingen tussen de Uitgavenplafonds
Het Uitgavenplafond Zorg is ten opzichte van de ontwerpbegroting 2022 verhoogd met circa € 6,7 miljoen als gevolg van overboekingen tussen het Uitgavenplafond Zorg en het Uitgavenplafond Rijksbegroting. Het gaat hierbij om:
• Een overboeking van € 6,9 miljoen vanuit de VWS-begroting (Uitgavenplafond Rijksbegroting) naar het Uitgavenplafond Zorg ten behoeve van sportactiviteiten op Caribisch Nederland.
• Overboekingen van enkele kleinere mutaties (per saldo € 0,2 miljoen) van het Uitgavenplafond Zorg naar de VWS-begroting.
Maatregelen corona
Het Uitgavenplafond Zorg is verhoogd met € 2,8 miljoen als gevolg meerkosten corona Wmo beschermd wonen.
5.4 Toetsing van de netto zorguitgaven aan het Uitgavenplafond Zorg 2022
Tabel 3 laat de bijstellingen in de toetsing van de netto zorguitgaven aan het Uitgavenplafond Zorg zien vanaf de stand ontwerpbegroting 2023.
2022 | ||
|---|---|---|
A | Netto zorguitgaven | |
1 | Stand ontwerpbegroting 2023 | 81.393,5 |
2 | Bijstelling bij 2e suppletoire begroting 2022 | 24,1 |
3 | Stand 2e suppletoire begroting 2022 | 81.417,6 |
B | Uitgavenplafond Zorg | |
4 | Stand ontwerpbegroting 2023 | 82.408,4 |
5 | Bijstelling bij 2e suppletoire begroting 2022 | 9,5 |
6 | Stand 2e suppletoire begroting 2022 | 82.417,9 |
C | + Overschrijding/- Onderschrijding | |
7 | Stand ontwerpbegroting 2023 (=1-4) | ‒ 1.014,9 |
8 | Bijstelling bij 2e suppletoire begroting 2022 | 14,6 |
9 | Stand 2e suppletoire begroting 2022 (=3-6) | ‒ 1.000,3 |
1 Als gevolg van afronding kan de som der delen afwijken van het totaal. | ||
Bron: VWS, Zorginstituut Nederland en NZa. | ||
Toelichting
De stand van de onderschrijding van het Uitgavenplafond Zorg bij de 2e suppletoire begroting 2022 bedraagt € 1 miljard (regel 9).
Ten opzichte van de ontwerpbegroting 2023 is er sprake van een afname van de onderschrijding van het Uitgavenplafond Zorg met € 14,6 miljoen (regel 8). De afname van de onderschrijding komt door de opwaartse bijstelling van de netto zorguitgaven met € 24,1 miljoen (regel 2) enerzijds en de opwaartse bijstelling van het Uitgavenplafond Zorg met € 9,5 miljoen (regel 5) anderzijds.
De bijstelling van de netto zorguitgaven en het Uitgavenplafond Zorg is opgenomen in de paragrafen 5.2 (tabel 1 en tabel 1A) en 5.3 (tabel 2).
6 Financieel Beeld Zorg
6.1 Inleiding
In deze eerste suppletoire begroting 2022 worden de budgettaire ontwikkelingen voor 2022-2026 vanaf de ontwerpbegroting 2022 toegelicht binnen de Zorgverzekeringswet (Zvw), de Wet langdurige zorg (Wlz) en de begrotingsgefinancierde zorguitgaven.
Het Financieel Beeld Zorg (FBZ) geeft een actueel beeld van de zorguitgaven en de ontwikkeling van het Uitgavenplafond Zorg. Na de ontwerpbegroting 2022 is een Nota van Wijziging opgemaakt naar aanleiding van de aangenomen motie Hijink en Bikker om extra middelen voor zorgsalarissen vrij te maken (kamerstukken II, 35 925 XVI, nr. 10). De uitgaven met betrekking tot COVID-19 zijn reeds eerder opgenomen in de 6e incidentele suppletoire begroting (kamerstukken II, 36 086 XVI, nr. 2).
In deze eerste suppletoire begroting 2022 worden naast de Startnota mutaties, alle overige mutaties die hebben plaatsgevonden naar aanleiding van de voorjaarsbesluitvorming 2022 gepresenteerd en toegelicht.
Het FBZ bestaat uit de volgende onderdelen:
• Paragraaf 6.1: Inleiding
• Paragraaf 6.2: Ontwikkeling van de netto zorguitgaven en het Uitgavenplafond Zorg.
In deze paragraaf wordt ingegaan op de ontwikkeling van de netto zorguitgaven, de ontwikkeling van het Uitgavenplafond Zorg en de toetsing van de netto zorguitgaven aan het Uitgavenplafond Zorg.
• Paragraaf 6.3: Verticale ontwikkeling van de zorguitgaven
In deze paragraaf wordt de verticale ontwikkeling van de Zvw, Wlz en begrotingsgefinancierde zorguitgaven toegelicht.
Verdieping van de zorguitgaven in deelsectoren
Het verdiepingshoofdstuk wordt integraal als open data beschikbaar gesteld op: Overzicht Datasets | Ministerie van Financiën - Rijksoverheid (rijksfinancien.nl) . Hierin worden de financiële bijstellingen per sector tussen de ontwerpbegroting 2022 en 1e suppletoire begroting 2022 voor de jaren 2022-2026 gepresenteerd en toegelicht.
6.2 Ontwikkeling van de netto zorguitgaven en het Uitgavenplafond Zorg
In deze paragraaf wordt ingegaan op de ontwikkeling van de netto zorguitgaven, de ontwikkeling van het Uitgavenplafond Zorg en de toetsing van de netto zorguitgaven aan het Uitgavenplafond Zorg.
De netto zorguitgaven zijn de bruto zorguitgaven verminderd met de ontvangsten (eigen betalingen Zvw en eigen bijdragen Wlz).
In tabel 1 is vanaf de stand ontwerpbegroting 2022 de ontwikkeling van de netto zorguitgaven voor de jaren 2022-2026 op hoofdlijnen te zien.
2022 | 2023 | 2024 | 2025 | 2026 | ||
|---|---|---|---|---|---|---|
1 | Netto zorguitgaven ontwerpbegroting 2022 | 81.358 | 84.630 | 88.642 | 92.784 | 97.173 |
2 | Bijstellingen NvW ontwerpbegroting 2022 | 599 | 621 | 649 | 679 | 711 |
Zorgverzekeringswet | 373 | 373 | 389 | 406 | 423 | |
Wet langdurige zorg | 235 | 248 | 260 | 273 | 287 | |
Begrotingsgefinancierd | ‒ 10 | 0 | 0 | 0 | 0 | |
3 | Netto zorguitgaven NvW ontwerpbegroting 2022 (= 1+2) | 81.957 | 85.250 | 89.291 | 93.464 | 97.884 |
4 | Bijstellingen maatregelen Startnota | 368 | 742 | 408 | ‒ 651 | ‒ 1.311 |
Zorgverzekeringswet | 0 | ‒ 385 | ‒ 671 | ‒ 1.134 | ‒ 1.651 | |
Wet langdurige zorg | 0 | ‒ 60 | ‒ 335 | ‒ 770 | ‒ 868 | |
Begrotingsgefinancierd (aanvullende post Financiën) | 368 | 1.187 | 1.414 | 1.253 | 1.208 | |
5 | Netto zorguitgaven stand Startnota (= 3+4) | 82.325 | 85.992 | 89.699 | 92.813 | 96.573 |
6 | Bijstellingen na Startnota | 89 | 2.324 | 3.699 | 5.165 | 6.654 |
Zorgverzekeringswet | 36 | 1.639 | 2.442 | 3.340 | 4.030 | |
Wet langdurige zorg | 167 | 664 | 1.184 | 1.730 | 2.384 | |
Begrotingsgefinancierd | ‒ 114 | 20 | 73 | 96 | 240 | |
7 | Bijstellingen 1e suppletoire begroting 2022 (= 4+6) | 456 | 3.066 | 4.106 | 4.514 | 5.344 |
8 | Netto zorguitgaven stand 1e suppletoire begroting 2021 (= 3+7) of (5+6) | 82.414 | 88.316 | 93.397 | 97.978 | 103.227 |
1 Door afronding kan de som der delen afwijken van het totaal. | ||||||
Bron: VWS | ||||||
Toelichting
Bijstellingen NvW ontwerpbegroting 2022
Dit betreft de bijstellingen als gevolg van de aangenomen motie Hijink en Bikker om extra financiële middelen vrij te maken voor zorgsalarissen. Deze bijstellingen zijn opgenomen en toegelicht in de Nota van Wijziging ontwerpbegroting 2022 (kamerstukken II, 35 925 XVI, nr. 10).
Bijstellingen maatregelen Startnota
Dit betreft de bijstellingen als gevolg van het coalitieakkoord.
Bijstellingen na Startnota
Dit betreft de bijstellingen als gevolg van de voorjaarsbesluitvorming 2022.
Alle bijstellingen als gevolg van de maatregelen Startnota en de voorjaarsbesluitvorming worden in paragraaf 6.3 verder toegelicht.
Het Uitgavenplafond Zorg is bij de start van het kabinet Rutte VI voor de periode 2022-2025 vastgesteld bij Startnota (Kamerstukken II, 35 925, nr. 143). Voor het vaststellen van het Uitgavenplafond Zorg is uitgegaan van de netto zorguitgaven bij miljoenennota 2022 en de budgettaire aanpassingen die sindsdien zijn verwerkt. Hieronder vallen de maatregelen van de aangenomen motie Hijink en Bikker om extra financiële middelen voor zorgsalarissen vrij te maken (kamerstukken II, 35 925 XVI, nr. 10) en de maatregelen uit de Startnota.
De uitgavenplafonds zijn in de Startnota ex ante vastgesteld. Bij de Startnota is afgesproken dat na de nieuwe macro-economische raming van het CPB de uitgavenplafonds definitief worden vastgesteld, uiterlijk bij voorjaarsnota 2022.
In deze 1e suppletoire begroting 2022 is het Uitgavenplafond Zorg na de Startnota bijgesteld met de mutaties uit de voorjaarsbesluitvorming 2022.
In tabel 2 is de opbouw van het Uitgavenplafond Zorg vanaf de stand ontwerpbegroting 2022 te zien.
2022 | 2023 | 2024 | 2025 | ||
|---|---|---|---|---|---|
1 | Netto zorguitgaven stand ontwerpbegroting 2022 | 81.358 | 84.630 | 88.642 | 92.784 |
2 | Bijstellingen NvW ontwerpbegroting 2022 | 599 | 621 | 649 | 679 |
- Waarvan verhoging zorgsalarissen | 594 | 621 | 649 | 679 | |
- Waarvan overig | ‒ 10 | 0 | 0 | 0 | |
- Maatregelen corona | 15 | 0 | 0 | 0 | |
3 | Netto zorguitgaven stand NvW ontwerpbegroting 2022 (= 1+2) | 81.957 | 85.250 | 89.291 | 93.464 |
4 | Bijstellingen maatregelen Startnota | 368 | 742 | 408 | ‒ 651 |
5 | Uitgavenplafond Zorg stand Startnota (= 3+4) | 82.325 | 85.992 | 89.699 | 92.813 |
6 | Bijstellingen Uitgavenplafond Zorg na Startnota | 89 | 2.324 | 3.699 | 5.165 |
- Waarvan loon- en prijsontwikkeling | 80 | 2.506 | 3.949 | 5.429 | |
- Waarvan overboekingen tussen Uitgavenplafonds | ‒ 92 | ‒ 117 | ‒ 120 | ‒ 134 | |
- Waarvan maatregelen corona | 230 | 43 | 0 | 0 | |
- Waarvan overige | ‒ 129 | ‒ 108 | ‒ 130 | ‒ 130 | |
7 | Uitgavenplafond Zorg stand 1e suppletoire begroting 2022 (= 5+6) | 82.414 | 88.316 | 93.397 | 97.978 |
1 Als gevolg van afronding kan de som der delen afwijken van het totaal. | |||||
Bron: VWS | |||||
Toelichting
Bijstellingen NvW ontwerpbegroting 2022
Dit betreffen de bijstellingen als gevolg van de aangenomen motie Hijink en Bikker om extra financiële middelen vrij te maken voor zorgsalarissen. Deze bijstellingen zijn opgenomen en toegelicht in de Nota van Wijziging ontwerpbegroting 2022 (kamerstukken II, 35 925 XVI, nr. 10).
Bijstellingen maatregelen Startnota
Dit betreffen de bijstellingen als gevolg van het coalitieakkoord. Deze bijstellingen zijn opgenomen en toegelicht in paragraaf 6.3.
Bijstellingen Uitgavenplafond Zorg na Startnota
Loon- en prijsontwikkeling
Het Uitgavenplafond Zorg is op basis van actuele macro-economische inzichten van het Centraal Planbureau (CPB) opwaarts bijgesteld met € 80 miljoen in 2022, oplopend tot € 5,4 miljard in 2025, voornamelijk als gevolg van een hogere loon- en prijsontwikkeling dan eerder geraamd.
Overboekingen tussen de Uitgavenplafonds
Het Uitgavenplafond Zorg is verlaagd met € 92 miljoen in 2022, oplopend tot € 134 miljoen in 2025, als gevolg van diverse overboekingen vanuit het Uitgavenplafond Zorg naar de VWS-begroting (Uitgavenplafond Rijksbegroting). Het gaat hierbij onder andere om de overboekingen:
• Woon-zorg combinaties en stimulering langer thuis wonen € 37,5 miljoen in 2022 oplopend tot € 100 miljoen in 2025.
• Respijtzorg € 10 miljoen vanaf 2022 structureel.
• Overige kleinere overboekingen.
Noodmaatregelen corona
Het Uitgavenplafond Zorg is opwaarts bijgesteld met € 230 miljoen in 2022 en € 43 miljoen in 2023. Dit is het saldo van de onderstaande bijstellingen:
• Verlengen voorwaardelijke toelating paramedische herstelzorg in verband met corona (€ 30 miljoen in 2022 en € 43 miljoen in 2023)
• Meerkostenregeling in verband met corona bij de Wlz (€ 200 miljoen in 2022)
Overige bijstellingen
De overige bijstellingen betreffen diverse mutaties uit de voorjaarsbesluitvorming 2022. Het gaat hierbij voornamelijk om de onderstaande bijstellingen:
• De neerwaartse bijstelling van de tijdelijke middelen kwaliteitskader verpleeghuiszorg met € 79 miljoen in 2022 en € 87 structureel vanaf 2023.
• De opwaartse bijstelling van het regionaal stimuleringsbudget zorgkantoren met € 30 miljoen in 2022 en € 31 miljoen structureel vanaf 2023.
• Een kasschuif bij het Integraal Zorgakkoord van € 79,8 van 2022 naar latere jaren (€ 19,8 miljoen in 2023 en € 20 miljoen vanaf 2024 tot en met 2026).
• Een opwaartse bijstelling van de verwachte opbrengsten van het eigen risico met € 25,7 miljoen in 2023, € 26,6 miljoen in 2024, € 26,9 miljoen in 2025 en € 26,7 miljoen in 2026.
• Voor de rest betreft het diverse kleinere beleidsmatige bijstellingen.
De bijstellingen als gevolg van de maatregelen Startnota en de voorjaarsbesluitvorming 2022 worden in paragraaf 6.3 verder toegelicht.
Om te toetsen of het Uitgavenplafond Zorg overschreden dan wel onderschreden is, worden de netto zorguitgaven getoetst aan het Uitgavenplafond Zorg.
Tabel 3 laat de toetsing van de netto zorguitgaven aan het Uitgavenplafond Zorg zien voor de jaren 2022-2025.
2022 | 2023 | 2024 | 2025 | ||
|---|---|---|---|---|---|
A | Netto zorguitgaven | ||||
1 | Stand Startnota | 82.325 | 85.992 | 89.699 | 92.813 |
2 | Bijstellingen na Startnota | 89 | 2.324 | 3.699 | 5.165 |
3 | Stand 1e suppletoire begroting 2022 | 82.414 | 88.316 | 93.397 | 97.978 |
B | Uitgavenplafond Zorg | ||||
4 | Stand Startnota | 82.325 | 85.992 | 89.699 | 92.813 |
5 | Bijstellingen na Startnota | 89 | 2.324 | 3.699 | 5.165 |
6 | Stand 1e suppletoire begroting 2022 | 82.414 | 88.316 | 93.397 | 97.978 |
C | + Overschrijding/- Onderschrijding | ||||
7 | Stand Startnota (= 1-4) | 0,0 | 0,0 | 0,0 | 0,0 |
8 | Stand 1e suppletoire begroting 2022 (= 3-6) | 0,0 | 0,0 | 0,0 | 0,0 |
1 Als gevolg van afronding kan de som der delen afwijken van het totaal. | |||||
Bron: VWS | |||||
Toelichting
In deze eerste suppletoire begroting 2022 wordt zowel het Uitgavenplafond Zorg als de netto zorguitgaven gecorrigeerd. In tabel 3 zijn zowel de netto zorguitgaven als het Uitgavenplafond Zorg ten opzichte van de Startnota opwaarts bijgesteld met circa € 0,1 miljard in 2022, oplopend tot circa € 5,2 miljard in 2025 (zie regel 2 en 5). Hierdoor is er geen sprake van een overschrijding of onderschrijding (zie regel 7 en 8) van het Uitgavenplafond Zorg.
De bijstelling van de netto zorguitgaven en het Uitgavenplafond Zorg is opgenomen in de paragrafen 6.2.1 (tabel 1) en 6.2.2 (tabel 2).
6.3 Verticale ontwikkeling van de zorguitgaven en -ontvangsten
De verticale toelichting geeft een cijfermatig overzicht van de budgettaire veranderingen voor de jaren 2022 tot en met 2026, sinds het opstellen van de ontwerpbegroting 2022. Na de ontwerpbegroting 2022 is een Nota van Wijziging ingediend naar aanleiding van de aangenomen motie Hijink en Bikker om extra financiële middelen voor zorgsalarissen vrij te maken (kamerstukken II, 35 925 XVI, nr. 10). De uitgaven met betrekking tot COVID-19 zijn reeds eerder opgenomen in de 6e incidentele suppletoire begroting (kamerstukken II, 36 086 XVI, nr. 2).
In deze 1e suppletoire begroting 2022 worden naast de Startnota mutaties, alle overige mutaties die hebben plaatsgevonden na de Nota van Wijziging ontwerpbegroting 2022, gepresenteerd en toegelicht.
De afzonderlijke posten worden toegelicht als het hiermee gepaard gaande bedrag hoger is dan € 10 miljoen.
Tabel 4 laat vanaf de stand ontwerpbegroting 2022 de verticale ontwikkeling van de zorguitgaven en -ontvangsten op basis van de Zvw zien. Onder de tabel is een toelichting van de verschillende mutaties uit de Startnota en de voorjaarsbesluitvorming 2022 opgenomen.
2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|
Bruto Zvw-uitgaven ontwerpbegroting 2022 | 54.463,9 | 56.437,5 | 58.885,0 | 61.398,5 | 64.029,3 |
Bijstellingen NvW ontwerpbegroting 2022 | 376,1 | 375,7 | 391,9 | 408,9 | 426,6 |
Bruto Zvw-uitgaven NvW ontwerpbegroting 2022 | 54.839,9 | 56.813,2 | 59.276,9 | 61.807,3 | 64.455,9 |
Bijstellingen | |||||
Autonoom | 19,0 | 1.657,0 | 2.502,1 | 3.407,0 | 4.139,7 |
Verwerking MLT 2022-2025 | 0,0 | 1.630,2 | 2.452,8 | 3.332,1 | 4.032,3 |
Loon- en prijsontwikkeling | 19,0 | 26,8 | 49,3 | 74,9 | 107,4 |
Beleidsmatig | 16,8 | ‒ 456,8 | ‒ 886,7 | ‒ 1.522,6 | ‒ 2.082,7 |
Valpreventie bij 65-plussers | 0,0 | ‒ 50,0 | ‒ 80,0 | ‒ 95,0 | ‒ 102,8 |
Passende zorg als norm (enkel bewezen effectieve zorg) in Zvw | 0,0 | 0,0 | 0,0 | ‒ 23,0 | ‒ 70,0 |
Integraal Zorgakkoord | 0,0 | ‒ 540,0 | ‒ 853,9 | ‒ 1.170,7 | ‒ 1.554,0 |
Juiste zorg op de juiste plek | 0,0 | 0,0 | 0,0 | ‒ 100,0 | ‒ 200,0 |
Stimuleren anderhalvelijnszorg | 0,0 | 0,0 | 0,0 | 0,0 | 0,0 |
Sturing op doelmatigheid via de tarieven | 0,0 | 0,0 | ‒ 120,0 | ‒ 140,0 | ‒ 147,0 |
Doelmatige inkoop geneesmiddelen en medische technologie | 0,0 | ‒ 15,0 | ‒ 35,0 | ‒ 50,0 | ‒ 65,0 |
Eigen risico gelijk houden tot en met 2025 en andere vormgeving van het eigen risico voor de medisch-specialistische zorg | 0,0 | 120,0 | 240,0 | 94,0 | 94,0 |
Standaardisatie gegevensuitwisseling | 0,0 | 0,0 | 0,0 | 0,0 | 0,0 |
Standaardisatie inkoop- en verantwoordingseisen Zvw | 0,0 | 0,0 | ‒ 30,0 | ‒ 30,0 | ‒ 30,0 |
Verlengen voorwaardelijke toelating paramedische herstelzorg i.v.m. corona | 30,0 | 43,0 | 0,0 | 0,0 | 0,0 |
Overig beleidsmatig | ‒ 13,2 | ‒ 14,8 | ‒ 7,8 | ‒ 7,9 | ‒ 7,9 |
Totaal bijstellingen | 35,7 | 1.200,2 | 1.615,4 | 1.884,4 | 2.057,0 |
Bruto Zvw-uitgaven 1e suppletoire begroting 2022 | 54.875,7 | 58.013,4 | 60.892,4 | 63.691,7 | 66.512,9 |
Zvw-ontvangsten ontwerpbegroting 2022 | 3.236,8 | 3.378,8 | 3.530,3 | 3.681,7 | 3.836,2 |
Bijstellingen NvW ontwerpbegroting 2022 | 2,6 | 2,8 | 2,9 | 3,1 | 3,2 |
Zvw-ontvangsten NvW ontwerpbegroting 2022 | 3.239,4 | 3.381,6 | 3.533,3 | 3.684,8 | 3.839,5 |
Bijstellingen | |||||
Autonoom | 0,0 | 20,0 | 26,2 | 32,3 | 74,7 |
Verwerking MLT 2022-2025 | 0,0 | 20,0 | 26,2 | 32,3 | 74,7 |
Beleidsmatig | 0,0 | ‒ 74,3 | ‒ 181,2 | ‒ 353,8 | ‒ 397,3 |
Integraal zorgakkoord | 0,0 | ‒ 37,0 | ‒ 73,9 | ‒ 76,7 | ‒ 80,0 |
Eigen risico gelijk houden tot en met 2025 en andere vormgeving van het eigen risico voor de medisch-specialistische zorg | 0,0 | ‒ 103,0 | ‒ 209,0 | ‒ 383,0 | ‒ 385,0 |
Eigen risico totaaleffect | 0,0 | 40,0 | 75,0 | 79,0 | 41,0 |
Raming eigen risico | 0,0 | 25,7 | 26,6 | 26,9 | 26,7 |
Totaal bijstellingen | 0,0 | ‒ 54,2 | ‒ 155,1 | ‒ 321,5 | ‒ 322,5 |
Zvw-ontvangsten 1e suppletoire begroting 2022 | 3.239,4 | 3.327,4 | 3.378,2 | 3.363,3 | 3.516,9 |
Netto Zvw-uitgaven NvW ontwerpbegroting 2022 | 51.600,6 | 53.431,6 | 55.743,7 | 58.122,5 | 60.616,4 |
Bijstellingen in de netto Zvw-uitgaven | 35,7 | 1.254,5 | 1.770,5 | 2.205,8 | 2.379,5 |
Netto Zvw-uitgaven 1e suppletoire begroting 2022 | 51.636,3 | 54.686,1 | 57.514,2 | 60.328,4 | 62.996,0 |
1 Door afronding kan de som der delen afwijken van het totaal. | |||||
Toelichting
Uitgaven
Autonoom
Verwerking MLT 2022-2025
Deze bijstelling betreft de technische verwerking van de middellange termijnverkenning (MLT) 2022–2025 van het Centraal Planbureau (CPB).
Loon- en prijsontwikkeling
De raming van de loon- en prijsontwikkeling is aangepast op basis van actuele macro-economische inzichten van het Centraal Planbureau (CPB).
Beleidsmatig
Valpreventie bij 65-plussers
Gemeenten krijgen de taak om valpreventieprogramma’s aan te (laten) bieden voor hun inwoners van 65 jaar en ouder. Hiervoor zijn investeringen nodig in het ontwikkelen en aanbieden van valpreventieprogramma’s. Om te zorgen dat deze aansluiten bij de behoefte van 65-plussers is ook opsporing en screening nodig. Deze investeringen vanuit het preventieakkoord leiden tot besparingen op de Zvw-uitgaven (minder medische zorgkosten door minder valincidenten). De besparing op de Zvw-uitgaven wordt vanaf 2023 verondersteld.
Passende zorg als norm (enkel bewezen effectieve zorg) in Zvw
Passende zorg is gericht op gepast gebruik en zinnige zorg maar ook op gezondheid, functioneren en kwaliteit van leven. Daarbij is het van belang dat zorg op de juiste plek geleverd wordt. Toezichthouders en uitvoerders worden in staat gesteld om adequaat te kunnen sturen op passende zorg. De toets op het basispakket op basis van een kader voor passende zorg wordt verbeterd en verbreed. Het Zorginstituut Nederland wordt ten behoeve van de afdwingbaarheid verzocht om (in het verlengde van het lopende traject van ZINL met NZa over passende zorg) kwaliteit van zorg scherper te definiëren en transparantie hierover af te dwingen. Uitgaande van de invoering van passende zorg wordt een besparing in de Zvw-uitgaven verondersteld.
Integraal Zorgakkoord
Met alle zorgsectoren in de Zvw wordt een integraal hoofdlijnenakkoord afgesloten voor de periode vanaf 2023 (de huidige akkoorden lopen tot en met 2022). Hierin worden afspraken gemaakt over zorginhoud en de budgettaire kaders zoals opgenomen in het coalitieakkoord. De zorginhoudelijke afspraken zien in ieder geval op het substantieel terugdringen van regeldruk, verminderen van ongecontracteerde zorg, substitutie, samenwerking en gepast gebruik.
Juiste zorg op de juiste plek
Om de Juiste Zorg op de Juiste Plek en substitutie te realiseren, zijn randvoorwaarden nodig. Zeer belangrijk is dat er voldoende transitiemiddelen, capaciteit en organisatiekracht is, zowel aan de ontvangende als de substituerende kant. Vanaf 2025 moet deze beweging leiden tot een besparing op de zorgkosten.
Stimuleren anderhalvelijnszorg
Een verschuiving van complexe medisch specialistische zorg (msz) naar de ‘basis-msz’ (anderhalvelijnszorg) wordt gestimuleerd door de introductie van een nieuwe betaaltitel en door de vrijblijvendheid van het meekijkconsult weg te nemen. Deze maatregel leidt tot een besparing van € 50 miljoen vanaf 2027.
Sturing op doelmatigheid via de tarieven
Om doelmatigheid te bevorderen wordt ingezet op tariefstelling, door normatieve elementen toe te voegen in sectoren waar vaste of maximumtarieven worden gehanteerd. Dit leidt tot een besparing van € 120 miljoen in 2024, oplopend tot € 147 miljoen vanaf 2026.
Doelmatige inkoop geneesmiddelen en medische technologie
De prijsonderhandelingen over dure, nieuwe geneesmiddelen worden uitgebreid naar alle middelen met een verwachte jaarlijkse uitgave boven € 10 miljoen. Voor dure hulpmiddelen en medische technologie wordt na analyse van de verwachte effecten de keuze gemaakt tussen centrale prijsonderhandelingen of inzet op gecoördineerde inkoop.
Eigen risico gelijk houden tot en met 2025 en andere vormgeving van het eigen risico voor de medisch-specialistische zorg
De hoogte van het verplicht eigen risico in de Zvw blijft € 385 tot en met 2025, dit leidt naar verwachting tot een lager remgeldeffect van het eigen risico. Daarnaast wordt er gewerkt aan een nieuw systeem van eigen betalingen per verrichting per 2025. De nieuwe systematiek per 2025 leidt er naar verwachting toe, dat mensen niet na één behandeling hun volledige eigen risico volmaken. Dat betekent dat de nieuwe systematiek per 2025 leidt tot een hoger remgeldeffect. Per saldo is de verwachting dat het remgeldeffect van het eigen risico afneemt, waardoor het zorggebruik en daarmee de zorguitgaven toenemen.
Standaardisatie gegevensuitwisseling
De gegevensuitwisseling in de zorg wordt gestandaardiseerd. Er wordt gekeken naar de meest doelmatige modaliteit. Deze maatregel leidt in 2027 en 2028 tot een besparing van € 113,3 miljoen respectievelijk € 226,6 miljoen. Vanaf 2029 is de besparing structureel € 340,0 miljoen.
Standaardisatie inkoop- en verantwoordingseisen Zvw
De niet-concurrentiële inkoop- en verantwoordingseisen aan zorgaanbieders worden gestandaardiseerd. Het gaat om een aanvulling op een eerder ingeboekte taakstelling van € 50 miljoen in 2023 en € 100 miljoen vanaf 2024.
Verlengen voorwaardelijke toelating paramedische herstelzorg i.v.m. corona
Vanwege de besmettingen met het coronavirus is het nodig om de voorwaardelijke toelating paramedische herstelzorg opnieuw met één jaar te verlengen per 1-8-2022, zodat behandeling na besmetting mogelijk blijft.
Overig beleidsmatig
Deze post is het saldo van kleine beleidsmatige bijstellingen.
Ontvangsten
Autonoom
Verwerking MLT 2022-2025
Deze bijstelling betreft de technische verwerking van de middellange termijnverkenning (MLT) 2022–2025 van het Centraal Planbureau (CPB).
Beleidsmatig
Integraal zorgakkoord
De besparingen op grond van het Integraal Zorgakkoord leiden tot lagere zorguitgaven. Daarmee samenhangend worden lagere ontvangsten op grond van het verplicht eigen risico verwacht.
Eigen risico gelijk houden tot en met 2025 en andere vormgeving van het eigen risico voor de medisch-specialistische zorg
De hoogte van het verplicht eigen risico in de Zvw blijft € 385 tot en met 2025. Daarnaast wordt er gewerkt aan een nieuw systeem van eigen betalingen per verrichting per 2025. Deze maatregelen leiden per saldo tot een neerwaartse bijstelling van de verwachte opbrengsten uit het eigen risico.
Eigen risico totaaleffect
Het totale pakket aan maatregelen uit het coalitieakkoord die leiden tot een bijstelling van de Zvw-zorguitgaven, werkt ook door in de opbrengst van het eigen risico.
Raming eigen risico
Jaarlijks wordt de raming van het eigen risico op de begroting van VWS geüpdatet met de nieuwste verdeling van zorgkosten en geijkt aan de raming van het eigen risico uit het onderzoek naar de risicoverevening, beide op basis van data van de Erasmus Universiteit. Daarnaast wordt de doorwerking van de mutaties in de Zvw zorguitgaven uit de voorjaarsbesluitvorming 2022 verwerkt op de eigen risico opbrengsten. Dit jaar leidt dat in totaal tot een structurele opwaartse bijstelling van de verwachte opbrengsten van het eigen risico.
Tabel 5 laat vanaf de stand ontwerpbegroting 2022 de verticale ontwikkeling van de zorguitgaven en -ontvangsten van de Wlz zien. Onder de tabel is een toelichting van de verschillende mutaties uit de Startnota en de voorjaarsbesluitvorming 2022 opgenomen.
2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|
Bruto Wlz-uitgaven ontwerpbegroting 2022 | 30.186,0 | 31.777,3 | 33.565,3 | 35.398,4 | 37.369,1 |
Bijstellingen NvW ontwerpbegroting 2022 | 235,2 | 247,7 | 259,9 | 273,3 | 287,4 |
Bruto Wlz-uitgaven NvW ontwerpbegroting 2022 | 30.421,2 | 32.025,0 | 33.825,2 | 35.671,7 | 37.656,4 |
Bijstellingen | |||||
Autonoom | 42,3 | 777,1 | 1.319,3 | 1.898,4 | 2.580,7 |
Verwerking MLT 2022-2025 | 19,1 | 727,7 | 1.230,1 | 1.765,1 | 2.386,6 |
Loon- en prijsontwikkeling | 23,2 | 49,5 | 89,2 | 133,3 | 194,1 |
Beleidsmatig | 194,2 | ‒ 69,6 | ‒ 362,3 | ‒ 805,4 | ‒ 907,8 |
Valpreventie bij 65-plussers | 0,0 | ‒ 20,0 | ‒ 30,0 | ‒ 35,0 | ‒ 37,8 |
Verplichten meerjarige contracten ouderenzorg | 0,0 | 0,0 | ‒ 70,0 | ‒ 135,0 | ‒ 70,0 |
Verplichten meerjarige contracten ghz en ggz | 0,0 | 0,0 | ‒ 55,0 | ‒ 110,0 | ‒ 65,0 |
Doorontwikkeling Kwaliteitskader verpleeghuiszorg | 0,0 | 0,0 | ‒ 100,0 | ‒ 200,0 | ‒ 350,0 |
Overhevelen behandeling en geneesmiddelen van Wlz naar Zvw | 0,0 | 0,0 | 0,0 | ‒ 170,0 | ‒ 170,0 |
Integraal Zorgakkoord | 0,0 | 0,0 | 0,0 | 0,0 | ‒ 15,0 |
Scheiden wonen en zorg | 0,0 | ‒ 43,1 | ‒ 86,2 | ‒ 129,5 | ‒ 173,1 |
Scheiden wonen en zorg (regiobudget t.b.v. transitie) | 39,7 | 40,0 | 40,0 | 40,0 | 40,0 |
Niet doorgaan integrale vergelijking | 220,0 | 320,0 | 430,0 | 540,0 | 760,0 |
Dekking niet doorgaan integrale vergelijking | ‒ 220,0 | ‒ 320,0 | ‒ 430,0 | ‒ 540,0 | ‒ 760,0 |
Meerkostenregeling i.v.m. corona | 200,0 | 0,0 | 0,0 | 0,0 | 0,0 |
Zorginfrastructuur | ‒ 1,5 | ‒ 11,0 | ‒ 27,1 | ‒ 32,4 | ‒ 34,4 |
Tijdelijke middelen Kwaliteitskader verpleeghuiszorg | ‒ 79,0 | ‒ 87,0 | ‒ 87,0 | ‒ 87,0 | ‒ 87,0 |
Regionaal stimuleringsbudget zorgkantoren | 30,0 | 31,0 | 31,0 | 31,0 | 31,0 |
Overig beleidsmatig | 5,0 | 20,5 | 22,0 | 22,5 | 23,5 |
Technisch | ‒ 69,7 | ‒ 106,5 | ‒ 106,5 | ‒ 106,5 | ‒ 106,5 |
LP-indexatie Wmo beschermd wonen | ‒ 68,5 | ‒ 68,5 | ‒ 68,5 | ‒ 68,5 | ‒ 68,5 |
Volume-indexatie Wmo beschermd wonen | ‒ 1,2 | ‒ 38,0 | ‒ 38,0 | ‒ 38,0 | ‒ 38,0 |
Totaal bijstellingen | 166,8 | 601,0 | 850,5 | 986,4 | 1.566,4 |
Bruto Wlz-uitgaven 1e suppletoire begroting 2022 | 30.588,0 | 32.626,0 | 34.675,7 | 36.658,1 | 39.222,8 |
Wlz-ontvangsten ontwerpbegroting 2022 | 2.073,3 | 2.113,0 | 2.180,8 | 2.244,8 | 2.313,4 |
Bijstellingen NvW ontwerpbegroting 2022 | 0,0 | 0,0 | 0,0 | 0,0 | 0,0 |
Wlz-ontvangsten NvW ontwerpbegroting 2022 | 2.073,3 | 2.113,0 | 2.180,8 | 2.244,8 | 2.313,4 |
Bijstellingen | |||||
Autonoom | 0,0 | 0,0 | 7,6 | 36,2 | 68,4 |
Verwerking MLT 2022-2025 | 0,0 | 0,0 | 7,6 | 36,2 | 68,4 |
Beleidsmatig | 0,0 | ‒ 3,1 | ‒ 6,2 | ‒ 9,5 | ‒ 18,1 |
Scheiden wonen en zorg | 0,0 | ‒ 3,1 | ‒ 6,2 | ‒ 9,5 | ‒ 13,1 |
Totaal bijstellingen | 0,0 | ‒ 3,1 | 1,4 | 26,7 | 50,3 |
Wlz-ontvangsten 1e suppletoire begroting 2022 | 2.073,3 | 2.109,9 | 2.182,2 | 2.271,5 | 2.363,7 |
Netto Wlz-uitgaven NvW ontwerpbegroting 2022 | 28.347,9 | 29.912,0 | 31.644,4 | 33.426,9 | 35.343,0 |
Bijstellingen in de netto Wlz-uitgaven | 166,8 | 604,1 | 849,1 | 959,7 | 1.516,1 |
Netto Wlz-uitgaven 1e suppletoire begroting 2022 | 28.514,7 | 30.516,1 | 32.493,5 | 34.386,6 | 36.859,1 |
1 Door afronding kan de som der delen afwijken van het totaal. | |||||
Bron: VWS, Zorginstituut Nederland en NZa. | |||||
Toelichting
Uitgaven
Autonoom
Verwerking MLT 2022-2025
Deze bijstelling betreft de technische verwerking van de middellange termijnverkenning (MLT) 2022–2025 van het Centraal Planbureau (CPB).
Loon- en prijsontwikkeling
De raming van de loon- en prijsontwikkeling is aangepast op basis van actuele macro-economische inzichten van het Centraal Planbureau (CPB).
Beleidsmatig
Valpreventie bij 65-plussers
Gemeenten krijgen de taak om valpreventieprogramma’s aan te (laten) bieden voor hun inwoners van 65 jaar en ouder. Dit leidt tot een lager beroep op langdurige zorg.
Verplichten meerjarige contracten ouderenzorg
Voor de ouderenzorg wordt een verplichting ingesteld tot meerjarige contracten met budgetafspraken, afgesloten tussen Wlz-uitvoerders en zorgaanbieders, gecombineerd met een meerjarige contracteerruimte. Dit geeft zorgaanbieders meer financiële zekerheid, waardoor bijvoorbeeld meer externe inhuur in vaste dienst kan worden genomen.
Verplichten meerjarige contracten ghz en ggz
Voor de gehandicaptenzorg en geestelijke gezondheidszorg wordt een verplichting ingesteld tot meerjarige contracten met budgetafspraken, afgesloten tussen Wlz-uitvoerders en zorgaanbieders, gecombineerd met een meerjarige contracteerruimte. Dit geeft zorgaanbieders meer financiële zekerheid, waardoor bijvoorbeeld meer externe inhuur in vaste dienst kan worden genomen.
Doorontwikkeling Kwaliteitskader verpleeghuiszorg
De afgelopen jaren is de personeelsbezetting in de verpleeghuiszorg sterk toegenomen dankzij de implementatie van het Kwaliteitskader verpleeghuiszorg. Om tegen de achtergrond van de steeds krapper wordende arbeidsmarkt voor de zorg het kwaliteitskader op de lange termijn houdbaar en uitvoerbaar te houden, vindt onder regie van het Zorginstituut een doorontwikkeling plaats. Er komt (meer) aandacht voor de inzet van innovatie en technologie en het gebruik van context gebonden, flexibele werkroosters (lichter dan in het dienstrooster van de NZa zoals verondersteld bij de doorrekening van het Kwaliteitskader). De overheid neemt een nadrukkelijkere rol in met betrekking tot de kwaliteit van zorg. Zorginstituut Nederland wordt ten behoeve van de afdwingbaarheid verzocht om (in het verlengde van het lopende traject van ZINL met NZa over passende zorg) kwaliteit van zorg scherper te definiëren en transparantie hierover af te dwingen. De reeds van kracht zijnde wet Aanscherping toetsing voorgedragen kwaliteitsstandaarden («noodremprocedure») kan worden ingezet om te voorkomen dat de uitgaven substantieel stijgen als gevolg van een aanpassing van onderdelen van het Kwaliteitskader. Dit leidt tot gelijke goede zorg tegen lagere uitgaven in de langdurige zorg. Hiervoor wordt taakstellend een korting ingeboekt.
Overhevelen behandeling en geneesmiddelen van Wlz naar Zvw
Voor de helft van de Wlz-cliënten komen in de huidige situatie behandelvormen ten laste van de Wlz en voor de andere helft van die cliënten komen deze behandelingen ten laste van de Zvw. Deze rechtsongelijkheid wordt opgeheven door de aanspraak voor alle Wlz-cliënten gelijk te trekken. De aanspraak mondzorg blijft behouden in de Wlz.
Integraal Zorgakkoord
Als onderdeel van het Integraal Zorgakkoord wordt beoogd afspraken te maken over het afschaffen van particuliere keurmerken; dit heeft naast de Zvw ook een uitgaven-beperkend effect in de Wlz.
Scheiden wonen en zorg
Zorgkantoren gaan bij de inkoop sturen op extramurale leveringsvormen (VPT, MPT, pgb) zodat ouderen langer thuis kunnen wonen en in hun eigen omgeving oud kunnen worden. Dit leidt tot een lager beroep op langdurige zorg met verblijf.
Scheiden wonen en zorg (regiobudget t.b.v. transitie)
Om de beweging scheiden wonen en zorg op gang te krijgen, wordt voor de jaren 2022 t/m 2026 een bedrag van € 40 miljoen miljoen (€ 39,7 miljoen in 2022) vanuit de gereserveerde transitiemiddelen beschikbaar gesteld voor een regiobudget scheiden wonen en zorg. Zorgkantoren kunnen deze middelen inzetten om plannen te bekostigen die bijdragen de beweging scheiden wonen en zorg op gang te brengen binnen de specifieke regionale context.
Niet doorgaan integrale vergelijking/Dekking niet doorgaan integrale vergelijking
De integrale vergelijking verpleeghuiszorg gaat niet door. Het kabinet heeft besloten om andere maatregelen uit te voeren, zoals het scheiden van wonen en zorg, het verplichten van meerjarige contracten ouderenzorg en de doorontwikkeling van het Kwaliteitskader verpleeghuiszorg.
Meerkostenregeling i.v.m. corona
Dit betreft de compensatie van extra kosten als gevolg van corona voor aanbieders in de langdurige zorg op grond van de hiervoor door de NZa opgestelde beleidsregel.
Zorginfrastructuur
De middelen voor versterking van de zorginfrastructuur in de langdurige zorg worden vanuit de begroting, artikel 3, ingezet ten behoeve van de gespecialiseerde cliëntondersteuning, de toekomstagenda gehandicaptenzorg en de ramingsbijstelling van het Centrum Indicatiestelling Zorg (CIZ). Doordat de middelen via de begroting worden ingezet vindt er onder het uitgavenplafond zorg een negatieve bijstelling plaats.
Tijdelijke middelen Kwaliteitskader verpleeghuiszorg
Op de begroting waren tijdelijk extra middelen geraamd voor het Kwaliteitskader verpleeghuiszorg die uitgingen boven het structurele bedrag van € 2,1 miljard (in prijspeil 2017) dat vanaf 2027 was gereserveerd. Nu het structurele bedrag van € 2,1 miljard per 2022 in de integrale tarieven is verwerkt en de verpleeghuizen daarmee aan het kwaliteitskader kunnen voldoen is het mogelijk om de tijdelijke extra middelen gericht in te zetten. Dit betreft de dekking voor het Wlz-brede regionale stimulerings budget, de ophoging van het budget voor de beleidsregel innovatie van de NZa en enkele andere uitgaven die vanuit instrumenten op de begroting, artikel 3, lopen Deze bijstelling was mogelijk zonder het beschikbaar gestelde Wlz-kader te verlagen.
Regionaal stimuleringsbudget zorgkantoren
Dit betreft de gereserveerde middelen voor een regionaal stimuleringsbudget voor de ouderenzorg en gehandicaptenzorg binnen de Wlz. De middelen kunnen worden ingezet voor ter bevordering van goed werkgeverschap, regionale samenwerking en (opschaling van) technologie en innovatie. Op deze manier draagt de inzet bij aan de opgaven uit het coalitieakkoord om te komen tot toekomstbestendige, betaalbare, toegankelijke en kwalitatief goede Wlz-zorg.
Overig beleidsmatig
Deze post is het saldo van kleine beleidsmatige bijstellingen, waaronder het ophogen van het budget voor de beleidsregel innovatie van de NZa met € 7,5 miljoen in 2022 en € 10 miljoen in de jaren 2023 t/m 2026.
Technisch
LP-indexatie Wmo beschermd wonen
Dit betreft het overboeken van de loon- en prijsindexatie naar het budget voor beschermd wonen in het gemeentefonds.
Volume-indexatie Wmo beschermd wonen
Dit betreft het overboeken van de volumegroei in voor Wmo beschermd wonen.
Ontvangsten
Autonoom
Verwerking MLT 2022-2025
Deze bijstelling betreft de technische verwerking van de middellange termijnverkenning (MLT) 2022–2025 van het Centraal Planbureau (CPB).
Beleidsmatig
Scheiden wonen en zorg
Zorgkantoren gaan bij de inkoop sturen op extramurale leveringsvormen (VPT, MPT, pgb) zodat ouderen langer thuis kunnen wonen en in hun eigen omgeving oud kunnen worden. Dit leidt tot lagere ontvangsten van eigen bijdragen.
Bij de begrotingsgefinancierde zorguitgaven gaat het met name om middelen die op grond van de Wmo beschermd wonen onder het Uitgavenplafond Zorg beschikbaar zijn. Naast de Wmo beschermd wonen vallen enkele andere begrotingsgefinancierde posten onder de zorguitgaven. Tot deze categorie horen een deel van de uitgaven voor zorgopleidingen, de uitgaven voor zorg, jeugd en welzijn in Caribisch Nederland, de subsidie(regelingen) NIPT, abortusklinieken, overgang integrale tarieven medische-specialistische zorg (MSZ) en kwaliteit, transparantie en patiëntveiligheid. Deze uitgaven worden bij de artikelen 1, 2 en 4 verantwoord en toegelicht. Ten slotte zijn een aantal maatregelen uit de Startnota opgenomen op de aanvullende post van het Ministerie van Financiën, die onder de zorguitgaven vallen.
In tabel 6 wordt de ontwikkeling van de begrotingsgefinancierde zorguitgaven weergegeven. De bijstellingen voor beschermd wonen en de aanvullende post van Financiën worden respectievelijk in tabel 6A en tabel 6B gespecificeerd en toegelicht. In tabel 6C is de stand van de aanvullende post van Financiën opgenomen.
2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|
Netto begrotingsgefinancierde zorguitgaven ontwerpbegroting 2022 | 2.018,4 | 1.906,7 | 1.903,2 | 1.914,1 | 1.924,1 |
Bijstellingen NvW ontwerpbegroting 2022 | ‒ 9,5 | 0,0 | 0,0 | 0,0 | 0,0 |
Netto begrotingsgefinancierde zorguitgaven NvW ontwerpbegroting 2022 | 2.008,9 | 1.906,7 | 1.903,2 | 1.914,1 | 1.924,1 |
Bijstellingen | |||||
Beschermd wonen (gemeentefonds), zie tabel 6A | 69,7 | 106,5 | 106,5 | 106,5 | 106,5 |
Aanvullende post Financiën, zie tabel 6B | 197,6 | 1.083,2 | 1.301,0 | 1.126,4 | 1.184,6 |
Autonoom | 18,5 | 91,4 | 161,2 | 192,2 | 231,6 |
Loon- en prijsontwikkeling | 18,5 | 91,4 | 161,2 | 192,2 | 231,6 |
Beleidsmatig | ‒ 32,0 | ‒ 74,1 | ‒ 82,1 | ‒ 76,4 | ‒ 74,7 |
Zorg, jeugd en welzijn in Caribisch Nederland (Artikel 4) | ‒ 18,9 | ‒ 16,3 | ‒ 16,3 | ‒ 16,3 | ‒ 16,3 |
Overig | ‒ 13,1 | ‒ 57,8 | ‒ 65,8 | ‒ 60,1 | ‒ 58,5 |
Totaal bijstellingen | 253,9 | 1.207,1 | 1.486,6 | 1.348,7 | 1.448,0 |
Netto begrotingsgefinancierde zorguitgaven NvW ontwerpbegroting 2022 | 2.008,9 | 1.906,7 | 1.903,2 | 1.914,1 | 1.924,1 |
Bijstellingen in de netto Zvw-uitgaven | 253,9 | 1.207,1 | 1.486,6 | 1.348,7 | 1.448,0 |
Netto begrotingsgefinancierde zorguitgaven 1e suppletoire begroting 2022 | 2.262,8 | 3.113,8 | 3.389,8 | 3.262,8 | 3.372,1 |
1 Als gevolg van afronding kan de som der delen afwijken van het totaal. | |||||
Bron: VWS. | |||||
In tabel 6A wordt de ontwikkeling van de zorguitgaven Wmo beschermd wonen gepresenteerd en toegelicht.
2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|
Netto uitgaven beschermd wonen ontwerpbegroting 2022 | 1.425,7 | 1.426,4 | 1.426,9 | 1.427,5 | 1.428,1 |
Bijstellingen | |||||
Technisch | 69,7 | 106,5 | 106,5 | 106,5 | 106,5 |
LP-indexatie Wmo beschermd wonen | 68,5 | 68,5 | 68,5 | 68,5 | 68,5 |
Volume-indexatie Wmo beschermd wonen | 1,2 | 38,0 | 38,0 | 38,0 | 38,0 |
Totaal bijstellingen | 69,7 | 106,5 | 106,5 | 106,5 | 106,5 |
Netto uitgaven beschermd wonen 1e suppletoire begroting 2022 | 1.495,5 | 1.532,9 | 1.533,4 | 1.534,0 | 1.534,6 |
1 Als gevolg van afronding kan de som der delen afwijken van het totaal. | |||||
Bron: VWS. | |||||
Toelichting
Loon- en prijsbijstelling Wmo beschermd wonen
Dit betreft het overboeken van de loon- en prijsindexatie naar het budget voor Wmo beschermd wonen in het gemeentefonds.
Volume-indexatie beschermd wonen
Dit betreft het overboeken van de volumegroei voor Wmo beschermd wonen in het gemeentefonds.
In tabel 6B wordt de verticale ontwikkeling van de zorguitgaven op de aanvullende post van Financiën gepresenteerd en toegelicht. De middelen maken onderdeel uit van het Uitgavenplafond Zorg. In de tabel zijn de maatregelen uit de Startnota en de middelen welke overgeheveld zijn naar de VWS-begroting opgenomen en toegelicht. Daarnaast zijn er enkele overige bijstellingen in de tabel verwerkt.
2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|
Netto Zorguitgaven aanvullende post Financiën ontwerpbegroting 2022 | 0,8 | 0,8 | 0,8 | 0,8 | 0,8 |
Bijstellingen | |||||
Beleidsmatig | |||||
Startnota | 367,5 | 1.187,0 | 1.413,5 | 1.253,0 | 1.207,7 |
Integraal Zorgakkoord (transformatiemiddelen) | 80,0 | 208,0 | 208,0 | 208,0 | 208,0 |
Meer tijd voor huisartsen | 0,0 | 4,0 | 8,0 | 12,0 | 48,0 |
Woon-zorg combinaties en stimulering langer thuis | 37,5 | 75,0 | 87,5 | 100,0 | 0,0 |
Respijtzorg | 10,0 | 10,0 | 10,0 | 10,0 | 10,0 |
Juiste zorg op de juiste plek (transformatiemiddelen) | 0,0 | 380,0 | 380,0 | 380,0 | 380,0 |
Standaardisatie gegevensuitwisseling | 0,0 | 200,0 | 400,0 | 200,0 | 200,0 |
Valpreventie bij 65-plussers | 0,0 | 60,0 | 60,0 | 60,0 | 61,7 |
Passende zorg als norm in Zvw (investeringsmiddelen) | 40,0 | 50,0 | 60,0 | 83,0 | 100,0 |
Scheiden wonen en zorg | 200,0 | 200,0 | 200,0 | 200,0 | 200,0 |
Overhevelingen naar de VWS-begroting | ‒ 52,3 | ‒ 90,7 | ‒ 101,2 | ‒ 114,6 | ‒ 10,6 |
Integraal Zorgakkoord | ‒ 0,2 | 0,0 | 0,0 | 0,0 | 0,0 |
Woon-zorg combinaties en stimulering langer thuis | ‒ 37,5 | ‒ 75,0 | ‒ 87,5 | ‒ 100,0 | 0,0 |
Respijtzorg | ‒ 10,0 | ‒ 10,0 | ‒ 10,0 | ‒ 10,0 | ‒ 10,0 |
Passende zorg als norm in Zvw | ‒ 4,3 | ‒ 5,7 | ‒ 3,7 | ‒ 4,6 | ‒ 0,6 |
Scheiden wonen en zorg | ‒ 0,3 | 0,0 | 0,0 | 0,0 | 0,0 |
Overige bijstellingen | ‒ 117,6 | ‒ 13,1 | ‒ 11,2 | ‒ 12,0 | ‒ 12,5 |
Scheiden wonen en zorg (regiobudget t.b.v. transitie) | ‒ 39,7 | ‒ 40,0 | ‒ 40,0 | ‒ 40,0 | ‒ 40,0 |
Integraal Zorgakkoord (kasschuif) | ‒ 79,8 | 19,8 | 20,0 | 20,0 | 20,0 |
Loon- en prijsbijstelling | 1,9 | 7,1 | 8,8 | 8,0 | 7,5 |
Totaal bijstellingen | 197,6 | 1.083,2 | 1.301,0 | 1.126,4 | 1.184,6 |
Netto zorguitgaven aanvullende post Financiën 1e suppletoire begroting 2022 | 198,4 | 1.084,0 | 1.301,8 | 1.127,2 | 1.185,4 |
1 Als gevolg van afronding kan de som der delen afwijken van het totaal. | |||||
Bron: VWS. | |||||
Toelichting
Startnota
Integraal Zorgakkoord (transformatiemiddelen)
De transformatiemiddelen worden opnieuw beschikbaar gesteld ter ondersteuning van de zorginhoudelijke afspraken tot en met 2026, met een extra intensivering in 2022, alvorens deze in 2027 komen te vervallen.
Meer tijd voor huisartsen
Het coalitieakkoord maakt middelen beschikbaar om meer huisartsen op te leiden. Dit moet ertoe leiden dat huisartsen meer tijd voor hun patiënten krijgen, zodat zij het goede gesprek in de spreekkamer kunnen voeren.
Woon-zorg combinaties en stimulering langer thuis
Het doel van deze maatregel is ervoor te zorgen dat we als samenleving voorbereid zijn op een ouder wordende populatie, ouderen langer in hun eigen omgeving kunnen blijven wonen en minder snel een beroep doen op (zwaardere vormen van) ondersteuning en zorg en het vergroten van de inzet van digitale zorg en ondersteuning. Om dit te realiseren wordt er ingezet op drie hoofdonderdelen, namelijk het creëren van meer geschikte woonplekken voor ouderen, digitale zorg en ondersteuning en de voorbereiding op een ouder worden populatie door het sociale netwerk van ouderen o.a. te versterken.
Respijtzorg
Respijtzorg heeft als doel dat meer mensen die voor een naaste zorgen zich gefaciliteerd en ondersteund voelen om hun zorgtaken uit te voeren via een innovatief (respijt)zorgaanbod en aandacht voor overbelasting (op o.a. werk en school). Om het ‘zorgen voor je naaste’ te faciliteren, wordt er met deze maatregel ingezet op het bereiken van resultaten op twee gebieden: innovatie van het respijtzorg aanbod en opvolging van de landelijke aanpak Samen Sterk voor Mantelzorg.
Juiste zorg op de juiste plek (transformatiemiddelen)
De hoog-complexe zorg wordt versterkt door te sturen op meer concentratie. Hiervoor wordt financiering en/of regulering aangepast om tot de gewenste verplaatsing van zorg te komen. Er wordt rekening gehouden met een transitieperiode van vijf jaar.
Standaardisatie gegevensuitwisseling
De gegevensuitwisseling in de zorg wordt gestandaardiseerd. Er wordt gekeken naar de meest doelmatige modaliteit.
Valpreventie bij 65-plussers
Gemeenten krijgen de taak om valpreventieprogramma’s aan te (laten) bieden voor hun inwoners van 65 jaar en ouder. Hiervoor zijn investeringen nodig in opsporing en screening en het ontwikkelen en aanbieden van valpreventieprogramma’s.
Passende zorg als norm (enkel bewezen effectieve zorg) in Zvw (investeringsmiddelen)
De sturing op effectieve zorg in het basispakket wordt versterkt. Hiertoe wordt grootschalig geïnvesteerd in effectiviteitsonderzoek. De capaciteit en bevoegdheden van uitvoerders en toezichthouders worden uitgebreid om te borgen dat de vertaalslag van onderzoeksresultaten naar de praktijk wordt gemaakt.
Scheiden wonen en zorg
Er wordt in de jaren 2022 t/m 2026 in totaal € 1,0 miljard gereserveerd om deze transitie scheiden wonen en zorg op gang te brengen.
Overhevelingen naar de VWS-begroting
Integraal Zorgakkoord
Om het Integraal Zorgakkoord mogelijk te maken, worden middelen overgeheveld vanuit de aanvullende post van Financiën naar de VWS-begroting.
Woon-zorg combinaties en stimulering langer thuis
Deze middelen worden overgeheveld vanuit de aanvullende post van Financiën naar de VWS-begroting.
Respijtzorg
De middelen worden overgeheveld vanuit de aanvullende post van Financiën naar de VWS-begroting.
Passende zorg als norm in Zvw
Een deel van de beschikbare middelen wordt overgeheveld van de aanvullende post van Financiën naar de VWS-begroting.
Scheiden wonen en zorg
Een deel van de transitiemiddelen scheiden wonen en zorg wordt overgeheveld van de aanvullende post van Financiën naar de VWS-begroting om onderzoek op dit terrein te bekostigen.
Overige bijstellingen
Scheiden wonen en zorg (regiobudget t.b.v. transitie)
Om de beweging scheiden wonen en zorg op gang te krijgen, wordt voor de jaren 2022 t/m 2026 van € 40 miljoen (€ 39,7 miljoen in 2022) van de transitiemiddelen beschikbaar gesteld voor een regiobudget scheiden wonen en zorg. Zorgkantoren kunnen deze middelen inzetten om plannen te bekostigen die bijdragen de beweging scheiden wonen en zorg op gang te brengen binnen de specifieke regionale context.
Integraal Zorgakkoord (kasschuif)
Met deze kasschuif worden de transformatiemiddelen bij het Integraal Zorgakkoord voor het jaar 2022 verplaatst naar de jaren dat het beoogde akkoord geldt.
Loon- en prijsbijstelling
De raming van de loon- en prijsontwikkeling is aangepast op basis van actuele macro-economische inzichten van het Centraal Planbureau (CPB).
In tabel 6C is de stand van de zorguitgaven op de aanvullende post van Financiën gepresenteerd. Dit betreft de stand van de middelen op de aanvullende post van Financiën na verwerking van de maatregelen uit de Startnota, de overhevelingen naar de VWS-begroting en overige bijstellingen.
2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|
Integraal Zorgakkoord (transformatiemiddelen) | 0,0 | 227,8 | 228,0 | 228,0 | 228,0 |
Meer tijd voor huisartsen | 0,0 | 4,0 | 8,0 | 12,0 | 48,0 |
Juiste zorg op de juiste plek (transformatiemiddelen) | 0,0 | 380,0 | 380,0 | 380,0 | 380,0 |
Standaardisatie gegevensuitwisseling | 0,0 | 200,0 | 400,0 | 200,0 | 200,0 |
Valpreventie bij 65-plussers | 0,0 | 60,0 | 60,0 | 60,0 | 61,7 |
Passende zorg als norm in Zvw (investeringsmiddelen) | 35,7 | 44,3 | 56,3 | 78,4 | 99,4 |
Scheiden wonen en zorg | 160,0 | 160,0 | 160,0 | 160,0 | 160,0 |
Loon- en prijsbijstelling | 2,7 | 7,9 | 9,6 | 8,8 | 8,3 |
Stand aanvullende post Financiën 1e suppletoire begroting 2022 | 198,4 | 1.084,0 | 1.301,8 | 1.127,2 | 1.185,4 |
1 Als gevolg van afronding kan de som der delen afwijken van het totaal. | |||||
Bron: VWS. | |||||
B. ARTIKELSGEWIJZE TOELICHTING BIJ DE BEGROTINGSARTIKELEN
1. Leeswijzer
Inleiding
Voor u ligt de begroting 2022 van het ministerie van Volksgezondheid, Welzijn en Sport (VWS). Deze begroting bestaat uit de volgende onderdelen:
• Beleidsagenda
• Beleidsartikelen en de niet-beleidsartikelen
• Begroting agentschappen
• Financieel Beeld Zorg
• Diverse bijlagen
De budgettaire verwerking van de beleidsprioriteiten met betrekking tot de Zorgverzekeringswet en de Wet langdurige zorg worden vermeld in het Financieel Beeld Zorg.
Groeiparagraaf
De VWS-monitor wordt naar aanleiding van het wetgevingsoverleg over het VWS-jaarverslag en de Slotwet 2018 d.d. 18 juni 2019 separaat aan de Tweede Kamer verzonden tegelijk met de ontwerpbegroting van VWS. Voorts wordt invulling gegeven aan de motie van de leden Van den Berg en Kerstens uit datzelfde wetgevingsoverleg. Met de indicatoren die als bijlage zijn opgenomen en aan de beleidsartikelen zijn toegevoegd voldoen wij aan het verzoek om de begroting 2022 conform het verzoek van de vaste Kamercommissie VWS van 2015 op te stellen.
Toelichting Budgettaire tabel
Afzonderlijke posten in de budgettaire tabellen in de beleidsartikelen worden toegelicht als het hiermee gepaard gaande bedrag voor de uitgaven en ontvangsten hoger is dan € 2,5 miljoen. Daar waar het kleinere bedragen betreft worden deze alleen toegelicht indien deze politiek relevant zijn.
COVID-19
De begroting 2022 heeft in de beleidsagenda een overzicht met uitgaven voor het beheersen van de coronacrisis. De uitgaven hebben betrekking op zowel 2021 als 2022.
2. Beleidsagenda
2.1 Beleidsprioriteiten
Zorg nu en in de toekomst
Sinds de uitbraak van het coronavirus en de eerste besmettingen in Nederland begin 2020 heeft het virus ons hard geraakt. Een groot deel van de werkzaamheden in de zorg en ook bij het ministerie van VWS kwamen in het teken te staan van het beheersen van de coronacrisis. Er zijn ingrijpende maatregelen genomen om verspreiding van het virus tegen te gaan en kwetsbare groepen te beschermen. Zorgverleners hebben een enorme prestatie geleverd voor de zorg van coronapatiënten en alle andere patiënten en cliënten. Er zijn verschillende maatregelen genomen om te zorgen dat zorgprofessionals deze grote druk aan konden en kunnen (Kamerstukken II, 2019/2020, 25295, nr. 200).
De effecten van een snel toenemende vaccinatiegraad op de bestrijding van het coronavirus worden gelukkig zichtbaar, maar waakzaamheid blijft geboden. De afgelopen maanden hebben we bereikt dat iedereen die zich wil laten vaccineren hiertoe de mogelijkheid heeft gehad. Nog niet iedereen heeft deze kans benut. Er is daardoor een grote groep mensen die nog niet immuun is. Als deze groep in een te kort tijdsbestek het virus oploopt, kan dit tot een ongewenste sterke toename in het aantal ziekenhuisopnames leiden, waardoor de zorg overbelast raakt en de reguliere zorg opnieuw moet worden uitgesteld. Daarom is gekozen om stapsgewijs te versoepelen, zodat het risico dat deze groep in aanraking komt met het virus, gespreid wordt in de tijd. Dit sluit aan bij de eerder opgestelde vier beleidsdoelen (1) een acceptabele belastbaarheid van de zorg, (2) het beschermen van kwetsbare mensen in de samenleving, (3) zicht houden op en inzicht hebben in de verspreiding van het virus en (4) het sociaal-maatschappelijk perspectief gericht op beperken van economische en maatschappelijke schade op korte termijn, aandacht voor structurele maatschappelijke en economische schade en voorkomen dat de lasten onevenredig neerslaan bij bepaalde groepen.
Komend najaar bestaat er een reële mogelijkheid dat er (plaatselijk) oplevingen van het virus zijn. Het kabinet wil alles in het werk stellen om een (gedeeltelijke) sluiting van de samenleving te voorkomen. Dat doen we allereerst door intensieve monitoring, door testen en door actief de groep te benaderen die nog niet gevaccineerd is. Daarnaast stellen we alles in het werk om mogelijke oplevingen, lokaal of geconcentreerd in een deel van de samenleving zo snel mogelijk en zo gericht mogelijk te bestrijden.
In de aanpak voor de komende periode wordt rekening gehouden met de nieuwe situatie van opgebouwde immuniteit en geleerde lessen van het afgelopen jaar. Zodat toekomstig ingrijpen zo gericht mogelijk kan gebeuren met minimale verstoring van het sociaal, maatschappelijk en economisch welbevinden.
Pandemische Paraatheid
De coronacrisis heeft de zorg zwaar op de proef gesteld. Er ontstond in korte tijd grote schaarste aan middelen zoals beademingsapparatuur, persoonlijke beschermingsmiddelen en testen en de druk op de zorg en de zorgprofessionals was groot. De coronapandemie testte onze paraatheid. Het maakte duidelijk dat de organisatie van de (publieke) gezondheidszorg te allen tijde robuust en flexibel moet zijn om voorbereid te zijn op dreigingen van (nog onbekende) ziekteverwekkers of andere bedreigingen. Niemand kon die schaarste en druk alleen aan; samenwerken binnen het zorgstelsel en regie vanuit de overheid waren en zijn essentieel.
In de aanpak van de coronapandemie bleek dat onze pandemische paraatheid op onderdelen kwetsbaar is. Het komt er nu op aan om deze kwetsbaarheden aan te pakken en daar niet mee te wachten totdat zich een nieuwe pandemie aandient. Om dit voor elkaar te krijgen, zal eind 2021 een beleidsagenda aan uw Kamer worden gezonden. Kern van deze agenda zal zijn het verbeteren van de paraatheid, het vergroten van ons aanpassingsvermogen en onze zelfvoorzienendheid om ook in de toekomst crisissen aan te kunnen. Het gaat in het bijzonder om het versterken van onze publieke gezondheid en de daarbij behorende infrastructuur en een goede organisatie van de curatieve en langdurige zorg waar het gaat om crisisbeheersing. Zodat de zorg die nodig is, kan worden geleverd. Daarnaast zorgt het versterken van de zoönose-structuur, dat risico’s op toekomstige zoönotische uitbraken worden verkleind (Kamerstukken II, 2020/2021, 25295, nr. 1297). De uitwerking en besluitvorming zijn aan een volgend kabinet.
De huidige crisis heeft laten zien dat er vraagstukken liggen over de manier waarop de (publieke) gezondheidszorg is voorbereid op onverwachte situaties. De noodzakelijke samenwerking over de domeinen heen, in de regio, en waar nodig nationaal, waarbij ook de sturende hand van de overheid nodig bleek, is tijdens de coronacrisis goed van de grond gekomen. De inzet moet zijn om dit vasthouden en te benutten voor andere uitdagingen. Dat geldt eveneens voor de inzet van digitaal ondersteunde zorg en e-health toepassingen. Ook is het delen van gegevens, bijvoorbeeld over de beschikbaarheid van (niet-)ziekenhuisbedden, tussen zorgaanbieders in de regio en met de GGD-en en het RIVM essentieel gebleken voor het kunnen hanteren van een pandemie. Voor de langdurige zorg gaat het ook om voldoende (toepassing van) kennis omtrent infectiepreventie in de instellingen en voor de ondersteuning vanuit thuis.
Zorg voor de toekomst
De coronacrisis heeft ons allereerst laten zien dat gezondheid, sociaal contact en welbevinden basisbehoeften zijn voor iedere Nederlander. De coronacrisis heeft in verschillende opzichten de kracht van onze zorg opnieuw getoond. We hebben veel professionele en betrokken zorgprofessionals en bestuurders gezien die maximaal deden wat nodig was om coronapatiënten op te vangen en te verplegen, in het ziekenhuis, in instellingen voor langdurige zorg en bij mensen thuis. Door het aanblijven van de pandemie, de extra zorg die dit heeft gevraagd, en het oplopend ziekteverzuim onder zorgprofessionals, kwam de zorgcontinuïteit onder druk te staan. De samenwerking tussen zorgorganisaties kreeg een sterke impuls: partijen konden de crisis niet alleen aan, hadden elkaar nodig om de crisis het hoofd te bieden en zochten elkaar op in informele netwerken en formele verbanden. Het organiserend en aanpassingsvermogen van (de partijen in) de sector is van grote waarde gebleken. Datzelfde geldt voor de inzet van mantelzorgers en vrijwilligers. Ook kwamen er veel maatschappelijke initiatieven van de grond om de gevolgen van de crisis en de genomen maatregelen te verzachten, bijvoorbeeld voor jongeren en kwetsbare ouderen.
Waar de zorg in crisistijd zich kenmerkt door schaarste, zal dat in de komende jaren en decennia niet anders zijn. De komende jaren zal de vraag naar zorg onder druk van de vergrijzing en technologische mogelijkheden immers sterk blijven toenemen. De groei van de beroepsbevolking en het aantal mantelzorgers kan geen gelijke tred houden met deze groeiende zorgvraag. Om de toegankelijkheid, kwaliteit en betaalbaarheid van onze zorg te borgen is het nodig om de zorg toekomstbestendig te maken. Want de zorg moet nu, maar ook in de toekomst beschikbaar blijven: thuis, in de buurt of digitaal als het kan, verder weg door een gespecialiseerd team in een (digitaal) ziekenhuis of instelling als het nodig is. Het gaat om de beweging naar de juiste zorg op de juiste plek met als kern: voorkomen van (duurdere) zorg, verplaatsen van zorg (dichterbij mensen thuis); en het vervangen van zorg (door andere zorg zoals e-health).
Als de urgentie (‘het waarom’) steeds duidelijker wordt, de richting van de noodzakelijke verandering (‘het wat’) steeds breder gedragen, is het aangewezen te bepalen ‘hoe’ we de transformatie verder brengen en wat daar nationaal, regionaal en lokaal voor nodig is. De nota Zorg voor de Toekomst stelt dat het essentieel is in te zetten op: (1) preventie en gezondheid, (2) samenwerking, coördinatie en regie en (3) zorgvernieuwing en werkplezier voor de zorgprofessionals.
Preventie en gezondheid
Meer werk maken van een betere gezondheid via leefstijl en sport is cruciaal nu en in de toekomst. Want we weten dat leefstijl van grote invloed is op de gezondheid van mensen; dat is ook een les uit de coronacrisis. Een vijfde van de ziektelast is gerelateerd aan ongezonde leefstijl en dus vermijdbaar. Daarbij zijn de kansen op een goede gezondheid ook nog eens ongelijk verdeeld. Mensen met een lage opleiding leven 6 jaar korter en zelfs 15 jaar in minder goed ervaren gezondheid dan mensen met een hoge opleiding1. Een kind dat opgroeit in een gezonde omgeving heeft betere kansen op een goede toekomst omdat het zich fysiek, mentaal en sociaal beter ontwikkelt (Kamerstukken II, 2020/2021, 32793, nr. 551). Dat gunnen we elk kind. Het is een uitdaging om de omslag naar gezonder leven in alle groepen in gang te zetten. Maar het is hard nodig. Want een gezonde leefstijl en een gezonde omgeving leidt tot een betere gezondheid en helpt tegelijkertijd om het zorgstelsel te ontlasten.
De kosten van een ongezonde leefstijl zijn hoog. Roken, alcoholgebruik, te weinig bewegen en ongezonde voeding, waren in 2015 verantwoordelijk voor bijna 20 procent van de ziektelast, ruim 35 duizend doden en 9 miljard euro aan zorguitgaven. Met het Nationaal Preventieakkoord hebben meer dan 70 partijen afgesproken om roken, overgewicht en problematisch alcoholgebruik terug te dringen. En veel partijen hebben zich achter de beweegnorm als landelijk gezondheidsdoel geschaard (Kamerstukken II, 2020/2021, 32793, nr. 552). Er is meer nodig om een vitale samenleving te realiseren. Nieuwe maatregelen om de ambities uit het akkoord te kunnen behalen zijn door het RIVM geïnventariseerd (Kamerstukken II 2020/2021, 27565, nr. 179).
Met het Programma Gezonde Groene Leefomgeving (PGGL) worden de betrokken landelijke, regionale en lokale partijen ondersteund in de ambitie om gezondheid meer integraal en volwaardig te betrekken in het beleid op het gebied van de (inrichting van de) fysieke leefomgeving (Kamerstukken II, 2020/2021, 32793, nr. 549). Naast preventie gericht op iedereen, werken gemeenten en zorgverzekeraars samen om preventie bij risicogroepen te stimuleren. VWS verkent met partijen wat nodig is om het fundament onder toekomstig preventiebeleid te verstevigen (Kamerstukken II, 2020/2021, 32793, nr. 558). Om zodoende de inzet op gezondheid en gezondheidsachterstanden minder vrijblijvend te maken, samenwerking te verstevigen en financiering hierop aan te passen. Ook in de curatieve zorg valt nog veel gezondheidswinst te behalen door de omslag te maken van ziekte en genezen naar voorkomen en gezond leven. Want het gaat om het voorkómen van zorg (door preventie) en het bieden van de juiste oplossingen. Iemand die met stressklachten bij de huisarts komt is vaak niet gebaat bij medische zorg, maar wél bij het aanpakken van sociale problemen zoals schulden.
Zorg vanuit regie en samenwerking
Om samenwerking te verstevigen werkt het zorgveld al een aantal jaar aan de beweging van De Juiste Zorg op de Juiste Plek. Door kennis te delen en partijen met elkaar te verbinden. In 2022 richten we ons op het kennisplatform, houden van expertgroepen en bijeenkomsten, verstevigen van het regionetwerk en de vorming van communities, het delen van praktijkvoorbeelden, en een leergang over transformatie in de zorg.
De Juiste Zorg op de Juiste plek is een belangrijke pijler in de afspraken die met vijf sectoren in de curatieve zorg voor 2019-2022 zijn gesloten. Afgesproken is dat in elke regio’s de toekomstige uitdagingen in beeld worden gebracht en gezamenlijk aangepakt. Hierbij ligt een speciale verantwoordelijkheid bij de inkopende partijen (zorgverzekeraars, zorgkantoren en gemeenten). De schaarste maakt dat we de vrijblijvendheid voorbij zijn. Dat vraagt om meer sturing en toezicht op de noodzakelijke samenwerking. Het vraagt ook om meer congruentie in de verschillende regio-indelingen, binnen en buiten de zorg.
Samenwerking tussen de financiers van zorg is ook nodig om de werkzaamheden van professionals uit de verschillende domeinen (Zvw, Wlz, Jeugdwet en Wmo) goed op elkaar af te stemmen en de overgang van zorg en ondersteuning van het ene naar het andere domein zo goed mogelijk te laten verlopen. Die samenwerking moet niet ondanks, maar dankzij wet- en regelgeving plaatsvinden, gericht op wat mensen nodig hebben om zo goed mogelijk te functioneren en deel te nemen aan samenleving. Dat vereist een beweging uit de silo’s naar de samenwerking, zoals ook tijdens de crisis gebeurde. Goede voorbeelden wijzen de weg en via inkoop en bekostiging kan nog meer gestuurd worden op de juiste zorg op de juiste plek. Dat geldt bijvoorbeeld voor de wijkverpleging, waar meer wordt ingekocht op samenwerking als een team in de wijk en waar niet-planbare zorg in de avond, nacht en het weekend als systeemfunctie wordt ingekocht en bekostigd.
Een van de toekomstige uitdagingen is de ouderenzorg. Met de ‘Dialoognota Ouder worden 2020-2040’ is een maatschappelijke dialoog gestart over de uitdagingen en mogelijke oplossingen in de ouderenzorg. Eén van die uitdagingen is dat ouderen langer zelfstandig thuis willen blijven wonen, terwijl de zorg, ondersteuning en de woningmarkt hier nog onvoldoende op ingericht zijn. Samen met ActiZ, Aedes, VNG, ZN en het ministerie van BZK heeft VWS gezamenlijke ambities neergezet om aan de toekomstige vraag van ouderenhuisvesting te kunnen voldoen zodat zorg en ondersteuning daar kan worden geboden. Op basis hiervan wordt een werkagenda ontwikkeld waarmee een volgend kabinet aan de slag kan. Het zwaartepunt van het ondersteuningsprogramma Waardigheid en Trots zal het komende jaar verschuiven naar de intensivering van kennisoverdracht. Door de kwaliteitsmiddelen onderdeel uit te laten maken van het integrale tarief, verwachten we ook dat de dialoog tussen verpleeghuizen zich richt op het leren en verbeteren. Ook zullen de eerste expertisecentra Korsakov en Niet-aangeboren-hersenletsel-Plus van start gaan. Voor het nieuwe kabinet is samen met betrokken partijen een toekomstagenda voor zorg en ondersteuning voor mensen met een beperking opgesteld. Daarbij gaat het om het vergroten van de toegankelijkheid van de samenleving (VN-verdrag Handicap) en het verbeteren van de zorg en (cliënt)ondersteuning voor deze groep, die juist extra onder druk zijn komen te staan in coronatijd.
Bij de jeugdzorg is urgente actie nodig: sinds 2015 is het stelsel voor de jeugdzorg flink gewijzigd. Gemeenten zijn primair verantwoordelijk voor goede zorg voor de jeugd. De transformatie van de jeugdzorg is echter nog onvoldoende gerealiseerd. Jeugdigen verdienen het om op tijd passende hulp te krijgen wanneer zij die nodig hebben. Tegelijkertijd is het jeugdstelsel onhoudbaar en vraagt het om een betere organisatie, lokaal, regionaal of bovenregionaal. Ook hier geldt dat de schaarste te groot is om de problematiek per gemeente of per zorgorganisatie op te pakken. Het kabinet stelt naar aanleiding van de uitspraak van de Commissie van Wijzen voor de jeugdzorg, in 2022 1,314 miljard euro extra beschikbaar aan gemeenten. Dat komt bovenop de 300 miljoen euro die in 2019 was afgesproken. De oplossing voor de lange termijn is echter niet alleen een kwestie van geld, er zijn juist ook maatregelen en een betere uitvoeringspraktijk nodig. Een nieuw kabinet zal moeten besluiten over een beter werkend en betaalbaar jeugdstelsel. Het Rijk, de VNG en organisaties van cliënten, professionals en jeugdzorgaanbieders stellen daartoe een hervormingsagenda op.
Ook bij GGZ voor volwassenen is afgesproken de wachttijden terug te dingen. Bij een hulpvraag voor een psychisch probleem is het belangrijk dat mensen niet te lang hoeven wachten op de juiste zorg. Helaas is dit in een aantal regio’s en bij sommige aandoeningen wel het geval. In 2022 blijven we daarom inzetten op de transfermechanismen, waarbij verwijzers, aanbieders en financiers zich gezamenlijk inspannen om cliënten tijdig passende zorg te bieden. Verder werken we het concept regionale doorzettingsmacht verder uit, met als doel te voorkomen dat mensen tussen wal en schip terechtkomen. Ook wordt per 2022 een nieuw zorgprestatiemodel geïntroduceerd voor de bekostiging van de geneeskundige geestelijke gezondheidszorg en forensische zorg (Kamerstukken II, 2020/2021, 25424, nr. 554). Dit model draagt bij aan een passende vergoeding voor geleverde zorg, ook als het gaat om zorg voor cliënten met een complexe zorgvraag en/of een ernstige psychiatrische aandoening. Dit levert naar verwachting een positieve bijdrage aan het terugdringen van de wachttijden voor deze groepen. Met het oog op een toekomstbestendig ggz zorglandschap zijn preventie, verbetering van de toegang tot de ggz (waardoor mensen sneller op de juiste plaats terechtkomen) en verbetering van de uitstroom uit de ggz (met aandacht voor vervolgaanbod) van belang. Over deze onderdelen zijn in de ambtelijke discussienota zorglandschap ggz2 ideeën opgenomen. Het is aan het volgende kabinet om dit verder uit te werken en hier besluiten over te nemen.
Tevens is er oog voor de betaalbaarheid van de zorg voor mensen met een laag inkomen. Zo is op 24 juni 2021 tijdens het plenaire debat over de ontwikkelingen rondom het coronavirus de motie van het lid Kwint c.s. kamerbreed ingediend. Deze verzoekt de regering om met een wetsvoorstel te komen om het verplicht eigen risico voor 2022 te bevriezen. De Tweede Kamer heeft de motie op 29 juni 2021 met algemene stemmen aangenomen. Er is een wetsvoorstel in voorbereiding om het verplicht eigen risico van de zorgverzekering in 2022 te bevriezen op 385 euro per jaar per volwassen verzekerde.
Zorgvernieuwing en zorgprofessionals
De coronacrisis heeft nogmaals laten zien hoe waardevol het werk is van zorgprofessionals, maar ook hoe zwaar het kan zijn. Zorgprofessionals hebben de afgelopen anderhalf jaar dag en nacht gewerkt om goede zorg te blijven bieden, onder soms moeilijke omstandigheden. De huidige crisis laat zien dat de beschikbaarheid van voldoende gekwalificeerde zorgprofessionals een randvoorwaarde is voor het kunnen leveren van goede zorg. Datzelfde geldt voor mantelzorgers. We hebben grote waardering voor de tomeloze inzet van de vele zorgprofessionals. Dit hebben we onder andere laten zien met een financiële waardering in de vorm van een bonus. Daarnaast hebben we met verschillende maatregelen, zoals «Extra handen voor de zorg» en de Nationale Zorgklas, erop ingezet om zorgprofessionals zoveel mogelijk te ondersteunen (Kamerstukken II, 2020/2021, 31765, nr. 566). De coronacrisis heeft een enorme impact op zorgprofessionals. De druk op de zorg is ook nu nog hoog. Op de korte termijn is het daarom nodig om zorgprofessionals voldoende mogelijkheden te kunnen bieden om te kunnen herstellen. De VenVN en FMS hebben samen het initiatief genomen voor een herstelplan. De komende periode bepalen we met de veldpartijen hoe we deze kunnen implementeren.
Om de druk op te zorg te verlichten is het noodzakelijk om continue voldoende gekwalificeerde zorgprofessionals op te leiden die breed en flexibel inzetbaar zijn. Tevens is het van groot belang om ervoor te zorgen dat mensen in de zorg willen gaan en willen blijven werken en dat daarbij zo goed mogelijk gebruik wordt gemaakt van de beschikbare capaciteit. Het behoud van zorgprofessionals vraagt om een prettige en veilige werkomgeving met veel aandacht voor een goede sfeer, flexibele werktijden, mogelijkheden voor ontwikkeling en tijd voor persoonlijk contact met cliënten en patiënten met een minimum aan ervaren regeldruk. Het is belangrijk dat zorgprofessionals zelf daar vorm aan kunnen geven. Dit vraagt goed werkgeverschap, met ruimte voor zeggenschap. Onder andere met het Actieprogramma Werken in de Zorg hebben we een bijdrage geleverd aan een intensivering van de inspanningen om voldoende medewerkers te werven, scholen en behouden (Kamerstukken II, 2020/2021, 29282, nr. 416). Deze inspanningen blijven naar de toekomst toe van belang.
Tot slot is het van cruciaal belang dat de tijd van zorgprofessionals efficiënt wordt benut, met minder regeldruk en door het werk waar nodig en mogelijk anders vorm te geven. Vernieuwing in de manier van werken is nodig om professionals het werkplezier te laten behouden. De inzet van technologie kan hier een belangrijke bijdrage aan leveren. Van de coronacrisis hebben we geleerd dat digitaal ondersteunde zorg en e-health toepassingen in de praktijk de druk op de zorg kunnen verkleinen. Zorgaanbieders, cliënten en hun naasten hebben zo de toegevoegde waarde van digitale zorg ervaren en zorgvernieuwing heeft een belangrijke impuls gekregen. Innovatie via e-health kan helpen om zorg meer persoonlijk en dichter bij huis of thuis te kunnen blijven verlenen. Deze technologie zorgt dat een zorgverlener op het juiste moment over de juiste informatie beschikt en kan zorgen voor meer tijd voor een patiënt. Voorbeelden hiervan zijn: beeldschermzorg, indicatiestelling via een app en medicijndispensers. Deze beweging ondersteunen we met de Wet gegevensuitwisseling in de zorg (Wegiz) die in mei 2021 aan uw Kamer is verstuurd, waarbij wordt gestreefd naar een grote kwaliteitsslag in de digitale gegevensuitwisseling. In 2022 zetten we onder meer in op zorg op afstand met inzet van digitale toepassingen via de aanbieders.
De opgave en uitdagingen vragen aanpassingen van alle betrokken partijen in de zorg. Het is daarom onverminderd van belang om te komen tot een zorgstelsel dat rekening houdt met de toekomst. De zorg en ondersteuning toegankelijk, betaalbaar en van goede kwaliteit houden is essentieel. Zodat iedereen de zorg en ondersteuning krijgt die nodig is, nu en in de toekomst.
De jaren 2020 en 2021 zijn voor een belangrijk deel getekend door de coronacrisis. Het kabinet heeft diverse (nood)maatregelen genomen om de crisis het hoofd te bieden. Deze paragraaf geeft een overzicht van de maatregelen die op de begroting van het Ministerie van Volksgezondheid, Welzijn en Sport zijn genomen. Een uitgebreid overzicht is te vinden op https://www.rijksfinancien.nl/corona-visual.
Art. | Omschrijving maatregel | realisatie 20201 | 20212 | 2022 | 2023 | 2024 | 2025 | Vindplaats uitgaven 2021 |
|---|---|---|---|---|---|---|---|---|
A. Begrotingsgefinancierd | ||||||||
2, 1 en 3 | 1) Aanschaf en distributie medische beschermingsmiddelen | 1229 | 7 | 51 | 28 | ISB2, ISB4, ISB11 | ||
1 | 2) GGD'en en veiligheidsregio's | 387 | 2.558 | 411 | ISB4, ISB6, ISB8, ISB9, ISB11 | |||
1 | 3) IC-capaciteit | 91 | 191 | 162 | ISB4 | |||
6 | 4) Ondersteuning sportsector | 68 | 391 | ISB1, ISB3, ISB4, ISB9, ISB11 | ||||
4 | 5) Ondersteuning zorgpersoneel | 0 | 22 | |||||
1, 2 en 4 | 6) Onderzoek inzake COVID-19 | 40 | 25 | 62 | 32 | 6 | 2 | ISB6, ISB9, ISB11 |
1 | 7) Testcapaciteit | 949,0 | 5.472 | 753 | ISB1, ISB3, ISB4, ISB6, ISB7, ISB8, ISB9, ISB10, ISB11 | |||
1 en 9 | 8) Vaccin ontwikkeling, implementatie en medicatie | 93 | 1.985 | 623 | 400 | ISB2, ISB4, ISB6, ISB7, ISB11 | ||
4 | 9) Zorgbonus | 2054 | 1.024 | 12 | 1 | ISB4, ISB11 | ||
4 | 10) Omscholen personeel voor arbeidsmarkt zorg | 0 | 96 | ISB2, ISB6 | ||||
4 | 11) Zorgkosten en bijstand Caribisch Nederland | 75 | 73 | ISB4, ISB9 | ||||
1, 2, 3, 4, 9 en 10 | 12) Overige maatregelen (plafond Rijksbegroting) | 68 | 510 | 51 | 5 | 4 | ISB4, ISB6, ISB9, ISB11 | |
Totaal A | 5.054 | 12.353 | 2.125 | 466 | 10 | 2 | ||
B. Premiegefinancierd | ||||||||
13) Meerkosten COVID-19 Wlz (plafond Zorg) | 190 | 162 | ISB6 | |||||
14) Overige maatregelen (plafond Zorg) | 16 | 100 | 29 | ISB6, ISB11 | ||||
Totaal B | 206 | 261 | 29 | 0 | 0 | 0 | ||
Totaal A+B=C | 5.260 | 12.614 | 2.153 | 466 | 10 | 2 |
Kamerstukken II 2020/2021, 35830-XVI, nr. 1, Kamerstukken II 2020/2021, 35830-XVI, nr. 3, Kamerstukken II 2020/2021, 35830-XVI, nr. 4
ISB1 Kamerstukken II 2020/21, 35678, nr. 1, ISB2 Kamerstukken II 2020/21, 35684, nr. 1, ISB3 Kamerstukken II 2020/21, 35703, nr. 1, ISB4 Kamerstukken II 2020/21, 35763, nr. 1, ISB5 Kamerstukken II 2020/21, 35796, nr. 1, ISB6 Kamerstukken II 2020/21, 35815, nr. 1, ISB7 Kamerstukken II 2020/21, 35841, nr. 1, ISB8 Kamerstukken II 2020/21, 35854, nr. 1, ISB9 Kamerstukken II 2020/21, 35884, nr. 1, ISB10 Kamerstukken II 2020/21, 35895, nr. 1 en ISB11 Kamerstuk volgt.
Aanschaf en distributie medische beschermingsmiddelen
De totale uitgaven aan persoonlijke beschermingsmaterialen worden in 2021 geraamd op € 40 miljoen euro en in 2022 op € 57,5 miljoen euro.
GGD'en en veiligheidsregio's
De GGD’en en veiligheidsregio’s vervullen een belangrijke rol tijdens de coronacrisis. De middelen voor de GGD’en zijn onder meer voor het uitvoeren van het bron- en contactonderzoek, het opzetten van teststraten en de vaccinatie-implementatie en verdere dienstverlening. Voor de veiligheidsregio’s zijn middelen beschikbaar gesteld voor de extra kosten die gemaakt worden voor onder andere de coronacentra, distributie van beschermingsmiddelen en crisiscommunicatie.
IC-capaciteit
Op basis van het opschalingplan van het Landelijk Netwerk Acute Zorg zijn middelen beschikbaar voor de opschaling naar 1.350 IC-bedden en de flexibele opschaling naar 1.700 IC-bedden en de daarmee corresponderende uitbreiding van het aantal klinische bedden middelen gereserveerd in 2021 en 2022. Daarnaast worden er middelen beschikbaar gesteld voor kosten van opleidingen die samenhangen met het opschalen van de IC-capaciteit.
Ondersteuning sportsector
Voor de sportsector (sportbonden, sportverenigingen en sportaanbieders) worden middelen beschikbaar gesteld als aanvullende compensatie voor het waarborgen van de continuïteit van de sportinfrastructuur. Hiermee kunnen de voornaamste problemen als gevolg van de corona maatregelen voor ruim 800 zwembaden, ruim 50 sportbedrijven en ruim 24.000 sportverenigingen worden weggenomen. Het gaat hierbij ook om de steun die in 2021 aan de betreffende partijen is toegekend.
Ondersteuning zorgpersoneel
Naast de zorgbonus zijn er ook ondersteunende maatregelen genomen, zodat personeel dat beschikbaar wilde zijn tijdens de coronacrisis geregistreerd kon worden en een aangepaste opleiding kon volgen. (Her)Registratie is ook in 2021 nog mogelijk.
Onderzoek inzake COVID-19
In 2021 en latere jaren zijn middelen beschikbaar gesteld om noodzakelijk onderzoek te doen naar COVID-19, waaronder rioolonderzoek. De onderzoeken wordt uitgevoerd door ZonMw, RIVM, GGD en derden.
Testcapaciteit
Iedereen met (milde) klachten kan getest worden op corona. Deze testen worden uitgevoerd door de GGD'en. Ten behoeve van het testbeleid moeten voldoende testmaterialen worden aangekocht en moet voldoende laboratoriumcapaciteit beschikbaar zijn. Hier zijn middelen beschikbaar voor gesteld. Daarnaast zijn middelen beschikbaar gesteld voor het initiatief Testen voor Toegang.
Vaccin ontwikkeling, implementatie en medicatie
Door de EU worden overeenkomsten gesloten om de beschikbaarheid van vaccins veilig te stellen. Hieruit volgen financiële verplichtingen voor de lidstaten die vaccins afnemen. Hiernaast zijn er kosten voor de uitrol van het vaccinatieprogramma. In totaal is bijna € 2 miljard in 2021 beschikbaar, maar ook in 2022 (€ 600 miljoen) en 2023 (€ 400 miljoen).
Zorgbonus
Naar aanleiding van de motie Van Kooten-Arissen heeft het kabinet in 2020 en 2021 een bonusregeling voor zorgprofessionals uitgewerkt. Voor de bonus 2021 is hiervoor 720 miljoen euro beschikbaar gesteld. De precieze hoogte van de bonus in 2021 is pas bekend als alle aanvragen zijn ingediend. Daarnaast heeft een kasschuif van 2020 naar 2021 (van 126 miljoen euro) plaatsgevonden voor de bonus voor pgb-zorgmedewerkers en een kasschuif van 64 miljoen euro (voor de uitbetaling in 2021 van de zorgbonus 2020). Tenslotte zijn er uitvoeringskosten beschikbaar gesteld (€ 11 miljoen in 2021 en € 1 miljoen in 2022).
Omscholen personeel voor arbeidsmarkt zorg
Om de zorg te ontlasten is de subsidieregeling coronabanen in de zorg in het leven geroepen. Het kabinet stelt € 80 miljoen beschikbaar om de werkdruk van zorgprofessionals te verminderen en mensen die (mede als gevolg van corona) geen werk hebben of niet naar hun werk kunnen tóch tijdelijk aan de slag te helpen. Verder investeert het kabinet extra in SectorPlanPlus (€ 14 miljoen euro) en Extra Handen voor de Zorg (€ 2 miljoen) om gedurende de coronapandemie de personele capaciteit van de zorg op peil te houden.
Zorgkosten en bijstand Caribisch Nederland
Het Caribisch deel van het Koninkrijk wordt op basis van het Koninkrijkstatuut ondersteund in de coronacrisis. VWS helpt bij de tijdelijke uitbreiding van ic-capaciteit, het versterken van de publieke gezondheid, extra capaciteit bij medische evacuaties en voldoende persoonlijke beschermingsmiddelen. Hiervoor is € 73 miljoen in 2021 beschikbaar.
Overige maatregelen (plafond Rijksbegroting)
Er zijn meerdere overige maatregelen waaronder een vergoeding voor JGZ- instellingen, middelen voor de campagne samen sterk, bijdragen aan het landelijk coördinatiecentrum patiënten spreiding. Ook worden kosten gemaakt voor de doorontwikkeling van de corona app, een digitaal registratie systeem voor testen en een klantencontactcentrum om digitale gegevensuitwisseling mogelijk te maken. Tenslotte zijn middelen gereserveerd voor de meerkosten in het sociaal domein (€ 141 miljoen in 2021).
Meerkosten COVID-19 Wlz (plafond Zorg)
Zorgaanbieders maken extra personele en materiële kosten in verband met het COVID-19. In de beleidsregel SARS-CoV-2 virus van de NZa is geregeld dat deze kosten buiten de contracteerruimte vergoed worden. Het financiële effect in 2021 wordt ingeschat op € 150 miljoen. Daarnaast zijn er als gevolg van corona minder opbrengsten bij de eigen bijdragen (€ 12 miljoen).
Overige maatregelen (plafond Zorg)
Dit betreft geraamde kosten in het kader van de opschaling van de ic- en ELV-capaciteit, alsmede een pakketmaatregel over extra fysiotherapie voor ex-COVID-19-patiënten.
2.2 Belangrijkste beleidsmatige mutaties
Art. | 2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|---|
Stand begroting 2021 (inclusief NvW) | 27.966.396 | 26.493.413 | 27.620.674 | 29.157.056 | 30.416.597 | 0 | |
Belangrijkste mutaties | |||||||
Dit betreft een kasschuif voor het onderzoekprogramma COVID-19 van ZonMw, deelprogramma behandeling | 01 | ‒ 31.920 | 16.125 | 11.480 | 4.315 | 0 | 0 |
Hogere kosten voor de regeling opschaling IC capaciteit door afwikkeling bezwaarzaken. | 01 | 17.000 | 8.500 | 0 | 0 | 0 | 0 |
Aanschaf vaccins voor corona inclusief juist kasritme voor de jaren 2021, 2022 en 2023. | 01 | ‒ 200.000 | 425.000 | 400.000 | 0 | 0 | 0 |
Rioolsurveillanceprogramma van het RIVM in de bestrijding van het coronavirus. | 01 | 15.000 | 15.000 | 0 | 0 | 0 | 0 |
Verhoging tarieven vanaf 2022 om een essentiële infrastructuur van het RIVM te hebben voor de uitvoering van hun wettelijke taken, crisispreventie en crisisbeheersing. | 01 | 0 | 7.773 | 7.773 | 7.773 | 7.773 | 7.773 |
Compensatie voor de Nederlandse Voedsel- en Warenautoriteit (NVWA) voor de gevolgen integrale kostprijs vanaf 2022 vanuit het ministerie van VWS. | 01 | 0 | 5.100 | 3.800 | 3.800 | 3.800 | 3.800 |
Recent is besloten de decentralisatie-uitkering Gezond in de Stad (GIDS) met één jaar te verlengen (t/m 2022). Daarom wordt er een overboeking gedaan naar het Gemeentefonds. | 01 | 0 | ‒ 19.440 | 0 | 0 | 0 | 0 |
Er worden middelen beschikbaar gesteld om onderzoek naar behandelingen voor patiënten met langdurige klachten na een corona besmetting mogelijk te maken. De middelen worden vanuit 2021 voor de latere jaren beschikbaar gesteld | 01 | 0 | 14.000 | 5.000 | 2.000 | 2.000 | 0 |
Er worden middelen beschikbaar gesteld voor gezondheidsonderzoek bij rampen. | 01 | 1.493 | 8.635 | 5.266 | 3.670 | 2.044 | 0 |
Voor het programma Maatschappelijke Diensttijd (MDT) is in 2021 een vervolgopdracht aan ZonMw verstrekt om verder toe te werken naar een landelijk dekkend aanbod en voor het uitbreiden en versterken van het MDT-netwerk. Met een kasschuif komen de beschikbare middelen in het juiste kasritme. | 01 | ‒ 45.338 | 39.228 | 5.626 | 484 | 0 | 0 |
Met het voortzetten van het programma Kansrijke Start willen we ervoor zorgen dat kinderen een stevige basis krijgen tijdens de cruciale eerste 1.000 dagen van het leven. | 01 | 0 | 6.000 | 0 | 0 | 0 | 0 |
Voor de beheersing van het coronavirus worden in 2021 en 2022 middelen beschikbaar gesteld voor de dienst testen om contracten te sluiten voor ondermeer PCR testen, zelftesten of antigeen testkits. | 01 | 229.815 | 743.006 | 0 | 0 | 0 | 0 |
Dit betreft de kosten voor de beveiliging van de transporten van de vaccins naar vaccinatielocaties. | 01 | 0 | 5.000 | 0 | 0 | 0 | 0 |
Dit betreft middelen voor het RIVM voor de werkzaamheden die zij uitvoeren in het kader van de beheersing van het coronavirus, exclusief het vaccinatie programma. | 01 | 5.000 | 15.000 | 15.000 | 0 | 0 | 0 |
Dit betreft de middelen voor het RIVM voor het vaccinatie programma. Het betreft taken zoals het registeren van prikken, de logistiek van de vaccins distributie en zorgen voor afdoende toedieningsmaterialen. | 01 | 0 | 55.000 | 0 | 0 | 0 | 0 |
Dit betreft de coördinatietaken van de GGD-GHOR voor onder meer het bron en contact onderzoek. | 01 | 0 | 195.000 | 0 | 0 | 0 | 0 |
De meerkostenafspraak GGD vergoed alle extra kosten die voortvloeien vanuit de Wet Publieke Gezondheid. De declaraties van de GGD'en vallen hoger uit zodat de prognose voor 2021 bijgesteld wordt met € 332 miljoen. Tevens worden middelen beschikbaar gesteld voor meerkosten in 2022. | 01 | 332.805 | 200.662 | 0 | 0 | 0 | 0 |
De Gezondheidsraad is gevraagd te adviseren over een extra prik tegen corona. In de begroting 2022 wordt budget beschikbaar gesteld. Afhankelijk van het advies van de Gezondheidsraad zal de totale budgettaire impact worden bekeken. | 01 | 0 | 134.000 | 0 | 0 | 0 | 0 |
Eerder is € 15 miljoen euro beschikbaar gesteld om de veiligheidsregio’s te compenseren voor haar werkzaamheden in de Corona crisis. | 01 | 0 | 15.000 | 0 | 0 | 0 | 0 |
Dit betreft de noodzakelijke opstartkosten voor de (herstel)opgaven en transitie voor pandemische paraatheid. | 01 | 3.000 | 6.000 | 6.000 | 6.000 | 6.000 | 6.000 |
De voorbereiding van de Pallasreactor levert in 2021 lagere kosten op dan geraamd, deze kosten worden wel gemaakt in 2022. | 02 | ‒ 24.970 | 24.970 | 0 | 0 | 0 | 0 |
Shine ontvangt middelen voor de ontwikkeling van medische radio-isotopen. | 02 | 5.000 | 5.000 | 0 | 0 | 0 | 0 |
Overheveling van Budgetkader Zorg (BKZ) naar Rijksbegrotring m.b.t. personen met verward gedrag. | 02 | 0 | 5.250 | 7.500 | 5.000 | 0 | 0 |
Bijstelling uitgavenraming rijksbijdrage 18- naar aanleiding van de actuele ramingen CPB. | 02 | 4 | ‒ 41.500 | 11.600 | 6.100 | 24.500 | 103.800 |
VWS-aandeel in kosten i.v.m. afschaffing FLO/VUT ambulancediensten. | 02 | 11.103 | 15.688 | 13.548 | 11.998 | 10.666 | 10.604 |
Om in 2022 te kunnen voldoen aan de rechtmatigheidseisen is het kasritme van betalingen aangepast. | 02 | ‒ 12.900 | 12.900 | 0 | 0 | 0 | 0 |
Het programma VIPP Farmacie heeft vertraging opgelopen. De beschikbare middelen in 2021 worden derhalve grotendeels (€ 7,2 miljoen) doorgeschoven naar 2022. | 02 | ‒ 7.200 | 7.200 | 0 | 0 | 0 | 0 |
Het betreft middelen voor 113 om de dienstverlening op het huidige niveau te behouden voor 2022. | 02 | 0 | 5.500 | 0 | 0 | 0 | 0 |
Dit betreft een desaldering voor Rescue. | 02 | 30.000 | 5.000 | 2.400 | 0 | 0 | 9.400 |
Voor de inkoop van persoonlijke beschermingsmiddelen zijn in 2021 middelen beschikbaar gesteld. Vanwege de houdbaarheid en opslagcapaciteit van de mondmaskers is leveranciers gevraagd op een later tijdstip te leveren. Dit heeft als gevolg dat een deel van de verplichtingen niet volledig tot betaling komen in 2021 maar pas in 2022 en 2023. | 02 | 0 | 14.500 | 2.000 | 0 | 0 | 0 |
Voor het beheer en afbouw van de voorraad van persoonlijke beschermingsmiddelen door het CIBG is een budget van € 43 miljoen in 2022 en € 26 miljoen in 2023 beschikbaar. | 02 | 0 | 43.100 | 26.300 | 0 | 0 | 0 |
Kasschuif van 2021 naar 2022 van middelen voor ondersteuning van mantelzorgers en mensen met dementie. | 03 | ‒ 5.000 | 5.000 | 0 | 0 | 0 | 0 |
Beëindiging per 1-1-2021 van decentralisatie- uitkeringen (DU's). | 03 | 7.703 | 7.703 | 7.703 | 7.703 | 7.703 | 7.703 |
Overheveling afsprakenstelsel voor gegevensuitwisseling. | 03 | 6.032 | 5.340 | 5.340 | 5.340 | 2.000 | 2.000 |
Bijstelling uitgavenraming rijksbijdrage BIKK naar aanleiding van actuele ramingen CPB. | 03 | 60.700 | 42.600 | 40.000 | 26.100 | 36.700 | 48.000 |
Bijstelling uitgavenraming rijksbijdrage WLZ naar aanleiding van actuele ramingen CPB. | 03 | 700.000 | ‒ 100.000 | ‒ 450.000 | 850.000 | 500.000 | 1.650.000 |
Hogere uitgaven i.v.m. PGB 2.0. | 03 | 29.450 | 32.760 | 690 | 0 | 0 | 0 |
Voor de planontwikkelfase van de stimuleringsregeling Wonen en zorg wordt een revolverend fonds opgezet. Het fonds is nog niet opgezet, daarom worden de middelen met een kasschuif naar 2022 overgeheveld. | 03 | ‒ 20.800 | 20.800 | 0 | 0 | 0 | 0 |
Dit betreft een overheveling uit het Gemeentefonds naar de VWS begroting. Deze middelen zijn bestemd voor de Sociale Verzekeringsbank (SVB), omdat zij namens de gemeenten de trekkingsrechten voor het pgbuitvoeren voor cliënten vanuit de Wmo en Jeugdwet. Het totaalbedrag is € 27milljoen. Vanuit de Wmo gaat het om een bijdrage van circa € 20 miljoen en vanuit de jeugdwet betreft het € 7 miljoen. | 03 | 0 | 27.142 | 0 | 0 | 0 | 0 |
Aanvullend budget voor uitvoering TVS binnen programma Toegang (digitale toegang zorgsector). | 04 | 6.300 | 7.460 | 0 | 0 | 0 | 0 |
De betalingen van RegioPlus worden na afloop van de periode waarin de activiteiten worden verricht gedaan. Op basis van de ingediende aanvragen vanuit het laatste tijdvak worden de middelen in het juiste kasritme beschikbaar gesteld met een kasschuif. | 04 | ‒ 156.000 | ‒ 74.306 | 230.306 | 0 | 0 | 0 |
Het betreft een kasschuif van € 10 miljoen voor de bonusregeling. | 04 | 0 | 10.000 | 0 | 0 | 0 | 0 |
In het kader van pandemische paraatheid zijn er middelen nodig voor het creëren van een Nationale Zorgreserve van oud-zorgmedewerkers (verpleegkundigen en verzorgenden inzetbaar binnen verschillende sectoren in de zorg). Hiermee kan tijdens noodsituaties en crisissen voor tijdelijke extra inzet van zorgprofessionals worden voorzien. | 04 | 0 | 5.000 | 5.000 | 5.000 | 5.000 | 5.000 |
Met deze middelen worden innovatieve begeleidingsvormen mogelijk gemaakt voor stages waarmee stagetekorten worden opgelost. | 04 | 29.000 | 63.500 | 0 | 0 | 0 | 0 |
Voor de subsidiering van stichting MedMij is in 2022 een incidenteel budget van € 7,9 miljoen benodigd. | 04 | 0 | 7.900 | 0 | 0 | 0 | 0 |
Voor het realiseren van digitale oplossingen die kunnen bijdragen aan de bestrijding van het Coronavirus is in 2022 een aanvullend | 04 | 0 | 5.302 | 0 | 0 | 0 | 0 |
Dit betreft een overheveling uit het Gemeentefonds naar de VWS begroting. Met de VNG is overeenstemming bereikt dat € 9 miljoen van de € 1,314 miljard wordt ingezet voor de uitvoeringskosten van de hervormingsagenda Jeugd. Het gaat om kosten voor communicatie, infrastructuur, monitoring, facilitering en procesbegeleiding, inrichting benchmark, regionale ondersteuning en structuur en ontwikkelbudget voor inhoudelijke thema’s. | 05 | 0 | 9.000 | 0 | 0 | 0 | 0 |
Voortzetting programma Geweld Hoort Nergens Thuis (GHNT) met focus op de versterking van de regionale en lokale aanpak van kindermishandeling en huiselijk geweld door 26 regionale projectleiders | 05 | 0 | 5.000 | 0 | 0 | 0 | 0 |
Dit betreft de bijstelling van de uitgavenraming zorgtoeslag naar aanleiding van actuele ramingen van het CPB. | 08 | ‒ 34.600 | ‒ 258.000 | ‒ 63.400 | 34.000 | 251.500 | 452.632 |
Structurele bijstelling ten behoeve van hogere uitgaven voor de Tegemoetkoming Specifieke Zorgkosten, met name de hogere ouderenkorting. | 08 | 13.500 | 13.500 | 13.500 | 13.500 | 13.500 | 13.500 |
Bijstelling eigen risico zorgtoeslag. | 08 | 0 | 14.000 | 14.000 | 14.000 | 14.000 | 14.000 |
Om de toenemende hoeveelheid corona gerelateerde Wob-verzoeken af te kunnen handelen is versterking van de huidige Wob-capaciteit noodzakelijk. | 10 | 2.087 | 5.008 | 0 | 0 | 0 | 0 |
Voor het realiseren van digitale oplossingen die kunnen bijdragen aan de bestrijding van het Coronavirus is in 2022 een aanvullend incidenteel budget benodigd. | 10 | 0 | 15.670 | 0 | 0 | 0 | 0 |
Dit betreft middelen voor de beheersing van het coronavirus. | 10 | 0 | 7.822 | 0 | 0 | 0 | 0 |
Verhoogd budget door toedeling prijsbijstelling. | 11 | ‒ 13.815 | ‒ 12.549 | ‒ 7.623 | ‒ 5.668 | 0 | 0 |
Verhoogd budget door toedeling loonbijstelling. | 11 | 72.407 | 62.615 | 58.334 | 57.240 | 55.980 | 55.835 |
Verhoogd budget door toedeling prijsbijstelling. | 11 | 21.153 | 16.734 | 16.334 | 16.253 | 15.942 | 15.956 |
Overige mutaties | 8.268.343 | 54.224 | 89.746 | 66.539 | 74.505 | 30.737.296 | |
Stand ontwerpbegroting 2022 | 37.280.748 | 28.484.835 | 28.103.897 | 30.298.203 | 31.450.210 | 33.143.299 |
Art. | 2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|---|
Stand begroting 2021 (inclusief NvW) | 403.519 | 124.422 | 113.122 | 113.122 | 113.122 | 0 | |
Belangrijkste mutaties | |||||||
Aanschaf Anti-lichamen ontvangsten | 01 | 30.000 | 10.000 | 0 | 0 | 0 | 0 |
Betreft een bijstelling op de ontvangsten van artikel 1 | 01 | 10.000 | 10.000 | 10.000 | 10.000 | 10.000 | 10.000 |
Betreft een bijstelling op de ontvangsten van artikel 2 | 02 | 5.000 | 5.000 | 5.000 | 5.000 | 5.000 | 5.000 |
Betreft een desaldering voor Reszue | 02 | 30.000 | 5.000 | 2.400 | 0 | 0 | 9.400 |
Dit betreft een extra ontvangst van het CAK als gevolg van het vervallen van een tussenrekening van het CJIB waarop ontvangsten in het kader van de regelingen wanbetalers en onverzekerden voorlopig geparkeerd zijn. | 02 | 0 | 43.240 | 0 | 0 | 0 | 0 |
De eerder door het RIVM aangekochte voorraad van het medicijn Remdesivir is, t.o.v. het gebruik in Nederland, (zeer) hoog. Daardoor is de verwachting dat deze voorraad voor een deel niet in Nederland gebruikt gaat worden voor expiratie. | 02 | ‒ 13.100 | ‒ 4.400 | 0 | 0 | 0 | 0 |
Terugontvangsten 2021 naar aanleiding van de definitieve vaststelling van de SPUK Stimulering Sport 2019. Vanwege de terugontvangsten wordt het ook verantwoord geacht om op het ontvangstenartikel een ramingsbijstelling te verwerken van 15 miljoen euro structureel (vanaf 2022). De regeling blijft van kracht met behoud van evaluatie van de uitkeringsvorm na drie vaststellingsjaren. | 06 | 63.000 | 15.000 | 15.000 | 15.000 | 15.000 | 15.000 |
Overige mutaties | 67.966 | 2.000 | 2.000 | 2.000 | 2.000 | 115.122 | |
Stand ontwerpbegroting 2022 | 596.385 | 210.262 | 147.522 | 145.122 | 145.122 | 154.522 |
2.3 Overzicht niet-juridisch verplichte uitgaven
Art. | Naam artikel (totale uitgaven artikel) | Juridisch verplichte uitgaven | Niet-juridische verplichte uitgaven | Bestemming van de niet-juridisch verplichte uitgaven |
|---|---|---|---|---|
1 | Volksgezondheid (€ 3.159.740) | € 2.248.740 (71,2%) | € 911.000 (28,8%) | Subsidies (€ 41.000) voor de bestrijding van COVID-19 |
Opdrachten (€ 665.000) voor de bestrijding van COVID-19 | ||||
Bijdrage aan medeoverheden (€ 205.000) voor de bestrijding van COVID-19 | ||||
2 | Curatieve zorg (€ 3.430.531) | € 3.418.898 (99,7%) | € 11.633 (0,3%) | SubsidiesTransitiefonds medisch specialisten (€ 300)Eerstelijnszorg (€ 10.200) |
OpdrachtenMedisch-specialistischezorg (€ 400)Curatieve zorg (€ 320)Diverse opdrachten uitvoering stelsel en Juiste Zorg op Juiste Plek (€ 190) | ||||
Ink. overdracht (€ 223) | ||||
3 | Langdurige zorg en ondersteuning (€ 13.780.847) | € 13.767.097 (99,9%) | € 13.750 (0,1%) | Subsidies (€ 7.000) in het kader van uitvoeren van het kennis, informatie en innovatiebeleid (bijv. het vervolg op de regeling InZicht) maar ook trajecten om de zorg merkbaar en beter te maken.Subsidies DMO (€ 4.000) |
Opdrachten (€ 750) in het kader van uitvoeren van het kennis, informatie en innovatiebeleid (bijv. het vervolg op de regeling InZicht) maar ook trajecten om de zorg merkbaar en beter te maken.Opdrachten DMO (€ 2000) | ||||
4 | Zorgbreed beleid (€ 1.305.729) | € 1.285.129 (98,4%) | € 20.600 (1,6%) | SubsidiesTransparantie kwaliteit van zorg (€ 2.000)Patiënten- en gehandicaptenorganisaties (€ 1.500)Arbeidsmarkt beroepen en opleidingen (€ 2.000)Duurzame Zorg (€ 600)Maatschappelijke diensttijd (€ 3.000)Informatiebeleid (€ 1.000)Overige (€ 1.000) |
OpdrachtenPositie cliënt en transparantie van zorg (€ 1.000)Arbeidsmarkt beroepen en opleidingen (€ 3.000)Informatiebeleid (€ 2.000)Overig (€ 1.000) | ||||
Bijdragen aan ZBO's/RWT's (€ 2.500) | ||||
5 | Jeugd (€ 117.641) | € 115.274 (98%) | € 2.367 (2%) | Subsidies (€ 1.113) Zorg voor de Jeugd, professionalisering, vakmanschap, kennis en informatiebeleid, kindermishandeling, kinderrechten en gepaste zorg |
Opdrachten (€ 1.254) Zorg voor de Jeugd, professionalisering, vakmanschap, kennis en informatiebeleid, kindermishandeling, kinderrechten en gepaste zorg | ||||
6 | Sport en Bewegen (€ 383.244) | € 378.645 (98,8%) | € 4.599 (1,2%) | Subsidies (€ 3.989) in het kader van uitvoeren Sportakkoord, sportevenementen en Kennis en Innovatie |
Opdrachten (€ 610) in het kader van uitvoeren Sportakkoord, sportevenementen en Kennis en Innovatie | ||||
7 | Oorlogsgetroffenen en Herinnering WOII (€ 216.942) | € 211.762 (97,6%) | € 5.180 (2,4%) | Subsidies (€ 4.800) diverse voornemens op het gebied van Herinnering WOII en Collectieve erkenning Indisch Nederland. |
Opdrachten (€ 200) opdrachten op het gebied van Herinnering WOII en project 75 jaar vrijheid | ||||
Bijdr. Int. Organisaties (€ 180) o.a. bijdrage internationale organisaties | ||||
Totaal aan niet verplichte uitgaven | € 969.129 | |||
2.4 Strategische Evaluatie Agenda (SEA)
Opzet strategische evaluatie agenda VWS
De minister van Financiën heeft in 2020 aan de Kamer gemeld dat elk departement in de begroting 2021 invulling zal geven aan een Strategische Evaluatie Agenda (SEA).3 Het doel is om met de SEA te komen tot betere en meer bruikbare inzichten in de maatschappelijke toegevoegde waarde op belangrijke beleidsthema’s, het meer benutten van dit inzicht en daarmee uiteindelijk hogere maatschappelijke toegevoegde waarde van beleid.
In 2018 heeft VWS al een vernieuwende opzet van de evaluatieagenda geïntroduceerd als onderdeel van de pilot Lerend evalueren. Deze programmering ondersteunt de ontwikkeling van VWS als lerende organisatie. Enkele belangrijke resultaten vanuit de pilot zijn4:
• De aandacht voor evalueren komt steeds eerder in het beleidsproces van VWS te liggen. Dit blijkt onder andere uit verschillende ex ante en ex durante onderzoeken die de afgelopen periode zijn uitgevoerd. Dit verstevigt het evalueren als onderdeel van de beleidscyclus.
• Een samenhangend beleidsonderwerp - ongeacht financieringsbron en begrotingsartikel - zorgt voor meer integraal evaluatieonderzoek. Dat vergroot de bruikbaarheid van de resultaten van de evaluatie.
• De zorg is van en voor ons allemaal en daarom is het belangrijk om in de evaluaties de leerlessen op een begrijpelijke wijze te communiceren door ‘te tellen en te vertellen’. Door het betrekken van de praktijk bij de evaluaties worden ervaringen van mensen (‘leefwereld’) gekoppeld aan de regelgeving van het zorgstelsel (‘systeemwereld’).
De Rijksbrede invoering van de SEA biedt VWS de mogelijkheid om een volgende stap te zetten met de evaluatieprogrammering in vervolg op de goede ervaringen met de pilot Lerend evalueren, te weten: kort-cyclisch leren, reflecteren en verantwoording afleggen met en in de praktijk en experimenteren met verschillende onderzoeksmethoden. In 2021 heeft VWS de evaluatieagenda verder ontwikkeld door:
1. Het verstevigen van de evaluatieagenda en -functie door het samenbrengen van belangrijke evaluaties in de SEA en voor de uitvoering hiervan een kennisnetwerk evaluaties op te richten.
2. Het meer aandacht besteden aan de evaluaties van de wetten van het zorgstelsel voor de doeltreffendheid en de effecten (bedoeld en onbedoeld) ervan in de praktijk.
3. Het verbreden van de evaluatieagenda met beleidsevaluaties op het gebied van informatievoorziening, innovatie en zorgvernieuwing.
4. Meer samenhang brengen (en dus voorkomen van dubbelop) in onze analyse- en evaluatie-inspanningen door het opnemen van trajecten zoals Zorgkeuzes in Kaart (ZiK) en Brede Maatschappelijke Heroverwegingen (BMH) en (IBO’s) in de meerjarenprogrammering.
5. Het versterken en zoeken naar synergie tussen kennis, beleid en uitvoering door o.a. het toevoegen van lerende evaluaties van de verschillende concernorganisaties.
Prioriteitstelling evaluatie agenda VWS
De uitdagingen voor een goed functionerend gezondheidszorgstelsel voor nu en straks zijn groot. In de SEA dienen dan ook de belangrijke thema’s voor houdbare zorg te worden geaccentueerd. Bij de totstandkoming van het stellen van deze prioriteiten is nadrukkelijk gekeken naar leidende kennisagenda’s zoals die van de Vaste commissie Volksgezondheid, Welzijn en Sport5, opvolging aanbevelingen Zorgkeuzes in Kaart6, maar ook naar de Discussienota - Zorg voor de Toekomst7, de Dialoognota Ouder Worden 2020-20408 en andere actuele maatschappelijke vraagstukken. Dit heeft geleid tot de volgende prioriteitstelling voor de SEA 2022-2024:
1) Preventie, gezondheid en aanpak COVID-19 (art. 1 t/m 6 begroting VWS)
2) Organisatie, regie en vernieuwing zorg (art. 2, art. 4 begroting VWS)
3) Ouderenzorg (art. 3 begroting VWS)
4) Jeugdzorg (art. 5 begroting VWS)
Hieronder worden de relevante onderzoeken uit de SEA 2022-2024 nader uitgelicht om aan te geven hoe deze prioriteitstelling is vertaald in concrete evaluatieonderzoeken.
Ad 1: Aanpak COVID-19 (art. 1 t/m 6)
De aanpak van het coronavirus heeft grote impact op elk van ons als burger, de maatschappij als geheel en zeker ook ons gezondheidzorgstelsel. Voor het bestrijden van het virus werken experts vanuit het publieke en private domein intensief samen om deze pandemie het hoofd te kunnen bieden. Het trekken van leerlessen is hierbij een absolute must zowel per beleidsthema als in de onderlinge samenhang. De meer synthese-achtige onderzoeken zijn in de SEA opgenomen. Onderstaand worden twee belangrijke onderzoeken hiervan nader uitgelicht:
Aanpak Coronacrisis (2020-2021/2022)
De Onderzoeksraad voor Veiligheid is een onderzoek gestart naar de aanpak van de Coronacrisis door de Nederlandse overheid en andere betrokken partijen. Dit doet de Raad mede op verzoek van het kabinet.9 Bij het onderzoek kijkt de Raad onder meer naar de voorbereiding op een pandemie, de crisisbeheersing en de getroffen maatregelen en de uitfasering van deze maatregelen. Daarnaast kijkt de Onderzoeksraad ook naar de effecten van de coronacrisis op de veiligheid van kwetsbare mensen in de samenleving, bijvoorbeeld door het wegvallen van reguliere zorg of maatschappelijke diensten. Medische handelingen en economische steunmaatregelen vallen buiten de focus van het onderzoek. Het doel van het onderzoek is om lessen te trekken voor eventuele toekomstige epidemieën.
COVID-19 Programma (2020-2024)
Een effectieve aanpak van de coronapandemie brengt vele kennisbehoeftes en onderzoeksvragen met zich mee. Het COVID-19. Het programma heeft 3 centrale doelstellingen. Allereerst het bijdragen aan het bestrijden van de coronapandemie en aan het voorkomen of verminderen van negatieve effecten van de maatregelen. Het tweede doel is het genereren van nieuwe kennis over bestrijding van epidemieën en pandemieën. En tot slot het genereren van kennis over de (mondiale) maatschappelijke dynamiek tijdens en na afloop van deze pandemie en vergelijkbare, ingrijpende gezondheidscrises en de maatregelen daartegen. Hoewel het programma zich in eerste instantie focust op de Nederlandse situatie, vraagt het internationale karakter van de coronacrisis en de mondiale effecten van de maatregelen daartegen, een bredere, wereldwijde blik. Vanuit ZonMw wordt doorlopend afgestemd met de WHO Coordinated Global Research Roadmap: 2019 novel coronavirus, en met GloPID-R, een internationaal netwerk van onderzoeksfinanciers op het gebied van infectieziektenuitbraken.
Ad 2: Organisatie, regie en vernieuwing zorg (art. 2, art. 4)
Om ervoor te zorgen dat het zorgaanbod beter aansluit bij wat mensen echt nodig hebben en om de doelmatigheid van de zorg te vergroten, zijn verdergaande afspraken nodig over het voorkomen, verplaatsen en vervangen van zorg. Dat vergt een intensivering van samenwerking tussen alle betrokken partijen, over de grenzen van traditionele domeinen heen en in de regio. Ook is van belang dat de coördinatie tussen verschillende zorgsoorten verbetert. De complexiteit van de wijze waarop we de zorg hebben georganiseerd mag er niet toe leiden dat mensen niet de hulp krijgen die ze nodig hebben. De relevante evaluatieonderzoeken uit de SEA passende bij deze prioriteit voor houdbare zorg zijn:
Lerende evaluatie Juiste Zorg Op de Juiste Plek (2019-2023)
Zorg voorkómen, vervangen of verplaatsen, vanuit de behoeften van de mensen. Dat is waar de beweging Juiste Zorg Op de Juiste Plek (JZOJP) voor gaat. Op tal van manieren wordt lokaal, regionaal en landelijk ingezet op de beweging JZOJP. Het RIVM Rijksinstituut voor Volksgezondheid en Milieu voert van 2019 tot en met 2023 de ‘lerende evaluatie Juiste Zorg op de Juiste Plek' uit. De vraag die centraal staat in de lerende evaluatie is: wat is er nodig om de beweging JZOJP verder te brengen? Om deze vraag te beantwoorden vindt er binnen de lerende evaluatie continue interactie plaats tussen onderzoek en praktijk.10
Ex post evaluatie Goed bestuur (2020-2021)
Om goede zorg te kunnen leveren is goed bestuur en intern toezicht bij een zorginstelling belangrijk. De instelling heeft de ruimte om eigen beleid te maken voor goed bestuur. De Rijksoverheid zorgt voor de wettelijke kaders voor goed bestuur in de zorg. Omdat VWS het van groot belang vindt dat de evaluatie een directe verbinding heeft met het werkveld, is ervoor gekozen om allereerst sub-evaluaties uit te laten voeren door de branche- en beroepsverenigingen die de verschillende maatregelen van de agenda Goed bestuur binnen de sector uitrollen. Dit zijn onderzoeken naar: de bijdrage Governancecode Zorg aan professionalisering van bestuur en toezicht in de zorg, de bijdrage accreditatie zorgbestuurders aan professionalisering van bestuur en toezicht in de zorg, en wat heeft het programma Goed Toezicht opgeleverd ten behoeve van de professionalisering van raden van toezicht.11 Deze evaluaties zijn vervolgens het startpunt voor een overkoepelende analyse met als centrale vraag: In hoeverre is het veld, met ondersteuning/bijdrage van VWS, erin geslaagd om zorgaanbieders aan te zetten/te stimuleren tot professionaliseren van bestuur en toezicht? De uitgevoerde analyse wordt in 2021 verwacht, waarbij de aanbevelingen in de loop van 2021-2022 zullen worden opgepakt. Daarbij zullen sommige aanbevelingen naar verwachting sneller opgepakt kunnen worden dan andere. Ook gaan de branche- en beroepsverenigingen uiteraard ook zelf aan de slag met de aanbevelingen uit de drie onderzoeken.
Evaluatie HLA’s (2021)
De evaluatie van de hoofdlijnenakkoorden in de curatieve zorg in 2021 betreft de vier hoofdlijnenakkoorden met respectievelijk de medisch specialistische zorg, de huisartsenzorg, de wijkverpleging, de geestelijke gezondheidszorg alsmede de bestuurlijke afspraken met de paramedische zorg12. Met deze evaluatie moeten twee hoofdvragen beantwoord worden:
• Draagt het instrument hoofdlijnenakkoord bij aan kwalitatief goede beleidsvorming en – implementatie in de zorg? Hoe was dit voorafgaand aan het sluiten van de akkoorden en op welke wijze draagt het instrument bij aan beleidsvorming en -implementatie in de zorg?
• Draagt het instrument hoofdlijnenakkoord bij aan de houdbaarheid van de zorguitgaven? Op welke wijze draagt het instrument hier aan bij?
Het betreft een ex-post evaluatie zodat de resultaten meegenomen kunnen worden bij een (eventuele) ronde nieuwe akkoorden. Het onderzoek zal daarom eind 2021 worden afgerond zodat bij de voorbereidingen de geleerde lessen meegenomen kunnen worden in 2022 en verder.
Ad 3: Ouderenzorg (art. 3)
Mensen in Nederland worden steeds ouder. In 2030 zijn er 2,1 miljoen mensen ouder dan 75 jaar. Bijna een verdubbeling ten opzichte van de 1,3 miljoen mensen in 2019. De Rijksoverheid wil dat iedereen waardig oud kan worden. Net zoals ieder ander willen ook ouderen niet aangesproken worden op wat niet meer gaat, maar willen ze gewaardeerd worden om wat ze wel kunnen. Het is in ieders belang om de kennis, ervaring en wijsheid van àl onze burgers optimaal te benutten. Voor een toekomstbestendige ouderenzorg wordt daarom in 2021-2022 een IBO ouderenzorg uitgevoerd.
IBO ‘Ouderenzorg’ (2021-2022)
Op het gebied van de toekomst van de langdurige zorg zijn inmiddels de nodige studies verricht, en is een breed scala van beleidsopties en ideeën beschikbaar. De commissie Toekomst Zorg Thuiswonende Ouderen (TZTO)13 concludeerde in haar rapport dat de fysieke woon- en leefomgeving cruciaal is voor ouderen om zelfstandig te kunnen (blijven) wonen en zo min mogelijk afhankelijk te worden van zorg, maar dat hier nog onvoldoende op ingespeeld wordt. De geïnventariseerde beleidsopties voor de ouderenzorg richten zich in hoofdlijnen op het vergroten van de verantwoordelijkheid van de ouderen zelf door het verkleinen van het verzekerd pakket of het verhogen van eigen betalingen; en het verhogen van de toegangscriteria van de Wlz waardoor ouderen niet of later gebruik kunnen maken van dure intramurale ouderenzorg.
Dit IBO heeft als doel om de beleidsopties gericht op een houdbare ouderenzorg gestructureerd in beeld te brengen, de randvoorwaarden om deze uitvoerbaar te laten nader uit te werken en maatregelen in kaart te brengen die het beroep op zwaardere, i.e. duurdere ouderenzorg kunnen voorkomen of uitstellen.
Evaluatie ggz in de Wlz (2021)
Vanaf 1 januari 2021 hebben cliënten met een psychische stoornis vanaf 18 jaar toegang tot de Wet langdurige zorg (hierna: Wlz). Het doel van dit onderzoek is de overheveling van cliënten met een psychische stoornis vanaf 18 jaar naar de Wlz te evalueren op proces en inhoud en lessen te trekken uit dit traject die kunnen worden gebruikt voor het traject van de overheveling van jeugdigen met een psychische stoornis naar de Wlz. De eindrapportage met leerlessen en aanbevelingen is in de tweede helft van 2021 opgeleverd.
Ad 4: Jeugdzorg (art. 5)
Een nieuw kabinet zal moeten besluiten over de structurele financiën en noodzakelijke aanpassingen aan het jeugdhulpstelsel om de jeugdzorg in de toekomst effectief en beheersbaar te houden.14 De uitspraak van de Commissie van Wijzen dient daarbij als zwaarwegende inbreng. Gezien de urgentie van het onderwerp, vooruitlopend op de besluitvorming van het nieuwe kabinet, is halverwege 2021 al gestart met het voorbereiden van een beter houdbaar jeugdstelsel op de lange termijn. Het Rijk en de VNG, in samenwerking met andere betrokken partijen (o.a. cliënten, aanbieders en professionals), committeren zich aan het opstellen van een Hervormingsagenda, die bestaat uit de combinatie van een set van maatregelen en een financieel kader waarmee een structureel houdbaarder jeugdstelsel wordt gerealiseerd.
Ex ante evaluatie Hervormingagenda jeugdstelsel (2022)
Afhankelijkheid van de verdere uitwerking zal met de partijen worden bezien hoe als eerste stap de ex ante evaluatie vorm zal krijgen. Daarnaast zullen er met partijen afspraken gemaakt worden over het jaarlijks monitoren van de uitvoering van de Hervormingsagenda en de evaluatie hiervan na een aantal jaren.
Strategische Evaluatie Agenda 2022-2024 VWS
De SEA is gezondheidszorg breed opgezet in lijn met de contouren van het Financieel Beeld Zorg. VWS vindt het namelijk belangrijk om los van de actualiteit de werking van de verschillende systemen en belangrijke ontwikkelingen daarin periodiek onder de loep te blijven houden. Naast eerdergenoemde prioriteiten is de SEA ook op de andere onderdelen geactualiseerd voor de planperiode 2022-2024. De invulling van een nieuw regeerakkoord zal mogelijk nog zorgen van het leggen van een paar nieuwe accenten in de SEA. Dit alles bij elkaar maakt dat de Strategische Evaluatie Agenda 2022-2024 van VWS voor nu er als volgt uitziet:
Beleidsthema voor evaluatie | Meest recent evaluatieonderzoek (synthese) | looptijd | 2022 | 2023 | 2024 |
|---|---|---|---|---|---|
Volksgezondheid | |||||
Monitor Staat van Volksgezondheid | De Staat van Volksgezondheid en Zorg | continu | |||
Wet publieke gezondheid | 2021 | ||||
RIVM | 2014, 2021 | ||||
Gezondheidsbeleid | 2019-2022 | EP | |||
Ziektepreventie | 2020, 2022 | EP | |||
Gezondheidsbevordering | Alles is gezondheid … | 2018-2022 | |||
Sport en bewegen | Buurtsportcoach | 2020-2022 | EP | ||
Sport en bewegen | Topsport | 2020-2021 | |||
NVWA | 2020 | ||||
Ethiek | 2020 | ||||
Jeugd en Maatschappelijke ondersteuning | |||||
Monitor jeugd | continu | ||||
Jeugdwet | 2022-2025 | EA | |||
Jeugdwet | 2017-2018 | ||||
Jeugdstelsel | 20192 | ||||
Jeugdstelsel | 2021 | ||||
Nederlandse jeugd | 2020 | ||||
Jeugdpreventie | 2019 | ||||
Jeugd-GGZ | 2018-2019 | ||||
Maatschappelijke diensttijd | 2018-2022 | EP | |||
Monitor sociaal domein | continu | ||||
Monitor sociaal domein | continu | ||||
Monitor sociaal domein | continu | ||||
Maatschappelijke ondersteuning | 2018-2022 | EP | |||
Maatschappelijke ondersteuning | 2019-20213 | EP | |||
Maatschappelijke ondersteuning | 2019-2021 | ||||
Sociaal domein | 2018,2021 | ||||
Wet maatschappelijke ondersteuning | 2017,2018 | ||||
Wet maatschappelijke ondersteuning | 2017, 2018 | ||||
Wet maatschappelijke ondersteuning | 2020 | ||||
Maatschappelijke ondersteuning | 2020 | ||||
Curatieve zorg | |||||
Monitors curatieve zorg | jaarlijks | ||||
Governance | 2020-20224 | EP | |||
Governance | 2020-2021 | ||||
Geneesmiddelen | 2019-2022 | EP | |||
aCBG | 2021-2022 | EP | |||
CAK | 2020 | ||||
Zorgverzekeringswet | Evaluatie Zorgverzekeringswet (KPMG Plexus) | 2014 | |||
Zorgverzekeringswet | 2019 | ||||
Zorgverzekeringswet | 20195 | ||||
Persoonsgebonden budget | 2018 | ||||
Eerstelijnszorg | 2018 | ||||
Eerstelijnszorg | 2018 | ||||
Wijkverpleging | 2017 | ||||
GGZ | 2017 | ||||
Langdurige zorg | |||||
Monitor langdurige zorg | continu | ||||
Ouderenzorg | 2018-2022 | EP | |||
Ouderenzorg | Thuis in het verpleeghuis / Waardigheid en trots op locatie | 2020-2022 | ED/EP | ||
Ouderenzorg | 2019-2020 | ||||
Informatievoorziening zorg | Kennisinfrastructuur langdurige zorg | 2022 | ED | ||
Wet verplichte GGZ en Wet zorg en dwang | 2020-2021 | ||||
Wet langdurige zorg | 2018-2019 | ||||
Wet langdurige zorg | 2018-2019 | ||||
CIZ | 2020 | ||||
Zorg en ondersteuning | 2020 | ||||
Gehandicaptenzorg | 2016-2017 | ||||
VWS-breed | |||||
Monitor Nederlandse gezondheidszorg | 2020-2023 | ED | ED | ED | |
E-health | 2020-2023 | ED | ED | ED | |
Governance | Goed bestuur | 2020-2021 | |||
Kwaliteit | 2019-2022 | EP | |||
Innovatie en Zorgvernieuwing | Evaluatie programma Innovatie en Zorgvernieuwing | 2021 | |||
Informatiebeleid | Evaluatie informatiebeleid | 2022-2023 | EP | ||
VWS als lerende organisatie | 2020-2021 | ||||
VWS als lerende organisatie | 2019-2022 | EP | |||
Arbeidsmarkt en opleiden | 2020-2021 | ||||
Arbeidsmarkt en opleiden | 2020 | ||||
Wet kwaliteit, klachten en geschillen zorg | Evaluatie Wet kwaliteit, klachten en geschillen zorg (Wkkgz) | 2019-2021 | |||
Wet marktordening gezondheidszorg | 2014-2015 | ||||
Subsidies | 2019 | ||||
NZa | 2017-2018 | EP | |||
CIBG | 2012, 2020 | ||||
Zorginstituut Nederland | 2019-2020 | ||||
ZonMw | 2017-2019 | ||||
Brede Maatschappelijke heroverweging | 2019-2020 | ||||
Zorgkeuzes in Kaart | 2019-2020 | ||||
Visiedocument | 2021 | ||||
Houdbare zorg | 2018-2020 | ||||
Betaalbaarheid zorg | 2018-2020 | ||||
n.a.v. coronacrisis | 2021 | ED | ED | EP | |
n.a.v. coronacrisis | 2021 | ||||
n.a.v. coronacrisis | Leren van COVID-19 (NSOB) | 2020 | |||
n.a.v. coronacrisis | 2020 | ||||
n.a.v. coronacrisis | 2020 | ||||
n.a.v. coronacrisis | Impact van de eerste COVID-19 golf op de reguliere zorg en gezondheid (RIVM) | 2020 | |||
Interdepartementaal en -nationaal | |||||
Monitor internationale zorgstelsels | periodiek | ||||
n.a.v. coronacrisis | 2021 | ||||
Welzijn | 2020 | ||||
Interdepartementaal beleidsonderzoek | Ouderenzorg | 2021-2022 | EP | ||
Interdepartementaal beleidsonderzoek | 2016-2017 | ||||
Interdepartementaal beleidsonderzoek | 2018-2019 | ||||
TK 31865 nr. 168, Derde voortgangsrapportage operatie Inzicht in Kwaliteit.
TK 31865 nr. 153, Voortgang Pilot beleidsevaluaties VWS 2018-2019.
2.5 Overzicht risicoregelingen
In reactie op het rapport van de Commissie Risicoregelingen heeft het kabinet in 2013 voor nieuwe en bestaande risicoregelingen een garantiekader opgesteld (Kamerstukken II 2013/14, 33750, nr. 13). In lijn met het kabinetsbeleid gaat VWS terughoudend om met het gebruik van risicoregelingen. Conform de afspraken binnen het kabinet worden in deze paragraaf de garanties en achterborgstelling van VWS uitgebreid toegelicht.
Artikel | Omschrijving | o.g.v. | Uitstaande Garanties 2020 | Geraamd te verlenen 2021 | Geraamd te vervallen 2021 | Uitstaande garanties 2021 | Geraamd te verlenen 2022 | Geraamd te vervallen 2022 | Uitstaande Garanties 2022 | Garantie plafond | Totaal plafond |
|---|---|---|---|---|---|---|---|---|---|---|---|
2 | Voorzieningen tbv De Hoogstraat | Begrotingswet | 7.210 | 833 | 6.377 | 833 | 5.544 | 6.377 | |||
2 | Voorzieningen tbv Ziekenhuizen | Regeling 1958 | 140.569 | 24.371 | 116.198 | 22.494 | 93.704 | 116.198 | |||
3 | Voorzieningen tbv Verpleeghuizen | Financiering | 5.454 | 898 | 4.556 | 898 | 3.658 | 4.556 | |||
3 | Voorzieningen tbv Psychiatrische instellingen | Regeling 1958 | 13.408 | 2.480 | 10.928 | 2.352 | 8.576 | 10.928 | |||
3 | Voorzieningen tbv Zwakzinnigen inrichtingen | Regeling 1958 | 2.547 | 621 | 1.926 | 526 | 1.400 | 1.926 | |||
3 | Voorzieningen tbv Overige instellingen | Regeling 1958 | 108 | 43 | 65 | 43 | 22 | 65 | |||
3 | Voorzieningen tbv Instellingen gehandicapten | Regeling 1958 | 10.941 | 1.765 | 9.176 | 1.765 | 7.411 | 9.176 | |||
3 | Voorzieningen tbv Zwakzinnigen inrichtingen | Rijksregeling | 2.991 | 400 | 2.591 | 253 | 2.338 | 2.591 | |||
3 | Voorzieningen tbv instellingen gehandicapten | Rijksregeling | 40.412 | 4.132 | 36.280 | 3.947 | 32.333 | 36.280 | |||
2 | Voorzieningen tbv Ziekenhuizen | Rijksregeling | 167 | 34 | 133 | 34 | 99 | 133 | |||
3 | Niet sedentaire personen | 336 | 127 | 209 | 127 | 82 | 209 | ||||
2 | Garantie NRG Petten1 | 22.624 | 0 | 22.624 | 0 | 22.624 | 22.624 | ||||
1 | Garantie testmaterialen | 214.448 | 6.552 | 221.000 | 0 | 0 | 0 | 0 | |||
1 | Garantstelling analysecapaciteit (COVID-19) | 0 | 165.100 | 165.100 | 0 | 0 | 0 | 0 | |||
1 | Bestuurders-aansprakelijkheid SON | 0 | 2.500 | 0 | 2.500 | 0 | 2.500 | 2.500 | |||
Totaal | 461.215 | 421.804 | 213.563 | 33.272 | 180.291 | 213.563 |
Toelichting
Doel en werking garantieregeling
De in de tabel vermelde verstrekte garanties komen grotendeels voort uit drie aparte regelingen: de Garantieregeling inrichtingen voor gezondheidszorg 1958, de Rijksregeling Dagverblijven voor gehandicapten inzake erkenning, subsidiëring, verlening van garanties en toezicht uit 1971 en de Rijksregeling Gezinsvervangende Tehuizen voor gehandicapten, ook uit 1971. De betreffende regelingen dateren uit een tijd dat de overheid een expliciete verantwoordelijkheid had voor bouw en spreiding van intramurale zorgvoorzieningen. Door het afgeven van de garanties was het voor zorginstellingen eenvoudiger om via institutionele beleggers, en in latere jaren door banken, financiering te krijgen voor investeringen in hun vastgoed.
Beheersing risico’s en versobering
De Rijksgarantieregelingen zijn rond de eeuwwisseling gesloten voor nieuwe gevallen waardoor het financiële risico van het ministerie van VWS door reguliere en vervroegde aflossing van de uitstaande leningen geleidelijk wordt afgebouwd. De laatste rijksgegarandeerde lening loopt af in 2043. Het monitoren van de instellingen aan wie een rijksgarantie verstrekt is, alsmede van de leningen, wordt sinds 2004 in mandaat uitgevoerd door het Waarborgfonds voor de Zorgsector (WFZ) namens de minister van VWS (Besluit van 17 december 2003, Stcrt. 2004, nr. 7, blz. 11).
Instellingen die financieel in de gevarenzone dreigen te komen, worden door het WFZ onder verscherpte bewaking gesteld waarbij onder meer frequent informatie wordt ingewonnen. Indien een zorginstelling met een geborgde lening niet in staat is aan zijn financiële verplichtingen te voldoen dan neemt het ministerie van VWS in een dergelijk geval de betalingsverplichting van de zorginstelling over. Dit betekent dat een schade niet ineens hoeft te worden uitgekeerd, maar ook verspreid over de resterende looptijd van de lening kan worden betaald.
Premiestelling en kostendekkendheid
Voor de afgegeven garanties worden geen risicopremies doorberekend en dit is op basis van de afgesloten contracten ook niet mogelijk.
Omschrijving | 2020 | 2021 | 2022 |
|---|---|---|---|
Achterborgstelling | 6.460,2 | 6.277,9 | 6.083,1 |
Bufferkapitaal | 297,2 | 302,5 | 307,2 |
Obligo | 195,4 | 187,8 | 182,0 |
Toelichting
Doel en werking garantieregeling
De bovenstaande tabel is gebaseerd op gegevens van het Waarborgfonds voor de Zorgsector (WFZ). Het WFZ verstrekt garanties aan financiële instellingen voor leningen van de bij het WFZ aangesloten leden. De Staat is achterborg voor het WFZ. Het WFZ is voortgekomen uit de financieringsproblemen voor zorginstellingen die ontstonden begin jaren '90 van de vorige eeuw. Het WFZ is door de koepels in de sector opgericht om de financiering voor zorginstellingen te vergemakkelijken en daarmee de continuïteit van de zorg veilig te stellen. Het totaalbedrag aan uitstaande verplichtingen is volgens de raming van het WFZ € 6,1 miljard in 2022.
Beheersing risico’s en versobering
De risico’s voor het ministerie van VWS van de achterborg worden beperkt door een aantal maatregelen. Allereerst kent het WFZ een selectieve toelating. Voor deelname aan het WFZ moeten zorginstellingen hun financiële situatie voldoende op orde hebben. Daarnaast worden garanties alleen verstrekt aan vertrouwenwekkende investeringen. Te risicovolle projecten worden niet geborgd. Verder zijn aangesloten leden gebonden aan het reglement van het WFZ en de daarin omschreven risicobeperkende bepalingen. Een deelnemer mag bijvoorbeeld niet zonder toestemming van het WFZ gebruik maken van rentederivaten. In het kader van het kabinetsbeleid van versobering van risicoregelingen heeft een evaluatieonderzoek van het WFZ plaatsgevonden.
Premiestelling en kostendekkendheid
Het ministerie van VWS ontvangt geen premie voor de achterborg. Zorginstellingen betalen een eenmalige premie (disagio) voor de garantstelling aan het WFZ. Hiermee bouwt het WFZ een risicovermogen op waarmee eventuele claims kunnen worden gedekt. Als dit risicovermogen onvoldoende zou zijn om eventuele schades te dekken, kunnen de deelnemers aan het WFZ via de zogenaamde obligo worden verplicht een financiële bijdrage te leveren van maximaal 3% van de uitstaande garanties van de instelling. Als het risicovermogen van het WFZ en de obligoverplichting van de deelnemers tezamen niet voldoende zijn voor het WFZ om aan zijn verplichtingen richting geldverstrekkers te kunnen voldoen, kan het WFZ zich richting VWS beroepen op de achterborg. Dit houdt in dat op dat moment VWS het WFZ van een lening zal voorzien zodat het WFZ aan zijn verplichtingen kan voldoen. Het WFZ heeft nog nooit een beroep hoeven doen op de obligoverplichting van de WFZ-deelnemers.
Begrotingsreserve
Het is nog nooit nodig geweest voor het WFZ om de achterborg van het Rijk in te roepen. Niettemin is besloten om in het kader van de verdere beperking van de risico’s vanaf het jaar 2017 een begrotingsreserve aan te leggen voor eventuele schade in het kader van de achterborg. Deze begrotingsreserve is opgenomen onder artikel 9.
3. Beleidsartikelen
3.1 Artikel 1 Volksgezondheid
Een goede volksgezondheid, waarbij mensen zo min mogelijk blootstaan aan bedreigingen van hun gezondheid én zij in gezondheid leven.
De levensverwachting van in Nederland geboren vrouwen in 2020 bedroeg 83,1 jaar. Dat is 3,4 jaar hoger dan die van mannen (79,7 jaar). Sinds 1981 is het verschil in levensverwachting tussen de seksen kleiner geworden. Mannen boekten vanaf 1981 een winst van 7 jaar, vrouwen zijn gemiddeld 3,8 jaar ouder geworden.
Voor het berekenen van levensverwachting in goed ervaren gezondheid is het aantal 'gezonde' jaren bepaald op basis van een vraag naar de ervaren gezondheid. In de loop der jaren is de vraag naar de ervaren gezondheid op twee (vrijwel identieke) manieren gesteld, namelijk: 1. Hoe is het over het algemeen met uw gezondheid? 2. Hoe is over het algemeen de gezondheidstoestand van de onderzochte persoon? Mensen die deze vraag beantwoorden met 'goed' of 'zeer goed' worden gezond genoemd.
Een belangrijke beleidsopgave voor de minister is het beschermen en bevorderen van de gezondheid van burgers. Mensen zijn in eerste instantie echter wel zelf verantwoordelijk voor hun gezondheid en dienen zichzelf – indien mogelijk – te beschermen tegen gezondheidsrisico’s.
De minister vervult de volgende rollen:
Stimuleren: van het maken van gezonde keuzes, van de beschikbaarheid van betrouwbare informatie over gezonde keuzes, en van een gezonder aanbod van voeding.
Financieren: van (bevolkings-)onderzoeken/screeningen, van diverse nationale programma’s, projecten en organisaties die zich bezig houden met de bescherming en bevordering van de gezondheid van burgers en preventie van ziekten.
Regisseren: het opstellen van wettelijke kaders voor verschillende manieren om burgers te beschermen tegen gezondheidsrisico’s.
HPV-vaccinatieAls gevolg van de uitbraak van het coronavirus is besloten om de start van de inhaalcampagne HPV- vaccinatie uit te stellen naar 2022. Van de hiervoor in 2021 begrote middelen is € 40 miljoen doorgeschoven naar latere jaren. Conform het advies van de Gezondheidsraad (Kamerstukken II 2018/19, 32793, nr. 392) worden vanaf 2022 naast meisjes ook jongens gevaccineerd tegen HPV. Op dit moment worden de kinderen uitgenodigd in het jaar dat zij 13 jaar worden; dit wordt vanaf 2022 in het jaar dat zij 10 jaar worden. Alle kinderen tot 18 jaar die eerder de vaccinatie hebben gemist en/of niet de mogelijkheid hebben gehad om zich te laten vaccineren worden - verspreid over twee jaar - uitgenodigd om zich alsnog te laten vaccineren.
Prenataal huisbezoek15
In 2022 treedt het wetsvoorstel ‘Prenataal huisbezoek door de jeugdgezondheidszorg (PHB JGZ) in werking. Om een gezonde ontwikkeling van het ongeboren kind te bevorderen en het ontstaan van gezondheids- en ontwikkelingsrisico’s voor het kind te beperken, is het van belang hulp en ondersteuning al tijdens de zwangerschap te bieden. Met dit wetsvoorstel krijgen gemeenten de taak om een prenataal huisbezoek aan te bieden aan zwangere vrouwen en/of gezinnen in een kwetsbare situatie in hun gemeente. De gemeente moet deze taak op grond van de wet opdragen aan dezelfde organisatie die voor de gemeente de JGZ uitvoert.
Nationaal Preventieakkoord
Het Nationaal Preventieakkoord heeft als doel om roken, overgewicht en overmatig alcoholgebruik onder de Nederlandse samenleving terug te dringen. In 2020 is de al dalende trend van het aantal rokende in Nederland doorgezet naar 20,2%. De ambitie is dat maximaal 5% van de volwassen Nederlanders nog rookt in 2040. Momenteel is ongeveer de helft van de Nederlanders te zwaar, dit percentage is over de afgelopen jaren stabiel gebleven. Het akkoord wil dit percentage terugdringen naar onder de 40% in 2040. In 2020 dronk 6,9% van de Nederlanders overmatig, de ambitie is om dit terug te brengen naar 5%. In 2019, het eerste jaar, is het grootste deel van alle programma's in de voorbereidende of uitvoerende fase gebracht. Om een versnelling aan te brengen in het realiseren van de ambities uit het Nationaal Preventieakkoord is, in lijn met de sportakkoorden, besloten om ook voor de uitvoering van maatregelen uit lokale en regionale preventieakkoorden een bijdrage voor gemeenten beschikbaar te stellen. Om zodoende gemeenten te stimuleren om met de lokale partners afspraken te maken over de inzet op preventie en een gezonde leefstijl. Voorts heeft het RIVM op 6 april jl een inventarisatie opgeleverd naar aanvullende maatregelen om de ambities van 2040 alsnog te kunnen behalen. De voortgangsrapportage 2020 komt eind juni beschikbaar.
Voedselkeuzelogo
Voorafgaand aan de introductie van Nutri-Score in Nederland, moet de eerste wetenschappelijke evaluatie van het voedselkeuzelogo gereed zijn. Nadat de eerste uitkomsten van de wetenschappelijke evaluatie van het internationale wetenschappelijk comité gereed zijn, wordt er een besluit genomen over de introductie van Nutri-Score in Nederland. Het voornemen is dat Nutri-Score in de eerste helft van 2022 een wettelijk toegestaan logo wordt.
2020 | 2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|---|
Verplichtingen | 5.417.362 | 12.564.395 | 915.727 | 876.379 | 906.583 | 972.385 | 995.318 |
Uitgaven | 2.508.610 | 11.602.220 | 3.159.740 | 1.554.340 | 1.068.862 | 1.020.785 | 995.318 |
waarvan juridisch verplicht | 71,2% | ||||||
1. Gezondheidsbeleid | 405.933 | 553.801 | 487.694 | 451.365 | 402.718 | 358.799 | 347.624 |
Subsidies (regelingen) | 23.194 | 26.792 | 24.078 | 15.113 | 15.113 | 15.110 | 15.109 |
(Lokaal) gezondheidsbeleid | 22.538 | 26.418 | 23.812 | 14.847 | 14.847 | 14.844 | 14.843 |
Overige | 656 | 374 | 266 | 266 | 266 | 266 | 266 |
Opdrachten | 2.429 | 3.402 | 3.741 | 2.739 | 2.740 | 2.740 | 2.740 |
(Lokaal) gezondheidsbeleid | 2.429 | 3.402 | 3.741 | 2.739 | 2.740 | 2.740 | 2.740 |
Bijdrage aan agentschappen | 128.582 | 133.174 | 126.749 | 126.420 | 125.026 | 124.624 | 124.366 |
Nederlandse Voedsel- en Warenautoriteit | 94.964 | 107.276 | 104.953 | 104.515 | 104.521 | 104.498 | 104.500 |
RIVM: wettelijke taken en beleidsondersteuning zorgbreed | 33.618 | 25.414 | 21.039 | 21.134 | 19.735 | 19.356 | 19.096 |
Overige | 0 | 484 | 757 | 771 | 770 | 770 | 770 |
Bijdrage aan ZBO's/RWT's | 251.728 | 382.385 | 321.959 | 275.925 | 238.834 | 195.327 | 184.409 |
ZonMw: programmering | 251.728 | 382.385 | 321.959 | 275.925 | 238.834 | 195.327 | 184.409 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Bijdrage aan medeoverheden | 0 | 8.048 | 11.167 | 31.168 | 21.005 | 20.998 | 21.000 |
Aanpak Gezondheidsachterstanden | 0 | 8.048 | 11.031 | 31.032 | 20.869 | 20.862 | 20.864 |
Overige | 0 | 0 | 136 | 136 | 136 | 136 | 136 |
2. Ziektepreventie | 1.935.975 | 10.880.408 | 2.512.444 | 946.794 | 511.279 | 508.428 | 494.743 |
Subsidies (regelingen) | 312.752 | 825.851 | 394.006 | 230.316 | 231.144 | 226.545 | 227.373 |
Ziektepreventie | 104.770 | 600.610 | 175.354 | 13.051 | 13.154 | 7.984 | 7.810 |
Bevolkingsonderzoeken | 146.184 | 154.342 | 163.330 | 161.193 | 161.364 | 161.761 | 162.486 |
Vaccinaties | 61.798 | 70.899 | 55.322 | 56.072 | 56.626 | 56.800 | 57.077 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Opdrachten | 1.113.067 | 7.887.755 | 1.542.918 | 424.945 | 22.038 | 22.383 | 20.386 |
Ziektepreventie | 1.113.067 | 7.887.755 | 1.542.918 | 424.945 | 22.038 | 22.383 | 20.386 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Bijdrage aan agentschappen | 328.201 | 526.497 | 359.830 | 291.505 | 258.069 | 259.473 | 246.957 |
RIVM: Opdrachtverlening aan kenniscentra | 206.843 | 352.308 | 179.044 | 110.054 | 100.520 | 100.493 | 100.493 |
RIVM: Bevolkingsonderzoeken | 39.661 | 41.619 | 45.411 | 46.329 | 46.329 | 46.855 | 47.557 |
RIVM: Vaccinaties | 81.697 | 132.557 | 135.362 | 135.109 | 111.207 | 112.112 | 98.894 |
Overige | 0 | 13 | 13 | 13 | 13 | 13 | 13 |
Bijdrage aan medeoverheden | 181.955 | 1.633.055 | 215.690 | 28 | 28 | 27 | 27 |
Overige | 181.955 | 1.633.055 | 215.690 | 28 | 28 | 27 | 27 |
Bijdragen aan andere begrotingshoofdstukken | 0 | 7.000 | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 7.000 | 0 | 0 | 0 | 0 | 0 |
(Schade)vergoedingen | 0 | 250 | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 250 | 0 | 0 | 0 | 0 | 0 |
3. Gezondheidsbevordering | 136.571 | 136.308 | 127.343 | 125.519 | 124.290 | 123.282 | 122.675 |
Subsidies (regelingen) | 115.431 | 109.347 | 105.755 | 102.524 | 101.004 | 100.003 | 99.390 |
Preventie van schadelijk middelengebruik | 22.007 | 18.898 | 17.808 | 15.471 | 15.244 | 14.726 | 14.725 |
Gezonde leefstijl en gezond gewicht | 31.352 | 25.309 | 19.269 | 18.961 | 18.863 | 18.282 | 17.437 |
Letselpreventie | 4.729 | 4.760 | 4.532 | 4.679 | 4.533 | 4.532 | 4.532 |
Bevordering van seksuele gezondheid | 56.350 | 59.477 | 62.953 | 62.220 | 61.189 | 61.288 | 61.521 |
Overige | 993 | 903 | 1.193 | 1.193 | 1.175 | 1.175 | 1.175 |
Opdrachten | 6.920 | 8.891 | 4.347 | 5.406 | 5.405 | 5.404 | 5.407 |
Gezondheidsbevordering | 6.920 | 8.891 | 4.347 | 5.406 | 5.405 | 5.404 | 5.407 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Bijdrage aan agentschappen | 174 | 2.984 | 1.330 | 1.155 | 1.145 | 1.145 | 1.145 |
Overige | 174 | 2.984 | 1.330 | 1.155 | 1.145 | 1.145 | 1.145 |
Bijdrage aan ZBO's/RWT's | 0 | 137 | 147 | 780 | 780 | 780 | 780 |
Overige | 0 | 137 | 147 | 780 | 780 | 780 | 780 |
Bijdrage aan medeoverheden | 14.046 | 14.949 | 15.764 | 15.654 | 15.956 | 15.950 | 15.953 |
Heroïnebehandeling op medisch voorschrift | 14.046 | 14.949 | 15.764 | 15.654 | 15.956 | 15.950 | 15.953 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
4. Ethiek | 30.131 | 31.703 | 32.259 | 30.662 | 30.575 | 30.276 | 30.276 |
Subsidies (regelingen) | 27.054 | 28.492 | 28.563 | 28.030 | 27.931 | 27.632 | 27.632 |
Abortusklinieken | 18.271 | 18.135 | 18.133 | 18.135 | 18.137 | 18.141 | 18.141 |
Medische Ethiek | 8.783 | 10.357 | 10.430 | 9.895 | 9.794 | 9.491 | 9.491 |
Opdrachten | 500 | 691 | 456 | 356 | 356 | 356 | 356 |
Medische Ethiek | 500 | 691 | 456 | 356 | 356 | 356 | 356 |
Bijdrage aan agentschappen | 2.577 | 2.520 | 3.240 | 2.276 | 2.288 | 2.288 | 2.288 |
CIBG: Uitvoeringstaken medische ethiek | 2.577 | 2.520 | 3.240 | 2.276 | 2.288 | 2.288 | 2.288 |
Ontvangsten | 36.024 | 74.603 | 40.803 | 23.903 | 23.903 | 23.903 | 23.903 |
Overige | 36.024 | 74.603 | 40.803 | 23.903 | 23.903 | 23.903 | 23.903 |
Budgetflexibiliteit
Subsidies
Het beschikbare budget voor 2022 van € 552,4 miljoen is 92,6% juridisch dan wel bestuurlijk verplicht. Het betreft de financiering van de aangegane verplichtingen op basis van de Kaderregeling subsidies OCW, SZW en VWS, de beleidsregels subsidiëring regionale centra prenatale screening én de Subsidieregelingen publieke gezondheid, PrEP, NIPT, Kunstmatige inseminatie donorkinderen, Opschaling IC bedden en Abortusklinieken.
OpdrachtenHet budget voor 2022 van € 1.551,5 miljoen is 51,2% juridisch dan wel bestuurlijk verplicht. Van dit budget is € 665,0 miljoen bestemd voor de bestrijding van COVID-19.
Bijdragen aan agentschappen
Dit betreft de financiering van de opdrachtverlening voor 2022 aan het RIVM, de NVWA en het CIBG. Op basis van het offertetraject en bestuurlijke afspraken is het budget 2022 van € 491,1 miljoen voor 100% juridisch verplicht.
Bijdragen aan ZBO’s/RWT’sDit betreft de financiering van projecten en onderzoek op het gebied van gezondheid, preventie en zorg via ZonMw en de Afgifte van Schengenverklaringen via het Centraal Administratie Kantoor (CAK). Het budget voor 2022 van € 322,1 miljoen is voor 100,0% juridisch dan wel bestuurlijk verplicht.
Bijdragen aan medeoverheden
Dit betreft de heroïneverstrekking door gemeenten op medisch voorschrift via een toevoeging aan het gemeentefonds, de bijdrage aan het College voor de Toelating van Gewasbeschermingsmiddelen en Biociden (CTGB), de financiering van lokale en regionale preventieakkoorden en de vergoeding van de coördinatietaken van de GGD-GHOR én van de meerkosten van de GGD'en en Veiligheidsregio's voor COVID-19 . Het budget voor 2022 van € 242,6 miljoen is voor 53,2% juridisch dan wel bestuurlijk verplicht.
1. Gezondheidsbeleid
Subsidies
(Lokaal) gezondheidsbeleid
In 2022 geven wij verdere uitwerking aan de voornemens die zijn opgenomen in de Landelijke Nota Gezondheidsbeleid 2020-2024 (Kamerstukken II 2019/20, 32793, nr. 481). De Landelijke Nota Gezondheidsbeleid die vanuit de Wet publieke gezondheid (Wpg) iedere vier jaar wordt opgesteld beschrijft de landelijke prioriteiten op het gebied van publieke gezondheid en is richtinggevend voor het lokale gezondheidsbeleid van gemeenten. In totaal is hiervoor in 2022 € 23,8 miljoen beschikbaar. Om dit te bereiken worden onder andere de volgende uitgaven gedaan:
Alles is gezondheid ....
Het programma Alles is Gezondheid stimuleert samenwerking tussen bedrijfsleven, burgerinitiatieven, maatschappelijke organisaties en politiek. Deze partijen werken met elkaar samen vanuit hun eigen invalshoek, maar pogen hetzelfde doel te bereiken, namelijk de samenleving vitaler maken. Via het programmabureau worden maatschappelijke initiatieven gestimuleerd die bijdragen aan een gezonder Nederland en aansluiten bij de gestelde doelen in het Nationaal Programma Preventie. Netwerkvorming en kennisdeling worden daarbij benut om het bereik en de impact van initiatieven te vergroten. Er wordt ingezet op het activeren en borgen van domeinoverstijgende samenwerkingsverbanden en het aanjagen en ondersteunen van wijken en regio’s. Zij werken daarbij vanuit het gedachtegoed van positieve gezondheid, dat een belangrijke plek heeft gekregen binnen het programma. Het institute for Positive Health (iPH) is samengegaan met Alles is Gezondheid en het toepassen en doorontwikkelen van het gedachtegoed gaat onder die noemer verder. Hier is 3,1 miljoen voor beschikbaar.
Preventiecoalities
Dit betreft het faciliteren van samenwerking tussen gemeenten en zorgverzekeraars door middel van bijdragen in de kosten van de procescoördinatie. Hiermee ondersteunen we effectieve preventieactiviteiten voor risicogroepen met als doel de gezondheid van deze risicogroepen te verbeteren. Hier is € 2,2 miljoen voor beschikbaar.
Bevordering van kwaliteit en toegankelijkheid van zorg
De Stichting Pharos ontvangt als kennis- en adviescentrum subsidie voor het stimuleren van de toepassing van kennis in de praktijk om de kwaliteit en effectiviteit van de zorg voor migranten en mensen met beperkte gezondheidsvaardigheden te verbeteren. Het gaat daarbij om mensen die minder vaardig zijn in het verkrijgen, begrijpen en gebruiken van informatie over (hun) gezondheid bij het nemen van gezondheidsgerelateerde beslissingen. Verder worden gemeenten geactiveerd om lokale gezondheidsachterstanden structureel aan te pakken. Vanuit de Stichting Pharos en platform 31 wordt kennis van werkzame interventies, goede voorbeelden en ervaringen samengebracht en gedeeld (Kamerstukken II 2016/17, 32793, nr. 267). Hier gaat in 2022 € 5,0 miljoen naartoe.
Kansrijke start
Met het programma Kansrijke Start willen we ervoor zorgen dat kinderen een stevige basis krijgen tijdens de cruciale eerste 1.000 dagen van het leven. Dat doen we door voorlichting en passende begeleiding te geven aan risicogroepen tijdens de zwangerschap. Daarvoor moeten de professionals in de geboortezorg, de jeugdgezondheidszorg en de jeugdzorg goed met elkaar samenwerken (Kamerstukken II 2017/18, 32279, nr. 124). Het actieprogramma zet vanaf het begin in op het bouwen en versterken van lokale coalities en doet dat op twee manieren: via een financiële impuls en via een stimuleringsprogramma voor gemeenten. Op dit moment werken 275 gemeenten mee aan het bouwen en versterken van een lokale coalitie Kansrijke Start. Hier is € 6,0 miljoen op het instrument subsidies beschikbaar (én € 1,0 miljoen op het instrument opdrachten).
Veenkoloniën
Het amendement Wolbert (Kamerstukken II 2014/15, 34000, nr. 43) vraagt om een regionale aanpak van gezondheidsachterstanden in de Veenkoloniën waar meerdere gemeenten en regionale (zorg)organisaties bij betrokken zijn. VWS financiert deze regionale aanpak. Het programma besteedt nadrukkelijk aandacht aan de wensen, behoefte en participatie van bewoners. Hier is € 1,1 miljoen voor beschikbaar.
Lifelines
Het doel van Lifelines is om mensen in de toekomst gezonder oud te laten worden. Dit proberen ze te bereiken door van een grote groep deelnemers allerlei gegevens en lichaamsmaterialen zoals urine, bloed en haar te verzamelen en dit beschikbaar te stellen aan onderzoekers. Hiervoor is € 3,0 miljoen beschikbaar.
Bijdragen aan agentschappen
Gezondheidsbescherming algemeen
De voortgang van de aanpak om voedselinfecties te voorkomen, wordt door het RIVM gemonitord via de vaststelling van zogenoemde DALYs (disability adjusted life year). In onderstaande tabel is weergegeven hoe het aantal verloren levensjaren door voedselinfecties, veroorzaakt door de verschillende pathogenen, zich ontwikkelt.
Micro-organismen | Aantal verloren gezonde levensjaren (DALY=Disability Adjusted Life Year)1 | |||||||
2013 | 2014 | 2015 | 2016 | 2017 | 2018 | 2019 | 2020 | |
Campylobacter | 1.917 | 1.869 | 1.691 | 1.501 | 1.291 | 1.345 | 1.387 | 1.268 |
STEC O157 | 61 | 61 | 61 | 61 | 61 | 61 | 61 | 60 |
L. monocytogenes | 68 | 191 | 165 | 310 | 191 | 181 | 126 | 145 |
Salmonella | 670 | 649 | 643 | 757 | 675 | 617 | 600 | 393 |
B. cereus toxine | 28 | 28 | 28 | 28 | 29 | 29 | 29 | 29 |
C. perfringens toxine | 176 | 177 | 177 | 177 | 178 | 179 | 180 | 180 |
S. aureus toxine | 194 | 193 | 192 | 192 | 192 | 193 | 193 | 190 |
Hepatitis-A virus | 7 | 6 | 5 | 5 | 6 | 8 | 8 | 6 |
Hepatitis-E virus | 3 | 3 | 3 | 3 | 70 | 71 | 63 | 54 |
Norovirus | 286 | 285 | 301 | 375 | 269 | 324 | 308 | 141 |
Rotavirus | 186 | 78 | 165 | 88 | 143 | 154 | 145 | 51 |
C. parvum | 11 | 11 | 19 | 22 | 14 | 19 | 15 | 4 |
G. lamblia | 29 | 29 | 29 | 29 | 29 | 28 | 29 | 7 |
T. gondii | 1.068 | 1.088 | 1.063 | 1.062 | 1.062 | 1.064 | 1.042 | 1.061 |
Totaal | 4.705 | 4.668 | 4.542 | 4.609 | 4.209 | 4.270 | 4.186 | 3.587 |
De getallen over 2012 t/m 2015 zijn enigszins afwijkend van de getallen die in eerdere begrotingen zijn gerapporteerd dit vanwege: a) nieuwere incidentie schattingen voor hepatitis-E virus, Cryptosporidium spp. and Giaria spp.; en b) noodzakelijke modelaanpassingen (zoals m.n. het gebruik van nieuwe “disability weights” afkomstig uit een recente Europeese studie waarbij : >30,000 mensen waren betrokken (Bron: Haagsma et al. 2015; Popul Health Metr.)). Meer details zijn te vinden in Mangen et al., 2017 RIVM Letter Report 2017-0097 (http://www.rivm.nl/bibliotheek/rapporten/2017-0097.pdf). Deze noodzakelijke modelaanpassingen hebben er toe geleid dat de ranking veranderd is ten opzichte van vroegere berekeningen.
Nederlandse Voedsel- en Warenautoriteit
De minister voor Medische Zorg en Sport (MZS) is opdrachtgever van het agentschap Nederlandse Voedsel- en Warenautoriteit (NVWA) voor de VWS domeinen. De NVWA heeft als toezichthouder een centrale rol bij het bewaken van de veiligheid van voedsel- en consumentenproducten op grond van wettelijke normen. Ook hebben zij toezichtstaken voor de handhaving van de Drank- en Horecawet en de Tabaks- en rookwarenwet. Voor deze taken is in 2022 in totaal € 105 miljoen beschikbaar.
RIVM: wettelijke taken en beleidsondersteuning zorgbreed
Het RIVM heeft de wettelijke taak periodiek te rapporteren over de toestand en de toekomstige ontwikkeling van de volksgezondheid. Het RIVM vormt voorts samen met een zevental kennisinstellingen een consortium, dat verantwoordelijk is voor de Staat van Volksgezondheid en Zorg. De Staat van Volksgezondheid en Zorg bevat kerncijfers voor het zorgbeleid. Via deze webportal worden actuele en eenduidige cijfers beschikbaar gesteld over de domeinen van het ministerie van VWS. De kerncijfer, zoals opgenomen in de Staat, vormen een belangrijke basis voor de VWS-monitor. Verder voert het RIVM opdrachten uit op terrein van sport, geneesmiddelen en medische technologie en risicoschatting en -beoordeling voor beleid. In totaal is voor het RIVM voor deze taken in 2022 € 21,0 miljoen beschikbaar. De verwachting is dat al deze taken worden uitgevoerd naast de extra werkzaamheden door corona.
Bijdragen aan ZBO's/RWT's
ZonMw: Uitvoeren van projecten en onderzoek
ZonMw is een intermediaire organisatie die op programmatische wijze projecten en onderzoek op het gebied van gezondheid, preventie en zorg laat uitvoeren. ZonMw bewaakt daarbij de kwaliteit, relevantie en samenhang. In onderstaande tabel zijn de activiteiten uitgesplitst naar de verschillende beleidsterreinen waarop de programma’s bij ZonMw betrekking hebben:
2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|
Totaal ZonMw | 322,0 | 275,9 | 238,8 | 195,3 | 184,8 |
Artikel 1 Volksgezondheid: onder andere programma's Preventie, Infectieziektebestrijding, Onbedoelde zwangerschap en kwetsbaar (jong) ouderschap, Pluripotent stamcelonderzoek en COVID-19 Onderzoek | 69,6 | 56,9 | 48,3 | 34,5 | 30,8 |
Artikel 2 Curatieve zorg: onder andere programma's Doelmatigheidsonderzoek, Goed Gebruik Geneesmiddelen, Citrienfonds, Mensen met verward gedrag, Zwangerschap en geboorte, Expertisefunctie Zintuigelijk Gehandicapten, Translationeel Onderzoek, Personalized medicine, Oncode, Kwaliteitsrichtlijnen wijkverpleging, Kwaliteitsgelden, Topspecialistische Zorg en Onderzoek, Goed Gebruik Hulpmiddelenzorg, Paramedische zorg en Onderzoeksprogramma GGz | 122,5 | 150,0 | 129,6 | 110,5 | 108,9 |
Artikel 3 Maatschappelijke ondersteuning en langdurige zorg: onder andere programma's Palliantie, Memorabel, Academische werkplaatsen ter versterking kennisinfrastructuur langdurige zorg, Langdurige Zorg en ondersteuning, Academische werkplaatsen Verstandelijke beperking, Gewoon bijzonder, Specifieke doelgroepen én Zingeving en Geestelijke verzorging | 40,8 | 31,7 | 30,6 | 28,1 | 28,4 |
Artikel 4 Zorgbreed beleid: Maatschappelijke diensttijd, Juiste zorg op de juiste plek, Zorgevaluatie en gepast gebruik, Actieonderzoek innovatieve zorg én Voor elkaar! | 69,0 | 21,4 | 13,4 | 9,6 | 7,6 |
Artikel 5 Jeugd: onder andere programma's Wat werkt voor de jeugd, Geweld hoort nergens thuis en Regionale Kenniswerkplaatsen Jeugd | 4,7 | 4,7 | 5,8 | 3,6 | 3,7 |
Artikel 6 Sport en bewegen: onder andere programma's Kennis- en innovatieagenda sport, Topteam sport, Sportimpuls, Sportinnovator en het Onderzoeksprogramma Sport en Bewegen | 7,4 | 1,4 | 0,6 | 0,4 | 0,5 |
Andere ministeries: onder andere programma's Meer Kennis met Minder Dieren (LNV), Verbetering kwaliteit poortwachtersproces (SZW), Vakkundig aan het Werk (SZW) en Verbetering re-integratie 2e spoor (SZW) | 7,9 | 9,8 | 10,4 | 8,8 | 4,9 |
Bijdragen aan medeoverheden
Aanpak gezondheidsachterstanden
Vanuit deze bijdrage wordt in de financiering van het programma Gezond in de Stad (GIDS) (Kamerstukken II 2016/17, 32793, nr. 267) voorzien. GIDS heeft als doel om gemeenten te bewegen hun taken zo in te vullen dat zij lokale gezondheidsverschillen kunnen terugdringen. Het programma is verlengd tot en met 2022. Het beschikbare budget voor 2022 is € 20 miljoen en is inmiddels overgeheveld naar het gemeentefonds om via een decentralisatie-uitkering aan de gemeenten beschikbaar te worden gesteld.
Voor 2022 is € 1,7 miljoen overgeheveld naar het Gemeentefonds voor de financiering van gemeenten die een lokale coalitie willen vormen rondom de eerste 1.000 dagen van kinderen, als onderdeel van het programma Kansrijke start.
Daarnaast is € 5,3 miljoen overgeheveld naar het Gemeentefonds voor de uitvoering van het wetsvoorstel ‘Prenataal huisbezoek door de jeugdgezondheidszorg (PHB JGZ)’.
Om een versnelling aan te brengen in het realiseren van de ambities uit het Nationaal Preventieakkoord is, in lijn met de sportakkoorden, besloten om ook voor de uitvoering van maatregelen uit lokale en regionale preventieakkoorden een bijdrage voor gemeenten beschikbaar te stellen. Om zodoende gemeenten te stimuleren om met de lokale partners afspraken te maken over de inzet op preventie en een gezonde leefstijl (€ 10 miljoen).
2. Ziektepreventie
2005 | 2010 | 2015 | 2016 | 2017 | 2018 | 2019 | 2020 | |
|---|---|---|---|---|---|---|---|---|
Percentage deelname aan Rijksvaccinatieprogramma | 95,8% | 95,0% | 94,8% | 93,1% | 91,2% | 90,2% | 90,2% | 90,8%1 |
Percentage deelname aan Nationaal Programma Grieppreventie | 76,9% | 68,9% | 50,1% | 53,5% | 49,9% | 51,3% | 52,6% | n.n.b.2 |
Percentage deelname aan Bevolkingsonderzoek borstkanker | 81,7% | 80,7% | 77,6% | 77,3% | 76,8% | 76,6% | 75,7% | n.n.b.3 |
Percentage deelname aan Bevolkingsonderzoek baarmoederhalskanker | 65,5% | 64,3% | 64,4% | 60,3% | 56,9% | 57,6%. | 56,0% | n.n.b.4 |
Percentage deelname aan Bevolkingsonderzoek darmkanker | ‒ | ‒ | 73,0% | 73,0% | 72,7% | 72,7% | 71,5% | n.n.b.5 |
Percentage deelname aan hielprik | 99,6% | 99,7% | 99,3% | 99,2% | 99,2% | 99,1% | 99,3% | n.n.b.6 |
Percentage deelname aan NIPT | ‒ | ‒ | ‒ | ‒ | 39,2% | 43,9% | 46,5% | n.n.b.7 |
Voor het verslagjaar 2021 (betreft alle vaccinaties gegeven t/m 2019) is dit percentage 91,3%. Dit betreft het percentage kinderen geboren in 2018 dat alle vaccinaties volgens het RVP-schema toegediend heeft gekregen vóór het bereiken van de leeftijd van 2 jaar.
Dit kerncijfer betreft het percentage gevaccineerde personen in de groep patiënten die conform het advies van de Gezondheidsraad in aanmerking komen voor vaccinatie tegen influenza.
Dit kerncijfer betreft het percentage vrouwen uit de doelgroep, dat deelneemt aan het bevolkingsonderzoek borstkanker. De doelgroep van het bevolkingsonderzoek bestaat uit vrouwen van 50 tot 75 jaar.
Dit kerncijfer betreft het percentage vrouwen uit de doelgroep, dat deelneemt aan het bevolkingsonderzoek baarmoederhalskanker. De doelgroep van dit bevolkingsonderzoek bestaat uit 30-60 jarige vrouwen.
Deze cijfers geven een goede indicatie van de ontwikkelingen op de beleidsterreinen met dien verstande dat de nadruk op geïnformeerde keuze voor deelname ligt en niet op een zo hoog mogelijk percentage. Hierbij moet in acht worden genomen dat de beschermingsgraad in de praktijk hoger ligt bijvoorbeeld voor het Rijksvaccinatieprogramma dan het met het deelnamepercentage weergegeven cijfer in verband met bijvoorbeeld de groepsimmuniteit.
Subsidies
Ziektepreventie
De minister zorgt op het terrein van de ziektepreventie subsidies (€ 9,1 miljoen) voor een goede bescherming tegen infectieziekten, preventie van chronische ziekten en de jeugdgezondheidszorg (JGZ) door onder andere te zorgen voor:
– een goede landelijke structuur om bekende en onbekende infectieziektedreigingen inclusief zoönosen en vectorgebonden (o.a. teken, invasieve exotische muggen) aandoeningen snel te kunnen signaleren en bestrijden.
– het internationaal uitwisselen van informatie en afstemmen van voorbereidings- en bestrijdingsmaatregelen.
– subsidiëring van het Nederlands Lymeziekte-expertisecentrum dat zich inzet om de preventie, diagnostiek en behandeling van de ziekte van Lyme te verbeteren, waarbij alle betrokken partijen hun eigen inbreng leveren.
– subsidiëring van de stichting Q-support om patiënten, die na de Q-koorts-epidemie te maken hebben met langdurige klachten, te ondersteunen, te adviseren en te begeleiden.
– financiering van het Nederlands Centrum Jeugdgezondheid (NCJ) voor activiteiten gericht op het ondersteunen van de JGZ-organisaties en de professionals bij het invoeren van vernieuwingen en verbeteringen in de praktijk.
– financiering van Lareb, het Nederlandse meld- en kenniscentrum voor bijwerkingen van geneesmiddelen, waaronder vaccins.
COVID-19
Op basis van het opschalingplan van het Landelijk Netwerk Acute Zorg zijn middelen beschikbaar voor de opschaling naar 1.350 IC-bedden, de flexibele opschaling naar 1.700 IC-bedden en de daarmee corresponderende uitbreiding van het aantal klinische bedden. Daarnaast worden er middelen beschikbaar gesteld voor kosten van opleidingen die samenhangen met het opschalen van de IC-capaciteit.
Voor de nazorg van COVID-19 patiënten is door Q-support - met de ervaringen voor de Q-koortspatiënt als basis - een C-support (€ 3,9 miljoen) ingericht.
Bevolkingsonderzoeken
Onder dit instrument vallen: (1) het financieren, bewaken en verbeteren van de kwaliteit van de landelijke bevolkingsonderzoeken naar borstkanker, baarmoederhalskanker en darmkanker, (2) het financieren van de Regionale centra prenatale screening, (3) het financieren van de niet-invasieve prenatale test (NIPT) en (4) het financieren van de 13-weken echo. In totaal gaat het hierbij om € 163,3 miljoen.
Vaccinaties
Met het Nationaal Programma Grieppreventie worden kwetsbare groepen (alle 60-plussers en mensen onder de 60 jaar met een risico-indicatie, zoals longziekten, hart- of nieraandoeningen en diabetes mellitus) te beschermd tegen (de ernstige gevolgen van) griep. Tevens worden 60-plussers vanaf 2020 gevaccineerd tegen pneunomokokken (Kamerstukken II 2018/19, 32793, nr. 331) om hen te beschermen. In totaal gaat het hierbij om € 55,3 miljoen.
Opdrachten
Ziektepreventie
Voor de Pandemische paraatheid volksgezondheid is € 6,0 miljoen beschikbaar. Dit betreft de opstartkosten voor de (herstel)opgaven en transitie naar de onvermijdelijke versterking van pandemische paraatheid. Zwaartepunt ligt bij Governance stelsel publieke gezondheid (aansturing GGD’en/landelijke functionaliteit voor operationele aansturing crisis), voorkomen zoönosen en ICT.
Verder is € 15,7 miljoen gereserveerd voor vaccinonderzoek door Intravacc. Daarnaast is € 2,4 miljoen beschikbaar voor onder andere de voorbereiding van de uitbreiding van vaccinaties en preventieve medicatie.
COVID-19
Het kasbudget voor de aankoop van vaccins (€ 425 miljoen) is geactualiseerd. Daarin zijn de aanvullende afspraken verwerkt zoals die zijn gemaakt via de Europese Unie met producenten van vaccins en waarover uw Kamer is geïnformeerd (Kamerstukken II, 2020/2021, 25 295 nr. 1179 en 25 295 nr. 1183). Deze afspraken sluiten aan bij de vaccinatiebehoefte. Voor het afsluiten van contracten voor bijvoorbeeld PCR tests, of het doen aanschaffen van zelftesten of professionele antigeen testkits is € 743 miljoen beschikbaar. Daarnaast buigt de Gezondheidsraad zich momenteel over de vraag of een boosterprik nodig is, of dit dan 1 of 2 prikken dienen te zijn en voor welk deel van de bevolking dit wordt geadviseerd. Anticiperend op het maximale scenario (gehele bevolking tweemaal herprikken), is € 134 miljoen gereserveerd. Verder is voor ontwikkeling van Covid emerging vaccins door Intravacc € 14 miljoen beschikbaar. De overige uitgaven bedragen € 15 miljoen.
Bijdrage aan agentschappen
RIVM: Opdrachtverlening aan kenniscentra
Het RIVM stelt zich tot doel om de gezondheid van de Nederlandse bevolking te beschermen en te bevorderen. Het RIVM doet dit door middel van het (doen) uitvoeren van wetenschappelijk onderzoek en advisering op het terrein van volksgezondheid en het voeren van de regie op diverse terreinen van de publieke gezondheid. Binnen het RIVM zijn hiertoe verschillende centra actief, zoals:
– het Centrum Infectieziektebestrijding (CIb) ontvangt financiële middelen voor het vervullen van zijn taken ten aanzien van de preventie en bestrijding van infectieziekten. Daarbij is specifiek aandacht voor antimicrobiële resistentie, het bevorderen van seksuele gezondheid door de ondersteuning van professionals bij een goede uitvoering en taken op het gebied van vaccinologie.
– het Centrum voor Bevolkingsonderzoek (CVB) ontvangt financiële middelen voor het uitvoeren van zijn coördinerende taken gericht op de voorlichting over bevolkingsonderzoeken, het Nationaal Programma Grieppreventie en pre- en neonatale screeningen en de kwaliteit van de uitvoering en monitoring ervan. Mensen die tot de betreffende doelgroep behoren, kunnen vrijwillig aan de bevolkingsonderzoeken deelnemen.
– het Centrum Gezondheid en Milieu (CGM) ontvangt financiële middelen om het ministerie van VWS en de regio’s bij te staan met gezondheidskundige advisering, advisering over het uitvoeren van gezondheidsonderzoek en risicoanalyses over mogelijke gezondheidseffecten en over psychosociale nazorg. Vragen over gezondheid en veiligheid in relatie tot milieu en het voorkomen van incidenten en rampen komen samen bij het CGM. Het CGM is erop gericht deze kennis waar nodig te ontwikkelen, te borgen en te ontsluiten voor professionals en bestuurders.
– de Dienst Vaccinatievoorzieningen en Preventieprogramma’s (DVP) zorgt ervoor dat er voldoende goede en betaalbare vaccins, antisera en slecht verkrijgbare medicijnen beschikbaar zijn voor het Rijksvaccinatieprogramma (RVP), het Nationaal Programma Grieppreventie (NPG) en calamiteiten.
– het Centrum Gezond Leven (CGL) ontvangt financiële middelen met als doel samenhangende en effectieve lokale gezondheidsbevordering te faciliteren. Het CGL bevordert het gebruik van erkende leefstijlinterventies, onder meer door beschikbare interventies overzichtelijk te presenteren en te beoordelen op kwaliteit en samenhang en het versterken van gezondheidsbeleid via diverse handreikingen. Daarnaast voert het CGL het programma ‘Structurele versterking Gezondeschool.nl’ uit.
In het totaal gaat het hierbij om € 91,3 miljoen.
COVID-19
Dit betreft middelen voor de uitvoering van het rioolsurveillance-programma (€ 15 miljoen), het vaccinatieprogramma (€ 55 miljoen) en het COVID-19 programma (onderzoek, monitoring, advisering en coördinatie € 15 miljoen) door het RIVM.
RIVM: Bevolkingsonderzoeken
Betreft de uitvoering van de prenatale screening infectieziekten en erytrocytenimmunisatie (PSIE) en de neonatale hielprikscreening. In totaal gaat het hierbij om € 45,4 miljoen.
RIVM: Vaccinaties
Het RIVM draagt onder andere door de aanschaf van vaccins en medicatie voor een goede uitvoering van het Rijksvaccinatieprogramma, de HPV-vaccinatie, het Nationaal Programma Grieppreventie, de Pneumokkokkenvaccinatie en de Maternale kinkhoestvaccinatie. In totaal gaat het hierbij om € 95,4 miljoen. Daarnaast is voor de inhaalcampagne HPV in 2022 € 40,0 miljoen beschikbaar.
Bijdrage aan medeoverheden
COVID-19
Voor de coördinatietaken van de GGD-GHOR voor het Klantcontactcenter, het bron en contact onderzoek, coronIT en de digitale randvoorwaarden is € 195 miljoen beschikbaar. Verder is voor de vergoeding van de meerkosten in 2022 van de GGD'en € 201 miljoen en voor de Veiligheidsregio's € 15 miljoen gereserveerd.
3. Gezondheidsbevordering
Subsidies
Bevordering van de seksuele gezondheid
In 2022 geven wij verdere uitwerking aan de voornemens die zijn opgenomen in de beleidsbrief seksuele gezondheid (Kamerstukken II 2018/19, 32 239, nr. 8). Het gaat hierbij om de voortzetting van het zevenpuntenplan onbedoelde zwangerschappen (Kamerstukken II 2017/18, 32279, nr. 123). Thema’s die in dit plan worden benoemd zijn: preventie op scholen, keuzehulpgesprekken, campagnes, kennisontwikkeling en specifiek beleid op hoogrisicogroepen.
Om de seksuele gezondheid te bevorderen worden verder subsidies verstrekt aan diverse instellingen die zich bezighouden met gezondheidsbevordering. Dit betreft onder andere FIOM, Rutgers, Soa-Aids Nederland, Stichting hiv-monitoring en de hiv-vereniging Nederland. Tevens wordt soa-onderzoek, aanvullende seksuele gezondheidszorg en het aanbieden van hiv-remmers, Pre Expositie Profylaxe (PrEP) aan de hoogrisicogroep van mannen die seks hebben met mannen (MSM), gefinancierd.
In totaal gaat het hierbij om € 63,0 miljoen.
Preventie van schadelijk middelengebruik (alcohol, drugs en tabak)
In 2022 worden diverse subsidies verstrekt voor activiteiten die gericht zijn op preventie van (schadelijk) alcohol-, tabaks- en drugsgebruik. In het kader van het Nationaal Preventieakkoord zijn maatregelen afgesproken voor een rookvrije generatie en het tegengaan van problematisch alcoholgebruik. Hiervoor is € 17,8 miljoen beschikbaar.
Een van de organisaties die uit deze middelen wordt gesubsidieerd is het Trimbos-instituut. Trimbos zet zich in om wetenschappelijk onderbouwde, onafhankelijke informatie te geven aan professionals en burgers. Voorbeelden zijn de uitvoering van de Nationale Drug Monitor (NDM), het Drugs Informatie en Monitoring Systeem (DIMS), het Nationaal Expertisecentrum Tabak (NET) en de infolijnen.
Gezonde leefstijl en gezond gewicht
De inzet op gezonde leefstijl, gezonde voeding en een gezond gewicht krijgt ook in 2022 extra aandacht via het Nationaal Preventieakkoord. Hierbij wordt zoveel mogelijk aangesloten bij effectieve en bestaande programmalijnen.
Er worden diverse subsidies verstrekt onder andere:
• subsidie aan het Voedingscentrum om te voorzien in de juiste informatie over gezonde en veilige voeding voor burgers en professionals.
• subsidie aan de Stichting Jongeren Op Gezond Gewicht (JOGG) om in gemeenten een gezonde(re) omgeving te creëren en in te zetten op een stijging van het aantal jongeren op een gezond gewicht. Hierbij werkt de stichting samen met diverse partijen: overheden, bedrijfsleven en maatschappelijke organisaties.
• de brede programma’s Gezonde School en Gezonde Kinderopvang. Hierin worden in nauwe samenwerking met de ministeries van OCW, LNV en SZW de kinderen in voorschoolse voorzieningen, het basis- en voortgezet onderwijs en mbo gestimuleerd tot een gezonde leefstijl. Onderdeel daarvan is het streven dat alle schoolkantines beschikken over een gezond aanbod volgens de richtlijnen van het Voedingscentrum.
In totaal gaat het om € 19,3 miljoen.
Letselpreventie
Voor letselpreventie is in 2022 € 4,5 miljoen beschikbaar voor onder andere een instellingssubsidie aan de Stichting VeiligheidNL voor het uitvoeren en monitoren van haar activiteiten die zijn gericht op letselpreventie. Zij doen dit door middel van het ontwikkelen van interventies en programma’s voor bijvoorbeeld jongeren en ouderen.
Opdrachten
Gezondheidsbevordering
Er worden in 2022 diverse opdrachten verstrekt in het kader van gezondheidsbevordering voor de volgende thema’s: de medicatie voor de medische heroïnebehandeling, de preventie van alcohol, drugs en tabak, letselpreventie en gezonde leefstijl, gezonde voeding en een gezond gewicht.
Hier is € 4,3 miljoen voor beschikbaar.
Bijdragen aan medeoverheden
Heroïnebehandeling op medisch voorschrift
Er wordt een financiële bijdrage van circa € 15,8 miljoen verstrekt aan gemeenten voor het binnen een gesloten systeem aanbieden van een behandeling van een beperkte groep langdurige opiaatverslaafden, waarbij naast methadon, medicinale heroïne wordt verstrekt.
4. Ethiek
Subsidies
Abortusklinieken
Sinds de inwerkingtreding van de Wet langdurige zorg vindt de subsidiëring van de abortusklinieken plaats via een subsidieregeling. Tevens vallen hieronder de kosten voor de uitvoering van de Subsidieregeling Opleidingskosten Abortusartsen.
In totaal gaat het hierbij om € 18,1 miljoen.
Medische Ethiek
Voor de uitvoering van de subsidieregeling Kunstmatige inseminatie met donorsemen (KID) is € 8,5 miljoen beschikbaar en voor de overige subsidieactiviteiten € 1,9 miljoen.
Bijdragen aan agentschappen
CIBG: Uitvoeringstaken medische ethiek
Het CIBG verzorgt het secretariaat van de stichting donorgegevens kunstmatige bevruchting. In totaal gaat het hierbij om € 3,2 miljoen.
Bijdragen aan ZBO’s/RWT’s
Centrale Commissie Mensgebonden Onderzoek (CCMO)
De CCMO is een bij wet (Wet medisch-wetenschappelijk onderzoek met mensen en de Embryowet) ingestelde commissie en deze waarborgt de bescherming van proefpersonen betrokken bij medisch-wetenschappelijk onderzoek, via toetsing aan de daarvoor vastgestelde wettelijke bepalingen en met inachtneming van de voortgang van de medische wetenschap. Vanwege de implementatie van EU-verordening 536/2014 voor klinisch geneesmiddelenonderzoek krijgt de CCMO een aantal extra taken en bevoegdheden. De daarmee samenhangende middelen staan geraamd op artikel 10 onder Personele en materiële uitgaven SCP en raden.
Overige
De secretariaten van de regionale toetsingscommissies euthanasie en de beoordelingscommissie late zwangerschapsafbreking en levensbeëindiging bij pasgeborenen zijn bij een uitvoeringseenheid van het Ministerie van VWS ondergebracht. De daarmee samenhangende middelen staan geraamd op artikel 10 onder Personele en materiële uitgaven kerndepartement.
Ontvangsten
In het kader van haar handhavingsbeleid schrijft de NVWA bestuurlijke boetes uit. Hieruit vloeien ontvangsten voort. Deze worden voor 2022 geraamd op € 5,3 miljoen. Verder worden ontvangsten geraamd als gevolg van in eerdere jaren te hoog verstrekte (subsidie)voorschotten (€ 18,6 miljoen).
COVID-19 De overheid financiert de aankoop van anti-lichamen en veklury. De overheid draagt het financiële risico in het geval dat de behandelingen uiteindelijk in de praktijk niet ingezet wordt door artsen. Als het wel wordt ingezet dan zijn de kosten voor de zorgverzekeraars. Hiervoor worden € 16,9 miljoen ontvangsten geraamd in 2022.
3.2 Artikel 2 Curatieve zorg
Een kwalitatief goed, toegankelijk en betaalbaar aanbod voor curatieve zorg.
De minister voor Medische Zorg is verantwoordelijk voor een goed werkend en samenhangend stelsel voor de curatieve zorg. De Zorgverzekeringswet vormt samen met de zorgbrede wetten, zoals de Wet marktordening gezondheidszorg (Wmg) en de Wet Toelating Zorginstellingen (WTZi), de wettelijke basis van dit stelsel. Vanuit deze verantwoordelijkheid vervult de minister de volgende rollen:
Stimuleren van kwaliteit, veiligheid en innovatie in de curatieve zorg, de beschikking over de benodigde materialen, de toegankelijkheid en betaal baarheid van de curatieve zorg, de werking van het zorgverzekerings-stelsel en informatievoorziening over het zorgverzekeringsstelsel.
Financieren van de zorguitgaven voor kinderen tot 18 jaar, van diverse onderzoeken en initiatieven binnen de curatieve zorg en van initiatieven op gebied van ICT-infrastructuur en van de risicoverevening binnen het stelsel.
Het onderhouden van wet- en regelgeving op gebied van geneesmiddelen, medische hulpmiddelen, lichaamsmaterialen, bloedvoorziening en registers.
Acute zorg
Op basis van de Aanpassingswet Wet toetreding zorgaanbieders (Wtza) zal per 1 januari 2022 ook nieuwe regelgeving voor de beschikbaarheid en bereikbaarheid van de acute zorg in werking treden. Deze regels bestendigen de huidige praktijk met betrekking tot het functioneren van het regionaal overleg acute zorgketen en de huidige veld- en wettelijke en normen voor de bereikbaarheid van de acute zorg. Tevens worden regels gesteld aan het besluitvormingsproces dat een zorgaanbieder dient te volgen als deze plannen heeft om eventueel het aanbod van acute zorg op een bepaalde locatie geheel of gedeeltelijk op te schorten of geheel of gedeeltelijk te beëindigen.
Wetsvoorstel Domein-overstijgende samenwerking
Begin 2021 is het wetsvoorstel Domein-overstijgende samenwerking bij externe partijen geconsulteerd. Vanwege de demissionaire status van het kabinet is dit wetsvoorstel niet aangeboden aan de Tweede Kamer.
Gemeenten, zorgverzekeraars en zorgkantoren zoeken steeds vaker de samenwerking op om de zorg rondom de burgers die zorg nodig hebben zo goed mogelijk te regelen. Deze domein-overstijgende samenwerking kan leiden tot betere zorg in de thuisomgeving, waardoor in potentie een intramurale opname in de Wlz is te voorkomen of in ieder geval is uit te stellen. Door deze samenwerking kunnen ook crisissituaties voorkomen worden, doordat zorg eerder opgeschaald kan worden. Voor zorgkantoren is investeren in een ander domein op basis van de huidige Wlz en in combinatie met de in de Wet financiering sociale verzekeringen (Wfsv) geregelde bestedingsmogelijkheden van de middelen vanuit het Fonds langdurige zorg (Flz), niet mogelijk. Met dit wetsvoorstel wordt middels een aanpassing van de Wlz geregeld dat de uitvoeringstaken van de zorgkantoren verbreed worden, zodat zij de mogelijkheid krijgen te investeren in preventieve maatregelen. Het doel van het wetsvoorstel is om domein-overstijgende samenwerking tussen een aantal ‘zorgdomeinen’ te vergemakkelijken om zo duurdere en zwaardere zorg te voorkomen of tenminste uit te stellen.
Naast de aanpassingen in de Wlz wordt ook een aanvulling van de Wmg voorgesteld. Hierdoor komt er een wettelijke grondslag voor aanvullende bekostiging van de geleverde zorg, naast de persoonsvolgende bekostiging per cliënt. Zorgkantoren hebben op basis van de cliëntvolgende bekostiging te beperkte mogelijkheden om bijzondere maatregelen via de bekostiging per cliënt in te kopen. De bijzondere maatregelen zijn bij specifieke cliëntgroepen of in bijzondere omstandigheden wel nodig om zorg te leveren, maar zijn afzonderlijk niet als zorg aan te merken en bovendien niet toe te rekenen aan individuele cliënten.
Wetsvoorstel afschaffen collectiviteitskorting
Het wetsvoorstel voor afschaffing van de collectiviteitskorting op de zorgverzekering (van maximaal 5 procent) per 1 januari 2023 is op 25 juni 2021 ingediend bij de Tweede Kamer (kamerstuk 35872). De doelstelling van de collectiviteitskorting is het teruggeven van besparingen op de (zorg)kosten verkregen door het maken van (zorg)inhoudelijke afspraken voor de collectiviteit. Deze doelstelling wordt echter niet gerealiseerd. De collectiviteitskorting wordt namelijk gefinancierd via een opslag op de premie: de premie wordt eerst verhoogd, om deze verhoging vervolgens aan sommige verzekerden terug te geven alsof het een korting is. Individueel verzekerden betalen via de premieopslag mee aan de collectiviteitskorting van collectief verzekerden. Ook betalen verzekerden met een relatief lage collectiviteitskorting mee aan hoge collectiviteitskortingen. Het gevolg is dat patiënten en sociale minima meebetalen aan de kortingen voor studenten en werknemers. Met de afschaffing van de collectiviteitskorting wordt een einde gemaakt aan deze ongewenste kruissubsidiëring. Daarnaast wordt het polisaanbod overzichtelijker, omdat na de afschaffing van de collectiviteitskorting collectiviteiten zonder inhoudelijke afspraken vermoedelijk verdwijnen.
Bevriezen eigen risico
De financiering van zorg en ondersteuning in Nederland is in hoge mate gebaseerd op solidariteit van mensen die geen of weinig zorg gebruiken met mensen die (relatief) veel zorg ontvangen. In het Regeerakkoord 2017–2021 «Vertrouwen in de toekomst» hadden de fracties van de partijen VVD, CDA, D66 en ChristenUnie een pakket aan maatregelen aangekondigd om de stapeling van eigen betalingen in de zorg en ondersteuning te verminderen. Eén van deze maatregelen betrof het bevriezen van het eigen risico tot en met 2021. Zonder aanvullend beleid herleeft de indexering van het verplicht eigen risico per 2022. In artikel 19 van de Zorgverzekeringswet (Zvw) is namelijk vastgelegd dat (en hoe) het verplicht eigen risico jaarlijks wordt geïndexeerd. Deze indexatie wordt toegepast overeenkomstig het verschil in geraamde uitgaven voor de zorg en overige diensten tussen het kalenderjaar waarop het verplicht eigen risico betrekking zal hebben en vergelijkbare uitgaven voor het jaar voorafgaand aan dat kalenderjaar. Op 24 juni 2021 is tijdens het plenaire debat over de ontwikkelingen rondom het Coronavirus de motie van het lid Kwint c.s. kamerbreed ingediend. De motie verzoekt de regering om met een wetsvoorstel te komen om het verplicht eigen risico voor 2022 te bevriezen op € 385. De Tweede Kamer heeft de motie op 29 juni 2021 met algemene stemmen aangenomen. Het kabinet geeft gehoor aan deze motie en heeft daarom een wetsvoorstel in voorbereiding om het verplicht eigen risico van de zorgverzekering in 2022 te bevriezen op 385 euro per jaar per volwassen verzekerde.
2020 | 2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|---|
Verplichtingen | 4.793.651 | 942.703 | 3.360.212 | 3.346.463 | 3.434.766 | 3.514.170 | 3.620.279 |
Uitgaven | 4.372.943 | 3.623.539 | 3.430.531 | 3.394.326 | 3.437.090 | 3.515.670 | 3.621.779 |
waarvan juridisch verplicht | 99,7% | ||||||
1. Kwaliteit, toegankelijkheid en betaalbaarheid van de zorg | 1.451.369 | 605.436 | 391.678 | 261.750 | 207.712 | 164.138 | 178.037 |
Subsidies (regelingen) | 176.553 | 202.274 | 238.958 | 177.360 | 173.307 | 138.230 | 142.719 |
Medisch specialistische zorg | 74.511 | 66.483 | 72.264 | 72.299 | 68.448 | 59.270 | 61.446 |
Curatieve ggz | 18.719 | 29.716 | 34.966 | 30.045 | 30.365 | 30.486 | 32.726 |
Eerste lijnszorg | 2.638 | 10.731 | 13.872 | 14.269 | 15.818 | 16.441 | 16.513 |
Lichaamsmateriaal | 33.049 | 23.729 | 23.592 | 23.603 | 23.507 | 23.502 | 23.501 |
Medische producten | 47.636 | 71.615 | 94.264 | 37.144 | 35.169 | 8.531 | 8.533 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Opdrachten | 1.237.410 | 331.132 | 93.639 | 46.436 | 21.764 | 13.419 | 22.841 |
Medisch-specialistische zorg | 743 | 779 | 704 | 676 | 282 | 281 | 281 |
Curatieve ggz | 274 | 3.503 | 3.956 | 3.628 | 3.611 | 3.609 | 3.612 |
Eerstelijnszorg | 781 | 18.589 | 57.589 | 29.102 | 9.102 | 102 | 102 |
Lichaamsmateriaal | 6.793 | 3.647 | 2.326 | 2.326 | 2.326 | 2.326 | 2.345 |
Medische producten | 1.228.819 | 304.614 | 29.064 | 10.704 | 6.443 | 7.101 | 16.501 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Bijdrage aan agentschappen | 34.744 | 70.828 | 58.873 | 37.343 | 11.711 | 11.554 | 11.554 |
aCBG | 2.513 | 2.311 | 1.712 | 437 | 1.103 | 948 | 948 |
aCBG | 2.200 | 2.521 | 657 | 0 | 0 | 0 | 0 |
CIBG | 30.031 | 64.483 | 54.317 | 36.906 | 10.608 | 10.606 | 10.606 |
Overige | 0 | 1.513 | 2.187 | 0 | 0 | 0 | 0 |
Bijdrage aan ZBO's/RWT's | 1.374 | 1.202 | 208 | 611 | 930 | 935 | 923 |
Overige | 1.374 | 1.202 | 208 | 611 | 930 | 935 | 923 |
Bijdrage aan medeoverheden | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Bijdrage aan (inter)nationale organisaties | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Garanties | 1.288 | 0 | 0 | 0 | 0 | 0 | 0 |
Overige | 1.288 | 0 | 0 | 0 | 0 | 0 | 0 |
3. Ondersteuning van het zorgstelsel | 2.921.574 | 3.018.103 | 3.038.853 | 3.132.576 | 3.229.378 | 3.351.532 | 3.443.742 |
Subsidies (regelingen) | 100.614 | 116.780 | 133.725 | 112.157 | 107.482 | 105.654 | 112.619 |
Stichting Klachten en Geschillen Zorgverzekeringen | 1.212 | 1.359 | 1.360 | 1.360 | 1.360 | 1.360 | 1.359 |
Regeling medisch noodzakelijke zorg onverzekerden | 30.594 | 42.211 | 41.958 | 41.957 | 41.959 | 41.955 | 41.956 |
Regeling veelbelovende zorg | 1.213 | 6.688 | 23.185 | 35.038 | 47.764 | 52.482 | 61.481 |
Medisch-specialistische zorg | 52.546 | 52.781 | 45.750 | 20.281 | 3.714 | 2.172 | 138 |
Curatieve ggz | 4.141 | 679 | 7.336 | 10.084 | 10.589 | 5.587 | 5.587 |
Eerste lijnszorg | 10.908 | 13.051 | 14.125 | 3.426 | 2.085 | 2.087 | 2.087 |
Overige | 0 | 11 | 11 | 11 | 11 | 11 | 11 |
Bekostiging | 2.771.211 | 2.847.935 | 2.849.669 | 2.974.979 | 3.079.195 | 3.205.783 | 3.291.084 |
Rijksbijdrage Zorgverzekeringsfonds voor financiering van verzekerden 18- | 2.723.169 | 2.796.504 | 2.810.500 | 2.935.900 | 3.040.100 | 3.166.700 | 3.252.000 |
Zorg illegalen en andere onverzekerbare vreemdelingen | 48.042 | 51.431 | 39.169 | 39.079 | 39.095 | 39.083 | 39.084 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Inkomensoverdrachten | 26.554 | 22.364 | 23.669 | 20.838 | 18.672 | 16.724 | 16.662 |
Overgangsregeling FLO/VUT ouderenregeling ambulancepersoneel | 26.461 | 22.238 | 23.543 | 20.712 | 18.546 | 16.598 | 16.536 |
Overige | 93 | 126 | 126 | 126 | 126 | 126 | 126 |
Opdrachten | 10.244 | 12.481 | 15.922 | 8.730 | 8.160 | 7.508 | 7.511 |
Risicoverevening | 1.259 | 2.041 | 2.039 | 2.039 | 2.038 | 2.037 | 2.040 |
Uitvoering zorgverzekeringstelsel | 555 | 664 | 823 | 926 | 926 | 926 | 926 |
Medisch-specialistische zorg | 7.208 | 6.454 | 7.695 | 3.275 | 2.585 | 1.934 | 1.934 |
Curatieve ggz | 407 | 427 | 30 | 30 | 34 | 34 | 34 |
Eerste lijnszorg | 72 | 0 | 102 | 102 | 102 | 102 | 102 |
Overige | 743 | 2.895 | 5.233 | 2.358 | 2.475 | 2.475 | 2.475 |
Bijdrage aan agentschappen | 7.943 | 10.855 | 10.858 | 10.861 | 10.859 | 10.854 | 10.857 |
CJIB: Onverzekerden en wanbetalers | 7.943 | 10.855 | 10.858 | 10.861 | 10.859 | 10.854 | 10.857 |
Bijdrage aan ZBO's/RWT's | 5.008 | 7.688 | 5.010 | 5.011 | 5.010 | 5.009 | 5.009 |
SVB: Onverzekerden | 5.008 | 3.938 | 3.942 | 3.943 | 3.942 | 3.941 | 3.941 |
Overige | 0 | 3.750 | 1.068 | 1.068 | 1.068 | 1.068 | 1.068 |
Bijdrage aan andere begrotingshoofdstukken | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
VenJ: Bijdrage C2000 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Ontvangsten | 12.924 | 403.705 | 123.295 | 77.455 | 75.055 | 75.055 | 84.455 |
Overige | 12.924 | 403.705 | 123.295 | 77.455 | 75.055 | 75.055 | 84.455 |
Budgetflexibiliteit
Subsidies
Van het beschikbare budget voor 2022 van € 372,7 miljoen is 97,2% juridisch verplicht. Het betreft diverse subsidies op het gebied van kwaliteit en (patiënt)veiligheid, subsidies ter bevordering van de toegankelijkheid en betaalbaarheid van de zorg en subsidies die de werking van het stelsel bevorderen.
Opdrachten
Van het beschikbare budget voor 2022 van € 109,6 miljoen is 99,2% juridisch verplicht. Het betreft diverse opdrachten op het gebied van kwaliteit en (patiënt)veiligheid en opdrachten die de toegankelijkheid en betaalbaarheid van de zorg en de werking van het stelsel moeten bevorderen.
Bekostiging
Van het beschikbare budget voor 2022 van € 2,9 miljard is 100% juridisch verplicht. Het betreft de rijksbijdrage aan het Zorgverzekeringsfonds voor de financiering van verzekerden jonger dan 18 jaar, en de bekostiging van de compensatie van (een deel van) de gederfde inkomsten van zorgaanbieders als gevolg van het verstrekken van zorg aan illegalen en andere onverzekerbare vreemdelingen.
Inkomensoverdrachten
Van het beschikbare budget 2022 van € 23,7 miljoen is 99,1% juridisch verplicht. Het betreft de overgangsregeling FLO/VUT voor het ambulancepersoneel.
Bijdragen aan agentschappen
Van het beschikbare budget voor 2022 van € 69,7 miljoen is 100% juridisch verplicht. Het betreft voornamelijk de bijdrage aan het CJIB voor de aanpak van onverzekerden en wanbetalers Zorgverzekeringswet.
Bijdragen aan ZBO's/RWT's
Van het beschikbare budget voor 2022 van € 5,2 miljoen is 100% juridisch verplicht. Het betreft voornamelijk de bijdrage aan het CAK voor de aanpak van onverzekerden en wanbetalers Zorgverzekeringswet en de bijdrage aan ZonMw voor het programma goed gebruik hulpmiddelen.
1. Kwaliteit, toegankelijkheid en betaalbaarheid van de zorg
Subsidies
Medisch-specialistische zorg
VWS stelt in 2022 € 72,3 miljoen beschikbaar voor het verstrekken van subsidies ter bevordering van de kwaliteit, toegankelijkheid en betaalbaarheid van de medisch specialistische zorg. Hieronder valt een aantal zorggebieden, zoals: oncologie, geboortezorg, acute zorg en antibioticaresistentie. Gezien de jaarlijkse onderuitputting wordt in 2022 ter dekking van problematiek op de begroting van VWS een taakstellende korting verwerkt op subsidies Medisch Specialistische Zorg. Als gevolg hiervan is het budget dat wordt geraamd voor de toegelichte beleidsvoornemens voor subsidies Medisch Specialistische Zorg groter dan de beschikbare middelen in 2022.
Voor de oncologie is in 2022 in totaal € 59,6 miljoen beschikbaar voor:
– Het bevorderen van fundamenteel, translationeel en klinisch kankeronderzoek ten behoeve van verbetering van de overleving van kanker en het bevorderen van kwaliteit van leven van de patiënt;
– Het verbeteren van de oncologische en palliatieve zorg door het verzamelen van gegevens, het bewaken van kwaliteit, het faciliteren van samenwerkingsverbanden en bij- en nascholing;
– De eenmalige registratie van alle pathologie-uitslagen, het beheer hiervan in een landelijke databank en het computernetwerk voor de gegevensuitwisseling met alle pathologielaboratoria in Nederland. Deze gegevens vormen de basis voor de landelijke kankerregistratie, zijn onmisbaar voor de evaluatie en monitoring van de bevolkingsonderzoeken, ondersteunen de patiëntenzorg en worden gebruikt voor wetenschappelijk onderzoek.
Voor de geboortezorg is in 2022 in totaal € 4,5 miljoen beschikbaar voor het doorvoeren van verdere verbeteringen, met als doel het terugdringen van de perinatale sterfte, morbiditeit en het bevorderen van een goede start van moeder en kind. Met deze middelen wordt ingezet op:
– Het koppelen van afzonderlijke registraties (van de verschillende beroepsgroepen) waardoor een sectorbrede perinatale registratie ontstaat, die mogelijkheden biedt voor onderzoek, vergelijkingen en indicatoren op basis waarvan verbeteringen kunnen worden doorgevoerd.
– Het verder ontwikkelen van de perinatale audituitvoering, mede door het analyseren van uitgevoerde audits, het formuleren van verbeterpunten voor regio’s, actief inzetten op kennisdeling en rapporteren over auditthema’s.
– Visieontwikkeling, verbinden, agenderen, adresseren, faciliteren en regievoeren op het gebied van preventie, kwaliteitsontwikkeling, Zwangere Centraal en verbeteren integrale geboortezorg op basis van de adviezen van de stuurgroep Zwangerschap en Geboorte Een goed begin (2010), de agenda geboortezorg 2018–2022 (Kamerstukken II 2017/18, 32 279, nr. 119) en het RIVM-rapport ‘Beter weten: een beter begin’.
– Het ondersteunen van regio’s die stappen willen zetten richting passende bekostiging voor integrale geboortezorg.
– Het ondersteunen van regio’s bij het mogelijk maken van landelijke gegevensuitwisseling in de geboortezorg (VIPP-programma Babyconnect).
– Ondersteunen van kraamzorg op maat. Dit betekent het meer flexibel inzetten van kraamzorg zodat het goed aansluit op de vraag per gezin.
Daarnaast is er € 2,4 miljoen beschikbaar voor de voortzetting van het ZonMw-programma Zwangerschap en geboorte, op basis van de nieuwe onderzoeksagenda Een gezonde start voor moeder en kind; Integrale zorg rondom zwangerschap. Deze middelen zijn overgeheveld naar artikel 1 Volksgezondheid.
Voor de acute zorg is in 2022 in totaal € 0,7 miljoen beschikbaar. Deze middelen zijn onder andere bestemd voor de uitvoering van de afspraken uit het Actieplan ambulancezorg (Kamerstukken II 2018/19, 29247, nr. 263). Op 12 november 2018 heeft de minister voor Medische Zorg het actieplan ambulancezorg gepresenteerd. Het actieplan loopt tot eind 2022 en moet mogelijk maken dat de ambulancesector nu en in de toekomst goede ambulancezorg kan blijven bieden. Doel van het actieplan is:
– Verbeteren van de responstijden voor spoedeisende ambulancezorg.
– Zorgdragen voor een efficiëntere inzet van spoedeisende en planbare ambulancezorg: alleen een ambulance waar het echt moet, andere zorg waar het kan, met als uitgangspunt dat de patiënt minimaal even goede of zelfs betere zorg ontvangt.
– Het expliciteren van de kwaliteitseisen waaraan de ambulancezorg moet voldoen.
– Zorgdragen voor voldoende professionals in de ambulancezorg, die zijn toegerust voor het belangrijke werk dat zij doen.
– Daarnaast willen partijen met dit actieplan een bijdrage leveren aan het oplossen van de druk op de acute zorg, door binnen de acute zorg de samenwerking te intensiveren en werkwijzen te uniformeren.
Voor het thema patiëntveiligheid is in de jaren 2020–2023 in totaal € 20 miljoen beschikbaar voor het plan van aanpak «Tijd voor verbinding» dat op 1 oktober 2018 is aangeboden aan de minister voor Medische Zorg (bijlage bij Kamerstukken II 2018/19, 31016, nr. 111). Het doel van het plan is in vier jaar tijd te komen tot een aanmerkelijke en betekenisvolle daling van de potentieel vermijdbare schade en sterfte in de ziekenhuiszorg. Kern van het plan van aanpak is de inrichting en uitvoering van een Netwerkorganisatie Patiëntveiligheid. De opdracht aan de netwerkorganisatie is een beweging van professionals, bestuurders en patiënten op gang te brengen die gezamenlijk in alle ziekenhuizen de patiëntveiligheid verder verbetert.
Voor de aanpak van antibioticaresistentie in de zorg is in 2022 € 10,6 miljoen beschikbaar. Op 2 oktober 2020 zijn de beleidsregels subsidiëring regionale zorgnetwerken antibiotica resistentie (ABR) gepubliceerd. Op grond van deze beleidsregels kunnen de tien regionale zorgnetwerken ABR subsidie aanvragen voor activiteiten om antibioticaresistentie tegen te gaan. Het RIVM verstrekt de subsidies in opdracht van het ministerie van VWS. De acht universitaire medisch centra, het Amphia ziekenhuis en het Isala ziekenhuis treden namens hun zorgnetwerk op als aanvrager van de subsidie.
Voor transgenderzorg is vanaf 2022 € 2,5 miljoen beschikbaar. Deze middelen zijn bestemd voor een subsidieregeling die het voor transgendervrouwen eenmalig mogelijk maakt om een subsidie aan te vragen voor een borstvergroting.
Voor het doen van onderzoek naar genderverschillen in de gezondheidszorg, en het beter verspreiden van kennis voert ZonMw van 2016 tot en met 2022 het programma «Gender en gezondheid» uit. VWS heeft hiervoor in totaal € 12 miljoen ter beschikking gesteld. De middelen hiervoor zijn overgeheveld naar artikel 1 Volksgezondheid.
Curatieve geestelijke gezondheidszorg
VWS stelt in 2022 € 34,9 miljoen beschikbaar voor het verstrekken van subsidies ter bevordering van de kwaliteit, toegankelijkheid en betaalbaarheid van de curatieve geestelijke gezondheidszorg.
Voor de sluitende aanpak voor personen met verward gedrag wordt een samenhangend pakket aan maatregelen genomen waarvoor in 2022 € 33,1 miljoen en structureel € 32,8 miljoen beschikbaar is. Uit de € 33,1 miljoen voor 2022 wordt een bijdrage geleverd van € 14,8 miljoen aan de subsidieregeling medisch noodzakelijke zorg onverzekerden. Het doel van deze subsidieregeling is het wegnemen van belemmeringen voor het verstrekken van medisch noodzakelijke zorg aan onverzekerde personen, waaronder ook personen met verward gedrag. Een bedrag van € 12 miljoen is beschikbaar op artikel 1 Volksgezondheid voor de uitvoering van het actieprogramma personen met verward gedrag door ZonMW, om gemeentelijke projecten en initiatieven te faciliteren die bijdragen aan het realiseren van een regionale sluitende aanpak voor personen met verward gedrag, de inzet van ggz-expertise in de wijk en flexibele inzet van zorg en begeleiding en pilots met vervoer van personen met verward gedrag door regionale ambulancevoorzieningen.
Voor suïcidepreventie is in 2022 in € 10,8 miljoen beschikbaar. Hiervan is € 4,8 miljoen beschikbaar voor de uitvoering van de doelstellingen en activiteiten van de derde landelijke agenda suïcidepreventie (2021-2025). Deze agenda baseert zich op de eerdere agenda’s, maar vooral op recente kennis en voorbeelden van effectieve suïcidepreventie. In totaal is hiervoor in de jaren 2021-2025 jaarlijks € 4,8 miljoen beschikbaar gesteld. Hiermee wordt uitvoering gegeven aan de motie Voordewind c.s. (TK 32 793, nr. 466).
De overige middelen zijn bedoeld voor:
– Het verlenen van concrete hulp en interventies alsook voor de verspreiding van kennis via voorlichting, bewustwording en advisering over het terugdringen van suïcide. Voor de uitvoering van deze activiteiten ontvangt Stichting 113 Zelfmoordpreventie een instellingssubsidie.
– Een uitbreiding van het huidige ZonMw onderzoeksprogramma dat zich richt op het leveren van nieuwe kennis om het aantal suïcides in Nederland te verminderen. Het onderzoeksprogramma wordt opgesteld door ZonMw. In 2021 heeft ZonMw een tussenevaluatie uitgevoerd van het huidige programma, waarbij ook wordt verkend welke nieuwe kennisvragen er zijn op het gebied van suïcidepreventie en hoe deze kunnen worden belegd. Om de extra middelen die met het amendement Van der Staaij/Dik-Faber (TK 35 570 XVI, nr. 68) beschikbaar kwamen op de begroting 2021 effectief in te zetten, is daarom na afstemming met ZonMw besloten deze middelen in 2022 in te zetten. Zo volgt de uitbreiding van het onderzoeksprogramma op de tussenevaluatie.
De Wet verplichte geestelijke gezondheidszorg (Wvggz) is op 1 januari 2020 in werking getreden. Voor het ondersteunen van de afronding van de implementatie en de uitvoering van de wet is structureel € 11 miljoen beschikbaar. De middelen zijn onder andere beschikbaar voor ondersteuning van de ketensamenwerking en vertrouwenswerk in de ggz.
Het grootste deel van dit budget gaat naar de instellingssubsidies voor vertrouwenspersonen. Dat maakt het mogelijk dat er bij verplichte zorg een beroep kan worden gedaan op de patiëntvertrouwenspersoon (pvp) en de familievertrouwenspersoon (fvp). De werkzaamheden van de pvp en fvp hebben hun wettelijke basis in de Wvggz.
Eerstelijnszorg
VWS stelt in 2022 € 13,9 miljoen beschikbaar voor het verstrekken van subsidies ter bevordering van de kwaliteit, toegankelijkheid en betaalbaarheid van de eerstelijnszorg.
Voor de uitvoering van de bestuurlijke afspraken paramedische zorg is voor de periode 2019–2022 in totaal € 15 miljoen beschikbaar. Van dit bedrag zal € 10 miljoen worden weggezet via ZonMw voor het bevorderen van kwaliteit (zorgstandaarden en richtlijnen), transparantie, kennis en onderzoek. De overige € 5 miljoen worden ingezet voor het verbeteren van de informatievoorziening voor de patiënt, het verhogen van de organisatiegraad in de sector en digitalisering.
Voor de uitvoering van het hoofdlijnenakkoord wijkverpleging is voor de periode 2019–2022 jaarlijks € 5 miljoen beschikbaar. Van dit bedrag zal jaarlijks € 2 miljoen worden ingezet voor realisatie en uitbreiding van het richtlijnenprogramma wijkverpleging inclusief patiëntenparticipatie.
Lichaamsmateriaal
VWS stelt in 2022 € 23,6 miljoen beschikbaar voor het verstrekken van subsidies Lichaamsmateriaal. Aan de Nederlandse Transplantatie Stichting (NTS) wordt een subsidie verstrekt van € 13,4 miljoen voor het uitvoeren van wettelijke taken als orgaancentrum, het ondersteunen van ziekenhuizen bij de donatiezorg en het informeren van de bevolking over orgaandonatie. 26 ziekenhuizen met een functie binnen de orgaanketen ontvangen subsidie (€ 5,1 miljoen) op grond van de subsidieregeling donatie in ziekenhuizen. Doel van de subsidieregeling is een blijvende aandacht in ziekenhuizen voor het donatieproces.
Voor onderzoeken naar perfusiemethodieken die de geschiktheid van organen voor transplantatie kunnen vergroten is € 2,7 miljoen beschikbaar. Voor het compenseren van kosten van mensen die bij leven een (deel) van een orgaan hebben afgestaan is via de subsidieregeling donatie bij leven € 0,8 miljoen beschikbaar om financiële belemmeringen bij donatie tegen te gaan.
Daarnaast worden subsidies verstrekt voor het werven van stamceldonoren (€ 0,8 miljoen), zodat zoveel mogelijk ernstig zieke patiënten een stamceltransplantaat kunnen ontvangen;
Medische producten
Voor subsidies Medische producten is € 94,3 miljoen beschikbaar in 2022. Een bedrag van € 35,0 miljoen is gereserveerd in verband met de besluitvorming over de mogelijke bouw van een reactor voor medische radio-isotopen (Pallas), en de komst van een medische radio-isotopenfabriek in Groningen (Shine). De gereserveerde middelen voor Shine geven uitvoering aan de motie Dik-Faber (Kamerstukken II, 2020-2021, 29477, nr 680.) Het doel is om de voorzieningszekerheid van medische isotopen te waarborgen voor de diagnose en behandeling van patiënten met hart- en vaatziekten en kanker. Tevens worden uit de beschikbare middelen gelden gereserveerd voor benodigde inhuur, organisatiekosten voor de voorbereiding van het kabinetsbesluit en de borging van de beschikbaarheid van medische radio-isotopen. Deze middelen (€ 2,7 miljoen in 2022) worden op artikel 10 verantwoord.
Voor de VIPP regeling Farmacie is in 2022 € 33,0 miljoen gereserveerd. VIPP Farmacie heeft als doel de farmaceutische patiëntenzorg veiliger en efficiënter te maken en de positie van de patiënt te versterken. Aan Nictiz wordt een meerjarige subsidie verstrekt voor het ondersteunen van de zorgsectoren en leveranciers bij het implementeren van informatiestandaarden in verband met de richtlijn medicatie-overdracht. In 2022 is hiervoor € 4,1 miljoen gereserveerd. Aan het Nationaal Farmaceutisch Kennis- en adviescentrum is een meerjarige subsidie (in 2022 € 4,1 miljoen) verstrekt. Doel is het behouden en uitbouwen van kennis over therapieontwikkeling, registratie, productie binnen kennisinstellingen om kennis over productie meer binnen Europa en Nederland te houden.
Daarnaast worden enkele kleinere subsidies verstrekt onder meer voor de onafhankelijke informatievoorziening aan zorgverleners over geneesmiddelen.
Opdrachten
Curatieve geestelijke gezondheidszorg
In 2022 is € 3,9 miljoen beschikbaar voor het uitvoeren van opdrachten ter bevordering van de kwaliteit, toegankelijkheid en betaalbaarheid in de geestelijke curatieve gezondheidszorg.
Eerstelijnszorg
In 2022 is € 57,6 miljoen beschikbaar voor het uitvoeren van opdrachten ter bevordering van de kwaliteit, toegankelijkheid en betaalbaarheid in de eerstelijnszorg, waaronder een opdracht van € 57,5 miljoen aan de RVO voor het verstrekken van subsidies ten behoeve van investeringen in de wijkverpleging. De subsidieregeling is in 2020 in samenspraak met de HLA-partijen uitgewerkt. De middelen worden rechtstreeks aan aanbieders van wijkverpleging beschikbaar gesteld. De regeling dient bij te dragen aan het kwalitatief verbeteren van de (organisatie van) wijkverpleging en het bevorderen van de gezondheid en zelfredzaamheid van cliënten in de eigen (woon- en leef) omgeving. De subsidieregeling ondersteunt de opstartperiode en de eerste periode van de implementatie van de projecten, waarna de activiteiten worden voorgezet, bijvoorbeeld vanuit de reguliere bekostiging.
Medische producten
In 2022 is 29,1 miljoen beschikbaar voor opdrachten medische producten. De middelen die hier geraamd zijn, worden besteed aan informatievoorziening over prijzen en afzet van genees- en hulpmiddelen (€ 0,9 miljoen), de kosten voor het landelijk centrum coördinatie geneesmiddelen (€2 miljoen) dat is opgezet om de beschikbaarheid en verdeling van geneesmiddelen tegen COVID-19 te optimaliseren, en de kosten van de (Europese) horizonscan geneesmiddelen (€ 1 miljoen). De horizonscan geeft informatie over geneesmiddelen die in ontwikkeling zijn en naar verwachting binnen twee jaar op de markt komen.
Pandemische paraatheid
De inkopen van in Nederland geproduceerde mondmaskers worden getemporiseerd in verband met de houdbaarheid van de mondmaskers. Hierdoor schuift een deel van de geraamde kosten in 2021 door, waarvan €14,5 miljoen naar 2022 en € 2 miljoen naar 2023.
In verband met het waarborgen van levering van essentiële medische producten en het formuleren van een beleidskader hiervoor, is het doen van onderzoek en het analyseren van marktomstandigheden noodzakelijk. Voor deze kosten wordt in 2022 een bedrag van € 2 geraamd.
Voor het stimuleren van lokale productie waar Nederland aantoonbaar een positie kan innemen, worden bedragen geraamd van in 2021 € 2,5 miljoen en in 2022 € 7,5 miljoen. Bij het beschikbaar stellen van middelen zijn er verschillende gradaties mogelijk, bijvoorbeeld door het verlenen van een opdracht, garantstelling, lening of door een bepaald percentage lokale productie («produce European/NL»). Duurzaamheid is hier een belangrijke drijver en manier om onderscheidend te zijn ten opzichte van ontwikkelingslanden waar de loonkosten lager liggen.
Als bijkomend vangnet heeft de Europese commissie een strategische rescEU mechanisme voor medische reserve en distributie in het leven geroepen onder de paraplu van het EU-mechanisme voor civiele bescherming. De reserve maakt de snelle levering van medische apparatuur zoals ventilatoren en persoonlijke beschermingsmiddelen mogelijk. De voorraad, die momenteel wordt beheerd door 9 EU-lidstaten (België, Denemarken, Duitsland, Griekenland, Hongarije, Roemenië, Slovenië, Zweden en Nederland) maakt het voor de EU mogelijk om sneller op gezondheidscrises te reageren. Er worden voortdurend meer medische en persoonlijke beschermingsmiddelen aangeschaft om de rescEU-reserve aan te vullen. Voor het Nederlandse aandeel hierin wordt een subsidie van circa € 50 miljoen gedurende de periode 2021-2026 ontvangen. De subsidieontvangsten worden toegevoegd aan de uitgaven. Voor 2022 is € 5 miljoen beschikbaar.
Daarnaast zijn er diverse kleinere opdrachten uitgezet ter ondersteuning en evaluatie van het beleid rond de betaalbaarheid, veiligheid en beschikbaarheid van genees- en hulpmiddelen.
Bijdrage aan agentschappen
CIBG
Hier worden bijdragen geraamd voor onder meer het uitvoeren van taken voor het Donorregister (€ 4,3 miljoen), het uitvoeren van de Wet op de Geneesmiddelenprijzen (€ 1,7 miljoen) en het Geneesmiddelen-vergoedingensysteem (€ 1,2 miljoen). Daarnaast wordt de opslag, uitgifte en afwikkeling van de voorraden persoonlijke beschermingsmiddelen, die zijn opgebouwd ten behoeve van de COVID-19 pandemie beheerd door het agentschap CIBG. Voor de hieraan verbonden kosten wordt in 2022 een bedrag geraamd van € 43,1 miljoen en in 2023 € 29,2 miljoen. Tenslotte is voor het verlenen van vergunningen, ontheffingen en notificaties € 3,2 miljoen beschikbaar.
3. Ondersteuning van het zorgstelsel
Subsidies
Stichting klachten en geschillen zorgverzekeringen
De Stichting klachten en geschillen zorgverzekeringen (SKGZ) ontvangt voor het project Zorgverzekeringslijn een instellingssubsidie. De activiteiten van de Zorgverzekeringslijn voorzien in informatie en advies over de zorgverzekering, de verzekeringsplicht, wat te doen bij betalingsproblemen of onverzekerdheid en biedt zo nodig en gewenst een doorverwijzing naar lokaal welzijnswerk of schuldbemiddeling. Ook in 2022 zal de Zorgverzekeringslijn gemeenten actief informeren over de geleerde lessen van gemeenten die actief aan de slag zijn gegaan met de lijst wanbetalers zorgpremie van het CAK. In 2022 is € 1,4 miljoen beschikbaar voor de SKGZ.
Subsidieregeling medisch noodzakelijke zorg aan onverzekerden
Het doel van deze subsidie is het wegnemen van financiële belemmeringen voor het verstrekken van medisch noodzakelijke zorg aan onverzekerde personen. De kosten worden met name gemaakt bij de ggz en in ziekenhuizen. De uitgavenposten worden door de uitvoerder van de regeling (CAK) gemonitord. In 2022 is een bedrag van € 41,9 miljoen begroot.
Subsidieregeling Veelbelovende Zorg Sneller bij de Patiënt
De uitvoering van de subsidieregeling Veelbelovende Zorg Sneller bij de Patiënt ligt bij het Zorginstituut in samenwerking met ZonMw. De nieuwe regeling is ter vervanging van de regeling voor de voorwaardelijke pakkettoelating. Het doel van de subsidieregeling is dat innovaties voor de patiënt op een veilige wijze én sneller dan voorheen in het basispakket kunnen stromen, en dat we beter inzicht krijgen in de (kosten) effectiviteit van deze veelbelovende, innovatieve interventies. Tevens is de regeling bedoeld om kleinere partijen beter te ondersteunen met het doen van onderzoek. In 2022 is een bedrag van € 23,2 miljoen beschikbaar.
Medisch-specialistische zorg
VWS stelt in 2022 € 45,8 miljoen beschikbaar voor het verstrekken van subsidies ter ondersteuning van het zorgstelsel ten behoeve van de medisch-specialistische zorg.
Voor het ontsluiten van patiëntgegevens in de medisch-specialistische zorg en de uitwisseling tussen instellingen onderling is er in de periode 2020-2023 in totaal € 75 miljoen beschikbaar voor ziekenhuizen, universitair medische centra en overige instellingen voor medisch-specialistische zorg (VIPP programma voor de MSZ). De uitgaven in 2022 worden geraamd op € 29,3 miljoen.
Om ervoor te zorgen dat ook in de geboortezorg patiënten veilig en digitaal kunnen beschikken over hun gestandaardiseerde medische gegevens in een persoonlijke gezondheidsomgeving en alle betrokken zorgverleners optimaal zijn geïnformeerd, is in de periode 2019-2023 € 15 miljoen beschikbaar (Babyconnect). De uitgaven in 2022 worden geraamd op € 4,0 miljoen.
Bij de invoering van integrale tarieven in de MSZ is een subsidieregeling ingesteld om de financiële belemmeringen voor vrijgevestigde medisch specialisten bij een overstap naar loondienst te verminderen. Daarnaast zijn er middelen beschikbaar die zijn toegekend in het kader van het regeerakkoord om de gelijkgerichtheid in ziekenhuizen te bevorderen. De uitgaven voor de subsidieregeling en het bevorderen van gelijkgerichtheid in 2022 worden geraamd op € 10,3 miljoen.
Curatieve geestelijke gezondheidszorg
VWS stelt in 2022 € 7,3 miljoen beschikbaar voor het verstrekken van subsidies ter ondersteuning van het zorgstelsel ten behoeve van de curatieve geestelijke gezondheidszorg.
Voor Individuele Steun en Plaatsing (IPS) is voor de periode 2021-2022
€ 3,45 mln. beschikbaar. Het doel van Individuele Steun en Plaatsing (IPS) is om in samenwerking met SZW mensen met psychische klachten beter naar werk te begeleiden. UWV, gemeenten en ggz-instellingen en zorgverzekeraars en ook de werkgevers staan achter deze concrete, de mensen bemoedigende, resultaatgerichte aanpak.
In de nieuwe afspraken aanpak wachttijden ggz (Kamerstukken II 2016/17, 25424, nr. 369) is afgesproken om de inzet van e-health in de ggz te stimuleren en te investeren in de informatievoorziening, waaronder een verbeterde uitwisseling tussen zorgverleners en hun patiënten. Dit draagt eraan bij dat de patiënt veilig en gestandaardiseerd over zijn medische gegevens kan beschikken in een persoonlijke gezondheidsomgeving en kan kiezen met welke zorgverleners hij deze wil delen. De inzet van e-health is belangrijk om patiënten meer steun te kunnen bieden als zij op de wachtlijst staan, en ervoor te zorgen dat de patiënt eerder bij de juiste zorgverlener terecht kan. Hierdoor kan er doelmatiger worden behandeld, wat op termijn bijdraagt aan kortere wachttijden. Hiervoor is in de periode 2018–2021 in totaal € 50 miljoen beschikbaar.
In het kader van de uitvoering van het hoofdlijnenakkoord geestelijke gezondheidszorg is gedurende de looptijd van het akkoord (2019–2022) jaarlijks € 2 miljoen beschikbaar voor projecten gericht op destigmatisering en zelfmanagement en herstel.
In het hoofdlijnenakkoord 2019–2022 hebben partijen afgesproken dat het Onderzoeksprogramma ggz bij ZonMw wederom gedurende de looptijd van het akkoord bestendigd wordt met jaarlijks € 5 miljoen. Belangrijke thema’s binnen het programma zijn vroege herkenning en behandeling en gepersonaliseerde zorg en het stimuleren van kwaliteit en doelmatigheid. Gedurende de looptijd worden verdere inhoudelijke prioriteiten gesteld in afstemming met de ggz-partijen van de Agenda voor gepast gebruik en transparantie.
Eerstelijnszorg
VWS stelt in 2022 € 14,1 miljoen beschikbaar voor het verstrekken van subsidies ter ondersteuning van het zorgstelsel ten behoeve van de eerstelijnszorg.
Voor de uitvoering van het hoofdlijnenakkoord huisartsenzorg zijn de volgende middelen gereserveerd:
– Voor het programma OPEN ten behoeve van het ontsluiten van patiëntengegevens uit eerstelijnszorg is gedurende de periode 2019-2022 € 27,6 miljoen beschikbaar. In 2022 zijn de uitgaven geraamd op € 5,7 miljoen.
– Het NHG heeft de Nationale Onderzoeksagenda Huisartsgeneeskunde opgesteld. Voor deze onderzoeksagenda wordt voor de looptijd van dit akkoord jaarlijks € 2 miljoen extra beschikbaar gesteld via een programma van ZonMw.
– Voor de uitvoering van landelijke projecten die ondersteunend zijn aan de afspraken in dit akkoord is jaarlijks een bedrag van maximaal € 1 miljoen beschikbaar uit het budgettair kader huisartsenzorg. Alle ondertekenaars van dit akkoord kunnen projectvoorstellen aandragen en gezamenlijk wordt besloten over de inzet van de middelen.
– In het hoofdlijnenakkoord huisartsenzorg is afgesproken dat voor de duur van dit akkoord het budgettair kader huisartsenzorg jaarlijks wordt opgehoogd met een bedrag van € 12,5 miljoen (totaal € 50 miljoen) ten behoeve van de ondersteuning van de digitalisering van de huisartsenzorg. Samen met veldpartijen is geconcludeerd dat een deel van deze ondersteuning beter via de begroting kan worden ingezet. Daarom worden deze middelen overgeheveld naar de begroting. Dit geld zal worden ingezet voor trajecten die betrekking hebben op de ambities binnen het bestuurlijk akkoord zoals beschreven onder paragraaf 2.1.5 van het Bestuurlijk Akkoord. Het gaat om het verbeteren van ICT en e-health-toepassingen voor huisartsen, het ondersteunen van digitaliseringstrajecten van regionale huisartsenorganisaties en het stimuleren van het direct implementeren van e-health en digitalisering in de huisartsenpraktijk.
Bekostiging
Rijksbijdrage Zorgverzekeringsfonds voor financiering van verzekerden 18-
Kinderen tot achttien jaar betalen geen nominale premie Zvw. De rijksbijdrage Zorgverzekeringsfonds (circa € 2,8 miljard) voorziet in de financiering van deze premie.
Regeling financiering zorg aan illegalen en andere onverzekerbare vreemdelingen
Zorgaanbieders kunnen een bijdrage vragen aan het CAK als zij medisch noodzakelijke zorg hebben verleend aan illegalen en andere onverzekerbare vreemdelingen en de kosten daarvan niet of niet volledig verhaalbaar blijken op de patiënt. Zorgaanbieders kunnen in aanmerking komen voor compensatie uit collectieve middelen onder in de wet (Zvw, art. 122a) gestelde voorwaarden. In 2022 is € 39,2 miljoen beschikbaar voor de regeling. De uitvoeringskosten van deze regeling zijn opgenomen in artikel 4 Zorgbreed beleid.
Inkomensoverdrachten
Overgangsrecht FLO/VUT-ouderenregeling
Bij de afschaffing van de regelingen rond Functioneel Leeftijdsontslag/Vervoegde Uittreding (FLO/VUT) zijn afspraken gemaakt over de vergoeding van het overgangsrecht ouderenregelingen voor de verschillende diensten om de continuïteit van ambulancezorg te garanderen en om een ongelijk speelveld tussen de verschillende soorten ambulancediensten (publiek, B3 en particulier) te voorkomen. De kosten van het overgangsrecht zijn in de tarieven voor de ambulancediensten verwerkt. Met de ambulancediensten is een overeenkomst gesloten, waarin is geregeld dat een groot deel van de kosten bij VWS gedeclareerd kan worden. Om verschillen in de tariefstelling ten gevolge van de ouderenregelingen te voorkomen, is ervoor gekozen de betalingen van alle drie deze regelingen via de begroting van VWS te laten verlopen. In 2022 is hiervoor een bedrag beschikbaar van € 23,5 miljoen.
Opdrachten
Risicoverevening
In 2022 worden er in het kader van de risicoverevening diverse onderzoeken verricht. Het onderzoeksprogramma wordt jaarlijks besproken met de Werkgroep Ontwikkeling Risicoverevening (WOR). Het accent van het onderzoek ligt op het verbeteren van de compensatie van chronische zieke- en gezonde verzekerden, onderhoud van verschillende vereveningskenmerken en aansluiting op mogelijke nieuwe ontwikkelingen, bijvoorbeeld een wijziging in de bekostiging of nieuwe databronnen. De komende jaren zal de uitbraak van COVID-19 grote impact hebben op de databestanden en daarmee op de berekeningen van het vereveningsmodel. Hier wordt in het komende onderzoeksprogramma rekening mee gehouden. In 2022 is € 2,0 miljoen beschikbaar voor het onderzoeksprogramma.
Medisch-specialistische zorg
In 2022 is € 7,6 miljoen beschikbaar voor voor het verstrekken van opdrachten die verband houden met de bestrijding van COVID, waaronder een bedrag van € 3,25 mln. voor het ZonMw deelprogramma COVID-19 herstel- en nazorg en een bedrag van € 4,0 mln. voor de voortzetting van de activiteiten van het Landelijk Coördinatiecentrum Patiënten Spreiding (LCPS).
Overige
VWS stelt in 2022 € 5,2 miljoen beschikbaar voor het verstrekken van opdrachten ter ondersteuning van het zorgstel waaronder een bedrag van € 1,206 voor verschillende kleine opdrachten voor Juiste Zorg op de Juiste Plek (JZOJP). In het kader van JZOJP worden diverse activiteiten ontwikkeld waaronder onderzoek, communicatie en subsidies. Hierbij ligt de focus op de punten innovatie, preventie, domeinoverstijgende samenwerking en burgerperspectief. Daarnaast is in 2022 € 3,0 miljoen beschikbaar voor Covid-gerelateerde opdrachten, voornamelijk voor de kosten ZVW-PGB.
Bijdragen aan agentschappen
CJIB: onverzekerden en wanbetalers
Het kabinet vindt het ongewenst dat mensen zich aan de solidariteit van de Zorgverzekeringswet onttrekken door zich niet te verzekeren. Op grond van de Wet opsporing en verzekering onverzekerden zorgverzekering (Wet Ovoz) worden onverzekerde verzekeringsplichtigen actief opgespoord. Die opsporing vindt plaats door het CAK in samenwerking met de Sociale Verzekeringsbank (SVB). Bij niet nakomen van de verzekeringsplicht kan tot twee keer een bestuursrechtelijke boete worden opgelegd. Inning van de bestuurlijke boetes vindt plaats door het Centraal Justitieel Incasso Bureau (CJIB). De uitvoeringskosten van het CAK (opgenomen in artikel 4 Zorgbreed beleid), de SVB en het CJIB worden door VWS betaald. In 2022 is € 10,9 miljoen beschikbaar voor het CJIB.
Bijdragen aan ZBO's/RWT's
SVB: Onverzekerden
Zorgverzekeraars en de SVB voeren een controleproces uit voor het vaststellen van de verzekeringsplicht van de Wlz. De kosten van de Sociale Verzekeringsbank bestaan uit het registreren van de Wlz-verzekering en de opvragingen van burgers en zorgverzekeraars voor het verkrijgen van een Wlz-verklaring. De uitvoeringskosten van de SVB worden voor 25% door VWS betaald. In 2022 is € 3,9 miljoen beschikbaar voor de SVB.
Ontvangsten
Voor 2022 worden de totale ontvangsten op dit artikel geraamd op € 123,3 miljoen. De ontvangsten hebben hoofdzakelijk betrekking op afrekening van eerder verstrekte subsidievoorschotten en de afrekening van de uitvoeringskosten in het kader van de aanpak van zowel wanbetalers als onverzekerden.
3.3 Artikel 3 Langdurige zorg en ondersteuning
Een stelsel voor maatschappelijke ondersteuning en langdurige zorg dat: 1. ieder mens in staat stelt om zijn leven zo lang mogelijk zelf in te vullen en 2. – wanneer dit nodig is – thuis of in een instelling kwalitatief goede ondersteuning en zorg biedt. Daarbij worden ondersteuning en zorg geboden aansluitend op informele vormen van hulp. De complexiteit van de zorgvraag en de weerbaarheid van de burger staan centraal bij het bieden van passende zorg. Er wordt gestreefd naar welbevinden en een afname van de afhankelijkheid van ondersteuning en zorg. Dit alles tegen maatschappelijk aanvaardbare kosten.
De minister is verantwoordelijk voor een effectief en efficiënt werkend systeem van langdurige zorg en maatschappelijke ondersteuning in Nederland. Mensen die het nodig hebben moeten zorg op maat en van goede kwaliteit krijgen. Gemeenten dragen zorg voor de ondersteuning via de Wet maatschappelijke ondersteuning (Wmo). Voor mensen met een blijvende behoefte aan permanent toezicht en die 24 uur per dag zorg in de nabijheid nodig hebben, is zorg vanuit de Wet langdurige zorg (Wlz) beschikbaar. De minister is verantwoordelijk voor:
Stimuleren: en uitvoeren van betreffende wetten en vernieuwing in de maatschappelijke ondersteuning en de langdurige zorg. Stimuleren van de ontwikkeling en verspreiding van kennis en initiatieven om de kwaliteit en het innoverend vermogen van de ondersteuning en zorg te versterken.
Financieren: van de Wmo en Wlz, en van partijen die een belangrijke rol vervullen binnen het stelsel.
Regisseren: vaststellen van de wettelijke kaders, het houden van interbestuurlijk toezicht en monitoren en evalueren van de Wmo en Wlz.
Toegang tot de Wlz voor jeugdigen met een psychische stoornis.
In juli 2019 heeft de Tweede Kamer het wetsvoorstel Toegang tot de Wlz voor mensen met een psychische stoornis aanvaard16. In 2021 is de directe toegang gerealiseerd voor cliënten vanaf 18 jaar. Onderdeel van het wetsvoorstel is ook een amendement dat regelt dat op een nader te bepalen tijdstip ook cliënten tot 18 jaar met een psychische stoornis directe toegang kunnen krijgen tot de Wlz onder een aantal voorwaarden (uitvoerbaarheid, budgettaire neutraliteit en zicht op de doelgroep). Het implementatieproces is ingezet om zicht te krijgen op de invulling van de voorwaarden, en het mogelijk te maken dat op zijn vroegst op 1 januari 2023 deze doelgroep toegang kan krijgen tot de Wlz. In 2022 zou dan de indicatiestelling kunnen plaatsvinden. De Tweede Kamer wordt in het najaar van 2021 nader geïnformeerd en is op het laatst geïnformeerd op 16 december 2020 (Kamerstukken II 2019/20 35 146, nr 20).
Programma Onbeperkt Meedoen/coördinatie implementatie VN-verdrag handicap
Het programma Onbeperkt Meedoen! heeft vanaf 2018 een gerichte impuls gegeven aan de uitvoering van het VN-verdrag voor mensen met een handicap (hierna: VN-verdrag handicap) en loopt door tot eind 2021. De verantwoordelijkheid voor de verdere implementatie van het VN-verdrag handicap is structureel; diverse inspanningen vanuit het programma Onbeperkt Meedoen! zullen in 2022 doorlopen. Hierbij zal onder meer de evaluatie van het programma Onbeperkt Meedoen! worden betrokken.
Programma Eén tegen eenzaamheid
De doelstelling van het programma Eén tegen eenzaamheid is het signaleren, bespreekbaar maken, doorbreken, en duurzaam aanpakken van eenzaamheid teneinde de trend van eenzaamheid onder ouderen te doorbreken. Dit gebeurt via ondersteuning van gemeenten, de nationale coalitie tegen eenzaamheid en met een publiekscampagne. Uit de voortgang van het programma (Derde Voortgangsrapportage Eén tegen eenzaamheid | Tweede Kamer der Staten-Generaal) blijkt dat gemeenten en nationale partners langdurige aandacht voor het onderwerp eenzaamheid nodig vinden. Zij hechten veel waarde aan de rol van het actieprogramma Eén tegen eenzaamheid daarbij. Het programma zal daarom langer, in ieder geval tot in 2023, doorlopen. Deze periode zal gericht blijven op het overdragen van kennis en het doorzetten van de gezamenlijke beweging tegen eenzaamheid op de langere termijn. Hierbij wordt gebruik gemaakt van de evaluatie door het bureau HHM in 2021, de opgedane praktijkkennis en de nieuwe cijfers van de gezondheidsmonitor die in juni 2021 beschikbaar zijn gekomen.
Programma Langer Thuis
Het programma Langer Thuis wordt eind 2021 afgerond (Tweede Voortgangsrapportage Langer Thuis | Tweede Kamer der Staten-Generaal). De behoefte van ouderen om in hun eigen vertrouwde omgeving zelfstandig oud te kunnen worden met een goede kwaliteit van leven blijft uiteraard bestaan. VWS zet met partijen onder andere in op preventie, het versterken van de sociale basis, het versterken van eigen redzaamheid van ouderen en hun (sociale) omgeving en het voorkomen van zorg. Wanneer zorg en ondersteuning nodig is, moet de samenwerking goed zijn georganiseerd en aansluiten op de behoeften van ouderen. Ook wordt, om mantelzorgers zoveel mogelijk te ondersteunen, ingezet op de uitvoering van de afspraken die zijn opgenomen in de landelijke aanpak ‘Samen sterk voor mantelzorg’.
Ook voor de huisvesting geldt dat deze geschikt moet zijn om langer thuis te kunnen blijven wonen. In 2022 geven partijen verder uitvoering aan het opstellen van de werkagenda conform de bestuurlijke afspraken ‘wonen voor ouderen’ die partijen in 2021.hebben gemaakt. Met de afspraken in deze werkagenda wordt een volgend kabinet in positie gebracht hier goed geïnformeerd en snel een besluit over te kunnen nemen. Voor het structureel beter huisvesten van alle aandachtsgroepen (waaronder ouderen) bracht de interbestuurlijke werkgroep versterking beleid huisvesting aandachtsgroepen een adviesrapport uit: Een thuis voor iedereen. Aanbevelingen uit dit rapport worden interdepartementaal en interbestuurlijk opgepakt.
LVB
Op basis van het interdepartementaal beleidsonderzoek (IBO) Mensen met een licht verstandelijke beperking (2019) zetten we ook in 2022 in op het agenderen van het thema, het verzamelen en verspreiden van kennis en het ontwikkelen van nieuwe producten. We doen dat door ervaring op te doen met en onderzoek uit te voeren naar domein overstijgende en integrale pilots in meerdere gemeenten waarbij gewerkt wordt vanuit een breed perspectief (wonen, werken, leren, sociaal netwerk, schuldenvrij bestaan en zorg en ondersteuning). Naast deze activiteiten is het thema LVB ook een van de pijlers van de toekomstagenda gehandicaptenzorg, waarmee we de activiteiten ten aanzien van (kennis over en het betrekken van) de LVB-doelgroep verder versterken.
Aanpak dak- en thuisloosheid en beschermd wonen
De afgelopen jaren is ingezet op een forse vermindering van het aantal dak- en thuisloze mensen in Nederland. Hiervoor zijn het Actieprogramma dak- en thuisloze jongeren (2019-2021) en de Brede aanpak van dak- en thuisloosheid (2020-2021) opgezet. Beide programma’s lopen eind 2021 af. Passende ondersteuning van mensen die beschermd wonen of (dreigend) dak- of thuisloos zijn, blijft echter van onverminderd belang, mede vanwege de verwachte impact van de coronacrisis op deze kwetsbare doelgroepen. Hierbij zal de samenwerking met onder andere de ministeries van BZK en SZW worden gecontinueerd. Kernthema’s in 2022 zijn het realiseren van voldoende passende huisvesting met begeleiding, het tegengaan van processen van sociale uitsluiting en passende lokale ondersteuning en zorg aan mensen met (psychische) problematiek. Daarnaast werken we in 2022 verder aan de voorbereiding van de implementatie van het advies ‘van beschermd wonen naar een beschermd thuis.’ Als onderdeel daarvan bereiden gemeenten de inhoudelijke doordecentralisatie van beschermd wonen per 1 januari 2022 voor en is vanaf 1 januari 2023 de financiële doordecentralisatie gepland.
2020 | 2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|---|
Verplichtingen | 14.199.190 | 1.501.391 | 13.945.269 | 14.567.005 | 17.119.766 | 17.388.420 | 18.650.471 |
Uitgaven | 10.062.532 | 12.363.200 | 13.780.847 | 14.567.331 | 17.119.766 | 17.895.520 | 19.157.571 |
waarvan juridisch verplicht | 99,9% | ||||||
1. Participatie en zelfredzaamheid van mensen met beperkingen | 214.609 | 336.640 | 175.533 | 137.876 | 134.765 | 137.167 | 132.273 |
Subsidies (regelingen) | 102.981 | 69.515 | 48.833 | 31.826 | 28.421 | 27.023 | 24.529 |
Toegang tot zorg en ondersteuning | 4.440 | 8.818 | 9.821 | 9.728 | 9.746 | 7.724 | 7.727 |
Passende zorg en levensbrede ondersteuning | 4.966 | 30.673 | 17.207 | 6.228 | 2.943 | 3.557 | 3.557 |
Inclusieve samenleving | 70.834 | 14.189 | 6.975 | 6.718 | 6.473 | 6.486 | 4.986 |
Kennis en informatiebeleid | 7.879 | 11.828 | 11.079 | 8.618 | 8.606 | 8.603 | 7.606 |
Overige | 14.862 | 4.007 | 3.751 | 534 | 653 | 653 | 653 |
Opdrachten | 73.166 | 229.765 | 80.070 | 80.252 | 80.564 | 82.669 | 82.670 |
Bovenregionaal gehandicaptenvervoer | 62.153 | 57.632 | 61.349 | 61.224 | 61.135 | 61.123 | 61.124 |
Toegang tot zorg en ondersteuning | 499 | 1.799 | 1.768 | 1.754 | 1.748 | 1.747 | 1.747 |
Passende zorg en levensbrede ondersteuning | 2.287 | 4.418 | 1.273 | 961 | 960 | 959 | 959 |
Inclusiviteit | 2.538 | 153.724 | 4.403 | 4.355 | 4.642 | 4.640 | 4.640 |
Kennis, informatie en innovatiebeleid | 0 | 1.540 | 1.542 | 1.541 | 1.541 | 1.541 | 1.541 |
Aanbesteden Sociaal Domein | 1.244 | 2.606 | 0 | 0 | 0 | 0 | 0 |
Overige | 4.445 | 8.046 | 9.735 | 10.417 | 10.538 | 12.659 | 12.659 |
Bijdrage aan agentschappen | 6.865 | 6.230 | 5.088 | 5.087 | 5.086 | 6.786 | 4.386 |
Overige | 6.865 | 6.230 | 5.088 | 5.087 | 5.086 | 6.786 | 4.386 |
Bijdrage aan ZBO's/RWT's | 12.583 | 13.940 | 13.039 | 13.008 | 12.991 | 12.986 | 12.985 |
Doventolkvoorzieningen | 12.583 | 13.940 | 13.039 | 13.008 | 12.991 | 12.986 | 12.985 |
Bijdrage aan medeoverheden | 4.714 | 8.246 | 7.703 | 7.703 | 7.703 | 7.703 | 7.703 |
Overige | 4.714 | 8.246 | 7.703 | 7.703 | 7.703 | 7.703 | 7.703 |
Storting/onttrekking begrotingsreserve | 14.300 | 8.944 | 20.800 | 0 | 0 | 0 | 0 |
Stimulerings regeling wonen en zorg | 14.300 | 8.944 | 20.800 | 0 | 0 | 0 | 0 |
2. Zorgdragen voor langdurige zorg tegen maatschappelijk aanvaardbare kosten | 9.847.923 | 12.026.560 | 13.605.314 | 14.429.455 | 16.985.001 | 17.758.353 | 19.025.298 |
Subsidies (regelingen) | 110.281 | 191.705 | 154.785 | 113.877 | 114.837 | 122.462 | 119.463 |
Zorg merkbaar beter maken | 53.910 | 111.085 | 71.550 | 47.285 | 49.454 | 57.184 | 58.196 |
Kennis, informatie en innovatiebeleid | 14.349 | 35.565 | 40.520 | 23.271 | 21.856 | 22.500 | 17.803 |
Palliatieve zorg en ondersteuning | 42.022 | 45.055 | 42.715 | 43.321 | 43.527 | 42.778 | 43.464 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Bekostiging | 9.566.500 | 11.651.700 | 13.284.600 | 14.183.900 | 16.747.100 | 17.512.400 | 18.781.100 |
Bijdrage in de kosten van kortingen (BIKK) | 3.666.500 | 4.101.700 | 4.184.600 | 4.283.900 | 4.397.100 | 4.512.400 | 4.631.100 |
Bijdrage Wlz | 5.900.000 | 7.550.000 | 9.100.000 | 9.900.000 | 12.350.000 | 13.000.000 | 14.150.000 |
Inkomensoverdrachten | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Opdrachten | 36.216 | 32.618 | 24.191 | 18.005 | 8.242 | 8.367 | 8.366 |
Zorgdragen voor langdurige zorg | 36.216 | 32.618 | 24.191 | 18.005 | 8.242 | 8.367 | 8.366 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Bijdrage aan agentschappen | 45 | 441 | 428 | 428 | 428 | 428 | 428 |
Overige | 45 | 441 | 428 | 428 | 428 | 428 | 428 |
Bijdrage aan ZBO's/RWT's | 134.881 | 150.096 | 141.310 | 113.245 | 114.394 | 114.696 | 115.941 |
Uitvoeringskosten Sociale Verzekerings Bank | 37.181 | 44.328 | 44.528 | 18.967 | 18.765 | 17.329 | 17.329 |
Uitvoeringskosten Centrum Indicatiestelling Zorg | 97.700 | 105.768 | 96.782 | 94.278 | 95.629 | 97.367 | 98.612 |
Ontvangsten | 6.772 | 5.691 | 5.691 | 5.691 | 5.691 | 5.691 | 5.691 |
Overige | 6.772 | 5.691 | 5.691 | 5.691 | 5.691 | 5.691 | 5.691 |
Budgetflexibiliteit
Subsidies
Van het beschikbare budget van € 203,6 miljoen is 94,6% reeds juridisch verplicht.
Bekostiging
Van het beschikbare budget van € 13.919,5 miljoen is 100% reeds juridisch verplicht.
Opdrachten
Van het beschikbare budget van € 104,3 miljoen is 97,4% reeds juridisch verplicht.
Bijdrage aan agentschappen
Van het beschikbare budget van € 5,5 miljoen is 100% reeds juridisch verplicht.
Bijdrage aan ZBO’s/RWT’s
Van het beschikbare budget van € 154,3 miljoen is 100% reeds juridisch verplicht.
1. Participatie en zelfredzaamheid van mensen met beperkingen
Kengetal: De participatie van mensen met een lichamelijke beperking, lichte of matige verstandelijke beperking, ouderen (≥ 65 jaar) en de algemene bevolking in 2020 (percentages)
*< 65 jaar. Bij mensen met een verstandelijke beperking gaat het om (on)betaald werk, zowel 65-plus als 65-min.
Bron: Notitie NIVEL Participatiecijfers 2010 ‒ 2020
Kernbevindingen participatie 2010-2020
– «Coronajaar» 2020 zorgt voor een afnemende trend van de totale participatie van mensen met een lichamelijke of verstandelijke beperking en de algemene bevolking op de lange en korte termijn en een afnemende trend bij ouderen op de korte termijn. Ook in de algemene bevolking zien we een afname van totale participatie.
– De invloed van de beperkende maatregelen in 2020 is ook zichtbaar in deze kerncijfers: uitgaan en het gebruik van openbaar vervoer is tussen 2019 en 2020 bij mensen met een lichamelijke beperking, verstandelijke beperking en bij ouderen gedaald, terwijl bezoek aan parken en groenvoorzieningen is gestegen.
– Door de afname van participatie in 2020 onder de algemene bevolking zijn de verschillen met andere groepen op sommige gebieden kleiner geworden, bijvoorbeeld bij gebruik van buurtvoorzieningen en dagelijks buitenshuis komen van mensen met een lichamelijke beperking. Ouderen hebben in 2020 meer gebruik gemaakt van het openbaar vervoer dan mensen in de algemene bevolking.
– Andere verschillen zijn juist groter geworden, zo is er een groter verschil tussen de algemene bevolking en mensen met een verstandelijke beperking qua (on)betaald werk en dagelijks buitenshuis komen.
– Hoewel de participatie van de totale groep ouderen stabiel is in de periode 2010-2020, is er wel een afname in participatie van ouderen boven de 75 jaar. De participatie van 75-plussers ligt in 2020 lager dan die van ouderen van 65-74 jaar.
– Meer mensen met een lichamelijke beperking zijn betaald werk gaan doen in de periode 2017-2020. Een dergelijke toename is sinds 2010 ook aanwezig binnen de algemene bevolking. Bij mensen met een verstandelijke beperking bleef de deelname aan (on)betaald werk in beide perioden stabiel.
– Mensen met een matige verstandelijke beperking participeren minder dan mensen met een lichte verstandelijke beperking, en 65-plussers met een verstandelijke beperking participeren minder dan de overige leeftijdsgroepen.
Subsidies
Toegang tot zorg en ondersteuning
Deze post van € 9,8 miljoen bestaat uit subsidies voor onafhankelijke cliëntondersteuning, gratis Verklaring Omtrent Gedrag (VOG) en de Landelijke Luisterlijn (voorheen: dove tolkvoorziening en luisterend oor).
De aanpak van cliëntondersteuning richt zich via verschillende activiteiten op de volgende opgaven (a) meer inzicht krijgen in de behoefte naar cliëntondersteuning, (b) het dichtbij organiseren van cliëntondersteuning, (c) het beter bekend maken onder cliënten en professionals van dit gratis recht, (d) het bevorderen van kwaliteit en deskundigheid van de ondersteuning, in bijzonder waar het gaat om specifieke groepen om deze beter te bedienen. Hiervoor is in 2022 € 5 miljoen beschikbaar.
Voor het verstrekken van een gratis VOG is in 2022 totaal € 5,3 miljoen beschikbaar waarvan € 0,5 miljoen op subsidies en voor bijdrage aan agentschappen € 4,8 miljoen. In het regeerakkoord is als ambitie opgenomen dat alle vrijwilligers, die werken met mensen in een afhankelijkheidssituatie, gratis een VOG kunnen aanvragen.
Het doel van de Landelijke Luisterlijn is dat personen in 2022 op ieder moment van de dag kosteloos en anoniem een telefonisch of elektronisch gesprek kunnen voeren over hun persoonlijke situatie en daarover advies kunnen krijgen. De functie van een luisterend oor is gecentraliseerd om dit voor iedereen mogelijk te maken. De Landelijke Luisterlijn voert de functie van het luisterend oor in Nederland al geruime tijd uit. In 2022 is € 4,3 beschikbaar ten behoeve van de financiering van de Landelijke luisterlijn.
Passende zorg en levensbrede ondersteuning
Deze post van € 17,2 miljoen bestaat uit subsidie voor MantelzorgNL, brede aanpak LVB, daklozen en zwerfjongeren, Stimulering e-health thuis, actieprogramma Schadelijke praktijken en opvang mensenhandel.
Voor MantelzorgNL is in 2022 een budget voor instellingssubsidie beschikbaar van € 2,7 miljoen vanwege hun kennis en activiteiten gericht op het versterken en verlichten van mantelzorgers en vrijwilligers. In het Regeerakkoord zijn middelen beschikbaar gesteld voor mensen met een lichtverstandelijke beperking (LVB) die steeds moeilijker aansluiting vinden in onze samenleving. In 2022 is hiervoor nog € 0,6 miljoen beschikbaar.
Tevens is er € 1 miljoen beschikbaar voor de aanpak van mensenhandel en € 0,6 miljoen voor subsidies in het kader van de actieagenda Schadelijke Traditionele Praktijken. In de agenda zijn maatregelen opgenomen om vrouwelijke genitale verminking, huwelijksdwang en eergerelateerd geweld eerder en beter in beeld te krijgen of te stoppen en duurzaam op te lossen.
De nieuwe Stimuleringsregeling E-health Thuis (SET) geeft een impuls aan de opschaling en borging van e-health-toepassingen die mensen thuis ondersteuning en zorg bieden. Het gaat hierbij om digitale toepassingen die de kwaliteit van leven van mensen met een zorg- of ondersteuningsvraag verbeteren, die door de cliënt (of door zijn naasten) kan worden bediend dan wel (deels) in zijn directe omgeving wordt geplaatst. De ambitie van VWS is dat cliënten mede door het beschikbaar zijn en gebruik van e-health langer thuis kunnen blijven wonen. In 2022 is € 12,3 miljoen beschikbaar.
Inclusieve samenleving
Door de afloop van de RA-middelen is in 2022 minder beschikbaar voor de programma’s onbeperkt meedoen en waardig ouder worden. In totaal is € 7 miljoen beschikbaar voor subsidies.
Kennis, informatie en innovatiebeleid
Deze post van € 11 miljoen bestaat uit de subsidies voor Movisie en de sociale werkplaatsen. Voor het kennisinstituut Movisie is een subsidie budget van € 7,8 miljoen beschikbaar voor het verzamelen, verrijken, valideren en verspreiden van kennis voor de ondersteuning van gemeenten en instellingen ten behoeve van een adequate uitvoering van de Wmo 2015 en aanpalende terreinen. Voor 2022 is aan de verschillende Werkplaatsen Sociaal Domein € 2,7 miljoen gesubsidieerd. Dit zijn regionale samenwerkingsverbanden van gemeenten, instellingen, hogescholen en cliëntorganisaties, met als doel een goed functionerend en vraag gestuurd regionaal kennisnetwerk sociaal domein, waarin wordt gewerkt op basis van een door de betrokken partijen gedragen meerjarige kennisagenda. Daarnaast wordt een bijdrage geleverd aan het innovatie- en onderzoeksprogramma Horizon Europe.
Overige
De middelen voor overige subsidies betreffen onder meer middelen voor het Ketenbureau i-Sociaal Domein en de verbeteragenda toegang sociaal domein.
Opdrachten
Bovenregionaal gehandicaptenvervoer (BRV)
Mensen met een mobiliteitsbeperking kunnen gebruik maken van het bovenregionaal sociaalrecreatief vervoer (ook bekend als Valys) per (deel)taxi (€ 61,3 miljoen in 2022). Over het geheel genomen geven de pashouders het reizen met het BRV een hoog waarderingscijfer (zie onderstaand overzicht).
Kengetal: Over het geheel genomen geven de pashouders het reizen met het BRV een hoog waarderingscijfer.
Bron en toelichting
Bron: Tevredenheidsonderzoek Valys, november 2020, Team vier.
Kengetallen Valys December 2020, pkb = persoonlijk kilometer budget
Het BRV is vraagafhankelijk vervoer, dit betekent dat factoren zoals de toegankelijkheid van het lokale openbaar vervoer, het weer of de gezondheid van de pashouders invloed kunnen hebben op het aantal verreden kilometers.
Inclusieve samenleving
Voor het programma Langer thuis is in 2022 onder opdrachten € 4,4 miljoen beschikbaar.
Bijdrage aan agentschappen
Overige
Voor de uitvoering van de regeling Gratis VOG is in 2022 € 5 miljoen beschikbaar voor de dienst Justis en het CIBG.
Bijdrage aan ZBO's/RWT's
Doventolkvoorzieningen
De tolkvoorziening voor mensen met een auditieve beperking wordt in het leefdomein geregeld door Tolkcontact. Mensen met een auditieve beperking hebben recht op 30 uur tolk in het leefdomein per jaar, voor bijvoorbeeld begrafenissen of doktersbezoek. Aanvullend kunnen meeruren worden aangevraagd. Voor mensen die daarbij ook een visuele beperking hebben, geldt het recht op 168 uur per jaar. Het UWV is aangewezen als uitvoerder van de voorziening. In 2022 is voor de doventolkvoorziening € 13 miljoen beschikbaar.
Bijdrage aan medeoverheden
Overige
Onder bijdragen aan medeoverheden staan de beschikbare middelen voor Specifieke uitkeringen (SPUK's ) aan gemeenten in het kader van de aanpak van huiselijk geweld en kindermishandeling. Het gaat hierbij om de landelijke coördinatie van de centra voor seksueel geweld, de aanpak van huwelijksdwang en achterlating, hulp aan slachtoffers van loverboys en eergerelateerd geweld en de opvang van slachtoffers van mensenhandel. Totaal is hiervoor € 7,7 miljoen beschikbaar.
Storting/onttrekking begrotingsreserve
Stimuleringsregeling wonen en zorg
Op het instrument storting/onttrekking begrotingsreserve staan de middelen voor leningen voor de planontwikkelfase van woon-zorginitiatieven.
2. Zorgdragen voor langdurige zorg tegen maatschappelijk aanvaardbare kosten
Subsidies
De Wet langdurige zorg (Wlz) regelt zware, intensieve zorg voor kwetsbare ouderen, mensen met een beperking en mensen met een psychische aandoening. Ter ondersteuning aan de Wlz worden vanuit de begroting beleidsartikel 3 verschillende subsidie-initiatieven ondersteund. Hiervoor is in totaal € 71,6 miljoen beschikbaar.
Zorg merkbaar beter maken
Het Zorginstituut Nederland heeft in 2017 het Kwaliteitskader Verpleeghuiszorg vastgesteld. Om de verpleeghuizen te ondersteunen bij de implementatie hiervan is in april 2018 het programma ‘Thuis in het Verpleeghuis – Waardigheid en Trots op elke locatie’ gestart. In de vijfde voortgangsrapportage Thuis in het Verpleeghuis17 wordt ingegaan op de behaalde resultaten en de borging van onderdelen van het programma. Het programma wordt grotendeels afgerond in 2021. Voor de borging in 2022 is € 29,1 miljoen beschikbaar. Dit bestaat voornamelijk uit het ondersteuningsprogramma voor verpleeghuislocaties ‘Waardigheid en trots op locatie’.
Voor mensen met een beperking en een intensieve zorgvraag (en hun naasten) is het extra belangrijk dat de zorg van hoge kwaliteit is. Ter verbetering van de gehandicaptenzorgzorg is in 2018 het programma Volwaardig Leven opgesteld. Het programma wordt grotendeels afgerond in 2021. Voor de onder andere de pilots cliëntondersteuning, de innovatie impuls en het ondersteuningsprogramma Volwaardig leven is voor borging in 2022 € 7,4 miljoen beschikbaar. In de tweede voortgangsrapportage Volwaardig leven wordt ingegaan op de reeds behaalde resultaten.
Voor expertise over ernstig probleemgedrag kunnen zorgverleners terecht bij het CCE. Zij richt zich op de meest complexe zorgvragen bij deze groep, waarbij de zorgverleners vastlopen en de kwaliteit van bestaan van de cliënt ernstig onder druk staat. Met deze expertise krijgen zorgaanbieders meer zicht hoe ze probleemgedrag kunnen voorkomen. Hier is € 15,2 miljoen voor beschikbaar. Daarnaast wordt onder andere subsidies ingezet voor dementie, antibioticaresistentie, het terugdringen van de administratieve lasten, het Groninger zorgakkoord, de Wet zorg en dwang, het compensatiepakket Zeeland, de hersenletselteams en de inzet van vrijwillige mentoren bij kwetsbare cliënten (totaal € 19,9 miljoen).
Kennis, informatie en innovatiebeleid
Kennis, informatie en innovatiebeleid dragen bij aan juiste, passende en efficiënte zorg. In 2022 is hiervoor € 19,0 miljoen beschikbaar. Het doel is om de kwaliteit van de geboden zorg te verbeteren door continu het kennisniveau bij zorgverleners en cliënten te vergroten. In 2022 ligt de nadruk op uitbouw van het datafundament (via Vilans en het Leren van Data project), versterking verbinding met het onderwijs (Academische Werkplaatsen), en de start van de expertisecentra voor laag volume hoog complexe groepen in de Wlz. Daarnaast zal het Zorginstituut Nederland de evaluatiefunctie binnen de kennisinfrastructuur uitwerken.
Digitale gegevensuitwisseling tussen cliënt en zorgprofessional, zorgprofessionals onderling moet veilig en eenduidig plaatsvinden. Mensen moeten erop kunnen vertrouwen dat partijen in de zorgketen zorgvuldig omgaan met hun gegevens. Om dit te kunnen realiseren, moeten zorginstellingen hun ICT-infrastructuur en de technologie van hun systemen aanpassen. InZicht is de stimuleringsregeling die dit mogelijk maakt voor de langdurige zorg. Hiervoor is in 2022 € 17,8 miljoen beschikbaar.
Palliatieve (terminale) zorg en geestelijke verzorging thuis
Voor mensen die door ziekte en kwetsbaarheid in hun laatste levensfase verkeren is palliatieve (terminale) zorg voorhanden. Deze zorg is gericht op het voorkomen en verlichten van lijden, door middel van vroegtijdige signalering en zorgvuldige beoordeling en behandeling. Het kabinet ondersteunt vrijwilligers en netwerken die deze zorg verlenen met subsidie. Deze subsidie wordt vanaf 2022 verlengd voor vijf jaar. De subsidieregeling voorziet ook in bekostiging van geestelijke verzorging thuis voor palliatieve patiënten en hun naasten, kinderen in de palliatieve fase en 50+ers. In totaal is in 2022 € 42,7 miljoen beschikbaar.
Bekostiging
Bijdrage in de kosten van kortingen (BIKK)
De BIKK is een rijksbijdrage die is ingesteld bij de invoering van het nieuwe belastingstelsel in 2001. Bij die belastingherziening werden aftrekposten (die de heffing drukte over de hoogste schijf, waaronder een belastingplichtige viel) omgezet in heffingskortingen (die bij iedereen neerslaan in de eerste schijf). Hierdoor hebben personen met hoge inkomens geen voordeel boven personen met lage inkomens. Het gevolg hiervan was dat de opbrengst van de premies volksverzekeringen daalde. Het Wlz-fonds (en het AOW-fonds en het ANW-fonds) worden via BIKK gecompenseerd voor deze systematiekverandering. De raming voor 2022 bedraagt circa € 4,2 miljard.
Bijdrage Wlz
Met ingang van 2019 wordt het (verwachte) negatieve saldo van het Fonds Langdurige Zorg (FLZ) jaarlijks weggewerkt door een even grote Rijksbijdrage Wlz in het fonds te storten. Een negatief saldo roept het onbedoelde en onjuiste beeld op dat er onvoldoende budget is om zorg te leveren. De Rijksbijdrage heeft een puur administratief karakter en dus geen materiële betekenis. De raming voor 2022 bedraagt € 9,1 miljard en loopt in latere jaren op vanwege de stijging van de Wlz-uitgaven, waar slechts een kleinere toename van de Wlz-ontvangsten tegenover staat. Zie voorts paragraaf 6.3.2 van het Financieel Beeld Zorg over de financiering van de Wet Langdurige Zorg
Opdrachten
Zorgdragen voor langdurige zorg
Voor opdrachten is in 2022 € 24,2 miljoen beschikbaar. Hieronder vallen onder meer kosten voor de eerdergenoemde programma’s, Volwaardig Leven, de stimuleringsregeling InZicht en het beheer en de doorontwikkeling van het PGB 2.0-systeem.
Bijdrage ZBO’s/RWT’s
Uitvoeringskosten Centrum Indicatiestelling Zorg
De toegang tot de zorg moet goed en onafhankelijk georganiseerd zijn. Het CIZ heeft de opdracht om te beoordelen of iemand in aanmerking komt voor deze zorg via de indicatiestelling. Het kabinet stelt € 96,8 miljoen beschikbaar voor deze taakuitvoering.
Uitvoeringskosten Sociale Verzekeringsbank
Onderdeel van het PGB 2.0-systeem is het Financieel domein dat ontwikkeld en beheerd wordt door de SVB. Daarnaast worden er uitvoeringskosten gemaakt voor het Zvw-pgb. Voor 2022 is hiervoor in totaal € 1,6 miljoen beschikbaar.
Kamerstukken 2020-2021, 31 765, nr. 546
3.4 Artikel 4 Zorgbreed beleid
Het scheppen van randvoorwaarden om het zorgstelsel verder te optimaliseren zodat de kwaliteit, de toegankelijkheid en de betaalbaarheid van de zorg voor de burger gewaarborgd blijft.
De minister bevordert de werking van het stelsel door partijen in staat te stellen hun rol te spelen en door belemmeringen weg te nemen die een goede werking van het stelsel in de weg staan. Daar waar publieke belangen in het geding zijn die niet voldoende door (partijen in) het stelsel behartigd kunnen worden, bevordert de minister dat deze belangen worden behartigd.
De minister is verantwoordelijk voor:
Stimuleren: van een stevige positie van de cliënt in het zorgstelsel en transparantie van zorg, een logische beroepenstructuur die aansluit op de huidige en toekomstige zorg- en ondersteuningsvraag en van beschikbaarheid van voldoende gekwalificeerd zorgpersoneel (via meer aantrekken en behouden), van andere manieren van werken en kwalitatief goede en toekomstbestendige opleidingen, van innovaties en (digitale) vaardigheden in de zorg en de ontwikkeling hiervan, alsmede betrouwbaar informatiebeleid en van vertrouwen in datagebruik in de zorg, en van een gezonde leefstijl voor de mensen woonachtig in Caribisch Nederland.
Financieren: de minister draagt bij aan de kwaliteit, toegankelijkheid en betaalbaarheid van de zorg door middel van het financieren van organisaties gemoeid met patiënten, zoals gehandicaptenorganisaties en ZBO’s of agentschappen. Tevens financiert de minister projecten en onderzoeken uitgevoerd door ZonMw, opleidings- en bijscholingsinstrumtenten, de zorg in Caribisch Nederland, en financiert instrumenten voor persoonlijke gezondheidsomgevingen (PGO) om het gebruik te stimuleren.
Regisseren: van wet- en regelgeving die zorgen voor een stevige positie van de patiënt in het zorgstelsel, verlagen van de regeldruk in de zorg, voorkomen van systeemrisico’s bij financiering in de zorg, regisseren van een duurzaam informatiestelsel.
Wet toetreding zorgaanbieders
Per 1 januari 2022 treedt de Wet toetreding zorgaanbieders (Wtza) en ook de daarmee samenhangende Aanpassingswet Wtza in werking. Doel van de Wtza is het verbeteren van het risicogerichte toezicht van de Inspectie voor de Gezondheidszorg en Jeugd op zorgaanbieders en het beter bewust maken van zorgaanbieders van de bestaande (kwaliteits-)eisen die aan de zorgverlening zijn gesteld. Hiertoe wordt het systeem van de WTZi-toelating vervangen door een meldplicht voor in beginsel alle zorg- en jeugdhulpaanbieders en een toelatingsvergunning voor bepaalde zorgaanbieders. Daarbij worden enkele toezichttaken overgeheveld van de IGJ naar de NZa, zodat beter wordt aangesloten bij de kernexpertises van beide toezichthouders. Ten slotte wordt ten behoeve van een maatschappelijke verantwoording over de besteding van collectieve middelen, de openbare jaarverantwoordingsplicht uitgebreid naar in beginsel alle zorgaanbieders. De sectoren van zorgaanbieders, waarvoor de openbare jaarverantwoording nieuw is, starten met verantwoording afleggen over verslagjaar 2022.
(Ont)Regel de Zorg
Het doel van het programma (Ont)Regel de Zorg is het zorgbreed merkbaar verminderen van de ervaren regeldruk voor professional én patiënt/cliënt. Eind 2020 is uw Kamer voor het laatst geïnformeerd over de voortgang op dat gebied (Kamerstukken 29 515, nr, 452). In het jaar 2022 vervolgen we de aanpak van regeldruk, samen met alle daarbij betrokken organisaties. Daarbij bouwen we voort op de geleerde lessen en de behaalde resultaten over de afgelopen periode.
Werken in de Zorg
Het is van belang dat zorgprofessionals nu en in de toekomst graag in de sector zorg en welzijn gaan werken en daar ook blijven werken. Dit vraagt om een brede, intensieve en continue aanpak gericht op aantrekkelijk werken in de zorg. Het actieprogramma Werken in de Zorg loopt na 2021 af. Wel loopt de uitvoering van een aantal instrumenten onder dit programma nog door in 2022. Dit geldt voor de reeds ingezette en meerjarige scholingstrajecten middels subsidies in het kader van SectorplanPlus.
Gezien de arbeidsmarktopgave en het grote belang van een evenwichtige arbeidsmarkt in de zorg, zal vanaf 2022 een vervolg op het programma worden ingezet. Voor deze vervolgaanpak18 zijn structureel middelen beschikbaar gesteld, voor 2022 betreft dit € 80 miljoen. De Sociaal Economische Raad (SER) heeft op verzoek van het kabinet, een advies uitgebracht over knelpunten en oplossingsrichtingen om het werken in de zorg aantrekkelijker te maken. De SER stelt een brede agenda voor gericht op het vergroten van professionele ruimte, het verbeteren van mogelijkheden voor scholing, ontwikkeling en loopbaan, behoud van medewerkers, meer waardering en zeggenschap van medewerkers en betere borging van technologische en sociale innovatie. De SER pleit voor extra middelen voor betere beloning daar waar een achterstand is met de rest van de markt en voor een andere systematiek om stage- en begeleidingskosten te compenseren.
Specifiek ten aanzien van het thema zeggenschap geldt dat veldpartijen (beroepsvereniging, werkgevers en bonden) ] een gezamenlijk plan hebben opgesteld waarin een vijftal stappen wordt geschetst om zeggenschap te vergroten. Het gaat dan om de kwaliteit van zorg als uitgangspunt voor professionele zeggenschap, het opleiden en ontwikkelen om professionele zeggenschap uit te oefenen, loopbaanpaden met een passend functiehuis, vernieuwing in professionele zeggenschap en monitoring van het beloop van professionele zeggenschap op landelijk niveau. Het plan wordt het komende jaar nader uitgewerkt.
Wet op de beroepen in de individuele gezondheidszorg
De Wet op de beroepen in de individuele gezondheidszorg (Wet BIG) heeft een tweeledig doel: het bewaken en bevorderen van de kwaliteit van de beroepsuitoefening en het beschermen van de patiënt tegen ondeskundig en onzorgvuldig handelen door beroepsbeoefenaren in de individuele gezondheidszorg.
Onderzocht wordt op welke manier de Wet BIG meer toekomstbestendig kan worden met het oog op verschillende maatschappelijke ontwikkelingen, zoals opkomende technologie, werken over domeinen heen, het steeds meer werken in team- en netwerkverband, meer inzet op collectieve zorg zoals preventie en de vraag om meer flexibiliteit in het kader van een veranderende zorgvraag. Daarbij zien we krapte op de arbeidsmarkt, wat vraagt om een Wet BIG die de kwaliteitsdoelstellingen in stand houdt en overregulering voorkomt.
Vanuit de beroepsverenigingen van de academische beroepen in de psychologische zorg wordt geadviseerd (zie voor advies bijlage bij Kamerstukken II, 2020/21, 29282 nr. 414) een aantal wijzigingen aan te brengen in de beroepenstructuur zoals deze in de Wet BIG is vastgelegd, omdat dit bij kan dragen aan meer overzicht voor cliënten, naasten en verwijzers. Momenteel wordt gewerkt aan het in kaart brengen van de impact van dit voorstel. Op basis van de resultaten van deze impactanalyse zal bezien worden of en hoe de voorgestelde wijzigingen in de beroepenstructuur in procedure zullen worden gebracht.
Om te bevorderen dat buitenlands gediplomeerde zorgverleners sneller een plek vinden op de arbeidsmarkt worden met stakeholders oplossingsrichtingen uitgewerkt. Er wordt in dat kader gewerkt aan het stroomlijnen en versnellen van de BIG-toelatingsprocedure, verbetering van de informatievoorziening, betere begeleiding van buitenlandse zorgprofessionals bij het doorlopen van de assessmentprocedure en verbetering van de arbeidsmarktpositie van deze doelgroep. Hierbij worden ook de aanbevelingen uit het advies «Van asielzoeker tot zorgverlener» van de Adviescommissie voor Vreemdelingenzaken (ACVZ) betrokken. De oplossingen worden naar verwachting in 2022 geïmplementeerd.
Gegevensuitwisseling
Elektronische gegevensuitwisseling in de zorg is belangrijk om goede zorg te kunnen leveren. De Wet Elektronische Gegevensuitwisseling in de Zorg (Wegiz) is in mei 2021 aan de Tweede Kamer aangeboden. Op basis van deze wet kan worden verplicht dat straks een bestaande gegevensuitwisseling tussen zorgaanbieders op elektronische wijze verloopt. In de algemene maatregel van bestuur (AMvB) komt te staan welke gegevensuitwisselingen vanaf wanneer elektronisch moeten plaatsvinden. Ook wordt uitgewerkt volgens welke afspraken rondom taal en techniek, normering en certificering de uitwisseling moet verlopen.
Onderdeel van de Wegiz is het opstellen van een Meerjarenagenda Wegiz waarin wordt aangegeven welke gegevensuitwisselingen, met welke prioriteit in welke periode worden verplicht. Met deze verplichting in het vooruitzicht ontstaat er focus en versnelling in de implementatie. Er zijn al een aantal gegevensuitwisselingen als prioritair aangewezen, zoals Digitaal voorschrijven en ter handstelling (voorheen: Digitaal receptenverkeer) . Na de prioritering wordt er op basis van een aantal toetsen besloten per uitwisseling of deze gereed is voor wettelijke verplichting (zoals een maatschappelijke kosten-baten analyse en een volwassenheidsscan).
VWS wil in de komende jaren voor deze gegevensuitwisseling komen tot een aanwijzing middels AMvB en daarmee tot verplichte landelijke implementatie van de bijbehorende afspraken. Voorts is het voor de werking van de Wegiz van belang dat bepaalde informatiestandaarden, waarin de eisen voor taal en techniek zijn opgenomen, actueel blijven. Hiervoor is het wenselijk dat (publiek) houderschap en beheer voor nader te bepalen informatiestandaarden duurzaam zijn ingeregeld.
Publieke voorzieningen
Om elektronische gegevensuitwisseling te intensiveren heeft de zorg daarnaast ook een aantal voorzieningen nodig die landelijk en breed inzetbaar zijn. Denk hierbij aan het vastleggen van het al dan niet verlenen van toestemming van patiënten of cliënten voor het delen van gegevens. VWS werkt op dit moment aan een afwegingskader waarmee bepaald kan worden of- en zo ja, in welke vorm er meer publieke sturing op deze voorzieningen nodig is. Het afwegingskader moet in 2022 gereed zijn.
Informatieveiligheid
Doordat de zorg steeds verder digitaliseert wordt het steeds belangrijker dat de informatiebeveiliging in de zorg op orde is. Goede informatiebeveiliging is primair de verantwoordelijkheid van de zorgaanbieders zelf maar VWS heeft hier ook een belangrijke rol. In 2022 legt VWS de focus op het verhogen van de bewustwording over digitale veiligheid, digitaal veilig gedrag en de geldende wet- en regelgeving op het gebied van informatiebeveiliging. Dit doet VWS onder andere via de borging van de uitkomsten van het project ‘Informatieveilig gedrag in de zorg’ en door het ondersteunen van Z-CERT.
VWS wil dat Z-CERT blijft groeien en een grote rol speelt in het verbeteren van de informatieveiligheid in de zorg. Z-CERT is het landelijk informatieknooppunt voor informatieveiligheid binnen de zorgsector. VWS wil dat zo veel mogelijk zorgpartijen deelnemen aan Z-CERT en ondersteunt daarom het vergroten van hun bereik en de uitbreiding van hun diensten. Voor de aansluiting van zorgpartijen bij Z-CERT volgt VWS een risico gestuurde aanpak: de zorgsectoren die het meeste baat hebben bij deelname worden als eerste aangesloten. Er zijn een aantal zorgsectoren gedefinieerd die nu prioriteit krijgen, onder andere de jeugdzorg en de GGD’en.
Toegang
Een belangrijke doelstelling van VWS is het stimuleren van digitale gegevensuitwisselingen tussen zorgaanbieders en patiënten en tussen zorgaanbieders onderling. Omdat het hier om medische informatie gaat, moet de toegang tot deze informatie op veiligheidsniveau ‘hoog’ worden ontsloten. In de Wet Digitale Overheid wordt bepaald welke middelen hiervoor gebruikt mogen worden. Op dit moment wordt gewerkt aan het inloggen via DigiD, en aan vertegenwoordigingsvoorzieningen (vrijwillig machtigen en wettelijke vertegenwoordiging) voor patiënten die niet digitaal vaardig zijn.
In 2021 is gewerkt aan het aansluiten van zorgaanbieders op DigiD en de machtigingsvoorziening; dit zal in 2022 verder vervolgd worden. Daarnaast ontwikkelt BZK een voorziening voor ouderlijk gezag, die in 2022 in de zorg zal worden geïmplementeerd. Dat betekent dat ook in 2022 gewerkt gaat worden aan het opleveren van deze ouderlijk gezag-voorziening en het aansluiten van de zorgsector daarop. Daarnaast wordt gewerkt aan een generieke voorziening voor digitale identificatie en authenticatie van zorgverleners. In 2022 worden de wettelijke kaders en gebruikerswensen voor deze voorziening verder in kaart gebracht en gestart met de implementatie.
Programma Realisatie digitale ondersteuning
Digitale ondersteuning is belangrijk in de crisisaanpak van COVID-19 en blijft ook in een overgangsfase van belang. De middelen in deze aanpak zijn een digitale aanvulling op of ondersteuning aan processen zoals het bron- en contactonderzoek van de GGD en het vaccineren, maar zijn ook een belangrijk hulpmiddel bij het verantwoord openen en open houden van de samenleving. Zo helpt CoronaMelder om de verspreiding van het virus tegen te gaan. De CoronaCheck-app ondersteunt dat mensen verantwoord naar een evenement kunnen gaan of een buitenlandse reis kunnen maken door het genereren en tonen van een test-, vaccinatie- of herstelbewijs. Op dit moment is het nog onbekend hoelang het nodig is om bovenstaande voorbeelden van digitale ondersteuning in te blijven zetten. Voor GGD Contact is dat duidelijker. Deze digitale oplossing zal ook in een endemie door de GGD’en worden gebruikt ter ondersteuning van het bron- en contactonderzoek. Ook ter ondersteuning van de registratie bij het vaccineren wordt gebruik gemaakt van een digitale middelen, namelijk BRBA en ZKVI. BRBA wordt momenteel gebruikt en blijft gebruikt worden zolang er gevaccineerd wordt. ZKVI kan worden ingezet als in 2022 vaccinaties herhaald moeten worden en opschaling met behulp van de ziekenhuizen nodig is. De Kwetsbaarheden Analyse Tool ondersteunt bij het inzichtelijk maken van de kwetsbaarheden in de verschillende omgevingen die hierboven zijn genoemd. Het levert ondersteuning bij het bewaken, onderkennen van kwetsbaarheden en het onderhouden van de Plan-Do-Check-Act-cyclus. Voor 2022 zijn kosten voorzien voor de communicatie, doorontwikkeling en het beheer van de genoemde producten. Daarnaast worden het expertteam dat de GGD ondersteunt bij privacy en informatiebegeleiding n.a.v. het eerdere datalek en het ‘Red Team’ gecontinueerd. Het ‘Red Team’ is een aanpak om de digitale verdediging van een organisatie en van systemen te testen en daarmee de privacy en informatiebeveiliging zorgbreed te verbeteren.
2020 | 2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|---|
Verplichtingen | 3.299.470 | 1.919.287 | 1.138.985 | 1.340.870 | 1.173.181 | 1.187.222 | 1.189.520 |
Uitgaven | 3.051.899 | 2.332.740 | 1.305.729 | 1.419.742 | 1.191.994 | 1.187.222 | 1.189.520 |
waarvan juridisch verplicht | 98,4% | ||||||
1. Positie cliënt en transparantie van zorg | 68.055 | 78.796 | 52.795 | 48.339 | 48.554 | 48.930 | 48.811 |
Subsidies (regelingen) | 34.071 | 36.438 | 36.457 | 32.240 | 32.225 | 32.183 | 32.183 |
Patiënten- en gehandicaptenorganisaties | 16.224 | 16.485 | 17.000 | 21.000 | 21.000 | 21.000 | 21.000 |
Transparantie van zorg | 17.847 | 19.803 | 19.307 | 11.240 | 11.225 | 11.183 | 11.183 |
Overige | 0 | 150 | 150 | 0 | 0 | 0 | 0 |
Opdrachten | 27.464 | 35.665 | 8.689 | 8.185 | 8.415 | 8.833 | 8.714 |
Ondersteuning cliëntorganisaties | 2.692 | 4.171 | 4.033 | 4.000 | 4.000 | 4.000 | 4.000 |
Transparantie van zorg | 989 | 2.349 | 2.545 | 2.515 | 2.450 | 2.450 | 2.450 |
Overige | 23.783 | 29.145 | 2.111 | 1.670 | 1.965 | 2.383 | 2.264 |
Bijdrage aan agentschappen | 6.520 | 6.693 | 7.649 | 7.914 | 7.914 | 7.914 | 7.914 |
CIBG | 6.520 | 6.693 | 7.649 | 7.914 | 7.914 | 7.914 | 7.914 |
2. Opleidingen, beroepenstructuur en arbeidsmarkt | 2.438.206 | 1.642.172 | 665.275 | 820.739 | 589.773 | 587.857 | 587.368 |
Subsidies (regelingen) | 2.417.168 | 1.618.513 | 642.876 | 800.188 | 569.221 | 565.455 | 564.967 |
Opleidingen, beroepenstructuur en arbeidsmarkt | 2.417.168 | 1.618.513 | 642.876 | 800.188 | 569.221 | 565.455 | 564.967 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Opdrachten | 7.019 | 8.850 | 9.494 | 9.498 | 9.497 | 9.590 | 9.590 |
Opleidingen, beroepenstructuur en arbeidsmarkt | 7.019 | 8.850 | 9.494 | 9.498 | 9.497 | 9.590 | 9.590 |
Bijdrage aan agentschappen | 13.969 | 14.809 | 12.905 | 11.053 | 11.055 | 11.052 | 11.051 |
CIBG | 13.969 | 14.809 | 12.905 | 11.053 | 11.055 | 11.052 | 11.051 |
Bijdrage aan ZBO's/RWT's | 0 | 0 | 0 | 0 | 0 | 1.760 | 1.760 |
ZiNL | 0 | 0 | 0 | 0 | 0 | 1.760 | 1.760 |
Bijdrage aan (inter)nationale organisaties | 50 | 0 | 0 | 0 | 0 | 0 | 0 |
Overige | 50 | 0 | 0 | 0 | 0 | 0 | 0 |
3. Informatiebeleid | 76.890 | 122.883 | 186.217 | 156.248 | 156.270 | 156.569 | 156.568 |
Subsidies (regelingen) | 24.141 | 30.746 | 121.447 | 109.603 | 109.912 | 109.914 | 109.915 |
Informatiebeleid | 15.623 | 18.642 | 14.297 | 14.298 | 14.300 | 14.299 | 14.299 |
Maatschappelijke diensttijd | 0 | 1.659 | 94.677 | 95.102 | 95.409 | 95.412 | 95.413 |
Overige | 8.518 | 10.445 | 12.473 | 203 | 203 | 203 | 203 |
Opdrachten | 28.970 | 52.311 | 37.599 | 19.474 | 19.685 | 19.985 | 19.984 |
Informatiebeleid | 26.372 | 43.221 | 28.685 | 12.784 | 12.682 | 12.680 | 12.679 |
Overige | 2.598 | 9.090 | 8.914 | 6.690 | 7.003 | 7.305 | 7.305 |
Bijdrage aan agentschappen | 23.779 | 39.826 | 27.171 | 27.171 | 26.673 | 26.670 | 26.669 |
Informatiebeleid | 23.779 | 39.826 | 27.171 | 27.171 | 26.673 | 26.670 | 26.669 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Bijdrage aan ZBO's/RWT's | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
4. Inrichting Zorgstelsel | 256.165 | 272.757 | 255.907 | 245.268 | 243.725 | 235.852 | 235.845 |
Subsidies (regelingen) | 335 | 793 | 0 | 0 | 0 | 0 | 0 |
Programma's Zorgstelsel | 335 | 793 | 0 | 0 | 0 | 0 | 0 |
Opdrachten | 1.373 | 1.673 | 1.582 | 555 | 554 | 554 | 554 |
Programma's Zorgstelsel | 802 | 1.188 | 1.027 | 0 | 0 | 0 | 0 |
Overige | 571 | 485 | 555 | 555 | 554 | 554 | 554 |
Bijdrage aan ZBO's/RWT's | 254.457 | 270.291 | 254.325 | 244.713 | 240.671 | 232.798 | 232.791 |
CAK | 126.585 | 125.873 | 112.456 | 111.557 | 111.366 | 111.336 | 111.332 |
NZa | 61.823 | 62.045 | 63.547 | 62.830 | 62.899 | 62.872 | 62.872 |
Zorginstituut Nederland | 64.149 | 80.473 | 74.722 | 67.426 | 64.506 | 56.690 | 56.687 |
CSZ | 1.900 | 1.900 | 1.600 | 1.900 | 1.900 | 1.900 | 1.900 |
Overige | 0 | 0 | 2.000 | 1.000 | 0 | 0 | 0 |
Bijdrage aan medeoverheden | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Bijdrage aan andere begrotingshoofdstukken | 0 | 0 | 0 | 0 | 2.500 | 2.500 | 2.500 |
EZK: ACM | 0 | 0 | 0 | 0 | 2.500 | 2.500 | 2.500 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Begrotingsreserve | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
5. Zorg, welzijn en jeugdzorg op Caribisch Nederland | 212.583 | 216.132 | 145.535 | 149.148 | 153.672 | 158.014 | 160.928 |
Subsidies (regelingen) | 3.316 | 3.585 | 3.582 | 3.583 | 3.584 | 1.985 | 1.985 |
Zorg en Welzijn | 3.316 | 3.585 | 3.582 | 3.583 | 3.584 | 1.985 | 1.985 |
Bekostiging | 203.118 | 208.273 | 137.652 | 141.381 | 145.904 | 151.846 | 154.760 |
Zorg en Welzijn | 203.118 | 208.273 | 137.652 | 141.381 | 145.904 | 151.846 | 154.760 |
Bijdrage aan medeoverheden | 6.149 | 4.274 | 4.301 | 4.184 | 4.184 | 4.183 | 4.183 |
Overige | 6.149 | 4.274 | 4.301 | 4.184 | 4.184 | 4.183 | 4.183 |
Ontvangsten | 86.701 | 14.130 | 11.153 | 11.153 | 11.153 | 11.153 | 11.153 |
Wanbetalers en onverzekerden | 60.073 | 0 | 0 | 0 | 0 | 0 | 0 |
Overige | 26.628 | 14.130 | 11.153 | 11.153 | 11.153 | 11.153 | 11.153 |
Budgetflexibiliteit
Subsidies
Van het beschikbare budget van € 804,4 miljoen is 98,6% juridisch verplicht.
Bekostiging
Van het beschikbare budget van € 137,7 miljoen is 100% juridisch verplicht.
Opdrachten
Van het beschikbare budget van € 57,4 miljoen is 87,8% reeds juridisch verplicht.
Bijdrage aan agentschappen
Van het beschikbare budget van € 47,7 miljoen is 100% juridisch verplicht.
Bijdrage aan ZBO’s/RWT’s
Van het beschikbare budget van € 254,3 miljoen is 99% juridisch verplicht.
Bijdrage aan medeoverheden
Van het beschikbare budget van € 4,3 miljoen is 100% juridisch verplicht.
1. Positie cliënt en transparantie van zorg
Subsidies
Patiënten- en gehandicaptenorganisaties (pg-organisaties)
• De drie landelijke pg-koepels en circa 200 landelijke pg-organisaties ontvangen een instellingssubsidie voor het uitvoeren van activiteiten in het kader van informatievoorziening, lotgenotencontact en belangenbehartiging (€ 17 miljoen).
• Daarnaast wordt een samenhangend projectsubsidieprogramma bij ZonMw ingericht (€ 4 miljoen) met dezelfde duur als het beleidskader, waarop niet alleen de bestaande pg-organisaties maar ook nieuwe organisaties/netwerken kunnen inschrijven.
Transparantie van zorg
Voor onderzoek naar de effectiviteit en de kwaliteit van de gezondheidszorg in Nederland en (de relatie tussen) de verschillende partijen in de zorg wordt subsidie verleend (€ 6,5 miljoen) aan het Nederlands instituut voor onderzoek van de gezondheidszorg (Nivel). Het Nivel ontwikkelt en beheert hiertoe databases, panels en monitors.
Het Kwaliteitsinstituut, als onderdeel van het Zorginstituut, is gemandateerd (Stcrt. 2016, 27102) voor het verstrekken van subsidies voor de stimulering van transparantie over de kwaliteit van zorg (€ 3,4 miljoen).
Voor de in het Regeerakkoord beschikbaar gestelde middelen met betrekking tot uitkomstgerichte zorg wordt zoveel mogelijk aangesloten bij al lopende activiteiten zoals het programma Kwaliteit van zorg bij ZonMw en zijn onder andere subsidies ter ondersteuning van de koepels en een campagne Samen Beslissen verstrekt (€ 8,2 miljoen).
Opdrachten
Ondersteuning cliëntenorganisaties
Met PGO-support, een onafhankelijke netwerkorganisatie die versterking en ondersteuning biedt aan patiënten- en gehandicaptenorganisaties, is een overeenkomst gesloten voor de ondersteuning van de cliëntenorganisaties (€ 4 miljoen).
Bijdragen aan agentschappen
CIBG
Het CIBG voert onder andere onderstaande taken uit:
• In beginsel dienen alle zorg- en jeugdhulpaanbieders aan de meldplicht te voldoen. Daarbij dienen bepaalde zorgaanbieders op grond van de Wet toetreding zorgaanbieders over een toelatingsvergunning te beschikken. De melding en aanvraag van de toelatingsvergunning vinden plaats bij het CIBG.
• Het Landelijk Register Zorgaanbieders (LRZa) is een landelijk en openbaar register van zorgaanbieders. Dit register maakt duidelijk wie, waar, welke zorg verleent en draagt bij aan de Wet kwaliteit, klachten en geschillen zorg (Wkkgz).
• Via het Jaardocument Maatschappelijke Verantwoording (JMV) verantwoorden zorgaanbieders zich jaarlijks over de geleverde (financiële) prestaties. Alle partijen die een rol spelen binnen het zorgstelsel hebben toegang tot deze uniforme, digitale informatie via www.jaarverantwoordingzorg.nl.
Voor het uitvoeren van bovenstaande taken is € 7,6 miljoen beschikbaar.
2. Opleidingen, beroepenstructuur en arbeidsmarkt
Subsidies
Opleidingen
Met de Subsidieregeling stageplaatsen zorg II (het Stagefonds Zorg) worden zorgaanbieders gestimuleerd tot het aanbieden van kwalitatief goede stageplaatsen. Voor het studiejaar 2021-2022 is hiervoor € 112 miljoen beschikbaar. De subsidieregeling vaccinatie stageplaatsen zorg voorziet in een tegemoetkoming van de kosten van het vaccinatietraject hepatitis B van eerstejaarsstudenten die zorgopleiding volgen. De regeling draagt eraan bij dat jaarlijks 30 à 35 duizend stagiairs gevaccineerd worden tegen hepatitis B.
Financiële impuls om partijen die stages aanbieden te stimuleren meer stages aan te bieden en dit op innovatieve wijze vorm te geven.
Voor zorgopleidingen in het kader van de Wet publieke gezondheidszorg (WPG) is het beleid erop gericht te stimuleren dat voldoende gespecialiseerde artsen worden opgeleid voor de uitvoering van hun taken op het terrein van de bestrijding van infectieziekten, de bestrijding van TBC, medische milieukunde en jeugdgezondheidszorg. In 2022 is voor deze opleidingen € 27 miljoen beschikbaar. Verpleegkundig specialisten (VS) en physician assistants (PA) worden opgeleid om minder complexe en routinematige taken van de huisarts of de specialist over te nemen. Hiervoor is € 38 miljoen beschikbaar. In 2022 is voor de regeling Opleiding in een jeugd-ggz-instelling € 2,3 miljoen beschikbaar. Voor de uitvoering van motie 35300 XVI 72 Dik-Faber om het opleiden van tropenartsen te subsidiëren en gestructureerde overdracht van door hen in het buitenland opgedane kennis te stimuleren is € 1,35 miljoen beschikbaar in 2022. In het kader van het compensatiepakket Wind in de zeilen is in 2022 € 1 miljoen beschikbaar voor het opleiden van physician assistants ter versterking van de huisartsenzorg in Zeeland.
Arbeidsmarkt
Kwaliteitsimpuls personeel ziekenhuiszorg
Voor de kwaliteitsimpuls personeel ziekenhuiszorg (KPZ) is het doel om ziekenhuizen en UMC’s te stimuleren meer en strategischer te investeren in bij- en nascholing van personeel. In het hoofdlijnenakkoord medisch-specialistische zorg 2019-2022 hebben partijen afgesproken dat de middelen voor de KPZ beschikbaar blijven voor de sector (circa € 206 miljoen per jaar).
Versterking regionaal arbeidsmarktbeleid
Via de subsidie SectorplanPlus (€ 420 miljoen over de looptijd 2017-2022) stimuleren we (zij-)instroom in de zorg en met ingang van het lopende vierde tijdvak ook behoud van medewerkers.
Met de subsidie aan RegioPlus voor de uitvoering van het meerjarige beleidsprogramma ‘Samen Regionaal Sterk’ investeert VWS in een goed werkende, landelijk dekkende regionale arbeidsmarktinfrastructuur. (€ 18 miljoen in 2022).
Met een subsidie aan de Stichting Het Potentieel Pakken voor het project ‘Contractuitbreiding in de zorg’ (€ 7,2 miljoen over de projectperiode 2021-2023) investeren we in vergroting van het arbeidsaanbod door contractuitbreiding.
Overige
Het Capaciteitsorgaan ontvangt een instellingsubsidie om onafhankelijke ramingen op te stellen omtrent de benodigde opleidingscapaciteit bij de medische en tandheelkundige vervolgopleidingen, FZO en GGZ-opleidingen.
Voor een Nationale Zorgreserve van oud-zorgmedewerkers die bereid zijn om tijdelijk in plaats van hun reguliere werk elders in de Nederlandse economie, bij te springen als zorgreservist bij organisaties in nood is € 5 miljoen beschikbaar.
Opdrachten
Opleidingen, beroepenstructuur en arbeidsmarkt
Er wordt via ZonMw geïnvesteerd in het verder ontwikkelen van een onderzoeksinfrastructuur voor verpleegkundigen en verzorgenden. Hiervoor is € 12 miljoen beschikbaar in de periode van 2019 ‒ 2025. Daarnaast wordt onderzoek gedaan naar de functiedifferentiatie van mbo- en hbo-opgeleide verpleegkundigen. Hiervoor is € 5 miljoen beschikbaar voor de periode 2019 tot en met juni 2023.
Overige
Er worden bedragen ingezet voor de ontwikkeling van kennis en expertise op het terrein van de zorg, voor beleid en praktijk. Daarbij gaat het onder meer om bijdragen aan de onderzoeksprogramma’s van het Centraal Bureau voor de Statistiek (CBS).
Bijdragen aan agentschappen
CIBG
Het CIBG is verantwoordelijk voor het beheer van het BIG-register, de uitvoering van diverse besluiten en regelingen met betrekking tot de uitoefening van medische beroepen op de BES eilanden, de erkenning buitenlandse diploma’s en toezicht en handhaving WNT en informatieverstrekking hieromtrent. In totaal is voor deze taken in 2022 € 12,9 miljoen gereserveerd.
3. Informatiebeleid
Subsidies
Informatiebeleid
Jaarlijks wordt subsidie verleend aan het Nationaal ICT Instituut in de Zorg (Nictiz). Nictiz is het landelijke expertisecentrum dat ontwikkeling van ICT in de zorg faciliteert. Voor de invulling van de coördinerende functie die Nictiz heeft bij de ontwikkeling van ICT- en informatiestandaarden en als kenniscentrum bij het gebruik van deze standaarden is in 2022 een bedrag van € 9,5 miljoen beschikbaar. Om de zorgsector te ondersteunen bij de efficiënte inzet van standaarden en informatie, analyseert en duidt Nictiz ontwikkelingen in het gebruik van ICT in de zorg. Tevens fungeert Nictiz als nationaal en internationaal kennis- en expertisecentrum en vervult het een verbindende rol bij de ontwikkeling en het gebruik van ICT in de zorg.
Bij de verdergaande digitalisering van de zorg is informatiebeveiliging een essentiële voorwaarde. Z-CERT is de sectorale organisatie die zich inzet voor informatiebeveiliging in de zorg. De komende jaren zal gefaseerd toegewerkt worden naar het aansluiten van alle zorgsectoren. Structureel is € 1,5 miljoen beschikbaar voor professionaliseren en doorontwikkelen van de diensten en staande Z-CERT organisatie en collectieve deelname van zorgsectoren.
Overig
VWS zet de komende jaren verder in op het optimaal benutten van de schaarse capaciteit aan zorgpersoneel en het verbeteren van de kwaliteit van zorg door inzet van digitale zorg en aanpassen van zorgprocessen. VWS ondersteunt dit door het vergroten van kennis over digitale toepassingen bij burgers en professionals via het communicatietraject Zorg van Nu, het vergroten van de digitale vaardigheden van professionals in het zorgveld en van toekomstig personeel in het zorgonderwijs via digivaardigindezorg.nl. Om gegevens-uitwisseling (naast gegevens bij huisarts, ziekenhuis en apotheek, gaat het ook om rijksvaccinatiegegevens en COVID-19-vaccinatiegegevens) tussen de pgo's van patiënten en zorgverleners mogelijk te maken is het noodzakelijk dat zowel pgo-leveranciers als de systemen van zorgaanbieders het MedMij-label behalen. VWS ondersteunt de Stichting Medmij om standaarden voor gegevens-uitwisseling op te stellen en zorgt voor informatie voor burgers en professionals over de meerwaarde van een pgo. Totaal is er in de begroting 2022 voor het programma Innovatie en zorgvernieuwing circa € 12,5 miljoen gereserveerd voor subsidies.
Opdrachten
Informatiebeleid
Hieronder vallen het Informatieberaad, de veilige gegevensuitwisseling en authenticatie in de zorg en internationale gegevensuitwisseling. Het Informatieberaad komt ook in 2022 minstens viermaal per jaar bijeen. Om de besluitvorming in goede onderlinge afstemming met de leden, het veld en internationale gremia voor te bereiden, is € 2,2 miljoen beschikbaar. Het Informatieberaad moet naast externe kennis en capaciteit ook de leden van het Informatieberaad (de bureaus van de koepels en brancheorganisaties) direct kunnen steunen bij het vertalen van de afspraken naar de consequenties voor hun sector en achterban.
Elektronische gegevensuitwisseling is cruciaal voor goede zorg. Voor patiënten en zorgverleners is het van groot belang dat zij tijdig over de juiste informatie beschikken om de juiste zorg op de juiste plaats te kunnen leveren.
Het programma Gegevensuitwisseling richt zich op de totstandkoming van elektronische uitwisseling, zodat gegevens tussen zorgverleners kunnen stromen. Het wetsvoorstel elektronische gegevensuitwisseling in de zorg levert een belangrijke bijdrage aan eenheid van taal en techniek waardoor gegevensuitwisseling steeds vaker elektronisch zal verlopen.
Om ook op de korte termijn de elektronische uitwisseling te versnellen, werkt VWS samen met het zorgveld aan het breder inzetten van bestaande ICT-oplossingen en het realiseren van een landelijk dekkend netwerk van onderling verbonden ICT-infrastructuren. Keuzevrijheid voor het netwerk en systeem van de individuele zorgaanbieder is hierbij een belangrijk criterium.
Met het digitaler worden van de zorg neemt ook het risico en de impact van informatiebeveiligings-incidenten toe. De continuïteit van zorgverlening kan hierdoor in gevaar komen. Het is van groot belang dat er voldoende aandacht is voor privacy en informatiebeveiliging. VWS ondersteunt het veld hierbij met aanscherping van de wettelijk verplichte informatiebeveiligingsnormen, door instrumenten in te zetten om bewustwording te vergroten en door veldpartijen te stimuleren risicobeperkende maatregelen te treffen en zorg te dragen voor handhaving en toezicht.
Veilig inloggen door burgers en zorgverleners is ook een belangrijke randvoorwaarde voor veilige digitalisering. VWS levert een bijdrage aan BZK voor het door ontwikkelen, implementeren en stimuleren van het gebruik van veilige authenticatie in de zorg. Hiervoor is binnen VWS het programma Toegang opgericht dat de zorg wil laten aansluiten op de middelen en voorzieningen van BZK en een hoger betrouwbaarheidsniveau bij de toegang tot medische gegevens wil realiseren.
Met Artificiële Intelligentie en andere vormen van meervoudig gebruik van medische data kunnen belangrijke bijdrage geleverd worden aan de ontwikkeling van zorg, alsook verbetering van de kwaliteit en betaalbaarheid. VWS ondersteunt het veld bij het ontwikkelen van randvoorwaarden om dit op een verantwoorde manier te doen. Daarnaast levert VWS een bijdrage aan de beleidsontwikkeling om de data voor meervoudig gebruik makkelijker en sneller beschikbaar te maken.
Ook wordt over de grens gekeken en met andere landen samengewerkt aan betere zorg en informatiedeling voor patiënten en worden afspraken gemaakt over gezamenlijke standaarden voor taal en techniek.
Voorts is voor 2022 rekening gehouden met een beperkt opdrachtenbudget voor RDO.
Overig
In 2022 wordt in februari de tweede slimme Zorgestafette georganiseerd. In de regio vindt een (deels) digitale bijeenkomst plaats waarbij patienten, professionals, zorgorganisaties, zorginkopers (zorgverzekeraar, zorgkantoor en gemeenten), werkgeversorganisaties en onderwijs aanwezig zijn. Het doel hiervan is om de implementatie van slimme zorg in die regio te versnellen en te bouwen aan regionale samenwerking. Ook worden regio’s aan elkaar verbonden zodat er van elkaar geleerd wordt. Via zorgvoorinnoveren worden zorgorganisaties en innovatoren in de zorg o.a. via consultgesprekken en (digitale) innovatiecafé’s ondersteund bij het implementeren en opschalen van digitale toepassingen. VWS geeft tevens een bijdrage aan het onderhouden van het toetsingskader voor gezondheidsapp’s zodat mensen ondersteund worden bij de keuze in de wereld van betrouwbare gezondheidsinformatie en -apps. Voor 2022 voert het RIVM de nieuwe e-healtmonitor uit met nieuwe indicatoren en passende operationele doelstellingen. Totaal is er in de begroting 2022 voor het programma Innovatie en zorgvernieuwing circa € 6,5 miljoen gereserveerd voor opdrachten.
Bijdrage aan agentschappen
Informatiebeleid
De kosten voor het gebruik van Generieke Digitale Infrastructuur (GDI) voorzieningen worden doorbelast aan de gebruiker. Hieronder valt bijvoorbeeld het gebruik van DigiD om online toegang te krijgen tot je medisch dossier of in te loggen bij de zorgverzekeraar. Het ministerie van VWS financiert de kosten voor het gebruik van deze voorzieningen in de zorg. Voor 2022 is hiervoor € 19,3 miljoen beschikbaar.
Ook is een bijdrage beschikbaar voor het CIBG voor de SBVZ en het UZI-register:
– De Sectorale Berichten Voorziening in de Zorg (SBV-Z) van het CIBG is een betrouwbare bron voor het leveren van burgerservicenummers (BSN’s) aan de zorgsector.
– Het UZI-register (Unieke ZorgverlenerIdentificatie register) van het CIBG verstrekt UZI-passen aan zorgaanbieder en indicatieorganen waarmee unieke identificatie van zorgaanbieders en indicatieorganen in de zorg mogelijk wordt gemaakt.
Maatschappelijke diensttijd
Maatschappelijke diensttijd (MDT) is na de experimentfase in 2018 en 2019 en na de officiële start in maart 2020 doorontwikkeld naar een gestaag groeiend en lerend MDT-netwerk dat weet wat er leeft onder jongeren en slagvaardig jongeren kan werven, begeleiden en maatschappelijk relevante activiteiten kan faciliteren. Ruim 30.000 jongeren doen mee in 163 reguliere MDT-projecten (circa 2.700 betrokken organisaties) en ruim 30.000 (raming) jongeren doen mee in coronaprojecten. De vanuit 2020 doorlopende projecten zorgen voor een aanvullende opschaling met 30.000 jongeren en met de projecten vanuit de subsidierondes in 2021 wordt een verdere opschaling met nog eens 30.000 jongeren beoogd.
De inzet van de middelen voor 2022 is gericht op het bereiken van 65.000 jongeren in projecten die met de vernieuwde subsidieregeling worden gehonoreerd. Al deze projecten dragen bij aan de doelstelling van een landelijk dekkend netwerk van MDT-organisaties en jongeren, waardoor iedere jongere die dit wil, in zijn of haar omgeving een MDT kan doen. Hierbij wordt er samen met jongeren, maatschappelijke organisatie en gemeenten ook (verder) gewerkt aan de opzet van regionale MDT-communities en de ontwikkeling van MDT binnen het onderwijs.
In 2022 zal ook de verdere inbedding van MDT als instrument in de uitvoering van het sociaal domein ter hand worden genomen. In de subsidieaanvragen is het indienen met een partnerschap waarbij ook het sociaal domein is betrokken een voorwaarde. De motivering om dit te doen is dat MDT bijdraagt aan oplossingen voor verschillende domein overstijgende vraagstukken zoals mentaal welzijn, jeugdwerkloosheid, schulden, onderwijsachterstanden, maar ook eenzaamheid. Het Rijk en de gemeenten werken hierbij samen en voor de (middel)lange termijn wordt nagegaan in hoeverre de overheid de ondersteuning van jongeren meer geïntegreerd kan vormgeven. Minstens zo belangrijk is om dit samen met jongeren zelf te doen, in lijn met de werkwijze bij MDT. MDT is ook als instrument opgenomen in de rijksbrede aanpak voor herstel en perspectief voor de jeugd om de negatieve effecten van de coronacrisis voor jongeren op korte termijn zoveel mogelijk weg te nemen of te verzachten en de uitgangspositie van jongeren in de samenleving op langere termijn versterken.
In 2022 komt er via het doorlopende evaluatie-onderzoek een update van het inzicht in de bereikte effecten voor en door de jongeren. Op basis van de opgestelde streefwaarden wordt beoordeeld in hoeverre de drie ambities van MDT worden gerealiseerd. Deze ambities zijn: iets doen voor een ander/de samenleving, talentontwikkeling en ontmoetingen met mensen met een andere achtergrond. Naast de effecten voor de jongeren komt er meer inzicht in de maatschappelijke impact van de MDT.
In 2022 wordt een interactief overzicht ontwikkeld dat op de website van MDT een blijvend inzicht geeft in de landelijke dekking van het MDT-netwerk en tevens in de vraag van jongeren per regio in verhouding tot het aanbod van MDT projecten per regio.
In 2022 wordt samen met het MDT-netwerk (stakeholders en opgezette communities) verder toegewerkt naar het concreet inrichten van de MDT-alliantie; de (juridisch) samenwerkingsvorm, de verantwoordelijkheden en taken van alle betrokken stakeholders. Beoogd wordt dat eind 2022 het ontwerp van de alliantie en de bijbehorende MDT-uitvoeringsorganisatie gereed is. Als onderdeel van de duurzame borging van MDT wordt een duurzaam subsidiestelsel ontwikkeld. De kwaliteit van MDT-projecten wordt vanaf 2022 door middel van het MDT-proof label getoetst en vormt een voorwaarde voor subsidiering. Aan de hand van deze werkwijze met onder andere een kortere doorlooptijd voor het honoreren van projecten, wordt in 2022 toegewerkt naar doorlopende (meerjarige) subsidiering, waarbij er om de 3 á 4 maanden een moment van indiening is. Hierdoor kan er zo goed mogelijk aangesloten worden op de behoeften vanuit het netwerk. Bijvoorbeeld vanuit het onderwijs is het gewenst om projecten in september te kunnen starten en andere projecten willen in het voorjaar beginnen.
Vanuit het Rijk is voor 2022 € 100 miljoen beschikbaar voor de verdere ontwikkeling van MDT. In 2022 zal weer een verdere stap worden gezet in het vergroten van de cofinanciering om MDT zo steeds minder afhankelijk te laten zijn van de Rijksoverheid en daarmee MDT echt van de samenleving te maken. De geboden ondersteuning hierbij door MDT wordt in 2022 geïntensiveerd door meer bedrijven, fondsen, gemeenten, scholen en maatschappelijke organisaties op de hoogte te brengen van de financieringsmogelijkheden en te stimuleren om (ook) in financiële zin te participeren. De uitwerking en uitvoering van MDT in Caribisch Nederland wordt in 2022 voortgezet, evenals de in 2021 geïntensiveerde communicatiecampagne. Om de duurzame vrijwillige inzet van jongeren te stimuleren zal MDT het Oranjefonds blijven ondersteunen bij het vitaliseren van het vrijwilligerswerk.
In 2022 wordt het in 2021 ontwikkelde MDT-certificaat verder uitgebreid met de mogelijkheid om badges te verdienen voor een tiental opgedane werkskills. Deze werkskills zijn gericht op concrete gedragingen in een werksituatie die, naar de mening van werkgevers van basisbelang zijn om goed te kunnen functioneren in werk, op elk niveau, bijvoorbeeld het nakomen van afspraken en het nemen van verantwoordelijkheid. Deze toevoegingen op het certificaat geven de jongeren die aan MDT hebben meegedaan een streepje voor op de arbeidsmarkt.
4. Inrichting Zorgstelsel
Bijdrage aan ZBO's/RWT's
Nederlandse Zorgautoriteit (NZa)
De NZa ziet toe op een rechtmatige uitvoering van de Zvw en de Wlz en reguleert tarieven en prestaties in de zorg. Tevens ziet zij toe op naleving van de Wmg. Inclusief de middelen voor het Informatie Knooppunt Zorg (€ 1,5 miljoen) bedraagt het beschikbare budget in 2019 circa € 65,7 miljoen.
CAK
Het CAK voert diverse wettelijke taken uit waaronder het betalen van gelden aan zorginstellingen voor geleverde langdurige zorg, het opleggen en innen van de eigen bijdragen voor de Wet langdurige zorg (Wlz) en de Wet maatschappelijke ondersteuning (Wmo), de uitvoering van de burgerregelingen (waaronder de regelingen voor de wanbetalers, de gemoedsbezwaarden en de onverzekerden), de buitenlandtaak, de uitvoering van de subsidieregeling medisch noodzakelijke zorg aan onverzekerden en het verstrekken van Schengen- en Engelstalige verklaringen. In de afgelopen jaren heeft het CAK zijn organisatiestructuur aangepast. In de komende jaren zal het CAK stap voor stap nog meer veranderingen doorvoeren. Vernieuwingen van de ICT-systemen en een cultuur waarin leren en ontwikkelen gemeengoed is zijn onder andere nodig om de (continuïteit van de) dienstverlening bij het CAK te garanderen en verder te verbeteren.
In 2022 is 112,5 miljoen beschikbaar voor het CAK.
Zorginstituut Nederland (ZiNL)
Het Zorginstituut Nederland voert diverse wettelijke taken uit: adviseren over het verzekerde Zvw- en Wlz-pakket, het stimuleren van de verbetering van de kwaliteit van de gezondheidszorg in Nederland, er voor zorgen dat iedereen toegang heeft tot begrijpelijke en betrouwbare informatie over de kwaliteit van geleverde zorg, adviseren over de gewenste ontwikkeling van beroepen en opleidingen in de gezondheidszorg, fondsbeheerder van het Zorgverzekeringsfonds (inclusief uitvoering van de risicoverevening) en het Fonds Langdurige Zorg; bevorderen van de rechtmatige en doelmatige uitvoering van de Wlz en het adviseren of het wenselijk is dat een nieuw beroep of specialisme in de Wet op de beroepen in de individuele gezondheidszorg moet worden gereguleerd.
Het Zorginstituut voert in samenwerking met ZonMw de subsidieregeling Veelbelovende Zorg Sneller bij de Patiënt uit. Het doel van deze regeling is het versnellen van de toegang van de patiënt tot potentieel veelbelovende en innovatieve zorg via opname in het basispakket.
In 2022 is 74,7 miljoen in totaal beschikbaar voor het Zorginstituut.
5. Zorg, welzijn en jeugdzorg op Caribisch Nederland
Subsidies
Zorg en welzijn
VWS verstrekt aan een aantal jeugdorganisaties op Caribisch Nederland subsidies op basis van de Kaderregeling subsidies OCW, SZW en VWS. Instellingssubsidies worden jaarlijks verstrekt, maar hebben we een structureel karakter. Daarnaast gaat het om enkele meerjarige projectsubsidies.
Hiervoor is € 2,7 miljoen begroot. Het overige deel is gereserveerd voor sport.
Bekostiging
Zorg en welzijn
De totale geraamde kosten in 2022 voor de zorguitgaven op Caribisch Nederland die voortvloeien uit het Besluit Zorgverzekering BES bedragen circa € 128,6 miljoen. Tevens is circa € 4,5 miljoen gereserveerd voor pleegzorgvergoedingen en begeleidingen van jongeren via Zorg en Jeugd Caribisch Nederland (ZJCN). Daarnaast is er voor het uitvoeren van bevolkingsonderzoeken € 2,5 miljoen gereserveerd en voor het sport- en preventieakkoord € 2 miljoen. Het bedrag genoemd onder bekostiging is exclusief de apparaatskosten van ZJCN; deze kosten staan op artikel 10.
Bijdragen aan medeoverheden
Overige
VWS verstrekt jaarlijks bijzondere uitkeringen aan de openbare lichamen op basis van artikel 92 lid 2 sub c Wet financiën openbare lichamen Bonaire, Sint Eustatius en Saba. Hiervoor is € 4,2 miljoen begroot. De uitkeringen zijn bestemd voor de uitvoering van verschillende activiteiten op het VWS domein in nauw overleg met de openbare lichamen, al dan niet vastgelegd in een afzonderlijk akkoord. De looptijd van de afspraak wisselt. Er vinden periodieke overleggen plaats met de openbare lichamen om de voortgang te monitoren. De financiële verantwoording verloopt via de jaarrekening van de openbare lichamen.
Tweede Kamer, Vergaderstukken 2020-2021, 29 282 nr. 411
3.5 Artikel 5 Jeugd
Kinderen in Nederland groeien gezond en veilig op, ontwikkelen hun talenten en doen mee aan de samenleving.
Ouders /verzorgers zijn primair verantwoordelijk voor de opvoeding en verzorging van hun kinderen.Als ouders of het ondersteunende sociale netwerk hun rol niet kunnen vervullen, is er een taak weggelegdvoor de overheid om jeugdigen met hulp op maat naar een zelfstandige toekomst te leiden. Kinderen wiens veiligheid in het geding is of die in hun ontwikkeling worden bedreigd, moeten passende hulp krijgenen indien nodigin bescherming wordengenomen.
Met de invoering van de Jeugdwet op 1 januari 2015 zijn gemeenten bestuurlijk en financieel verantwoordelijk voor de ondersteuning, hulp en zorg van jeugdigen (jeugdhulp). De ministers van VWS en JenV zijn systeemverantwoordelijk voor het gedecentraliseerde stelsel van jeugdhulp, waaronder het wettelijk kader (de Jeugdwet).
De minister is verantwoordelijk voor:
Regisseren: van het wettelijk kader. De Jeugdwet bevat regels voor de inrichting van het jeugdstelsel waaraan gemeenten, jeugdhulpaanbieders en andere partijen moeten voldoen, onder andere op het gebied van toegang, kwaliteit en beleidsinformatie. De minister voert bestuurlijk overleg met de relevante actoren gericht op het realiseren van de maatschappelijke doelen van het jeugdstelsel. De Inspectie Gezondheidszorgen Jeugd (IGJ) en de Inspectie van Justitie en Veiligheid (JenV) zijn verantwoordelijk voor onafhankelijk toezicht op de aanbieders van jeugdhulp. DeJeugdautoriteit heeft de taak om risico's met betrekking tot decontinuïteit van cruciale zorg voor jeugdigen te signaleren, tevoorkomen en op te kunnen vangen. De minister is bovendien verantwoordelijk voor het monitoren en evalueren van de werking van het jeugdstelsel.
Financieren: van de gemeenten via het gemeentefonds om hun verantwoordelijkheid voor jeugdhulp op grond van de Jeugdwetwaar te kunnen maken. Uitvoeren van de Subsidieregeling schippersinternaten en subsidiëren van vertrouwenswerken de kindertelefoon.
Stimuleren: de minister bevordert dat de actoren in het jeugdstelsel de jeugdhulp merkbaaren meetbaar beter maken voor de cliënt,de kwaliteit van de jeugdhulp borgen en waar nodig verbeteren. Verbetering van de samenhang tussen beleiden uitvoering op de terreinen van zorg, school en werk. Zorgen voor een landelijke kennisinfrastructuur voor beleidsontwikkeling en -implementatie en zorgvernieuwing.
Toekomstbestendige organisatie van de jeugdzorg
Naar aanleiding van het rapport ‘Stelsel in groei’, het rapport van de stuurgroep ‘Maatregelen financiële beheersbaarheid Jeugdwet’ en de ‘Uitspraak van de Commissie van Wijzen’ is besloten gemeenten in 2022 € 1,3 miljard extra beschikbaar te stellen voor de tekorten vanwege de jeugdzorg.19 Dat komt bovenop de eerder toegezegde € 300 miljoen voor dat jaar. Gemeenten committeren zich daarbij aan de invulling van een set aan maatregelen die in 2022 een besparing van € 214 miljoen opleveren. Het gaat deels over maatregelen waarover april 2021 ook al afspraken met gemeenten zijn gemaakt, zoals het breder invoeren van een praktijkondersteuner jeugd-ggz bij de huisarts. Met deze combinatie van middelen en maatregelen wordt recht gedaan aan de uitspraak van de Commissie van Wijzen.
Het is aan het nieuwe kabinet om integraal te beslissen over de structurele financiën en noodzakelijke aanpassingen aan het jeugdhulpstelsel om de jeugdzorg in de toekomst effectief en beheersbaar te houden. Het Rijk en de VNG, in samenwerking met andere betrokken partijen (o.a. cliënten, aanbieders en professionals), geven in 2022 uitvoering aan een hervormingsagenda, die bestaat uit de combinatie van een set van maatregelen en een financieel kader waarmee een structureel houdbaarder jeugdstelsel wordt gerealiseerd. Deze hervormingsagenda omvat zowel afspraken over maatregelen die passen binnen het huidige stelsel, als het starten met de voorbereiding van aanpassing in nationale wet- en regelgeving waar een nieuw kabinet definitief over moet besluiten.
Aanpak Huiselijk Geweld en Kindermishandeling
Geweld hoort nergens thuis. Toch zijn huiselijk geweld en kindermishandeling de meest voorkomende vormen van geweld die in Nederland plaatsvinden.
De opgave om geweld in afhankelijkheidsrelaties eerder en beter in beeld te krijgen, het duurzaam te stoppen en terug te dringen en de schade ervan te beperken, blijft ook in 2022 nodig. Het onderzoek ‘Een kwestie van lange adem’ en de toelichting op de werkende elementen van het Verwey-Jonker Instituut laten zien dat de inzet van de afgelopen jaren met het programma Geweld hoort nergens thuis (GHNT) effect heeft. De randvoorwaarden die hier aan bijdragen zijn: de gezamenlijke inzet op de werkvloer, multidisciplinair werken, een sterke lokale infrastructuur met deskundigheid over veiligheid en werken volgens de gedeelde visie van gefaseerde ketenzorg met bestuurlijk commitment. Het gaat beter met gezinnen waar hulp is georganiseerd. Het is gewenst de verdere ontwikkeling, uitbouw en versterking van deze fundamentele onderdelen te ondersteunen.
Onderdelen van het programma GHNT hangen samen met het toekomstscenario Kind- en gezinsbescherming dat in 2021 voor consultatie aan veldpartijen is voorgelegd. De inzet is ervoor te zorgen dat de steun, hulp en bescherming van gezinnen die te maken hebben met geweld of waar ontwikkelingsdreiging van een kind speelt, verbetert ook als het gaat om volwassenen zonder kinderen (0-100). De gedachte is om het toekomstscenario in 2022 op basis van de consultatieronde, met de praktijk verder te ontwikkeld. Daarnaast zal in 2022 vervolg geven worden op reeds in gang gezette ontwikkelingen voor specifieke doelgroepen, zoals slachtoffers van seksueel geweld, ouderenmishandeling, schadelijke praktijken en voor het vergroten van gendersensitiviteit in de aanpak van huiselijk geweld.
De impactmonitor huiselijk geweld en kindermishandeling die in december 2022 verschijnt, bevat indicatoren op de doelstellingen van de aanpak van huiselijk geweld en kindermishandeling.
2020 | 2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|---|
Verplichtingen | 121.864 | 244.773 | 117.641 | 88.672 | 89.641 | 89.666 | 89.564 |
Uitgaven | 136.507 | 249.523 | 117.641 | 88.672 | 89.641 | 89.666 | 89.564 |
waarvan juridisch verplicht | 98,0% | ||||||
3. Effectief en efficiënt werkend jeugdstelsel | 136.507 | 249.523 | 117.641 | 88.672 | 89.641 | 89.666 | 89.564 |
Subsidies (regelingen) | 78.427 | 103.926 | 106.485 | 77.450 | 78.418 | 78.446 | 78.345 |
Kennis en informatiebeleid | 12.550 | 11.987 | 12.744 | 12.719 | 12.701 | 12.702 | 12.701 |
Jeugdbeleid | 50.355 | 31.129 | 59.544 | 36.852 | 37.970 | 38.065 | 38.067 |
Jeugdstelsel | 15.522 | 60.810 | 34.197 | 27.879 | 27.747 | 27.679 | 27.577 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Opdrachten | 11.039 | 11.111 | 9.545 | 9.595 | 9.597 | 9.595 | 9.594 |
Kennis en informatiebeleid | 1.295 | 2.122 | 1.696 | 1.906 | 1.906 | 1.905 | 1.905 |
Jeugdbeleid | 9.631 | 8.489 | 7.349 | 7.189 | 7.191 | 7.190 | 7.189 |
Jeugdstelsel | 113 | 500 | 500 | 500 | 500 | 500 | 500 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Bijdrage aan agentschappen | 1.577 | 1.387 | 1.386 | 1.389 | 1.388 | 1.387 | 1.387 |
Overige | 1.577 | 1.387 | 1.386 | 1.389 | 1.388 | 1.387 | 1.387 |
Bijdragen aan mede overheden | 45.464 | 133.075 | 0 | 0 | 0 | 0 | 0 |
Overige | 45.464 | 133.075 | 0 | 0 | 0 | 0 | 0 |
Bijdrage aan andere begrotingshoofdstukken | 0 | 24 | 225 | 238 | 238 | 238 | 238 |
Overige | 0 | 24 | 225 | 238 | 238 | 238 | 238 |
Ontvangsten | 7.746 | 11.682 | 2.085 | 2.085 | 2.085 | 2.085 | 2.085 |
Overige | 7.746 | 11.682 | 2.085 | 2.085 | 2.085 | 2.085 | 2.085 |
Budgetflexibiliteit
Subsidies
Van het beschikbare budget 2022 van € 106,5 miljoen is circa 99,0 % juridisch verplicht juridisch verplicht in verband met de aangegane verplichtingen voor instellingssubsidies en (meerjarige) projectsubsidies. Het betreft hier o.a. financiering van de schippersinternaten, het Nederlands jeugdinstituut, de Nationale jeugdraad, LOC, de Nederlandse vereniging pleeggezinnen, Kinderrechtencollectief, GGD GHOR, het Landelijk Expertise Centrum Kindermishandeling (LECK), Kindertelefoon en het Advies- en Klachtenbureau Jeugdzorg (AKJ). Daarnaast worden er ook een aantal projectsubsidies gefinancierd rondom de thema's kindermishandeling en huiselijk geweld, gepaste zorg, zorg voor de jeugd, jeugdzorg plus, pleegzorg, professionalisering en de hervormingsagenda. De niet-juridisch verplichte middelen zijn voornamelijk gereserveerd voor subsidies Zorg voor de Jeugd en voor de aanpak van kindermishandeling en huiselijk geweld.
Opdrachten
Van het beschikbare budget in 2022 van € 9,5 miljoen, is 86,9% juridisch verplicht. De niet-juridisch verplichte middelen zijn met name gereserveerd voor de aanpak van kindermishandeling en huiselijk geweld, professionalisering, gepaste zorg, kinderrechten en informatievoorziening.
Bijdragen aan agentschappen
Van het beschikbare budget 2022 van € 1,4 miljoen is 100% juridisch verplicht. Het betreft een bijdrage aan het CIBG voor de uitvoeringskosten, het jaardocument Jeugd en het beheer van de Verwijsindex risicojongeren.
Bijdragen aan andere begrotingshoofdstukken
Van het beschikbare bedrag van € 0,2 miljoen is 100% juridisch verplicht.
3. Effectief en efficiënt werkend jeugdstelsel
Subsidies en opdrachten
Kennis en informatiebeleid
Voor het hoofdbudget kennis en informatiebeleid is een bedrag van circa € 14,4 miljoen beschikbaar voor opdrachten en subsidies. De middelen zijn onder andere beschikbaar voor het verzamelen van gegevens ten behoeve van beleidsinformatie jeugd door het CBS. Het CBS publiceert twee keer per jaar statistieken en rapportages over het jeugdhulpgebruik per gemeente. Op basis van de halfjaarlijkse rapportages worden maximaal een viertal nadere onderzoeken uitgezet, om verschillende scores op het jeugdhulpgebruik bij gelijksoortige gemeenten te verklaren. De Jeugdmonitor wordt eenmaal per jaar gepubliceerd om de situatie te laten zien van de jeugd aan de hand van maatschappelijke indicatoren die het brede jeugdveld bestrijken, te weten: wonen, school, werken, middelengebruik, politiecontacten en kindermishandeling.
Het Nederlands Jeugdinstituut heeft een publieke kennistaak voor het jeugdveld en ontvangt voor de uitvoering daarvan een instellingssubsidie van circa € 10,2 miljoen om actuele en betrouwbare kennis over jeugd, vakmanschap en de organisatie van het jeugdveld aan een ieder en om niet aan te kunnen bieden. In 2021 zijn de kennisfuncties van KJP en LVB geïntegreerd in het NJi, de betreffende projectsubsidies zijn komen te vervallen.
Jeugdbeleid
Kindermishandeling en huiselijk geweld
Voor de verschillende onderdelen in de aanpak van kindermishandeling en huiselijk geweld zijn middelen beschikbaar, waaronder € 2 miljoen voor het versterken van Forensisch-medische expertise bij kindermishandeling (FMEK)van de GGD GHOR. Verder is er € 1,4 miljoen beschikbaar voor de implementatie van de meldcode huiselijk geweld en kindermishandeling. Het totale beschikbare budget voor het tegen gaan van Kindermishandeling is circa € 11,2 miljoen.
Zorg voor de jeugd
In 2022 is op het hoofdbudget Zorg voor de Jeugd circa € 48,5 miljoen gereserveerd voor subsidies en € 7,1 miljoen voor opdrachten. Onder dit budget wordt een aantal deelonderwerpen onderscheiden:
Het gewone leven versterken
• Versterken veerkracht van de jeugd
In 2021 zijn extra middelen beschikbaar gesteld om de nadelige gevolgen van de coronacrisis voor jongeren te beperken, via het zgn. Jeugdpakket (€ 58,5 miljoen) en het Steunpakket welzijn jeugd (€ 40 miljoen). Ook is hiermee ingezet op stimuleren van initiatieven om jongeren eerder en beter te betrekken bij maatregelen die hen aangaan.
In het kader van het Herstelplan jeugd wordt in 2022 het mentaal welbevinden van de jeugd gemonitord. Aan de hand van de uitkomsten daarvan wordt bezien of er in 2022 aanvullende acties nodig zijn.
• Vergroten van ontwikkelingskansen
Door een betere verbinding van onderwijs en zorg op lokaal en regionaal niveau worden ontwikkelingskansen voor kinderen vergroot. Om de financiering van zorg in onderwijstijd te vereenvoudigingen lopen twee regionale pilots met collectieve financiering van zorg in onderwijstijd. Gelijktijdig wordt informatie verzameld bij een aantal scholen om op termijn landelijke collectieve financiering vorm te kunnen geven. Deze scholen worden tevens ondersteund door een zorgarrangeur om hen te helpen bij het regelen van de zorg in onderwijstijd. Naast zorg in onderwijstijd wordt in het kader van onderwijszorgarrangementen in het najaar van 2022 op basis van ervaringen uit 15 proeftuinen in 2021 gestart met de ontwikkeling van een experimentenregeling zodat er meer ruimte is voor onderwijszorgarrangementen aan kinderen die tussen wal en schip vallen van de systemen. Tot slot is er voor de ondersteuning van ouders en kinderen door onderwijszorgconsulenten een subsidie van ca. € 1,7 miljoen beschikbaar.
• Bevorderen dat jeugd kan participeren
Het is belangrijk dat jeugdigen onbeperkt en volwaardig kunnen meedoen aan de samenleving, ook als zij te maken hebben met een beperking of chronische aandoening. Er wordt in 2022 verder gewerkt aan de uitvoering van de drie routes uit het onderzoek van KPMG Toegang voor jeugd met een levenslange en levensbrede hulpvraag: routes naar een integrale afweging. Het doel is om de toegang voor deze doelgroep in het sociaal domein te verbeteren. Naast meedoen, is het belangrijk dat jeugdigen en ouders kunnen meepraten en –beslissen. Meepraten en –beslissen van kind en gezin is nodig voor effectieve resultaten en niet voor niets een kinderrecht (VN Verdrag). Bovendien draagt het bij aan reflectie van professionals op hun handelen. Voor het bevorderen van jongerenparticipatie en ervaringsdeskundigheid werken VWS samen met organisaties als NJR en ExpEx die van VWS subsidie ontvangen.
Uitvoeringspraktijk zorg voor de jeugd verbeteren
• Verbeteren van de toegang tot jeugdhulp voor kinderen en gezinnen Lokale teams zijn in toenemende mate een essentiële factor in het zorglandschap, zowel in samenwerking met het specialistisch veld als met de basisvoorzieningen en netwerken in de wijken. Om passende jeugdhulp te kunnen bieden, het gewone leven te versterken en grip te krijgen op de uitgaven in de jeugdhulp, is het van belang dat er kwalitatief goede lokale teams zijn. Lokale teams die elk een andere verschijningsvorm kunnen hebben, maar waarbij de basis op orde is. Zoals het goed kunnen verwijzen/triageren door bijvoorbeeld hoogopgeleide (specialistische) toegangsprofessionals. Lokale teams die ook zelf lichte vormen van ambulante hulp kunnen aanbieden en die goed samenwerken met de (vaak regionaal ingekochte) specialistische jeugdzorgaanbieders. Met subsidies aan VNG, kennisinstituten en andere veldpartijen wordt het collectief leren van lokale teams gefaciliteerd en worden gemeenten en lokale teams gestimuleerd de toegang te versterken en de vijf basisfuncties en bijbehorende inzichten (uit het KPMG-onderzoek) in te praktijk te brengen en te borgen. De basisfuncties maken onderdeel uit van de regiovisie van de Gezamenlijke Norm voor Opdrachtgeverschap (NvO) van de VNG, waarmee gemeenten met hulp van het OZJ aan de slag gaan. Specifiek voor het aspect «veiligheid» ontvangen gemeenten via het Programma Geweld hoort nergens thuis (GHNT) ondersteuning met instrumenten die op basis van het Kwaliteitskader Werken aan Veiligheid voor lokale (wijk)teams en gemeenten zijn gemaakt. Met de zelfscan zien gemeenten hoe zij hun lokale teams kunnen versterken. Daarnaast wordt een informatiebox ontwikkeld.
• Investeren in gezinsgericht opgroeien
We blijven het ontwikkelen van meer gezinsachtige, kleinschalige voorzieningen in de residentiele jeugdhulp voor jeugdigen die uit huis worden geplaatst ondersteunen. Voor het Actieplan Pleegzorg en de Uitvoeringsagenda Gezinshuizen is een bedrag van € 1,6 miljoen beschikbaar. We ondersteunen de vastgoedtransitie van (gesloten) residentiële jeugdhulpinstellingen om de zorg voor jeugdigen die uit huis zijn geplaatst te verbeteren.
• Bevorderen van een goede overgang naar volwassenheid
Ook in 2022 worden gemeenten en zorgaanbieders ondersteund bij de totstandkoming van doorlopende en ontwikkelingsgerichte zorgarrangementen voor kwetsbare jongeren. Hiervoor heeft het kabinet structureel € 11,4 miljoen uitgetrokken die is toegevoegd aan het Gemeentefonds. Vanuit de instellingssubsidie aan het Nederlands Jeugdinstituut wordt ook in 2022 gewerkt aan het ontwikkelen en ontsluiten van kennis voor gemeenten en zorgorganisaties die relevant is voor een goede ondersteuning bij het begeleiden van jongeren naar volwassenheid. Richting volwassenheid hebben jongeren ondersteuning nodig op meerdere leefgebieden: onderwijs/werk, wonen, zorg, support en inkomen/schulden.
• Oplossen en leren van complexe casuïstiek
Elke jeugdhulpregio heeft een regionaal expertteam, als opschalingsniveau voor complexe casuïstiek die lokaal niet beantwoord kan worden. De VNG heeft de vier basisfuncties van expertteams (consulatie en advies, procesregie, signaleren en leren) bestuurlijk vastgelegd. De diversiteit in ontwikkelingsniveau van de expertteams is groot. In 2022 is ondersteuning nodig om alle expertteams op voldoende niveau te krijgen. Om te zorgen dat jongeren met meervoudige problematiek en hun ouders tijdig en beter geholpen worden, zijn via een amendement Klaver en Westerveld in structureel middelen beschikbaar voor acht bovenregionale expertisecentra jeugdhulp. Vanaf 2021 is hiervoor structureel € 26 miljoen beschikbaar (Kamerstukken II 2019/20, 35300-XVI, nr. 7). Elk expertisecentrum voorziet in drie functies: 1) consultatie en advies 2) organiseren van hulp en 3) kennis en leren. Als hoogste escalatieniveau is er een klein landelijk bemiddelingsteam. Gewenste ontwikkeling is dat deze landelijke bemiddelingsfunctie minder nodig is als expertteams taakvolwassen worden.
Lerend jeugdstelsel stimuleren
• Versterken vakmanschap jeugd- en gezinsprofessionals
Vanuit de instellingssubsidie aan het Nederlands Jeugdinstituut wordt in 2022 het richtlijnenprogramma jeugdhulp en jeugdbescherming en het platform Vakmanschap gefinancierd. De middelen worden ingezet voor het ontwikkelen, onderhouden en implementeren van richtlijnen en het faciliteren van kennisuitwisseling en – toepassing met en door jeugdprofessionals. Om invulling en uitvoering te geven aan projecten uit de arbeidsmarktagenda jeugd ontvangt het arbeidsmarktfonds Fonds Collectieve Belangen (FCB) een subsidie van € 2,4 miljoen voor de periode tot eind 2022. Om invulling en uitvoering te geven aan het opzetten van een lerend netwerk in de jeugdzorg ontvangt jeugdhulpaanbieder Levvel een subsidie van circa € 0,3 miljoen voor de periode 2021 ‒ 2022. VWS stelt verder voor de periode 2020-2023, € 1,3 miljoen beschikbaar voor Erkenning van eerder Verworven Competenties (EVC) via de subsidieregeling EVC Jeugd- en gezinsprofessional.
• Professionaliseren van opdrachtgeverschap en opdrachtnemerschap van gemeenten en aanbieders
Door o.a. te investeren in het versterken van regionale samenwerking, het verbeteren van inkoop en aanbesteden en het terugdringen van administratieve lasten, wordt in 2022 het opdrachtgeverschap en opdrachtnemerschap van gemeenten en aanbieders verder geprofessionaliseerd.
Jeugdstelsel
Voor het hoofdbudget jeugdstelsel is een bedrag van circa € 34,2 miljoen beschikbaar voor subsidies en € 0,5 miljoen voor opdrachten. Middels het beschikbare budget worden diverse jeugdstelsel onderwerpen gefinancierd.
Voor de opvang en verzorging van minderjarige kinderen van binnen schippers, kermisexploitanten en circusartiesten ontvangen internaten subsidie waarvoor circa € 14,5 miljoen beschikbaar is.
In 2022 wordt € 4 miljoen beschikbaar gesteld voor de Jeugdautoriteit. De Jeugdautoriteit is op 1 januari 2019 opgericht om bij te dragen aan de borging van continuïteit van jeugdhulp, kinderbescherming of jeugdreclassering, door te signaleren, te voorkomen en op te vangen. De positie en taken van de Jeugdautoriteit zijn vastgelegd in het Instellingsbesluit Jeugdautoriteit20. Daarbij adviseert de Jeugdautoriteit het Rijk over de «Subsidieregeling Continuïteit Cruciale Jeugdzorg». De Jeugdautoriteit zal verder toegroeien naar de toezichts- en onderzoekstaken die wettelijk worden vast gelegd. Verder is in 2022, € 6 miljoen beschikbaar voor verbeterprogramma’s, waarbij de aanbieders van cruciale jeugdhulp die dat nodig hebben ondersteund worden bij het verbeteren van hun bedrijfsvoering. Dit kan aanbieders ook helpen om zich voor te bereiden op de implementatie van het in voorbereiding zijnde wetsvoorstel beschikbaarheid zorg voor jeugdigen waarin aanvullende eisen aan de bedrijfsvoering worden gesteld zoals een transparante jaarverantwoording.
Voor de wettelijke gecentraliseerde taak van de luisterlijn en het vertrouwenswerk, de Kindertelefoon en het advies- en klachtenbureau jeugdzorg, is in de begroting een bedrag van circa € 14 miljoen aan subsidiemiddelen beschikbaar.
Ontvangsten
Overige
In 2022 verwachten wij ontvangsten van niet volledig uitgeputte subsidies. Deze ontvangsten worden geraamd op € 2 miljoen.
3.6 Artikel 6 Sport en bewegen
Een sportieve samenleving waarbij plezier in sport en bewegen belangrijk is, waarin voor iedereen passende en veilige sport- en beweegmogelijkheden aanwezig zijn en topsport mensen inspireert en samenbrengt.
De minister is verantwoordelijk voor het landelijke sportbeleid. Aan dit sportbeleid ligt vooral de maatschappelijke betekenis van sport ten grondslag. Sport en bewegen dragen in belangrijke mate bij aan een betere gezondheid, aan het verbeteren van leefbaarheid en veiligheid, sociale samenhang en integratie, aan het verbeteren van de schoolprestaties en het verminderen van schooluitval. Daarnaast erkent de minister de intrinsieke waarde van sport en het belang van sportevenementen. Vanuit die verantwoordelijkheid vervult de minister de volgende rollen:
Stimuleren: van samenwerking tussen relevante partijen om op lokaal niveau sportmogelijkheden te bewerkstelligen, van bevorderen van innovatie, kennisontwikkeling en kennisdeling.
Financieren: van programma’s die bijdragen aan voor iedereen passende en veilige sport- en beweeginfrastructuur, van internationaal aansprekende sportevenementen, van de ambitie om te behoren tot de beste tien sportlanden ter wereld, van innovatie, kennisontwikkeling en kennisdeling.
Regisseren: het bijeenbrengen van gemeenten, bedrijfsleven, maatschappelijke organisaties en provincies binnen het Sportakkoord om tot een gezamenlijke beleidsagenda te komen.
In 2022 werken we toe naar het laatste jaar van de eerste periode van het Nationaal sportakkoord. Na drie jaar beginnen we de positieve effecten te zien van alle lokale sportakkoorden die zijn afgesloten.
Met het Sportakkoord wordt samen met de sport(verenigingen), gemeenten, bedrijfsleven en maatschappelijke organisaties de handen ineengeslagen om de kracht van sport de komende jaren beter te kunnen benutten: om alle Nederlanders te verenigen via sport en bewegen. In het laatste jaar van de sportakkoorden zal er een voorstel komen voor de doorontwikkeling. Hoe behouden we de energie en de positieve resultaten vast en verbinden we deze aan de politieke wensen uit het regeerakkoord.
Door corona is de ‘kloof’ verscherpt tussen degenen die actief zijn en degenen die te weinig sporten en bewegen. Er zijn blijvende investeringen in sport en bewegen nodig om een groter deel van de Nederlanders te bereiken en zo die kloof te dichten. Hiertoe is er de afgelopen maanden hard gewerkt aan een gezamenlijke inzet op rijksniveau om bewegen te stimuleren. Op 20 mei jl. heeft u het resultaat hiervan ontvangen met de brief ‘Nederland vitaal en in beweging’ (Kamerstukken II 2020/21, 32793, nr. 552). Vijf departementen zijn betrokken om te laten zien dat de beweegopgave in Nederland een gezamenlijk gedragen missie is. Het gaat hierbij over het betrekken van de sport bij de opgave om 75% van Nederland in 2040 aan de dagelijkse beweegnorm te laten voldoen.
2020 | 2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|---|
Verplichtingen | 439.953 | 754.827 | 368.244 | 447.178 | 447.128 | 447.191 | 447.117 |
Uitgaven | 433.872 | 814.809 | 383.244 | 447.378 | 447.128 | 447.191 | 447.117 |
waarvan juridisch verplicht | 98,8% | ||||||
1. Passend sport- en beweegaanbod | 1.457 | 366 | 0 | 0 | 0 | 0 | 0 |
Subsidies (regelingen) | 1.457 | 366 | 0 | 0 | 0 | 0 | 0 |
Passend sport- en beweegaanbod | 1.457 | 366 | 0 | 0 | 0 | 0 | 0 |
2. Uitblinken in sport | 1.252 | 0 | 0 | 0 | 0 | 0 | 0 |
Subsidies (regelingen) | 1.252 | 0 | 0 | 0 | 0 | 0 | 0 |
Uitblinken in sport | 1.252 | 0 | 0 | 0 | 0 | 0 | 0 |
4. Sport verenigt Nederland | 431.163 | 814.443 | 383.244 | 447.378 | 447.128 | 447.191 | 447.117 |
Subsidies (regelingen) | 185.631 | 314.563 | 164.226 | 168.503 | 168.233 | 168.383 | 168.297 |
Sportakkoord | 119.669 | 227.513 | 76.923 | 76.857 | 76.540 | 76.722 | 76.786 |
Duurzame en toegankelijke sportaccommodaties | 56.755 | 76.426 | 75.794 | 75.766 | 75.519 | 75.490 | 75.491 |
Kennis en innovatie | 9.207 | 10.624 | 11.509 | 15.880 | 16.174 | 16.171 | 16.020 |
Inkomensoverdrachten | 13.762 | 15.863 | 15.266 | 14.566 | 14.567 | 14.561 | 14.563 |
Financiële voorziening topsporters | 13.762 | 15.863 | 15.266 | 14.566 | 14.567 | 14.561 | 14.563 |
Opdrachten | 1.304 | 3.759 | 1.738 | 738 | 737 | 737 | 737 |
Sportakkoord | 1.046 | 3.354 | 1.465 | 515 | 514 | 514 | 514 |
Kennis en innovatie | 145 | 193 | 223 | 223 | 223 | 223 | 223 |
Overige | 113 | 212 | 50 | 0 | 0 | 0 | 0 |
Bijdrage aan ZBO's/RWT's | 2.645 | 2.978 | 2.975 | 2.975 | 2.976 | 2.970 | 2.976 |
Dopingautoriteit | 2.645 | 2.978 | 2.975 | 2.975 | 2.976 | 2.970 | 2.976 |
Bijdrage aan medeoverheden | 227.479 | 475.690 | 195.422 | 185.266 | 185.280 | 185.223 | 185.228 |
Duurzame en toegankelijke sportaccommodaties | 188.529 | 193.213 | 185.259 | 185.266 | 185.280 | 185.223 | 185.228 |
Sportakkoord | 38.950 | 282.477 | 10.163 | 0 | 0 | 0 | 0 |
Bijdragen aan (inter)nationale organisaties | 283 | 1.525 | 3.525 | 3.525 | 3.525 | 3.525 | 3.525 |
Dopingbestrijding | 283 | 325 | 325 | 325 | 325 | 325 | 325 |
Organisaties in de Sport | 0 | 1.200 | 3.200 | 3.200 | 3.200 | 3.200 | 3.200 |
Bijdrage aan andere begrotingshoofdstukken | 59 | 65 | 92 | 71.805 | 71.810 | 71.792 | 71.791 |
Sportakkoord | 59 | 65 | 92 | 71.805 | 71.810 | 71.792 | 71.791 |
Ontvangsten | 20.001 | 71.740 | 15.740 | 15.740 | 15.740 | 15.740 | 15.740 |
Overige | 20.001 | 71.740 | 15.740 | 15.740 | 15.740 | 15.740 | 15.740 |
Extracomptabele fiscale regelingen
Naast de in dit begrotingsartikel genoemde instrumenten, is er een fiscale regeling die betrekking heeft op dit beleidsterrein. Het betreft de Btw-vrijstelling voor sportclubs. De Minister van Financiën is hoofdverantwoordelijk voor de wetgeving en uitvoering van deze regeling en voor de budgettaire middelen. Voor een beschrijving van de regeling, de doelstelling, de ramingsgrond, een verwijzing naar de laatst uitgevoerde evaluatie en het beoogde jaar van afronding van de volgende evaluatie, wordt verwezen naar de bijlage bij de Miljoenennota ‘Toelichting op de Fiscale regelingen’.
Budgetflexibiliteit
Subsidies
Van het beschikbare budget voor 2022 van € 164,2 miljoen is 97,6% juridisch verplicht in verband met de aangegane verplichtingen voor instellingssubsidies en (meerjarige) projectsubsidies. Het betreft onder meer de instellingssubsidies aan NOC*NSF, het Kenniscentrum sport en Mulier Instituut. Bij de projectsubsidies betreft het onder meer de subsidieregeling stimulering bouw en onderhoud sportaccommodaties, topsportevenementen en de uitwerking van de deelakkoorden van het Sportakkoord.
Opdrachten
Van het beschikbare budget voor 2022 van € 1,7 miljoen is 64,9% juridisch verplicht.
Inkomensoverdrachten
Van het beschikbare budget voor 2022 van € 15,3 miljoen is 100% juridisch verplicht in verband met de Stipendiumregeling en kostenvergoeding voor topsporters.
Bijdragen aan ZBO’s en RWT’s
Van het beschikbare budget voor 2022 van € 3,0 miljoen is 100% juridisch verplicht in verband met de bijdrage aan de Dopingautoriteit.
Bijdragen aan medeoverheden
Van het beschikbare budget voor 2022 van € 195,4 miljoen is 100% juridisch verplicht in verband met de Regeling specifieke uitkering stimulering sport en de Regeling specifieke uitkering voor lokale Sportakkoorden.
Bijdragen aan (inter)nationale organisaties
Van het beschikbare budget voor 2022 van € 3,5 miljoen is 100% juridisch verplicht in verband met een bijdrage aan de World Anti-Doping Agency (WADA) en Stichting Kansspelbelangen (STAK).
Bijdragen aan andere begrotingshoofdstukken
Van het beschikbare budget voor 2022 van € 0,1 miljoen is 100% juridisch verplicht in verband met een bijdrage voortvloeiend uit de European Partial Agreement in Sports (EPAS).
4. Sport verenigt Nederland
Bijna de helft (53%) van de Nederlandse bevolking (4 jaar en ouder) voldoet aan de beweegrichtlijnen om zowel (matig) intensieve inspanning als spier- en botversterkende activiteiten te verrichten. Met name op het gebied van matig tot zwaar intensieve inspanningen wordt maar door een beperkt deel (57%) van de bevolking aan de normen voldaan. Voor spier- en botversterkende activiteiten is dit een stuk meer (85%). Voor zowel de gecombineerde norm als de beide onderdelen van die norm geldt dat in de afgelopen vier jaar een kleine maar stabiele groei te zien is van ongeveer vijf procentpunten.
De Nederlandse topsport is een groot goed en mondiaal wordt goed gepresteerd. De internationale medaillespiegel is een kernindicator om te monitoren hoe Nederland zich verhoudt ten opzichte van de beste topsportlanden ter wereld. Deze cijfers worden gepresenteerd voor Olympische- en Paralympische sporten. In de komend jaren komen er meer indicatoren die de maatschappelijke waarde van topsport in bredere zin laten zien.
Subsidies en opdrachten
SportakkoordMet het Sportakkoord worden samen met de sport, gemeenten, bedrijfsleven en maatschappelijke organisaties de handen ineengeslagen om de kracht van sport de komende jaren beter te kunnen benutten: om Nederland te verenigingen via sport en bewegen (Kamerstukken II 2017/18, 30234, nr. 185). In 2022 is via subsidies en opdrachten in totaal € 77,5 miljoen beschikbaar.
Vanuit de verschillende deelthema’s van het Sportakkoord wordt ingezet op:
Inclusief sporten De alliantie Sporten en bewegen voor iedereen is opgericht. Deze bestaat uit 10 partijen die allen een subsidie hebben gekregen voor de taken binnen de alliantie. Hierbij gaat het om het vergroten van de bewustwording bij sport- en beweegaanbieders, en om mensen die belemmeringen ervaren om te sporten/bewegen in mogelijkheden te gaan laten denken. De alliantie wordt voorgezeten door een onafhankelijk voorzitter die de taak verricht via een opdracht. Daarnaast lopen er verschillende projecten via subsidie, challenge of opdracht die erop gericht zijn om de ervaren belemmeringen van mensen weg te nemen. Hierbij gaat het om financiële en praktische belemmeringen. In 2022 is hiervoor € 4,3 miljoen beschikbaar.
Vaardig in bewegen Ook de komende jaren worden de Koningsspelen georganiseerd. Hiervoor is een projectsubsidie verstrekt tot en met editie 2023. Voor een gezonde leefstijl binnen het onderwijs loopt de huidige subsidiebijdrage aan Gezonde School door. Met de handreiking ‘Van jongs af aan vaardig in bewegen’ zet het Kenniscentrum Sport en Bewegen - samen met de betrokken stakeholders op Vaardig in bewegen - een product neer voor alle lokale eindgebruikers van sport en bewegen voor de jeugd. Met als doel het bieden van een handvat om praktisch aan de slag te gaan met instrumenten, methodieken, onderzoek en kennis op het thema Vaardig in bewegen. Verder wordt er bijgedragen aan beleid rond buitenspelen, onder andere partijen als de Cruijff- en Krajicek Foundation, Jantje Beton en kennisinstanties doen hieraan mee.
Daarnaast vindt inzet plaats op het Nationale Plan Zwemveiligheid 2020-2024. Dit plan heeft als doel om inwoners zwemvaardiger te maken, zwemomgevingen in Nederland veiliger te maken en inwoners zich bewuster te maken van risico's op verdrinking. Daarbij wordt ingezet op intensivering van maatregelen voor groepen met de hoogste risico’s en worden interventiepilots uitgevoerd om maatregelen te toetsen op toepasbaarheid, effectiviteit en bruikbaarheid. Het onderwerp sportblessurepreventie is geïntegreerd in het nieuwe onderzoeksprogramma sport waarbij de kennisbehoefte van de praktijk centraal staat. Deze kennisbehoefte moet bijdragen aan de missie om het aantal blessures en de duur hiervan terug te dringen. Aanvullend op deze kennis wordt de aard en omvang van sportblessures gedetailleerd gemonitord. In dit thema is er specifieke aandacht voor de relatie tussen hersenletsel en sport.In 2022 is hiervoor € 1,9 miljoen beschikbaar.
Positieve sportcultuurDe ambitie is dat iedereen overal met plezier, veilig, eerlijk en zorgeloos kan sporten. Het creëren van een positieve sportcultuur en het zo veel als mogelijk voorkomen en aanpakken van grensoverschrijdend gedrag vraagt om aandacht van iedereen. Daar hoort ondersteuning van bestuurders, sportclubs, trainers, ouders, arbitrage en verzorgers bij. Dit alles met als doel het plezier in sport te vergroten en iedereen langer aan de sport te binden en de kans te vergroten dat mensen ook op latere leeftijd actief blijven binnen een sportvereniging als sporter en als vrijwilliger. In 2022 is hiervoor € 4,6 miljoen beschikbaar.
Vitale sportaanbieders Er is een subsidie aan NOC*NSF verstrekt, die zich richt op het versterken van de organisatiegraad van de sportsector en op het versterken van lokale sportaanbieders. Sportaanbieders kunnen hierbij ondersteunende diensten afnemen die aansluiten bij de eigen behoefte, bijvoorbeeld opleidingen om technisch-, bestuurlijk-, en vrijwillig kader te versterken. Daarnaast loopt er een subsidie gericht op het versterken van bonden via de Impuls Versterken bonden en de extra uitbreiding van de buurtsportcoach gericht op ondersteuning van sportaanbieders. Ook wordt er budget aangewend om de sector te helpen bij de uitvoering van een plan om de arbeidsmarkt in de sport te versterken. In 2022 is hiervoor € 14,4 miljoen beschikbaar.
Topsport die inspireert Topsport kan vele Nederlanders op veel manieren inspireren. Topsport en topsportprestaties hebben maatschappelijke waarde en deze waarde wordt in het landelijke topsportbeleid het centrale uitgangspunt. Met de sport, gemeenten, overheid, media en bedrijfsleven wordt vanuit een gezamenlijke aanpak gewerkt aan het zichtbaar maken en vergroten van de maatschappelijke waarde van topsport. VWS stelt in totaal € 41,5 miljoen beschikbaar voor een optimaal topsportklimaat in Nederland, waarin we oog hebben voor het verantwoord organiseren van topsport, waardering voor het brede scala aan Nederlandse topsportprestaties en de maatschappelijke waarde van topsport.
De rijksoverheid wil meer maatschappelijke waarde uit topsportevenementen halen door onder meer het bereik te vergroten en de evenementen verantwoord te organiseren (Kamerstukken II 2020/21, 30234 nr. 257). Daarvoor werken we nauw samen met sportbonden, provincies en gemeenten. We zetten daarbij een aantal concrete beleidsinstrumenten in: het Coördinatie- en Informatiepunt Topsportevenementen, de ontwikkeling van een onderzoeks- en innovatieprogramma, de ontwikkeling van een Maatschappelijk activatieprogramma en een subsidieregeling voor de organisatie van topsportevenementen. Hiervoor is 10,8 miljoen euro per jaar beschikbaar.
Duurzame en toegankelijke sportaccommodatiesHet rijk zet zich met gemeenten in om sportaccommodaties te verduurzamen en beter toegankelijk te maken. De subsidieregeling Stimulering bouw en onderhoud sportaccommodaties loopt door. Sportaanbieders (sportverenigingen, stichtingen en andere niet-winstbeogende investeerders in sportaccommodaties) kunnen een subsidie aanvragen van 20% voor de bouw of het onderhoud van sportaccommodaties of voor de aanschaf of het onderhoud van sportmaterialen. Hierbij is er een mogelijkheid tot een aanvullende subsidie van 10% voor investeringen in duurzaamheid, veiligheid, toegankelijkheid en circulariteit van sportaccommodaties. In 2022 is via subsidies en opdrachten in totaal € 76,8 miljoen beschikbaar.
Kennis en innovatie sportbeleidHet programma sportinnovator loopt door tot en met 2022. VWS wil de inzet van het sport onderzoek hierop aansluiten. Hiertoe wordt een beperkt aantal missies in het sportonderzoek gesteund waarbij het de intentie is met het sportonderzoek de eerste stappen te zetten op weg naar een geïntegreerd programma voor sportonderzoek en innovatie vanaf 2023. Hiervoor is € 3 miljoen beschikbaar voor de periode tot en met 2022. De VWS middelen voor het verder brengen van het sportonderzoek worden in partnerschap met ZonMw en NOC*NSF ingezet.
Daarnaast wordt ingezet op het valideren van kansrijke sport- en beweeg interventies en op het borgen en verspreiden van beschikbare kennis via het Kenniscentrum en Kennisportal sport.
Het Mulier Instituut, het Rijksinstituut voor Volksgezondheid en Milieu (RIVM) en het Centraal Bureau voor de Statistiek (CBS) krijgen subsidie om de monitoring van indicatoren in de sport uit te voeren. Het Mulier Instituut, het RIVM, het Kenniscentrum Sport en Bewegen, NOC*NSF en VSG zijn vertegenwoordigd in een consortium dat de monitoring van het sportakkoord verzorgt.
In totaal is voor kennissubsidies en -opdrachten € 11,7 miljoen beschikbaar in 2022.
Inkomensoverdrachten
Financiële voorziening topsporters Het Fonds voor de Topsporter verzorgt het uitkeren van een stipendium aan A- en High Potential topsporters die financieel gezien niet - via zijn/haar sport, dan wel op een andere manier - in zijn/haar levensonderhoud kunnen voorzien. Zo kunnen zij zich volledig richten op hun sportcarrière. Het Fonds voor de Topsporter zorgt daarnaast voor het uitkeren van kostenvergoedingen aan topsporters. VWS stelt hiervoor in totaal € 15,3 miljoen beschikbaar.
Bijdragen aan ZBO’s en RWT’s
Dopingautoriteit Voor het tegengaan van dopinggebruik wordt aan de Dopingautoriteit een bijdrage beschikbaar gesteld. Hiervoor is € 3,0 miljoen beschikbaar.
Bijdragen aan medeoverheden
Duurzame en toegankelijke sportaccommodaties Onder voorwaarden konden gemeenten, sportverenigingen en
sportstichtingen tot 2019 de BTW die aan hen in rekening werd gebracht bij investeringen in sportaccommodaties en sportmaterialen in aftrek brengen. Door een uitspraak van het Europese Hof van Justitie is bovenstaande mogelijkheid tot aftrek aangepast. De ‘Regeling specifieke uitkering stimulering sport’ beoogt daarom de ontwikkeling en instandhouding van sportaccommodaties en de aanschaf van sportmaterialen door gemeenten te stimuleren, daar waar de mogelijkheid tot btw-aftrek is vervallen. De regeling is gestoeld op de uitgangswaarden van de mogelijkheden die er tot 1 januari 2019 waren om de btw af te trekken. In totaal is in 2022 hiervoor € 185,3 miljoen beschikbaar.
Sportakkoord Lokale en/of regionale sportakkoorden zijn het aangewezen instrument om de ambities uit het Nationaal Sportakkoord te realiseren. In een lokaal sportakkoord maken partijen afspraken welke ambities op het gebied van sport en bewegen er binnen hun gemeenten zijn en hoe ze deze willen bereiken. Over lokale en regionale akkoorden is in het Nationaal Sportakkoord het volgende opgenomen: VWS, VSG/VNG en NOC*NSF stellen daarbij hun kennis en ondersteuning beschikbaar. Gemeenten kunnen voor het uitvoeren van het sportakkoord aanspraak maken op uitvoeringsbudget. Dit kan worden besteed aan een of meer thema's van het sportakkoord (de gemeenten zijn hier vrij in). Hoeveel budget er beschikbaar is voor een gemeente hangt af van het inwoneraantal op 1 januari 2019. De budgetten liggen tussen de € 10.000 en € 200.000. In 347 gemeenten is men bezig met een lokaal sportakkoord. In totaal is in 2022 hiervoor € 10,2 miljoen beschikbaar.
Bijdragen aan (inter)nationale organisaties
Jaarlijks wordt een bijdrage beschikbaar gesteld voor de kosten die de World Anti Doping Agency (WADA) aan de deelnemende landen doorberekend. Daarnaast vindt als gevolg van een wijziging van de Wet op de Kansspelen een compensatie richting de Stichting Kansspelbelangen (STAK) plaats. In totaal is € 3,5 miljoen beschikbaar.
Ontvangsten
De ontvangsten in 2022 betreffen voornamelijk terugbetalingen door gemeenten als gevolg van de vaststellingen op de ‘Regeling specifieke uitkering stimulering sport’ 2020. Daarnaast worden ontvangsten verwacht van niet volledig uitgeputte subsidies. In totaal worden de ontvangsten geraamd op € 15,7 miljoen.
3.7 Artikel 7 Oorlogsgetroffenen en Herinnering WO II
De zorg voor verzetsdeelnemers en oorlogsgetroffenen uit de Tweede Wereldoorlog (WO II) is geborgd en mensen beseffen, mede op basis van de gebeurtenissen uit WO II, wat het betekent om in vrijheid te kunnen leven.
Uit het Nationaal Vrijheidsonderzoek 2021 van het Nationaal Comité 4 en 5 mei blijkt ruim acht op de tien Nederlanders de Nationale herdenking op 4 mei (heel) belangrijk te vinden. Een bijna even grote groep Nederlanders (74%) geeft daarnaast aan de viering van Bevrijdingsdag op 5 mei (heel) belangrijk te vinden. Ook geeft zes van de tien Nederlanders (57%) aan zich tijdens de Nationale herdenking op 4 mei in sterke mate met elkaar verbonden voelt en op de Bevrijdingsdag op 5 mei is dat ruim vier op de 10 Nederlanders (43%). In onderstaand figuur is te zien dat het draagvlak onder de Nederlandse bevolking voor de herdenking op 4 mei en de viering van de bevrijding op 5 mei groot is.
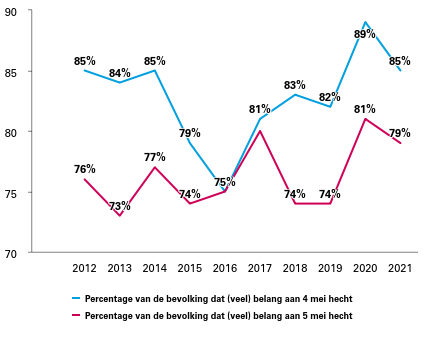
De minister is verantwoordelijk voor de continuïteit, kwaliteit, effectiviteit en toekomstgerichtheid van specifieke zorg en het stelsel van pensioenen en uitkeringen voor verzetsdeelnemers en oorlogsgetroffenen WO II. Het is belangrijk om de herinnering aan WO II levend te houden en te borgen dat blijvend betekenis kan worden gegeven aan het verhaal. De minister is verantwoordelijk voor:
Stimuleren: van het blijvend betekenis laten houden aan de herinnering aan WO II.
Financieren: van begeleidende instellingen voor maatschappelijk werk en sociale dienstverlening aan erkende deelnemers aan het voormalig verzet en oorlogsgetroffenen, van instellingen die de herinnering aan de WO II levend houden.
Regisseren: het in stand houden en ondersteunen van een infrastructuur die het mogelijk maakt de zorg- en dienstverlening aan verzetsdeelnemers en oorlogsgetroffenen WO II te garanderen en de herinnering aan WO II blijvend betekenis te laten houden, actueel houden van de wet- en regelgeving voor verzetsdeelnemers en oorlogsgetroffenen WO II.
Uitvoeren: opdrachtgever en toezichthouder van diverse ZBO’s en het Nationaal Comité 4 en 5 mei.
In 2022 richten wij ons op het verder verankeren en het levend houden van de herinnering aan de Tweede Wereldoorlog in de Nederlandse samenleving. De herinneringscentra en de oorlogsmusea herstellen zich na de gedwongen sluiting vanwege corona in 2020 en 2021. Het in 2021 onder onze regie gestarte proces wordt voortgezet om de noodzakelijke samenhang aan te brengen in het educatieve aanbod, de digitalisering en het museale aanbod over de Tweede Wereldoorlog. In 2022 wordt de gewenste organisatiestructuur opgebouwd die uitvoering van deze functies in samenhang mogelijk maakt.
Daarnaast wordt er structureel extra ingezet om begeleiding en ondersteuning beter vindbaar en toereikend te maken voor de tweede generatie oorlogsgetroffenen.
Ten slotte zetten we de in 2021 in gang gezette impuls voor de collectieve erkenning van de Indisch en Molukse gemeenschap voort, met als prioriteit het verbeteren van de kennis over de geschiedenis van voormalig Nederlands-Indië.
2020 | 2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|---|
Verplichtingen | 229.165 | 28.566 | 214.056 | 199.912 | 183.628 | 167.012 | 157.337 |
Uitgaven | 246.889 | 227.480 | 216.942 | 199.912 | 183.628 | 167.012 | 157.337 |
waarvan juridisch verplicht | 97,6% | ||||||
1. De zorg- en dienstverlening aan verzetsdeelnemers en oorlogsgetroffenen WOII en de herinnering aan WO II | 28.804 | 23.967 | 29.574 | 27.977 | 26.038 | 23.117 | 23.116 |
Subsidies (regelingen) | 27.480 | 22.910 | 28.517 | 26.920 | 24.981 | 22.060 | 22.059 |
Nationaal Comité | 6.357 | 6.493 | 6.494 | 5.992 | 5.995 | 5.993 | 5.993 |
Nationale herinneringscentra | 3.836 | 2.784 | 2.632 | 2.631 | 2.631 | 2.630 | 2.630 |
Collectieve Erkenning Indisch Nederland | 2.417 | 2.216 | 1.567 | 1.042 | 1.042 | 1.042 | 1.042 |
Zorg- en dienstverlening | 5.635 | 6.377 | 6.380 | 6.381 | 6.380 | 6.378 | 6.378 |
Overige | 9.235 | 5.040 | 11.444 | 10.874 | 8.933 | 6.017 | 6.016 |
Bekostiging | 0 | 400 | 400 | 400 | 400 | 400 | 400 |
Overige | 0 | 400 | 400 | 400 | 400 | 400 | 400 |
Opdrachten | 189 | 431 | 431 | 431 | 431 | 431 | 431 |
Overige | 189 | 431 | 431 | 431 | 431 | 431 | 431 |
Bijdragen aan ZBO's/RWT's | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Bijdragen aan (inter)nationale organisaties | 1.135 | 226 | 226 | 226 | 226 | 226 | 226 |
Overige | 1.135 | 226 | 226 | 226 | 226 | 226 | 226 |
Bijdrage aan andere begrotingshoofdstukken | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
2. Pensioenen en uitkeringen voor verzetsdeelnemers en oorlogsgetroffenen WO II | 218.085 | 203.513 | 187.368 | 171.935 | 157.590 | 143.895 | 134.221 |
Inkomensoverdrachten | 208.455 | 193.386 | 177.423 | 162.407 | 147.999 | 134.464 | 124.790 |
Wetten en regelingen verzetsdeelnemers en oorlogsgetroffenen | 208.455 | 193.386 | 177.423 | 162.407 | 147.999 | 134.464 | 124.790 |
Bijdragen aan ZBO's/RWT's | 9.630 | 10.127 | 9.945 | 9.528 | 9.591 | 9.431 | 9.431 |
SVB | 8.250 | 9.066 | 8.725 | 8.516 | 8.338 | 8.341 | 8.341 |
PUR | 0 | 1.061 | 1.220 | 1.012 | 1.253 | 1.090 | 1.090 |
Overige | 1.380 | 0 | 0 | 0 | 0 | 0 | 0 |
Ontvangsten | 3.483 | 2.901 | 2.901 | 2.901 | 2.901 | 2.901 | 2.901 |
Overige | 3.483 | 2.901 | 2.901 | 2.901 | 2.901 | 2.901 | 2.901 |
Budgetflexibiliteit
Subsidies
Van het beschikbare budget van € 28,5 miljoen is 83,2% juridisch verplicht. Het betreft de financiering van aangegane verplichtingen op basis van de Kaderregeling VWS-subsidies. Dit betreft zowel instellingsubsidies die jaarlijks worden verleend als projectsubsidies die meerjarig kunnen zijn.
Bekostiging
Van het beschikbare budget van € 0,4 miljoen is 100% juridisch verplicht. Het betreft de bekostiging van wachtgelden, de vervoerskosten en de niet op grond van een wettelijke regeling of ziektekostenregeling vergoede kosten van behandeling door stichting Centrum’45, inclusief de noodzakelijke verblijfskosten.
Opdrachten
Van het beschikbare budget van € 0,4 miljoen is 53,6% juridisch verplicht. Het betreft opdrachten ten behoeve van de herinnering aan WO II en de zorg- en dienstverlening.
Bijdrage aan (inter)nationale organisaties
Van het beschikbare budget van € 0,2 miljoen is 20,4% verplicht. Het betreft de jaarlijkse bijdrage aan International Holocaust Remembrance Association en International Tracing Service
Inkomensoverdrachten
Van het beschikbare budget van € 177,4 miljoen is 100% juridisch verplicht. Het betreft de bekostiging van de pensioenen en uitkeringen voor verzetsdeelnemers en oorlogsgetroffenen WO II.
Bijdragen aan ZBO’s/RWT’s
Van het beschikbare budget van € 9,9 miljoen is 100% juridisch verplicht. Het betreft de bijdragen aan de Sociale Verzekeringsbank (SVB) en de Pensioen- en Uitkeringsraad (PUR).
1. De zorg- en dienstverlening aan verzetsdeelnemers en oorlogsgetroffenen WOII en de herinnering aan WO II
Subsidies
Nationaal Comité 4 en 5 mei
Het ministerie van VWS verleent in 2022 een instellingssubsidie van circa € 5,6 miljoen aan het Nationaal Comité voor met name de organisatie van de nationale herdenking op 4 mei en de viering op 5 mei
Nationale herinneringscentra
Het Ministerie van VWS verleent instellingssubsidies (circa € 2,6 miljoen) aan de vijf nationale herinneringscentra: Kamp Vught, Kamp Westerbork, Kamp Amersfoort, het Indisch Herinneringscentrum en het Oranjehotel. Deze spelen een belangrijke rol bij de blijvende betekenis van en de collectieve herinnering aan WO II. Gezien de bezoekersaantallen wordt het bereik van de herinneringscentra steeds groter. Naast het beheer en behoud van historische plekken gaat het vooral om educatieve activiteiten die vanuit de herinneringscentra worden georganiseerd.
Tevens ontvangt het Nationaal Monument Kamp Westerbork een subsidie voor gastsprekers op scholen van € 0,3 miljoen. Gastsprekers vertellen elk hun eigen verhaal over de WO II in Nederland of Nederlands-Indië, of over recente conflictenen vredesmissies.
Collectieve Erkenning Indisch Nederland
In 2022 wordt € 1,5 miljoen besteed aan de vaste onderdelen van de collectieve erkenning van Indisch- en Moluks Nederland die vastgelegd zijn in de programmalijnen contextgebonden zorg, herdenken en de Nederlands-Indische pleisterplaats de Sophiahof en aan projecten via de subsidieregeling CEWIN (in totaal € 1,0 miljoen). Het is van groot belang dat de collectieve erkenning van Indisch-en Moluks Nederland verankerd is en blijft in de Nederlandse samenleving. De Indische- en Molukse gemeenschap bepaalt zelf hoe de verankering in de samenleving vorm krijgt.
Zorg- en dienstverlening
Na WO II is in Nederland voor de deelnemers aan het voormalig verzet en de oorlogsslachtoffers geleidelijk een stelsel van pensioenen, uitkeringen en hulp- en dienstverlening ontstaan. Dit komt voort uit de principes van ereschuld tegenover de deelnemers aan het voormalig verzet en bijzondere solidariteit tegenover de oorlogsslachtoffers. Het aantal voormalig verzetsdeelnemers en oorlogsgetroffenen neemt gestaag af. Gezien deze ontwikkeling moeten ook de uitvoeringsorganisaties zich aanpassen. Het is belangrijk dat dit op een verantwoorde manier gebeurt, zodat continuïteit en kwaliteit van de dienstverlening zijn gewaarborgd. Het ministerie van VWS begeleidt en faciliteert deze ontwikkeling. Om zorg- en dienstverlening (maatschappelijk werk, sociale dienstverlening) aan (erkende) verzetsdeelnemers en oorlogsgetroffenen mogelijk te maken, worden subsidies (in totaal € 6,4 miljoen) verleend aan gespecialiseerde instellingen zoals Joods Maatschappelijk Werk, Stichting Arq en De Basis.
Overige
Dit betreft onder andere subsidies voor het levend houden van de herinnering WO II langs de domeinen kennis, museale functie, educatie en informatie en overige subsidies met een beperkt kasbeslag zoals subsidies op grond van het Beleidskader voor de subsidiëring van projecten en activiteiten ten behoeve van de participatie en emancipatie van de Sinti en Roma in Nederland.
Onder Overige is in de begroting 2022 5,6 miljoen gereserveerd voor de tegemoetkoming Indische Gemeenschap. De in 2021 in gang gezette impuls voor de collectieve erkenning van de Indisch en Molukse gemeenschap wordt in 2022 voortgezet, met als prioriteit het verbeteren van de kennis over de geschiedenis van voormalig Nederlands-Indië.
2. Pensioenen en uitkeringen voor verzetsdeelnemers en oorlogsgetroffenen WO II
Inkomensoverdrachten
Wetten en regelingen voor verzetsdeelnemers en oorlogsgetroffenen
De wetten en regelingen voor verzetsdeelnemers en oorlogsgetroffenen worden alleen nog bijgesteld als wijzigingen in aanpalende wetten dat noodzakelijk maken, bijvoorbeeld op het terrein van zorg en sociale zekerheid. In het kader van de wetten voor verzetsdeelnemers en
oorlogsgetroffenen uit WO II (Wuv, Wubo en Wbp) worden onder andere tegemoetkomingen (inkomensafhankelijk) en vergoedingen (inkomensonafhankelijk) voor bijzondere voorzieningen toegekend als onderdeel van de totale uitkering. Het betreft met name uitgaven voor medische voorzieninge, huishoudelijke hulp, deelname maatschappelijk verkeer en overige voorzieningen zoals vervoer.
Voor 2022 is circa € 177,4 miljoen beschikbaar, waarvan het merendeel voor de Wet uitkeringen vervolgingsslachtoffers 1940–1945 (€ 109,7 miljoen). Voor de Wubo en de Wbp is in 2022 € 47,8 miljoen respectievelijk € 16,9 miljoen beschikbaar.
Kengetal: Uitkeringen aan Oorlogsgetroffenen WO II (bedragen x €1.000.000)
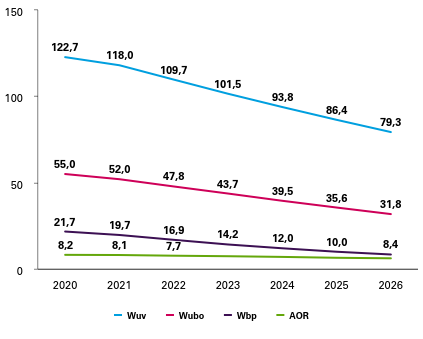
Bijdragen aan ZBO’s/RWT’s
Sociale Verzekeringsbank (SVB) en Pensioen- en Uitkeringsraad (PUR)
Om pensioenen, uitkeringen en bijzondere voorzieningen te kunnen toekennen aan verzetsdeelnemers en oorlogsgetroffenen, is in 2022 € 14,2 miljoen beschikbaar voor de SVB en de PUR.
Prestatie-indicator: percentage eerste aanvragen dat door de PUR en de SVB binnen de (verlengde) wettelijke termijn is afgehandeld.
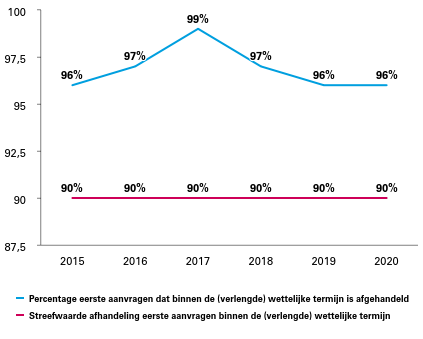
Bron: Jaarverslag van de PUR en de SVB
De realisatie van de gestelde behandeltermijnen is voor de eerste aanvragen is in 2020 96%, ruim boven de norm. Het aantal nieuwe «eerste» aanvragen in vanaf 2015 (inclusief AOR) 900, in 2016 833, in 2017 671 in 2018 483, in 2019 410 en in 2020 306 per jaar.
Er wordt door de SVB gestreefd naar minimale doorlooptijden. Het percentage aanvragen dat is afgehandeld binnen de (verlengde) wettelijke termijn is een cruciale indicator voor de kwaliteit van de wetsuitvoering. De feitelijke behandeltijd is mede afhankelijk van derden (dit geldt met name voor medische gegevens).
3.8 Artikel 8 Tegemoetkoming specifieke kosten
De zorg financieel toegankelijk houden.
De minister is verantwoordelijk voor:
Financieren: van de zorgtoeslag, inclusief het vaststellen van de hoogte van de zorgtoeslag en de vormgeving van het stelsel van wet- en regelgeving over de zorgtoeslag, financieren van de tegemoetkoming voor personen die in de inkomstenbelasting hun uitgaven voor specifieke zorgkosten als gevolg van heffingskortingen niet of niet geheel kunnen verzilveren.
Zorgtoeslag
De zorgtoeslag wordt in het kader van de Wet op de Zorgtoeslag bepaald als de standaardpremie (de gemiddelde nominale premie plus het gemiddeld eigen risico) minus een bedrag dat een huishouden zelf moet betalen aan zorgpremie. Dit bedrag is een normpercentage van het minimumloon plus een afbouwpercentage van het inkomen boven het minimumloon.
Tegemoetkoming specifieke zorgkosten (TSZ)
Bij de aangifte inkomstenbelasting bestaat de mogelijkheid om binnen bepaalde grenzen specifieke zorgkosten af te trekken. Personen die als gevolg van heffingskortingen deze aftrek niet (geheel) kunnen verzilveren ontvangen het niet verzilverbare deel via de TSZ-regeling. Op grond van de gerealiseerde uitgaven 2020 is het jaarlijkse uitgavenbudget structureel verhoogd met € 13,5 miljoen tot bijna € 68 miljoen. De hogere uitgaven worden veroorzaakt door een combinatie van factoren. De hoogte van de heffingskortingen is er daar één van. Met name de ouderenkorting speelt een rol in de verhoging van 2020. Ook de totale aftrek specifieke zorgkosten en de inkomenspositie van belastingplichtigen speelt een rol. De uitgaven aan de TSZ regeling bewegen automatisch mee met die factoren, zodat de tegemoetkoming voor mensen die de fiscale aftrek niet kunnen verzilveren in stand blijft.
2020 | 2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|---|
Verplichtingen | 5.866.368 | 5.507.049 | 5.614.749 | 6.019.249 | 6.353.049 | 6.723.849 | 7.082.049 |
Uitgaven | 5.866.368 | 5.507.049 | 5.614.749 | 6.019.249 | 6.353.049 | 6.723.849 | 7.082.049 |
waarvan juridisch verplicht | 100% | ||||||
Inkomensoverdrachten | 5.866.368 | 5.507.049 | 5.614.749 | 6.019.249 | 6.353.049 | 6.723.849 | 7.082.049 |
Zorgtoeslag | 5.801.418 | 5.439.100 | 5.546.800 | 5.951.300 | 6.285.100 | 6.655.900 | 7.014.100 |
Tegemoetkoming specifieke zorgkosten | 64.950 | 67.949 | 67.949 | 67.949 | 67.949 | 67.949 | 67.949 |
Ontvangsten | 552.668 | 0 | 0 | 0 | 0 | 0 | 0 |
Overige | 552.668 | 0 | 0 | 0 | 0 | 0 | 0 |
Extracomptabele fiscale regelingen
Naast de in dit begrotingsartikel genoemde instrumenten, is er een fiscale regeling die betrekking heeft op dit beleidsterrein. De Minister van Financiën is hoofdverantwoordelijk voor de wetgeving en uitvoering van deze regeling en voor de budgettaire middelen. In onderstaande tabel is ter informatie het budgettaire belang van deze regeling vermeld. De cijfers zijn ontleend aan de corresponderende bijlage ‘Fiscale regelingen’ in de Miljoenennota. Voor een beschrijving van de regeling, de doelstelling, de ramingsgrond, een verwijzing naar de laatst uitgevoerde evaluatie en het beoogde jaar van afronding van de volgende evaluatie, wordt verwezen naar de bijlage bij de Miljoenennota ‘Toelichting op de fiscale regelingen’.
2020 | 2021 | 2022 | |
|---|---|---|---|
Aftrek specifieke zorgkosten | 260 | 257 | 257 |
Budgetflexibiliteit
Inkomensoverdrachten
Van het beschikbare budget voor 2022 van circa € 5,6 miljard is 100% juridisch verplicht. Het betreft de wettelijke regelingen zorgtoeslag en Tegemoetkoming specifieke zorgkosten.
1. Inkomensoverdrachten
Zorgtoeslag
Toeslagen kent als tegemoetkoming in de kosten van de nominale premie Zvw en het gemiddeld eigen risico de zorgtoeslag toe aan alle huishoudens die daar recht op hebben en een toeslag aanvragen (zie onderstaand figuur). Hierdoor betaalt idealiter niemand een groter dan aanvaardbaar deel aan Zvw-premie. De raming voor 2022 is € 5,5 miljard. De gemiddelde zorgtoeslag was in 2021 € 1.161 voor een eenpersoonshuishouden en € 1.527 voor een tweepersoonshuishouden.
Figuur 3 Kengetal: Het aantal eenpersoons- en tweepersoonshuishoudens met een (voorlopige toekenning).
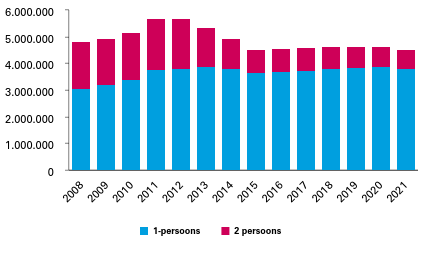
Bron: Toeslagen
In bovenstaande figuur staat het aantal toekenningen voor de zorgtoeslag voor het betreffende toeslagjaar. De cijfers betreffen de stand op 13 augustus 2021. In de stand van het aantal toekenningen zijn zowel definitieve als voorlopige toekenningen meegenomen. Het aantal ontvangers zorgtoeslag in een jaar kan uiteindelijk hoger of lager uitvallen, omdat de zorgtoeslag met terugwerkende kracht kan worden aangevraagd of teruggevorderd. Als alle aanvragen definitief toegekend zijn, is pas duidelijk hoeveel rechthebbenden er in een jaar zijn.
Tegemoetkoming specifieke zorgkosten (TSZ)
In de inkomstenbelasting bestaat de mogelijkheid om binnen bepaalde grenzen specifieke zorgkosten af te trekken. Personen die als gevolg van heffingskortingen deze aftrek niet (geheel) kunnen verzilveren ontvangen het niet verzilverbare deel via de TSZ-regeling. De uitgavenraming voor 2022 is € 69 miljoen.
Ontvangsten
Overige
VWS baseert zich bij zijn raming van de zorgtoeslag op ramingen van het CPB ten aanzien van de inkomensontwikkeling van huishoudens en het daaruit volgende recht op zorgtoeslag. Door Toeslagen wordt deze informatie gebruikt bij de voorlopige toekenning van de zorgtoeslag. De inkomensramingen zullen bij een deel van de huishoudens echter te hoog of te laag uitvallen. Er volgen dan terugvorderingen en nabetalingen bij de definitieve vaststelling. Deze worden niet geraamd waardoor er in de budgettaire tabel aan de ontvangstenkant geen bedrag wordt opgenomen voor 2022. Bij Slotwet worden de uitgavenramingen aangepast aan de werkelijke realisaties (inclusief de nabetalingen) en worden de gerealiseerde terugvorderingen aan de ontvangstenkant in beeld gebracht en zo nodig toegelicht.
4. Niet-beleidsartikelen
4.1 Artikel 9 Algemeen
In dit niet-beleidsartikel worden de departementsbrede uitgaven vermeld die niet zinvol kunnen worden toegerekend aan een beleidsartikel.
Internationaal beleid
Hiertoe wordt nadrukkelijk samengewerkt met andere ministeries, welke daarbij van belang zijn:
– Buitenlandse Zaken o.a. Wereldgezondheidsorganisatie/Verenigde Naties (WHO/VN), TB/Aids, Europese aangelegenheden en economische diplomatie,
– Justitie en Veiligheid o.a. drugs en Europese crisisaanpak,
– Economische Zaken en Klimaat o.a. geneesmiddelenbeleid, strategische autonomie en economische diplomatie,
– Landbouw, Natuur en Voedselkwaliteit o.a. antimicrobiële resistentie, gezonde voeding & voedselveiligheid,
– Onderwijs, Cultuur en Wetenschap o.a. wetenschappelijk onderzoek,
– Infrastructuur en Waterstaat o.a. chemische stoffen, gewasbescherming, biociden, nano- en biotechnologie, gezonde leefomgeving) en
– Sociale Zaken en Werkgelegenheid (sociale zekerheid).
Het ministerie van VWS vertegenwoordigt Nederland met betrekking tot de voor volksgezondheid, welzijn en sport relevante onderwerpen bij internationale organisaties als de EU, de WHO/VN, de G20, het World Economic Forum (WEF), de Global Health Security Agenda (GHSA), de Raad van Europa en de Organisatie voor Economische Samenwerking en Ontwikkeling (OESO). Vanuit het ministerie van VWS dragen we nadrukkelijk bij aan de ambitie van het kabinet om de Nederlandse volksgezondheid te beschermen en het Nederlandse bedrijfsleven en de Nederlandse kennisinstellingen een podium te bieden in het buitenland. We nemen een proactieve rol ter versteviging van de bilaterale contacten (in ieder geval met landen binnen de EU en landen als China, Indonesië, Japan, de Verenigde Staten en India).
Prioriteiten 2022
De effecten van de COVID-19 pandemie op de mondiale gezondheid hebben laten zien dat internationale samenwerking op het gebied van volksgezondheid cruciaal is en blijvend grote inzet behoeft op de bestrijding van de huidige pandemie en de verschillende deelterreinen van pandemic preparedness en Global Health Security. "No one is safe until everyone is safe". Nederland erkent dat gezondheidsdreigingen niet beperkt blijven tot dieren, mensen en mileu, en staat voor een One Health benadering op gezondheid. Nederland zal zich daarom nog nadrukkelijker verhouden tot internationale samenwerking om de nationale volksgezondheid te beschermen. Zowel binnen de EU, als mondiaal. Samenwerking met internationale partners als de EU, de WHO, de GHSA en de Coalition for Epidemic Preparedness Innovations (CEPI) vraagt zowel om herziening, als om verdieping. VWS zal nauw samenwerken met andere betrokken departementen.
Veel (COVID-19 gerelateerde) initiatieven die in 2020 en 2021 zijn gestart zullen in 2022 en de jaren erna zijn beslag krijgen. Dat geldt bijvoorbeeld voor een versterkte internationale samenwerking op het gebied van vaccinontwikkeling, de internationale samenwerking van Nederland binnen Europese kaders om kansrijke initiatieven voor vaccinontwikkeling in kaart te brengen en met ontwikkelaars en farmaceutische bedrijven te onderhandelen, met als doel wereldwijde beschikbaarheid en toegang tot vaccins en de beoogde Nederlandse betrokkenheid bij het aanleggen van Europese noodvoorraden van vaccins en medische hulpmiddelen (RescEU).
Ook de positie en rolinvulling van multilaterale samenwerkingsorganisaties zullen naar verwachting in 2022 en verder ter discussie staan en mogelijk veranderen, mede afhankelijk van bijvoorbeeld de uitkomsten van de evaluatie van de inzet van de WHO in relatie tot COVID-19 en de EU-inzet op herstel na de coronapandemie op het vlak van gezondheid (EU4Health-programma) alsmede de onderhandelingen over de EU gezondheidsunie en een te verwachten voorstel van de Europese Commissie over een Health Emergency Response Authority (HERA).
Bestaande prioriteiten zoals het vergroten van de beschikbaarheid en betaalbaarheid van medicijnen en het beperken van de afhankelijkheid van derde landen, het uitzonderen van het sociaal domein van Europese aanbestedingsregels, tabaksontmoediging, het stimuleren van e-health en het tegengaan van antimicrobiële resistentie, zullen evenwel prioriteit blijven. Ook bevorderen we een goede aansluiting tussen het VWS kennisbeleid, het topsectorenbeleid en het Europese onderzoek- en innovatie-instrumentarium, waaronder Horizon Europe.
Ook de samenwerking met landen als de VS, India en China vraagt vanuit volksgezondheidsperspectief verdere verdieping. Met het aantreden van de Biden-administratie is de VS terug op het internationale toneel en is Global Health Security hoog op de agenda gezet. De VS kiest in belangrijke mate steeds meer een onafhankelijkere koers en de afhankelijkheden bij de beschikbaarheid van medische producten ten opzichte van China en India vraagt om een actieve benadering in nauwe samenwerking met de Europese partners. Dit vraagt om blijvende investeringen in ons diplomatieke netwerk.
Vergrijzing en dementie vormen steeds meer een thema op de internationale agenda en Nederland zal nadrukkelijk samenwerken met andere landen die ook te maken hebben met een vergrijzende samenleving. Hierbij proberen we nadrukkelijk te leren van elkaars ervaringen.
Een prominent instrument voor ons internationale beleid blijft het detacheren van medewerkers op onze diplomatieke vertegenwoordigingen in het buitenland en bij de relevante internationale organisaties (WHO en EU). De personele en materiële uitgaven met betrekking tot internationale samenwerking staan vermeld op artikel 10 Apparaatsuitgaven.
2020 | 2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|---|
Verplichtingen | 112.258 | 30.694 | 25.054 | 25.958 | 28.703 | 28.472 | 28.199 |
Uitgaven | 121.442 | 34.562 | 28.022 | 28.926 | 28.703 | 28.472 | 28.199 |
waarvan juridisch verplicht | |||||||
1. Internationale samenwerking | 102.681 | 10.879 | 8.654 | 8.429 | 8.204 | 7.979 | 7.706 |
Opdrachten | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Bijdrage aan agentschappen | 900 | 900 | 900 | 900 | 0 | 0 | 0 |
Overige | 900 | 900 | 900 | 900 | 0 | 0 | 0 |
Bijdragen aan (inter)nationale organisaties | 101.781 | 9.979 | 7.754 | 7.529 | 8.204 | 7.979 | 7.706 |
World Health Organization | 2.968 | 2.968 | 2.968 | 2.968 | 3.868 | 3.868 | 3.868 |
EMA | 5.071 | 4.027 | 3.802 | 3.577 | 3.352 | 3.127 | 2.854 |
Overige | 93.742 | 2.984 | 984 | 984 | 984 | 984 | 984 |
3. Eigenaarsbijdrage RIVM | 13.761 | 18.683 | 14.368 | 15.497 | 15.499 | 15.493 | 15.493 |
Bekostiging | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Bijdrage aan agentschappen | 13.761 | 18.683 | 14.368 | 15.497 | 15.499 | 15.493 | 15.493 |
Eigenaarsbijdrage RIVM | 13.661 | 18.683 | 14.368 | 15.497 | 15.499 | 15.493 | 15.493 |
Eigenaarsbijdrage aCBG | 100 | 0 | 0 | 0 | 0 | 0 | 0 |
Eigenaarsbijdrage CIBG | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
4. Begrotingsreserve achterborg WFZ-garanties | 5.000 | 5.000 | 5.000 | 5.000 | 5.000 | 5.000 | 5.000 |
Garanties | 5.000 | 5.000 | 5.000 | 5.000 | 5.000 | 5.000 | 5.000 |
Overige | 5.000 | 5.000 | 5.000 | 5.000 | 5.000 | 5.000 | 5.000 |
Ontvangsten | 8.369 | 0 | 0 | 0 | 0 | 0 | 0 |
Overige | 8.369 | 0 | 0 | 0 | 0 | 0 | 0 |
1. Internationale samenwerking
Bij internationale samenwerking gaat het erom dat een bredere dan nationale aanpak meerwaarde biedt. De nadruk moet liggen op het zoeken naar oplossingen voor grensoverschrijdende problemen, waarbij er concrete meerwaarde moet zijn vanuit de missie van het ministerie van VWS. VWS ontplooit activiteiten om invulling te geven aan de internationale samenwerking op de beleidsterreinen van volksgezondheid, welzijn en sport met een beperkt aantal landen en met multilaterale organisaties bij het vormgeven van onze internationale ambities binnen de gezondheidszorg.
Bijdragen aan (inter)nationale organisaties
World Health Organization
In 2019 is door VWS een meerjarig partnerschapprogramma met de WHO gestart met als doel samenwerking op vraagstukken van antimicrobiële resistentie, grensoverschrijdende gezondheidsbedreigingen, niet-overdraagbare ziekten (NCDs), veiligheid van geneesmiddelen en medische hulpmiddelen en effectieve gezondheidssystemen te bevorderen. Het partnerschapprogramma vergroot de Nederlandse invloed binnen de WHO. Ook worden de contacten tussen de WHO en aan VWS gelieerde organisaties bevorderd. Hiervoor is jaarlijks een bedrag van in totaal € 4 miljoen beschikbaar, deels via de bijdrage aan (inter)nationale organisaties (€ 3 miljoen) en deels via de bijdrage aan agentschappen (€ 1 miljoen).
EMA
De bijdrage aan de EMA (€ 3,8 miljoen) betreft de bijdrage aan de huurkosten en het gebruikersonderhoud van de EMA.
3. Eigenaarsbijdrage
Bijdragen aan agentschappen
Eigenaarsbijdrage RIVM
Het Rijksinstituut voor Volksgezondheid en Milieu (RIVM) is een agent-schap van het Ministerie van VWS en doet projectmatig onderzoek voor zijn primaire opdrachtgevers: de Ministeries van VWS, IenW, EZK, LNV en SZW. Op dit artikel worden middelen voor het Strategisch Programma RIVM (SPR) en een aantal overige specifieke eigenaarsbijdragen geraamd (€ 14,4 miljoen). Het SPR bestaat uit onderzoek en andere werkzaamheden die het RIVM uitvoert om de kennis en expertise te ontwikkelen die nodig zijn voor de continuïteit van het instituut. Het SPR 2019–2022 bevat een achttal thema’s.
De Wet op het RIVM vormt de wettelijke basis voor het SPR. Deze wet bepaalt dat de directeur-generaal RIVM jaarlijks een programma van onderzoek opstelt. Hierin beschrijft hij welke inzichten het instituut moet verwerven om zijn taken adequaat te kunnen uitvoeren. Het programma is gericht op de continuïteit van het RIVM op de langere termijn, bedoeld om te kunnen anticiperen op nieuwe kennisvragen van de opdrachtgevers op de middellange en lange termijn en om de positie van het RIVM in het wetenschappelijk veld te handhaven en waar nodig te versterken. Met deze wettelijke bepaling laat de wetgever zien dat het RIVM professioneel zelfstandig is. In het licht van de betekenis van het SPR voor de toekom-stige kennispositie van het RIVM is het budget hiervoor belegd bij de plaatsvervangend secretaris-generaal van VWS, als eigenaar van het agentschap RIVM. Om deze reden worden deze middelen bekostigd vanuit dit niet-beleidsartikel. In de totale bijdrage is ook een bijdrage opgenomen ten behoeve van internationaal onderzoek.
4. Begrotingsreserve achterborg WFZ-garanties
Garanties
Overige
In het kader van het kabinetsbeleid van versobering van risicoregelingen heeft een evaluatieonderzoek van het Waarborgfonds voor de Zorgsector (WFZ) plaatsgevonden. Dit onderzoek is in maart 2015 afgerond (Kamerstukken II 2014/15, 34000 XVI, nr. 108). Het onderzoek laat zien dat de doelstellingen van het WFZ nog steeds actueel zijn: bevorderen van de continuïteit van financiering, beperken van de macrorentekosten en stimuleren van goed financieel management bij zorginstellingen. VWS ontvangt geen premie voor de achterborg. In het kader van de verdere beperking van de risico's is daarom besloten een begrotingsreserve aan te leggen voor eventuele schade in het kader van de achterborg. Gezien de afname van het garantievolume en de inbouw van risicomitigerende maatregelen, volstaat een jaarlijkse storting van € 5 miljoen.
4.2 Artikel 10 Apparaat Kerndepartement
In dit niet-beleidsartikel wordt ingegaan op de personele en materiële uitgaven en ontvangsten van het Ministerie van Volksgezondheid, Welzijn en Sport.
2020 | 2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|---|
Verplichtingen | 472.242 | 565.710 | 407.873 | 382.591 | 378.342 | 374.823 | 374.845 |
Uitgaven | 448.761 | 525.626 | 447.390 | 384.021 | 378.342 | 374.823 | 374.845 |
Personele uitgaven | 329.200 | 427.783 | 361.239 | 301.363 | 297.857 | 297.112 | 295.823 |
waarvan eigen personeel | 272.834 | 332.142 | 313.787 | 286.928 | 284.651 | 285.503 | 284.215 |
waarvan inhuur externen | 53.050 | 92.181 | 44.094 | 11.076 | 9.847 | 8.253 | 8.252 |
waarvan overige personele uitgaven | 3.316 | 3.460 | 3.358 | 3.359 | 3.359 | 3.356 | 3.356 |
Materiële uitgaven | 119.561 | 97.843 | 86.151 | 82.658 | 80.485 | 77.711 | 79.022 |
waarvan ICT | 12.119 | 16.181 | 12.424 | 11.649 | 12.815 | 12.220 | 12.398 |
waarvan bijdrage aan SSO's | 52.531 | 52.739 | 49.504 | 46.714 | 43.175 | 42.996 | 42.996 |
waarvan overige materiële uitgaven | 54.911 | 28.923 | 24.223 | 24.295 | 24.495 | 22.495 | 23.628 |
Ontvangsten | 16.620 | 11.933 | 8.594 | 8.594 | 8.594 | 8.594 | 8.594 |
Overige | 16.620 | 11.933 | 8.594 | 8.594 | 8.594 | 8.594 | 8.594 |
2020 | 2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|---|
Totaal apparaatsuitgaven Ministerie van VWS | 448.761 | 525.626 | 447.390 | 384.021 | 378.342 | 374.823 | 374.845 |
Personele uitgaven kerndepartement | 227.361 | 316.889 | 247.057 | 190.684 | 187.163 | 187.150 | 187.157 |
waarvan eigen personeel | 177.412 | 224.173 | 201.893 | 178.536 | 176.244 | 177.827 | 177.835 |
waarvan externe inhuur | 46.945 | 90.086 | 42.638 | 9.620 | 8.391 | 6.797 | 6.796 |
waarvan overige personele uitgaven | 3.004 | 2.630 | 2.526 | 2.528 | 2.528 | 2.526 | 2.526 |
Materiële uitgaven kerndepartement | 93.634 | 69.039 | 61.434 | 57.441 | 55.155 | 52.381 | 53.692 |
waarvan ICT | 6.100 | 6.178 | 6.652 | 5.877 | 7.030 | 6.435 | 6.613 |
waarvan bijdrage SSO's | 44.946 | 48.390 | 45.155 | 42.365 | 38.826 | 38.647 | 38.647 |
waarvan overige materiële uitgaven | 42.588 | 14.471 | 9.627 | 9.199 | 9.299 | 7.299 | 8.432 |
Personele uitgaven inspecties | 78.929 | 86.858 | 89.506 | 88.922 | 88.936 | 88.904 | 88.905 |
waarvan eigen personeel | 74.014 | 84.954 | 87.598 | 87.015 | 87.029 | 86.998 | 86.999 |
waarvan externe inhuur | 4.603 | 1.074 | 1.076 | 1.076 | 1.076 | 1.076 | 1.076 |
waarvan overige personele uitgaven | 312 | 830 | 832 | 831 | 831 | 830 | 830 |
Materiële uitgaven inspecties | 18.297 | 18.923 | 18.623 | 18.623 | 18.624 | 18.624 | 18.624 |
waarvan ICT | 2.901 | 5.550 | 5.250 | 5.250 | 5.251 | 5.251 | 5.251 |
waarvan bijdrage SSO's | 7.507 | 3.950 | 3.950 | 3.950 | 3.950 | 3.950 | 3.950 |
waarvan overige materiële uitgaven | 7.889 | 9.423 | 9.423 | 9.423 | 9.423 | 9.423 | 9.423 |
Personele uitgaven SCP en raden | 22.910 | 24.036 | 24.676 | 21.757 | 21.758 | 21.058 | 19.761 |
waarvan eigen personeel | 21.408 | 23.015 | 24.296 | 21.377 | 21.378 | 20.678 | 19.381 |
waarvan externe inhuur | 1.502 | 1.021 | 380 | 380 | 380 | 380 | 380 |
waarvan overige personele uitgaven | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Materiële uitgaven SCP en raden | 7.630 | 9.881 | 6.094 | 6.594 | 6.706 | 6.706 | 6.706 |
waarvan ICT | 3.118 | 4.453 | 522 | 522 | 534 | 534 | 534 |
waarvan bijdrage SSO's | 78 | 399 | 399 | 399 | 399 | 399 | 399 |
waarvan overige materiële uitgaven | 4.434 | 5.029 | 5.173 | 5.673 | 5.773 | 5.773 | 5.773 |
2020 | 2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|---|
Totaal apparaatskosten Agentschappen | 601.734 | 591.904 | 741.480 | 696.955 | 612.803 | 614.541 | 610.803 |
College ter Beoordeling van Geneesmiddelen | 54.439 | 53.880 | 62.131 | 59.281 | 58.996 | 58.996 | 56.996 |
Centraal Informatiepunt Beroepen Gezondheidszorg | 93.425 | 89.824 | 96.449 | 91.074 | 90.207 | 91.945 | 90.207 |
Rijksinstituut voor Volksgezondheid en Milieu | 453.870 | 448.200 | 582.900 | 546.600 | 463.600 | 463.600 | 463.600 |
Totaal apparaatskosten ZBO's en RWT's | 402.140 | 428.387 | 397.873 | 383.736 | 379.562 | 370.212 | 370.142 |
Zorg Onderzoek Nederland/ Medische Wetenschappen (ZonMw) | 36.211 | 36.674 | 31.484 | 27.741 | 25.017 | 21.965 | 20.657 |
Centrum Indicatiestelling Zorg (CIZ) | 97.700 | 105.768 | 96.782 | 94.278 | 95.629 | 97.367 | 98.612 |
Centraal Administratie Kantoor (CAK) | 126.585 | 125.873 | 112.456 | 111.557 | 111.366 | 111.336 | 111.332 |
Pensioen- en Uitkeringsraad (PUR) | 1.380 | 1.061 | 1.220 | 1.012 | 1.253 | 1.090 | 1.090 |
Centrale Commissie voor Mensgebonden Onderzoek (CCMO), inclusief Medisch Ethische Commissies (METC’s) | 4.532 | 4.278 | 4.488 | 4.488 | 4.488 | 4.488 | 4.488 |
Nederlandse Zorgautoriteit (NZa) | 61.823 | 62.045 | 63.547 | 62.830 | 62.899 | 62.872 | 62.872 |
Zorginstituut Nederland (ZiNL) | 64.149 | 78.296 | 73.792 | 67.426 | 64.506 | 56.690 | 56.687 |
College Sanering Zorginstellingen (CSZ) | 1.900 | 1.900 | 1.600 | 1.900 | 1.900 | 1.900 | 1.900 |
College Ter Beoordeling van Geneesmiddelen | 641 | 724 | 736 | 736 | 736 | 736 | 736 |
Nederlandse Transplantatie Stichting (NTS) | 7.219 | 11.768 | 11.768 | 11.768 | 11.768 | 11.768 | 11.768 |
4.2.1 Toelichting apparaatsuitgaven kerndepartement
Personele- en materiële uitgaven kerndepartement
Op dit artikelonderdeel worden de verplichtingen, uitgaven en ontvangsten voor personeel, inhuur externen en materieel geraamd die nodig zijn voor het functioneren van het kerndepartement.
De personele uitgaven kerndepartement bestaan uit alle personeelsuitgaven inclusief de inhuur van externen voor zowel primaire als ondersteunende processen. De materiële uitgaven hebben betrekking op activiteiten en middelen ter ondersteuning van het primaire proces. Dit omvat onder andere uitgaven aan ICT, bijdragen aan shared service organisaties (SSO's) en overige materiële kosten, zoals huisvestingskosten.
De uitgaven voor externe inhuur zijn op voorhand moeilijk te ramen. Daarnaast kan het budget (en de realisatie) voor externe inhuur in de loop van het begrotingsjaar wijzigen, ook door tussentijdse interne herschikking van budgetten binnen het apparaatsbudget (bijvoorbeeld van budget voor eigen personeel naar budget voor de inhuur van externen). Tot slot zullen de materiële uitgaven in 2022 anders uitvallen dan nu in de begroting staat vermeld, doordat een aantal technische mutaties lopende het jaar wordt verwerkt. Het betreft kosten voor bijvoorbeeld ICT-dienstverlening en huisvesting, waarvan de facturen centraal worden betaald aan de desbetreffende shared service organisaties binnen het Rijk en pas lopende het jaar in rekening worden gebracht aan de dienstonderdelen van VWS. In de suppletoire begrotingen zullen deze mutaties worden gemeld en zo nodig toegelicht.
Omschrijving | 2022 |
|---|---|
Directoraat-generaal Volksgezondheid | 40.879 |
Directoraat-generaal Curatieve zorg | 28.473 |
Directoraat-generaal Langdurige zorg | 34.107 |
Totaal beleid | 103.459 |
Secretaris-generaal / (plaatsvervangend) secretaris-generaal | 205.032 |
Totaal apparaatsuitgaven kerndepartement | 308.491 |
4.2.2 Toelichting apparaatsuitgaven inspecties, SCP en raden
Personele- en materiële uitgaven inspecties, SCP en raden
Inspectie Gezondheidszorg en Jeugd
We kunnen in Nederland vertrouwen op goede gezondheidszorg en jeugdhulp. Voor iedereen, altijd en overal. Dat willen we graag zo houden, ook voor volgende generaties. Daarom waakt de Inspectie Gezondheidszorg en Jeugd (IGJ) over de gezondheidszorg en jeugdhulpverlening in Nederland en de internationale markt voor geneesmiddelen en medische hulpmiddelen. De IGJ houdt onafhankelijk toezicht op dit brede veld, handelt vanuit het publieke belang en streeft naar toezicht met effect.
Zorg is mensenwerk. De inspectie onderzoekt of zorgaanbieders voldoende afstemmen op de behoeften van de patiënt of cliënt. Daarnaast bekijkt de inspectie of de samenwerking tussen zorgaanbieders onderling goed verloopt. Vragen die hierbij worden gesteld zijn: begrijpt iedereen zijn rol in het zorgnetwerk met respect voor die van anderen? Op deze manier dragen zorgaanbieders actief bij aan het bevorderen van kwaliteit van leven. De inspectie kijkt daarbij of de zorg aansluit bij de behoeften en mogelijkheden van de patiënt en de cliënt, zowel voor volwassenen als voor jongeren. Een ander punt waar de IGJ goed op let, is de samenhang in de zorg rondom een persoon of gezin. Ook let de inspectie erop dat zorgaanbieders en fabrikanten van genees- en hulpmiddelen zich aan de wettelijke regels en normen houden en goede kwaliteit leveren.
Bestuurders en professionals uit de gezondheidszorg en jeugdhulp zijn verantwoordelijk voor de kwaliteit van de zorg die zij bieden. De IGJ vraagt hen klachten en calamiteiten goed te onderzoeken. De inspectie verwacht dat zij leren van wat er goed en niet goed gaat in de zorg, opdat zij hun zorgaanbod kunnen verbeteren. Ziet de IGJ noodzakelijke verbeteringen niet, dan grijpt zij in.
De IGJ maakt haar bevindingen, oordelen en maatregelen openbaar naar de eisen van de wet. Deze informatie helpt bestuurders en professionals bij het leren en verbeteren van de zorg. Aansluitend is ook de openheid over de uitgangspunten van het toezicht en de werkwijze van de IGJ zelf één van haar prioriteiten. Alle belanghebbenden moeten immers van de IGJ weten wat ze van haar mogen verwachten. De IGJ treedt in contact met burgers en zorgverleners over wat zij belangrijk vinden in de zorg en analyseert meldingen die bij haar binnenkomen.
Naast het toezicht op de verschillende sectoren heeft de inspectie specifiek aandacht voor netwerkzorg thuis. Samenwerking tussen zorg- en hulpverleners in de netwerken rondom de cliënt vindt nog niet vanzelfsprekend plaats en daarnaast zijn taken en verantwoordelijkheden aan het verschuiven. Omdat bij het toezicht op netwerkzorg thuis ook de ondersteuning die vanuit de gemeente wordt geboden een belangrijke rol speelt, werkt de inspectie samen met de gemeenten in hun rol als Wmo-toezichthouder.
Sociaal en Cultureel Planbureau
Het Sociaal en Cultureel Planbureau (SCP) volgt, verklaart en verkent hoe het met de inwoners van Nederland gaat op sociaal en cultureel gebied. Dat behelst onder meer de monitoring van de leefsituatie en kwaliteit van leven, de evaluatie van overheidsbeleid op daarvoor relevante terreinen en verkenningen ten behoeve van toekomstig beleid. Het SCP valt formeel onder het Ministerie van VWS. Het werkprogramma van het SCP wordt gepubliceerd op de website van het SCP.
Het SCP is opgericht in 1973. De «Aanwijzingen voor de Planbureaus» uit 2012 bepalen hoe de drie planbureaus werken. Het SCP heeft de volgende taken:
• wetenschappelijke verkenningen verrichten met het doel te komen tot een samenhangende beschrijving van de situatie van het sociaal en cultureel welzijn in Nederland en van de op dit gebied te verwachten ontwikkelingen;
• bijdragen aan een verantwoorde keuze van beleidsdoelen en het aangeven van voor- en nadelen van de verschillende wegen om deze doelen te bereiken;
• informatie verwerven met betrekking tot de uitvoering van interdepartementaal beleid op het gebied van sociaal en cultureel welzijn, om de evaluatie van deze uitvoering mogelijk te maken.
Het SCP draagt bij aan goed geïnformeerd overheidsbeleid en een betere samenleving met wetenschappelijke kennis over het leven van burgers in Nederland. Het onderzoek voldoet altijd aan de kenmerken: wetenschappelijk, beleidsrelevant en gericht op de leefsituatie van de mensen die het beleid betreft.
Het SCP verricht zijn onderzoek vanuit twee strategische perspectieven: ‘de veranderende verzorgingsstaat’ en ‘processen van insluiting en uitsluiting’. De perspectieven vormen samen de ‘bril’ waardoor richting de samenleving wordt gekeken. Actuele maatschappelijke vraagstukken en de perspectieven geven richting aan het onderzoek van het SCP en zorgen ervoor dat het inhoudelijk de waan van de dag overstijgt.
Het SCP werkt met een meerjarenplan voor een periode van vijf jaar dat gericht is op relevante maatschappelijke vraagstukken. Een periode van vijf jaar biedt het SCP daarbij voldoende tijd om langer lopende onderzoekslijnen te garanderen.
Voor de periode 2021 tot en met 2025 ambieert het SCP de volgende onderzoeksprogramma’s:
1. Beleidsvisies, burgervisies en gedragingen
Wat zijn de visies van de overheid en burgers op het belang, het eigenaarschap en de verantwoordelijkheidsverdeling van een aantal maatschappelijke opgaven (zoals duurzaamheid, gezond leven, zorg verlenen aan naasten)?
2. De diverse bevolking van Nederland. Samenleven nu en in de toekomst
Hoe geven we vorm aan samen leven in verscheidenheid? Wat vraagt dit van de overheid, van de inrichting van instituties, en van (groepen) burgers zelf waar het gaat om onderlinge betrokkenheid bij elkaar, sociale samenhang en solidariteit?
3. Lokaal. Het sociaal domein en de kracht van de lokale verzorgingsstaat
Hoe kunnen overheid en samenleving ervoor zorgen dat de kwetsbare groepen binnen het Sociaal Domein de hulp, ondersteuning en kansen krijgen die ze nodig hebben?
4. Participatie, talentontwikkeling en kansengelijkheid
Hoe kunnen, willen en mogen (groepen) mensen op zinvolle en volwaardige wijze participeren, en hoe is dat te bevorderen, nu en in de toekomst?
5. Representatie en vertrouwen
Hoe is het gesteld met de daadwerkelijke en gevoelde invloed van de Nederlandse bevolking op besluitvorming, het vertrouwen in instituties en sociaal vertrouwen? En wat zijn de gevolgen hiervan voor individuen en samenleving?
6. Schaarste, welvaart en welbevinden
Hoe gaat het met de kwaliteit van leven (welvaart en welbevinden) in Nederland nu, maar ook van toekomstige generaties en van mensen elders in de wereld? Ook de mate van (on)gelijkheid tussen groepen burgers staat centraal.
7. Nederland internationaal
Hoe verweven is Nederland met het buitenland, wat zijn de toekomstverwachtingen daaromtrent, en wat zijn de gevolgen van die verwevenheid voor Nederland en de burgers in Nederland?
De maatschappelijke vraagstukken waar het SCP onderzoek naar doet, beperken zich zelden tot één specifiek beleidsterrein. Burgers bevinden zich immers in veel domeinen tegelijkertijd. Door dit als uitgangspunt van onderzoek te nemen, kan het SCP de effecten van overheidsbeleid voor burgers onderzoeken. Het SCP werkt daarbij zoveel mogelijk vanuit verschillende invalshoeken en disciplines. Waar nodig en mogelijk voert het SCP integrale en interdisciplinaire onderzoeken uit. Daarvoor gebruikt het SCP (innovatieve) onderzoeksmethoden die helpen met het verkennen, verdiepen en verklaren van maatschappelijke vraagstukken. Tevens werken wij aan een uitgebreide basisdata-infrastructuur.
Als onafhankelijk planbureau kiest het SCP zelf welke onderzoeken het uitvoert. Op basis van het meerjarenplan en door te anticiperen op relevante maatschappelijke ontwikkelingen ontwikkelt het SCP ieder jaar een jaarplan voor het volgende jaar. Daarbij bouwt het SCP voldoende flexibiliteit in om in te kunnen spelen op de actualiteit en om nieuwe kennisvragen te kunnen beantwoorden.
Raad voor Volksgezondheid en Samenleving
De Raad voor Volksgezondheid en Samenleving (RVS) is een onafhankelijk adviesorgaan voor de regering en de beide kamers der Staten-Generaal. De RVS heeft tot taak strategische adviezen te geven over het te voeren beleid. De vraagstukken waarover de RVS adviseert zijn per definitie domeinoverstijgend. Vanuit zijn onafhankelijke positie en opdracht laat de RVS zijn licht schijnen over toekomstige strategische beleidsvraagstukken voor zorg, volksgezondheid, welzijn en samenleving. Hierbij beziet de RVS de mogelijkheid om dit in samenwerking met andere kennisinstellingen te doen. De RVS werkt aan een sterkere verbinding met VWS alsmede met andere departementen, zoals OCW, BZK, SZW en JenV. De RVS werkt in zijn adviezen zoveel mogelijk in interactie met het veld. Dit doet de RVS bovendien door naast schriftelijke adviezen op andere dan gebruikelijke manieren vraagstukken te agenderen, bijvoorbeeld met films, animaties, online activiteiten, veldraadplegingen, etc.
De RVS werkt met een meerjarige agenda. Begin 2020 heeft de RVS haar werkagenda gepresenteerd voor de komende vier jaar. Dit past bij de brede opdracht aan de RVS en biedt ruimte om gedurende het jaar een vraag of probleem te agenderen. Dit kan leiden tot zowel gevraagde als ongevraagde adviezen.
Het Centrum voor Ethiek en Gezondheid (CEG) is een samenwerkings-verband van de Gezondheidsraad en de RVS. Het CEG publiceert over nieuwe ontwikkelingen op het snijvlak van ethiek, gezondheid en beleid. Het CEG brengt jaarlijks signalementen uit over ethische thema’s en geeft uitvoering aan de publieksfunctie, onder meer via de website (kennisbron over ethische thema's) en diverse publieksbijeenkomsten, waaronder de jaarlijkse Els Borst lezing.
Gezondheidsraad
De Gezondheidsraad is een onafhankelijk wetenschappelijke adviesraad die als taak heeft de regering en het parlement te adviseren door de actuele stand van de wetenschap aan te reiken voor gezondheidsbeleid. Vanuit verschillende disciplines werkt de raad aan hoogwaardige adviezen op het gebied van: optimale gezondheidszorg, preventie, gezonde voeding, gezonde leefomgeving, gezonde arbeidsomstandigheden en innovatie & kennisinfrastructuur. De raad brengt gevraagd en ongevraagd advies uit. De vraagstukken die onderwerp zijn van advies worden in belangrijke mate ingebracht vanuit diverse departementen en worden jaarlijks opgenomen in het werkprogramma. In september stelt de Minister van VWS het werkprogramma voor het komende jaar vast. Het werkprogramma en de actuele stand van zaken worden gepubliceerd op de website van de Gezondheidsraad.
4.4 Artikel 11 Nog onverdeeld
Dit niet-beleidsartikel heeft een technisch-administratief karakter. Vanuit dit artikel vinden overboekingen van loon- en prijsbijstellingen naar de loon- en prijsgevoelige artikelen binnen de begroting plaats. Ook worden er taakstellingen of extra middelen op dit artikel geplaatst die nog niet aan de beleidsartikelen zijn toegedeeld.
2020 | 2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|---|
Verplichtingen | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Uitgaven | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Nog onverdeeld | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Loonbijstelling | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Prijsbijstelling | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Ontvangsten | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Overige | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Personeel en Materieel
Op dit onderdeel wordt de loon- en prijsbijstelling geboekt totdat toerekening plaatsvindt aan begrotingsartikelen.
5. Begroting agentschappen
5.1 College ter Beoordeling van Geneesmiddelen (aCBG)
5.1.1 Inleiding
Het College ter Beoordeling van Geneesmiddelen (CBG) bestaat uit een College en een secretariaat dat is ondergebracht in een agentschap (aCBG). Het College is een zelfstandig bestuursorgaan (ZBO) met een zelfstandige bevoegdheid. Een baten-lastenagentschap van het ministerie van Volksgezondheid, Welzijn en Sport (VWS) ondersteunt het College bij de uitvoering van haar taken. Naast de taken voor het College ondersteunt het agentschap tevens de Commissie Registratie Diergeneesmiddelen (CRD) en het ministerie van Landbouw, Natuur en Voedselkwaliteit (LNV) bij de uitvoering van beoordeling en -bewaking van diergeneesmiddelen. Ook ondersteunt het agentschap het ministerie van VWS bij de beoordeling van nieuwe voedingsmiddelen.
De belangrijkste taken op basis van de Geneesmiddelenwet, de Wet Dieren en Europese richtlijnen en verordeningen zijn voor het CBG:
• Verstrekken, handhaven en schorsen van handelsvergunningen op basis van de beoordeling van werkzaamheid, risico’s en kwaliteit.
• Vaststellen van de afleverstatus humaan, dus het bepalen of het geneesmiddel uitsluitend op recept, uitsluitend via de apotheek, via de drogist, of in de vrije verkoop verkrijgbaar mag zijn.
• Vaststellen van de afleverstatus veterinair, dus het bepalen of het diergeneesmiddel uitsluitend door een dierenarts mag worden toegediend, afgeleverd mag worden door dierenarts of apotheker, op recept afgeleverd mag worden door dierenarts, apotheker of vergunninghouder, of vrij verkrijgbaar is.
• Geneesmiddelenbewaking.
• Geven van wetenschappelijk advies in het kader van geneesmiddelontwikkeling.
Informatie over de organisatiestructuur, de samenstelling van het College en achtergrondinformatie over processen en procedures van het CBG is te vinden op de CBG-website: www.cbg-meb.nl.
5.1.2 Begroting 2022
Stand Slotwet 2020 | Vastgestelde begroting 2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|---|
Baten | |||||||
Opbrengst | 55.106 | 55.120 | 63.340 | 60.490 | 60.205 | 60.205 | 58.205 |
Opbrengst moederdepartement | 2.695 | 3.123 | 9.152 | 7.560 | 8.581 | 8.581 | 6.581 |
Opbrengst overige departementen | 957 | 1.170 | 1.270 | 1.070 | 770 | 770 | 770 |
Opbrengst derden | 51.454 | 50.827 | 52.918 | 51.860 | 50.854 | 50.854 | 50.854 |
Rentebaten | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Vrijval voorzieningen | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Bijzondere baten | 54 | 0 | 0 | 0 | 0 | 0 | 0 |
Totaal baten | 55.160 | 55.120 | 63.340 | 60.490 | 60.205 | 60.205 | 58.205 |
Lasten | |||||||
Apparaatskosten | 54.439 | 53.880 | 62.131 | 59.281 | 58.996 | 58.996 | 56.996 |
Personele kosten | 40.374 | 39.712 | 49.384 | 47.009 | 46.754 | 46.754 | 44.754 |
waarvan eigen personeel | 33.722 | 33.041 | 39.637 | 39.024 | 38.949 | 38.949 | 38.949 |
waarvan inhuur externen | 5.650 | 5.039 | 8.391 | 6.629 | 6.449 | 6.449 | 4.449 |
waarvan overige personele kosten | 1.002 | 1.632 | 1.356 | 1.356 | 1.356 | 1.356 | 1.356 |
Materiële kosten | 14.065 | 14.168 | 12.747 | 12.272 | 12.242 | 12.242 | 12.242 |
waarvan apparaat ICT | 5.033 | 3.940 | 4.282 | 4.282 | 4.282 | 4.282 | 4.282 |
waarvan bijdrage aan SSO's | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
waarvan overige materiële kosten | 9.032 | 10.228 | 8.465 | 7.990 | 7.960 | 7.960 | 7.960 |
Zbo | 648 | 724 | 736 | 736 | 736 | 736 | 736 |
Rentelasten | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Afschrijvingskosten | 533 | 516 | 473 | 473 | 473 | 473 | 473 |
Materieel | 334 | 314 | 473 | 473 | 473 | 473 | 473 |
waarvan apparaat ICT | 195 | 175 | 453 | 453 | 453 | 453 | 453 |
waarvan ov. mat. afschrijvingskosten | 139 | 139 | 20 | 20 | 20 | 20 | 20 |
Immaterieel | 199 | 202 | 0 | 0 | 0 | 0 | 0 |
Overige kosten | 216 | 0 | 0 | 0 | 0 | 0 | 0 |
Dotaties voorzieningen | 216 | 0 | 0 | 0 | 0 | 0 | 0 |
Bijzondere lasten | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Totaal lasten | 55.836 | 55.120 | 63.340 | 60.490 | 60.205 | 60.205 | 58.205 |
Saldo van baten en lasten gewone bedrijfsuitoefening | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Agentschapsdeel Vpb-lasten | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Saldo van baten en lasten | ‒ 676 | 0 | 0 | 0 | 0 | 0 | 0 |
Toelichting begroting van baten en lasten
Baten
Opbrengst moederdepartement
Vanuit het moederdepartement ontvangt het aCBG in 2022 de volgende bijdragen:
• Een structurele financiële bijdrage voor beleidsmatige en overige niet door derden gefinancierde activiteiten € 3,4 miljoen. Dit is inclusief € 0,2 miljoen ter dekking van het tekort op het product 'wetenschappelijk advies op maat'. Deze bijdrage loopt op naar € 5,6 mln. in 2024.
• Subsidies voor totaal € 0,7 miljoen ter bevordering van toegankelijke en begrijpelijke patiëntinformatie (programma Goed Gebruik).
• Een vergoeding voor werkzaamheden inzake nieuwe voedingsmiddelen van € 0,2 miljoen.
• Een vergoeding voor het project Ephor van € 0,1 miljoen.
• Een vergoeding van € 0,1 miljoen voor het project Parallelle beoordeling.
• Een vergoeding van € 0,8 miljoen voor werkzaamheden in het kader van aanpassing van meldpunt Geneesmiddelentekorten- en defecten.
• Een vergoeding voor het project EU-SRS (Stoffendatabase) van € 0,4 miljoen.
• Een incidentele financiële bijdrage voor extra kosten als gevolg van COVID-19 van € 1,4 miljoen.
• Een meerjarige financiële bijdrage voor werkzaamheden in het kader van Informatiehuishouding op Orde van € 2,0 miljoen (gekoppeld aan het Generiek Actieplan Informatiehuishouding Rijksoverheid, het VWS project voor actieve openbaarmaking en het meerjarenplan voor de verbetering van de informatiehuishouding). Deze bijdrage is begroot ten en met 2025.
• Een vergoeding van € 0,2 mln. voor werkzaamheden van het aCBG voor de Centrale Commissie Mensgebonden Onderzoek (CCMO). Deze werkzaamheden betreffen de technische voorbeoordelingstoetsen van klinische studies van geneesmiddelen voor de CCMO.
• Voor de werkzaamheden die aCBG uitvoert voor projecten en werkzaamheden voor het RIVM heeft het aCBG € 0,1 miljoen begroot.
Voor 2023 en latere jaren is een inschatting gemaakt van de te verwachten bijdragen van het moederdepartement. Hierbij zijn voor projecten vooralsnog alleen opbrengsten opgenomen als het meerjarig doorlopende activiteiten betreft. Bij het opstellen van de begrotingen voor die jaren zal meer zicht zijn op deze te verwachten bijdragen en dan zullen meer realistische bedragen kunnen worden bepaald.
Opbrengst overige departementen
Het Bureau Diergeneesmiddelen van het aCBG verricht voor het ministerie van Landbouw, Natuur en Voedselkwaliteit (LNV) beleidsondersteunende activiteiten. Hiervoor is een bedrag begroot van € 0,8 miljoen. Voor de implementatie van de nieuwe EU verordening diergeneesmiddelen heeft aCBG een bedrag begroot van € 0,5 miljoen.
Opbrengst derden
In de volgende tabel wordt de omzet derden 2022 verdeeld naar productgroepen. De hierbij gehanteerde tarieven zijn gebaseerd op de regeling Geneesmiddelenwet en de Diergeneesmiddelenregeling. De realisatie van onderstaande bedragen voor beoordelen is afhankelijk van het aanbod van procedures en daarmee moeilijk te voorspellen.
Productgroep | 2022 |
|---|---|
Beoordelen van nationale aanvragen Humaan | 2.942 |
Beoordelen van Europese aanvragen: Centraal Humaan en Veterinair | 10.595 |
Beoordelen van Europese aanvragen: MRP Humaan | 802 |
Beoordelen DCP's Humaan | 9.659 |
Beoordelen van homeopathische aanvragen en kruiden | 10 |
Beoordelen Veterinaire aanvragen | 2.502 |
Jaarvergoedingen (Humaan en Veterinair) | 25.829 |
Overig | 579 |
Totaal opbrengst derden | 52.918 |
Onderstaand worden de productgroepen kort toegelicht.
Beoordelen van nationale aanvragen Humaan
Het beoordelingsproces van een nationale aanvraag betreft de aanvraag van een handelsvergunning voor een nieuw op de Nederlandse markt te brengen geneesmiddel voor mensen. De handelsvergunning wordt door het aCBG afgegeven. Het betreffende geneesmiddel komt alleen in Nederland op de markt.
Beoordelen van Europese aanvragen: Centrale Procedure Humaan en Veterinair
Bepaalde categorieën geneesmiddelen voor mensen en dieren kunnen alleen in lidstaten van de Europese Unie op de markt komen via de Centrale Europese procedure. Hierbij wordt op advies van het European Medicines Agency (EMA) door de Europese Commissie de handelsvergunning afgegeven. Voor geneesmiddelen die niet tot deze categorieën behoren staat de Centrale Procedure open op basis van vrijwilligheid. Bij een positieve beslissing krijgt de fabrikant een handelsvergunning die in alle EU-lidstaten geldig is. De coördinatie van de centrale procedure berust bij EMA. De feitelijke beoordeling wordt door de organisaties uit de lidstaten gedaan.
Beoordelen van Europese aanvragen: MRP (Mutual Recognition Procedure) Humaan
Een MRP-procedure kan door de fabrikant worden gebruikt om een handelsvergunning voor in meerdere lidstaten te verkrijgen waarvoor reeds een (nationale) handelsvergunning is verleend. De fabrikant kan een EU-lidstaat van zijn keuze vragen om het beoordelingsproces te verrichten. Deze lidstaat wordt dan Reference Member State (RMS). De gepresenteerde omzet betreft alleen humane aanvragen.
Beoordelen van Europese aanvragen: DCP (Decentrale Procedure) Humaan
Een Decentrale Procedure kan door de fabrikant worden gebruikt om een handelsvergunning in meerdere lidstaten tegelijkertijd te verkrijgen als nog in geen enkel land een handelsvergunning is verkregen. De fabrikant kan één EU-lidstaat vragen om het beoordelingsproces te verrichten. Deze lidstaat is dan Reference Member State (RMS) en beoordeelt namens de andere landen waarvoor de handelsvergunning is aangevraagd. De gepresenteerde omzet betreft alleen humane aanvragen.
Beoordeling van homeopathische aanvragen en kruiden
Het CBG beoordeelt ook homeopathische geneesmiddelen en kruiden die in Nederland verkocht worden.
Beoordelen Veterinaire aanvragen
Het Bureau Diergeneesmiddelen beoordeelt en verleent vergunningen voor de productie en distributie van diergeneesmiddelen. Dit betreft naast Europese aanvragen (verantwoord onder Centraal), nationale aanvragen, MRP’s en DCP’s.
Jaarvergoedingen (Humaan en Veterinair)
Om een geneesmiddel in het handelsregister op genomen te houden, dient de registratiehouder jaarlijks een vergoeding te betalen. Deze vergoeding gebruikt het aCBG om het onderhoud op de registraties te bekostigen. Dit betreft onder meer het beoordelen en verwerken van wijzigingen (variaties) die fabrikanten regelmatig (moeten) indienen.
Overig
De post overig betreft een subsidiebedrag van de Europese Commissie voor het project EU-SRS.
Lasten
De lasten 2022 zullen ten opzichte van de begroting 2021 en de realisatie 2020 naar verwachting stijgen.
De kosten van eigen personeel stijgen als gevolg van een groei van het aantal medewerkers, de cao-lonen en hogere pensioenpremies. De groei van het aantal medewerkers heeft deels een structureel karakter en is gedeeltelijk terug te voeren op incidentele werkzaamheden (COVID-19 gerelateerd) en projectmatige activiteiten die in de begroting 2022 zijn opgenomen. Omdat er voor de langere termijn minder zicht is op dit soort projectmatige activiteiten en de hiervoor benodigde capaciteit (en financiering), zijn de begrote bedragen voor de posten eigen personeel, inhuur externen en overige materiële kosten voor de jaren 2023 tot en met 2026 lager geraamd dan voor 2022.
De budgetten voor materiële kosten stijgen door een algemene prijsindexatie van 1,5% (prijsontwikkeling overheidsuitgaven CPB). Onderdeel van de materiële lasten is de financiering van het Bijwerkingencentrum Lareb, ter waarde van € 2,8 miljoen. aCBG heeft aan Lareb de opdracht verleend tot uitvoering van een deel van haar wettelijke taak op het gebied van geneesmiddelenbewaking. Dit betreft het verzamelen en analyseren van meldingen over bijwerkingen door medische beroepsbeoefenaren en patiënten.
De daling van de materiële kosten ten opzichte van de (initiële) begroting 2021 is toe te schrijven aan lagere huisvestingskosten (afstoten van 10e etage) en lagere kosten voor uitbesteding (o.a. voor het programma Goed Gebruik). Daarnaast is er een verschuiving van materiële kosten naar de posten eigen personeel (promovendi) en externe inhuur (bijdrage aan het Portaal voor Patiëntveiligheid).
Voor 2023 en latere jaren zijn de lasten afgestemd op de begrote baten. De verwachting is dat bij het opstellen van de begrotingen voor die jaren meer zicht is op toekomstige bijdragen van het moederdepartement en dat daarvoor te zijner tijd realistischer bedragen kunnen worden opgenomen dan nu mogelijk is in de meerjarenraming. Datzelfde geldt tevens voor de lastenraming. Op langere termijn heeft het aCBG meer mogelijkheden om haar kostenniveau aan te passen aan eventueel lagere baten, mocht dit noodzakelijk zijn.
5.1.3 Kasstroomoverzicht
Stand slotwet 2020 | Vastgestelde begroting 2021 | 2022 | 2023 | 2024 | 2025 | 2026 | ||
|---|---|---|---|---|---|---|---|---|
1. | Rekening courant RHB 1 januari + depositorekeningen | 12.741 | 12.898 | 12.914 | 12.887 | 12.860 | 12.833 | 12.807 |
+/+ totaal ontvangsten operationele kasstroom | 59.527 | 55.120 | 63.340 | 60.490 | 60.205 | 60.205 | 58.205 | |
-/- totaal uitgaven operationele kasstroom | ‒ 57.123 | ‒ 54.604 | ‒ 62.867 | ‒ 60.017 | ‒ 59.732 | ‒ 59.732 | ‒ 57.732 | |
2. | Totaal operationele kasstroom | 2.404 | 516 | 473 | 473 | 473 | 473 | 473 |
-/- totaal investeringen | ‒ 309 | ‒ 500 | ‒ 500 | ‒ 500 | ‒ 500 | ‒ 500 | ‒ 500 | |
+/+ totaal boekwaarde desinvesteringen | 0 | 0 | 0 | 0 | 0 | 0 | 0 | |
3. | Totaal investeringskasstroom | ‒ 309 | ‒ 500 | ‒ 500 | ‒ 500 | ‒ 500 | ‒ 500 | ‒ 500 |
-/- eenmalige uitkering aan moederdepartement | ‒ 1.938 | 0 | 0 | 0 | 0 | 0 | 0 | |
+/+ eenmalige storting door moederdepartement | 0 | 0 | 0 | 0 | 0 | 0 | 0 | |
-/- aflossingen op leningen | 0 | 0 | 0 | 0 | 0 | 0 | 0 | |
+/+ beroep op leenfaciliteit | 0 | 0 | 0 | 0 | 0 | 0 | 0 | |
4. | Totaal financieringskasstroom | ‒ 1.938 | 0 | 0 | 0 | 0 | 0 | 0 |
5. | Rekening courant RHB 31 december + stand depositorekeningen (=1+2+3+4) | 12.898 | 12.914 | 12.887 | 12.860 | 12.833 | 12.807 | 12.780 |
Toelichting kasstroomoverzicht
Doordat de afschrijvingslasten de komende jaren naar verwachting ongeveer gelijk zullen zijn aan de investeringen, zal het saldo rekening-courant de komende jaren ongeveer gelijk blijven.
Naast ICT-investeringen ter vervanging van kantoorautomatisering en het primair proces systeem ICI, verwacht het aCBG geen grote investeringen te doen. Aanpassing aan de huisvesting en vervanging van inventaris zijn opgenomen in de huisvestingscontracten.
5.1.4 Overzicht doelmatigheidsindicatoren
Stand slotwet 2020 | Vastgestelde begroting 2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|---|
Generiek | |||||||
1. Tarieven/uur (bedragen in €) | 97 | 96 | 102 | 102 | 102 | 102 | 102 |
2. Omzet per productgroep (bedragen x € 1.000) | |||||||
- Beoordelen van nationale aanvragen Humaan | 2.324 | 2.554 | 2.942 | 2.842 | 2.742 | 2.742 | 2.742 |
-Beoordelen van Europese aanvragen: centraal Humaan en Veterinair | 10.577 | 9.355 | 10.595 | 11.095 | 11.595 | 11.595 | 11.595 |
-Beoordelen van Europese aanvragen: MRP Humaan | 631 | 557 | 802 | 702 | 602 | 602 | 602 |
-Beoordelen van Europese aanvragen: DCP Humaan | 9.266 | 9.343 | 9.659 | 8.659 | 7.932 | 7.932 | 7.932 |
- Beoordelen van homeopathische aanvragen, kruiden en nieuwe voedingsmiddelen | 9 | 41 | 10 | 10 | 10 | 10 | 10 |
- Beoordelen veterinaire aanvragen door Bureau Diergeneesmiddelen | 2.571 | 2.700 | 2.502 | 2.502 | 2.502 | 2.502 | 2.502 |
-Jaarvergoedingen Humaan en Veterinair | 25.266 | 25.757 | 25.829 | 25.471 | 25.471 | 25.471 | 25.471 |
- Overig | 4.483 | 4.812 | 11.001 | 9.209 | 9.351 | 9.351 | 7.351 |
3. Aantal fte totaal (exclusief externe inhuur) | 374 | 350 | 390 | 382 | 381 | 381 | 381 |
4. Saldo van baten en lasten (% van de baten) | ‒ 1% | 0% | 0% | 0% | 0% | 0% | 0% |
Specifiek | |||||||
1. Gegronde klachten | 16 | 15 | 15 | 15 | 15 | 15 | 15 |
2. Zaken per fte | 86% | >95% | >95% | >95% | >95% | >95% | >95% |
Omschrijving specifiek deel | |||||||
1. Liquiditeit (current ratio; norm: > 1,5) | 1,07 | 1,00 | 1,00 | 1,00 | 1,00 | 1,00 | 1,00 |
2. Solvabiliteit (debt ratio) | 0,92 | 0,8 | 0,8 | 0,8 | 0,8 | 0,8 | 0,8 |
3. Rentabiliteit eigen vermogen | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
4. Percentage externe inhuur ten opzichte van totale personele kosten | 11,0% | 10,0% | 10,0% | 10,0% | 10,0% | 10,0% | 10,0% |
5. Percentage facturen betaald binnen 30 dagen | 97% | >95% | >95% | >95% | >95% | >95% | >95% |
Toelichting overzicht doelmatigheidsindicatoren
Tarieven/uur
Uurtarieven om de kostenefficiency aan te tonen. Deze indicator is een gemiddelde over alle functies waarbij naar het primaire proces exclusief onderzoekskosten wordt gekeken.
Omzet per productgroep
De omzet per productgroep geeft inzicht in de samenstelling van de totale omzet van het aCBG. De verwachte omzet 2022 voor de productgroep ‘Beoordelen van Europese aanvragen: Centraal’ is hoger dan de begroting 2021, doordat voor steeds meer medicijnen via de EMA de handelsvergunning aan gevraagd (moet) worden. De verwachting is dat deze ontwikkeling zich de komende jaren voortzet, waarbij de groei in de omzet van Centrale procedures naar verwachting onvoldoende zal zijn om de daling in de omzet nationale en decentrale aanvragen te compenseren. Een nadere toelichting op de verschillende opbrengstcategorieën is onder de toelichting op de baten opgenomen.
Onder ‘Overig’ zijn de bijdragen van het moederdepartement en van overige departementen en instellingen opgenomen.
Aantal fte totaal
Het totaal aantal fulltime equivalenten werkzaam bij het agentschap per 31 december van het jaar, exclusief externe inhuur.
Saldo van baten en lasten
Het saldo van baten en lasten als percentage van de totale baten. Het aCBG wordt geacht kostenneutraal te opereren en met haar tarieven al haar kosten te dekken.
Aantal gegronde klachten
Het aantal gegronde klachten wordt bijgehouden om inzicht te krijgen in de geleverde kwaliteit van de productie. Het streven is het aantal gegronde klachten niet te laten stijgen.
% tijdigheid zaken
Het percentage tijdigheid van zaken wordt bijgehouden om de tijdige afhandeling van zaken binnen de wettelijke termijn te monitoren. aCBG hanteert hiervoor intern een norm van 95%.
5.2 Centraal Informatiepunt Beroepen Gezondheidszorg (CIBG)
5.2.1 Inleiding
Het CIBG vertaalt, samen met ketenpartners, beleid in tastbare en toegankelijke uitvoering voor burgers, professionals en organisaties op het gebied van registers, data en informatie. Als agentschap van het ministerie van Volksgezondheid, Welzijn en Sport richt het CIBG zich primair op het VWS beleidsterrein. We dragen zorg voor een integrale dienstverlening, gericht op wat de samenleving nodig heeft. De focus hierbij ligt op transparantie en betrouwbaarheid, het bewust omgaan met kapitaal, kosten en kwaliteit. We investeren met onze partners in de keten in samenwerking en kennisdeling. Het CIBG heeft een breed takenpakket zoals het BIG-register, het Donorregister, Lerarenregister en het UZI-register. Meer informatie over de organisatie en taken van het CIBG is te vinden op: www.cibg.nl.
5.2.2 Begroting 2022
Stand Slotwet 2020 | Vastgestelde begroting 2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|---|
Baten | |||||||
Omzet | 84.712 | 75.862 | 85.251 | 80.027 | 81.019 | 85.828 | 81.091 |
waarvan omzet moederdepartement | 35.881 | 28.483 | 41.339 | 43.120 | 45.120 | 45.120 | 45.120 |
waarvan omzet overige departementen | 7.393 | 6.919 | 4.915 | 5.315 | 5.315 | 5.315 | 5.315 |
waarvan omzet derden | 41.438 | 40.460 | 38.997 | 31.592 | 30.584 | 35.393 | 30.656 |
Vrijval voorzieningen | ‒ | ‒ | ‒ | ‒ | ‒ | ‒ | ‒ |
Bijzondere baten | 17.074 | 17.903 | 14.669 | 16.518 | 16.659 | 13.588 | 16.587 |
Rentebaten | ‒ | ‒ | ‒ | ‒ | ‒ | ‒ | ‒ |
Totaal baten | 101.786 | 93.765 | 99.920 | 96.545 | 97.678 | 99.416 | 97.678 |
Lasten | |||||||
Apparaatskosten | 93.425 | 89.824 | 96.449 | 91.074 | 90.207 | 91.945 | 90.207 |
Personele kosten | 34.874 | 36.447 | 37.066 | 37.519 | 37.156 | 37.519 | 37.156 |
waarvan eigen personeel | 22.121 | 27.230 | 30.580 | 31.033 | 30.670 | 31.033 | 30.670 |
waarvan inhuur externen | 11.364 | 7.636 | 5.168 | 5.168 | 5.168 | 5.168 | 5.168 |
waarvan overige personele kosten | 1.389 | 1.581 | 1.318 | 1.318 | 1.318 | 1.318 | 1.318 |
Materiële kosten | 58.551 | 53.377 | 59.383 | 53.555 | 53.051 | 54.426 | 53.051 |
waarvan apparaat ICT | 10.539 | 8.628 | 9.321 | 9.321 | 9.321 | 9.321 | 9.321 |
waarvan bijdrage aan SSO's | 10.384 | 8.727 | 8.017 | 8.017 | 8.017 | 8.017 | 8.017 |
waarvan overige materiële kosten | 37.628 | 36.022 | 42.045 | 36.217 | 35.713 | 37.088 | 35.713 |
Afschrijvingskosten | 3.408 | 3.940 | 3.470 | 5.470 | 7.470 | 7.470 | 7.470 |
Materieel | ‒ | ‒ | ‒ | ‒ | ‒ | ‒ | ‒ |
waarvan apparaat ICT | ‒ | ‒ | ‒ | ‒ | ‒ | ‒ | ‒ |
Immaterieel | 3.408 | 3.940 | 3.470 | 5.470 | 7.470 | 7.470 | 7.470 |
Dotaties voorzieningen | ‒ | ‒ | ‒ | ‒ | ‒ | ‒ | ‒ |
Overige lasten | 1.230 | ‒ | ‒ | ‒ | ‒ | ‒ | ‒ |
waarvan dotaties voorzieningen | ‒ | ‒ | ‒ | ‒ | ‒ | ‒ | ‒ |
waarvan bijzondere lasten | 1.230 | ‒ | ‒ | ‒ | ‒ | ‒ | ‒ |
Rentelasten | 23 | 1 | 1 | 1 | 1 | 1 | 1 |
Totaal lasten | 98.086 | 93.765 | 99.920 | 96.545 | 97.678 | 99.416 | 97.678 |
Saldo van baten en lasten gewone bedrijfsuitoefening | 3.700 | ‒ | ‒ | ‒ | ‒ | ‒ | ‒ |
Agentschapsdeel Vpb-lasten | 755 | ‒ | ‒ | ‒ | ‒ | ‒ | ‒ |
Saldo van baten en lasten | 2.945 | ‒ | ‒ | ‒ | ‒ | ‒ | ‒ |
Toelichting staat van baten en lasten
De totale omvang van de begroting stijgt met ruim € zes miljoen ten opzichte van de begroting 2021.
Enerzijds is er sprake van nieuwe taken zoals het Landelijk Consortium Hulpmiddelen en uitbreiding van bestaande taken zoals Nationaal Contact Punt voor eHealth, Toelating Zorginstellingen en Jaarverantwoording Zorg. Anderzijds zijn er in 2022 geen kosten meer voor de Beheervoorziening Rijks Identificerend Nummer die is overgedragen aan P-Direkt en de applicatie Metis (Medische Tuchtcolleges Informatiesysteem), omdat hiervoor een nieuw systeem bij DICTU is gebouwd. Bij BMC is sprake van een daling vanwege een lagere export.
Omzet 2022 | |
MEVA | 1.612 |
Informatiebeleid CIO | 4.731 |
LZ | 446 |
GMT | 20.302 |
PG | 2.247 |
PZO | 7.649 |
DJ | 1.720 |
IGJ | 2.032 |
DMO | 600 |
Subtotaal omzet VWS | 41.339 |
OCW | 3.150 |
LNV | 1.765 |
Subtotaal omzet overige departementen | 4.915 |
BIG-(her)registratie | 4.494 |
Vakbekwaamheid | 365 |
UZI-register | 12.322 |
Vergunningen&Ontheffingen | 1.633 |
Medische hulpmiddelen | 235 |
Opiaten | 749 |
BMC | 19.199 |
Subtotaal Derden | 38.997 |
MEVA | 11.736 |
Informatiebeleid CIO | 1.390 |
GMT | 1.409 |
VGP | 134 |
Subtotaal bijzondere baten | 14.669 |
Totaal | 99.920 |
Toelichting meerjarenraming 2023–2026
De meerjarenraming laat een daling zien ten opzichte van de begroting 2022. Deze is gerelateerd aan de verwachting dat de export van BMC vanaf 2022 verder gaat dalen. Vanwege investeringen in nieuwbouw van systemen in 2022 en 2023 stijgen de afschrijvingskosten en de omzet van zowel het moederdepartement als overige departementen. Bij omzet derden en bijzondere baten is sprake van jaarlijkse schommelingen vanwege wisselende productievolumes van met name BIG en UZI. Vanuit het oogpunt van vergelijkbaarheid is geen loon-en prijsindexatie toegepast.
5.2.3 Kasstroomoverzicht
Stand slotwet 2020 | Vastgestelde begroting 2021 | 2022 | 2023 | 2024 | 2025 | 2026 | ||
|---|---|---|---|---|---|---|---|---|
1. | Rekening courant RHB 1 januari + depositorekeningen | 33.925 | 17.547 | 18.256 | 18.264 | 18.458 | 18.650 | 19.110 |
+/+ totaal ontvangsten operationele kasstroom | 103.913 | 93.765 | 99.920 | 96.545 | 97.678 | 99.416 | 97.678 | |
-/- totaal uitgaven operationele kasstroom | 79.432 | 89.825 | 96.450 | 91.075 | 90.208 | 91.946 | 90.208 | |
2. | Totaal operationele kasstroom | 24.481 | 3.940 | 3.470 | 5.470 | 7.470 | 7.470 | 7.470 |
-/- totaal investeringen | 3.438 | 7.583 | 10.000 | 10.000 | 7.470 | 7.470 | 7.470 | |
+/+ totaal boekwaarde desinvesteringen | 1.229 | 0 | 0 | 0 | 0 | 0 | 0 | |
3. | Totaal investeringskasstroom | ‒ 2.209 | ‒ 7.583 | ‒ 10.000 | ‒ 10.000 | ‒ 7.470 | ‒ 7.470 | ‒ 7.470 |
-/- eenmalige uitkering aan moederdepartement | 6.431 | 0 | 0 | 0 | 0 | 0 | 0 | |
+/+ eenmalige storting door moederdepartement | 0 | 0 | 0 | 0 | 0 | 0 | 0 | |
-/- aflossingen op leningen | 3.505 | 3.231 | 3.462 | 5.277 | 7.278 | 7.011 | 8.505 | |
+/+ beroep op leenfaciliteit | 0 | 7.583 | 10.000 | 10.000 | 7.470 | 7.470 | 7.470 | |
4. | Totaal financieringskasstroom | ‒ 9.936 | 4.352 | 6.538 | 4.723 | 192 | 459 | ‒ 1.035 |
5. | Rekening courant RHB 31 december + stand depositorekeningen (=1+2+3+4) | 46.261 | 18.256 | 18.264 | 18.458 | 18.650 | 19.110 | 18.075 |
Toelichting kasstroomoverzicht
Eind 2020 was het saldo op de rekening-courant € 46,2 miljoen. Hiermee dient een groot bedrag aan kortlopende schulden te worden terugbetaald, waardoor de verwachting is dat het saldo liquide middelen in 2021 flink zal dalen. Structureel wordt uitgegaan van een saldo van ca. € 18 miljoen. In 2022 en 2023 zijn de investeringen met € 10 miljoen relatief hoog vanwege de nieuwbouw van systemen. Daarna wordt uitgegaan van een structureel investeringsniveau van € 7,5 miljoen.
De investeringen hebben vrijwel geheel betrekking op ICT en behoren tot de immateriële vaste activa. Er wordt uitgegaan van een afschrijvingstermijn van 5 jaar. Voor de financiering van deze activa wordt gebruik gemaakt van de leenfaciliteit van het Ministerie van Financiën, waarbij is uitgegaan van een aflossingstermijn van 5 jaar (conform afschrijvingstermijn).
5.2.4 Overzicht doelmatigheidsindicatoren
Stand slotwet 2020 | Vastgestelde begroting 2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|---|
Generiek | |||||||
1. Kostprijzen per product (groep) | |||||||
- Beschikking BIG-register | 165 | 190 | 174 | 208 | 193 | 171 | 143 |
- Vakbekwaamheidverklaring | 5.381 | 5.740 | 5.519 | 5.519 | 5.519 | 5.519 | 5.519 |
- Vergunning Farmatec | 2.563 | 2.620 | 1.306 | 1.306 | 1.306 | 1.306 | 1.306 |
- UZI-pas/certificaat | 293 | 396 | 383 | 382 | 406 | 412 | 412 |
- Wilsbeschikking donorregister | 7 | 11 | 13 | 13 | 13 | 13 | 13 |
2. Omzet per productgroep (x € 1.000) | |||||||
- BIG en herregistratie | 5.269 | 12.553 | 11.904 | 12.771 | 11.904 | 12.771 | 11.904 |
- Vakbekwaamheid | 4.229 | 4.420 | 4.691 | 4.691 | 4.691 | 4.691 | 4.691 |
- Farmatec | 1.832 | 2.358 | 2.390 | 2.390 | 2.390 | 2.390 | 2.390 |
- UZI-pas/certificaat | 5.785 | 13.343 | 13.713 | 13.524 | 13.524 | 14.395 | 13.524 |
- Donorregister | 3.743 | 4.348 | 5.396 | 5.396 | 5.396 | 5.396 | 5.396 |
3. Totaal aantal fte (exclusief externe inhuur) | 288 | 304 | 350 | 350 | 350 | 350 | 350 |
4. Saldo van baten en lasten (% van de baten) | 3% | 0% | 0% | 0% | 0% | 0% | 0% |
Specifiek | |||||||
1. Productievolume | |||||||
- Beschikking BIG-register | 25.278 | 53.500 | 51.160 | 118.660 | 68.660 | 70.000 | 120.000 |
- Vakbekwaamheidverklaringen | 786 | 770 | 850 | 850 | 850 | 850 | 850 |
- Verleende vergunningen Farmatec | 909 | 900 | 1.830 | 1.830 | 1.830 | 1.830 | 1.830 |
- UZI-passen en certificaten | 21.800 | 33.678 | 44.500 | 28.000 | 28.000 | 44.500 | 28.000 |
- Wilsbeschikkingen donorregister | 500.000 | 400.000 | 400.000 | 400.000 | 400.000 | 400.000 | 400.000 |
2. Aantal klachten / bezwaar en beroep | |||||||
- Vakbekwaamheidverklaringen | 1 | 10 | 10 | 10 | 10 | 10 | 10 |
- Wilsbeschikkingen donorregister | 30 | 4 | 15 | 15 | 15 | 15 | 15 |
3. Doorlooptijden in dagen | |||||||
- Wilsbeschikking donorregister | 9 | 7 | 7 | 7 | 7 | 7 | 7 |
Toelichting overzicht doelmatigheidsindicatoren
Kostprijzen per product
Bij BIG en UZI zijn de kostprijzen berekend op basis van voortschrijdende gemiddeldes van respectievelijk vijf en drie jaar (de termijn van een BIG-(her)registratie is vijf jaar en een UZI pas is drie jaar geldig). Dit leidt tot een betere vergelijkbaarheid van deze kostprijzen over de jaren heen. De vergunningen Farmatec laten een halvering van de kostprijs zien vanwege een verdubbeling van het productievolume als gevolg van een correctie (dus geen reële toename).
Totaal aantal fte (exclusief externe inhuur)
In de begroting 2022 neemt het aantal fte met 46 fte toe vanwege nieuwe taken en taakuitbreidingen. Het gaat hierbij in het bijzonder om het Landelijk Consortium Hulpmiddelen, het Nationaal Contact Punt voor eHealth, Toelating Zorginstellingen en Jaarverantwoording Zorg.
De komende jaren blijft het totale aantal fte naar verwachting stabiel.
Productievolume
Het wisselend volume van de BIG-(her-)registraties wordt veroorzaakt door de herregistraties die om de vijf jaar plaatsvinden. De uitgifte van passen en certificaten bij UZI vindt elke drie jaar plaats en dan is sprake van een piek in de productiecijfers.
Aantal klachten/bezwaar en beroep
Bij Donor wordt een stijging van het aantal klachten voorzien vanwege de nieuwe donorwet.
Doorlooptijden
Dit betreft de gemiddelde netto doorlooptijd in dagen. Verwacht wordt dat de doorlooptijd gelijk blijft ten opzichte van de begroting 2021.
5.3 Rijksinstituut voor Volksgezondheid en Milieu (RIVM)
5.3.1 Inleiding
Sinds 1 januari 2004 is het RIVM een baten-lasten agentschap van het Ministerie van Volksgezondheid, Welzijn en Sport (VWS) gevestigd in Bilthoven. Het RIVM is het kenniscentrum van de Rijksoverheid op het gebied van volksgezondheid en milieu. Het RIVM verricht niet alleen zelf onderzoek, maar verzamelt ook wereldwijd kennis en past die kennis toe. Het onderzoek en de advisering hebben betrekking op:
• Het verrichten van monitoring, surveillance en onderzoek gericht op ondersteuning van beleidsontwikkeling, beleidsuitvoering, bewaking van veiligheid en uitoefening van toezicht op het gebied van volksgezondheid en milieu.
• Het periodiek rapporteren over toekomstige ontwikkelingen.
• Het uitvoeren van de landelijke aansturing en begeleiding van preventieprogramma’s.
• Het deelnemen aan internationale samenwerkingsverbanden en onderzoek.
Het RIVM voert haar werkzaamheden voornamelijk uit voor het Ministerie van VWS, IenW, EZK, LNV en internationale organisaties als de ANVS, Europese Commissie, WHO en ook steeds meer decentrale overheden. Informatie over de resultaten van de uitgevoerde onderzoeken en adviezen is te vinden via de thematische ingangen van de website www.rivm.nl.
5.3.2 Begroting 2022
Stand Slotwet 2020 | Vastgestelde begroting 2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|---|
Baten | |||||||
Omzet | 475.451 | 453.800 | 601.000 | 556.100 | 473.100 | 473.100 | 473.100 |
waarvan omzet moederdepartement | 352.491 | 331.900 | 479.500 | 429.500 | 346.500 | 346.500 | 346.500 |
waarvan omzet overige departementen | 81.900 | 87.200 | 90.500 | 91.600 | 91.600 | 91.600 | 91.600 |
waarvan omzet derden | 41.060 | 34.700 | 31.000 | 35.000 | 35.000 | 35.000 | 35.000 |
Vrijval voorzieningen | 158 | 0 | 0 | 0 | 0 | 0 | 0 |
Bijzondere baten | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Rentebaten | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Totaal baten | 475.609 | 453.800 | 601.000 | 556.100 | 473.100 | 473.100 | 473.100 |
Lasten | |||||||
Apparaatskosten | 453.870 | 448.200 | 582.900 | 546.600 | 463.600 | 463.600 | 463.600 |
Personele kosten | 180.651 | 193.400 | 232.500 | 210.000 | 179.000 | 179.000 | 179.000 |
waarvan eigen personeel | 150.934 | 167.600 | 200.400 | 180.400 | 155.900 | 155.900 | 155.900 |
waarvan inhuur externen | 19.313 | 18.700 | 22.200 | 20.400 | 14.000 | 14.000 | 14.000 |
waarvan overige personele kosten | 10.404 | 7.100 | 9.900 | 9.200 | 9.100 | 9.100 | 9.100 |
Materiële kosten | 273.219 | 254.800 | 350.400 | 336.600 | 284.600 | 284.600 | 284.600 |
waarvan apparaat ICT | 27.917 | 26.400 | 35.900 | 34.700 | 29.800 | 29.800 | 29.800 |
waarvan bijdrage aan SSO's | 4.632 | 5.400 | 4.700 | 4.700 | 4.700 | 4.700 | 4.700 |
waarvan overige materiële kosten | 240.670 | 223.000 | 309.800 | 297.200 | 250.100 | 250.100 | 250.100 |
Afschrijvingskosten | 6.031 | 5.600 | 8.400 | 9.500 | 9.500 | 9.500 | 9.500 |
Materieel | 6.013 | 5.600 | 8.400 | 9.500 | 9.500 | 9.500 | 9.500 |
waarvan apparaat ICT | 4.409 | 4.100 | 6.200 | 6.700 | 6.700 | 6.700 | 6.700 |
waarvan overige materiële afschrijvingskosten | 1.604 | 1.500 | 2.200 | 2.800 | 2.800 | 2.800 | 2.800 |
Immaterieel | 18 | 0 | 0 | 0 | 0 | 0 | 0 |
Overige lasten | 1.844 | 0 | 9.700 | 0 | 0 | 0 | 0 |
waarvan dotaties voorzieningen | 1.844 | 0 | 9.700 | 0 | 0 | 0 | 0 |
waarvan bijzondere lasten | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Rentelasten | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Totaal lasten | 461.745 | 453.800 | 601.000 | 556.100 | 473.100 | 473.100 | 473.100 |
Saldo van baten en lasten gewone bedrijfsuitoefening | 13.864 | 0 | 0 | 0 | 0 | 0 | 0 |
Agentschapsdeel Vpb-lasten | 31 | 0 | 0 | 0 | 0 | 0 | 0 |
Saldo van baten en lasten | 13.833 | 0 | 0 | 0 | 0 | 0 | 0 |
Toelichting op de begroting
Algemeen
De bestrijding van COVID-19 en het betrekken van de nieuwe huisvesting eind 2022 hebben een grote impact op de begroting 2022. Bij het begroten van de COVID-19 baten en lasten is uitgegaan van de programma’s die op dit moment met opdrachtgevers zijn overeengekomen. De bestaande programma’s zijn overeengekomen voor 2022 en het COVID-19 vaccinatieprogramma voor 2022 en 2023. Met onze opdrachtgevers wordt bezien hoe onderdelen van de COVID-19 programma’s na 2022 en 2023 zullen worden gecontinueerd en hoe de opgedane kennis, onderzoeksmethodieken en innovaties structureel kunnen worden geborgd. Voor bepaalde onderdelen zijn reeds meerjarige toezeggingen gedaan, bijvoorbeeld rioolwateronderzoek. In de begroting 2022 zijn alleen die onderdelen verwerkt waar meerjarige toezeggingen door opdrachtgevers zijn gedaan.
Eind 2022 wordt de nieuwe huisvesting op het Utrecht Science Park opgeleverd. Met de opdrachtgevers zijn voor 2022 structureel nieuwe financiering overeengekomen voor de Basisfinanciering Essentiële Infrastructuur (in stand houding van de laboratoria en materieel). Deze herziening is verwerkt en de component met betrekking tot de nieuwe huisvesting gaat in vanaf het moment van afgifte van het beschikbaarheidscertificaat door de Staat. De totale jaarlijkse structurele stijging bedraagt € 21,8 miljoen.
Baten
De omzetten zijn begroot op grond van de verwachte meerjarige opdrachtvolumes. De werkelijke hoogte van de omzet is afhankelijk van de aard en omvang van de te verrichten activiteiten en daarmee samenhangende in rekening te brengen kosten (uren x tarief plus directe projectgebonden kosten).
De geraamde omzet moederdepartement bestaat uit baten van VWS-eigenaar en VWS-opdrachtgever. De geraamde omzet van VWS-eigenaar (€ 13,5 miljoen) is bestemd voor het strategisch programma van het RIVM. De geraamde omzet van VWS-opdrachtgevers (€ 466,0 miljoen) heeft betrekking op programma’s die het RIVM uitvoert voor beleidsdirecties van VWS en het IGJ. De omzet bestaat voor € 130,0 miljoen uit COVID-19 programma’s, waaronder het COVID-19 vaccinatieprogramma. De huidige opdracht voor het uitvoeren van het COVID-19 vaccinatieprogramma loopt eind 2023 af. In de begroting van 2022 en 2023 is € 55,0 miljoen per jaar geraamd om het COVID-19 vaccinatieprogramma uit te voeren op basis van de vaccinatiestrategie uit 2021. In de begroting 2024 en verder zijn geen middelen opgenomen voor het uitvoeren van een structureel COVID-19 vaccinatieprogramma. Hierover moeten het RIVM en VWS nog nadere afspraken maken. In tegenstelling tot andere vaccinatieprogramma’s, die het RIVM uitvoert, zijn de kosten met betrekking tot de aanschaf van de vaccins niet begroot. De vaccins worden door VWS ingekocht en aan het RIVM beschikbaar gesteld voor verspreiding over de vaccinatielocaties.
Van de overige onderdelen van het COVID-19 programma is toegezegd, dat € 17,0 miljoen vanaf 2023 structureel wordt opgenomen in bestaande programma’s voor infectieziektebestrijding, monitoring en preventie. De verwachting is, dat dit nog verder zal toenemen. Verwerking vindt plaats in de begroting 2023.
De omzet overige departementen bestaat uit programma’s, die worden uitgevoerd voor ministeries van IenW, EZK, LNV, SZW, BZK en Defensie. De programma’s hebben betrekking op milieu in relatie tot de volksgezondheid. Als gevolg van een aantal grote structurele opdrachten op het gebied van luchtkwaliteit, stikstof en PFAS groeit de omzet structureel naar ruim € 91,0 miljoen in 2023.
Omzet derden bestaat uit opdrachten die het RIVM uitvoert voor internationale organisaties, ZBO’s (waaronder de ANVS) en decentrale overheden. Om samenwerking tussen het RIVM en decentrale overheden verder uit te bouwen is het programma Regionaal Werken opgericht. Diverse regionale partners, VNG en IPO hebben vanaf 2022 bijdragen aan dit programma toegezegd.
Lasten
Door groei van de opdrachtenportefeuille als gevolg van de uitvoering van COVID-19 opdrachten en opdrachten op het gebied van luchtkwaliteit, stikstof en PFAS zijn de personele kosten in 2022 gestegen naar € 232,5 miljoen. In lijn met de afbouw van de COVID-19 programma’s, neemt het aantal FTE’s in 2023 en 2024 af met 400 FTE. De personele kosten dalen in lijn met de organisatieomvang naar € 179,0 miljoen in 2024. Doordat onderdelen van de COVID-19 programma’s worden opgenomen in bestaande programma’s, zal de omvang van de organisatie groter zijn dan voor COVID-19. Voor de kosten, die te maken hebben met de afname van de omvang van de organisatie, wordt in 2022 een voorziening gevormd van € 9,7 miljoen. De inschatting is dat deze voorziening in 2023 en 2024 wordt gerealiseerd. De externe inhuur bedraagt maximaal 10% van de totale loonkosten.
De materiële kosten bedragen in 2022 € 350,4 miljoen. Het grootste deel van de kosten, € 203,2 miljoen, hebben betrekking op de uitvoering van de vaccinatieprogramma’s en inkoop van vaccins. Voor COVID-19 worden geen vaccins ingekocht door het RIVM. Inkoop van de COVID-19 vaccins wordt verricht door VWS. Dit betekent dat er geen kosten voor inkoop van COVID-19 vaccins zijn begroot.
Daarnaast is in 2022 € 12,3 miljoen en vanaf 2023 € 20,8 miljoen begroot voor stijgende kosten voor laboratoriuminfrastructuur, materieel en de exploitatiekosten van de nieuwe huisvesting. In lijn met de daling van de omzet dalen de materiële kosten naar € 284,6 miljoen vanaf 2023.
In 2022 wordt geïnvesteerd in apparatuur voor laboratoria en ICT voor de nieuwe huisvesting op het Utrecht Science Park. De afschrijvingstermijn is gebaseerd op de economische levensduur van de apparatuur en is vastgesteld op gemiddeld 10 jaar. Als gevolg van de investeringen stijgen de afschrijvingskosten. De stijging van de afschrijvingskosten, de stijgende kosten voor laboratoriuminfrastructuur en materieel en de stijgende exploitatiekosten van de nieuwe huisvesting worden gedekt door verhoging van de Basisfinanciering Essentiële Infrastructuur (€ 12,3 miljoen in 2022 en vanaf 2023 € 21,8 miljoen per jaar).
5.3.3 Kasstroomoverzicht
Stand slotwet 2020 | Vastgestelde begroting 2021 | 2022 | 2023 | 2024 | 2025 | 2026 | ||
|---|---|---|---|---|---|---|---|---|
1. | Rekening courant RHB 1 januari + depositorekeningen | 46.637 | 29.205 | 35.505 | 44.225 | 15.925 | 15.325 | 18.725 |
+/+ totaal ontvangsten operationele kasstroom | 881.239 | 453.800 | 601.000 | 556.100 | 473.100 | 473.100 | 473.100 | |
-/- totaal uitgaven operationele kasstroom | ‒ 712.591 | ‒ 441.900 | ‒ 592.280 | ‒ 578.300 | ‒ 463.600 | ‒ 463.600 | ‒ 463.600 | |
2. | Totaal operationele kasstroom | 168.648 | 11.900 | 8.720 | ‒ 22.200 | 5.500 | 9.500 | 9.500 |
-/- totaal investeringen | ‒ 6.750 | ‒ 5.600 | ‒ 15.000 | ‒ 4.600 | ‒ 4.600 | ‒ 4.600 | ‒ 4.600 | |
+/+ totaal boekwaarde desinvesteringen | 13 | 0 | 0 | 0 | 0 | 0 | 0 | |
3. | Totaal investeringskasstroom | ‒ 6.737 | ‒ 5.600 | ‒ 15.000 | ‒ 4.600 | ‒ 4.600 | ‒ 4.600 | ‒ 4.600 |
-/- eenmalige uitkering aan moederdepartement | 0 | 0 | 0 | 0 | 0 | 0 | 0 | |
+/+ eenmalige storting door moederdepartement | 1.155 | 0 | 0 | 0 | 0 | 0 | 0 | |
-/- aflossingen op leningen | 0 | 0 | 0 | ‒ 1.500 | ‒ 1.500 | ‒ 1.500 | ‒ 1.500 | |
+/+ beroep op leenfaciliteit | 0 | 0 | 15.000 | 0 | 0 | 0 | 0 | |
4. | Totaal financieringskasstroom | 1.155 | 0 | 15.000 | ‒ 1.500 | ‒ 1.500 | ‒ 1.500 | ‒ 1.500 |
5. | Rekening courant RHB 31 december + stand depositorekeningen (=1+2+3+4) | 209.703 | 35.505 | 44.225 | 15.925 | 15.325 | 18.725 | 22.125 |
Toelichting op het kasstroomoverzicht
Operationele kasstroom
De begrote ontvangsten zijn gebaseerd op de geplande opbrengsten van uit te voeren opdrachten. In de begrote uitgaven voor 2022, 2023 en 2024 zijn incidentele uitgaven opgenomen die samenhangen met de overgang naar de nieuwe huisvesting en met de uitputting van de getroffen voorziening. De eenmalige uitgaven voor nieuwe huisvesting hebben betrekking op verhuizing, dubbele huurlasten in verband met het waarborgen van de continuïteit van de laboratoria, leeg opleveren van het terrein en de gebouwen en het langer in stand houden van het projectbureau Nieuwe Huisvesting als gevolg van de vertraging van de bouw.
Investeringskasstroom
In 2022 zijn grootschalige investeringen gepland in laboratoriumapparatuur en ICT (€ 15,0 miljoen) die samenhangen met het betrekken van de nieuwe huisvesting. De jaarlijkse investeringen vanaf 2023 hebben betrekking op vervangingsinvesteringen van ICT-apparatuur.
Financieringskasstroom
Om de investeringen in laboratoriumapparatuur en ICT in 2022 te kunnen financieren wordt een beroep gedaan op de leenfaciliteit van het Ministerie van Financiën. De lening wordt aangegaan voor de economische levensduur van de investeringen (10 jaar) en zal lineair worden afgelost over de looptijd.
5.3.4 Overzicht doelmatigheidsindicatoren
Stand slotwet 2020 | Vastgestelde begroting 2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|---|
Omschrijving Generiek Deel | |||||||
1. Uurtarieven: | |||||||
- Gewogen uurtarief in € | 118 | 122 | 125 | 128 | 131 | 134 | 137 |
- Ontwikkeling uurtarief (2020 = 100) | 100 | 108 | 106 | 108 | 111 | 113 | 116 |
2. Aantal FTE-totaal (excl. externe inhuur) | 1.842 | 1.800 | 2.250 | 2.100 | 1.850 | 1.850 | 1.850 |
3. Saldo van baten en lasten (%) | 2,9% | 0,0% | 0,0% | 0,0% | 0,0% | 0,0% | 0,0% |
Omschrijving Specifiek Deel | |||||||
1. Liquiditeit (current ratio; norm: > 1,5) | 1,0 | 1,2 | 1,0 | 1,0 | 1,0 | 1,0 | 1,0 |
2. Solvabiliteit (debt ratio) | 1,0 | 0,9 | 1,0 | 1,0 | 1,0 | 1,0 | 1,0 |
3. Rentabiliteit eigen vermogen | 218,2% | 0,0% | 0,0% | 0,0% | 0,0% | 0,0% | 0,0% |
4. Percentage externe inhuur t.o.v. totale personele kosten | 10,9% | 10,0% | 10,0% | 10,0% | 10,0% | 10,0% | 10,0% |
5.Percentage facturen betaald binnen 30 dagen | 94,0% | 95,0% | 95,0% | 95,0% | 95,0% | 95,0% | 95,0% |
6. Declarabiliteit % primair proces | 67,4% | 65,0% | 65,0% | 65,0% | 65,0% | 65,0% | 65,0% |
7. FTE overhead als % totaal aantal FTE | 17,0% | 20,0% | 20,0% | 20,0% | 20,0% | 20,0% | 20,0% |
8. Ziekteverzuim | 3,8% | 3,3% | 3,6% | 3,3% | 3,0% | 2,8% | 2,8% |
9. % medewerkers met een volledig afgeronde p-gesprekscyclus | 64,5% | 80,0% | 80,0% | 80,0% | 80,0% | 80,0% | 80,0% |
Toelichting doelmatigheidsindicatoren
Generieke indicatoren
1. Uurtarieven: Het RIVM hanteert als indicator voor doelmatigheid het gemiddeld gewogen uurtarief. De uurtarieven worden jaarlijks door de eigenaar in juni vastgesteld. De hoogte van de tarieven wordt onder meer bepaald door de ontwikkeling van de loonkosten, de materiële kosten en het aantal te declareren uren per medewerker. Voor 2022 is rekening gehouden met een verwachte tariefstijging van ongeveer 2,3%. Voor de jaren daarna is rekening gehouden met toekomstige loon- en prijsontwikkelingen van gemiddeld 2,0% per jaar.
2. Aantal FTE totaal (exclusief externe inhuur): Opgenomen is het aantal fulltime equivalenten (FTE) werkzaam bij het RIVM per 31 december van het jaar, exclusief externe inhuur. De ontwikkeling van het aantal verwachte FTE hangt samen met de ontwikkelingen van het opdrachtenpakket. Door de groei van het opdrachtenpakket als gevolg van COVID-19, stikstof en PFAS stijgt het aantal FTE’s tot 2250 FTE in 2022. Vanaf 2023 zal het aantal FTE afnemen als gevolg van het aflopen van onderdelen van de COVID-19 programma’s.
3. Saldo van baten en lasten: Het saldo van baten en lasten als percentage van de totale baten.
Specifieke indicatoren
1. Liquiditeit: De kortlopende vorderingen ten opzichte van de kortlopende schulden.
2. Solvabiliteit: Het totaal van de schulden ten opzichte van het balanstotaal.
3. Rentabiliteit eigen vermogen: Het onverdeeld resultaat als percentage van het totaal eigen vermogen.
4. Percentage externe inhuur t.o.v. totale personele kosten: Het percentage externe inhuur 2022 bedraagt 10% en voldoet hiermee aan de Rijksbrede norm.
5. Percentage facturen betaald binnen 30 dagen: De norm van 95% is gebaseerd op de Rijksbrede afspraken.
6. Declarabiliteit % primair proces: De norm binnen het RIVM bedraagt 65%. De declarabiliteit geeft inzicht in de productiviteit die binnen het RIVM wordt behaald.
7. FTE overhead als % totaal aantal FTE: Het percentage overhead uitgedrukt in FTE ten opzichte van het totaal aantal FTE binnen het RIVM.
8. Ziekteverzuim: De gehanteerde norm voor het RIVM is de Verbaan-norm van 2,8%. Voor 2022 is deze norm niet haalbaar; gestreefd wordt om het ziekteverzuim in 2025 op het niveau van de Verbaan-norm terug te brengen.
9. % Medewerkers met een volledig afgeronde p-gesprekscyclus: De overeengekomen norm met de eigenaar is, dat minimaal 80% van de medewerkers een afgeronde p-gesprekscyclus heeft.
Voor wat betreft de specifieke doelmatigheidsindicatoren steunt het RIVM op de gangbare bedrijfseconomische indicatoren, zoals vermeld in bovenstaande tabel. Over de geleverde prestaties legt het RIVM periodiek verantwoording af richting de opdrachtgevers en eigenaar. Aan de primaire opdrachtgevers vindt verantwoording plaats door middel van voortgangsrapportages inclusief een overzicht met de uitputting van de budgetten. Deze rapportages worden door de opdrachtgevers vastgesteld. Aan de overige opdrachtgevers wordt verantwoording afgelegd bij tijdige oplevering van de afgesproken producten en diensten. Aan de eigenaar wordt verantwoording afgelegd door middel van voortgangsrapportages, waarin tevens wordt gereflecteerd op de organisatiebrede doelstellingen uit het jaarplan RIVM.
Audits en benchmarkonderzoeken vinden periodiek plaats. Over (wetenschappelijke) audits op onderdelen van de primaire processen wordt gerapporteerd aan de Commissie van Toezicht. Audits worden gepubliceerd op de website van het RIVM.
6. Financieel Beeld Zorg
6.1 Inleiding
Het Financieel Beeld Zorg (FBZ) geeft een integraal beeld van de ontwikkeling van de uitgaven en ontvangsten onder het Uitgavenplafond Zorg. Dit hoofdstuk geeft op hoofdlijnen een toelichting op de financiële cijfers.
Het FBZ bestaat uit de volgende onderdelen:
• Paragraaf 1: Inleiding
Deze paragraaf gaat over de inhoud van het FBZ en over de wijzigingen in de ontwerpbegroting 2022 ten opzichte van de ontwerpbegroting 2021.
• Paragraaf 2: Zorguitgaven in vogelvlucht
In deze paragraaf wordt ingegaan op het financieel beeld op hoofdlijnen van de zorguitgaven, de actualisering van de Zvw-zorguitgaven en effecten van het coronavirus, de ontwikkeling van de netto zorguitgaven en de ontwikkeling van het Uitgavenplafond Zorg.
• Paragraaf 3: Verticale ontwikkeling van de zorguitgaven
In deze paragraaf wordt achtereenvolgens de algemene doelstelling voor de curatieve zorg, de langdurige zorg en maatschappelijke ondersteuning en de rol en verantwoordelijkheid van de bewindspersonen beschreven. Vervolgens wordt de verticale ontwikkeling van de Zvw, Wlz en begrotingsgefinancierde zorguitgaven toegelicht. Verder is een paragraaf over de bestuurlijke akkoorden in de curatieve zorg opgenomen.
• Paragraaf 4: Horizontale ontwikkeling van de zorguitgaven en
-ontvangsten
In deze paragraaf wordt de horizontale ontwikkeling van de zorguitgaven en -ontvangsten over meerdere jaren weergegeven en toegelicht.
• Paragraaf 5: Financiering van de zorguitgaven
Deze paragraaf gaat in op de financiering van de zorguitgaven die toegerekend worden aan het Uitgavenplafond Zorg.
Verdieping van de zorguitgaven in deelsectoren
Het verdiepingshoofdstuk wordt integraal als open data beschikbaar gesteld op: Overzicht Datasets | Ministerie van Financiën - Rijksoverheid (rijksfinancien.nl). Hierin worden de financiële bijstellingen per deelsector tussen de ontwerpbegroting 2021 en de ontwerpbegroting 2022 gepresenteerd en toegelicht.
Het FBZ in de ontwerpbegroting 2022 heeft ten opzichte van de ontwerpbegroting 2021 de onderstaande veranderingen ondergaan:
• Leeswijzer
In paragraaf 6.1.2 is een leeswijzer opgenomen waarin uitleg wordt gegeven over het Uitgavenplafond Rijksbegroting en het Uitgavenplafond Zorg.
• Financieel beeld op hoofdlijnen
In paragraaf 6.2.1 is een nieuwe grafiek (figuur 1) opgenomen waarin de ontwikkeling van de verwachte netto zorguitgaven voor de jaren 2021 tot en met 2025 wordt gepresenteerd.
• Ontwikkeling van de netto zorguitgaven
In paragraaf 6.2.4 is een nieuwe tabel (tabel 3A) opgenomen. Hierin zijn de belangrijkste bijstellingen van de netto zorguitgaven voor de jaren 2021 tot en met 2025 vanaf de stand ontwerpbegroting 2021 opgenomen.
• Horizontale ontwikkeling van de netto zorguitgaven
In paragraaf 6.4.3 zijn nieuwe grafieken opgenomen (figuren 7, 8 en 9). Hierin wordt de horizontale ontwikkeling (nominale groei en reële groei) van de netto zorguitgaven voor de jaren 2022 tot en met 2025 (met als basisjaar 2021) grafisch in lijndiagrammen gepresenteerd.
In de VWS-begroting zijn zowel uitgaven die vallen onder het Uitgavenplafond Rijksbegroting als uitgaven die vallen onder het Uitgavenplafond Zorg opgenomen. In deze leeswijzer wordt uitleg gegeven over het onderscheid tussen deze twee soorten uitgaven.
Uitgaven onder het Uitgavenplafond Rijksbegroting
Dit betreft de begrotingsgefinancierde uitgaven die op de VWS-begroting in de artikelen 1 tot en met 11 opgenomen zijn. Dit zijn uitgaven voor onder meer preventie, jeugdhulp en sport. Ook zijn het uitgaven om het zorgstelsel goed te laten functioneren, maar die niet direct zijn te relateren aan de zorgverlening. Voorbeelden hiervan zijn de exploitatiekosten van de zelfstandige bestuursorganen (ZBO’s), zoals de Nederlandse Zorgautoriteit (NZa) en Zorginstituut Nederland. Al deze begrotingsgefinancierde uitgaven vallen onder het Uitgavenplafond Rijksbegroting.
Uitgaven onder het Uitgavenplafond Zorg
De uitgaven die vallen onder het Uitgavenplafond Zorg zijn in de VWS-begroting opgenomen in paragraaf 6, Financieel Beeld Zorg (FBZ). De uitgaven onder het Uitgavenplafond Zorg zijn voornamelijk opgebouwd uit de geraamde premiegefinancierde uitgaven en een beperkt deel uit begrotingsgefinancierde uitgaven.
Onder de premiegefinancierde uitgaven zijn opgenomen:
• De uitgaven onder de Zorgverzekeringswet (Zvw)
• De uitgaven onder de Wet langdurige zorg (Wlz)
Onder de begrotingsgefinancierde uitgaven zijn opgenomen:
• Een deel van de uitgaven voor Wmo beschermd wonen
• Een deel van de begrotingsgefinancierde uitgaven op de VWS-begroting
Bij Wmo beschermd wonen gaat het om middelen die door middel van een integratie-uitkering aan gemeenten beschikbaar worden gesteld. Deze uitgaven staan op de begroting van het gemeentefonds van het ministerie van Binnenlandse Zaken en Koninkrijksrelaties (BZK), maar een deel valt onder het Uitgavenplafond Zorg.
Een deel van de uitgaven die verantwoord worden op de VWS-begroting als begrotingsgefinancierde uitgaven op de artikelen 1, 2, 3 en 4, valt onder het Uitgavenplafond Zorg. Tot deze categorie behoren onder meer een deel van de uitgaven aan zorgopleidingen, de uitgaven voor zorg, welzijn en jeugdhulp op Caribisch Nederland, de uitgaven voor langdurige zorg en ondersteuning (corona-uitgaven) en enkele subsidieregelingen.
In paragraaf 6.2.3 is een tabel (tabel 2) opgenomen waarin de zorguitgaven onder het Uitgavenplafond Zorg zijn uitgesplitst in premiegefinancierde uitgaven en begrotingsgefinancierde uitgaven.
Bruto- en netto zorguitgaven onder Uitgavenplafond Zorg
Bij het Uitgavenplafond Zorg zijn er ook ontvangsten: de eigen betalingen (Zvw) en de eigen bijdragen (Wlz) in de zorg, die samen worden gerekend tot de niet-belastingontvangsten. De totale bruto zorguitgaven minus deze niet-belastingontvangsten vormen de netto zorguitgaven.
Financiering van de zorguitgaven en de sociale fondsen
Dit betreft de financiering van de zorguitgaven die toegerekend worden aan het Uitgavenplafond Zorg. Het grootste deel van de zorguitgaven betreft uitgaven in het kader van de Zorgverzekeringswet (Zvw) en de Wet langdurige zorg (Wlz). Het overige verloopt via de rijksbegroting.
De collectieve zorguitgaven worden gefinancierd uit premies (nominale Zvw-premie, inkomensafhankelijke bijdrage Zvw en Wlz-premie), belastingmiddelen (rijksbijdragen) vanuit de begroting (rijksbijdrage voor de financiering van de verzekering voor jongeren onder de 18 jaar, bijdrage in de Kosten van Kortingen (BIKK) en rijksbijdrage Wlz), de eigen betalingen in de Zvw en de eigen bijdragen in de Wlz.
De Zvw en de Wlz zijn verzekeringen, waar iedere volwassen ingezetene in Nederland verplicht premie voor betaalt en aanspraken aan ontleent. Een deel van de financiering loopt via de sociale fondsen, het Zorgverzekeringsfonds (Zvf) en het Fonds langdurige zorg (Flz). Deze fondsen maken geen onderdeel uit van de rijksbegroting, maar behoren wel tot de overheid. Veranderingen in de financiële positie van de fondsen hebben daarom invloed op het EMU-saldo. De fondsen worden gevoed met premies die door het kabinet worden vastgesteld (de inkomensafhankelijke bijdrage Zvw en de Wlz-premie) en de rijksbijdragen. De rijksbijdragen vallen onder de begrotingsgefinancierde uitgaven. Ook een eventueel exploitatietekort in het Zvf of Flz kan worden gezien als financiering van de zorguitgaven. Het exploitatiesaldo van de fondsen telt mee in het EMU-saldo en de EMU-schuld van het Rijk. Het Rijk moet hiervoor meer (of minder) lenen.
De nominale Zvw-premie wordt niet door het kabinet vastgesteld en wordt rechtstreeks door burgers betaald aan zorgverzekeraars. In paragraaf 6.5 is wel een raming opgenomen van de nominale premie. Het Zvf werkt als een vereveningsfonds voor zorgverzekeraars, dat moet zorgen voor een gelijk speelveld. Uit het Flz worden de aanspraken betaald die burgers en instellingen hebben op grond van de Wlz. In paragraaf 6.5 wordt nader ingegaan op de financiering van de zorguitgaven.
6.2 Zorguitgaven in vogelvlucht
In de onderstaande figuur is de verwachte ontwikkeling van de netto zorguitgaven voor de periode 2021 tot en met 2025 opgenomen. De netto zorguitgaven groeien in de komende periode (2021-2025) naar verwachting met € 16,8 miljard, van € 76,0 miljard in 2021 naar € 92,8 miljard in 2025.
Figuur 1 Verwachte ontwikkeling van de netto zorguitgaven 2021-2025 (in miljarden euro’s)
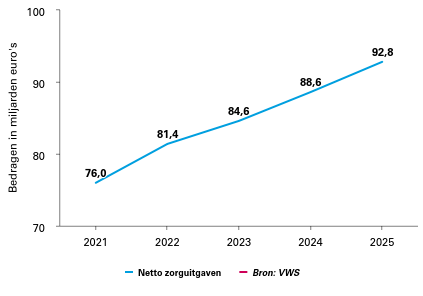
De verwachte groei in 2022 ten opzichte van 2021 is afgerond € 5,3 miljard. De groei in 2022 is daarmee hoger dan de jaarlijkse groei in de daarop volgende jaren (2023-2025). Dit komt voornamelijk door de incidentele neerwaartse bijstelling van de netto Zvw-uitgaven in 2021, als gevolg van de technische correctieboeking van de schadelastdip ggz21 van ‒ € 1,2 miljard.
Daarnaast zijn de netto zorguitgaven vanaf het jaar 2022 bijgesteld, voornamelijk als gevolg van loon- en prijsontwikkelingen en volumegroei en deels door beleidsmatige ontwikkelingen.
In paragraaf 6.4.3 van het Financieel Beeld Zorg wordt nader ingegaan op de horizontale ontwikkeling van de zorguitgaven. Hierin is zowel de nominale als de reële groei in de afzonderlijke jaren opgenomen en wordt een uitsplitsing gemaakt voor de ontwikkeling binnen de Zvw en binnen de Wlz.
Zorginstituut Nederland, de Nederlandse Zorgautoriteit, Zorgverzekeraars Nederland, de zorgverzekeraars en het ministerie van VWS werken al sinds de uitbraak van de coronapandemie nauw samen om de financiële effecten van corona op de Zvw-zorg in beeld te brengen.
Op basis van door het Zorginstituut en de NZa aangeleverde tweede kwartaalrapportages is de begroting geactualiseerd. De levering van het Zorginstituut is gebaseerd op ramingen van de zorgverzekeraars en het Zorginstituut. Deze ramingen zijn deels gebaseerd op daadwerkelijke declaraties en deels op inschattingen, onder meer op basis van contract-afspraken met zorgaanbieders. Alle ramingen zijn gebaseerd op data tot en met juni 2021, waarbij voor de tweede helft van 2021 een afnemend verloop van het aantal besmettingen wordt verondersteld. Bij het opstellen van de tweede kwartaalramingen was onvoldoende bekend over het verloop van de opleving van het virus begin juli. De zorgverzekeraars geven aan dat hun ramingen vanwege de coronacrisis sowieso met meer onzekerheid dan normaal zijn omgeven. Bovendien geldt voor de Zvw dat na afloop van een jaar nog twee jaar declaraties over dat jaar kunnen binnenkomen. Desondanks bieden deze cijfers het meest actuele inzicht in de Zvw-uitgaven voor 2021 en 2020.
Voor de Zvw-uitgaven onder het Uitgavenplafond Zorg is in onderstaande tabellen onderscheid gemaakt tussen reguliere zorg aan niet-corona-patiënten, netto continuïteitsbijdragen, directe zorg aan corona-patiënten en coronagerelateerde meerkosten. De laatste kolom laat zien tot welke aanpassingen de nieuwste actualisatie leidt ten opzichte van de stand bij eerste suppletoire begroting 2021 (inclusief de reguliere mutaties uit deze ontwerpbegroting 2022) respectievelijk het jaarverslag 2020. Onder de tabellen staat een korte toelichting van de gepresenteerde uitgaven.
De actualisatie in deze ontwerpbegroting leidt op het totaal van de Zvw-uitgaven voor 2021 tot een neerwaartse ramingsbijstelling van € 124 miljoen ten opzichte van de eerste suppletoire begroting 2021.
Stand 1e suppletoire begroting 2021 | Stand Q2-levering Zorginstituut en NZa | wv. reguliere zorg aan niet-coronapatiënten | wv. netto continuïteits-bijdragen | wv. directe zorg aan coronapatiënten | wv. corona-gerelateerde meerkosten | over-/onderschrijding | |
|---|---|---|---|---|---|---|---|
(A) | (B) | (C) | (D) | (E) | (F) | G = B-/-A | |
Eerstelijnszorg | 6.749,7 | 6.676,5 | 6.642,7 | 0,0 | 32,6 | 1,2 | ‒ 73,2 |
Tweedelijnszorg | 27.692,3 | 28.357,5 | 27.328,1 | 116,3 | 441,6 | 471,5 | 665,3 |
Geneeskundige geestelijke gezondheidszorg | 2.901,0 | 2.972,8 | 2.963,8 | 9,1 | 0,0 | 0,0 | 71,8 |
Apotheekzorg en hulpmiddelen | 6.697,2 | 6.579,6 | 6.579,5 | 0,1 | 0,0 | 0,0 | ‒ 117,6 |
Wijkverpleging | 3.995,2 | 3.451,5 | 3.418,3 | 10,2 | 0,0 | 23,0 | ‒ 543,7 |
Ziekenvervoer | 849,0 | 860,4 | 860,4 | 0,0 | 0,0 | 0,0 | 11,4 |
Opleidingen | 1.401,1 | 1.401,1 | 1.401,1 | 0,0 | 0,0 | 0,0 | 0,0 |
Grensoverschrijdende zorg | 693,9 | 555,6 | 555,6 | 0,0 | 0,0 | 0,0 | ‒ 138,3 |
Totaal | 50.979,4 | 50.855,0 | 49.749,5 | 135,6 | 474,2 | 495,7 | ‒ 124,4 |
1 Door afronding kan de som der delen afwijken van het totaal | |||||||
Bron: NZa, Zorginstituut Nederland en VWS | |||||||
De grootste bijstellingen doen zich voor bij de tweedelijnszorg (+ € 665 miljoen) en bij wijkverpleging (- € 544 miljoen).
Voor inzicht in de totale effecten van corona is met het oog op de uitkering van de catastroferegeling ook het jaar 2020 van belang. Daarom wordt in onderstaande tabel de actuele stand van de uitgaven 2020 weergegeven (voor meer informatie over de gevolgen hiervan zie paragraaf 6.5).
Voor 2020 leidt de actualisatie tot een ramingsbijstelling van € 123 miljoen ten opzichte van de stand in het jaarverslag 2020. De bijstelling hangt waarschijnlijk samen met de duur en intensiteit van de tweede golf.
Stand jaarverslag 2020 | Stand Q2-levering Zorginstituut en NZa | wv. reguliere zorg aan niet-coronapatiënten | wv. netto continuïteits-bijdragen | wv. directe zorg aan coronapatiënten | wv. corona-gerelateerde meerkosten | over-/onderschrijding | |
|---|---|---|---|---|---|---|---|
(A) | (B) | (C) | (D) | (E) | (F) | G = B-/-A | |
Eerstelijnszorg | 6.339,8 | 6.333,4 | 6.059,6 | 205,4 | 15,1 | 53,3 | ‒ 6,4 |
Tweedelijnszorg | 27.142,0 | 27.252,6 | 23.968,0 | 2.115,6 | 536,6 | 632,4 | 110,7 |
Geneeskundige geestelijke gezondheidszorg | 4.207,1 | 4.246,9 | 4.154,4 | 66,7 | ‒ | 25,8 | 39,8 |
Apotheekzorg en hulpmiddelen | 6.656,5 | 6.650,5 | 6.566,9 | 61,4 | 0,1 | 22,2 | ‒ 6,0 |
Wijkverpleging | 3.489,9 | 3.472,7 | 3.330,1 | 101,9 | ‒ | 40,8 | ‒ 17,2 |
Ziekenvervoer | 810,5 | 822,4 | 800,2 | 9,1 | ‒ | 13,0 | 11,9 |
Opleidingen | 1.381,8 | 1.381,8 | 1.381,8 | ‒ | ‒ | ‒ | ‒ |
Grensoverschrijdende zorg | 596,2 | 586,1 | 586,1 | ‒ | ‒ | ‒ | ‒ 10,1 |
Totaal | 50.623,8 | 50.746,4 | 46.847,2 | 2.560,0 | 551,7 | 787,4 | 122,5 |
1 Door afronding kan de som der delen afwijken van het totaal | |||||||
Bron: NZa, Zorginstituut Nederland en VWS | |||||||
De grootste bijstellingen doen zich voor bij de tweedelijnszorg (+ € 111 miljoen) en bij de geneeskundige geestelijke gezondheidszorg (+ € 40 miljoen).
Toelichting op de tabellen:
• Stand 2021 bij eerste suppletoire begroting 2021 en stand 2020 in jaarverslag 2020 (kolom A): De basisstand in de tabel voor 2021 is de stand in de eerste suppletoire begroting 2021 (inclusief reguliere mutaties in de ontwerpbegroting 2022) en de basisstand in de tabel over 2020 is de stand bij het jaarverslag 2020 (kolom A).
• Stand Q2-levering Zorginstituut en NZa (Kolom B): Dit is de op basis van de tweede kwartaalleveringen (Q2-levering) van het Zorginstituut en de NZa geactualiseerde stand van respectievelijk 2021 en 2020 in de ontwerpbegroting 2022 (kolom B = optelsom kolommen C t/m F).
• Reguliere zorg aan niet-coronapatiënten (kolom C): Hieronder vallen alle kosten voor zorg aan niet-coronapatiënten.
• Netto continuïteitsbijdragen (kolom D): Ter compensatie van de vraaguitval door corona kunnen zorgaanbieders van zorgverzekeraars een continuïteitsbijdrage ontvangen ter financiering van hun doorlopende kosten bij omzetdaling. Met deze toeslag kunnen zorgverzekeraars de continuïteit van zorg waarborgen om ook in de toekomst aan hun zorgplicht te kunnen blijven voldoen en om personeel in de zorg te kunnen behouden. In de tabel zijn de verwachtingen van verzekeraars over de netto continuïteitsbijdragen weergegeven, dat wil zeggen de bijdragen ter compensatie van zorguitval, gesaldeerd met de vergoeding van de inhaalzorg. Het betreft hier uitsluitend bijdragen voor zorg onder de basisverzekering. Verzekeraars geven aan dat er nog onzekerheden zijn omtrent de mate van zorguitval en het herkennen en ramen van inhaalzorg. Netto continuïteitsbijdragen lopen mee in de reguliere risicoverevening (zie paragraaf 6.5).
• Directe zorgkosten aan coronapatiënten (kolom E), exclusief de hieronder beschreven coronagerelateerde meerkosten. Zorgverzekeraars geven aan dat er nog onzekerheden zijn omtrent het herkennen van coronapatiënten en het ramen van deze kosten. Er is een traject gaande om deze verantwoording te verbeteren en de reguliere zorgkosten adequaat toe te rekenen aan beide groepen. Dit is voor verzekeraars van belang, omdat zij de kosten van zorg aan bewezen en vermoedelijke coronapatiënten kunnen inbrengen in de catastrofe-regeling op grond van artikel 33 van de Zorgverzekeringswet.
• Coronagerelateerde meerkosten (kolom F): Kosten om de benodigde zorg aan coronapatiënten en niet-coronapatiënten veilig te kunnen (blijven) leveren. Het gaat bijvoorbeeld om kosten voor het creëren van extra zorgcapaciteit voor coronapatiënten, kosten die gemaakt worden voor niet-coronapatiënten door het bestaan van corona (bijvoorbeeld extra beschermingsmaatregelen) en kosten voor zorgcapaciteit die bewust actief leeg en beschikbaar gehouden wordt voor coronapatiënten (bijvoorbeeld het paraat houden van bedden). Deze meerkosten worden in rekening gebracht via een toeslag op de kosten van een individuele verzekerde of via een aanneemsom voor een groep verzekerden. Ook deze kosten vallen onder de catastroferegeling. Zorgverzekeraars geven aan dat hun ramingen nog onzeker zijn, omdat zij op een deel van deze meerkosten nog onvoldoende zicht hebben.
• Over-/onderschrijding (kolom G = B-/-A). Dit zijn de bijstellingen ten opzichte van de standen in kolom A.
Voor de kosten van zorg aan coronapatiënten en de coronagerelateerde meerkosten kunnen zorgverzekeraars in aanmerking komen voor een compensatie volgens de catastroferegeling op grond van artikel 33 van de Zorgverzekeringswet. Voorlopige ramingen van zorgverzekeraars en Zorginstituut Nederland duiden erop dat uitgaven van verzekeraars aan coronazorg in 2021 op totaalniveau uitkomen op € 970 miljoen en in 2020 op € 1.339 miljoen. Paragraaf 6.5 gaat nader in op de financiering van de catastroferegeling voor coronakosten en de risicoverevening voor reguliere zorguitgaven.
Zoals aangegeven zijn de gepresenteerde cijfers met meer onzekerheden omgeven dan normaal. Dit geldt zowel voor de raming van de totale kosten, als voor de kostenverdeling van zorg aan coronapatiënten en zorg aan niet-coronapatiënten. Het Zorginstituut heeft hogere ramingen van directe zorg aan coronapatiënten geraamd op basis van zijn onderzoek naar de catastrofekosten. Dit is in mindering gebracht op de ramingen van verzekeraars van reguliere zorg aan niet-coronapatiënten. Desondanks geven deze ramingen wel het meest actuele inzicht in de Zvw-uitgaven voor 2020 en 2021 weer.
De zorguitgaven onder het Uitgavenplafond Zorg zijn opgebouwd uit de geraamde premiegefinancierde uitgaven onder de Zorgverzekeringswet (Zvw), de Wet langdurige zorg (Wlz) en de begrotingsgefinancierde zorguitgaven (beschermd wonen en overige uitgaven).
Bij beschermd wonen gaat het om middelen die door middel van een integratie-uitkering aan gemeenten beschikbaar worden gesteld. Deze uitgaven staan op de begroting van het gemeentefonds van het ministerie van Binnenlandse Zaken en Koninkrijksrelaties (BZK), maar vallen wel onder het Uitgavenplafond Zorg.
De overige begrotingsgefinancierde zorguitgaven betreffen het deel van de uitgaven dat verantwoord wordt op de VWS-begroting, maar wel onder het Uitgavenplafond Zorg valt. Tot deze categorie behoren onder meer een deel van de uitgaven aan zorgopleidingen, de uitgaven voor zorg, welzijn en jeugdhulp op Caribisch Nederland, de uitgaven voor langdurige zorg en ondersteuning (corona-uitgaven) en enkele subsidieregelingen.
Tabel 2 toont de bruto zorguitgaven en –ontvangsten onder het Uitgavenplafond Zorg.
Omschrijving | 2022 |
|---|---|
Bruto zorguitgaven stand ontwerpbegroting 2022 | 86,7 |
Premiegefinancierd | 84,6 |
waarvan Zvw | 54,5 |
waarvan Wlz | 30,2 |
Begrotingsgefinancierd | 2,0 |
waarvan beschermd wonen | 1,4 |
waarvan overig begrotingsgefinancierd | 0,6 |
Ontvangsten stand ontwerpbegroting 2022 | 5,3 |
waarvan eigen betalingen Zvw | 3,2 |
waarvan eigen bijdragen Wlz | 2,1 |
Netto zorguitgaven stand ontwerpbegroting 2022 | 81,4 |
1 Door afronding kan de som der delen afwijken van het totaal. | |
Bron: VWS, Zorginstituut Nederland en NZa. | |
Figuur 2 Bruto zorguitgaven per financieringsbron als aandeel in de totale zorguitgaven 2022 (in %).
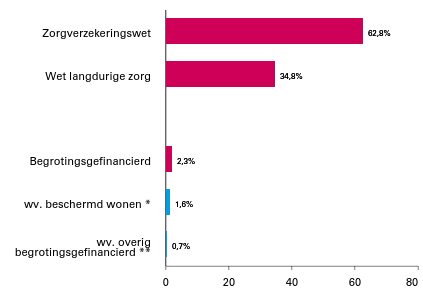
*Gemeentefonds/BZK
**Begroting VWS
De netto zorguitgaven zijn de bruto zorguitgaven verminderd met de ontvangsten (eigen betalingen Zvw en eigen bijdragen Wlz).
In tabel 3 is vanaf de stand ontwerpbegroting 2021 de ontwikkeling van de netto zorguitgaven op hoofdlijnen te zien.
2021 | 2022 | 2023 | 2024 | 2025 | |
|---|---|---|---|---|---|
Netto zorguitgaven stand ontwerpbegroting 2021 | 75.324,2 | 79.163,7 | 81.947,2 | 85.058,1 | 88.462,9 |
Zorgverzekeringswet | 88,9 | 1.181,5 | 1.415,0 | 1.859,8 | 2.256,2 |
Wet langdurige zorg | 626,7 | 1.099,1 | 1.354,6 | 1.812,0 | 2.155,5 |
Begrotingsgefinancierd | ‒ 7,6 | ‒ 86,0 | ‒ 87,1 | ‒ 87,6 | ‒ 90,2 |
Totaal bijstelling netto zorguitgaven | 707,9 | 2.194,6 | 2.682,5 | 3.584,2 | 4.321,6 |
Netto zorguitgaven stand ontwerpbegroting 2022 | 76.032,1 | 81.358,3 | 84.629,7 | 88.642,3 | 92.784,5 |
1 Door afronding kan de som der delen afwijken van het totaal. | |||||
Bron: VWS | |||||
Ten opzichte van de stand ontwerpbegroting 2021 zijn de netto zorguitgaven opwaarts bijgesteld met € 0,7 miljard in 2021 oplopend tot € 4,3 miljard in 2025.
In tabel 3A zijn de belangrijkste bijstellingen van de netto zorguitgaven voor de jaren 2021 tot en met 2025 vanaf de stand ontwerpbegroting 2021 opgenomen.
2021 | 2022 | 2023 | 2024 | 2025 | |
|---|---|---|---|---|---|
Actualisering Zvw-uitgaven | ‒ 124,4 | 0,0 | 0,0 | 0,0 | 0,0 |
Loon- en prijsontwikkeling | ‒ 25,7 | 148,9 | 244,3 | 203,4 | 152,5 |
Verwerking MLT 2022-2025 | 4,2 | 822,1 | 1.605,4 | 2.524,5 | 3.254,4 |
Beschikbaarheidbijdrage medische vervolgopleidingen Zvw | 50,0 | 50,0 | 50,0 | 50,0 | 50,0 |
Meerkosten ambulancevervoer | 12,5 | 12,5 | 12,5 | 12,5 | 12,5 |
Verlengen voorwaardelijke toelating paramedische herstelzorg i.v.m. corona | 25,0 | 8,7 | 0,0 | 0,0 | 0,0 |
Reservering opschalingsplan i.v.m. corona | 0,0 | 20,0 | 0,0 | 0,0 | 0,0 |
Uitstel modernisering GVS | 0,0 | 140,0 | 0,0 | 0,0 | 0,0 |
Inzet resterende groeiruimte Zvw | 0,0 | ‒ 41,0 | ‒ 41,0 | ‒ 41,0 | ‒ 41,0 |
Kas-transoverstap grensoverschrijdende zorg | 0,0 | 270,0 | 0,0 | 0,0 | 0,0 |
Gedragseffect bevriezen eigen risico 2022 | 0,0 | 80,0 | 80,0 | 80,0 | 80,0 |
Taakstelling standaardisatie inkoop- en verantwoordingseisen Zvw | 0,0 | 0,0 | 50,0 | 0,0 | 0,0 |
Actualisering Wlz-uitgaven | 94,0 | 454,6 | 454,6 | 454,6 | 454,6 |
Meerkosten corona Wlz | 150,0 | 0,0 | 0,0 | 0,0 | 0,0 |
Nacalculatie overheveling ggz naar Wlz | 270,0 | 334,0 | 325,0 | 317,0 | 310,0 |
Meerkosten Wet zorg en dwang | 0,0 | 102,6 | 102,6 | 102,6 | 102,6 |
Groeiruimte Wlz boven MLT | 0,0 | 0,0 | ‒ 75,0 | ‒ 75,0 | ‒ 75,0 |
Bijstellen Zorginfrastructuurmiddelen | 0,0 | ‒ 34,7 | ‒ 25,2 | ‒ 14,3 | ‒ 14,0 |
Tijdelijke middelen kwaliteitskader | 0,0 | ‒ 307,0 | ‒ 229,0 | ‒ 150,0 | ‒ 87,0 |
Nacalculatie overheveling hulpmiddelen Wlz | 15,5 | 13,5 | 12,0 | 11,0 | 11,0 |
Actualisering eigen risico Zvw | 0,0 | 12,2 | 20,6 | 21,2 | 21,8 |
Derving opbrengsten a.g.v. bevriezen eigen risico 2022 | 0,0 | 68,0 | 68,0 | 69,0 | 69,0 |
Raming egen risico | 125,7 | 0,0 | 0,0 | 0,0 | 0,0 |
Eigen bijdragen Wlz | 64,1 | 35,3 | 35,8 | 36,5 | 37,4 |
Eigen bijdragen corona Wlz | 11,7 | 0,0 | 0,0 | 0,0 | 0,0 |
Nacalculatie eigen bijdragen overheveling ggz naar Wlz | ‒ 12,0 | ‒ 19,0 | ‒ 19,0 | ‒ 19,0 | ‒ 19,0 |
Langdurige zorg en ondersteuning (Artikel 3 corona uitgaven) | 29,9 | 0,0 | 0,0 | 0,0 | 0,0 |
Incidentele correctie uitname beschermd wonen | 54,0 | 0,0 | 0,0 | 0,0 | 0,0 |
Overige bijstellingen | ‒ 36,6 | 23,9 | 10,9 | 1,2 | 1,9 |
Totaal bijstelling netto zorguitgaven | 707,9 | 2.194,6 | 2.682,5 | 3.584,2 | 4.321,6 |
1 Door afronding kan de som der delen afwijken van het totaal. | |||||
Bron: VWS | |||||
In paragraaf 6.3 wordt de ontwikkeling van de netto zorguitgaven toegelicht.
Het Uitgavenplafond Zorg is bij de Startnota van het kabinet-Rutte III voor de periode 2018-2021 vastgesteld. Het Uitgavenplafond Zorg wordt conform de begrotingsregels bijgesteld voor loon- en prijsontwikkelingen en overboekingen tussen de Uitgavenplafonds: Zorg, Rijksbegroting en Sociale Zekerheid en Arbeidsmarkt (SZA). Daarnaast is het Uitgavenplafond Zorg in 2021 bijgesteld in verband met noodmaatregelen corona.
In tabel 4 is de opbouw van het Uitgavenplafond Zorg vanaf de stand ontwerpbegroting 2021 te zien.
2021 | |
|---|---|
Uitgavenplafond Zorg stand ontwerpbegroting 2021 | 76.467,9 |
Loon- en prijsontwikkeling | ‒ 21,5 |
Overboekingen tussen Uitgavenplafonds | ‒ 1,5 |
Noodmaatregelen corona | 203,7 |
Totaal bijstelling Uitgavenplafond Zorg | 180,7 |
Uitgavenplafond Zorg stand ontwerpbegroting 2022 | 76.648,6 |
1 Door afronding kan de som der delen afwijken van het totaal. | |
Bron: VWS | |
Toelichting
Bijstelling als gevolg van de loon- en prijsontwikkeling
Het Uitgavenplafond Zorg is op basis van de ramingen van het Centraal Planbureau (CPB) neerwaarts bijgesteld met € 21,5 miljoen, als gevolg van een lagere loon- en prijsontwikkeling dan eerder geraamd.
Bijstelling als gevolg van overboekingen tussen de Uitgavenplafonds
Het Uitgavenplafond Zorg is verlaagd met € 1,5 miljoen als gevolg van diverse kleine overboekingen tussen het Uitgavenplafond Zorg en het Uitgavenplafond Rijksbegroting.
Noodmaatregelen corona
Het Uitgavenplafond Zorg is opwaarts bijgesteld met € 203,7 miljoen. Dit is het saldo van de onderstaande bijstellingen:
• Verlengen voorwaardelijke toelating paramedische herstelzorg i.v.m. corona (€ 25 miljoen).
• Meerkosten corona Wlz (€ 150 miljoen).
• Lagere eigen bijdragen Wlz als gevolg van corona (€ 11,7 miljoen).
• Overboeking van budget naar de VWS-begroting in verband met zorgcapaciteit vanwege het coronavirus in Caribisch Nederland -(€ 12,9 miljoen).
• Bijstelling uitgaven aan corona-maatregelen langdurige zorg en ondersteuning (artikel 3) voor de regeling niet-geleverde zorg pgb (€ 29,9 miljoen).
Om te toetsen of het Uitgavenplafond Zorg overschreden dan wel onderschreden is, worden de netto zorguitgaven getoetst aan het Uitgavenplafond Zorg.
Omdat er voor de nieuwe regeerperiode nog geen kaders zijn vastgesteld bevat deze begroting alleen een kadertoets voor het jaar 2021.
Tabel 5 laat de toetsing van de netto zorguitgaven aan het Uitgavenplafond Zorg zien voor het jaar 2021.
2021 | ||
|---|---|---|
A | Netto zorguitgaven | |
1 | Stand ontwerpbegroting 2021 | 75.324,2 |
2 | Bijstelling netto zorguitgaven | 707,9 |
3 | Stand ontwerpbegroting 2022 | 76.032,1 |
B | Uitgavenplafond Zorg | |
4 | Stand ontwerpbegroting 2021 | 76.467,9 |
5 | Bijstelling Uitgavenplafond Zorg | 180,7 |
6 | Stand ontwerpbegroting 2022 | 76.648,6 |
C | + Overschrijding/- Onderschrijding | |
7 | Stand ontwerpbegroting 2021 (=1-4) | ‒ 1.143,8 |
8 | Bijstelling bij 1e suppletoire begroting 2021 | 527,2 |
9 | Stand ontwerpbegroting 2022 (=3-6) | ‒ 616,6 |
1 Door afronding kan de som der delen afwijken van het totaal. | ||
Bron: VWS, Zorginstituut Nederland en NZa. | ||
Toelichting
De stand van de onderschrijding van het Uitgavenplafond Zorg bij de ontwerpbegroting 2022 bedraagt afgerond € 0,6 miljard (regel 9).
Bij de ontwerpbegroting 2021 was nog sprake van een onderschrijding van het Uitgavenplafond Zorg van afgerond € 1,1 miljard (regel 7).
Ten opzichte van de ontwerpbegroting 2021 is er sprake van een afname van de onderschrijding van het Uitgavenplafond Zorg met € 527,2 miljoen (regel 8). De afname van de onderschrijding komt door de hogere bijstelling van de netto zorguitgaven met € 707,9 miljoen (regel 2) enerzijds en de opwaartse bijstelling van het Uitgavenplafond Zorg met € 180,7 miljoen (regel 5) anderzijds.
De bijstelling van de netto zorguitgaven en het Uitgavenplafond Zorg voor het jaar 2021 is opgenomen in de paragrafen 6.2.4 (tabel 3 en tabel 3A) en 6.2.5 (tabel 4).
Per 1 januari 2022 wordt een nieuw bekostigingsmodel voor de ggz ingevoerd. In dit nieuwe model wordt voor de bekostiging niet meer gewerkt met DBC’s en komt er een aparte bekostiging voor de basis-ggz. De DBC’s die worden geopend in 2021 worden derhalve uiterlijk 31-12-2021 afgesloten; dit geldt ook voor de huidige bekostiging van de basis-ggz. Hierdoor is er in 2021 om technisch-administratieve redenen sprake van eenmalig lagere zorguitgaven in termen van schadelast. Deze technische aanpassing heeft geen gevolgen voor de hoeveelheid ggz die feitelijk kan worden geleverd of op de omzetten van zorgaanbieders. Er is geen sprake van een bezuiniging. Deze technische bijstelling heeft dan ook geen gevolgen voor het EMU-saldo en geen invloed op de premiehoogte.
6.3 Verticale ontwikkeling van de zorguitgaven
6.3.1.1 Algemene doelstelling
Een kwalitatief goed en toegankelijk stelsel voor curatieve zorg tegen maatschappelijk verantwoorde kosten.
6.3.1.2 Rol en verantwoordelijkheid bewindspersonen
De bewindspersonen van VWS zijn verantwoordelijk voor een goed werkend en samenhangend stelsel voor curatieve zorg en voor de beheersing van de collectieve zorguitgaven.
Dit omvat het stellen van eisen aan de kwaliteit van zorg en het opstellen en handhaven van de wettelijke kaders waarbinnen het zorgstelsel functioneert. Het wettelijk kader wordt gevormd door de Zorgverzekeringswet, de Wet bijzondere medische verrichtingen, de Wet marktordening gezondheidszorg, de Wet geneesmiddelenprijzen, de Wet toelating zorginstellingen en de Wet kwaliteit, klachten en geschillen zorg.
De bewindspersonen hebben sturingsmogelijkheden door invloed op de samenstelling van het verplicht verzekerde pakket (het basispakket) en de (maximale) hoogte van tarieven in sectoren waar de prijsvorming niet is vrijgegeven. Tevens streven de bewindspersonen naar het bevorderen van doelmatigheid in de zorgsector door bijvoorbeeld het maken van afspraken met het veld en het stimuleren van gepast zorggebruik. De bewindspersonen worden in deze rol ondersteund door de Inspectie Gezondheidszorg en Jeugd (IGJ), het Zorginstituut Nederland en de Nederlandse Zorgautoriteit (NZa).
De IGJ houdt op basis van de geldende normen toezicht op de kwaliteit van de zorg in Nederland.
Zorginstituut Nederland en de NZa spelen een belangrijke rol bij de beheersing van de zorguitgaven. Zorginstituut Nederland adviseert de bewindspersonen over de samenstelling van het verzekerde pakket en beheert het Zorgverzekeringsfonds (Zvf). De NZa behartigt het belang van de zorgconsument door het bewaken van de betaalbaarheid, beschikbaarheid en kwaliteit van zorg en houdt in dat kader toezicht op zorgaanbieders en zorgverzekeraars. De NZa adviseert de bewindspersonen over beleid en regelgeving. De NZa stelt op aanwijzing van de bewindspersonen regels, budgetten en tarieven vast voor dat deel van de zorg dat is gereguleerd en stelt condities voor concurrentie vast in zorgsectoren met vrije prijsvorming.
Zorginstituut Nederland en de NZa brengen de omvang van de gerealiseerde zorguitgaven in kaart. Zij baseren zich daarbij op informatie van zorgverzekeraars en instellingen, die na afloop van het jaar door externe accountants wordt beoordeeld. Op basis van de rapportages van Zorginstituut Nederland en de NZa leggen de bewindspersonen verantwoording af aan de Tweede Kamer.
Verder ziet de Autoriteit Consument & Markt (ACM) toe op de naleving van wetten en regels op het gebied van concurrentie en marktwerking op basis van de Mededingingswet. Ook beoordeelt de ACM fusies in de zorg en controleert de ACM of zorgaanbieders en zorgverzekeraars geen concurrentiebeperkende afspraken maken.
De uitvoering van het zorgstelsel is in handen van private partijen. Private zorgverzekeraars sluiten contracten met een veelheid aan private, over het land verspreide zorgaanbieders: ziekenhuizen, zelfstandige behandelcentra, instellingen voor geestelijke gezondheidszorg en vrijgevestigde beroepsbeoefenaren, zoals huisartsen, apothekers en paramedici. Door middel van onderlinge concurrentie proberen verzekeraars een zo goed mogelijke prijs/kwaliteitverhouding en doelmatigheid in de zorg te bereiken. De zorg die aanbieders verlenen en de uitgaven die daarmee gemoeid zijn, vloeien voort uit de aanspraken die zijn vastgelegd in de Zorgverzekeringswet (Zvw). De zorgsector is privaat binnen publieke randvoorwaarden.
6.3.1.3 Verticale ontwikkeling van de Zvw-uitgaven en –ontvangsten
De verticale toelichting bevat een cijfermatig overzicht van de budgettaire veranderingen voor de jaren 2021 tot en met 2025 sinds het opstellen van de ontwerpbegroting 2021.
De verticale toelichting onderscheidt drie categorieën bijstellingen:
• Autonoom: voornamelijk bijstellingen als gevolg van de actualisering van de zorguitgaven op basis van actuele cijfers van Zorginstituut Nederland en de NZa en bijstellingen op basis van de actuele macro-economische inzichten van het Centraal Planbureau (CPB).
• Beleidsmatig: bijstellingen die verband houden met politieke prioriteitstelling.
• Technisch: overhevelingen tussen financieringsbronnen/domeinen.
De afzonderlijke posten worden toegelicht als het hiermee gepaard gaande bedrag hoger is dan € 10 miljoen.
Tabel 6 laat vanaf de stand ontwerpbegroting 2021 de verticale ontwikkeling van de zorguitgaven en -ontvangsten van de Zvw zien. Onder de tabel is een toelichting op de verschillende bijstellingen opgenomen.
2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|
Bruto Zvw-uitgaven ontwerpbegroting 2021 | 50.895,5 | 53.314,5 | 55.016,7 | 56.975,4 | 59.085,9 | |
Bijstellingen | ||||||
Autonoom | ‒ 110,2 | 620,9 | 1.275,4 | 1.818,4 | 2.216,2 | |
Actualisering Zvw-uitgaven (zie tabel 6A) | ‒ 124,4 | 0,0 | 0,0 | 0,0 | 0,0 | |
Beschikbaarheidbijdrage medische vervolgopleidingen Zvw | 50,0 | 50,0 | 50,0 | 50,0 | 50,0 | |
Loon- en prijsontwikkeling | ‒ 35,8 | 46,4 | 89,8 | 57,6 | 28,7 | |
Verwerking MLT 2022-2025 | 0,0 | 524,6 | 1.135,6 | 1.710,8 | 2.137,5 | |
Beleidsmatig | 78,4 | 534,0 | 153,3 | 96,3 | 96,3 | |
Overheveling ggz naar Wlz: nacalculatie Zvw-deel | 47,9 | 44,8 | 44,8 | 44,8 | 44,8 | |
Meerkosten ambulancevervoer | 12,5 | 12,5 | 12,5 | 12,5 | 12,5 | |
Verlengen voorwaardelijke toelating paramedische herstelzorg i.v.m. corona | 25,0 | 8,7 | 0,0 | 0,0 | 0,0 | |
Reservering opschalingsplan i.v.m. corona | 0,0 | 20,0 | 0,0 | 0,0 | 0,0 | |
Uitstel modernisering GVS | 0,0 | 140,0 | 0,0 | 0,0 | 0,0 | |
Inzet resterende groeiruimte Zvw | 0,0 | ‒ 41,0 | ‒ 41,0 | ‒ 41,0 | ‒ 41,0 | |
Kas-transoverstap grensoverschrijdende zorg | 0,0 | 270,0 | 0,0 | 0,0 | 0,0 | |
Gedragseffect bevriezen eigen risico 2022 | 0,0 | 80,0 | 80,0 | 80,0 | 80,0 | |
Taakstelling standaardisatie inkoop- en verantwoordingseisen Zvw | 0,0 | 0,0 | 50,0 | 0,0 | 0,0 | |
Overig beleidsmatig | ‒ 7,0 | ‒ 1,0 | 7,0 | 0,0 | 0,0 | |
Technisch | ‒ 5,1 | ‒ 5,6 | ‒ 8,0 | ‒ 5,0 | 0,0 | |
Overig technisch | ‒ 5,1 | ‒ 5,6 | ‒ 8,0 | ‒ 5,0 | 0,0 | |
Totaal bijstellingen | ‒ 36,8 | 1.149,4 | 1.420,7 | 1.909,7 | 2.312,5 | |
Bruto Zvw-uitgaven ontwerpbegroting 2022 | 50.858,7 | 54.463,9 | 56.437,5 | 58.885,0 | 61.398,5 | 64.029,3 |
Zvw-ontvangsten ontwerpbegroting 2021 | 3.227,2 | 3.268,9 | 3.373,1 | 3.480,5 | 3.625,4 | |
Bijstellingen | ||||||
Autonoom | ‒ 125,7 | ‒ 32,2 | 5,8 | 49,8 | 56,3 | |
Actualisering eigen risico | 0,0 | ‒ 12,2 | ‒ 20,6 | ‒ 21,2 | ‒ 21,8 | |
Verwerking MLT 2022-2025 | 0,0 | 51,6 | 96,7 | 141,9 | 149,6 | |
Derving opbrengsten a.g.v. bevriezen eigen risico 2022 | 0,0 | ‒ 68,0 | ‒ 68,0 | ‒ 69,0 | ‒ 69,0 | |
Raming eigen risico | ‒ 125,7 | 0,0 | 0,0 | 0,0 | 0,0 | |
Overig | 0,0 | ‒ 3,5 | ‒ 2,3 | ‒ 1,9 | ‒ 2,5 | |
Totaal bijstellingen | ‒ 125,7 | ‒ 32,2 | 5,8 | 49,8 | 56,3 | |
Zvw-ontvangsten ontwerpbegroting 2022 | 3.101,5 | 3.236,8 | 3.378,8 | 3.530,3 | 3.681,7 | 3.836,2 |
Netto Zvw-uitgaven ontwerpbegroting 2021 | 47.668,3 | 50.045,6 | 51.643,7 | 53.494,8 | 55.460,5 | |
Bijstellingen in de netto Zvw-uitgaven | 88,9 | 1.181,5 | 1.415,0 | 1.859,8 | 2.256,2 | |
Netto Zvw-uitgaven ontwerpbegroting 2022 | 47.757,2 | 51.227,1 | 53.058,6 | 55.354,7 | 57.716,7 | 60.193,0 |
1 Door afronding kan de som der delen afwijken van het totaal. | ||||||
Bron: VWS, Zorginstituut Nederland en NZa. | ||||||
Toelichting
Uitgaven
Autonoom
Actualisering Zvw-uitgaven
2021 | |
|---|---|
Eerstelijnszorg | ‒ 73,2 |
Tweedelijnszorg | 665,3 |
Geneeskundige geestelijke gezondheidszorg | 71,8 |
Apotheekzorg en hulpmiddelen | ‒ 117,6 |
Wijkverpleging | ‒ 543,7 |
Ziekenvervoer | 11,4 |
Grensoverschrijdende zorg | ‒ 138,3 |
Totaal stand ontwerpbegroting 2022 | ‒ 124,4 |
1 Door afronding kan de som der delen afwijken van het totaal | |
Bron: NZa, Zorginstituut Nederland en VWS | |
In tabel 6A is de post ‘Actualisering Zvw-uitgaven’ uit tabel 6 naar sectoren uitgesplitst. Op basis van de tweede kwartaallevering van Zorginstituut Nederland zijn de Zvw-uitgaven geactualiseerd. De uitgaven voor 2021 zijn € 124,4 miljoen lager geraamd dan in de eerste suppletoire begroting. Vanwege de invloed van corona op de zorguitgaven wordt verondersteld dat het gaat om incidentele bijstellingen per sector en is er (evenals in 2020) geen structurele doorwerking verbonden aan deze bijstellingen van 2021. De in tabel 6A weergegeven jaarramingen blijven onzeker vanwege het grote aandeel nog te ontvangen declaraties over 2021 en het lastig te voorspellen verdere verloop van corona. De bijstelling van ‒ € 124,4 miljoen is het saldo van hogere coronakosten en lagere niet-coronakosten. Paragraaf 6.2.2 gaat hier dieper op in.
Beschikbaarheidbijdrage medische vervolgopleidingen Zvw
De beschikbare opleidingscapaciteit wordt beter benut dan waarmee eerder in de raming rekening is gehouden. De vermoedelijke oorzaken van de stijging in de instroom zijn betere voorlichting over opleidingsaanvragen en vereenvoudiging van het aanvraagproces. De raming wordt daarom met € 50 miljoen structureel verhoogd.
Loon- en prijsontwikkeling
De raming van de loon- en prijsontwikkeling is aangepast op basis van actuele macro-economische inzichten van het Centraal Planbureau (CPB).
Verwerking MLT 2022-2025
Deze bijstelling betreft de technische verwerking van de middellange termijnverkenning (MLT) 2022–2025 van het CPB.
Beleidsmatig
Overheveling ggz naar Wlz: Nacalculatie Zvw-deel
Uit de CBS-monitor van de instroom van cliënten met een psychische stoornis in de Wlz blijkt dat er minder cliënten dan ex ante geraamd overgaan van de Zvw naar de Wlz (ruim 300 in plaats van 750). Op grond van de oorspronkelijke raming was een bedrag overgeheveld van € 78 miljoen structureel vanuit de Zvw naar de Wlz. Op basis van het principe geld-volgt-cliënt wordt hiervan vanaf 2022 structureel € 45 miljoen teruggeboekt naar de Zvw (ggz). In 2021 gaat het om een bedrag van € 48 miljoen. Hierbij is er rekening mee gehouden dat een deel van de Zvw-cliënten pas na 1 januari 2021 is overgegaan naar de Wlz (en dus in 2021 nog enige tijd een beroep heeft gedaan op de Zvw).
Meerkosten ambulancevervoer
Kostenonderzoek van de Nederlandse Zorgautoriteit (NZa) leidt tot een herijking van de loonnormbedragen in de sector ambulancevervoer. Daaruit volgen meerkosten. Aangezien de meerkosten niet volledig binnen het beschikbare budget kunnen worden ingepast, wordt de raming voor deze sector verhoogd.
Verlengen voorwaardelijke toelating paramedische herstelzorg i.v.m. corona
De regeling Voorwaardelijke toelating paramedische herstelzorg wordt in verband met corona verlengd (€ 25 miljoen in 2021 en € 8,7 miljoen in 2022).
Reservering opschalingsplan i.v.m. corona
Voor mogelijke extra uitgaven in verband met het opschalingsplan worden in 2022 extra middelen gereserveerd.
Uitstel modernisering GVS
In een brief (Kamerstukken II, 2020/21, 29 477, nr. 684) is aangegeven dat de inwerkingtreding van de modernisering van het geneesmiddelenvergoedingssysteem (GVS) een jaar wordt uitgesteld (ingangsdatum wordt 1 januari 2023 in plaats van 1 januari 2022). Dit heeft een besparingsverlies van € 140 miljoen in 2022 tot gevolg.
Inzet resterende groeiruimte Zvw
Dit betreft de inzet van resterende groeiruimte Zvw (€ 41 miljoen vanaf 2022) na verwerking van de financiële afspraken in de hoofdlijnenakkoorden voor de periode 2019-2022 en na verdeling van de groeiruimte.
Kas-transoverstap grensoverschrijdende zorg
Bij de grensoverschrijdende zorg (GOZ) vindt een boekhoudkundige aanpassing plaats. In 2022 wordt overgestapt van declaraties op kasbasis (toewijzing naar jaar van betaling) naar declaraties op transactiebasis (toewijzing naar jaar van zorgverlening). Deze technisch-administratieve mutatie zorgt voor een éénmalige stijging van de GOZ-uitgaven in 2022 met € 270 miljoen. Deze technische aanpassing heeft geen gevolgen voor de hoeveelheid zorg die feitelijk geleverd wordt in 2022 en heeft dan ook geen gevolgen voor de premiehoogte of voor het EMU-saldo.
Gedragseffect bevriezen eigen risico 2022
Het kabinet heeft op verzoek van de Kamer een wetsontwerp ingediend om het verplicht eigen risico voor het jaar 2022 te bevriezen op € 385. Dit leidt tot een hoger zorggebruik en hogere zorguitgaven.
Taakstelling standaardisatie inkoop- verantwoordingseisen Zvw
In de begroting 2021 is een taakstelling standaardisatie inkoop- en verantwoordingseisen voor een aantal Zvw-sectoren van € 100 miljoen met ingang van 2023 verwerkt. Met zorgverzekeraars wordt onderzoek gedaan naar de mogelijke maatregelen om deze besparing te realiseren. Afronding van het onderzoek en besluitvorming over de uitkomsten wordt medio 2022 voorzien. Aangezien pas medio 2022 duidelijkheid bestaat over mogelijke aanpassingen in inkoop- en verantwoordingseisen zullen eventuele aanpassingen naar verwachting niet al per 2023 (ten volle) kunnen worden geëffectueerd. Daarom wordt de raming van de opbrengst van de taakstelling voor het jaar 2023 met € 50 miljoen verlaagd tot € 50 miljoen.
Overig beleidsmatig
Deze post is het saldo van kleine beleidsmatige bijstellingen.
Technisch
Overig technisch
Deze post is het saldo van kleine technische bijstellingen.
Ontvangsten
Autonoom
Actualisering eigen risico
De opbrengstenraming van het eigen risico is geactualiseerd op basis van de jaarlijkse herijking op basis van de nieuwe data die verkregen zijn van de Erasmus School of Health Policy & Management (ESHPM) en de doorwerking van de voorjaarsbesluitvorming.
Verwerking MLT 2022-2025
Deze bijstelling betreft de technische verwerking van de middellange termijnverkenning (MLT) 2022–2025 van het CPB.
Derving opbrengsten a.g.v. bevriezen eigen risico 2022
Het kabinet heeft besloten het verplicht eigen risico voor het jaar 2022 te bevriezen op € 385. Dit leidt tot structureel lager dan eerder geraamde opbrengsten eigen risico in de jaren vanaf 2022.
Raming eigen risico
In samenhang met het uitvallen van reguliere zorg aan niet-coronapatiënten is er ook minder eigen risico betaald in 2021. Deze lagere inkomsten voor verzekeraars worden voor 85% gecompenseerd via de macronacalculatie in het kader van de risicoverevening. De actuele inschatting is dat het daarbij om € 125,7 miljoen gaat.
Overig autonoom
Dit betreft een ramingsbijstelling van de opbrengst van het eigen risico op basis van de actuele uitgavencijfers.
6.3.1.4 Ontwikkeling van de Zvw-uitgaven en –ontvangsten per deelsector
In tabel 7 wordt de ontwikkeling van de Zvw-uitgaven en -ontvangsten op deelsectorniveau weergegeven voor de jaren 2021 tot en met 2026. De deelsector nominaal en onverdeeld Zvw bevat en de nog niet uitgedeelde ruimte voor groei en loon- en prijsbijstellingen en nog niet toebedeelde maatregelen.
2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|
Eerstelijnszorg | 6.675,8 | 6.851,6 | 6.824,3 | 6.824,8 | 6.824,8 | 6.824,8 |
Huisartsenzorg | 3.394,6 | 3.585,2 | 3.560,9 | 3.561,4 | 3.561,4 | 3.561,4 |
Multidisciplinaire zorgverlening | 701,7 | 737,6 | 737,6 | 737,6 | 737,6 | 737,6 |
Tandheelkundige zorg | 834,1 | 847,6 | 847,6 | 847,6 | 847,6 | 847,6 |
Paramedische zorg | 912,8 | 869,9 | 866,9 | 866,9 | 866,9 | 866,9 |
Verloskunde | 285,0 | 268,0 | 268,0 | 268,0 | 268,0 | 268,0 |
Kraamzorg | 360,3 | 358,1 | 358,1 | 358,1 | 358,1 | 358,1 |
Zorg voor zintuiglijk gehandicapten | 187,4 | 185,3 | 185,3 | 185,3 | 185,3 | 185,3 |
Tweedelijnszorg | 28.357,5 | 27.829,9 | 27.680,0 | 27.689,3 | 27.693,2 | 27.694,3 |
Medisch-specialistische zorg | 25.631,6 | 25.011,3 | 24.863,7 | 24.872,5 | 24.876,4 | 24.877,5 |
Geriatrische revalidatiezorg en eerstelijnsverblijf | 1.190,9 | 1.291,8 | 1.292,2 | 1.292,8 | 1.292,8 | 1.292,8 |
Beschikbaarheidbijdragen academische zorg | 847,4 | 848,5 | 848,5 | 848,5 | 848,5 | 848,5 |
Beschikbaarheidbijdragen overig medisch-specialistische zorg | 124,1 | 125,1 | 125,1 | 125,1 | 125,1 | 125,1 |
Overig curatieve zorg | 563,5 | 553,1 | 550,4 | 550,4 | 550,4 | 550,4 |
Geneeskundige geestelijke gezondheidszorg | 2.968,7 | 4.203,6 | 4.203,7 | 4.203,7 | 4.203,7 | 4.203,7 |
Apotheekzorg en hulpmiddelen | 6.582,8 | 6.664,9 | 6.499,2 | 6.495,3 | 6.491,5 | 6.490,4 |
Apotheekzorg | 4.855,4 | 4.901,1 | 4.738,0 | 4.735,1 | 4.732,2 | 4.731,1 |
Hulpmiddelen | 1.727,4 | 1.763,8 | 1.761,3 | 1.760,3 | 1.759,2 | 1.759,2 |
Wijkverpleging | 3.451,5 | 4.098,7 | 4.155,8 | 4.143,9 | 4.132,4 | 4.121,2 |
Ziekenvervoer | 860,4 | 857,0 | 857,0 | 857,0 | 857,0 | 857,0 |
Ambulancezorg | 743,8 | 721,4 | 721,4 | 721,4 | 721,4 | 721,4 |
Overig ziekenvervoer | 116,6 | 135,6 | 135,6 | 135,6 | 135,6 | 135,6 |
Opleidingen | 1.401,1 | 1.440,6 | 1.482,3 | 1.513,5 | 1.513,5 | 1.513,5 |
Grensoverschrijdende zorg | 555,6 | 971,9 | 701,9 | 702,4 | 709,1 | 709,1 |
Nominaal en onverdeeld Zvw | 5,3 | 1.545,7 | 4.033,3 | 6.455,2 | 8.973,4 | 11.615,4 |
Bruto Zvw-uitgaven ontwerpbegroting 2022 | 50.858,7 | 54.463,9 | 56.437,5 | 58.885,0 | 61.398,5 | 64.029,3 |
Eigen betalingen Zvw | 3.101,5 | 3.236,8 | 3.378,8 | 3.530,3 | 3.681,7 | 3.836,2 |
Netto Zvw-uitgaven ontwerpbegroting 2022 | 47.757,2 | 51.227,1 | 53.058,6 | 55.354,7 | 57.716,7 | 60.193,0 |
Bron: VWS, Zorginstituut Nederland en NZa. | ||||||
In onderstaande figuur is de samenstelling van de Zvw-uitgaven 2022 in staafdiagrammen opgenomen, zodat de verhoudingen tussen de sectoren inzichtelijker zijn.
Figuur 3 Samenstelling van de Zvw-uitgaven 2022 (in miljarden euro’s).
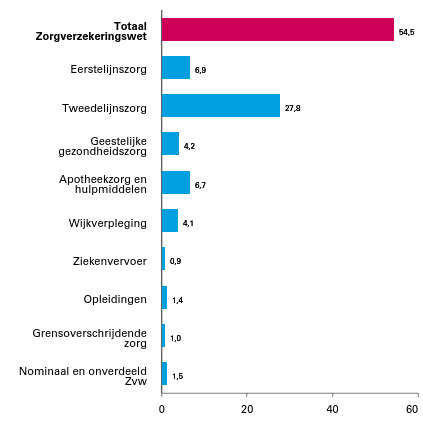
6.3.1.5 Bestuurlijke akkoorden curatieve zorg
In 2018 zijn met betrokken partijen in de medisch-specialistische zorg (MSZ), de geneeskundige geestelijke gezondheidszorg (ggz), de huisartsen- en multidisciplinaire zorg (MDZ) en de wijkverpleging meerjarenafspraken gemaakt over een inhoudelijke agenda en het beschikbare financiële kader voor de periode 2019 t/m 2022. In financiële zin beogen deze hoofdlijnenakkoorden (HLA's) een beheerste groei van de zorguitgaven.
De Tweede Kamer wordt op verschillende momenten geïnformeerd over de ontwikkelingen van de afzonderlijke onderwerpen die in de zorgakkoorden zijn geagendeerd. In april 2021 en begin juni heeft de Kamer de NZa-monitors contractering ontvangen (Kamerstukken II, vergaderjaar 2020–2021, 29 247, nr. 330 en 29 248, nr. 328 ) en medio 2020 een rapportage over de voortgang van de bestuurlijke akkoorden (Kamerstukken II 2019/20, 31 765, nr. 510). In maart 2021 heeft de Kamer de taakopdracht ex post evaluatie naar de hoofdlijnakkoorden in de curatieve zorg (Kamerstukken II, vergaderjaar 2020–2021, 31 765, nr. 547) ontvangen.
In de begroting 2019 is een overzicht opgenomen van de financiële kaders voor de bestuurlijke akkoorden 2019-2022. In tabel 8 wordt een overzicht gegeven van de bijstellingen op de financiële kaders voor het jaar 2022 vanaf de stand ontwerpbegroting 2021 tot en met de stand ontwerpbegroting 2022. Op de betreffende sectoren zijn sinds de ontwerpbegroting 2021 enkele nominale en technische bijstellingen doorgevoerd, zoals de loon- en prijsbijstellingen.
MSZ | Huisartsen/ MDZ | GGZ | Wijkverpleging | |
|---|---|---|---|---|
Stand kaders 2022 bij ontwerpbegroting 2021 | 24.435,3 | 4.244,5 | 4.070,5 | 4.360,6 |
Loon- en prijsbijstelling tranche 2021 | 481,2 | 82,0 | 80,2 | 79,2 |
Toedeling volumegroei tranche 2022 | 48,2 | 8,1 | ||
Overheveling van epoetines en G-CSF geneesmiddelen | 54,6 | |||
Beschikbaarheidsbijdrage SEH van MSZ | ‒ 9,8 | |||
Budget voorwaardelijke toelating (VT) | 1,8 | |||
Overheveling ggz naar Wlz: Nacalculatie Zvw-deel | 44,8 | |||
Overheveling digitaliseringsgelden huisartsenzorg | ‒ 3,8 | |||
Stand kaders 2022 bij ontwerpbegroting 2022 | 25.011,3 | 4.322,7 | 4.203,7 | 4.439,8 |
1 Door afronding kan de som der delen afwijken van het totaal. | ||||
Bron: VWS, Zorginstituut Nederland en NZa. | ||||
6.3.2.1 Algemene doelstelling
Een stelsel voor maatschappelijke ondersteuning en langdurige zorg dat: 1. ieder mens in staat stelt om zijn leven zo lang mogelijk zelf in te vullen; en
2. – wanneer dit nodig is – thuis of in een instelling kwalitatief goede ondersteuning en zorg biedt. Daarbij worden ondersteuning en zorg aangeboden aansluitend op informele vormen van hulp. De complexiteit van de zorgvraag en de weerbaarheid van de burger staan centraal bij het bieden van passende zorg. Er wordt gestreefd naar welbevinden en een afname van de afhankelijkheid van ondersteuning en zorg. Dit alles tegen maatschappelijk aanvaardbare kosten.
6.3.2.2 Rol en verantwoordelijkheid bewindspersonen
De Minister is verantwoordelijk voor een effectief en efficiënt werkend systeem van langdurige zorg en maatschappelijke ondersteuning in Nederland. Mensen die zorg en ondersteuning nodig hebben, dienen dit thuis of in een instelling op maat en van een goede kwaliteit te krijgen.
Voor mensen met een blijvende behoefte aan permanent toezicht en die 24 uur per dag zorg in de nabijheid nodig hebben, is zorg vanuit de Wet langdurige zorg (Wlz) beschikbaar. Zorgkantoren sluiten namens Wlz-uitvoerders overeenkomsten met zorgaanbieders voor het leveren van verzekerde zorg. Het kan onder andere gaan om verblijf in een instelling, persoonlijke verzorging en verpleging en/of geneeskundige zorg in natura of in de vorm van een persoonsgebonden budget.
De Minister wordt ondersteund door de Inspectie Gezondheidszorg (IGJ) en Jeugd, Zorginstituut Nederland en de Nederlandse Zorgautoriteit (NZa). De IGJ houdt op basis van de geldende normen toezicht op de kwaliteit van de zorg in Nederland. Zorginstituut Nederland en de NZa spelen een belangrijke rol bij de beheersing van de zorguitgaven. Zorginstituut Nederland adviseert de bewindspersonen over de samenstelling van het verzekerde pakket, stimuleert de continue kwaliteitsverbetering en beheert het Fonds langdurige zorg (Flz). De NZa behartigt het belang van de zorgconsument door het bewaken van de betaalbaarheid, beschikbaarheid en kwaliteit van zorg en houdt in dat kader toezicht op zorgaanbieders en zorgkantoren die namens Wlz-uitvoerders overeenkomsten sluiten met zorgaanbieders. De NZa adviseert de bewindspersonen over beleid en regelgeving. De NZa stelt op aanwijzing van de bewindspersonen regels, budgetten en tarieven vast voor dat deel van de zorg dat is gereguleerd en stelt condities voor concurrentie vast in zorgsectoren met vrije prijsvorming.
Verder ziet de Autoriteit Consument & Markt (ACM) toe op de naleving van wetten en regels op het gebied van concurrentie en marktwerking op basis van de Mededingingswet. Ook beoordeelt de ACM fusies in de zorg en controleert de ACM of zorgaanbieders en zorgverzekeraars geen concurrentiebeperkende afspraken maken.
6.3.2.3 Verticale ontwikkeling van de Wlz-uitgaven en –ontvangsten
De verticale toelichting bevat een cijfermatig overzicht van de budgettaire veranderingen voor de jaren 2021 tot en met 2025 sinds het opstellen van de ontwerpbegroting 2021.
De verticale toelichting onderscheidt drie categorieën bijstellingen:
• Autonoom: voornamelijk bijstellingen als gevolg van de actualisering van de zorguitgaven op basis van de meest recente cijfers van Zorginstituut Nederland en de NZa en bijstellingen op basis van de actuele macro-economische inzichten van het Centraal Planbureau (CPB).
• Beleidsmatig: bijstellingen die verband houden met politieke prioriteitstelling.
• Technisch: overhevelingen tussen financieringsbronnen/domeinen.
De afzonderlijke posten worden toegelicht als het hiermee gepaard gaande bedrag hoger is dan € 10 miljoen.
Tabel 9 laat vanaf de stand ontwerpbegroting 2021 de verticale ontwikkeling van de zorguitgaven en -ontvangsten van de Wlz zien. Onder de tabel is een toelichting van de verschillende bijstellingen opgenomen.
2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|
Bruto Wlz-uitgaven ontwerpbegroting 2021 | 27.616,9 | 29.101,8 | 30.434,3 | 31.737,4 | 33.209,4 | |
Bijstellingen | ||||||
Autonoom | 108,1 | 903,3 | 1.179,0 | 1.589,7 | 1.898,6 | |
Actualisering Wlz-uitgaven | 94,0 | 454,6 | 454,6 | 454,6 | 454,6 | |
Loon- en prijsontwikkeling | 9,6 | 98,2 | 152,7 | 146,1 | 125,7 | |
Verwerking MLT 2022-2025 | 4,5 | 350,6 | 571,8 | 989,1 | 1.318,3 | |
Beleidsmatig | 377,0 | 84,7 | 76,3 | 151,9 | 201,5 | |
Meerkosten corona Wlz | 150,0 | 0,0 | 0,0 | 0,0 | 0,0 | |
Nacalculatie overheveling ggz naar Wlz | 270,0 | 334,0 | 325,0 | 317,0 | 310,0 | |
Overheveling ggz naar Wlz: nacalculatie Zvw-deel | ‒ 47,9 | ‒ 44,8 | ‒ 44,8 | ‒ 44,8 | ‒ 44,8 | |
Meerkosten Wet zorg en dwang | 0,0 | 102,6 | 102,6 | 102,6 | 102,6 | |
Groeiruimte boven MLT | 0,0 | 0,0 | ‒ 75,0 | ‒ 75,0 | ‒ 75,0 | |
Bijstellen Zorginfrastructuurmiddelen | 0,0 | ‒ 34,7 | ‒ 25,2 | ‒ 14,3 | ‒ 14,0 | |
Tijdelijke middelen kwaliteitskader | 0,0 | ‒ 307,0 | ‒ 229,0 | ‒ 150,0 | ‒ 87,0 | |
Overig beleidsmatig | 4,9 | 34,7 | 22,7 | 16,4 | 9,7 | |
Technisch | 78,1 | 96,2 | 87,7 | 86,2 | 89,0 | |
Loon- en prijsbijstelling 2021 beschermd wonen | ‒ 29,6 | ‒ 30,3 | ‒ 30,9 | ‒ 31,4 | ‒ 32,0 | |
Volume-indexatie 2022 budget beschermd wonen | 0,0 | ‒ 30,8 | ‒ 30,8 | ‒ 30,8 | ‒ 30,8 | |
Nacalculatie overheveling hulpmiddelen Wlz | 15,5 | 13,5 | 12,0 | 11,0 | 11,0 | |
Nacalculatie uitname beschermd wonen | 104,0 | 149,0 | 149,0 | 149,0 | 149,0 | |
Overig technisch | ‒ 11,7 | ‒ 5,2 | ‒ 11,5 | ‒ 11,5 | ‒ 8,2 | |
Totaal bijstellingen | 563,2 | 1.084,2 | 1.343,0 | 1.827,9 | 2.189,0 | |
Bruto Wlz-uitgaven ontwerpbegroting 2022 | 28.180,1 | 30.186,0 | 31.777,3 | 33.565,3 | 35.398,4 | 37.369,1 |
Wlz-ontvangsten ontwerpbegroting 2021 | 2.055,1 | 2.088,2 | 2.124,6 | 2.164,9 | 2.211,3 | |
Bijstellingen | ||||||
Autonoom | ‒ 63,8 | ‒ 33,9 | ‒ 30,6 | ‒ 3,1 | 14,5 | |
Eigen bijdragen Wlz | ‒ 64,1 | ‒ 35,3 | ‒ 35,8 | ‒ 36,5 | ‒ 37,4 | |
Verwerking MLT 2022-2025 | 0,3 | 1,4 | 5,2 | 33,4 | 51,9 | |
Beleidsmatig | 0,3 | 19,0 | 19,0 | 19,0 | 19,0 | |
Eigen bijdragen corona Wlz | ‒ 11,7 | 0,0 | 0,0 | 0,0 | 0,0 | |
Nacalculatie eigen bijdragen overheveling ggz naar Wlz | 12,0 | 19,0 | 19,0 | 19,0 | 19,0 | |
Totaal bijstellingen | ‒ 63,5 | ‒ 14,9 | ‒ 11,6 | 15,9 | 33,5 | |
Wlz-ontvangsten ontwerpbegroting 2022 | 1.991,6 | 2.073,3 | 2.113,0 | 2.180,8 | 2.244,8 | 2.313,4 |
Netto Wlz-uitgaven ontwerpbegroting 2021 | 25.561,8 | 27.013,6 | 28.309,7 | 29.572,5 | 30.998,1 | |
Bijstellingen in de netto Wlz-uitgaven | 626,7 | 1.099,1 | 1.354,6 | 1.812,0 | 2.155,5 | |
Netto Wlz-uitgaven ontwerpbegroting 2022 | 26.188,5 | 28.112,7 | 29.664,3 | 31.384,5 | 33.153,6 | 35.055,7 |
1 Als gevolg van afronding kan de som der delen afwijken van het totaal. | ||||||
Bron: VWS, Zorginstituut Nederland en NZa. | ||||||
Toelichting
Uitgaven
Autonoom
Actualisering Wlz-uitgaven
Op grond van de ontwikkelingen in de declaraties en indicaties zijn de geraamde uitgaven voor de Wlz met € 94 miljoen verhoogd in 2021 en met € 454,6 miljoen structureel vanaf 2022. De opwaartse bijstelling hangt voor een deel samen met een sneller dan verwacht herstel van de uitgaven in de sector Verpleging en Verzorging (V&V) van corona. Het gaat hierbij om € 38 miljoen in 2021 en € 97,6 miljoen structureel. Daarnaast ligt het aantal aanvragen voor een indicatie voor de geestelijke gezondheidszorg (ggz) in de Wlz in 2021 hoger dan verwacht. Het gaat hierbij om € 61 miljoen in 2021 en € 362 miljoen structureel. De structurele meerkosten liggen hoger dan in 2021 doordat het extra aantal cliënten in 2021 geleidelijk groeit (en daarmee in 2021 slechts een deel van het jaar zorg gebruikt, terwijl zij in 2022 een volledig jaar aanspraak op zorg hebben). Tot slot is rekening gehouden met lagere uitgaven aan de tandheelkundige zorg in de Wlz van structureel € 5 miljoen.
Loon- en prijsontwikkeling
De raming van de loon- en prijsontwikkeling is aangepast op basis van actuele macro-economische inzichten van het Centraal Planbureau (CPB).
Verwerking MLT 2022-2025
Deze bijstelling betreft de technische verwerking van de middellange termijnverkenning (MLT) 2022–2025 van het CPB.
Beleidsmatig
Meerkosten corona Wlz
Zorgaanbieders maken extra personele en materiële kosten in verband met het coronavirus. In de beleidsregel SARS-CoV-2 virus van de NZa is vastgelegd wanneer deze kosten buiten de contracteerruimte vergoed worden. Het financiële effect hiervan wordt ingeschat op € 150 miljoen voor 2021.
Nacalculatie overheveling ggz naar Wlz
Dit betreft een actualisering van de raming van de openstelling van de Wlz voor cliënten met een psychische stoornis, waartoe is besloten in het Regeerakkoord 2017-2021. Per 1 juni 2021 zijn er bijna 16 duizend cliënten ingestroomd op grond van de aanvragen die tot 1 januari 2021 bij CIZ waren ingediend. Dit zijn er meer dan oorspronkelijk geraamd (9.250 cliënten). Dit leidt tot hogere uitgaven in de Wlz van € 270 miljoen in 2021, € 334 miljoen in 2022 aflopend tot € 302 miljoen structureel vanaf 2026. De hogere uitgaven in de Wlz worden deels (maar niet geheel) gecompenseerd door afspraken die zijn gemaakt met gemeenten over de nacalculatie van het bedrag dat op basis van geld-volgt-cliënt verschuift vanuit de Wmo naar de Wlz.
Overheveling ggz naar Wlz: Nacalculatie Zvw-deel
Uit de CBS-monitor22 van de instroom van cliënten met een psychische stoornis in de Wlz blijkt dat er minder cliënten dan ex ante geraamd overgaan van de Zvw naar de Wlz (ruim 300 in plaats van 750). Op grond van de oorspronkelijke raming was een bedrag overgeheveld van € 78 miljoen structureel vanuit de Zvw naar de Wlz. Op basis van het principe geld-volgt-cliënt wordt hiervan vanaf 2022 structureel € 45 miljoen teruggeboekt naar de Zvw (ggz). In 2021 gaat het om een bedrag van € 48 miljoen. Hierbij is er rekening mee gehouden dat een deel van de Zvw-cliënten pas na 1 januari 2021 is overgegaan naar de Wlz (en dus in 2021 nog enige tijd een beroep heeft gedaan op de Zvw).
Meerkosten Wet zorg en dwang
De NZa heeft een rapportage opgeleverd van de financiële impact van de Wet zorg en dwang (Wzd). Hieruit blijkt dat de geraamde meerkosten van de in- en uitvoering van de Wzd uitkomen op € 102,6 miljoen vanaf 2022. De Wzd regelt de rechten bij onvrijwillige zorg of onvrijwillige opname van mensen met een verstandelijke beperking en mensen met een psychogeriatrische aandoening.
Groeiruimte boven MLT
De groeiruimte tranche 2018 is incidenteel (t/m 2022) ingezet als dekking van de eerste tranche efficiencykorting Kwaliteitskader verpleeghuiszorg. Het resterende deel van deze tranche (€ 75 miljoen) is vanaf 2023 structureel beschikbaar bovenop de reeds beschikbare groeiruimte op basis van de MLT. Deze bijstelling op de begroting leidt daarom niet tot een bijstelling van het Wlz-kader.
Bijstellen Zorginfrastructuurmiddelen
Het budget voor het zorginfrastructuurfonds wordt in 2022 met € 34,7 miljoen, in 2023 met € 25,2 miljoen, in 2024 met € 14,3 miljoen en in 2025 met € 14,0 miljoen verlaagd. Dit is mogelijk aangezien de structurele subsidieregeling eind 2017 is beëindigd en daar tijdelijke regelingen voor in de plaats zijn gekomen die lopen tot 2021. Er wordt nog bezien op welke wijze de huidige regelingen worden gecontinueerd na 2021.
Tijdelijke middelen kwaliteitskader
Op de begroting waren tijdelijk extra middelen geraamd voor het kwaliteitskader verpleeghuiszorg die uitgingen boven het structurele bedrag van € 2,1 miljard (in prijspeil 2017) dat vanaf 2027 was gereserveerd. Nu het structurele bedrag van € 2,1 miljard per 2022 in de integrale tarieven is verwerkt en de verpleeghuizen daarmee aan het kwaliteitskader kunnen voldoen is het mogelijk om de tijdelijke extra middelen te verlagen.
Overig beleidsmatig
Onder deze post is als belangrijkste mutatie opgenomen een tegenvaller van cumulatief € 43 miljoen (2021 t/m 2025) voor de doorontwikkeling van het pgb 2.0-systeem. Dit betreft het later realiseren van besparingen op de pgb-uitvoeringskosten van de SVB, door de benodigde doorontwikkeling van pgb 2.0.
Technisch
Loon- en prijsbijstelling 2021 beschermd wonen
Dit betreft het overboeken van de loon- en prijsindexatie 2021 naar het budget voor beschermd wonen in het gemeentefonds.
Volume-indexatie 2022 budget beschermd wonen
Dit betreft de verwachte volumegroei in 2022 voor Wmo beschermd wonen.
Nacalculatie overheveling hulpmiddelen Wlz
Op 1 januari 2020 is de hulpmiddelenzorg aan cliënten die in een Wlz-instelling wonen vereenvoudigd. Vanaf deze datum worden mobiliteitshulpmiddelen (zoals een rolstoel en een scootmobiel) voor alle cliënten in een Wlz-instelling verstrekt vanuit de Wlz en niet meer vanuit de Wmo 2015. Hiervoor zijn in 2019 middelen overgeheveld naar de Wlz en zijn VWS en VNG overeengekomen dat op basis van realisatiegegevens nacalculatie plaatsvindt. Deze mutatie betreft de nacalculatie vanaf 2021. Conform bestuurlijke afspraak is de nacalculatie gebaseerd op realisatiegegevens van 2020, zoals die worden aangeleverd bij de NZa.
Nacalculatie uitname beschermd wonen
Uit de CBS-monitor van de instroom van cliënten met een psychische stoornis in de Wlz blijkt dat er meer cliënten dan geraamd overgaan van de Wmo naar de Wlz (ruim 15.500 in plaats van 8.500). Op grond van de oorspronkelijke raming was een bedrag overgeheveld van € 495 miljoen structureel vanuit de Wmo naar de Wlz. Bij de afgesproken nacalculatie is dit bedrag op grond van het principe geld-volgt-cliënt verhoogd met € 149 miljoen structureel vanaf 2022. In 2021 gaat het om een verhoging met € 104 miljoen. Hierbij is er rekening mee gehouden dat een deel van de Wmo-cliënten pas na 1 januari 2021 is overgegaan naar de Wlz (en dus in 2021 nog enige tijd een beroep heeft gedaan op de Wmo). Ook is er rekening mee gehouden dat uit de nacalculatie blijkt dat het gemiddelde bedrag per cliënt die is overgegaan van de Wmo naar de Wlz lager ligt dan oorspronkelijk geraamd. De resulterende uitname per gemeente wordt verwerkt in de septembercirculaire.
Overig technisch
Deze post is het saldo van kleine technische bijstellingen.
Ontvangsten
Autonoom
Eigen bijdragen Wlz
Dit betreft de actualisering van de eigen bijdragen op basis van cijfers van het Zorginstituut.
Verwerking MLT 2022-2025
Deze bijstelling betreft de technische verwerking van de middellange termijnverkenning (MLT) 2022–2025 van het CPB.
Beleidsmatig
Eigen bijdragen corona Wlz
De ontvangsten uit eigen bijdragen Wlz zullen lager uitvallen dan oorspronkelijk geraamd. De inschatting is dat dit voor € 11,7 miljoen wordt veroorzaakt door ontwikkelingen die samenhangen met het coronavirus.
Nacalculatie eigen bijdragen overheveling ggz naar Wlz
Als gevolg van de hogere instroom van ggz-populatie vanuit de Wmo in de Wlz stijgen ook de ontvangsten eigen bijdragen met € 12 miljoen in 2021 en € 19 miljoen structureel vanaf 2022.
6.3.2.4 Ontwikkeling van de Wlz-uitgaven en –ontvangsten per deelsector
In tabel 10 wordt de ontwikkeling van de Wlz-uitgaven en -ontvangsten op deelsectorniveau weergegeven voor de jaren 2021 tot en met 2026. De deelsector nominaal en onverdeeld Wlz bevat en de nog niet uitgedeelde ruimte voor groei en loon- en prijsbijstellingen en nog niet toebedeelde maatregelen.
2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|
Zorg in natura binnen contracteerruimte | 24.850,3 | 26.133,5 | 26.113,3 | 26.118,1 | 26.104,8 | 26.125,3 |
Ouderenzorg | 13.750,6 | 14.171,4 | 14.167,9 | 14.174,5 | 14.163,0 | 14.184,4 |
Gehandicaptenzorg | 7.809,9 | 8.118,5 | 8.101,0 | 8.092,5 | 8.084,3 | 8.076,3 |
Langdurige ggz | 1.723,2 | 2.220,4 | 2.227,9 | 2.234,8 | 2.241,2 | 2.248,3 |
Volledig pakket thuis | 550,2 | 566,3 | 566,3 | 566,3 | 566,3 | 566,3 |
Extramurale zorg | 689,8 | 710,1 | 703,4 | 703,2 | 703,2 | 703,2 |
Overig binnen contracteerruimte | 326,5 | 346,8 | 346,8 | 346,8 | 346,8 | 346,8 |
Persoonsgebonden budgetten | 2.388,2 | 2.451,2 | 2.452,4 | 2.453,5 | 2.454,5 | 2.454,5 |
Buiten contracteerruimte | 941,5 | 1.601,3 | 3.211,7 | 4.993,7 | 6.839,1 | 8.789,3 |
Beheerskosten | 271,5 | 280,2 | 264,6 | 258,5 | 263,7 | 263,9 |
Overig buiten contracteerruimte 1 | 520,0 | 480,3 | 489,9 | 506,0 | 511,4 | 513,4 |
Nominaal en onverdeeld Wlz | 150,0 | 840,7 | 2.457,1 | 4.229,2 | 6.064,1 | 8.012,1 |
Bruto Wlz-uitgaven ontwerpbegroting 2022 | 28.180,1 | 30.186,0 | 31.777,3 | 33.565,3 | 35.398,4 | 37.369,1 |
Eigen bijdragen Wlz | 1.991,6 | 2.073,3 | 2.113,0 | 2.180,8 | 2.244,8 | 2.313,4 |
Netto Wlz-uitgaven ontwerpbegroting 2022 | 26.188,5 | 28.112,7 | 29.664,3 | 31.384,5 | 33.153,6 | 35.055,7 |
1 Bij de Wlz zijn onder de post «overige buiten contracteerruimte» opgenomen de deelsectoren: hulpmiddelen, tandheelkunde Wlz, medisch-specialistische zorg Wlz, overige Wlz, ADL, zorginfrastructuur (vanaf 2022), transitiemiddelen verpleeghuiszorg (t/m 2021) en beschikbaarheidbijdrage opleidingen Wlz. | ||||||
Bron: VWS, Zorginstituut Nederland en NZa. | ||||||
In onderstaande figuur is de samenstelling van de Wlz-uitgaven 2022 in staafdiagrammen opgenomen, zodat de verhoudingen tussen de sectoren inzichtelijker zijn.
Figuur 4 Samenstelling van de Wlz-uitgaven 2022 (in miljarden euro’s).
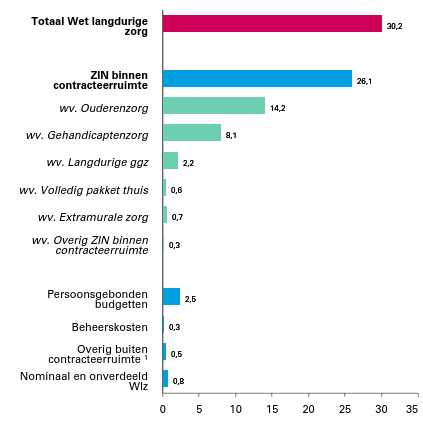
1 Bij de Wlz zijn onder de post «overige buiten contracteerruimte» opgenomen de deelsectoren: hulpmiddelen, tandheelkunde Wlz, medisch-specialistische zorg Wlz, overige Wlz, ADL, zorginfrastructuur (vanaf 2022), transitiemiddelen verpleeghuiszorg (t/m 2021) en beschikbaarheidbijdrage opleidingen Wlz.
Bij de begrotingsgefinancierde zorguitgaven gaat het met name om middelen die op grond van de Wmo beschermd wonen onder het Uitgavenplafond Zorg beschikbaar zijn. Naast Wmo beschermd wonen vallen enkele andere begrotingsgefinancierde posten onder de zorguitgaven. Tot deze categorie horen een deel van de uitgaven voor zorgopleidingen, de uitgaven voor zorg, jeugd en welzijn in Caribisch Nederland, de uitgaven voor langdurige zorg en ondersteuning (corona-uitgaven), de subsidie(regelingen) niet-invasieve prenatale test (NIPT), abortusklinieken, overgang integrale tarieven medische-specialistische zorg (MSZ) en kwaliteit, transparantie en patiënt-veiligheid. Deze uitgaven worden bij de artikelen 1, 2, 3 en 4 toegelicht.
6.3.3.1 Verticale ontwikkeling begrotingsgefinancierde zorguitgaven
In tabel 11 wordt de ontwikkeling van de begrotingsgefinancierde zorguitgaven weergegeven. De uitgaven voor beschermd wonen worden in tabel 11A gespecificeerd.
2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|
Netto begrotingsgefinancierde zorguitgaven ontwerpbegroting 2021 | 2.094,1 | 2.104,5 | 1.993,8 | 1.990,8 | 2.004,3 | |
Bijstellingen | ||||||
Beschermd wonen (gemeentefonds), zie tabel 11A | ‒ 20,4 | ‒ 87,9 | ‒ 87,3 | ‒ 86,8 | ‒ 86,2 | |
Autonoom | 0,5 | 4,3 | 1,8 | ‒ 0,3 | ‒ 1,9 | |
Loon- en prijsontwikkeling | 0,5 | 4,3 | 1,8 | ‒ 0,3 | ‒ 1,9 | |
Beleidsmatig | 12,2 | ‒ 2,5 | ‒ 1,6 | ‒ 0,6 | ‒ 2,1 | |
Ondersteuning van het zorgstelsel (Artikel 2) | ‒ 2,1 | 0,0 | 0,6 | 1,6 | 0,0 | |
Langdurige zorg en ondersteuning (Artikel 3) | 29,9 | 0,0 | 0,0 | 0,0 | 0,0 | |
Zorg, jeugd en welzijn in Caribisch Nederland (Artikel 4) | ‒ 13,0 | 0,1 | 0,0 | 0,0 | 0,0 | |
Loon- en prijsbijstelling | ‒ 2,6 | ‒ 2,6 | ‒ 2,1 | ‒ 2,1 | ‒ 2,1 | |
Totaal bijstellingen | ‒ 7,6 | ‒ 86,0 | ‒ 87,1 | ‒ 87,6 | ‒ 90,2 | |
Netto begrotingsgefinancierde zorguitgaven ontwerpbegroting 2022 | 2.086,4 | 2.018,4 | 1.906,7 | 1.903,2 | 1.914,1 | 1.924,1 |
1 Als gevolg van afronding kan de som der delen afwijken van het totaal. | ||||||
Bron: VWS. | ||||||
2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|
Netto uitgaven beschermd wonen ontwerpbegroting 2021 | 1.501,3 | 1.513,6 | 1.513,6 | 1.513,6 | 1.513,6 | |
Bijstellingen | ||||||
Technisch | ‒ 20,4 | ‒ 87,9 | ‒ 87,3 | ‒ 86,8 | ‒ 86,2 | |
Loon- en prijsbijstelling 2021 beschermd wonen | 29,6 | 30,3 | 30,9 | 31,4 | 32,0 | |
Volume-indexatie 2022 beschermd wonen | 0,0 | 30,8 | 30,8 | 30,8 | 30,8 | |
Nacalculatie uitname beschermd wonen | ‒ 104,0 | ‒ 149,0 | ‒ 149,0 | ‒ 149,0 | ‒ 149,0 | |
Incidentele correctie uitname beschermd wonen | 54,0 | 0,0 | 0,0 | 0,0 | 0,0 | |
Totaal bijstellingen | ‒ 20,4 | ‒ 87,9 | ‒ 87,3 | ‒ 86,8 | ‒ 86,2 | |
Netto uitgaven beschermd wonen ontwerpbegroting 2022 | 1.480,9 | 1.425,7 | 1.426,4 | 1.426,9 | 1.427,5 | 1.428,1 |
1 Als gevolg van afronding kan de som der delen afwijken van het totaal. | ||||||
Bron: VWS. | ||||||
Toelichting
Loon- en prijsbijstelling 2021 beschermd wonen
Dit betreft het overboeken van de loon- en prijsindexatie 2021 naar het budget voor beschermd wonen in het gemeentefonds.
Volume-indexatie 2022 beschermd wonen
Dit betreft de verwachte volumegroei in 2022 voor Wmo beschermd wonen.
Nacalculatie uitname beschermd wonen
Op 1 januari 2020 is de hulpmiddelenzorg aan cliënten die in een Wlz-instelling wonen vereenvoudigd. Vanaf deze datum worden mobiliteitshulpmiddelen (zoals een rolstoel en een scootmobiel) voor alle cliënten in een Wlz-instelling verstrekt vanuit de Wlz en niet meer vanuit de Wmo 2015. Hiervoor zijn in 2019 middelen overgeheveld naar de Wlz en zijn VWS en VNG overeengekomen dat op basis van realisatiegegevens nacalculatie plaatsvindt. Deze mutatie betreft de nacalculatie vanaf 2021. Conform bestuurlijke afspraak is de nacalculatie gebaseerd op realisatiegegevens van 2020, zoals die worden aangeleverd bij de NZa.
Incidentele correctie uitname beschermd wonen
Als gevolg van het hogere aantal cliënten dan oorspronkelijk geraamd dat overgaat van Wmo beschermd wonen naar de Wlz, kent het indicatieproces tijdelijk een langere doorlooptijd. Hierdoor vindt in 2021 de zorg langer plaats onder verantwoordelijkheid van gemeenten. De uitname Wmo beschermd wonen wordt hiervoor in 2021 incidenteel gecorrigeerd.
6.3.3.2 Ontwikkeling van de begrotingsgefinancierde zorguitgaven
In tabel 12 wordt de ontwikkeling van de begrotingsgefinancierde zorguitgaven weergegeven.
2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|
Beschermd wonen (gemeentefonds) | 1.480,9 | 1.425,7 | 1.426,4 | 1.426,9 | 1.427,5 | 1.428,1 |
Overig begrotingsgefinancierd (VWS-begroting en aanvullende post Financiën) | 605,5 | 592,7 | 480,3 | 476,3 | 486,6 | 496,0 |
Subsidieregeling abortusklinieken (Artikel 1) | 18,1 | 18,1 | 18,1 | 18,1 | 18,1 | 18,1 |
Subsidie NIPT (Artikel 1) | 16,7 | 15,8 | 15,5 | 15,5 | 15,5 | 15,5 |
Ondersteuning van het zorgstelsel (Artikel 2) | 47,0 | 39,9 | 19,6 | 3,6 | 2,1 | 0,1 |
Langdurige zorg en ondersteuning (Artikel 3) | 29,9 | 0,0 | 0,0 | 0,0 | 0,0 | 0,0 |
Opleidingen, beroepenstructuur en arbeidsmarkt (Artikel 4) | 352,6 | 360,6 | 259,7 | 259,4 | 259,3 | 259,3 |
Zorg, welzijn en jeugdzorg op Caribisch Nederland (Artikel 4) | 141,1 | 145,4 | 149,0 | 153,5 | 156,9 | 159,8 |
Loon- en prijsbijstelling (VWS-begroting en aanvullende post Financiën) | 0,0 | 12,9 | 18,4 | 26,0 | 34,7 | 43,2 |
Netto begrotingsgefinancierde zorguitgaven ontwerpbegroting 2022 | 2.086,4 | 2.018,4 | 1.906,7 | 1.903,2 | 1.914,1 | 1.924,1 |
Bron: VWS. | ||||||
In onderstaande figuur is de samenstelling van de begrotingsgefinancierde zorguitgaven 2022 in staafdiagrammen opgenomen, zodat de verhoudingen tussen de sectoren inzichtelijker zijn.
Figuur 5 Samenstelling van de begrotingsgefinancierde zorguitgaven 2022 (in miljarden euro’s).
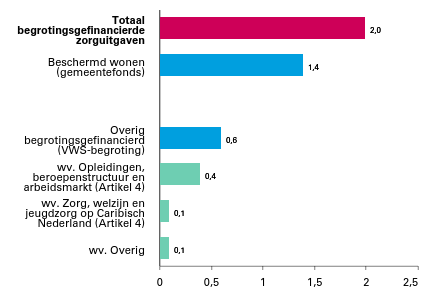
6.4 Horizontale ontwikkeling van de zorguitgaven en -ontvangsten
In onderstaande factsheet wordt de ontwikkeling van de zorguitgaven en
-ontvangsten op deelsectorniveau (uitgesplitst naar Zvw, Wlz en begrotingsgefinancierde zorguitgaven) weergegeven voor de jaren 2021 t/m 2026.
2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|
Zvw-uitgaven per sector | ||||||
Eerstelijnszorg | 6.676 | 6.852 | 6.824 | 6.825 | 6.825 | 6.825 |
Huisartsenzorg | 3.395 | 3.585 | 3.561 | 3.561 | 3.561 | 3.561 |
Multidisciplinaire zorgverlening | 702 | 738 | 738 | 738 | 738 | 738 |
Tandheelkundige zorg | 834 | 848 | 848 | 848 | 848 | 848 |
Paramedische zorg | 913 | 870 | 867 | 867 | 867 | 867 |
Verloskunde | 285 | 268 | 268 | 268 | 268 | 268 |
Kraamzorg | 360 | 358 | 358 | 358 | 358 | 358 |
Zorg voor zintuiglijk gehandicapten | 187 | 185 | 185 | 185 | 185 | 185 |
Tweedelijnszorg | 28.358 | 27.830 | 27.680 | 27.689 | 27.693 | 27.694 |
Medisch-specialistische zorg | 25.632 | 25.011 | 24.864 | 24.873 | 24.876 | 24.877 |
Geriatrische revalidatiezorg en eerstelijnsverblijf | 1.191 | 1.292 | 1.292 | 1.293 | 1.293 | 1.293 |
Beschikbaarheidbijdrage academische zorg | 847 | 849 | 849 | 849 | 849 | 849 |
Beschikbaarheidbijdragen overig medisch-specialistische zorg | 124 | 125 | 125 | 125 | 125 | 125 |
Overig curatieve zorg | 563 | 553 | 550 | 550 | 550 | 550 |
Geneeskundige geestelijke gezondheidszorg | 2.969 | 4.204 | 4.204 | 4.204 | 4.204 | 4.204 |
Apotheekzorg en hulpmiddelen | 6.583 | 6.665 | 6.499 | 6.495 | 6.491 | 6.490 |
Apotheekzorg | 4.855 | 4.901 | 4.738 | 4.735 | 4.732 | 4.731 |
Hulpmiddelen | 1.727 | 1.764 | 1.761 | 1.760 | 1.759 | 1.759 |
Wijkverpleging | 3.451 | 4.099 | 4.156 | 4.144 | 4.132 | 4.121 |
Ziekenvervoer | 860 | 857 | 857 | 857 | 857 | 857 |
Ambulancezorg | 744 | 721 | 721 | 721 | 721 | 721 |
Overig ziekenvervoer | 117 | 136 | 136 | 136 | 136 | 136 |
Opleidingen | 1.401 | 1.441 | 1.482 | 1.513 | 1.513 | 1.513 |
Grensoverschrijdende zorg | 556 | 972 | 702 | 702 | 709 | 709 |
Nominaal en onverdeeld | 5 | 1.546 | 4.033 | 6.455 | 8.973 | 11.615 |
Bruto Zvw-uitgaven ontwerpbegroting 2022 | 50.859 | 54.464 | 56.437 | 58.885 | 61.398 | 64.029 |
Eigen betalingen Zvw | 3.102 | 3.237 | 3.379 | 3.530 | 3.682 | 3.836 |
Netto Zvw-uitgaven ontwerpbegroting 2022 | 47.757 | 51.227 | 53.059 | 55.355 | 57.717 | 60.193 |
2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
Wlz-uitgaven per sector | ||||||
Zorg in natura binnen contracteerruimte | 24.850 | 26.134 | 26.113 | 26.118 | 26.105 | 26.125 |
Ouderenzorg | 13.751 | 14.171 | 14.168 | 14.174 | 14.163 | 14.184 |
Gehandicaptenzorg | 7.810 | 8.118 | 8.101 | 8.093 | 8.084 | 8.076 |
Langdurige ggz | 1.723 | 2.220 | 2.228 | 2.235 | 2.241 | 2.248 |
Volledig pakket thuis | 550 | 566 | 566 | 566 | 566 | 566 |
Extramurale zorg | 690 | 710 | 703 | 703 | 703 | 703 |
Overig binnen contracteerruimte | 327 | 347 | 347 | 347 | 347 | 347 |
Persoonsgebonden budgetten | 2.388 | 2.451 | 2.452 | 2.453 | 2.454 | 2.454 |
Buiten contracteerruimte | 941 | 1.601 | 3.212 | 4.994 | 6.839 | 8.789 |
Beheerskosten | 271 | 280 | 265 | 258 | 264 | 264 |
Overig buiten contracteerruimte 1 | 520 | 480 | 490 | 506 | 511 | 513 |
Nominaal en onverdeeld | 150 | 841 | 2.457 | 4.229 | 6.064 | 8.012 |
Bruto Wlz-uitgaven ontwerpbegroting 2022 | 28.180 | 30.186 | 31.777 | 33.565 | 35.398 | 37.369 |
Eigen bijdragen Wlz | 1.992 | 2.073 | 2.113 | 2.181 | 2.245 | 2.313 |
Netto Wlz-uitgaven ontwerpbegroting 2022 | 26.188 | 28.113 | 29.664 | 31.384 | 33.154 | 35.056 |
2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
Begrotingsgefinancierde zorguitgaven | ||||||
Wmo beschermd wonen (gemeentefonds) | 1.481 | 1.426 | 1.426 | 1.427 | 1.427 | 1.428 |
Overig begrotingsgefinancierd (VWS-begroting en aanvullende post Financiën) | 606 | 593 | 480 | 476 | 487 | 496 |
Bruto begrotingsgefinancierde zorguitgaven ontwerpbegroting 2022 | 2.086 | 2.018 | 1.907 | 1.903 | 1.914 | 1.924 |
Totaal zorguitgaven ontwerpbegroting 2022 | 2021 | 2022 | 2023 | 2024 | 2025 | 2026 |
Bruto zorguitgaven | 81.125 | 86.668 | 90.121 | 94.353 | 98.711 | 103.322 |
Ontvangsten | 5.093 | 5.310 | 5.492 | 5.711 | 5.927 | 6.150 |
Netto zorguitgaven | 76.032 | 81.358 | 84.630 | 88.642 | 92.784 | 97.173 |
1 Bij de Wlz zijn onder de post «overige buiten contracteerruimte» opgenomen de deelsectoren: hulpmiddelen, tandheelkunde Wlz, medisch-specialistische zorg Wlz, overige Wlz, ADL, zorginfrastructuur (vanaf 2022), transitiemiddelen verpleeghuiszorg (t/m 2021) en beschikbaarheidbijdrage opleidingen Wlz. | ||||||
Bron: VWS, Zorginstituut Nederland en NZa. | ||||||
De realisatiecijfers in de zorg staan bij de VWS-jaarverslagen nog niet volledig stil en ijlen nog enige jaren na. Daardoor vinden er ook na het verschijnen van VWS-jaarverslagen aanpassingen in de cijfers voor het betreffende jaar plaats. In tabel 14 worden de actuele zorguitgaven en –ontvangsten voor de jaren 2012-2022 weergegeven. De cijfers voor de jaren 2012 ‒ 2018 zijn definitief.
2012 | 2013 | 2014 | 2015 1 | 2016 | 2017 | 2018 | 2019 2 | 2020 2 | 2021 2 | 2022 2 | |
|---|---|---|---|---|---|---|---|---|---|---|---|
Zorguitgaven en -ontvangsten actuele VWS-stand | |||||||||||
Zorgverzekeringswet (Zvw) | |||||||||||
Bruto-uitgaven | 36.672 | 39.210 | 39.220 | 41.842 | 43.779 | 45.133 | 46.824 | 48.762 | 50.746 | 50.859 | 54.464 |
Ontvangsten | 1.932 | 2.666 | 3.125 | 3.218 | 3.195 | 3.128 | 3.204 | 3.124 | 3.190 | 3.102 | 3.237 |
Netto-uitgaven | 34.739 | 36.544 | 36.095 | 38.624 | 40.585 | 42.005 | 43.620 | 45.638 | 47.557 | 47.757 | 51.227 |
Wet langdurige zorg (Wlz) | |||||||||||
Bruto-uitgaven | 27.865 | 27.452 | 27.800 | 19.545 | 19.930 | 20.401 | 21.634 | 23.801 | 25.899 | 28.180 | 30.186 |
Ontvangsten | 1.697 | 1.915 | 1.971 | 1.892 | 1.892 | 1.852 | 1.771 | 1.846 | 1.875 | 1.992 | 2.073 |
Netto-uitgaven | 26.169 | 25.537 | 25.829 | 17.653 | 18.038 | 18.549 | 19.863 | 21.955 | 24.024 | 26.188 | 28.113 |
Begrotingsgefinancierde zorguitgaven | |||||||||||
Bruto Wmo (gemeentefonds) | 1.511 | 1.561 | 1.714 | 4.943 | 4.945 | 4.899 | 5.111 | ||||
Bruto Jeugdwet (gemeentefonds) | 2.034 | 1.920 | 1.878 | 1.971 | |||||||
Bruto beschermd wonen (gemeentefonds) | 1.809 | 1.938 | 1.481 | 1.426 | |||||||
Bruto overig begrotingsgefinancierd (VWS-begroting en aanvullende post Financiën) | 1.893 | 594 | 577 | 491 | 434 | 500 | 513 | 461 | 482 | 606 | 593 |
Bruto begrotingsgefinancierde zorguitgaven | 3.405 | 2.155 | 2.291 | 7.468 | 7.299 | 7.277 | 7.595 | 2.271 | 2.421 | 2.086 | 2.018 |
Ontvangsten | 21 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Netto begrotingsgefinancierde zorguitgaven | 3.384 | 2.155 | 2.291 | 7.468 | 7.299 | 7.277 | 7.595 | 2.271 | 2.421 | 2.086 | 2.018 |
Bruto zorguitgaven | 67.942 | 68.818 | 69.311 | 68.855 | 71.008 | 72.811 | 76.054 | 74.834 | 79.066 | 81.125 | 86.668 |
Ontvangsten | 3.650 | 4.581 | 5.096 | 5.110 | 5.087 | 4.980 | 4.975 | 4.970 | 5.065 | 5.093 | 5.310 |
Netto zorguitgaven | 64.292 | 64.237 | 64.215 | 63.745 | 65.922 | 67.830 | 71.079 | 69.864 | 74.001 | 76.032 | 81.358 |
Bron: VWS. | |||||||||||
1 Op 1 januari 2015 zijn de Wet langdurige zorg en de Wet maatschappelijke ondersteuning 2015 en Jeugdwet in werking getreden. | |||||||||||
2 De middelen voor Wmo- en jeugdzorg die per 2019 onderdeel uitmaken van de algemene uitkering van het gemeentefonds tellen vanaf dat moment niet meer mee als voor het Financieel Beeld Zorg relevante zorguitgaven. | |||||||||||
Figuur 6 Bijstellingen van de netto zorguitgaven Zvw en AWBZ/Wlz, na verschijnen van de VWS-jaarverslagen 2012-2020.
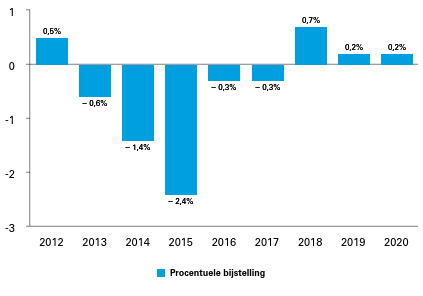
Bron: Financieel Beeld Zorg uit de jaarverslagen VWS (diverse jaren) en de actuele VWS-stand.
In figuur 6 zijn de bijstellingen van de netto zorguitgaven van de Zvw en de AWBZ/Wlz na het verschijnen van de VWS-jaarverslagen grafisch weergegeven voor de jaren 2012-2020. Uit de grafiek blijkt dat de bijstellingen zowel hoger als lager zijn uitgekomen. De omvang van de bijstelling blijft in de meeste jaren binnen een bandbreedte van 1%, met een maximale uitschieter van ‒ 2,4% in 2015. Vanaf 2016 zijn de bijstellingen minder groot dan in de jaren daarvoor. De grote bijstellingen vóór 2016 betroffen vooral de Zvw en daarbinnen vooral de medisch-specialistische zorg (MSZ) en de ggz. De ramingen van de zorgverzekeraars zijn in de laatste jaren steeds beter geworden, vooral bij de MSZ, waarbij de verkorting van de maximale dbc-duur in de MSZ tot 120 dagen in 2015 een belangrijke rol heeft gespeeld. In 2015 werd tevens de langdurige zorg hervormd. De dbc-duurverkorting en de hervormingen brachten dermate grote onzekerheden met zich mee dat na het jaarverslag 2015 nog relatief grote bijstellingen plaatsvonden. Vanaf 2016 wordt duidelijk dat de zorgverzekeraars beter in staat zijn de uitgaven te ramen en leiden de ramingen die VWS van Zorginstituut Nederland krijgt tot minder aanpassingen na het jaarverslag. De jaren 2019 en 2020 zijn nog niet definitief. Het is mogelijk dat voor deze jaren nog aanpassingen moeten worden verwerkt.
Door de algemene verbeteringen van de ramingen van de zorguitgaven zijn de aanpassingen na de jaarverslagen in de laatste jaren steeds kleiner geworden, maar de coronapandemie heeft vanaf het jaar 2020 de onzekerheid vergroot. Het is mogelijk dat dit zich zal uiten in grotere bijstellingen na het jaarverslag 2020.
In deze paragraaf wordt de horizontale ontwikkeling van de zorguitgaven grafisch weergegeven en toegelicht voor de komende vier jaren. De horizontale ontwikkeling geeft de jaar-op-jaar groei van de netto zorguitgaven weer. Hierbij worden een tweetal groeiontwikkelingen onderscheiden:
• Nominale groeiontwikkeling: de groei van de zorguitgaven inclusief de loon- en prijsontwikkeling.
• Reële groeiontwikkeling: de ontwikkeling van de zorguitgaven gecorrigeerd voor de prijsontwikkeling van het bbp.
6.4.3.1 Horizontale ontwikkeling van de totale netto zorguitgaven
In onderstaande figuur is de horizontale groei van de totale netto zorguitgaven grafisch weergegeven voor de jaren 2022-2025 (met het jaar 2021 als basisjaar). De verwachte reële groei van de totale netto zorguitgaven in 2022 is 5,1%.
Figuur 7 Horizontale groei van de totale netto zorguitgaven 2022-2025 (in %).
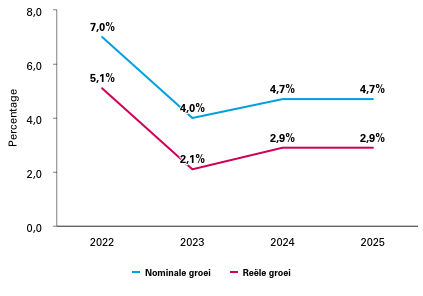
Bron: VWS-cijfers, CPB MEV 2022
De verwachte groei van de totale netto zorguitgaven in 2022 ten opzichte van 2021 komt hoger uit. Dit komt voornamelijk door de incidentele neerwaartse bijstelling van de netto Zvw-uitgaven in 2021, als gevolg van de technische correctieboeking van de schadelastdip ggz van ‒ € 1,2 miljard.
Daarnaast zijn de netto zorguitgaven in 2022 ten opzichte van 2021 bijgesteld als gevolg loon- en prijsontwikkelingen, volumegroei en deels door beleidsmatige ontwikkelingen.
6.4.3.2 Horizontale ontwikkeling van de netto Zvw-uitgaven
In onderstaande figuur is de horizontale groei van de netto Zvw-uitgaven grafisch weergegeven voor de jaren 2022-2025 (met het jaar 2021 als basisjaar). De verwachte reële groei van de netto Zvw-uitgaven in 2022 is 5,4%.
Figuur 8 Horizontale groei van de netto Zvw-uitgaven 2022-2025 (in %).
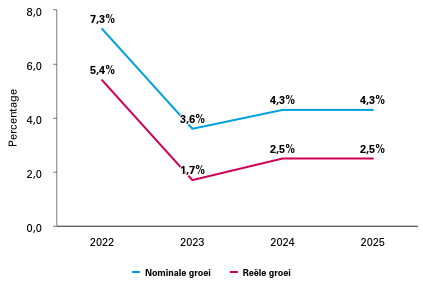
Bron: VWS-cijfers, CPB MEV 2022
De verwachte groei van de netto Zvw-uitgaven in 2022 ten opzichte van 2021 komt hoger uit. Dit komt voornamelijk door de incidentele neerwaartse bijstelling van de netto Zvw-uitgaven in 2021, als gevolg van de technische correctieboeking van de schadelastdip ggz van ‒ € 1,2 miljard.
Verder zijn de Zvw-uitgaven in 2022 ten opzichte van 2021 bijgesteld als gevolg loon- en prijsontwikkelingen, volumegroei en deels door beleidsmatige ontwikkelingen.
6.4.3.3 Horizontale ontwikkeling van de netto Wlz-uitgaven
In onderstaande figuur is de horizontale groei van de netto Wlz-uitgaven grafisch weergegeven voor de jaren 2022-2025 (met het jaar 2021 als basisjaar). De verwachte reële groei van de netto Wlz-uitgaven in 2022 is 5,5%.
Figuur 9 Horizontale groei van de netto Wlz-uitgaven 2022-2025 (in %).
Bron: VWS-cijfers, CPB MEV 2022
De verwachte groei van de netto Wlz-uitgaven in 2022 ten opzichte van 2021 komt hoger uit. Deze stijging is het gevolg van de loon- en prijsontwikkelingen, volumegroei en deels door beleidsmatige ontwikkelingen.
6.5 Financiering van de zorguitgaven
Dit hoofdstuk gaat in op de financiering van de zorguitgaven die toegerekend worden aan het Uitgavenplafond Zorg. Het grootste deel van de zorguitgaven betreft uitgaven in het kader van de Zorgverzekeringswet (Zvw) en de Wet langdurige zorg (Wlz). Het overige verloopt via de rijksbegroting. Een uitsplitsing voor het jaar 2022 staat in tabel 15. In het vervolg van dit hoofdstuk wordt dieper ingegaan op de financiering van de Zvw en de Wlz afzonderlijk.
2022 | |
|---|---|
Zorgverzekeringswet (Zvw) | 54,5 |
w.v. eigen risico | 3,2 |
Wet langdurige zorg (Wlz) | 30,2 |
w.v. eigen bijdragen | 2,1 |
Wmo beschermd wonen | 1,4 |
Overig begrotingsgefinancierd (Arbeidsmarktbeleid/Caribisch Nederland) | 0,6 |
Bruto zorguitgaven stand ontwerpbegroting 2022 | 86,7 |
1 Door afronding kan de som der delen afwijken van het totaal. | |
Bron: VWS | |
Zorgverzekeringswet (Zvw)
Het overgrote deel van de zorguitgaven in het kader van de Zorgverzekeringswet (Zvw) loopt via zorgverzekeraars. Zij betalen zorgaanbieders voor de zorg die is geleverd aan hun verzekerden. Een beperkt deel van de Zvw-zorguitgaven wordt rechtstreeks aan zorgaanbieders betaald vanuit het Zorgverzekeringsfonds (Zvf). Dit betreft vooral de beschikbaarheidbijdragen. Het gaat daarbij om zorgprestaties waarvoor het niet mogelijk en/of wenselijk is de kosten aan individuele verzekerden toe te rekenen. De grootste beschikbaarheidbijdragen zijn die voor (zorg)opleidingen en de academische zorg. Daarnaast gaat het om enkele kleinere bijdragen zoals voor gespecialiseerde brandwondenzorg, traumazorg, spoedeisende hulp en acute verloskunde. Naast de beschikbaarheidbijdragen wordt vanuit het Zvf ook een deel van de grensoverschrijdende zorg betaald.
Ter financiering van de uitgaven ontvangen zorgverzekeraars van hun verzekerden een nominale premie en het eigen risico. Daarnaast ontvangt elke zorgverzekeraar een vereveningsbijdrage uit het Zvf. Dit bedrag houdt rekening met het risicoprofiel van de verzekerdenpopulatie van de zorgverzekeraar en met het eigen risico dat hij ontvangt. Het zorgt voor een gelijk speelveld voor zorgverzekeraars. Dat is nodig omdat verzekeraars zich moeten houden aan de wettelijke acceptatieplicht van verzekerden. Ook ontvangen zorgverzekeraars uit het Zvf een vergoeding voor de beheerskosten voor verzekerde kinderen in hun bestand. In 2020 en 2021 ontvangen verzekeraars daarnaast een bijdrage op basis van de catastroferegeling uit het Zvf. In het kader van deze regeling ontvangen verzekeraars bij een pandemie een extra uitkering als de kosten van de pandemie een bepaald niveau te boven gaan.
De nominale premie bestaat uit twee delen. Het eerste deel is een door het ministerie van VWS vastgestelde rekenpremie die voor alle verzekeraars hetzelfde is. Samen met de opbrengsten uit eigen betalingen en de bijdrage die zorgverzekeraars uit het Zvf krijgen, kunnen zij hier in de optiek van VWS hun zorguitgaven mee betalen. Daarnaast bevat de nominale premie een opslagpremie, die verzekeraars zelf vaststellen en dus per verzekeraar verschilt. Zorgverzekeraars gebruiken deze opslagpremie om de beheerskosten te dekken en reserves op te bouwen om zeker te stellen dat zij altijd aan hun verplichtingen kunnen voldoen. De Nederlandsche Bank (DNB) stelt minimumeisen aan deze reserves. In de opslagpremie kunnen zorgverzekeraars ook winsten en verliezen uit het verleden en van de VWS-raming afwijkende inschattingen ten aanzien van de zorguitgaven of risico-opslagen verwerken. Door verschillen in de opslagpremie concurreren verzekeraars met elkaar om verzekerden, die jaarlijks kunnen overstappen naar een andere verzekeraar.
Het Zvf ontvangt, ter financiering van zijn uitgaven, de inkomensafhankelijke bijdrage (IAB), de premievervangende bijdrage van verdragsgerechtigden, rente en een rijksbijdrage kinderen. Deze rijksbijdrage maakt het mogelijk dat bij kinderen tot 18 jaar geen nominale premie in rekening hoeft te worden gebracht. Vanuit het Zvf worden zorgverzekeraars gecompenseerd voor derving van inkomsten als gevolg van wanbetaling bij de nominale premie. Ook worden uit het Zvf kosten betaald in het kader van de regeling onverzekerden. In de Zvw is geregeld dat het Zvf niet structureel mag werken met tekorten of overschotten. Daarom dient een gebleken negatief vermogen snel te worden weggewerkt via meer dan lastendekkende premies en een positief vermogen via minder dan lastendekkende premies.
De overheid betaalt de zorgtoeslag aan huishoudens met lage inkomens en middeninkomens ter gedeeltelijke compensatie van de nominale premie en het eigen risico. De zorgtoeslag waarborgt dat geen enkel huishouden een groter deel van zijn inkomen aan zorgpremie en eigen risico hoeft te betalen dan wat op grond van de wet als aanvaardbaar wordt beschouwd. De zorgtoeslag compenseert de lasten die daarboven uitstijgen. Daarbij is de zogenaamde standaardpremie maatgevend en niet de feitelijke, door de individuele burger betaalde premies. De standaardpremie is bepaald als het gemiddelde van de nominale premies die worden betaald in de markt, vermeerderd met het gemiddelde bedrag dat een verzekerde aan eigen risico betaalt. De zorgtoeslag maakt geen onderdeel uit van het Uitgavenplafond Zorg, maar telt net als de zorgpremies mee in het inkomstenkader. Dat betekent dat het kabinet een hogere zorgtoeslag beschouwt als een vorm van lastenverlichting.
Uiteindelijk worden alle collectieve zorguitgaven betaald door burgers en bedrijven via de nominale premie, de IAB, het eigen risico en belastingen. In de Zvw is vastgelegd dat evenveel inkomsten worden gegenereerd via de IAB als via de nominale premie, de eigen betalingen en de rijksbijdrage kinderen samen (de 50/50-verdeling). De 50/50-verdeling impliceert dat uitgavenstijgingen bij verzekeraars voor 50% moeten worden gedekt uit de IAB. Dat wordt bereikt door de bijdrage uit het fonds aan verzekeraars te verhogen. Omgekeerd dient een stijging van de rechtstreekse uitgaven van het Zvf voor de helft te worden opgevangen via nominale premies. Dat wordt bereikt door de bijdrage aan de zorgverzekeraars te verlagen.23
De Wet langdurige zorg (Wlz)
Het overgrote deel van de zorguitgaven in het kader van de Wlz loopt in opdracht van zorgkantoren via het Centraal Administratie Kantoor (CAK) naar zorgaanbieders. De uitzondering hierop vormen persoonsgebonden budgetten (pgb’s). Daarbij wordt geld door de Sociale Verzekeringsbank (SVB) overgemaakt naar zorgverleners in opdracht van burgers die zelf zorg inkopen (trekkingsrechten). De financiering loopt via het Fonds langdurige zorg (Flz).
Het Flz ontvangt ter financiering van zijn uitgaven (via de belastingdienst) de Wlz-premie. De Wlz-premie wordt geheven als percentage over de grondslag van de 1e schijf loon- en inkomstenbelasting tot aan de premiegrens voor de volksverzekeringen, na aftrek van een deel van de heffingskortingen. Deze heffingskortingen (die bestaan sinds de belastingherziening 2001) beperken voor burgers de te betalen loon- en inkomstenheffing. Ze beperken dus zowel de te betalen inkomsten- en loonbelasting als de te betalen premies volksverzekeringen (Wlz, AOW en ANW). Voor 2001 waren er aftrekposten die zwaarder drukten op de belastingen en minder op de premies volksverzekeringen. Het Flz ontvangt daarom van de overheid een bijdrage in de kosten van kortingen (BIKK). Via deze bijdrage wordt het Flz gecompenseerd voor het drukkend effect op de Wlz-premies dat uitgaat van de belastingherziening 2001. Het Flz ontvangt daarnaast van burgers (via het CAK) de eigen bijdrage Wlz en betaalt rente aan de overheid. Tot slot ontvangt het Flz met ingang van 2019 een rijksbijdrage Wlz via de begroting van VWS. Het doel van die rijksbijdrage is dat het Flz een vermogen heeft van nul.
6.5.3.1 Zorgverzekeringswet (Zvw)
Tabel 16 geeft een overzicht van de uitgaven en inkomsten uit hoofde van de Zorgverzekeringswet (Zvw).
De ontwikkelingen bij de financiering van de Zvw in 2022 worden gedomineerd door drie zaken:
• De gevolgen van corona op de zorguitgaven in 2020 en 2021, het Zvf en de reserves van verzekeraars. Omdat harde cijfers ontbreken, is veelal gebruik gemaakt van zo goed mogelijke inschattingen van deze posten.
• De groei van de zorguitgaven. Deze groei wordt gedomineerd door de gevolgen van de loon- en prijsstijging.
• Verwerkt is verder de stabilisering van het eigen risico op € 385.
De gevolgen van corona op de premieraming verlopen via een aantal posten, maar zijn per saldo vrij beperkt.
• De Zvw-uitgaven van verzekeraars kunnen worden gesplitst in coronakosten (meerkosten en directe zorg voor coronapatiënten) enerzijds en uitgaven voor reguliere zorg plus de continuïteitsbijdrage anderzijds.
• Op basis van de reguliere risicoverevening dragen verzekeraars in 2020 vrijwel het gehele risico van hogere of lagere uitgaven. Naar huidig inzicht komen de zorguitgaven van verzekeraars in 2020 inclusief de coronakosten en de continuïteitsbijdragen die verzekeraars aan zorgaanbieders verstrekt hebben € 0,1 miljard hoger uit dan waar verzekeraars van uitgingen bij hun premiestelling 2021. Dit is dus een tegenvaller voor verzekeraars.
• In 2021 is het risico gesplitst. Bij de niet-corona-uitgaven geldt een macro-nacalculatie van 85%. Verzekeraars dragen macro dus 15% van het risico en het Zvf 85%. Naar huidig inzicht komen de niet-corona-uitgaven in 2021 € 0,8 miljard lager uit dan in de begroting 202124. Dat leidt tot een meevaller bij het Zvf van € 0,7 miljard en een meevaller van € 0,1 miljard bij verzekeraars. Bij de premiestelling 2022 hadden verzekeraars hiermee nog geen rekening gehouden.
Op basis van de catastroferegeling ontvangen verzekeraars een extra bijdrage uit het Zvf als de coronakosten in 2020 en 2021 samen boven de € 1,1 miljard uitkomen. De uitkering bedraagt dan vijfderde van het bedrag boven de € 1,1 miljard.
• De coronakosten van verzekeraars bedragen naar huidige inschatting circa € 1,3 miljard in 2020 en € 1,0 miljard in 2021. Die kosten liggen daarmee ruim boven de drempel van de catastroferegeling. De extra bijdrage uit het Zvf bedraagt naar huidige inschatting € 1,2 miljard in 2020 en € 0,9 miljard in 2021. Dit bedrag is een voorlopige inschatting en wordt pas definitief in 2022. Dit leidt tot een verslechtering van het vermogen van het Zvf met € 2,1 miljard per ultimo 2021. De extra uitkering van € 1,2 miljard in 2020 leidt bij de verzekeraars tot extra reserves (zij konden de coronakosten namelijk nagenoeg dekken uit lagere uitgaven bij niet-coronazorg). In 2021 staat tegenover de € 1,0 miljard corona-uitgaven een uitkering van € 0,9 miljard. Verzekeraars dekken dus zelf € 0,1 miljard. Per saldo hebben verzekeraars dus een voordeel van € 1,1 miljard (dat ze voor een klein deel al hebben meegenomen bij de premiestelling 2021).
• Vanwege de economische gevolgen van corona werd in september 2020 door het CPB voor 2020 gerekend met een forse terugval in werkgelegenheid en loonontwikkeling met als gevolg dat de raming van de IAB-inkomsten in 2020 laag uitviel. Dat leidde tot een tegenvaller in het Zvf die in 2021 met een premieopslag ongedaan is gemaakt. Naar huidig inzicht zijn de economische gevolgen van corona veel kleiner dan eerder gedacht. Daarom komt de raming van de IAB-inkomsten nu duidelijk hoger uit in 2020 (€ 0,7 miljard) en 2021 (€ 0,9 miljard).
• Per saldo resulteert er in het Zvf vanwege de meevaller bij de macro-nacalculatie in 2021 (€ 0,6 miljard), de tegenvaller op grond van de catastroferegeling (€ 2,1 miljard) en de meevaller bij de IAB (€ 1,7 miljard) een vermogensoverschot van € 0,3 miljard. Dit overschot wordt in 2022 weggewerkt via een lagere premie van circa € 10.
• Bij de verzekeraars doet zich vanwege de tegenvaller bij de uitgaven in 2020 (€ 0,1 miljard), de meevaller bij de macro-nacalculatie in 2021 (€ 0,1 miljard) en de meevaller op grond van de catastroferegeling (€ 1,1 miljard) een meevaller voor van € 1,1 miljard. Een deel daarvan is al ingezet in de premiestelling 2021. In de premieraming is er van uit gegaan dat verzekeraars de resterende meevaller grotendeels inzetten ter reductie van de premie 2022. De inzet van € 0,9 miljard drukt de premies in 2022 met circa € 30.
• Ook lonen en prijzen worden minder geraakt door corona dan eerder gedacht. Dit leidt tot een opwaartse bijstelling van de zorguitgaven met € 0,7 miljard, wat leidt tot een premiestijging van ruim € 24.
• Per saldo is het effect op de premie 2022 van de coronacrisis daarmee dus een daling van circa € 16, terwijl er in 2021 sprake was van een effect van +€ 5.
De Zvw-uitgaven vallend onder het Uitgavenplafond Zorg worden voor 2022 geraamd op € 54,5 miljard. Dit bedrag is voor € 0,3 miljard opwaarts vertekend door een boekhoudkundige overstap van kasbasis naar transactiebasis bij de grensoverschrijdende zorg25. Deze kas/transactie-hobbel heeft geen gevolgen voor de hoeveelheid grensoverschrijdende zorg die geleverd wordt en heeft ook geen invloed op de premies. Gecorrigeerd voor deze hobbel zijn de uitgaven € 54,2 miljard; een groei van € 2,1 miljard ten opzichte van de (voor de kas-transactie-effecten gecorrigeerde) geraamde uitgaven in 2021. De ontwikkeling van de Zvw-uitgaven wordt in paragraaf 6.3.1 in dit Financieel Beeld Zorg toegelicht. De groei van de Zvw-uitgaven betreft vooral groei bij de zorguitgaven van zorgverzekeraars. Deze stijgen met € 1,9 miljard van 2021 naar 2022. De rechtstreekse betalingen vanuit het Zvf (beschikbaarheidbijdragen en uitgaven in het kader van internationale verdragen) groeien naar verwachting met € 0,1 miljard.
Bij de beheerskosten en reserveontwikkeling van zorgverzekeraars wordt een daling van € 0,6 miljard verwacht tussen 2021 en 2022. Dit is vooral het gevolg van de aanname dat de zorgverzekeraars in 2022 naar verwachting meer (€ 0,9 miljard) zullen interen op hun reserves dan de huidige inschatting van de afbouw in 2021 (€ 0,3 miljard)26. Zorgverzekeraars beschikken mede als gevolg van de positieve resultaten in 2020 naar inschatting over voldoende reserves om de premieontwikkeling 2022 te mitigeren. Verondersteld wordt dat zorgverzekeraars in 2022 € 0,9 miljard aan reserves inzetten ter verlaging van de premiestijging, dat is € 0,4 miljard meer dan waar zorgverzekeraars bij de premiestelling 2021 voor 2021 van uitgingen.
De overige baten van het Zvf (rentebaten, bijdragen van verdragsgerechtigden, kosten en opbrengsten wanbetalers en onverzekerden) zijn vrijwel constant.
In de begroting 2021 zijn de IAB en de rekenpremie zodanig bepaald, dat het geraamde negatieve vermogen van het Zvf per ultimo 2020 zou worden teruggebracht naar nul per ultimo 2021. Dit verhoogt de te financieren lasten met ‒ € 0,3 miljard. Naar huidige inschatting zal het Zvf per ultimo 2021 een vermogenssaldo van ‒ € 0,3 miljard hebben. Dit positieve saldo resulteert uit een tegenvaller van € 2,1 miljard vanwege de uitkering in het kader van de catastroferegeling in 2020 en 2021, een meevaller bij de IAB van € 1,7 miljard in 2020 en 2021, een meevaller van € 0,6 miljard bij de nacalculatie 2021, een tegenvaller bij de rechtstreekse uitgaven 2020 en 2021 van € 0,1 miljard en de verwerking van het Zvf-jaarverslag 2019 (een meevaller van € 0,1 miljard). Er dient in 2022 dus een overschot van € 0,3 miljard te worden weggewerkt. Dit leidt tot een daling van de te financieren lasten van € 0,6 miljard ten opzichte van 2021 toen een tekort van € 0,3 miljard moest worden weggewerkt.
De hierboven beschreven ontwikkeling van lasten, saldo en overige baten leidt ertoe dat er in 2022 € 54,5 miljard aan premies, rijksbijdragen en eigen betalingen nodig zijn; dit is € 0,3 miljard meer dan in 2021. Deze € 54,5 miljard wordt door de IAB, de nominale premie, de rijksbijdrage kinderen en de eigen risico gefinancierd zoals weergegeven in tabel 16. De ontwikkelingen daarbij worden later in deze paragraaf toegelicht.
2020 | 2021 | 2022 | |
|---|---|---|---|
Uitgaven ten laste van de macropremielast | |||
Zorguitgaven zorgverzekeraars | 48,2 | 49,5 | 51,5 |
Rechtstreekse uitgaven Zorgverzekeringsfonds | 2,6 | 2,6 | 2,7 |
Uitgaven onder het Uitgavenplafond Zorg | 50,7 | 52,1 | 54,2 |
Beheerskosten/mutatie reserves zorgverzekeraars | 2,3 | 1,0 | 0,5 |
Overige baten Zorgverzekeringsfonds | 0,0 | 0,0 | 0,0 |
Saldo Zorgverzekeringsfonds | ‒ 1,9 | 1,1 | ‒ 0,3 |
Te financieren uit premies /eigen betalingen | 51,2 | 54,2 | 54,5 |
Financiering | |||
Inkomensafhankelijke bijdrage (IAB) | 25,4 | 27,4 | 26,9 |
Nominale premie | 19,9 | 20,9 | 21,5 |
Rijksbijdrage kinderen | 2,7 | 2,8 | 2,8 |
Eigen risico | 3,2 | 3,1 | 3,2 |
Totaal | 51,2 | 54,2 | 54,5 |
1 Door afronding kan de som der delen afwijken van het totaal. | |||
Bron: VWS. De meeste cijfers in de kolommen 2020 en 2021 zijn afkomstig van of afgeleid van informatie van het Zorginstituut. De rechtstreekse uitgaven van het Zvf en voor de zorguitgaven van zorgverzekeraars zijn gebaseerd op Zorginstituut -informatie van maart 2021. De opbrengst van de nominale premie is voor 2020 en 2021 bepaald als de gemiddelde nominale premie zoals bepaald door de Nederlandse Zorgautoriteit (NZa) vermenigvuldigd met het aantal verzekerden uit de opgave van het Zorginstituut. De IAB is voor 2020 en 2021 overgenomen van het CPB. De rijksbijdrage is gebaseerd op het VWS-jaarverslag en komt overeen met Zorginstituut -informatie van maart. De post overige baten (rentebaten, wanbetalers, onverzekerden, verdragsgerechtigden) is een extrapolatie gebaseerd op de maartraming 2021 van het Zorginstituut. De post beheerskosten/mutatie reserves zorgverzekeraars is in 2020 en 2021 het saldo van de opbrengst van nominale premies, eigen betalingen en de bijdrage aan verzekeraars uit het fonds enerzijds en de geraamde zorguitgaven van zorgverzekeraars anderzijds (toevoegingen en onttrekkingen aan reserves worden in deze post meegenomen). | |||
Het Zorgverzekeringsfonds (Zvf)
In tabel 17 staan de uitgaven en inkomsten van het Zvf en de individuele zorgverzekeraars. Hierin staan de posten uit tabel 16 en de betalingen van het fonds aan de zorgverzekeraars.
2020 | 2021 | 2022 | |
|---|---|---|---|
ZVF | |||
Uitgaven | 29.992,4 | 29.103,4 | 29.899,5 |
- Uitkering aan zorgverzekeraars voor zorg | 26.092,0 | 25.506,0 | 27.024,0 |
- Uitkering voor catastroferegeling | 1.200,3 | 869,5 | 0,0 |
- Uitkering voor beheerskosten kinderen | 135,5 | 134,8 | 132,8 |
- Rechtstreekse uitgaven Zvf | 2.564,6 | 2.593,2 | 2.742,8 |
Inkomsten | 28.114,5 | 30.154,9 | 29.714,0 |
- Inkomensafhankelijke bijdrage (IAB) | 25.413,0 | 27.378,4 | 26.915,3 |
- Rijksbijdrage kinderen | 2.722,9 | 2.796,5 | 2.810,5 |
- Overige baten | ‒ 21,4 | ‒ 20,0 | ‒ 11,8 |
Exploitatiesaldo | ‒ 1.878,0 | 1.051,5 | ‒ 185,5 |
Idem, niet gecorrigeerd voor DBC-dip | ‒ 1.878,0 | 2.298,9 | ‒ 455,5 |
Vermogen Zvf | ‒ 1.441,6 | 857,3 | 401,8 |
Vermogensnorm | ‒ 689,0 | 558,4 | 288,4 |
Vermogenssaldo Zvf2 | ‒ 752,6 | 298,9 | 113,4 |
INDIVIDUELE VERZEKERAARS | |||
Uitgaven | 50.513,9 | 50.552,1 | 51.910,8 |
- Zorg (niet corona) | 46.842,6 | 48.543,0 | 51.451,1 |
- Zorg (corona) | 1.339,1 | 970,0 | 0,0 |
- Beheerskosten/exploitatiesaldi | 2.332,2 | 1.039,2 | 459,7 |
Inkomsten | 50.513,9 | 50.552,1 | 51.910,8 |
- Uitkering van Zvf voor zorg | 26.092,0 | 25.506,0 | 27.024,0 |
- Uitkering voor catastroferegeling | 1.200,3 | 869,5 | 0,0 |
- Uitkering van Zvf voor beheerskosten kinderen | 135,5 | 134,8 | 132,8 |
- Nominale rekenpremie | 19.319,5 | 20.076,1 | 21.190,4 |
- Nominale opslagpremie | 576,9 | 864,3 | 326,9 |
- Eigen risico | 3.189,7 | 3.101,5 | 3.236,8 |
1 Door afronding kan de som der delen afwijken van het totaal. | |||
2 Door afronding van de IAB op vijfhonderdste procenten wordt er enkele tientallen miljoenen euro minder gefinancierd dan beoogd. Daardoor komt het vermogenssaldo van het Zvf per ultimo 2022 niet exact uit op de beoogde € 0,0 miljard. | |||
Bron: VWS | |||
De grootste uitgavenpost van het Zvf is de vereveningsbijdrage; de bijdrage aan de verzekeraars ter gedeeltelijke dekking van de zorgkosten. Deze bijdrage resulteert uit toepassing van de 50/50-regel. Die regel bepaalt – gegeven de totale lasten en gegeven de ontwikkeling van het eigen risico en de rijksbijdrage – hoe de IAB en de nominale premie zich moeten ontwikkelen. Daaruit volgt voor 2022 een stijging van de opbrengst van de nominale premie met € 0,6 miljard27. Gegeven de geraamde ontwikkeling van de zorguitgaven van verzekeraars, eigen betalingen, beheerskosten en reserve-afbouw van verzekeraars, wordt dit mogelijk via een stijging van de bijdrage uit het Zvf aan de zorgverzekeraars met € 1,5 miljard. In 2020 en 2021 zal er ook een uitkering voor de catatroferegeling zijn. Die is naar huidige schatting € 1,2 miljard in 2020 en € 0,9 miljard in 2021.
De inkomsten van het Zvf bestaan vooral uit de IAB en de rijksbijdrage ter dekking van de fictieve premielast van kinderen tot 18 jaar.
De opbrengst van de IAB daalt van 2021 naar 2022 met € 0,5 miljard. Dit is het saldo van drie ontwikkelingen. Ten eerste stijgen de totale uit premies te financieren kosten van 2021 op 2022 met € 0,3 miljard. Dit staat gepresenteerd in tabel 16. Hierdoor stijgt de IAB met € 0,15 miljard. Daarnaast is er een daling van € 0,6 miljard als gevolg van een correctie op de 50/50-regel28. Per saldo leidt dit tot de daling van € 0,5 miljard.
De rijksbijdrage voor kinderen blijft vrijwel gelijk. Deze volgt de ontwikkeling van het aantal kinderen en de ontwikkeling van de geraamde opbrengst nominale premie plus eigen betalingen. Zorgverzekeraars ontvangen uit het Zvf een vergoeding voor de beheerskosten van verzekerde kinderen die afhankelijk is van het aantal verzekerde kinderen. Via het Zvf lopen ook de overige baten (rentebaten, premievervangende bijdragen verdragsgerechtigden, kosten en opbrengsten wanbetalers en kosten en opbrengsten onverzekerden). Deze worden bij de inkomsten geboekt omdat ze niet relevant zijn voor het Uitgavenplafond Zorg.
Zowel het feitelijk vermogen als het vermogenssaldo29 van het Zvf komen in 2021 naar huidige inschatting € 0,3 miljard hoger uit dan het beoogde niveau uit de begroting 2021. De oorzaak van de meevaller is hiervoor toegelicht. Het vermogenssaldo komt naar verwachting uit op een overschot van € 0,3 miljard. Er dient daarom in 2022 een overschot van € 0,3 miljard te worden weggewerkt.
De individuele verzekeraars
De uitgaven van de zorgverzekeraars bestaan uit de uitgaven aan zorg en de beheerskosten/reserveontwikkeling. De ontwikkeling hiervan is hiervoor toegelicht. Dat geldt ook voor de bijdrage die zorgverzekeraars ontvangen uit het Zvf ter gedeeltelijke dekking van de zorgkosten die zij moeten betalen. Zorgverzekeraars ontvangen ook het eigen risico van hun verzekerden. De opbrengst van het eigen risico stijgt van 2021 op 2022 beperkt.
De totale geraamde opbrengst van de nominale premie stijgt van 2021 op 2022 met € 0,6 miljard. Deze stijging betreft een stijging van € 1,1 miljard bij de rekenpremie en een daling van € 0,5 miljard bij de opslagpremie30.
De nominale premies en inkomensafhankelijke bijdragen
Hiervoor is toegelicht hoe de uitgaven en inkomsten zich op macroniveau naar huidig inzicht ontwikkelen tussen 2021 en 2022. Daarbij wordt rekening gehouden met de huidige inzichten voor 2021. Die waren nog niet bekend toen de premies 2021 werden vastgesteld. Bij het verklaren van de premiestijging van 2021 naar 2022 op microniveau moet het huidige beeld 2022 worden vergeleken met het beeld 2021 ten tijde van de premievaststelling 2021. Dat is bij de rekenpremie en de IAB de begroting 2021 en bij de opslagpremie de premiestelling door verzekeraars in het najaar van 2020. De opslagpremie is door de verzekeraars € 5 hoger vastgesteld dan geraamd in de VWS-begroting 2021. Dit gebeurde omdat verzekeraars uitgingen van iets hogere lasten en een iets grotere reserve-afbouw dan verondersteld in de VWS-begroting 2021.
De IAB komt in 2022 uit op 6,70%; 0,30 procentpunt lager dan in 2021. Bij de nominale premie wordt een stijging geraamd van € 31; van gemiddeld € 1.478 in 2021 naar gemiddeld € 1.509 in 2022. Voor deze bijstellingen is een aantal oorzaken te benoemen.
IAB | Reken-premie | Opslag- premie | Nominale premie | |
|---|---|---|---|---|
Premies in 2021 | 7,00% | 1.417 | 61 | 1.478 |
a. Groei zorguitgaven | 0,06% | 64 | ‒ 3 | 61 |
b. Saldo Zorgverzekeringsfonds | ‒ 0,08% | ‒ 21 | 0 | ‒ 21 |
c. Reserveontwikkeling verzekeraars | ‒ 0,05% | 15 | ‒ 30 | ‒ 15 |
d. Rechttrekken 50/50-verhouding | ‒ 0,03% | 12 | ‒ 6 | 6 |
e. Grondslag IAB 2021 | ‒ 0,24% | |||
e. Overig en afronding | 0,04% | ‒ 1 | 1 | 0 |
Totaal | ‒ 0,30% | 69 | ‒ 38 | 31 |
Premies in 2022 | 6,70% | 1.486 | 23 | 1.509 |
a. Groei zorguitgaven
De zorguitgaven in 2022 komen naar huidige inschatting € 2,0 miljard hoger uit dan volgens de raming 2021 van verzekeraars toen zij de premie 2021 bepaalden. Deze uitgavenstijging leidt – als ook rekening wordt gehouden met de stijging van het aantal verzekerden en de ontwikkeling van het eigen risico – tot een stijging van de nominale premie met € 61. De uitgavenstijging van € 2,0 miljard betreft voor circa € 1,5 miljard de doorvertaling van lonen en prijzen uit de economie naar de zorgsector. De uitgavenstijging leidt ook tot een stijging van de noodzakelijke IAB-opbrengsten. De grondslag waarover de IAB wordt geheven groeit tussen 2021 en 2022 echter ook vanwege loonstijgingen. Als daarmee rekening wordt gehouden leidt de uitgavenstijging tot een stijging van het IAB-percentage met 0,06 procentpunt31.
b. Saldo Zorgverzekeringsfonds
Voor 2022 wordt gerekend met een beoogd saldo van ‒ € 0,3 miljard. Bij de premiestelling 2021 is gerekend met een saldo van € 0,3 miljard. De ontwikkeling van het saldo van het Zvf leidt daarom tot een daling van de nominale premie (met € 21) en een daling van de IAB (met 0,08 procentpunt).
c. Reserveontwikkeling verzekeraars
Voor 2022 wordt gerekend met een afbouw van reserves van € 0,9 miljard. Dit is € 0,4 miljard meer dan de reserveafbouw waarvan verzekeraars uitgingen bij hun premiestelling 2021. De hogere reserveafbouw dan in 2021 werkt volledig door in lagere opslagpremies, die daardoor dalen met € 30. Omdat de reserveopbouw deel uitmaakt van de totale uit premies te financieren lasten, dient de hogere reserveafbouw voor de helft neer te slaan in een lagere IAB en voor de helft in een lagere nominale premie. Dat gebeurt door de rekenpremie te verhogen (met € 15), waardoor de bijdrage aan verzekeraars daalt en een daling van de IAB met 0,05 procentpunt mogelijk is. De totale nominale premie daalt daarom met € 15 als gevolg van de reserveontwikkeling (€ 15 ‒ € 30).
d. Rechttrekken 50/50-verhouding
De verzekeraars hebben de premie 2021 € 5 hoger vastgesteld dan geraamd in de VWS-begroting 2021 (macro € 0,1 miljard), omdat zij beperkt hogere lasten voorzagen. Die extra lasten zijn volledig uit nominale premies gedekt. De doorwerking naar 2022 wordt 50/50 gedekt. Daardoor kan de nominale premie € 3 euro dalen. Er dient in 2021 ook een «fout» uit het verleden in vier jaar gecompenseerd te worden. De mate waarin dat gebeurt is hoger dan in 2021, wat leidt tot een premiestijging van € 9. Per saldo resulteert er daardoor uit het rechttrekken van de 50/50-verhouding een stijging van de nominale premie met € 6 en een stijging van de IAB met 0,03 procentpunt32.
e. Grondslag IAB 2021
Omdat de loonstijging en de werkgelegenheid zich in 2020 en 2021 positiever hebben ontwikkeld dan geraamd in september 2020 is de grondslag waarover de IAB wordt geheven in 2021 veel hoger uitgekomen. Dat werkt door naar de grondslag 2022. Dat drukt het IAB-percentage met 0,24 procentpunt.
f. Overige posten en afronding
De ontwikkelingen bij de overige posten (beheerskosten en overige lasten verzekeraars en overige baten van het fonds) plus afrondingsverschillen leiden per saldo tot kleine bijstellingen van de nominale premie en de IAB.
2020 | 2021 | 2022 | |
|---|---|---|---|
Inkomensafhankelijke bijdrage normaal (in %) | 6,70% | 7,00% | 6,70% |
Inkomensafhankelijke bijdrage verlaagd (in %) 2 | 5,45% | 5,75% | 5,45% |
Nominale rekenpremie | 1.373 | 1.417 | 1.486 |
Nominale opslagpremie (gemiddeld) 3 | 41 | 61 | 23 |
Nominale premie totaal (gemiddeld) 3 | 1.414 | 1.478 | 1.509 |
Nominale premie totaal 18- | 0 | 0 | 0 |
Verplicht eigen risico | 385 | 385 | 385 |
Standaardpremie3 | 1.642 | 1.705 | 1.738 |
Maximale zorgtoeslag eenpersoonshuishouden 3 | 1.250 | 1.287 | 1.323 |
Maximale zorgtoeslag meerpersoonshuishouden 3 | 2.379 | 2.487 | 2.527 |
1 Afgezien van de IAB betreft dit jaarbedragen in euro. | |||
2 Zelfstandigen en gepensioneerden betalen de verlaagde IAB. | |||
3 Het cijfer 2022 betreft een raming | |||
Bron: VWS | |||
6.5.3.2 Wet langdurige zorg (Wlz)
De uitgaven in het kader van de Wlz worden gefinancierd uit het Fonds Langdurige Zorg (Flz). Tabel 20 geeft een overzicht van de uitgaven en inkomsten van dit fonds. De uitgaven in deze tabel komen overeen met de Wlz-uitgaven uit tabel 10.
2020 | 2021 | 2022 | |
|---|---|---|---|
FONDS LANGDURIGE ZORG | |||
Uitgaven | 25.899,3 | 28.180,1 | 30.186,0 |
- Zorguitgaven | 25.647,9 | 27.908,6 | 29.898,0 |
- Beheerskosten | 251,4 | 271,5 | 288,0 |
Inkomsten | 26.213,9 | 29.143,3 | 30.195,9 |
- Procentuele premie | 14.772,0 | 15.500,0 | 14.838,0 |
- Eigen bijdragen | 1.875,4 | 1.991,6 | 2.073,3 |
- Bijdrage in de kosten van kortingen (BIKK) | 3.666,5 | 4.101,7 | 4.184,6 |
- Rijksbijdrage Wlz | 5.900,0 | 7.550,0 | 9.100,0 |
Exploitatiesaldo | 314,6 | 963,2 | 9,9 |
Vermogen Fonds Langdurige Zorg | ‒ 953,3 | 10,0 | 19,9 |
Procentuele premie (in %) | 9,65 | 9,65 | 9,65 |
1 Door afronding kan de som der delen afwijken van het totaal. | |||
Bron: VWS | |||
De inkomsten van het Flz worden gevormd door de premie-inkomsten, de eigen bijdragen, de Bijdrage in de Kosten van Kortingen (BIKK) en de rijksbijdrage Wlz. Afgesproken is om de Wlz-premie constant te houden op 9,65%. Geraamde tekorten in het Flz worden vanaf 2019 voorkomen via de rijksbijdrage Wlz.
Naar huidige inschatting komt het vermogen van het Flz per ultimo 2020 uit op ‒ € 953,3 miljoen. Dit is duidelijk lager dan geraamd in de begroting 2021, vanwege premietegenvallers in 2020. In 2021 stijgen de Wlz-uitgaven meer dan de premie-inkomsten. Om een tekort in het Flz te voorkomen is de rijksbijdrage Wlz in 2021 hoger.
Voor 2022 wordt een groei van de uitgaven verwacht, terwijl ook de Wlz-premie-inkomsten dalen. Die daling van de premies hangt samen met een geraamde nabetaling aan de belastingen over 2019. Om een tekort te voorkomen dient de rijksbijdrage van 2021 op 2022 te stijgen van € 7,55 miljard naar € 9,1 miljard.
2020 | 2021 | 2022 | |
|---|---|---|---|
Burgers (Nominale premie Zvw, Wlz-premie, eigen betalingen, deel IAB) | 47,1 | 49,5 | 49,5 |
Compensatie burgers door zorgtoeslag | ‒ 5,3 | ‒ 5,4 | ‒ 5,5 |
Burgers totaal | 41,8 | 44,1 | 43,9 |
Werkgevers (IAB) | 18,1 | 19,4 | 19,1 |
Burgers en bedrijven (uit belastingen) | 20,0 | 22,0 | 23,8 |
Totaal | 79,9 | 85,5 | 86,8 |
1 Door afronding kan de som der delen afwijken van het totaal. De cijfers in tabel 21 zijn overgenomen uit de (onderbouwing) tabellen 17 en 21 en figuur 10. | |||
Bron: VWS, CPB. | |||
Burgers betalen de nominale premie en het eigen risico Zvw, de premie en de eigen bijdragen Wlz, en gepensioneerden en zelfstandigen betalen de inkomensafhankelijke bijdrage Zvw (IAB). Voor burgers staat tegenover de nominale premie Zvw de compensatie door de zorgtoeslag.
Werkgevers betalen de IAB voor hun werknemers.
De Wmo-uitgaven voor beschermd wonen, de uitgaven op de VWS-begroting, de rijksbijdragen en de zorgtoeslag worden gedekt uit belastingen. Daarvan valt niet op voorhand te zeggen of het lasten van burgers of werkgevers betreft.
Figuur 10 laat zien dat een volwassene in Nederland in 2021 en 2022 op basis van de ramingen in deze begroting gemiddeld € 6.060 respectievelijk € 6.161 betaalt aan collectief gefinancierde zorg.
De bijdrage van de burgers betreft niet alleen de nominale premie en de eigen betalingen (eigen risico en eigen bijdragen Wlz). Een Nederlander betaalt gemiddeld ook een fors bedrag aan Wlz-premie. De IAB wordt voor een beperkt deel rechtstreeks door burgers betaald (gepensioneerden en zelfstandigen) en voor het grootste deel door werkgevers. Dat laatste deel beïnvloedt de loonruimte en is daarom meegenomen in figuur 10. Via de zorgtoeslag ontvangt een deel van de Nederlandse huishoudens een bedrag ter gedeeltelijke compensatie van de nominale premie en het eigen risico. Als laatste is het bedrag meegenomen dat via belastingen gemiddeld wordt opgebracht ter dekking van de begrotingsgefinancierde zorguitgaven, de rijksbijdragen en de zorgtoeslag.
Het bedrag dat een Nederlander gemiddeld betaalt aan de zorg stijgt van 2021 op 2022 met 1,7 procent. Dit is het saldo van een aantal, deels samenhangende ontwikkelingen. Zo stijgt de zorgtoeslag van 2021 op 2022, omdat de nominale premie van 2021 op 2022 stijgt. Die stijgende uitgaven aan zorgtoeslag leiden ertoe dat via belasting meer moet worden opgebracht.
De bedragen in de figuur zijn een gemiddelde per volwassene. Sommige mensen betalen meer en anderen betalen minder. Hoeveel iemand precies betaalt is afhankelijk van zijn inkomen (en bij recht op zorgtoeslag ook van het inkomen van zijn partner). Huishoudens met een laag inkomen betalen minder dan € 6.161 per persoon en huishoudens met een hoger inkomen meer, omdat de meeste posten inkomensafhankelijk zijn. Dat is het geval bij de inkomensafhankelijke Wlz-premies, de inkomensafhankelijke bijdrage Zvw (IAB), de inkomensafhankelijke eigen bijdrage Wlz en de belastingen. Omdat huishoudens met een laag of middeninkomen een inkomensafhankelijke zorgtoeslag ontvangen ter compensatie van de nominale premie en het eigen risico, geldt ook bij de nominale premies en het eigen risico dat de nettolast hiervan in samenhang met de zorgtoeslag toeneemt met het inkomen.
Figuur 10: Lasten per volwassene aan zorg in 2021 en 2022 (in euro’s per jaar)
Extracomptabele fiscale regelingen
Naast de in dit Financieel Beeld Zorg geraamde zorguitgaven, zijn er fiscale regelingen die betrekking hebben op het beleidsterrein van de zorg. De Minister van Financiën is hoofdverantwoordelijk voor de wetgeving en uitvoering van deze regelingen en voor de budgettaire middelen. In onderstaande tabel is ter informatie het budgettaire belang van deze regelingen vermeld. De cijfers zijn ontleend aan de corresponderende bijlage ‘Fiscale regelingen’ in de Miljoenennota. Naast de regeling die in onderstaande tabel is opgenomen, is er ook een aantal BTW-vrijstellingen voor medische zorg, alsmede regelingen voor teruggaaf van BPM en vrijstelling van MRB die ook voor de zorg van belang zijn. Voor een beschrijving van de regelingen, de doelstelling, de ramingsgrond, een verwijzing naar de laatst uitgevoerde evaluatie en het beoogde jaar van afronding van de volgende evaluatie, wordt verwezen naar de bijlage bij de Miljoenennota ‘Toelichting op de fiscale regelingen’.
2020 | 2021 | 2022 | |
|---|---|---|---|
BTW Laag tarief geneesmiddelen en hulpmiddelen | 1.493 | 1.461 | 1.438 |
MRB Verlaagd tarief bestelauto gehandicapten1 | 16 | 16 | 17 |
1 MRB = Motorrijtuigenbelasting | |||
In de wet is vastgelegd dat indien de gerealiseerde verhouding niet één-op-één is, er een correctie plaatsvindt in volgende jaren. Dit betekent dat als de verhouding van de gerealiseerde inkomsten in enig jaar anders uitvalt dan beoogd (bijvoorbeeld omdat de IAB € 200 miljoen tegenvalt), er in een volgend jaar allereerst weer wordt uitgegaan van een 50/50-verdeling (waardoor de IAB € 200 miljoen meer stijgt dan de nominale premie), maar daarnaast in vier jaar de «fout» van € 200 miljoen wordt weggewerkt door de IAB € 50 miljoen hoger vast te stellen dan het nominale deel.
Een flink aantal cijfers in deze paragraaf wordt vertekend door deze kas/trans-hobbel. Verzekeraars dienen de kosten van grensoverschrijdende zorg (GOZ) die in 2022 wordt geleverd te verantwoorden in 2022. Daarnaast worden in 2022 ook de declaraties voor zorg geleverd in eerdere jaren, die zonder de boekhoudkundige overstap op kasbasis zouden zijn verantwoord in het jaar dat ze zouden binnenkomen, verantwoord. Dat leidt voor hen in 2022 tot een eenmalig hogere schade. Het betreft echter geen echte hogere schade, maar een schadelastverschuiving, die ook geen invloed heeft op de som van inkomsten en waardering van onderhanden werk van zorgaanbieders. Deze schadelastverschuiving hangt ook niet samen met meer of minder geleverde zorg. Daarom zijn kas/transactie-hobbels (waaronder ook het effect van de introductie of afschaffing van dbc’s) niet relevant voor de toetsing aan het Uitgavenplafond Zorg en voor het EMU-saldo. Omdat ze wel van invloed zijn op het feitelijke vermogen van verzekeraars wordt hun nadeel gecompenseerd via een hogere vereveningsbijdrage. Het effect van de hogere vereveningsbijdrage op het vermogen van het Zvf, wordt via een bijstelling van het normvermogen geneutraliseerd. Hierdoor ontstaat er geen premie-effect. Om een zuiver zicht te krijgen op de echte ontwikkelingen is in de tabellen 16, 17 en 18 gecorrigeerd voor kas/transactie-dips en -hobbels.
Voor 2020 en 2021 is de reserveontwikkeling bij verzekeraars technisch bepaald als het saldo van de in deze begroting geraamde inkomsten van verzekeraars uit nominale premie, eigen betalingen en de vereveningsbijdrage enerzijds en de in deze begroting geraamde uitgaven van verzekeraars anderzijds.
De stijging van de nominale premie wordt bepaald door vier factoren. 1) Vanwege de stijging van de totale te financieren lasten met € 0,3 miljard dienen de nominale premie en de IAB beide met € 0,15 miljard te stijgen. 2) De verzekeraars hebben hun premie 2021 € 0,1 miljard hoger vastgesteld dan geraamd in de begroting 2021. Omdat er iets minder verzekerden zijn in 2021 dan geraamd in de begroting 2021 komt de nominale premie per saldo ongeveer uit op de raming in de begroting 2021. De actuele raming van de IAB-inkomsten is € 0,95 miljard hoger dan in de begroting 2021. Die IAB-inkomsten zijn daardoor € 0,9 miljard hoger uitgekomen dan de beoogde 50/50-verdeling. Om in 2021 weer op een 50/50-verdeling uit te komen dient de nominale premie € 0,5 miljard te stijgen en de IAB € 0,5 miljard te dalen. 3) Over de jaren 2006 tot en met 2021 heeft de IAB naar huidige inschatting € 3,0 miljard meer opgeleverd dan de nominale inkomsten. Deze € 3,0 miljard dient in vier jaar te worden gecorrigeerd. Daarom wordt de IAB in 2021 € 0,75 miljard lager vastgesteld dan de raming van de nominale inkomsten. In de begroting 2021 werd met een correctie van € 0,5 miljard gerekend. Van 2021 op 2022 leidt het corrigeren van de «fout» in de 50/50-verdeling over oude jaren tot een opwaarts effect van € 0,1 miljard op de nominale premie en een neerwaarts effect van € 0,1 miljard op de IAB. 4) Omdat de opbrengst van het eigen risico en de rijksbijdrage in 2022 € 0,1 miljard oploopt, hoeft de nominale premie € 0,1 miljard minder te stijgen. Per saldo dient de nominale premie hierdoor € 0,6 miljard te stijgen (€ 0,15 miljard + € 0,45 miljard + € 0,15 miljard ‒ € 0,1 miljard).
De hoogte van het normvermogen resulteert uit het cumulatieve effect van de zogenoemde DBC-hobbels en DBC-dips. Dit betreft het gevolg van de introductie van DBC’s in de ggz in 2008 (- € 1.637 miljoen), de introductie van DBC’s in de geriatrische revalidatie in 2013 (- € 83 miljoen), het afschaffen van DBC’s in de jeugd-ggz bij overheveling naar de gemeenten in 2014 (+€ 346 miljoen), de DBC-duurverkorting in de MSZ in 2015 (+€ 685 miljoen), de afschaffing van de DBC’s in de ggz in 2021 (+€ 1.247 miljoen) en de kas/transactiehobbel bij de grensoverschrijdende zorg (-€ 270 miljoen). Cumulatief heeft dit een effect van ‒ € 689 miljoen in 2020, van +€ 558 miljoen in 2021 en +€ 288 miljoen in 2022 op het normvermogen.
De daling van de opslagpremie met € 0,5 miljard is het saldo van een veronderstelde hogere reserve-afbouw bij verzekeraars (€ 0,6 miljard), en veronderstelde hogere beheerskosten bij verzekeraars (€ 0,1 miljard. De stijging van de rekenpremie is het saldo van de stijging van de nominale premie (€ 0,6 miljard) en de daling van de opslagpremie (€ 0,5 miljard).
De grondslag van de IAB beweegt net als de zorguitgaven mee met de loonstijging. Ook de demografie (meer burgers/meer werkenden) werkt door in beide. In de begroting 2021 is de grondslag van de IAB te laag ingeschat. De opwaartse bijstelling van de grondslag 2021 werkt door naar 2022. Daarom is de actuele raming van de grondslag 2022 fors hoger dan de raming in de begroting 2021 van de grondslag 2021.
De verzekeraars gingen bij de premiestelling uit van beperkt hogere zorguitgaven, een beperkt hogere reserveafbouw en iets lagere beheerskosten. De hogere zorguitgaven, de hogere inzet van reserves en de hogere beheerskosten hebben een afwijkend effect op reken- en opslagpremie. Als de hogere inzet van reserves of de hogere beheerskosten in 2021 waren verwerkt in de begroting 2021, dan zou dit net als nu is gebeurd voor 100% zijn neergeslagen in de opslagpremie. Er zou dan echter ook een marginaal hogere rekenpremie zijn vastgesteld (die de bijdrage aan verzekeraars zou laten dalen in combinatie met een daling van de IAB). De hogere rekenpremie moet nu nog worden verwerkt. Als de uitgaventegenvaller al in de begroting 2021 verwerkt zou zijn, dan zou deze hebben geleid tot een stijging van de rekenpremie en de IAB, maar niet tot een effect op de opslagpremie. De tegenvaller is nu juist volledig verwerkt in een hogere opslagpremie. Via een lagere opslagpremie en een hogere rekenpremie wordt dit effect nu gecorrigeerd. De 50/50-correctie voor de fout in oude jaren werkt alleen door in de rekenpremie. Per saldo leidt de 50/50-correctie dus tot een hogere rekenpremie en een lagere opslagpremie.
7. Bijlagen
Bijlage 1: ZBO's en RWT's
Naam organisatie | ZBO/RWT | Begrotingsartikel | Begrotingsramingen | Uitgevoerde evaluatie ZBO onder Kaderwet | Volgende evaluatie ZBO |
|---|---|---|---|---|---|
CBG | ZBO | Agentschappen | 0,7 | Doorlichtingsrapport College ter Beoordeling van Geneesmiddelen (aCBG) | 2020 (agentschapsdoorlich-ting aCBG) |
CAK | ZBO en RWT | 4 | 106,9 | Wettelijke evaluatie CAK over de periode 2013-2018. De basis op orde brengen. | 2024 |
CCMO | ZBO | 10 | 4,5 | ||
CIZ | ZBO en RWT | 3 | 96,8 | https://zoek.officielebekendmakingen.nl/blg-971039 | 2025 |
CSZ | ZBO en RWT | 1,6 | |||
Dopingautoriteit | ZBO en RWT | 2,9 | 2022 | ||
NZa | ZBO en RWT | 4 | 65,7 | 2023 | |
PUR | ZBO en RWT | 7 | 0,9 | 2024 | |
ZiNL | ZBO en RWT | 4 | 69,3 | 2025 | |
ZonMw | ZBO en RWT | 4 | Nog niet bekend | 2022 | |
FMMU advies bv | ZBO | 3 | evaluatieplicht niet van toepassing | evaluatieplicht niet van toepassing | |
NTS | ZBO en RWT | 2 | 2021 | ||
Landelijke examencommissie ex art. 8 lid 5 Drank- en Horecawet | ZBO | evaluatieplicht niet van toepassing | evaluatieplicht niet van toepassing | ||
Stichting Donorgegevens Kunstmatige bevruchting (SDKB) | ZBO | ||||
Cluster registratiecommissies: FGzPt, KNMG, KNMP, VenVN en KNMT | ZBO | Toetsen op kwaliteit. Evaluatie van de registratiecommissies voor specialismen in de gezondheidszorg | |||
Cluster Medisch-ethische toetsingscommissies | ZBO | evaluatieplicht niet van toepassing | evaluatieplicht niet van toepassing | ||
Cluster Uitvoerders Wlz | ZBO en RWT | evaluatieplicht niet van toepassing | evaluatieplicht niet van toepassing | ||
Cluster Zorgkantoren Wlz | ZBO en RWT | evaluatieplicht niet van toepassing | evaluatieplicht niet van toepassing | ||
Cluster Keuringsinstanties Attractie-/ speeltoestellen | ZBO | evaluatieplicht niet van toepassing | evaluatieplicht niet van toepassing | ||
Cluster Keuringsinstanties speelgoed | ZBO | evaluatieplicht niet van toepassing | evaluatieplicht niet van toepassing | ||
Cluster Keuringsinstanties gastoestellen | ZBO | evaluatieplicht niet van toepassing | evaluatieplicht niet van toepassing | ||
Cluster Keuringsinstanties Elektrotechnische producten | ZBO | evaluatieplicht niet van toepassing | evaluatieplicht niet van toepassing | ||
Cluster Keuringsinstanties beschermingsmiddelen uitsluitend voor consumentengebruik | ZBO | evaluatieplicht niet van toepassing | evaluatieplicht niet van toepassing | ||
Cluster Keuringsinstanties ex Wet medische hulpmiddelen | ZBO | evaluatieplicht niet van toepassing | evaluatieplicht niet van toepassing | ||
Cluster Examenorganisaties drogisterijbranche | ZBO | evaluatieplicht niet van toepassing | evaluatieplicht niet van toepassing |
In de WMO en Kzbo staat dat de CCMO drie evaluaties moet uitvoeren: Zelfevaluatie (art. 27 WMO), WMO evaluatie (art. 39 WMO), en een Kaderwetevaluatie (art. 39 Kzbo). Deze evaluaties moeten volgordelijk plaatsvinden en als één pakket worden opgeleverd om zo op efficiënte wijze vijfjaarlijks één algehele evaluatie te laten plaatsvinden. De volgende evaluatie van de Wmo vindt plaats in 2023. De kaderwetevaluatie en de zelfevaluatie van de CCMO zullen gelijktijdig plaatsvinden met de volgende Wmo evaluatie.
Bijlage 2: Verdiepingshoofdstuk
2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|
Stand ontwerpbegroting 2021 | 2.169.805 | 1.074.460 | 1.043.027 | 1.012.829 | 961.816 | 0 |
Mutatie nota van wijziging 2021 | 1.774.171 | 134.161 | 0 | 0 | 0 | 0 |
Mutatie amendement 2021 | 2.300 | 0 | 0 | 0 | 0 | 0 |
Mutatie 1e suppletoire begroting 2021 | 5.187.352 | 503.589 | 451.985 | 22.451 | 32.816 | 14.220 |
Nieuwe mutaties | 2.468.592 | 1.447.530 | 59.328 | 33.582 | 26.153 | 981.098 |
Stand ontwerpbegroting 2022 | 11.602.220 | 3.159.740 | 1.554.340 | 1.068.862 | 1.020.785 | 995.318 |
2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|
Compensatie voor de Nederlandse Voedsel- en Warenautoriteit (NVWA) voor de gevolgen integrale kostprijs vanaf 2022 vanuit het ministerie van VWS. | 0 | 5.100 | 3.800 | 3.800 | 3.800 | 3.800 |
Recent is besloten de decentralisatie-uitkering Gezond in de Stad (GIDS) met één jaar te verlengen (t/m 2022). Daarom wordt er een overboeking gedaan naar het Gemeentefonds. | 0 | ‒ 19.440 | 0 | 0 | 0 | 0 |
Er worden middelen beschikbaar gesteld om onderzoek naar behandelingen voor patiënten met langdurige klachten na een corona besmetting mogelijk te maken. De middelen worden vanuit 2021 voor de latere jaren beschikbaar gesteld. | 0 | 14.000 | 5.000 | 2.000 | 2.000 | 0 |
Er worden middelen beschikbaar gesteld voor gezondheidsonderzoek bij rampen. | 1.493 | 8.635 | 5.266 | 3.670 | 2.044 | 0 |
Voor het programma Maatschappelijke Diensttijd (MDT) is in 2021 een vervolgopdracht aan ZonMw verstrekt om verder toe te werken naar een landelijk dekkend aanbod en voor het uitbreiden en versterken van het MDT-netwerk. Met een kasschuif komen de beschikbare middelen in het juiste kasritme. | ‒ 45.338 | 39.228 | 5.626 | 484 | 0 | 0 |
Met het voortzetten van het programma Kansrijke Start willen we ervoor zorgen dat kinderen een stevige basis krijgen tijdens de cruciale eerste 1.000 dagen van het leven. | 0 | 6.000 | 0 | 0 | 0 | 0 |
Voor de beheersing van het coronavirus worden in 2021 en 2022 middelen beschikbaar gesteld voor de dienst testen om contracten te sluiten voor ondermeer PCR testen, zelftesten of antigeen testkits. | 229.815 | 743.006 | 0 | 0 | 0 | 0 |
Dit betreft de kosten voor de beveiliging van de transporten van de vaccins naar vaccinatielocaties. | 0 | 5.000 | 0 | 0 | 0 | 0 |
Dit betreft de middelen voor het RIVM voor de werkzaamheden die zij uitvoeren in het kader van de beheersing van het coronavirus, exclusief het vaccinatie programma. | 5.000 | 15.000 | 15.000 | 0 | 0 | 0 |
Dit betreft de middelen voor het RIVM voor het vaccinatie programma. Het betreft taken zoals het registeren van prikken, de logistiek van de vaccins distributie en zorgen voor afdoende toedieningsmaterialen.geregistreerd en die bijvoorbeeld gebruikt worden voor het DCC. Ook wordt de logistiek van de vaccindistributie en toedieningsmaterialen hier geregeld. | 0 | 55.000 | 0 | 0 | 0 | 0 |
Dit betreft de coördinatietaken van de GGD-GHOR voor onder meer het bron en contact onderzoek. | 0 | 195.000 | 0 | 0 | 0 | 0 |
De meerkostenafspraak GGD vergoed alle extra kosten die voortvloeien vanuit de Wet Publieke Gezondheid. De declaraties van de GGD'en vallen hoger uit zodat de prognose voor 2021 bijgesteld wordt met € 332 miljoen. Tevens worden middelen beschikbaar gesteld voor meerkosten in 2022. | 332.805 | 200.662 | 0 | 0 | 0 | 0 |
De Gezondheidsraad is gevraagd te adviseren over een extra prik tegen corona. In de begroting 2022 wordt budget beschikbaar gesteld. Afhankelijk van het advies van de Gezondheidsraad zal de totale budgettaire impact worden bekeken. | 0 | 134.000 | 0 | 0 | 0 | 0 |
Eerder is € 15 miljoen euro beschikbaar gesteld om de veiligheidsregio’s te compenseren voor haar werkzaamheden in de Corona crisis. | 0 | 15.000 | 0 | 0 | 0 | 0 |
Dit betreft de noodzakelijke opstartkosten voor de (herstel)opgaven en transitie voor pandemische paraatheid. | 3.000 | 6.000 | 6.000 | 6.000 | 6.000 | 6.000 |
2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|
Stand ontwerpbegroting 2021 | 13.903 | 13.903 | 13.903 | 13.903 | 13.903 | 0 |
Mutatie nota van wijziging 2021 | 33.800 | 11.300 | 0 | 0 | 0 | 0 |
Mutatie amendement 2021 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie 1e suppletoire begroting 2021 | 40.000 | 20.000 | 10.000 | 10.000 | 10.000 | 10.000 |
Nieuwe mutaties | ‒ 13.100 | ‒ 4.400 | 0 | 0 | 0 | 13.903 |
Stand ontwerpbegroting 2022 | 74.603 | 40.803 | 23.903 | 23.903 | 23.903 | 23.903 |
2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|
Stand ontwerpbegroting 2021 | 3.389.019 | 3.345.783 | 3.328.242 | 3.394.511 | 3.446.126 | 0 |
Mutatie nota van wijziging 2021 | 113.099 | 0 | 0 | 0 | 0 | 0 |
Mutatie amendement 2021 | 725 | 0 | 0 | 0 | 0 | 0 |
Mutatie 1e suppletoire begroting 2021 | 160.524 | 20.008 | 27.349 | 28.802 | 32.630 | 126.418 |
Nieuwe mutaties | ‒ 39.828 | 64.740 | 38.735 | 13.777 | 36.914 | 3.495.361 |
Stand ontwerpbegroting 2022 | 3.623.539 | 3.430.531 | 3.394.326 | 3.437.090 | 3.515.670 | 3.621.779 |
2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|
Dit betreft de bijstelling van de uitgavenraming rijksbijdrage 18- naar aanleiding van de actuele ramingen van het CPB | 0 | ‒ 39.900 | 0 | ‒ 13.900 | ‒ 23.600 | ‒ 28.400 |
Om in 2022 te kunnen voldoen aan de rechtmatigheidseisen is het kasritme van betalingen aangepast. | ‒ 12.900 | 12.900 | 0 | 0 | 0 | 0 |
Het programma VIPP Farmacie heeft vertraging opgelopen. De beschikbare middelen in 2021 worden derhalve grotendeels (€ 7,2 miljoen) doorgeschoven naar 2022. | ‒ 7.200 | 7.200 | 0 | 0 | 0 | 0 |
Het betreft middelen voor 113 om de dienstverlening op het huidige niveau te behouden voor 2022. | 0 | 5.500 | 0 | 0 | 0 | 0 |
Dit betreft een desaldering voor Rescue. | 30.000 | 5.000 | 2.400 | 0 | 0 | 9.400 |
Voor de inkoop van persoonlijke beschermingsmiddelen zijn in 2021 middelen beschikbaar gesteld. Vanwege de houdbaarheid en opslagcapaciteit van de mondmaskers is leveranciers gevraagd op een later tijdstip te leveren. Dit heeft als gevolg dat een deel van de verplichtingen niet volledig tot betaling komen in 2021 maar pas in 2022 en 2023. | 0 | 14.500 | 2.000 | 0 | 0 | 0 |
Voor het beheer en afbouw van de voorraad van persoonlijke beschermingsmiddelen door het CIBG is een budget van € 43 miljoen in 2022 en € 26 miljoen in 2023 beschikbaar. | 0 | 43.100 | 26.300 | 0 | 0 | 0 |
2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|
Stand ontwerpbegroting 2021 | 95.053 | 12.553 | 12.553 | 12.553 | 12.553 | 0 |
Mutatie nota van wijziging 2021 | 165.000 | 0 | 0 | 0 | 0 | 0 |
Mutatie amendement 2021 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie 1e suppletoire begroting 2021 | 113.652 | 62.502 | 62.502 | 62.502 | 62.502 | 62.502 |
Nieuwe mutaties | 30.000 | 48.240 | 2.400 | 0 | 0 | 21.953 |
Stand ontwerpbegroting 2022 | 403.705 | 123.295 | 77.455 | 75.055 | 75.055 | 84.455 |
2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|
Desaldering Rescue | 30.000 | 5.000 | 2.400 | 0 | 0 | 9.400 |
Dit betreft een extra ontvangst van het CAK als gevolg van het vervallen van een tussenrekening van het CJIB waarop ontvangsten in het kader van de regelingen wanbetalers en onverzekerden voorlopig geparkeerd zijn. | 0 | 43.240 | 0 | 0 | 0 | 0 |
De eerder door het RIVM aangekochte voorraad van het medicijn Remdesivir is, t.o.v. het gebruik in Nederland, (zeer) hoog. Daardoor is de verwachting dat deze voorraad voor een deel niet in Nederland gebruikt gaat worden voor expiratie. | ‒ 13.100 | ‒ 4.400 | 0 | 0 | 0 | 0 |
2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|
Stand ontwerpbegroting 2021 | 11.389.116 | 13.739.543 | 14.921.941 | 16.195.912 | 17.314.614 | 0 |
Mutatie nota van wijziging 2021 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie amendement 2021 | 2.200 | 0 | 0 | 0 | 0 | 0 |
Mutatie 1e suppletoire begroting 2021 | 1.948.865 | ‒ 151.449 | ‒ 1.100.251 | ‒ 1.570.674 | ‒ 1.065.872 | ‒ 260.486 |
Nieuwe mutaties | ‒ 976.981 | 192.753 | 745.641 | 2.494.528 | 1.646.778 | 19.418.057 |
Stand ontwerpbegroting 2022 | 12.363.200 | 13.780.847 | 14.567.331 | 17.119.766 | 17.895.520 | 19.157.571 |
2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|
Bijstelling van de uitgavenraming rijksbijdrage BIKK naar aanleiding van actuele ramingen van het CPB. | 26.300 | 34.400 | 4.700 | 9.100 | 10.800 | 12.700 |
Bijstelling van de uitgavenraming rijksbijdrage WLZ naar aanleiding van actuele ramingen van het CPB. | ‒ 950.000 | 100.000 | 700.000 | 2.450.000 | 1.600.000 | 1.950.000 |
Voor de planontwikkelfase van de stimuleringsregeling Wonen en zorg wordt een revolverend fonds opgezet. Het fonds is nog niet opgezet, daarom worden de middelen met een kasschuif naar 2022 overgeheveld. | ‒ 20.800 | 20.800 | 0 | 0 | 0 | 0 |
Dit betreft een overheveling uit het Gemeentefonds naar de VWS begroting. Deze middelen zijn bestemd voor de Sociale Verzekeringsbank (SVB), omdat zij namens de gemeenten de trekkingsrechten voor het PGB uitvoeren voor cliënten vanuit de Wmo en Jeugdwet. Het totaalbedrag is € 27 milljoen. Vanuit de WMO gaat het om een bijdrage van circa € 20 miljoen en vanuit de jeugdwet betreft het € 7 miljoen. | 0 | 27.142 | 0 | 0 | 0 | 0 |
2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|
Stand ontwerpbegroting 2021 | 5.691 | 5.691 | 5.691 | 5.691 | 5.691 | 0 |
Mutatie nota van wijziging 2021 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie amendement 2021 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie 1e suppletoire begroting 2021 | 0 | 0 | 0 | 0 | 0 | 0 |
Nieuwe mutaties | 0 | 0 | 0 | 0 | 0 | 5.691 |
Stand ontwerpbegroting 2022 | 5.691 | 5.691 | 5.691 | 5.691 | 5.691 | 5.691 |
2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|
Stand ontwerpbegroting 2021 | 2.158.939 | 1.273.048 | 1.165.267 | 1.168.999 | 1.170.704 | 0 |
Mutatie nota van wijziging 2021 | 111.100 | ‒ 200 | 0 | 0 | 0 | 0 |
Mutatie amendement 2021 | 100 | 0 | 0 | 0 | 0 | 0 |
Mutatie 1e suppletoire begroting 2021 | 125.927 | ‒ 14.755 | ‒ 4.370 | ‒ 3.933 | ‒ 3.933 | ‒ 3.933 |
Nieuwe mutaties | ‒ 63.326 | 47.636 | 258.845 | 26.928 | 20.451 | 1.193.453 |
Stand ontwerpbegroting 2022 | 2.332.740 | 1.305.729 | 1.419.742 | 1.191.994 | 1.187.222 | 1.189.520 |
2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|
De betalingen van RegioPlus worden na afloop van de periode waarin de activiteiten worden verricht gedaan. Op basis van de ingediende aanvragen vanuit het laatste tijdvak worden de middelen in het juiste kasritme beschikbaar gesteld met een kasschuif. | ‒ 156.000 | ‒ 74.306 | 230.306 | 0 | 0 | 0 |
Het betreft een kasschuif van € 10 miljoen voor de bonusregeling. | 0 | 10.000 | 0 | 0 | 0 | 0 |
In het kader van pandemische paraatheid zijn er middelen nodig voor het creëren van een Nationale Zorgreserve van oud-zorgmedewerkers (verpleegkundigen en verzorgenden inzetbaar binnen verschillende sectoren in de zorg). Hiermee kan tijdens noodsituaties en crisissen voor tijdelijke extra inzet van zorgprofessionals worden voorzien. | 0 | 5.000 | 5.000 | 5.000 | 5.000 | 5.000 |
Met deze middelen worden innovatieve begeleidingsvormen mogelijk gemaakt voor stages waarmee stagetekorten worden opgelost. | 29.000 | 63.500 | 0 | 0 | 0 | 0 |
Voor de subsidiering van stichting MedMij is in 2022 een incidenteel budget van € 7,9 miljoen benodigd. | 0 | 7.900 | 0 | 0 | 0 | 0 |
Voor het realiseren van digitale oplossingen die kunnen bijdragen aan de bestrijding van het Coronavirus is in 2022 een aanvullend incidenteel budget benodigd. | 0 | 5.302 | 0 | 0 | 0 | 0 |
2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|
Stand ontwerpbegroting 2021 | 68.655 | 66.655 | 66.655 | 66.655 | 66.655 | 0 |
Mutatie nota van wijziging 2021 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie amendement 2021 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie 1e suppletoire begroting 2021 | ‒ 57.502 | ‒ 55.502 | ‒ 55.502 | ‒ 55.502 | ‒ 55.502 | ‒ 55.502 |
Nieuwe mutaties | 2.977 | 0 | 0 | 0 | 0 | 66.655 |
Stand ontwerpbegroting 2022 | 14.130 | 11.153 | 11.153 | 11.153 | 11.153 | 11.153 |
2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|
Stand ontwerpbegroting 2021 | 117.426 | 110.654 | 95.274 | 95.185 | 95.135 | 0 |
Mutatie nota van wijziging 2021 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie amendement 2021 | ‒ 250 | 0 | 0 | 0 | 0 | 0 |
Mutatie 1e suppletoire begroting 2021 | 135.008 | ‒ 9.245 | ‒ 8.335 | ‒ 7.060 | ‒ 6.989 | ‒ 6.989 |
Nieuwe mutaties | ‒ 2.661 | 16.232 | 1.733 | 1.516 | 1.520 | 96.553 |
Stand ontwerpbegroting 2022 | 249.523 | 117.641 | 88.672 | 89.641 | 89.666 | 89.564 |
2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|
Stand ontwerpbegroting 2021 | 9.182 | 2.085 | 2.085 | 2.085 | 2.085 | 0 |
Mutatie nota van wijziging 2021 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie amendement 2021 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie 1e suppletoire begroting 2021 | 2.500 | 0 | 0 | 0 | 0 | 0 |
Nieuwe mutaties | 0 | 0 | 0 | 0 | 0 | 2.085 |
Stand ontwerpbegroting 2022 | 11.682 | 2.085 | 2.085 | 2.085 | 2.085 | 2.085 |
2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|
Stand ontwerpbegroting 2021 | 380.487 | 381.625 | 444.336 | 443.955 | 443.809 | 0 |
Mutatie nota van wijziging 2021 | 60.000 | 0 | 0 | 0 | 0 | 0 |
Mutatie amendement 2021 | 250 | 0 | 0 | 0 | 0 | 0 |
Mutatie 1e suppletoire begroting 2021 | 344.169 | ‒ 4.142 | ‒ 2.642 | ‒ 2.642 | ‒ 2.437 | ‒ 3.072 |
Nieuwe mutaties | 29.903 | 5.761 | 5.684 | 5.815 | 5.819 | 450.189 |
Stand ontwerpbegroting 2022 | 814.809 | 383.244 | 447.378 | 447.128 | 447.191 | 447.117 |
2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|
Stand ontwerpbegroting 2021 | 740 | 740 | 740 | 740 | 740 | 0 |
Mutatie nota van wijziging 2021 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie amendement 2021 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie 1e suppletoire begroting 2021 | 71.000 | 15.000 | 15.000 | 15.000 | 15.000 | 15.000 |
Nieuwe mutaties | 0 | 0 | 0 | 0 | 0 | 740 |
Stand ontwerpbegroting 2022 | 71.740 | 15.740 | 15.740 | 15.740 | 15.740 | 15.740 |
2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|
Stand ontwerpbegroting 2021 | 241.085 | 212.475 | 195.479 | 180.957 | 167.528 | 0 |
Mutatie nota van wijziging 2021 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie amendement 2021 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie 1e suppletoire begroting 2021 | ‒ 7.982 | ‒ 2.826 | ‒ 3.826 | ‒ 3.826 | ‒ 3.826 | ‒ 3.826 |
Nieuwe mutaties | ‒ 5.623 | 7.293 | 8.259 | 6.497 | 3.310 | 161.163 |
Stand ontwerpbegroting 2022 | 227.480 | 216.942 | 199.912 | 183.628 | 167.012 | 157.337 |
2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|
Stand ontwerpbegroting 2021 | 2.901 | 2.901 | 2.901 | 2.901 | 2.901 | 0 |
Mutatie nota van wijziging 2021 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie amendement 2021 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie 1e suppletoire begroting 2021 | 0 | 0 | 0 | 0 | 0 | 0 |
Nieuwe mutaties | 0 | 0 | 0 | 0 | 0 | 2.901 |
Stand ontwerpbegroting 2022 | 2.901 | 2.901 | 2.901 | 2.901 | 2.901 | 2.901 |
2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|
Stand ontwerpbegroting 2021 | 5.625.749 | 5.845.249 | 6.055.149 | 6.291.549 | 6.444.849 | 0 |
Mutatie nota van wijziging 2021 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie amendement 2021 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie 1e suppletoire begroting 2021 | ‒ 70.900 | ‒ 130.000 | ‒ 60.700 | 15.300 | 166.600 | 301.032 |
Nieuwe mutaties | ‒ 47.800 | ‒ 100.500 | 24.800 | 46.200 | 112.400 | 6.781.017 |
Stand ontwerpbegroting 2022 | 5.507.049 | 5.614.749 | 6.019.249 | 6.353.049 | 6.723.849 | 7.082.049 |
Dit betreft de bijstelling van de uitgavenraming zorgtoeslag naar aanleiding van actuele ramingen van het CPB. | ‒ 61.300 | ‒ 128.000 | ‒ 2.700 | 18.700 | 84.900 | 151.600 |
|---|---|---|---|---|---|---|
2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|
Stand ontwerpbegroting 2021 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie nota van wijziging 2021 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie amendement 2021 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie 1e suppletoire begroting 2021 | 0 | 0 | 0 | 0 | 0 | 0 |
Nieuwe mutaties | 0 | 0 | 0 | 0 | 0 | 0 |
Stand ontwerpbegroting 2022 | 0 | 0 | 0 | 0 | 0 | 0 |
2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|
Stand ontwerpbegroting 2021 | 35.892 | 30.089 | 29.863 | 29.639 | 29.409 | 0 |
Mutatie nota van wijziging 2021 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie amendement 2021 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie 1e suppletoire begroting 2021 | ‒ 3.119 | ‒ 1.269 | ‒ 1.269 | ‒ 1.269 | ‒ 1.269 | ‒ 1.269 |
Nieuwe mutaties | 1.789 | ‒ 798 | 332 | 333 | 332 | 29.468 |
Stand ontwerpbegroting 2022 | 34.562 | 28.022 | 28.926 | 28.703 | 28.472 | 28.199 |
2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|
Stand ontwerpbegroting 2021 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie nota van wijziging 2021 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie amendement 2021 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie 1e suppletoire begroting 2021 | 0 | 0 | 0 | 0 | 0 | 0 |
Nieuwe mutaties | 0 | 0 | 0 | 0 | 0 | 0 |
Stand ontwerpbegroting 2022 | 0 | 0 | 0 | 0 | 0 | 0 |
2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|
Stand ontwerpbegroting 2021 | 371.732 | 346.526 | 342.096 | 343.520 | 342.607 | 0 |
Mutatie nota van wijziging 2021 | 21.200 | 0 | 0 | 0 | 0 | 0 |
Mutatie amendement 2021 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie 1e suppletoire begroting 2021 | 74.634 | 28.788 | 24.737 | 20.392 | 20.392 | 20.392 |
Nieuwe mutaties | 58.060 | 72.076 | 17.188 | 14.430 | 11.824 | 354.453 |
Stand ontwerpbegroting 2022 | 525.626 | 447.390 | 384.021 | 378.342 | 374.823 | 374.845 |
Dit betreft middelen voor de beheersing van het coronavirus. | 0 | 7.822 | 0 | 0 | 0 | 0 |
|---|---|---|---|---|---|---|
2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|
Stand ontwerpbegroting 2021 | 8.594 | 8.594 | 8.594 | 8.594 | 8.594 | 0 |
Mutatie nota van wijziging 2021 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie amendement 2021 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie 1e suppletoire begroting 2021 | 1.345 | 0 | 0 | 0 | 0 | 0 |
Nieuwe mutaties | 1.994 | 0 | 0 | 0 | 0 | 8.594 |
Stand ontwerpbegroting 2022 | 11.933 | 8.594 | 8.594 | 8.594 | 8.594 | 8.594 |
2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|
Stand ontwerpbegroting 2021 | 7.576 | 0 | 0 | 0 | 0 | 0 |
Mutatie nota van wijziging 2021 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie amendement 2021 | ‒ 5.325 | 0 | 0 | 0 | 0 | 0 |
Mutatie 1e suppletoire begroting 2021 | 94.178 | 81.909 | 76.780 | 75.565 | 74.017 | 73.895 |
Nieuwe mutaties | ‒ 96.429 | ‒ 81.909 | ‒ 76.780 | ‒ 75.565 | ‒ 74.017 | ‒ 73.895 |
Stand ontwerpbegroting 2022 | 0 | 0 | 0 | 0 | 0 | 0 |
2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|
Het budget is verlaagd als gevolg van de toedeling van de prijsbijstelling. | ‒ 13.815 | ‒ 12.549 | ‒ 7.623 | ‒ 5.668 | 0 | 0 |
2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |
|---|---|---|---|---|---|---|
Stand ontwerpbegroting 2021 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie nota van wijziging 2021 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie amendement 2021 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie 1e suppletoire begroting 2021 | 0 | 0 | 0 | 0 | 0 | 0 |
Nieuwe mutaties | 0 | 0 | 0 | 0 | 0 | 0 |
Stand ontwerpbegroting 2022 | 0 | 0 | 0 | 0 | 0 | 0 |
Bijlage 3: Moties en toezeggingen
Omschrijving van de motie | Vindplaats | Stand van zaken |
|---|---|---|
Motie van het lid Peters en van den Berge over het te allen tijde waarborgen van de continuïteit in de zorg | brief [10-02-2021] - Verzamelbrief langdurige zorg (34104, nr. 321) (25777) | |
Motie van het lid Leijten over een evaluatie van de wijze van inkoop van Covid-vaccins voor de EU-lidstaten | brief [13-04-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1105) (26023) | |
Motie van de leden Paternotte en Van den Berg over bij lidstaten aandringen de aanbevelingen van de ECDC voor reizen per gebied over te nemen | brief [18-06-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1297) (26324) | |
Motie van het lid Paternotte over vliegverboden en maatregelen rondom reizen in Europees verband afstemmen | brief [18-06-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1297) (26324) | |
verzoekt de regering, extra stappen te zetten om de vijfminutenregistratie alsnog uit de wijkverpleging te bannen; verzoekt de regering tevens, in Q3 2020 de Kamer hierover te rapporteren, | brief [23-11-2020] - Vijfminutenregistratie (23235, nr. 215) (25399) | |
Motie van de leden Van Otterloo en Sazias over bevorderen van het signaleren van ondervoeding bij ouderen | brief [19-04-2021] - Aanbieding rapport Stand van Zaken ondervoeding bij ouderen – februari 2021 (29389-108) (26052) | |
Motie van het lid Laan-Geselschap over vijfminutenregistratie uit de wijkverpleging bannen | brief [23-11-2020] - Vijfminutenregistratie (23235, nr. 215) (25399) | |
Gewijzigde motie van de leden Slootweg en Laan, nr. Geselschap over met zorgverzekeraars in gesprek gaan over het op dezelfde manier beoordelen van gebruikelijke zorg (t.v.v. 23235, nr. 206) | brief [08-02-2021] - Stand van zaken kindzorg (34104, nr. 320) (25752) | |
Motie van het lid Kuzu over het bekijken van de Finse aanpak van dakloosheid | brief [08-07-2021] - Voortgangsrapportage beschermd wonen en maatschappelijke opvang (26473) | |
overwegende dat de Gezondheidsraad heeft gesteld dat de meeste gezondheidswinst kan worden geboekt als kwetsbare ouderen als eersten worden gevaccineerd;overwegende dat in onze buurlanden bewoners van verpleeghuizen gevaccineerd kunnen worden op centrale locaties of binnen de instelling zelf;constaterende dat de veronderstelde logistieke barrières om de meest kwetsbare ouderen zelf te vaccineren klaarblijkelijk overwonnen kunnen worden door daadkrachtig optreden van de overheid en betrokken zorgorganisaties;verzoekt de regering te bezien hoe zo snel als mogelijk de meeste kwetsbare ouderen — binnen en buiten zorginstellingen — gevaccineerd kunnen worden, ook als dit een tijdelijke extra logistieke operatie van overheids- en zorgorganisaties vergt. | brief [12-01-2021] - Stand van zakenbrief COVID-19 (Eerste Kamer) (25636) | |
constaterende dat de minister van VWS in de brief van 17 december 2020 over «ethisch kader uitgebreid testprogramma COVID-19» om advies vraagt over het invoeren van een coronapaspoort;overwegende dat de afwezigheid van een coronapaspoort toegang tot publieke voorzieningen, zoals het openbaar vervoer of het stadhuis, de burger in zijn functioneren in de samenleving kan beperken;verzoekt de regering om toegang tot publieke voorzieningen voor iedereen mogelijk te maken ongeacht vaccinatie- of teststatus. | brief [12-01-2021] - Stand van zakenbrief COVID-19 (Eerste Kamer) (25636) | |
overwegende dat de Gezondheidsraad heeft geadviseerd om de beschikbare vaccins eerst in te zetten voor 60-plussers en mensen met een kwetsbare gezondheid omdat daarmee de meeste gezondheidswinst behaald kan worden;overwegende dat tevens de druk op de ziekenhuizen hiermee afneemt en de periode van de lockdown zo kort mogelijk is;overwegende dat in de huidige strategie het vaccineren van de groep van 18 tot 60 jaar vrijwel gelijk start en even lang duurt als de groep thuiswonende ouderen van 60 tot 75 jaar;verzoekt de regering om ook die vaccins die nog goedgekeurd moeten worden en die in gelijke mate geschikt blijken te zijn voor ouderen als het BioNTech/Pfizervaccin, eerst in te zetten voor de groep thuiswonende mensen van 60 tot 75 jaar voordat begonnen wordt met het vaccineren van de groep 18 tot 60 jaar zonder medische indicatie, | brief [02-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 950) (25732) | |
overwegende dat een zorgvuldige, veilige en verantwoorde vaccinatie van het grootste belang is voor het terugdringen van het coronavirus en daarmee het afschalen van de verschillende coronamaatregelen;overwegende dat de regering stelt dat efficiënte en snelle vaccinatie afhankelijk is van:• de geschiktheid van vaccins voor specifieke groepen;• het moment van beschikbaarheid van vaccins en de aantallen waarin ze worden geleverd;• de logistieke kenmerken van vaccins zoals leveringswijze, omvang en dergelijke;verzoekt de regering de Kamer tweewekelijks op de hoogte te stellen van de stand van zaken van bovengenoemde punten en mogelijke knelpunten die optreden in de praktijk van vaccineren op de verschillende vaccinatielocaties, | 25295, nr. 870 (was 858) | brief [12-01-2021] - Stand van zakenbrief COVID-19 (Eerste Kamer) (25636) |
Motie van de leden Pieter Heerma en Dijkhoff over bezien hoe terrassen veilig en verantwoord open kunnen | brief [20-04-2021] - Maatregelenbrief 20 april 2021 (25295, nr. 1135) (26064) | |
Motie van het lid Kuzu over het vaccineren van daklozen, ongedocumenteerden en bewoners van asielzoekerscentra | brief [11-05-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1179) (26151) | |
Motie van de leden Sazias en Jetten over meer inzicht voor burgers wanneer zij aan de beurt zijn voor vaccinatie | brief [08-03-2021] - Coronamaatregelen 8 maart 2021 (25893) | |
Motie van de leden Van Haga en Kuzu over alle RIVM-modellen openbaar maken | brief [23-03-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1063) (25962) | |
Motie van het lid Wilders over duidelijkheid voor mensen die verhoogd risico lopen op een ernstig verloop van corona wanneer zij gevaccineerd worden | brief [23-03-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1063) (25962) | |
Motie van het lid Wilders over onderzoeken hoeveel patiënten vanwege uitgestelde zorg complicaties kregen en/of zijn overleden | brief [13-04-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1105) (26023) | |
Motie van het lid Jetten over het corona paspoort zo spoedig mogelijk invoeren | brief [26-03-2021] - Kabinetsappreciatie Digital Green Certificate (22112, nr. 3068) (25973) | |
Motie van de leden Klaver en Jetten over gratis snelle zelftesten voor burgers | brief [23-03-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1063) (25962) | |
Motie van het lid Marijnissen c.s. over verlenging van de herstelzorg | brief [18-06-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1297) (26324) | |
Motie van het lid Marijnissen c.s. over verlenging van de herstelzorg | brief [18-06-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1297) (26324) | |
Motie van de leden Segers en Wilders over in beleid en wetgeving garanderen dat een vaccinatiebewijs in geen geval als exclusief toegangsbewijs voor voorzieningen of locaties mogelijk wordt | brief [13-04-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1105) (26023) | |
Motie van het lid Segers c.s. over geen onomkeerbare stappen op het gebied van een Europees vaccinatiepaspoort | brief [26-03-2021] - Kabinetsappreciatie Digital Green Certificate (22112, nr. 3068) (25973); brief [31-03-2021] - Commissiebrief Tweede Kamer inzake Commissieverzoek om een Kabinetsreactie te ontvangen op het bericht over de vaccinatiesnelheid (25295, nr. 1095) (25981) | |
Motie van het lid Hermans c.s. pilots bioscopen, theaters en het bedrijfsleven en sport | brief [06-04-2021] - Pilots testen voor toegang en Fieldlabs (2021Z05425) (25993) | |
Motie van het lid Van den Berg c.s. over praktijkonderzoek naar technische innovaties die de transmissie van het coronavirus in binnenruimtes verminderen | brief [06-07-2021] - Maatregelenbrief COVID-19 (26449) | |
Motie van de leden Bergkamp en Wilders over spoedadvies van de Gezondheidsraad over uitstel van een tweede prik | brief [13-04-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1105) (26023) | |
Motie van het lid Kröger over uitspreken dat eerstvolgende versoepelingen ook de avondklok en het openen van het hoger onderwijs betreffen | brief [20-04-2021] - Maatregelenbrief 20 april 2021 (25295, nr. 1135) (26064) | |
Motie van het lid Kröger over jongeren en volwassenen met een medisch risico in de vaccinatiestrategie voorrang verlenen | brief [13-04-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1105) (26023) | |
Motie van het lid Marijnissen over uitvoering van de aangenomen motie-Marijnissen/Asscher over een plan voor structurele waardering voor zorgverleners | brief [13-04-2021] - Aanbieding stand van zakenbrief COVID-19 (Eerste Kamer) (26022) | |
Motie van de leden Dik-Faber en Bergkamp over aandacht voor versterkende maatregelen met betrekking tot persoonlijke weerstand en gezonde leefstijl van mensen | brief [13-04-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1105) (26023) | |
Gewijzigde motie van de leden Jetten en Bergkamp over de huidige voorraad coronavaccins sneller wegprikken (t.v.v. 25295, nr. 1040) | brief [23-03-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1063) (25962) | |
Motie van het lid Paternotte c.s. over mensen zelf de keuze laten om alsnog gevaccineerd te worden met beschikbare vaccins die niet binnen de vaccinatiestrategie worden toegepast | brief [11-05-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1179) (26151) | |
Motie van het lid Ploumen c.s. over mogelijk maken dat kwetsbare mensen onder de 60 jaar gebruik kunnen maken van AstraZenecavaccins | brief [11-05-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1179) (26151) | |
Motie van de leden Segers en Paternotte over onderzoeken wat nodig is om gratis zelftests ter beschikking te stellen aan sociale minima | brief [11-05-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1179) (26151) | |
Gewijzigde motie van het lid Marijnissen c.s. over overleg met Duitsland over de verplichting van een negatieve testuitslag (t.v.v. 25295, nr. 1111) | afgedaan met brief van BZK d.d. 30-4-2021: 35526.BA | |
Motie van de leden Westerveld en Simons over de ondersteuning van niet rechthebbende dak- en thuislozen | brief [28-05-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1241) (26221) | |
Motie van de leden Bikker en Pieter Heerma over het bestrijden van lokale brandhaarden met lokale maatregelen | brief [11-05-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1179) (26151) | |
Motie van het lid Paternotte c.s. over bibliotheken onderdeel maken van stap 2 van het openingsplan | brief [12-05-2021] - Regeling houdende wijziging van de Tijdelijke regeling maatregelen covid-19 in verband met het onder voorwaarden openen van bibliotheken (25295, nr. 1221) (26157) | |
Motie van het lid Kuiken over bij de besluitvorming over versoepelingen ook kijken naar belasting van het zorgpersoneel | brief [18-06-2021] - Aanbiedingsbrief afschrift stand van zakenbrief COVID-19 (Eerste Kamer) (26325) | |
Motie van het lid Westerveld over afspraken met sportbonden inzake het veilig openen van de amateursport | brief [28-05-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1241) (26221) | |
Motie van de leden Bikker en Kuiken over aangeven wanneer de Wet publieke gezondheid weer voldoet | brief [18-06-2021] - Aanbiedingsbrief afschrift stand van zakenbrief COVID-19 (Eerste Kamer) (26325) | |
Motie van het lid Eerdmans over het vaccinatietempo opschroeven en verspilling van vaccins tegengaan | brief [28-05-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1241) (26221) | |
Motie van de leden Kuzu en Hermans over samen met sportscholen bezien of het aantal bezoekers afgestemd kan worden op de beschikbare ruimte | brief [28-05-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1241) (26221) | |
Motie van het lid Den Haan c.s. over begrijpelijke communicatie over de coronavaccinatie voor alle doelgroepen | brief [28-05-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1241) (26221) | |
Gewijzigde motie van de leden Wilders en Hermans over serieus bekijken of kermissen in stap 3 weer open kunnen (t.v.v. 25295, nr. 1188) | brief [28-05-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1241) (26221) | |
Gewijzigde motie van de leden Van den Berg en Paulusma over scenario's hoe de druk op de zorg richting het najaar zich zou kunnen ontwikkelen (t.v.v. 25295, nr. 1192) | brief [18-06-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1297) (26324) | |
Gewijzigde motie van de leden Kuiken en Paternotte over het COVID-19-vaccin ook in het zogenoemde gele boekje bij laten schrijven (t.v.v. 25295, nr. 1197) | brief [28-05-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1241) (26221) | |
Gewijzigde motie van het lid Kwint over een plan voor structurele waardering voor zorgverleners (t.v.v. 25295, nr. 1193) | brief [28-05-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1241) (26221) | |
Motie van de leden Paternotte en Bikker over bewerkstelligen dat mensen zonder afspraak gevaccineerd kunnen worden bij bekende locaties | brief [18-06-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1297) (26324) | |
Motie van het lid Paternotte c.s. over kinderen van 12 tot en met 17 jaar die binnen de groep van griepvaccinatie vallen uitnodigen voor de landelijke vaccinatiecampagne | brief [09-06-2021] - Reactie op advies Gezondheidsraad «Vaccinatie van kinderen met een medisch risico en ringvaccinatie» (25295, nr. 1285) (26282) | |
Motie van het lid Paternotte c.s. over vliegverboden heroverwegen voor landen waar zorgwekkende varianten heersen | brief [06-07-2021] - Maatregelenbrief COVID-19 (26449) | |
Motie van het lid Van den Berg over bekijken of het reisadvies voor Duitsland aangepast kan worden | brief [18-06-2021] - Aanbiedingsbrief afschrift stand van zakenbrief COVID-19 (Eerste Kamer) (26325) | |
Motie van de leden Van den Berg en Paternotte over zorgen dat testcapaciteit per direct weer opgeschaald kan worden op het moment dat dit nodig is | brief [06-07-2021] - Maatregelenbrief COVID-19 (26449) | |
Motie van de leden Van der Staaij en Paternotte over bepalen welke maatregelen tegen COVID-19 in de endemische fase nog noodzakelijk en proportioneel zijn | brief [18-06-2021] - Aanbiedingsbrief afschrift stand van zakenbrief COVID-19 (Eerste Kamer) (26325) | |
Motie van het lid Den Haan c.s. over bezien of de capaciteit van terrassen nog binnen stap 3 kan worden verhoogd naar 100 | brief [18-06-2021] - Aanbiedingsbrief afschrift stand van zakenbrief COVID-19 (Eerste Kamer) (26325) | |
Motie van het lid Den Haan c.s. over de voorlichting over het belang van de tweede vaccinatie verbeteren en intensiveren | brief [18-06-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1297) (26324) | |
Motie van het lid Den Haan c.s. over mobiele prikbussen in alle wijken waar de vaccinatiebereidheid laag is | brief [18-06-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1297) (26324) | |
Gewijzigde motie van het lid Kuiken over een intra-action review laten uitvoeren (t.v.v. 25295, nr. 1196) | brief [18-06-2021] - Aanbiedingsbrief afschrift stand van zakenbrief COVID-19 (Eerste Kamer) (26325) | |
Motie van de leden Paternotte en Van den Berg over het belang van ventilatie actief onder de aandacht brengen | brief [19-07-2021] - Aanbieding OMT advies en kabinetsreactie (26512) | |
Motie van de leden Paternotte en Aukje de Vries over het aanbieden van een laagdrempelige test in de terminal op Schiphol | brief [06-07-2021] - Maatregelenbrief COVID-19 (26449) | |
Motie van het lid Van den Berg c.s. over toegangstesten zo toegankelijk mogelijk organiseren | brief [06-07-2021] - Maatregelenbrief COVID-19 (26449) | |
Motie van het lid Kwint c.s. over een wetsvoorstel om het verplicht eigen risico voor 2022 te bevriezen op €385 | brief [09-07-2021] - Verplicht eigen risico 2022 (26476) | |
Motie van de leden Kuiken en Paternotte over ziekenhuizen vragen om het covidvaccin in het gele boekje bij te schrijven | brief [06-07-2021] - Maatregelenbrief COVID-19 (26449) | |
Motie van de leden Bikker en Hammelburg over een concreet voorstel voor een gefaseerd donatiebeleid aan COVAX | brief [06-07-2021] - Maatregelenbrief COVID-19 (26449) | |
Motie van het lid Den Haan c.s. over de wijkverpleging betrekken bij het zo snel mogelijk vaccineren van niet mobiele thuiswonenden | brief [06-07-2021] - Maatregelenbrief COVID-19 (26449) | |
Motie van de leden Paternotte en Kuiken over het OMT vragen welke interventies kunnen helpen om de besmettingscijfers stabiel te krijgen | brief [09-07-2021] - Spoedadvies OMT en Kabinetsreactie (26490) | |
Motie van de leden Marijnissen en Asscher over een plan voor structurele waardering voor zorgverleners | brief [02-02-2021] - Reactie op motie van de leden Marijnissen en Asscher om met een plan te komen voor structurele waardering voor zorgverleners waarin betere arbeidsvoorwaarden en een beter salaris kunnen worden gerealiseerd (25295, nr. 951) (25729) | |
Motie van het lid Asscher c.s. over het bron- en contactonderzoek | brief [28-08-2020] - Testen en traceren: samen strategisch de Corona-pandemie bestrijden (25295, nr. 510) (24972) | |
Motie van de leden Asscher en Klaver over ventilatiesystemen van scholen | Bij brief van OCW d.d. 17 augustus 2020 | |
Motie van het lid Asscher c.s. over ondersteuning van mensen in quarantaine | brief [13-10-2020] - Stand van zakenbrief COVID-19 (25295, nr. 656) (25186) | |
Motie van de leden Klaver en Jetten over impact van corona op mensen met een verhoogd gezondheidsrisico | brief [18-06-2021] - Aanbiedingsbrief afschrift stand van zakenbrief COVID-19 (Eerste Kamer) (26325) | |
Motie van het lid Jetten c.s. over op dit moment geen nieuwe wettelijke quarantaineverplichtingen en daarmee samenhangende strafbaarstellingen introduceren | brief [02-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 950) (25732) | |
Motie van het lid Van den Berg c.s. over voortgangsbrieven over maatregelen die de verspreiding van het virus naar beneden brengen | brief [28-05-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1241) (26221) | |
Motie van het lid Sazias over met voorrang testen van zorgpersoneel | brief [28-08-2020] - Testen en traceren: samen strategisch de Corona-pandemie bestrijden (25295, nr. 510) (24972) | |
Motie van het lid Veldman c.s. over capaciteit van anderen dan de GGD inzetten | brief [28-08-2020] - Testen en traceren: samen strategisch de Corona-pandemie bestrijden (25295, nr. 510) (24972) | |
Motie van het lid Veldman c.s. over voorwaarden voor het organiseren van wervings-en introductieactiviteiten van studentenverenigingen | brief [18-08-2020] - Adviezen OMT en maatregelen COVID-19 (25295, nr. 504) (24929) | |
Motie van het lid Dik-Faber c.s. over oplossingen voor mensen met een beperking of chronische aandoening | brief [21-09-2020] - Stand van zaken COVID-19 (25295, nr. 543) (25062) | |
Motie van het lid Azarkan over een brede voorlichtingscampagne | brief [28-08-2020] - Testen en traceren: samen strategisch de Corona-pandemie bestrijden (25295, nr. 510) (24972) | |
Motie van het lid Van Esch c.s. over actiever ontmoedigen van vliegreizen naar risicogebieden | Deze motie is voor de MP en wordt niet door PG afgedaan. | |
Motie van de leden Asscher en Klaver over voorrang voor vitale beroepen bij coronatesten | brief [11-09-2020] - Tijdelijke aanpassing testbeleid covid-19 (25295, nr. 537) (25019) | |
Motie van het lid Segers c.s. over personeel in de vitale sectoren zorg en onderwijs met voorrang laten testen in de teststraten | brief [11-09-2020] - Tijdelijke aanpassing testbeleid covid-19 (25295, nr. 537) (25019) | |
Motie van het lid Klaver c.s. over in gesprek treden met Philips over beademingsapparaten | brief [17-11-2020] - Stand van zakenbrief COVID-19 (25295, nr. 713) (25350) | |
Motie van het lid Jetten c.s. over onderzoeken of de maatregelen bij verpleeghuizen ook van toepassing zijn voor onderdelen van de zorg thuis, gehandicaptenzorg en ggz | brief [21-09-2020] - Stand van zaken COVID-19 (25295, nr. 543) (25062) | |
Motie van de leden Asscher en Jetten over de Kamer wekelijks op de hoogte stellenvan de testcapaciteit | brief [13-10-2020] - Stand van zakenbrief COVID-19 (25295, nr. 656) (25186) | |
Motie van de leden Dijkhoff en Klaver over op zeer korte termijn op grote schaal sneltesteninkopen | brief [02-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 950) (25732) | |
Motie van het lid Jetten over een nieuwe routekaart voor de volgende periode | brief [02-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 950) (25732) | |
Motie van het lid Dik-Faber c.s. over beter betrekken van verpleegkundigen en verzorgenden bij besluiten over opschaling van de coronazorg in ziekenhuizen en verpleeghuizen | brief [17-11-2020] - Stand van zakenbrief COVID-19 (25295, nr. 713) (25350) | |
Motie van het lid Van Brenk over zo snel mogelijk verbeteren van de ondersteuning van mantelzorgers | brief [23-03-2021] - Schriftelijk Overleg (SO) inzake SO - Bijlage Hoe gaat het met thuiswonende ouderen tijdens COVID-19 inzichten uit de literatuur bij stand van zakenbrief (25959) | |
Nader gewijzigde motie van het lid Van Brenk over griepvaccins zoveel als mogelijkgebruiken voor kwetsbare mensen en daarna zorgmedewerkers (t.v.v. 25295, nr. 581) | brief [06-10-2020] - antwoorden op de vragen van het Kamerlid Van Gerven (SP) over het centraal inkopen van griepvaccins voor zorgverleners (2020Z16242). (25139) | |
Gewijzigde motie van het lid Van Esch c.s. over uitspreken dat het aanprijzen vandumptickets naar risicogebieden volstrekt misplaatst is (t.v.v. 25295, nr. 563) | brief [22-12-2020] - Schriftelijk overleg inzake ontwikkelingen m.b.t. de mutatie van het coronavirus in het Verenigd Koninkrijk en Nederland (25295, nr. 848) (25577) | |
Motie van het lid Marijnissen c.s. over alle verpleeghuizen in de gelegenheid stellen preventief mond-neusmaskers in te zetten | brief [12-10-2020] - Accenture rapport onderzoek en OMT-advies preventief gebruik (25295, nr. 624) (25165) | |
Motie van het lid Marijnissen c.s. over de gevraagde routekaart omzetten in een bruikbaar schema | brief [13-10-2020] - Stand van zakenbrief COVID-19 (25295, nr. 656) (25186) | |
Motie van de leden Asscher en Jetten over een plan van aanpak voor veilige scholen voor de start van de herfstvakantie | brief [27-10-2020] - Stand van zakenbrief COVID-19 (25295, nr. 659) (25246) | |
Motie van het lid Wilders over de crisiszorg op orde brengen in geval van een pandemie | brief [23-10-2020] - Tijdelijk beleidskader voor het waarborgen acute zorg in de COVID-19 pandemie (29247, nr. 317) (25208) | |
Motie van het lid Klaver c.s. over het dragen van mondkapjes in de binnenruimtes van commerciële en publieke gebouwen opnemen in de coronabasisregels | brief [17-11-2020] - Stand van zakenbrief COVID-19 (25295, nr. 713) (25350) | |
Motie van het lid Van Esch c.s. over duidelijk communiceren dat vliegvakanties naar risicogebieden ongewenst zijn | brief [04-11-2020] - Coronamaatregelen 3 november 2020 (25295, nr. 688) (25269) | |
Motie van de leden Van Haga en Hiddema over het validatierapport inzake de PCR-test zo spoedig mogelijk naar de Kamer | brief [08-12-2020] - Stand van zakenbrief COVID-19 (25295, nr. 771) (25476) | |
Motie van het lid Segers c.s. over mondkapjes beschikbaar stellen aan mensen met een smalle beurs | brief [12-01-2021] - Stand van zakenbrief COVID-19 (Eerste Kamer) (25636) | |
Motie van het lid Azarkan over gedragsveranderingen beter integreren in de aanpak van de coronacrisis | brief [13-10-2020] - Stand van zakenbrief COVID-19 (25295, nr. 656) (25186) | |
Motie van het lid Azarkan over faciliteren van aan huis testen voor fysiek zwakken en ouderen | brief [13-10-2020] - Stand van zakenbrief COVID-19 (25295, nr. 656) (25186) | |
Gewijzigde motie van het lid Krol over het invoeren van een strategie van kleuralerts gekoppeld aan alarmniveaus (t.v.v. 25295, nr. 611) | brief [28-10-2020] - antwoorden op de vragen van het Kamerlid Krol (Krol) over de Ierse kleurcodes voor gedragsmaatregelen om de verspreiding van het coronavirus tegen te gaan (2020Z17455). (25239) | |
Motie van het lid Wilders over met spoed zorgen voor meer zorgpersoneel | brief [29-10-2020] - Stand van zaken rondom de aangenomen motie Wilders (25295, nr. 625), (25295, nr. 684) (25310) | |
Motie van de leden Van der Staaij en Jetten over bevorderen dat fysieke behandelingen mogelijk blijven in de geestelijke gezondheidszorg | brief [27-10-2020] - Stand van zakenbrief COVID-19 (25295, nr. 659) (25246) | |
Motie van het lid Klaver c.s. over de maximale testcapaciteit verhogen | brief [27-10-2020] - Stand van zakenbrief COVID-19 (25295, nr. 659) (25246) | |
Motie van het lid Klaver c.s. over een aanpak voor het verspreiden van patiënten binnen de reguliere zorg | brief [17-11-2020] - Stand van zakenbrief COVID-19 (25295, nr. 713) (25350) | |
Motie van het lid Segers c.s. over in overleg treden met landelijk opererende vrijwilligersorganisaties | brief [17-11-2020] - Stand van zakenbrief COVID-19 (25295, nr. 713) (25350) | |
Motie van het lid Van Esch over een landelijk plan van aanpak voor de bestrijding van het coronavirus in de vleesindustrie | brief [27-10-2020] - Stand van zakenbrief COVID-19 (25295, nr. 659) (25246) | |
Motie van de leden Van Esch en Van Raan over in de routekaart het kopje «buitenlandse reizen» toevoegen | brief [27-10-2020] - Stand van zakenbrief COVID-19 (25295, nr. 659) (25246) | |
Motie van het lid Azarkan over een toolkit en campagne gericht op de thuissetting | brief [06-07-2021] - Maatregelenbrief COVID-19 (26449) | |
Gewijzigde motie van het lid Marijnissen c.s. over sturen op het terugdringen van het aantal besmettingen (t.v.v. 25295, nr. 631) | brief [27-10-2020] - Stand van zakenbrief COVID-19 (25295, nr. 659) (25246) | |
Motie van het lid Veldman c.s. over de uitvoering van de verschillende testsporen in één hand brengen | brief [12-01-2021] - Stand van zakenbrief COVID-19 (Eerste Kamer) (25636) | |
Motie van het lid Pieter Heerma c.s. over een uitvoeringsstrategie voor het vaccineren van de Nederlandse bevolking | brief [20-11-2020] - COVID-19 Vaccinatiestrategie (25295, nr. 745) (25365) | |
Motie van de leden Van Weyenberg en Veldman over de testcapaciteit op luchthavens en andere inreislocaties | brief [17-11-2020] - Stand van zakenbrief COVID-19 (25295, nr. 713) (25350) | |
Motie van de leden Asscher en Van Weyenberg over een actieplan voor het veilig openhouden van scholen | Afgedaan door OCW per brief 16-11-2020 | |
Motie van het lid Van der Staaij c.s. over de sociaal-maatschappelijke gevolgen van corona | brief [17-11-2020] - Stand van zakenbrief COVID-19 (25295, nr. 713) (25350) | |
Motie van de leden Van der Staaij en Veldman over de coronazorg bij verdere groei van het aantal ziekenhuisopnames | brief [17-11-2020] - Stand van zakenbrief COVID-19 (25295, nr. 713) (25350) | |
Motie van het lid Azarkan over geen coronavaccinatieplicht | brief [08-03-2021] - Coronamaatregelen 8 maart 2021 (25893) | |
Motie van het lid Krol over vrijstelling voor coronaproof ingerichte restaurants | brief [04-11-2020] - Coronamaatregelen 3 november 2020 (25295, nr. 688) (25269) | |
Gewijzigde motie van het lid Klaver c.s. over het bron- en contactonderzoek uniformeren (t.v.v. 25295, nr. 666) | brief [17-11-2020] - Stand van zakenbrief COVID-19 (25295, nr. 713) (25350) | |
Gewijzigde motie van het lid Ouwehand c.s. over een importverbod op bont en bontproducten (t.v.v. 25295, nr. 671) | brief [31-12-2020] - Verzamelbrief SARS-CoV-2 bij dieren (28286, nr. 1166) (25600) | |
Gewijzigde motie van het lid Van Brenk over alternatieven voor de inzet van besmette zorgmedewerkers (t.v.v. 25295, nr. 677) | brief [17-11-2020] - Stand van zakenbrief COVID-19 (25295, nr. 713) (25350) | |
Motie van het lid Wilders over een structurele reserve van ic-bedden en klinische ziekenhuisbedden | brief [17-11-2020] - Stand van zakenbrief COVID-19 (25295, nr. 713) (25350) | |
Motie van de leden Wilders en Pieter Heerma over een nationale reserve aan zorgmedewerkers | brief [17-11-2020] - Stand van zakenbrief COVID-19 (25295, nr. 713) (25350) | |
Motie van het lid Klaver over geen generieke sluitingen doorvoeren voor bibliotheken en buurthuizen tijdens de coronacrisis | brief [17-11-2020] - Stand van zakenbrief COVID-19 (25295, nr. 713) (25350) | |
Motie van de leden Klaver en Segers over afspraken met gemeenten over opvang voor dak- en thuislozen | brief [17-11-2020] - Stand van zakenbrief COVID-19 (25295, nr. 713) (25350) | |
Motie van het lid Marijnissen c.s. over de beoogde effecten van maatregelen op volksgezondheid, samenleving en economie inzichtelijk maken | brief [02-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 950) (25732) | |
Motie van de leden Marijnissen en Jetten over het testen zonder klachten zo spoedig mogelijk starten | brief [17-11-2020] - Stand van zakenbrief COVID-19 (25295, nr. 713) (25350) | |
Motie van het lid Asscher c.s. over ondersteuning bij het voorkomen van besmettingen en het volhouden van de beperkingen | brief [08-12-2020] - Stand van zakenbrief COVID-19 (25295, nr. 771) (25476) | |
Motie van het lid Ouwehand over een meldplicht voor bedrijven met een COVID-19-cluster | brief [24-03-2021] - De motie-Ouwehand (25295, nr. 701) (25295, nr. 1091) (25964) | |
Motie van het lid Ouwehand over een meldplicht voor bedrijven met een COVID-19-cluster | brief [24-03-2021] - De motie-Ouwehand (25295, nr. 701) (25295, nr. 1091) (25964) | |
Motie van het lid Van der Staaij c.s. over de mogelijkheid tot ontheffing van de 30-personenregel | De NCTV gaat de motie van Van der Staaij op zich nemen. Bij VWS kan deze dus uit het systeem en bij ons kan deze in de systemen gezet worden. | |
Motie van het lid Veldman c.s. over scenario's voor screeningstesten voor mensen met en zonder klachten | brief [08-12-2020] - Stand van zakenbrief COVID-19 (25295, nr. 771) (25476) | |
Motie van het lid Wilders over alleen vrijwillige vaccinatie | brief [08-12-2020] - Stand van zakenbrief COVID-19 (25295, nr. 771) (25476) | |
Motie van het lid Pieter Heerma c.s. over een plan voor het uitbreiden van beddencapaciteit in bijvoorbeeld zorghotels | brief [08-12-2020] - Stand van zakenbrief COVID-19 (25295, nr. 771) (25476) | |
Motie van het lid Klaver c.s. over het selecteren en opleiden van personeel voor het toedienen van vaccins | brief [08-12-2020] - Stand van zakenbrief COVID-19 (25295, nr. 771) (25476) | |
Motie van het lid Klaver c.s. over een experiment met grootschalig testen | brief [08-12-2020] - Stand van zakenbrief COVID-19 (25295, nr. 771) (25476) | |
Motie van het lid Marijnissen c.s. over het terugdringen van de hoeveelheid kleine contracten in de zorg | brief [08-12-2020] - Stand van zakenbrief COVID-19 (25295, nr. 771) (25476) | |
Motie van het lid Marijnissen over uitgiftepunten voor gecertificeerde mond-neusmaskers | brief [12-01-2021] - Stand van zakenbrief COVID-19 (Eerste Kamer) (25636) | |
Motie van de leden Asscher en Diertens over de mogelijkheid van volledig BCO in alle GGD's | brief [08-12-2020] - Stand van zakenbrief COVID-19 (25295, nr. 771) (25476) | |
Motie van het lid Asscher c.s. over een plan van aanpak voor brede ondersteuning bij quarantaine | brief [08-12-2020] - Stand van zakenbrief COVID-19 (25295, nr. 771) (25476) | |
Motie van het lid Segers c.s. over een ethisch afwegingskader voor de vaccinatiestrategie | brief [08-12-2020] - Stand van zakenbrief COVID-19 (25295, nr. 771) (25476) | |
Motie van de leden Van der Staaij en Segers over besmettingen in de werksituatie | Afgedaan met brief SZW: «TNO cijfers thuiswerken» van 3 februari 2021 | |
Motie van het lid Kuzu over het gebruik van lichaamsmaterialen en DNA na een coronatest | brief [08-12-2020] - Stand van zakenbrief COVID-19 (25295, nr. 771) (25476) | |
Motie van het lid Hijink over in de routekaart aangeven wanneer een mondkapjesplicht dan wel een mondkapjesadvies geldt | brief [02-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 950) (25732) | |
Motie van het lid Hijink over eenduidige ondersteuning en regels voor mensen met een beperking of ziekte | brief [08-12-2020] - Stand van zakenbrief COVID-19 (25295, nr. 771) (25476) | |
Motie van de leden Pieter Heerma en Segers over het aanbod aan initiatieven bij jongeren onder de aandacht brengen | brief [02-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 950) (25732) | |
Motie van het lid Klaver c.s. over het benutten van testlocaties voor vaccinaties niet ten koste laten gaan van de testcapaciteit | brief [23-03-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1063) (25962) | |
Motie van het lid Klaver c.s. over minimalisering van spillage | brief [13-04-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1105) (26023) | |
Motie van de leden Klaver en Jetten over sneltestlocaties op mbo-, hbo-, en wo-instellingen | brief [12-01-2021] - Stand van zakenbrief COVID-19 (Eerste Kamer) (25636) | |
Motie van het lid Marijnissen c.s. over meer ruimte voor de amateursport | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) | |
Motie van het lid Sazias over zorgvrijwilligers betrekken bij coronavaccinatie | brief [12-01-2021] - Stand van zakenbrief COVID-19 (25295, nr. 874) (25637) | |
Motie van het lid Sazias over het aantonen van medische redenen om geen mondkapje te dragen | brief [13-04-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1105) (26023) | |
Motie van het lid Sazias over heldere communicatie over mensen zonder mondkapje om medische redenen | brief [13-04-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1105) (26023) | |
Vaccinatie: Gewijzigde motie van het lid Wilders over zelfstandig wonende 70-plussers met comorbiditeit (t.v.v. 25295, nr. 773) | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) | |
Motie van het lid Wilders over zo veel mogelijk administratielast in verpleeghuizen en gehandicapteninstellingen buiten werking stellen | brief [07-07-2021] - Stand van zakenbrief Moties en toezeggingen zomer 2021, (26452) | |
Motie van het lid Wilders over nadrukkelijk adviseren in binnenruimtes continu te ventileren | brief [23-03-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1063) (25962) | |
Motie van het lid Azarkan over opname van vaccingegevens in een database | brief [04-01-2021] - COVID-19 vaccinatiestrategie update stand van zaken (25295, nr. 851) (25604) | |
Motie van het lid Azarkan over vooraf toestemming vragen over opname van vaccingegevens in een database | brief [04-01-2021] - COVID-19 vaccinatiestrategie update stand van zaken (25295, nr. 851) (25604) | |
Motie van het lid Marijnissen c.s. over snel vaccineren van de meest kwetsbare ouderen | brief [12-01-2021] - Stand van zakenbrief COVID-19 (Eerste Kamer) (25636) | |
Motie van het lid Azarkan over toegang tot publieke voorzieningen voor iedereen ongeacht vaccinatie- of teststatus | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) | |
Motie van de leden Sazias en Van Otterloo over vaccins die nog goedgekeurd moeten worden eerst inzetten voor thuiswonende mensen van 60 tot 75 jaar | brief [12-01-2021] - Stand van zakenbrief COVID-19 (25295, nr. 874) (25637) | |
Gewijzigde motie van het lid Asscher c.s. over wekelijks informeren over de stand van zaken van vaccinatie (t.v.v. 25295, nr. 858) | brief [12-01-2021] - Stand van zakenbrief COVID-19 (Eerste Kamer) (25636) | |
Motie van de leden Klaver en Jetten over reisbeperkingen voor de komende drie weken | brief [20-01-2021] - Aanpassing kabinetsreactie 96e OMT advies deel 2 (25295, nr. 912) (25664) | |
Motie van de leden Segers en Ploumen over een nationale hulpactie voor solidaire toegang tot vaccins wereldwijd | brief [02-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 950) (25732) | |
Motie van het lid Veldman c.s. over scenario's indien onvoorspelbare leveringen en hernieuwd voorraadbeheer het interval van zes weken tussen twee prikken in het gedrang brengen | brief [02-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 950) (25732) | |
Motie van het lid Klaver over het aantal crisisplekken in de (jeugd-)ggz opschalen | brief [04-06-2021] - Motie Klaver 25295, nr. 923, (31839, nr. 780) (26257); brief [18-06-2021] - Verslag schriftelijk overleg inzake Reactie op de motie van het lid Klaver over het opschalen van het aantal crisisplekken in de (jeugd-)ggz (25242, nr. 582) (25424, nr. 584) (26321) | |
Motie van het lid Kuzu over kledingbanken kwalificeren als essentieel | Stand van zakenbrief Covid-19 van 2 februari 2021 | |
Motie van het lid Dijkhoff c.s. over in samenspraak met sectoren eerlijk verdelen van ruimte voor versoepeling van maatregelen | brief [08-03-2021] - Coronamaatregelen 8 maart 2021 (25893) | |
Motie van het lid Pieter Heerma c.s. over een speciaal gezant die de productie van vaccins kan opschalen | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) | |
Motie van de leden Marijnissen en Jetten over een klemmend beroep op farmaceuten om hun rechten en kennis te delen | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) | |
Motie van het lid Segers c.s. over het opstellen van herstelplannen voor gezondheid, economie en samenleving | brief [08-03-2021] - Coronamaatregelen 8 maart 2021 (25893) | |
Motie van het lid Sazias over zorgdragen dat ouderen bij GGD-vaccinatielocaties niet buiten op een prik hoeven te wachten | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) | |
Gewijzigde motie van het lid Wilders over een plan van aanpak voor het inhalen van reguliere zorg (t.v.v. 25295, nr. 953) | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) | |
Motie van de leden Renkema en Regterschot over extra behandelplaatsen voor mensen met trauma, pervasieve aandoeningen en persoonlijkheidsproblematiek | brief [11-02-2021] - Aanpak wachttijden in de ggz (25424, nr. 581) (25784) | |
Motie van de leden Renkema en Wörsdörfer over meer aandacht voor suïcidepreventie | brief [08-07-2021] - Stand van zaken suïcidepreventie – zomer 2021 (26469) | |
Motie van het lid Diertens c.s. over een Duitse inrichting van steungroepen | brief [15-03-2021] - Diverse onderwerpen inzake ggz (25424, nr. 583) (25924) | |
Motie van het lid Kerstens over geen onomkeerbare stappen bij doorcentralisatie van begeleid en beschermd wonen | brief [18-12-2020] - Voortgangsrapportage beschermd wonen en maatschappelijke opvang (29325, nr. 126) (25566) | |
Motie van de leden Regterschot en Van den Berg over de structurele inbedding van geslaagde experimenten | brief [06-07-2021] - Stand van zaken aanpak voor personen met verward gedrag en opzet vervolgactieprogramma ZonMw (26446) | |
Motie van het lid Regterschot c.s. over de woonruimte voor daklozen | brief [08-07-2021] - Voortgangsrapportage beschermd wonen en maatschappelijke opvang (26473) | |
Gewijzigde motie van het lid Van den Berg over geen verdere afbouw van klinische bedden in de ggz (t.v.v. 25424, nr. 564) | brief [15-03-2021] - Diverse onderwerpen inzake ggz (25424, nr. 583) (25924) | |
Gewijzigde motie van het lid Dik-Faber c.s. over financiële continuïteit en stabiliteit van 113 Zelfmoordpreventie (t.v.v. 25424, nr. 568) | brief [08-07-2021] - Uitvoering motie van het lid Dik-Faber c.s. over financiële continuïteit en stabiliteit van 113 Zelfmoordpreventie (25424-577) (26468) | |
Motie van het lid Azarkan over toestemming vooraf voor het gebruik van lichaamsmaterialen voor onderzoek | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) | |
Motie van het lid Raemakers over een campagne gericht op toestemming voor gegevensuitwisseling | brief [30-04-2021] - Voortgang gegevensuitwisseling bij spoed (27529, nr. 262) (26112) | |
Motie van het lid Azarkan over prioriteit voor de bescherming van persoonsgegevens | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) | |
Motie van het lid Agema over het snel kunnen wissen van persoonlijke gegevens in de coronasystemen | brief [12-02-2021] - Stand van zakenbrief digitale ondersteuning pandemiebestrijding (27529, nr. 258) (25790) | |
Motie van het lid Agema over een actieplan Voorkom en Herstel Dataschade Testbeleid | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) | |
Motie van het lid Van den Berg c.s. over een chief information officer aanstellen bij de GGD | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) | |
Gewijzigde motie van het lid Van Brenk c.s. over schade voor onschuldige burgers beperken (t.v.v. 27529, nr. 244) | brief [06-07-2021] - Maatregelenbrief COVID-19 (26449) | |
Motie van het lid Westerveld over ook kwetsbare jongeren betrekken bij de uitwerking van het Jeugdpakket en het Jeugdplan | brief [13-04-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1105) (26023) | |
Motie van het lid Bergkamp c.s. over een uitzondering op de eis van een onafhankelijke interne toezichthouder | Staatscourant 2021, 15976 | Overheid.nl > Officiële bekendmakingen (officielebekendmakingen.nl) | |
Gewijzigde motie van het lid Van den Berg over bij wijzigingen in het aanbod van acute zorg gemeenten en zorgaanbieders tijdig consulteren (t.v.v. 29247, nr. 320) | brief [21-06-2021] - Ontwerp-regeling beschikbaarheid en bereikbaarheid acute zorg (29247, nr. 332) (26335) | |
Motie van de leden Bergkamp en Tellegen over eens per halfjaar rapporteren over de invoering van het landelijk wetenschappelijk onderzoek | brief [07-07-2021] - Start 13-wekenecho (26453) | |
Motie van het lid Ploumen over nieuw advies over opname van explantatie in het basispakket | brief [24-12-2020] - Stand van zaken moties en toezeggingen VWS kerst 2020 (35570-XVI, nr. 180) (25587) | |
Motie van het lid Van den Berg c.s. over gepast gebruik van nieuwe, innovatieve geneesmiddelen vergroten | brief [12-02-2021] - Voortgangsbrief algemeen geneesmiddelenbeleid 2021 (29477, nr. 696) (25788) | |
Motie van de leden Van den Berg en Dik-Faber over heruitgifte van geneesmiddelen mogelijk maken | brief [12-02-2021] - Voortgangsbrief algemeen geneesmiddelenbeleid 2021 (29477, nr. 696) (25788) | |
Motie van het lid Jansen over de regie over de verstrekking van genees- en hulpmiddelen bij de voorschrijver leggen | brief [27-10-2020] - Appreciatie motie n.a.v. Notaoverleg genees-en hulpmiddelen (29477, nr. 683) (25228) | |
Motie van het lid Raemakers over een sluis voor dure medische hulpmiddelen | brief [22-02-2021] - Rapport Berenschot over sluis MedTech (32805, nr. 113) (25835) | |
Motie van de leden Ellemeet en Raemakers over juridische bepalingen aan de toolkit toevoegen | brief [17-12-2020] - maatschappelijk verantwoord licentiëren (29477, nr. 689) (25550) | |
Motie van het lid Ellemeet over een oplossing voor het niet behalen van de termijn bij onderzoeken naar veelbelovende geneesmiddelen | brief [12-02-2021] - Voortgangsbrief algemeen geneesmiddelenbeleid 2021 (29477, nr. 696) (25788) | |
Motie van het lid Dik-Faber c.s. over gelijke kansen bieden voor de productie van medische isotopen | brief [11-03-2021] - Voorzieningszekerheid van medische isotopen (33626, nr. 14) (25912) | |
Motie van de leden Van den Berg en Renkema over een onafhankelijke commissie voor onderzoek naar de werking van het risicovereveningssysteem | brief [08-07-2021] - Risicovereveningsmodel 2022 (26474) | |
Motie van de leden Westerveld en Wörsdörfer over aandacht in hogere sociale beroepsopleidingen voor huiselijk geweld en kindermishandeling | brief [18-06-2021] - Voortgangsrapportage programma Geweld hoort nergens thuis (28345, nr. 252) (26322) | |
Motie van het lid Wörsdörfer over de effectiviteit van de genomen beschermingsmaatregelen bijhouden | brief [16-11-2020] - Voortgangsbrief Jeugd (31839, nr. 751) (25338) | |
Motie van het lid Voordewind c.s. over het aantal plaatsingen in gesloten jeugdzorg terugbrengen naar nul | brief [17-06-2021] - Voortgangsbrief Jeugd (31839, nr. 784) (26319) | |
Motie van de leden Kuiken en Westerveld over expliciet informeren naar geweld in de jeugd | brief [11-02-2021] - Schriftelijke reactie op aangehouden motie Kuiken (31015, nr. 216)(31015, nr. 222) (25783) | |
Motie van het lid Peters c.s. over structureel in dialoog gaan met lotgenoten | brief [17-06-2021] - Voortgangsbrief Jeugd (31839, nr. 784) (26319) | |
Motie van het lid Peters c.s. over regie voeren op de beweging naar zorg dicht bij huis | brief [17-06-2021] - Voortgangsbrief Jeugd (31839, nr. 784) (26319) | |
Motie van de leden Van Gerven en Hijink over niet overgaan tot privatisering van Intravacc | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) | |
Motie van de leden Bergkamp en Van den Berg over een oplossing voor mensen die niet terechtkunnen bij hun chiropractor of osteopaat | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) | |
Gewijzigde motie van de leden Van Gerven en Hijink over de spoedzorg in het St. Jans Gasthuis Weert waarborgen (t.v.v. 31016, nr. 308) | brief [02-07-2021] - Commissiebrief Tweede Kamer inzake Reactie op motie van het lid Van Gerven (SP) over het St. Jans Gasthuis Weert, (26416) | |
Gewijzigde motie van de leden Renkema en Dik-Faber over aanpassen van wet- en regelgeving zodat mensen in de schuldhulpverlening hun aanvullende verzekering niet verliezen (t.v.v. 31016, nr. 318) | brief [12-02-2021] - Toegang mondzorg en fysio voor mensen met schuldenproblematiekm (29689, nr. 1093) (25791) | |
Motie van het lid Bergkamp over evaluatie van de Kwaliteitsstandaard Transgenderzorg Somatisch | brief [07-07-2021] - Stand van zakenbrief Moties en toezeggingen zomer 2021, (26452) | |
Motie van het lid Bergkamp over in gesprek gaan met de VNG over jongeren met genderissues | brief [07-07-2021] - Stand van zakenbrief Moties en toezeggingen zomer 2021, (26452) | |
Motie van het lid Kwint c.s. over nagaan of jongeren een passende plek hebben gekregen na sluiting van De Hoenderloo Groep | brief [17-06-2021] - Voortgangsbrief Jeugd (31839, nr. 784) (26319) | |
Motie van de leden Westerveld en Simons over belangen van ouders en kinderen beter waarborgen | brief [17-06-2021] - Voortgangsbrief Jeugd (31839, nr. 784) (26319) | |
Motie van de leden Peters en Kuiken over betere hulp voor kinderen van De Hoenderloo Groep | brief [17-06-2021] - Voortgangsbrief Jeugd (31839, nr. 784) (26319) | |
Motie van de leden Simons en Kuiken over het advies van de Jeugdsprong serieus beoordelen | brief [17-06-2021] - Voortgangsbrief Jeugd (31839, nr. 784) (26319) | |
Motie van het lid Van den Berge over bij zorgkantoren uitvragen waarom zij vaak nog éénjarige contracten afsluiten | brief [07-07-2021] - Stand van zakenbrief Moties en toezeggingen zomer 2021, (26452) | |
Motie van het lid Van den Berge over ook vertegenwoordigers van ouderen lokaal betrekken bij de bouwopgave voor senioren | brief [02-06-2021] - Bestuurlijke afspraken Wonen en Zorg (31765, nr. 568) (26240) | |
Motie van de leden Peters en Van den Berge over het te allen tijde waarborgen van de continuïteit in de zorg | brief [10-02-2021] - Verzamelbrief langdurige zorg (34104, nr. 321) (25777) | |
Motie van de leden Westerveld en Ellemeet over het sluiten van een woonzorgakkoord vóór 1 juni 2021 | brief [02-06-2021] - Bestuurlijke afspraken Wonen en Zorg (31765, nr. 568) (26240) | |
Motie van het lid Hijink over alle medisch specialisten in loondienst brengen | Geen actie vereist ivm spreekuit-motie | |
Motie van de leden Van Beukering-Huijbregts en Wörsdörfer over ondersteuning van gemeenten bij problemen met de zorgcontinuïteit | brief [17-06-2021] - Voortgangsbrief Jeugd (31839, nr. 784) (26319) | |
Motie van het lid Van Esch c.s. over een voorstel om het preventiebeleid op niveau te houden | brief [08-03-2021] - Reactie op motie van de leden Van Esch en Ouwehand over dat de Staatssecretaris van VWS alle ruimte moet krijgen om effectief preventiebeleid te gaan ontwikkelen om de basisgezondheid van Nederland te verbeteren (25295, nr. 1033) (25892) | |
Motie van het lid Diertens c.s. over voorlichting en screening bij huidkanker | brief [07-07-2021] - Commissiebrief Tweede Kamer inzake Aanbieding rapport «Nationaal Actieplan Huidkanker» van IKNL, namens Stuurgroep Huidkankerzorg Nederland (26456) | |
Motie van het lid Diertens c.s. over leefstijlpsychiatrie | brief [09-07-2021] - Voortgang Preventie in het Zorgstelsel (26482) | |
Motie van de leden Sazias en Van Esch over een gezonde voedselomgeving | brief [04-06-2021] - Gezonde voedselomgeving (32793, nr. 551) (26258) | |
Motie van het lid Bergkamp over input van ouders, kind en hoofdbehandelaar meenemen bij de indicatiestelling intensieve kindzorg | brief [21-06-2021] - Commissiebrief inzake Handreiking kindzorg (34104, nr. 333) (26330) | |
Motie van het lid Bergkamp over een werkgroep voor ouders die informele zorg leveren aan hun kind met een complexe intensieve zorgvraag | brief [21-06-2021] - Commissiebrief inzake Handreiking kindzorg (34104, nr. 333) (26330) | |
Motie van het lid Kerstens over naast de onderlinge verhoudingen ook inhoudelijke aspecten meenemen in het bemiddelingstraject | brief [21-06-2021] - Commissiebrief inzake Handreiking kindzorg (34104, nr. 333) (26330) | |
Motie van de leden Van Gerven en Hijink over regelen dat zorgverzekeraars zich niet mengen in indicaties van ernstig zieke kinderen die gesteld zijn door kinderartsen in overleg met ouders | brief [21-06-2021] - Commissiebrief inzake Handreiking kindzorg (34104, nr. 333) (26330) | |
Motie van het lid Laan-Geselschap c.s. over onderzoeken van belemmeringen bij zorgverzekeraars om een meerjarige indicatie af te geven | brief [21-06-2021] - Commissiebrief inzake Handreiking kindzorg (34104, nr. 333) (26330) | |
Motie van het lid Agema verzoekt de regering, de werkwijze en taken van het Zorginstituut te evalueren, | 35 570 XVI | brief [18-12-2020] - Kaderwetevaluatie Zorginstituut Nederland 2014-2019 (25268, nr. 193) (25560) |
Motie-Van der Voort (D66) c.s. over een gedegen visie en toekomstplan voor de zorg | 35.526, BH | brief [18-06-2021] - Aanbiedingsbrief afschrift stand van zakenbrief COVID-19 (Eerste Kamer) (26325) |
Motie van het lid Rudmer Heerema over een financiële voorziening voor geïndiceerde topsporttalente | 35300- VIII, nr. 40 | brief [20-11-2020] - Voortgangsbrief sport 2020 (WGO) (30234, nr. 256) (25380) |
Motie van de leden Van Brenk en Sazias over de uitgebreide DNA-test voor patiënten met uitgezaaide kanker opnemen als te vergoeden zorg | brief [19-05-2021] - Advies Zorginstituut Nederland over moleculaire diagnostiek in de oncologie(31765, nr. 562) (26173) | |
Motie van het lid Renkema over het uitbreiden van het programma veelbelovende zorg | brief [02-06-2021] - Wijziging basispakket Zvw 2022 (29689, nr. 1103) (26246) | |
Motie van de leden Kuik en Sazias over een eenduidig protocol voor het verwerken en verstrekken van data | brief [19-05-2021] - Advies Zorginstituut Nederland over moleculaire diagnostiek in de oncologie(31765, nr. 562) (26173) | |
Motie van het lid Wörsdörfer over de bekostigingsmethodiek voor doorontwikkeling van moleculaire diagnostiek jaarlijks toetsen | brief [19-05-2021] - Advies Zorginstituut Nederland over moleculaire diagnostiek in de oncologie(31765, nr. 562) (26173) | |
Motie van het lid Wörsdörfer over het Zorginstituut vragen jaarlijks de inzet van moleculaire diagnostiek te bezien | brief [19-05-2021] - Advies Zorginstituut Nederland over moleculaire diagnostiek in de oncologie(31765, nr. 562) (26173) | |
Motie van het lid Middendorp c.s. over maandelijks monitoren van de effecten van de CoronaMelder | brief [13-04-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1105) (26023) | |
Motie van het lid Agema over de bouwopgave voor de ouderenhuisvesting voor het einde van deze kabinetsperiode in beeld brengen | 35570-XVI, nr. 104 | brief [02-06-2021] - Bestuurlijke afspraken Wonen en Zorg (31765, nr. 568) (26240) |
Motie van de leden Agema en Kerstens over geen vermindering van uren op de indicatie wegens medisch-specialistische handelingen door ouders | 35570-XVI, nr. 109 | brief [08-02-2021] - Commissiebrief Tweede Kamer inzake vragen Handreiking Kindzorg (34104, nr. 319) (25753) |
Motie van de leden Laan-Geselschap en Bergkamp over een plan van aanpak om te komen tot een brede langetermijnvisie op de ouderenzorg | 35570-XVI, nr. 113 | brief [29-04-2021] - Aanbieding «Dialoognota Ouder worden 2020-2040» (29389, nr. 109) (26102) |
Motie van de leden Renkema en Ellemeet over de financiële problemen bij medisch onderzoek die voortvloeien uit de coronacrisis goed monitoren | 35570-XVI, nr. 119 | brief [23-03-2021] - Tijdelijk verdiepend beleidskader ‘Continuïteit en kwaliteit van zorg in fase 3 van de COVID-19 pandemie’ (31765, nr. 549) (25960) |
Motie van de leden Van den Berg en Veldman over dienstapotheken onder de reikwijdte van de AMvB acute zorg laten vallen | 35570-XVI, nr. 121 | Afgedaan met publicatie van de amvb acute zorg in het Staatsblad (Stb. 2021, 291) |
Motie van de leden Peters en Ploumen over de economisering van burgerinitiatieven tegengaan | 35570-XVI, nr. 124 | brief [07-07-2021] - Stand van zakenbrief Moties en toezeggingen zomer 2021, (26452) |
Motie van het lid Van Gerven c.s. over een backpay-regeling voor weduwen van ambtenaren of militairen die tijdens de Japanse bezetting een dienstverband hadden met het Nederlands-Indisch Gouvernement | 35570-XVI, nr. 125 | brief [12-04-2021] - Voortgangsrapportage Oorlogsgetroffenen en Herinnering WOII (20454, nr. 170) (26011) |
Motie van het lid Bergkamp c.s. over de financiële ondersteuning van het Expertisecentrum Euthanasie | 35570-XVI, nr. 133 | brief [06-07-2021] -brief inzake Euthanasie bij psychiatrie en euthanasie bij dementie (26441) |
Motie van de leden Ploumen en Renkema over een wettelijk takenpakket voor GGD's | 35570-XVI, nr. 141 | brief [09-07-2021] - Commissiebrief Tweede Kamer inzake Verzoek om reactie op de Initiatiefnota van de leden van Gerven en Hijink over ‘Nu investeren in de GGD (26479) |
Gewijzigde motie van het lid Rudmer Heerema c.s. over een financiële tegemoetkoming voor sportbonden met één of meer topsport- en/of talentprogramma's (t.v.v. 35570-XVI, nr. 44) | 35570-XVI, nr. 167 | brief [11-06-2021] - Kamerbrief t.b.v. commissiedebat sportbeleid (30234, nr. 264) (26298) |
Gewijzigde motie van de leden Kerstens en Agema over het op korte termijn aanstellen van een bemiddelaar om tot een oplossing te komen voor de intensieve kindzorg (t.v.v. 35570-XVI, nr. 147) | 35570-XVI, nr. 172 | brief [08-02-2021] - Stand van zaken kindzorg (34104, nr. 320) (25752) |
Gewijzigde motie van de leden Van Esch en Van Meenen over landelijke implementatie van de gezonde schoollunch (t.v.v. 35570-XVI, nr. 153) | 35570-XVI, nr. 174 | brief [30-03-2021] - Gezonde schoollunch en beweegaanbod (32793, nr. 548) (25978) |
Gewijzigde motie van het lid Bergkamp c.s. over het strafbaar stellen van homogenezings- of conversietherapie (t.v.v. 35570-XVI, nr. 137) | 35570-XVI, nr. 181 | brief [28-05-2021] - Beleidsreactie rapport «Voor de verandering» (2021Z09263) (26216) |
Motie van het lid Wörsdörfer c.s. over een kader voor scherpere keuzes over wat onder jeugdhulp wordt verstaan | 35570-XVI, nr. 20 | brief [17-06-2021] - Voortgangsbrief Jeugd (31839, nr. 784) (26319) |
Motie van het lid Wörsdörfer c.s. over betere kennis en kunde van raadsleden over jeugdzorg | 35570-XVI, nr. 21 | brief [17-06-2021] - Voortgangsbrief Jeugd (31839, nr. 784) (26319) |
Motie van de leden Wörsdörfer en Voordewind over plannen gericht op kleinschalige transformatie | 35570-XVI, nr. 22 | brief [17-06-2021] - Voortgangsbrief Jeugd (31839, nr. 784) (26319) |
Motie van het lid Westerveld over een doorbraakaanpak voor jongeren met een specialistische en complexe hulpvraag | 35570-XVI, nr. 25 | brief [19-01-2021] - Commissiebrief Tweede Kamer inzake Reactie op motie-Westerveld (35570-XVI, nr. 25) (31839, nr. 764) (25658) |
Motie van het lid Peters c.s. over het regelen van regie op kleinschalige zorginitiatieven | 35570-XVI, nr. 26 | brief [17-06-2021] - Voortgangsbrief Jeugd (31839, nr. 784) (26319) |
Motie van de leden Van Gerven en Westerveld over niet-gescheiden uithuisplaatsing van broers en zussen wettelijk verankeren | 35570-XVI, nr. 29 | Voor JenV |
Motie van het lid Voordewind c.s. over een onafhankelijke werkgroep voor integrale behandelingen bij eetstoornissencasuïstiek | 35570-XVI, nr. 34 | brief [28-05-2021] - De implementatie van de expertisecentra jeugdhulp en de aanpak eetstoornissen (31839, nr. 778) (26218) |
Motie van het lid Rudmer Heerema over het openstellen van het Schadefonds Geweldsmisdrijven voor de slachtoffers van misbruik in de turnsport | 35570-XVI, nr. 43 | brief [16-04-2021] - antwoorden op de vragen van het Kamerlid Westerveld (GL) over de berichten waaruit blijkt dat sprake is van tekortkomingen bij het Instituut Sportrechtspraak (ISR) (2021Z04984), (26039) |
Motie van de leden Van Nispen en Diertens over één landelijk loket voor informatie over de vergoeding van sporthulpmiddelen | 35570-XVI, nr. 50 | brief [11-06-2021] - Kamerbrief t.b.v. commissiedebat sportbeleid (30234, nr. 264) (26298) |
Motie van het lid Diertens c.s. over een plan voor professionalisering van de sportsector | 35570-XVI, nr. 53 | brief [11-06-2021] - Kamerbrief t.b.v. commissiedebat sportbeleid (30234, nr. 264) (26298) |
Motie van het lid Diertens c.s. over ondersteuning bij het organiseren van grote sportevenementen op een zo veilig mogelijke manier | 35570-XVI, nr. 54 | brief [11-06-2021] - Kamerbrief t.b.v. commissiedebat sportbeleid (30234, nr. 264) (26298) |
Motie van het lid Kerstens over aandacht voor de verschillen tussen inkomensgroepen inzake sport en bewegen | 35570-XVI, nr. 55 | brief [23-03-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1063) (25962) |
Motie van het lid Kerstens over meer maatwerk voor de sportsector bij coronamaatregelen | 35570-XVI, nr. 56 | brief [02-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 950) (25732) |
Motie van de leden Agema en Wilders verzoekt de regering, te bewerkstelligen dat financiële barrières die ervoor zorgen dat zorgmedewerkers niet meer uren willen werken, worden weggenomen | 35570-XVI, nr. 87 | brief [07-07-2021] - Stand van zakenbrief Moties en toezeggingen zomer 2021, (26452) |
Motie van het lid Agema verzoekt de regering, onderzoek te doen onder zorgmedewerkers om goed te weten welke barrières er zijn om meer uren te werken en deze weg te nemen | 35570-XVI, nr. 95 | brief [07-07-2021] - Stand van zakenbrief Moties en toezeggingen zomer 2021, (26452) |
Motie van het lid Agema verzoekt de regering, alles in het werk te stellen om 200.000 extra zorgmedewerkers voor elkaar te krijgen door de deeltijdfactor onder vrijwillige voorwaarden omhoog te krijgen van 0,68 naar 0,8 | 35570-XVI, nr. 97 | brief [07-07-2021] - Stand van zakenbrief Moties en toezeggingen zomer 2021, (26452) |
Motie van de leden Ellemeet en Klaver over lessen trekken uit lokale populatietesten | brief [23-03-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1063) (25962) | |
Motie van de leden Ellemeet en Klaver over middelen beschikbaar stellen opdat meer positieve testuitslagen verspreid over het land worden gesequenced | brief [23-03-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1063) (25962) | |
Motie van het lid Van Gerven over het principe van een testsamenleving meenemen bij het opstellen van de nieuwe routekaart | brief [28-05-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1241) (26221) | |
Motie van het lid Van den Berg c.s. over een handreiking door deskundigen voor herhaald preventief testen met antigeentesten bij mensen zonder klachten | brief [23-03-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1063) (25962) | |
Motie van de leden Kuik en Diertens over het aanpassen van de Reclamecode Voor Voedingsmiddelen | brief [05-07-2021] - Voortgangsrapportage Nationaal Preventieakkoord 2020 (26437) | |
Motie van het lid Aartsen c.s. over met het nieuwe steunpakket ook de sportbonden ondersteunen | brief [11-06-2021] - Kamerbrief t.b.v. commissiedebat sportbeleid (30234, nr. 264) (26298) | |
Motie van de leden Paternotte en Aukje de Vries over normen voor de bereikbaarheid van testlocaties | brief [28-05-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1241) (26221) | |
Motie van het lid Van Haga over het uitsluiten van een directe of indirecte vaccinatieplicht | brief [18-06-2021] - Aanbiedingsbrief afschrift stand van zakenbrief COVID-19 (Eerste Kamer) (26325) | |
Motie van de leden Palland en Aukje de Vries over vaccinatiebewijzen zo snel mogelijk gelijkstellen aan een testbewijs | brief [28-05-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1241) (26221) | |
Motie van de leden Westerveld en Paternotte over onderzoek naar het gebruik van zelftesten voor toegang | brief [18-06-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1297) (26324) | |
Motie van het lid Van der Plas over ervoor zorgen dat mensen op het platteland net zo soepel een sneltest kunnen doen als mensen in de grotere steden | brief [28-05-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1241) (26221) | |
Motie van het lid Paternotte c.s. over vliegverboden pas opheffen na advies OMT en overleg met buurlanden en Frankrijk | IenW/BSK-2021/157252 d.d. 31-5-2021 | |
Motie van de leden Aukje de Vries en Palland over een uitzondering op de quarantaineplicht voor gevaccineerden indien zij geen groot risico blijken | brief [06-07-2021] - Maatregelenbrief COVID-19 (26449) | |
Gewijzigde motie van het lid Bikker c.s. over een veilige quarantaineverblijfplaats voor arbeidsmigranten (t.v.v. 35808, nr. 22) | brief [18-06-2021] - Aanbiedingsbrief afschrift stand van zakenbrief COVID-19 (Eerste Kamer) (26325) | |
Gewijzigde motie van het lid Van Houwelingen over notulen en vergaderstukken van het Audit Committee VWS naar de Kamer sturen (t.v.v. 35830, nr. 21) | Deze motie is afgehandeld | |
Motie van het lid Sneller c.s. over tussentijdse rapportages over het aanpakken van de onvolkomenheden | is reeds door FEZ een brief naar de TK gestuurd (reactie motie Sneller) | |
Motie van de leden Aukje de Vries en Van den Berg over opnieuw in gesprek gaan met de eerstelijnscoalitie over de uitvoeringsregeling jaarverantwoordingsplicht | 35830-XVI, nr. 14 | brief [07-07-2021] - Uitvoering motie leden De Vries en Van den Berg (26455) |
Omschrijving van de motie | Vindplaats | Stand van zaken |
|---|---|---|
Motie van het lid Laan-Geselschap over versoepeling van administratieve lasten in de langdurige zorg | 28-07-2021 Deze motie is uitgevoerd; In april 2021 zijn deze 45 extra plaatsen toegevoegd aan verdeelplan 2021 zodat ze in aanmerking kunnen komen voor de beschikbaarheidbijdrage. Uitgaande brief NZA 6 april 2021 1852484-220461. | |
Motie van het lid Renkema over 45 extra opleidingsplaatsen voor gz-psychologen | ||
Motie van de leden Van den Berg en Paulusma over inventariseren hoe centrale registratie van zeldzame behandelingen kan bijdragen aan de vindbaarheid | 28-07-2021 Naar verwachting wordt de Kamer in het eerste kwartaal van 2022 geïnformeerd. | |
Gewijzigde motie van het lid Bikker c.s. over onderzoek naar de benodigde instrumenten om alle afspraken te halen (t.v.v. 31765, nr. 584) | 2021D26711 | 03-08-2021 Motie overdragen naar BZK |
Gewijzigde motie van het lid Agema c.s. over een eenduidige, richtinggevende visie op ouderenhuisvesting (t.v.v. 31765, nr. 572) | 2021D26847 | 02-08-2021 De Tweede Kamer zal in het najaar 2021 worden geïnformeerd. |
Tweede nader gewijzigde motie van het lid Kuzu over het geldig verklaren van het Digital Corona Certificate voor landen als Turkije, Marokko en de Verenigde Staten (t.v.v. 25295, nr. 1336) | 2021D27440 | |
Motie van de leden Aukje de Vries en Van den Berg over de voorzieningszekerheid van medische isotopen borgen | ||
Motie van de leden Pouw-Verweij en Van den Berg over inzetten op afgebakende mandaten bij de onderhandelingen over de Europese Gezondheidsunie | 03-08-2021 Deze motie is vervallen ten gunste van de gewijzigde Motie Pouw-Verweij en van den Berg (21 501-31, nr. 618) | |
Motie van het lid Van den Berg over de Nederlandse wetgeving inzake verzekeringsaanvragen na behandeling van kanker onder de aandacht brengen van EU-lidstaten | 03-08-2021 Hierover is contact geweest met FIN, waar de wetgeving onder valt. Zowel FIN als VWS zullen waar gelegenheid zich voordoet dit onder de aandacht brengen. Ik heb dat bijvoorbeeld gedaan bij de «SGPP sub-group on cancer». Tzt zullen we de kamer informeren over de afhandeling. | |
Gewijzigde motie van de leden Pouw-Verweij en Van den Berg over inzetten op afgebakende mandaten bij de onderhandelingen over de Europese Gezondheidsunie (t.v.v. 21501-31, nr. 615) | 03-08-2021 Deze gewijzigde motie verschilt in één woord van het origineel (in de eerste overweging staat origineel permanente Europese gezondheidsunie; in de gewijzigde is het woord permanente verwijderd.)Deze motie wordt continue uitgevoerd. Ik stel voor om in het overzicht dat we aan de 2e Kamer sturen (zie nr 3614) een zin op te nemen dat we bij de onderhandelingen deze motie hebben uitgevoerd | |
Motie van het lid Kerstens over het beter borgen van «zorg op afstand» | 11-06-2021 De TK wordt na het zomerreces 2021 geïnformeerd met de Voortgangsrapportage Langer Thuis over deze motie. | |
Motie van de leden Bikker en Michon-Derkzen over bezit van voorwerpen voor de productie van synthetische drugs effectiever aanpakken | 30-07-2021 Wordt behandeld door J&V. | |
Motie van de leden Van Nispen en Sneller over het benadrukken van maatwerk en proportionaliteit in de uitvoering van de Wet Damocles | 30-07-2021 Wordt behandeld door J&V. | |
Motie van het lid Van Nispen over onderzoek naar de wetenschappelijke rechtvaardiging van de huidige omgang met typen drugs | 30-07-2021 Interne beraadslaging over deze motie. | |
Gewijzigde motie van het lid Bikker c.s. over onderzoek naar kanalen waarlangs jongeren aan synthetische drugs komen (t.v.v. 24077, nr. 477) | 30-07-2021 Interne beraadslaging over motie. | |
Motie van het lid Marijnissen c.s. over een opbouwplan voor versterking van de zorg | 28-07-2021 De Kamer wordt naar verwachting eind 2021 geïnformeerd. | |
Motie van de leden Pieter Heerma en Wilders over een nationale wervingscampagne om het aantal zorgreservisten zo spoedig mogelijk op te schalen | 28-07-2021 27-7-2021 n.a.v. motie is in samenwerking met Extra Zorg Samen een intensivering van de wervingscampagne op gang gebracht . MVWS stelt budget van 0.5 mln beschikbaar. In brief 1845439-219827-PDC19 afgedaan. | |
Motie van het lid Marijnissen over de maatregelen zo inrichten dat deze bijdragen aan het verkleinen van sociaal-economische gezondheidsverschillen | ||
Motie van het lid Westerveld c.s. over ervoor zorgen dat farmaceuten hun kennis gaan delen in C-TAP | ||
Motie van de leden Pouw-Verweij en Paternotte over verdere versoepelingen in verpleeghuizen | ||
Motie van het lid Paternotte over adviezen voor gevaccineerden over wat in welke setting veilig kan | 14-07-2021 Het streven is de Kamer hierover in september te informeren. | |
Motie van de leden Van den Berg en Bikker over wegnemen van wettelijke en administratieve hindernissen voor het in de zorg inzetten van statushouders | ||
Motie van het lid Kuzu over 18-minners vrijstellen van beperkingen of vrijstellingen die bij vaccinatie komen kijken | 30-07-2021 Het streven is de Kamer hierover in september te informeren. | |
Motie van het lid Van Esch over een centraal registratiepunt voor long-covidpatiënten | 03-08-2021 De Kamer wordt vóór de Begrotingsbehandeling (21/9) geïnformeerd. | |
Motie van het lid Bikker c.s. over deze zomer het vrijwilligerswerk stimuleren | 29-07-2021 De TK wordt voor het kerstreces geïnformeerd met de Stand van zakenbrief moties en toezeggingen kerst 2021 over deze motie. | |
Motie van het lid Gündogan c.s. over het primaire plan tot regionale aanpak van het coronavirus actualiseren | 23-07-2021 Het streven is de Kamer hierover voor eind oktober te informeren. | |
Motie van het lid Pouw-Verweij c.s. over scenario's voor een nieuwe virusuitbraak | 23-07-2021 Het streven is de Kamer hierover voor eind oktober te informeren. | |
Gewijzigde motie van de leden Bikker en Van der Staaij over de hoofddoelen van het beleid in de nieuwe fase van lagere besmettingen t.v.v. 25295, nr. 1314 | 23-07-2021 Het streven is de Kamer hierover voor eind oktober te informeren. | |
Motie van de leden Kuzu en Van Haga over het instellen van ziekenhuisopnames als leidende indicator | 22-07-2021 Het streven is de Kamer hierover in september te informeren. | |
Motie van het lid Kuzu over een onderzoek naar de vaccinatiestatus van coronapatiënten in ziekenhuizen | 30-07-2021 Het streven is de Kamer hierover in september te informeren. | |
Motie van het lid Agema c.s. over onderzoeken of de huidige ventilatierichtlijnen toereikend zijn | 23-07-2021 Het streven is de Kamer hierover voor het eind van het jaar nader te informeren. Tussentijds wordt de Kamer op de hoogte gehouden van de stand van zaken. | |
Motie van het lid Aukje de Vries c.s. over op basis van de ervaringen vanuit fieldlabs testen voor toegang voor evenementen en festivals snel mogelijk maken | 27-07-2021 Het streven is de Kamer hierover uiterlijk in september te informeren. | |
Motie van het lid Wilders over per ommegaande van ventilatie een prioriteit maken | 27-07-2021 Het streven is de Kamer hierover voor het eind van het jaar te informeren. Tussentijds wordt de Kamer op de hoogte gehouden van de stand van zaken. | |
Motie van de leden Van den Berg en Aukje de Vries over opschalen van mobiele prikbussen waar zonder een afspraak een vaccin gehaald kan worden | 30-07-2021 Het streven is deze motie in het najaar uitgevoerd te hebben. | |
Motie van de leden Kuiken en Simons over besluitvorming over aanscherpen of versoepelen van maatregelen baseren op zowel het advies van het OMT als op een advies van gedragsdeskundigen | 27-07-2021 De Kamer wordt hierover voor eind oktober geïnformeerd. | |
Motie van de leden Bikker en Kuiken over extra inspanning om in kwetsbare wijken niet-gevaccineerde bewoners een vrijwillige vaccinatie aan te bieden | 30-07-2021 De Kamer wordt in het najaar over deze motie geïnformeerd. | |
Motie van het lid Gündogan over in overwegingen van het kabinet adviezen van gedragswetenschappers nadrukkelijker meewegen | 27-07-2021 Het streven is de Kamer hierover voor eind oktober te informeren. | |
Gewijzigde motie van het lid Paternotte c.s. over het aanbieden van een vaccinatievoorziening op Schiphol (t.v.v. 25295, nr. 1302) | 30-07-2021 GGD Kennemerland bekijkt de mogelijkheden binnen de logistieke beperkingen van de luchthaven. Het streven is de Kamer hierover in september te informeren. | |
Motie van het lid Jetten c.s. over ervoor zorgen dat Bonaire zich kan beschermen tegen besmettingen door inreizigers | ||
Motie van de leden Marijnissen en Jetten over een ijzeren voorraad aan beschermingsmiddelen realiseren | 03-08-2021 Gestand gedaan bij brief 14 april 2021 (32805, nr. 114) | |
Gewijzigde motie van het lid Krol over de coronapersconferenties minimaal tweewekelijkshouden (t.v.v. 25295, nr. 559) | 20-07-2021 Deze motie wordt uitgevoerd, dit is inmiddels staand beleid. | |
Motie van de leden Marijnissen en Asscher over voorkomen van hogere werkdruk in verpleeghuizen door inzet voor de GGD | ||
Motie van het lid Marijnissen c.s. over in 2021 niet bezuinigen op de zorgbonus voor zorgverleners | 28-07-2021 Met de brief van 13 april 2021 (29282, nr. 436) heeft de minister de dilemma’s geschetst rondom de invulling van de bonus 2021 binnen het budgettaire kader van €720 miljoen. Bij het vasthouden aan het bedrag van €500,- netto zou een beperkt aantal branches in aanmerking kunnen komen; alternatief was een zorg en welzijn brede openstelling waarbij de hoogte van de bonus afhangt van het aantal vragen. Gehoord het debat in de Tweede Kamer over de dilemma’s heeft de minister in de stand van zaken brief van 11 mei de Kamer laten weten de bonusregeling 2021 langs de tweede lijn uit te werken. De aanvraagperiode voor de bonus 2021 liep van 15 juni tot en met 27 juli. Na behandeling van alle aanvragen zal in oktober het definitieve bonusbedrag worden bepaald. | |
Motie van het lid Marijnissen over inventariseren bij zorgverleners wat hen nu zou kunnen helpen | 28-07-2021 27-07-2021 Is uitgevoerd en over gerapporteerd in de stand van zakenbrief van 2 februari, onder kopje ‘Inventarisatie behoeften van zorgverleners’. | |
Motie van de leden Van Esch en Ouwehand over effectief preventiebeleid om de basisgezondheid van Nederland te verbeteren | ||
Gewijzigde motie van het lid Van Kooten-Arissen c.s. over FFP2-mondneusmaskers beschikbaar stellen aan alle zorgmedewerkers (t.v.v. 25295, nr. 936) | 03-08-2021 Gestand gedaan bij brief van 2 februari 2021 (25295, nr. 950) | |
Motie van het lid Ploumen c.s. over een deltaplan jeugd | 07-05-2021 Over de invulling van deze motie wordt de TK apart geïnformeerd. In de komende COVID-brief (d.d. 11 mei) wordt aangekondigd dat de Kamer deze niet voor 1 juni maar voor het zomerreces ontvangt | |
Motie van het lid Sazias over voldoende crisisplekken in alle regio's | 02-08-2021 De Kamer wordt hierover rond het najaar van 2021 over geïnformeerd. | |
Motie van het lid Dik-Faber over prestatieafspraken over passende huisvesting | 15-12-2020 De TK wordt in het najaar 2021 geïnformeerd met de Voortgangsrapportage Beschermd Wonen en Maatschappelijke Opvang over deze motie. | |
Motie van het lid Van der Staaij c.s. over een wettelijke grondslag voor gegevensuitwisseling binnen de ggz | 27-07-2021 De Kamer wordt geïnformeerd met brief een over de stand van zaken wachttijden in de ggz (inclusief regionale doorzettingsmacht) na het zomerreces (oktober). Dit onderwerp wordt daarin meegenomen. | |
Gewijzigde motie van het lid Van den Berg c.s. over zeker stellen dat de nieuwe bekostiging slechts zal starten indien gelijktijdig de zorgvraagtypering in werking treedt (t.v.v. 25424, nr. 565) | 28-07-2021 Naar verwachting wordt de Kamer eind september 2021 geïnformeerd | |
Gewijzigde motie van het lid Kerstens c.s. over versnelling van de aanpak van de wachtlijstproblematiek in de ggz (t.v.v. 25424, nr. 566) | 27-07-2021 De Kamer wordt in oktober 2021 geïnformeerd. | |
Motie van de leden Van den Berg en Kerstens over meer publieke sturing op de landelijke infrastructuur LSP | 30-07-2021 De Tweede Kamer wordt zomer 2021 geinformeerd middels een voortgangsbrief informatiebeleid. | |
Motie van de leden Van den Berg en Kerstens over de kosten van ICT-toepassingen in de zorg | 30-07-2021 De Tweede Kamer wordt voor eind 2021 geinformeerd. | |
Motie van het lid Renkema over de noodzaak van een cultuurverandering bij het programma Elektronische gegevensuitwisseling in de zorg | 30-07-2021 De Tweede Kamer wordt voor het eind van 2021 over de voortgang geinfomeerd. | |
Motie van de leden Van den Hul en Bergkamp over nader onderzoek naar factoren, risicogroepen, daderkenmerken en verhalen van slachtoffers van geweld achter de voordeur | 10-03-2021 De TK wordt voor het kerstreces 2021 geïnformeerd met de 7e Voortgangsrapportage Geweld Hoort Nergens Thuis over deze motie. | |
Motie van de leden Van den Hul en Özütok over inventariseren welke extra tijdelijke (financiële) ondersteuning niet-overheidsorganisaties nodig hebben | 19-07-2021 vd. Hul en Ozütok komt terug in Voortgangsrapportage GHNT nr. 7 | |
Motie van het lid Peters over een uitgewerkt plan waarmee de jeugdwerkketen eenvoudiger en transparanter wordt | 10-05-2021 Na het advies van de RSJ informeren wij uw Kamer in het najaar over de uitkomsten van de consultatieronde, de aanscherpingen of bijstellingen die eventueel nodig zijn op het scenario en verdere vervolgstappen, waarnaar uw Kamer ook heeft gevraagd | |
Motie van het lid Bergkamp c.s. over een onafhankelijk onderzoek naar psychisch geweld | 19-07-2021 motie van de leden Bergkamp, Ozütok en Van den Hul over onderzoek naar strafbaarstelling van psychisch geweld komt terug in VGR 7 | |
Motie van de leden Bergkamp en Van Beukering-Huijbregts over onderzoeken hoe hulpverlening bij geweld achter de voordeur meer digitaal kan worden ingericht | 09-03-2021 De TK wordt voor het kerstreces 2021 geïnformeerd met de 7e Voortgangsrapportage Geweld Hoort Nergens Thuis over deze motie. | |
Motie van het lid Wörsdörfer over de mogelijkheden voor online hulp aan slachtoffers van huiselijk geweld en kindermishandeling inventariseren | 44396 | |
Motie van het lid Kuiken over anticonceptie opnemen in het basispakket | 02-08-2021 Motie kan momenteel niet worden uitgevoerd vanwege demissionaire status van het kabinet. Het is aan een nieuw kabinet om te besluiten of en zo ja op welke wijze anticonceptie eventueel vergoed moet gaan worden. | |
Motie van de leden Van Gerven en Bergkamp over het experiment bekostiging integrale geboortezorg verlengen tot 2023 | 28-07-2021 Afgerond, experiment is met een jaar verlengd. Kamer is hier ook over geïnformeerd per brief (door PZo) | |
Motie van de leden Ellemeet en Ploumen over afschaffen van de beraadtermijn van 5 dagen voor abortus | 29-07-2021 Deze motie zal worden afgedaan met/in het kabinetsstandpunt op het Initiatiefwetsvoorstel tot wijziging van Wet afbreking zwangerschap in verband met het afschaffen van de verplichte minimale beraadtermijn voor de afbreking van zwangerschappen van Jetten (35 737) | |
Motie van de leden Van den Berg en Bergkamp over de integrale geboortezorg nauwgezet monitoren | 03-08-2021 De Kamer wordt naar verwachting in het najaar 2021 geïnformeerd. | |
Motie van de leden Van den Berg en Bergkamp over onderzoeken wat de voor- en nadelen zijn van extra kraamzorg bij (zeer) kwetsbare gezinnen | 27-07-2021 In het najaar van 2021 zal de minister de Kamer informeren over de laatste stand van zaken betreffende de geboortezorg waarin de verschillende toezeggingen worden meegenomen. | |
Motie van de leden Laan-Geselschap en Tellegen over onderzoeken of prenatale screening aangemerkt kan worden als reguliere medische zorg | 28-07-2021 Opdracht is uitgezet en wordt nu uitgevoerd door AEF. | |
Gewijzigde motie van de leden Bergkamp en Laan-Geselschap over ruimte die bestaat voor experimenten met andere vormen van bekostiging onder de aandacht brengen van alle veldpartijen (t.v.v. 29323, nr. 155) | 03-08-2021 De Kamer wordt naar verwachting in het najaar 2021 geïnformeerd. | |
Gewijzigde motie van het lid Dik-Faber over informeren van wensouders over de consequenties van het gebruik van buitenlandse donoren (t.v.v. 29323, nr. 157) | 28-07-2021 De beantwoording van deze motie wordt meegenomen in de TK-brief met daarin stand van zaken rond wetswijziging (d.m.v. nota van wijziging) n.a.v. uitspraak rechtbank Den Haag. | |
Gewijzigde motie van het lid Dik-Faber over informeren van wensouders over de consequenties van het gebruik van buitenlandse donoren (t.v.v. 29323, nr. 157) | ||
Motie van het lid Van den Berg c.s. over onderzoeken hoe de bloedvoorziening in de toekomst eruit moet zien | 31-07-2021 De opdracht om de aansturing van de bloedvoorziening te onderzoeken is in mei 2021 verstrekt aan het NSOB. Begin november 2021 wordt het eindrapport verwacht. | |
Gewijzigde motie van het lid Van den Berg c.s. over onderzoek hoe Europa zelfvoorzienend kan worden op het gebied van plasmageneesmiddelen (t.v.v. 29447, nr. 62) | 31-07-2021 De voorbereidingen voor het laten uitvoeren van het onderzoek zijn gestart. Ik verwacht Uw Kamer voor het eind van dit jaar kunnen informeren over de eerste bevindingen. | |
Motie van het lid Veldman c.s. over maatwerk bij de uitwerking van de ijzeren voorraad | 03-08-2021 Begin April is de Kamer geïnformeerd over de ijzeren voorraad waarin ook is ingegaan op hoe we hiermee bezig zijn (pilot, Europese inventarisatie etc). In de volgende voortgangsbrief (oktober) wordt de kamer geïnformeerd over de conclusies die hieruit getrokken worden en hoe de plannen voor de ijzeren voorraad (eventueel) aangepast worden. | |
Motie van het lid Ellemeet c.s. over het maximeren van de eigen bijdrage op €250 per jaar verlengen tot 1 januari 2023 | 31-07-2021 De Regeling waarmee de maximering van de eigen bijdrage wordt verlengd tot 1 januari 2023, wordt kort na het zomerreces gepubliceerd in Staatscourant. | |
Motie van het lid Ellemeet c.s. over investeren in onderzoek naar nieuwe varianten van antibiotica | 31-07-2021 Motie is in lijn met reeds ingezet beleid. | |
Motie van de leden Den Haan en Kuiken over uitbehandelde kankerpatiënten met een nog goede conditie toegang geven tot uitgebreide moleculaire diagnostiek | 31-07-2021 De motie heeft mijn aandacht en er wordt gezocht naar een goede en snelle oplossing. Ik hoop u hierover begin 2022 te informeren. | |
Motie van het lid Den Haan c.s. over onderzoek naar intensieve medicatiebeoordeling en andere medicatie-evaluatie | 31-07-2021 Deze punten worden meegenomen in een breed onderzoek naar het veilig gebruiken van medicijnen dat zal worden opgestart. Medio 2022 zijn de cijfers tot en met 2021 bekend. | |
Motie van het lid Den Haan c.s. over knelpunten rond de toegang van patiënten tot geneesmiddelen in kaart brengen | 31-07-2021 De Kamer wordt hierover naar verwachting voor de begrotingsbehandeling geïnformeerd. | |
Motie van het lid Van den Berg over goede praktijken omtrent digitalisering in kaart brengen | 31-07-2021 Omdat aan de uitvoering van deze motie mogelijk financiële consequenties kleven zal het volgende kabinet hier op terugkomen. | |
Motie van het lid Van den Berg over instrumenten van het Zorginstituut voor maatwerk in de toelating van innovatieve geneesmiddelen | 31-07-2021 De Kamer wordt, zoals afgesproken met de Kamer tijdens het tweeminutendebat op 8 juli, in het voorjaar van 2022 geïnformeerd over de instrumenten van het Zorginstituut voor maatwerk in de toelating van innovatieve geneesmiddelen. | |
Motie van het lid Maeijer over het goedkeuringsproces van geneesmiddelen versnellen | 31-07-2021 aan de uitvoering van de motie wordt gewerkt | |
Motie van het lid Kuiken over een zwaarwegend integraal beleidsadvies inzake het geneesmiddelenbeleid | 31-07-2021 Er is contact gelegd met de ACM, het ZiNL en de NZa om dit punt te bespreken. De Kamer wordt hier nader over geïnformeerd. | |
Motie van het lid Kuiken over een TTP bij onderhandelingen over dure geneesmiddelen | 02-08-2021 de motie wordt afgedaan met de voortgangsbrief financiële arrangementen geneesmiddelen die voor het eind van het jaar aan de kamer wordt verstuurd | |
Motie van het lid Aukje de Vries over meer werken met bekostiging op basis van behandelresultaat | 31-07-2021 De Kamer wordt hierover voor het einde van het jaar geïnformeerd. | |
Motie van de leden Hijink en Paulusma over ziekenhuizen ondersteunen in het registreren van hun eigen bereidingen | 02-08-2021 na de zomer zal ik de Kamer hierover informeren | |
Motie van het lid Paulusma c.s. over medische preventie en leefstijlinterventies toelaten tot het basispakket | 02-08-2021 De Kamer wordt uiterlijk 1 januari 2022 geïnformeerd. | |
Motie van de leden Paulusma en Kuiken over duidelijke resultaatafspraken ten aanzien van het aantal polissen per concern | 22-07-2021 De TK zal vóór de begrotingsbehandeling geïnformeerd worden hoe uitvoering wordt gegeven aan deze motie. | |
Motie van de leden Ellemeet en Van den Berg over niet bewezen effectieve zorg altijd in een onderzoeksetting leveren | 29-07-2021 Dit wordt opgepakt als onderdeel van de doorontwikkeling Zinnige Zorg en uitwerking Passende zorg. Besluitvorming door een nieuw kabinet. | |
Motie van het lid Aukje de Vries c.s. over meer inzet van bevoegdheden door het Zorginstituut voor meer passende en zinnige zorg | 29-07-2021 Dit wordt opgepakt als onderdeel van de doorontwikkeling Zinnige Zorg en uitwerking Passende zorg. Besluitvorming door een nieuw kabinet. | |
Motie van het lid Aukje de Vries over dilemma's rondom kosten in de thuissituatie | 26-07-2021 De Tweede Kamer wordt voor 1 januari 2022 hierover geïnformeerd. | |
Motie van het lid Van den Berg over inwoners actief betrekken bij het opstellen van regiobeelden c.q. regiovisies | 29-07-2021 Deze motie wordt afgedaan in de voortgangsrapportage JZOJP, die na de zomer naar de TK wordt verstuurd. | |
Motie van het lid Van den Berg over het eigen risico bij substitutie van zorg van de tweede naar de eerste lijn | 22-07-2021 De TK zal naar verwachting begin 2022 geïnformeerd worden over deze motie. | |
Gewijzigde motie van het lid Agema c.s. over geen blootfoto's verlangen bij hersteloperaties (t.v.v. 29689, nr. 1119) | 22-07-2021 De TK wordt in het najaar van 2021 geïnformeerd. | |
Motie van het lid Van Esch c.s. over gemeenten stimuleren om vaker te kiezen voor natuurgras | ||
Motie van het lid Rudmer Heerema over alleen een verbod op reclame door beroepssporters bij risicovolle kansspelen | ||
Motie van het lid Van der Laan c.s. over een sportwet | ||
Motie van de leden Van Nispen en Westerveld over een wettelijke verankering van buitenspelen en buitenspeelruimte als verantwoordelijkheid van de (lagere) overheid | ||
Motie van het lid Van Nispen c.s. over een jaarlijkse voortgangsrapportage over de ontwikkelingen op het gebied van gehandicaptensport | ||
Motie van het lid Westerveld c.s. over de financiering van sporthulpmiddelen | ||
Gewijzigde motie van het lid Van den Berg c.s. over bezien welke onderdelen van de gezondheidszorg risico’s lopen en als vitale infrastructuur moeten worden aangemerkt (t.v.v. 30821, nr. 103) | 22-07-2021 De Tweede Kamer wordt geïnformeerd over de herbeoordeling vitaal, dit is naar verwachting eind 2021. | |
Motie van de leden Wörsdörfer en Westerveld over maatregelen om groepsgroottes terug te dringen | 03-02-2021 Voortgang van de uitvoering van deze motie komt in de zevende Voortgangsrapportage Zorg voor de Jeugd aan de orde. Deze zal in november 2021 aan de Kamer worden gezonden. | |
Motie van het lid Van den Berg over termen als «regionale zorg» en «zorg in krimpregio's» meer in organisaties inbedden | 29-07-2021 Deze motie wordt afgedaan in de voortgangsrapportage JZOJP, die na de zomer naar de TK wordt verstuurd. | |
Motie van het lid Sazias over landelijke uitrol van de pilot Zorgpad Observatie | 29-07-2021 Het streven is de Kamer hier later dit jaar over te informeren | |
Motie van het lid Agema over duidelijkheid over zinnige behandelingen | 29-07-2021 Dit wordt opgepakt als onderdeel van de doorontwikkeling Zinnige Zorg en uitwerking Passende zorg. Besluitvorming door een nieuw kabinet. | |
Motie van het lid Agema over verbeterpunten om een ongecontroleerd ziekenhuisfaillissement te voorkomen | 29-07-2021 Eind dit jaar wordt een Kamerbrief aan de Tweede Kamer verzonden waarin wordt ingegaan op de vraag in hoeverre de doorgevoerde verbeterpunten de conclusies uit de rapporten omtrent de faillissementen van de MC-groep voldoende ondervangen en een ongecontroleerd ziekenhuisfaillissement voldoende kunnen voorkomen. In deze brief wordt tevens ingegaan op de verkenning naar wettelijke maatregelen en aanpassing van de Governancecode Zorg omtrent de werkgeversrol door de Raad van Toezicht van grote zorginstellingen. | |
Motie van het lid Dik-Faber c.s. over burgers een stem geven in besluitvorming over wijzigingen in het regionale zorglandschap | 29-07-2021 De Kamer wordt over dit onderwerp geïnformeerd door het nieuwe Kabinet | |
Gewijzigde motie van het lid Bergkamp c.s. over heldere voorwaarden aan ieder regiobeeld (t.v.v. 31016, nr. 313) | 29-07-2021 Het streven is de Kamer na de zomer over de stand van zaken te informeren. | |
Gewijzigde motie van de leden Bergkamp en Veldman over een geschikt model uitwerken waarin richtlijnen doorlopend worden geactualiseerd (t.v.v. 31016, nr. 314) | 02-08-2021 De Kamer wordt in de tweede helft van 2021 over de voortgang geïnformeerd. | |
Gewijzigde motie van de leden Bergkamp en Van den Berg over welke stukken ziekenhuisbestuurders in welke situaties verplicht moeten aanleveren (t.v.v. 31016, nr. 316) | 29-07-2021 In de Kamerbrief over de motie Agema (31016, nr. 327, verbeterpunten voorkomen ongecontroleerde ziekenhuizen) zullen de leden van de Tweede Kamer worden geïnformeerd over de uitvoering van de motie. | |
Motie van de leden Bergkamp en Renkema over met zorgverzekeraars en zorgaanbieders in gesprek gaan om het zorgaanbod te versnellen | 22-07-2021 Zoals de minister voor MZS heeft aangegeven tijdens het VSO toekomstvisie transgenderzorg op 25 februari jl. (31016 nr. 295), blijft zij met de hulp van de kwartiermaker vol inzetten op het verkorten van de wachttijden in de transgenderzorg. In haar brief van 30 april 2021 (TK 31016 nr. 343) heeft zij uw Kamer vervolgens gemeld dat zij samen met Zorgverzekeraars Nederland heeft besloten de opdracht aan de kwartiermaker tot en met het derde kwartaal van 2022 te verlengen. Over de voortgang hiervan wordt de Kamer geïnformeerd via de voortgangsbrieven van de kwartiermaker; de volgende voortgangsbrief zal naar verwachting in september/oktober 2021 naar uw Kamer worden gestuurd. | |
Motie van de leden Peters en Kuiken over onderzoek naar het aantal kleinschalige voorzieningen voor jeugdhulp | 31-05-2021 De stand van zaken rond deze motie zal worden meegenomen in de voortgangsbrief Zorg voor de Jeugd, die in november 2021 aan de Kamer zal worden toegezonden | |
Motie van de leden Ceder en Westerveld over onderzoek naar de ervaren veiligheid om een melding te doen bij de IGJ | 31-5-2021 De stand van zaken rond deze motie zal worden meegenomen in de voortgangsbrief Zorg voor de Jeugd | |
Motie van het lid Simons c.s. over de geleerde lessen uit het onderzoek omzetten in de praktijk | 31-05-2021 De stand van zaken rond deze motie zal worden meegenomen in de voortgangsbrief Zorg voor de Jeugd, die in november 2021 aan de Kamer zal worden gezonden | |
Motie van het lid Bergkamp c.s. over bij de volgende twee tranches van de woningbouwimpuls wederom een deel vrijmaken voor seniorenwoningen | ||
Motie van het lid Bergkamp over halfjaarlijks rapporteren over het netto aantal toegevoegde verpleeghuisplaatsen per regio | 02-08-2021 Overzicht over aantal Wlz-cliënten met zorg kan nog in 2021 worden geleverd. Capaciteitsregistratie kan vanaf 2022 | |
Motie van het lid Laan-Geselschap c.s. over de versoepeling van de administratieve lasten in de langdurige zorg | 07-07-2021 De minister voor MZS heeft naar aanleiding van vragen hierover uit uw Kamer ook een zorg-breed onderzoek in voorbereiding naar welke versoepelingen en/of aanscherpingen er tijdens de Corona-crisis hebben plaatsgevonden en welke kansen en bedreigingen dat biedt voor de aanpak van regeldruk in de toekomst. De uitkomsten van dit onderzoek stuurt de minister voor MZS zodra deze gereed zijn ook aan uw Kamer. Hierin wordt ook nader ingegaan op het verzoek uit de motie. | |
Motie van de leden Van den Berge en Renkema over verbeteren van lokale vertegenwoordiging van mensen met een handicap of chronische aandoening | 09-12-2020 De TK wordt in het derde kwartaal 2021 geïnformeerd over de motie. | |
Motie van het lid Paulusma over tot een voldoende dekkend «kijk- en luistergeld» komen | 27-07-2021 De motie roept op om te bezien hoe meer tijd en (financiële) ruimte voor samen beslissen kan worden gecreëerd. Binnen het programma Uitkomstgerichte Zorg voert Zorgverzekeraars Nederland (ZN) in samenwerking met de HLA partijen reeds een project uit om samen beslissen te verankeren in afspraken tussen aanbieders en verzekeraars en het toepassen op de werkvloer te ondersteunen. Dit project heeft door Covid19 helaas enige vertraging opgelopen. N.a.v. uw motie zal de minister voor Medische Zorg en Sport bezien wat daarop aanvullend nodig is, waarbij de Nza betrokken zal worden. Hierover wordt u na de zomer geïnformeerd. | |
Motie van de leden Van den Berg en Paulusma over de kwaliteit van hoogcomplexe laagvolumezorg inventariseren | 27-07-2021 Naar verwachting wordt de Kamer hier voor de begrotingsbehandeling 2021 over geïnformeerd | |
Motie van het lid Van der Laan c.s. over het uitvoeren van de actiepunten van de landelijk aanjager respijtzorg | 21-06-2021 De TK wordt na het zomerreces 2021 geïnformeerd met de Voortgangsrapportage Langer Thuis over deze motie. | |
Nader gewijzigde motie van de leden Westerveld en Ellemeet over congruent inkopen van systeemfuncties (t.v.v. 31765, nr. 563) | ||
Gewijzigde motie van het lid Den Haan c.s. over ontmoetingscentra voor mensen met dementie (t.v.v. 31765, nr. 559) | 09-06-2021 De TK wordt in juni 2022 geïnformeerd met de VGR Nationale Dementie stratiegie 2021-2030 over deze motie. | |
Motie van het lid Agema c.s. over centrale regie op ouderenhuisvesting | 03-08-2021 Deze motie overdragen naar ministerie BZK | |
Motie van de leden Hijink en Werner over de maatschappelijke opbrengst van vastgoed opnemen als doel in de beleidsregel van het College sanering zorginstelilngen | ||
Motie van het lid Den Haan c.s. over logeerzorg implementeren in de verschillende regio's in Nederland | 07-07-2021 De TK wordt in februari 2022 geïnformeerd met de VGR Langer Thuis of brief over Wonen/zorg over deze motie. | |
Motie van het lid Den Haan c.s. over het opstellen van een integrale woonleefvisie | 03-08-2021 Motie overdragen naar BZK | |
Motie van het lid Ellemeet c.s. over uitvoering van de bestuurlijke afspraken wonen en zorg niet laten belemmeren door de formatie | 03-08-2021 De TK wordt na het zomerreces 2021 geïnformeerd met de Voortgangsrapportage van het programma Langer Thuis (nr. 3). | |
Motie van het lid Werner c.s. over het uitgangspunt van voorzieningen in de buurt betrekken bij de verdere uitwerking van bouwplannen | 03-08-2021 Motie overdragen naar ministerie BZK | |
Motie van het lid Werner c.s. over de subsidieregeling voor de bouw van gemeenschappelijke ruimten openstellen voor het opzetten van zorgcoöperaties | 03-08-2021 De motie overdragen naar ministerie van BZK. | |
Motie van de leden Tellegen en Koerhuis over specifieke expertise over seniorenhuisvesting inzetten om gemeenten te ondersteunen | 03-08-2021 Motie overdragen naar BZK | |
Motie van het lid Van den Berg over verschillende scenario's voor betere voorwaarden voor financiering van behandelingen | 29-07-2021 Dit wordt opgepakt als onderdeel van de doorontwikkeling Zinnige Zorg en uitwerking Passende zorg. Besluitvorming door een nieuw kabinet. | |
Motie van het lid Aukje de Vries over initiatieven voor digitale en hybride zorg | 30-07-2021 Tijdens en na de zomerperiode worden veldpartijen bevraagd welke initiatieven zij hebben genomen en welke lacunes er zijn om de transformatie naar digitale/hybride zorg tijdens en na de Coronacrisis door te zetten. Als ook de vraag wie welke rol zij voor zichzelf zien bij het vullen van de lacunes. | |
Motie van het lid Agema over een concreet en afrekenbaar doel voor extra ic-verpleegkundigen | 26-07-2021 Wordt afgedaan in stavazabrief in augustus 2021 of later | |
Motie van het lid Simons c.s. over transgenderzorg uit de derdelijns- naar de tweedelijnszorg halen | 22-07-2021 Zoals de minister voor MZS tijdens het tweeminutendebat Medisch-specialistische zorg/ziekenhuiszorg op 8 juli jl. heeft laten weten, zal zij deze motie zo lezen dat ze de beweging richting verdere decentralisering van de transgenderzorg stimuleert (waarbij zij wel het belang van de derde lijn heeft benadrukt). Dit maakt onderdeel uit van de opdracht aan de kwartiermaker transgenderzorg, die ondersteunt en bemiddelt bij het bouwen en verstevigen van netwerksamenwerking tussen aanbieders van transgenderzorg. Zoals eerder aan uw Kamer gemeld (TK 31016 nr. 343), is de opdracht van de kwartiermaker verlengd tot en met het derde kwartaal van 2022. | |
Gewijzigde motie van het lid Ellemeet over een belangrijker rol voor huisartsen bij hormoontherapie en nazorg voor transgenderpersonen (t.v.v. 31765, nr. 593) | 03-08-2021 Over de voortgang hiervan wordt de Kamer geïnformeerd via de voortgangsbrieven van de kwartiermaker; de volgende voortgangsbrief zal naar verwachting in september/oktober 2021 naar uw Kamer worden gestuurd. | |
Nader gewijzigde motie van de leden Paulusma en Van den Berg over de keuzemogelijkheid voor hybride en/of digitale zorg onderdeel maken van wetgeving (t.v.v. 31765, nr. 602) | ||
Gewijzigde motie van het lid Simons c.s. over het belang van de ervaringsdeskundigheid in de transgenderzorg van zorgvragers benadrukken en beschermen (t.v.v. 31765, nr. 599) | 03-08-2021 Over de voortgang hiervan wordt de Kamer geïnformeerd via de voortgangsbrieven van de kwartiermaker; de volgende voortgangsbrief zal naar verwachting in september/oktober 2021 naar uw Kamer worden gestuurd. | |
Motie van de leden Westerveld en Ceder over afspraken met schuldeisers om vordering van financiële compensatie te voorkomen | ||
Motie van de leden Maeijer en Agema over een wettelijk verbod op maagdenvlieshersteloperaties | 23-07-2021 De TK wordt voor het kerstreces 2021 geïnformeerd met de 7e Voortgangsrapportage Geweld Hoort Nergens Thuis over deze motie. | |
Motie van de leden Maeijer en Agema over een actiever opsporingsbeleid betreffende besnijdenis bij meisjes | 23-07-2021 De TK wordt voor het kerstreces 2021 geïnformeerd met de 7e Voortgangsrapportage Geweld Hoort Nergens Thuis over deze motie. | |
Motie van het lid Raemakers over de wervingscampagne Ik Zorg hernieuwd onder de aandacht brengen van werkgevers in de jeugdbescherming | ||
Motie van de leden Ceder en Simons over partijen uit de praktijk betrekken bij de hervormingsagenda | ||
Motie van het lid Ceder over het Istanbulverdrag zo snel mogelijk bekrachtigen voor Caribisch Nederland | ||
Motie van het lid Kuik c.s. over een nationaal actieplan kanker | ||
Motie van de leden Kuik en Kuiken over een normenkader met betrekking tot seksualiteit en grensoverschrijdend gedrag | 21-07-2021 De verwachting is dat de Kamer vóór 31 december 2021 geïnformeerd wordt. | |
Motie van de leden Renkema en Dik-Faber over het voor 2030 afbouwen van tabaksverkoop in tankstations en gemakszaken | 22-07-2021 Er loopt onderzoek naar de manier waarop de tabaksverkoop in die zaken kan worden afgebouwd. | |
Motie van de leden Dik-Faber en Sazias over 80% van de reclames van supermarkten voor producten uit de Schijf van Vijf | 23-07-2021 Voortgang opgenomen in voortgangsrapportage NPA die in juli 2021 aan TK is gestuurd. Naar verwachting eind oktober uiterlijk Kamer te informeren over uitvoering motie. | |
Motie van het lid Dik-Faber over verhoging van de tabaksaccijns | 22-07-2021 TK is tussentijds geinformeerd over voortgang met brief van 11 juni 2021 (kst 32011, nr 86). Kabinet beslist deze zomer. | |
Motie van de leden Dik-Faber en Diertens over een nationaal preventieakkoord mentale gezondheid | 21-07-2021 De Kamer wordt na de zomer geïnformeerd. Parallel aan deze verkenning lopen drie studies naar de richting en inrichting van een NPA mentale gezondheid: 1. Een scopingstudie naar bouwstenen die bijdragen aan de mentale gezondheidsbevordering en preventie, uitgevoerd door het Trimbos instituut. 2. Een onderzoek naar een begrippenkader voor mentale gezondheid, uitgevoerd door het RIVM en het Trimbos instituut. 3. Een onderzoek naar de gevolgen van Corona voor de mentale gezondheid op korte en lange termijn, uitgevoerd door de Gezondheidsraad. | |
Gewijzigde motie van de leden Jansen en Agema over het weer instellen van een nationaal programma kankerbestrijding (t.v.v. 32793, nr. 524) | ||
Gewijzigde motie van de leden Kuiken en Renkema over het wettelijk verankeren van collectieve gezondheidsdoelen (t.v.v. 32793, nr. 526) | ||
Gewijzigde motie van het lid Renkema c.s. over vroege opsporing van borstkanker met een MRI (t.v.v. 32793, nr. 533) | 30-07-2021 De Kamer wordt in het najaar 2021 over de stand van zaken geïnformeerd. | |
Motie van de leden Paternotte en Peters over de integratie van buitenlandse artsen | ||
Motie van het lid Van der Graaf c.s. over overleg met relevante Nederlandse en Duitse partners over wederzijdse erkenning van diploma’s | 22-07-2021 De situatie rond COVID heeft het nog niet toegelaten om de ronde tafelbijeenkomst te laten plaatsvinden. Zodra de bijeenkomst heeft plaatsgevonden wordt de Tweede Kamer hierover geïnformeerd. | |
Motie van het lid Bergkamp over extern onderzoek naar de bestaanszekerheid van ouders van ernstig zieke kinderen | 26-07-2021 Onderzoeksvoorstel wordt uiterlijk na de zomer met Tweede Kamer gedeeld. Onderzoek zal plaatsvinden in najaar. | |
Motie van het lid Agema c.s. over zeer ernstig zieke kinderen uitzonderen van de herschreven handreiking kindzorg | 23-07-2021 De Kamer wordt geïnformeerd in december 2021 | |
Motie van de leden Westerveld en Kerstens over één website over kindzorg in begrijpelijke taal | 23-07-2021 De Kamer wordt geïnformeerd in december 2021 | |
Motie van het lid Hijink c.s. over zorgverzekeraars zich niet laten mengen in indicaties van ernstig zieke kinderen | 15-07-2021 Deze motie bevat een directe verwijzing naar motie 3807 | |
Motie van het lid Tellegen c.s. over een vereenvoudigde tussentijdse evaluatie van het pgb bij chronisch zieke kinderen | 15-07-2021 de deadline voor de brief 3382 in Delphi is nu 31-12-2021, en voor deze motie iets eerder. Daar zijn we ons van bewust. Geen probleem om even zo te laten staan.) | |
Motie van de leden Kuiken en Westerveld over een vertrouwelijke en praktische werkvorm voor complexe casuïstiek waarbij ouders vastlopen | 23-07-2021 De Kamer wordt geïnformeerd in december 2021 | |
Motie van de leden Van den Berge en Van Beukering-Huijbregts over een goede balans tussen preventie en repressie van grensoverschrijdend gedrag | 11-02-2021 De stand van zaken m.b.t. deze motie zal worden gegeven in de voortgangsrapportage Geweld Hoort Nergens Thuis die eind juni 2021 aan de Kamer zal worden gezonden | |
Motie van het lid Kuik c.s. over verlenging van de financiering van voorlichting door de Stichting Jeugd en Alcohol | 02-03-2021 In gesprek met Stichting Jeugd en Alcohol en het CGL over het vervolg en de financiering daarvan. | |
Motie van de leden Kuik en Voordewind over een leeftijdsverificatiesysteem voor de verkoop van alcohol op afstand | 26-07-2021 Het onderzoek is afgerond en zal samen met een aantal andere alcohol onderzoeken in september aan de Kamer worden gestuurd. | |
Motie van de leden Van den Berge en Renkema over op alle alcoholische dranken vermelden hoeveel alcoholische eenheden, calorieën en suiker erin zitten | 23-07-2021 Het onderzoek loopt en wordt begin september verwacht, zal waarschijnlijk met aantal andere alcohol onderzoeken in september naar Kamer worden gestuurd. | |
Gewijzigde motie van de leden Bolkestein en Diertens over de doelmatigheid van het bijschrijven van dagleidinggevenden op de horecavergunning (t.v.v. 35337, nr. 33) | 14-06-2021 Onderzoek wordt na de zomer opgeleverd en aangeboden aan de TK. Wordt gecommuniceerd met brief bij voortgangsrapportage bij NPA voor reces. | |
Motie-Backer (D66) c.s. over de rol van Europese Unie ter bevordering van de volksgezondheid (35.403, E) | 35403, nr. E | 03-08-2021 We hebben met de 2e Kamer een informatieafspraak om met de geannoteerde EPSCO agenda een overzicht te sturen van het resultaat van de EU Health Union onderhandelingen. Ik heb die voor eind september (voor EPSCO 4-5 oktober) in voorbereiding. Dat overzicht kan ook naar de 1e Kamer. |
Motie van het lid Maeijer over de effectiviteit van rookpreventiemaatregelen | 22-07-2021 Aanpak wordt onderzocht. | |
Motie van het lid Bikker c.s. over geen door de tabaksindustrie gefinancierd onderzoek gebruiken | 22-07-2021 De TK wordt met een brief geïnformeerd over de invulling van de motie. | |
Motie van het lid Hijink over een voorstel voor aanpassing van de Wet publieke gezondheid | 20-07-2021 De verwachting is dat de Kamer in het derde kwartaal van 2021 wordt geïnformeerd. | |
Motie van de leden Jansen en Van den Berg over niet overnemen van beslispunt 2 | 07-06-2021 Dit gaat over het al dan niet terughalen van productie naar Nederland (reshoring). Ik ga de verschillende instrumenten om productie dichtbij huis te stimuleren evalueren (aangekondigd in schriftelijke reactie op initiatiefnota Veldman) en zal reshoring daarin meenemen. Dit zal ik aankondigen in de beleidsagenda leveringszekerheid die na de zomer aan de TK wordt gestuurd. | |
Motie van het lid Wörsdörfer over aandacht voor de bedrijven die al een productielijn hebben of willen opzetten | 07-06-2021 Opschaalbare productiecapaciteit is één van de aangekondigde ‘dijken’ in de ijzeren voorraad van medische hulpmiddelen (Kamerbrief 14 april 2021 IJzeren voorraad persoonlijke beschermingsmiddelen en medische hulpmiddelen bij crises) en zal in dat kader nader worden uitgewerkt. | |
Motie van de leden Marijnissen en Pieter Heerma over voorstellen om de bouw van kleinschalige zorginstellingen te versnellen | ||
Motie van de leden Agema en Jansen over een kabinetsstandpunt over medisch-ethische kwesties rond technologische mogelijkheden | 35570-XVI, nr. 108 | 03-08-2021 Kroef, K. van der. Is opgepakt door PG en DI. Geparkeerd tot nieuw kabinet. |
Motie van de leden Veldman en Van den Berg over analyseren wat nodig is om het project Regie op registers te versnellen | 35570-XVI, nr. 111 | 16-06-2021 Pas eind 2021 is er nieuws i.v.m. demissionaire status van het kabinet. |
Motie van de leden Veldman en Van den Berg over onderzoeken of er een wettelijke of beleidsmatige aanpassing nodig is om gegevens voor gezondheidsdoeleinden te hergebruiken | 35570-XVI, nr. 112 | 30-07-2021 De vraagstukken die Kamerleden Veldman en v.d. Berg in hun motie aankaarten worden betrokken bij een onderzoek naar belemmeringen bij hergebruik van zorgdata. De Tweede Kamer wordt hier in 2022 over geinformeerd. |
Motie van de leden Ellemeet en Veldman over onderzoeken of aanbestedingscriteria kunnen worden gebaseerd op de productielocatie van medicijnen | 35570-XVI, nr. 115 | 02-08-2021 Aan de uitvoering van de motie wordt gewerkt |
Motie van de leden Ellemeet en Sazias over het doorbreken van het taboe op de overgang | 35570-XVI, nr. 117 | |
Motie van het lid Peters over samenwerkingsafspraken tussen beroepsgroepen, brancheverenigingen en stelselpartijen binnen de ouderenzorg | 35570-XVI, nr. 123 | |
Motie van de leden Van Gerven en Van den Berg over binnen FAST middelen alloceren voor 100% publieke onderzoeken | 35570-XVI, nr. 126 | 07-06-2021 De TK is hierover op 28 mei geïnformeerd met de Kabinetsreactie rapporten FAST en actieprogramma «nieuwe kansen topsector LSH". In die brief staat het volgende: De motie van de leden Van Gerven en Van den Berg verzoekt het kabinet om in FAST 100% publieke onderzoeken te laten uitvoeren. Ook verzoekt de vaste commissie voor VWS aan de minister voor MZS aan te geven binnen welke termijn dit zal zijn gerealiseerd. De minister voor MZS heeft, mede namens de staatssecretaris van EZK, u eerder geantwoord deze vragen in deze brief te beantwoorden. Als het volgende kabinet besluit een financiële impuls uit te zetten via FAST, kan deze eerste financiële stroom met 100% publiek onderzoek worden uitgezet. Een termijn om dit te realiseren kunnen we nu niet geven en is aan het volgende kabinet. De motie is nog niet afgedaan. |
Motie van de leden Bergkamp en Sazias over een onderzoek naar medicinale cannabis voor specifieke patiëntgroepen | 35570-XVI, nr. 135 | 02-08-2021 ZonMw heeft eind juli de oproep uitgezet om voorstellen in te dienen voor onderzoek naar de werking van medicinale cannabis bij kinderen met therapieresistente epilepsie, de kamer wordt voor eind van het jaar geïnformeerd over de voortgang. |
Motie van het lid Bergkamp c.s. over onafhankelijk onderzoek naar effectievere bestuurlijke regio-indelingen | 35570-XVI, nr. 138 | 29-07-2021 Het streven is de Kamer na de zomer over de stand van zaken te informeren. |
Motie van de leden Van der Staaij en Dik-Faber over knelpunten op het gebied van de toegankelijkheid en financiering van palliatieve zorg | 35570-XVI, nr. 156 | 16-06-2021 Naar verwachting zal er eind van het jaar een stand van zakenbrief over de Palliatieve zorg naar de Tweede Kamer worden verstuurd. |
Gewijzigde motie van het lid Ellemeet c.s. over de Green Deal als instrument evalueren (t.v.v. 35570-XVI, nr. 116) | 35570-XVI, nr. 168 | |
Gewijzigde motie van het lid Van Esch over in de toelatingsprocedure voor pesticiden standaard verplicht testen op chronische effecten van pesticiden opnemen (t.v.v. 35570-XVI, nr. 152) | 35570-XVI, nr. 189 | 26-07-2021 Toelatingsprocedure van gewasbeschermingsmiddelen is een dossier van LNV. LNV neemt de behandeling over en bereidt een antwoord voor in een brief «moties en toezeggingen gewasbeschermingsmiddelen». |
Motie van het lid Westerveld over richtlijnen voor de pleegvergoeding, de toeslag en de vergoeding voor bijzondere kosten | 35570-XVI, nr. 23 | 07-12-2020 Deze motie wordt meegenomen in de voortgangsbrief Jeugd die in november 2021 aan de TK zal worden gezonden |
Motie van het lid Peters c.s. over een werkelijke systeemverandering in de keten van jeugdbescherming | 35570-XVI, nr. 28 | 31-01-2021 De Raad voor Strafrechtstoepassing en Jeugdbescherming (RSJ) zal in de zomer van 2021 een advies uitbrengen over het scenario. Ook wordt tijdens de consultatieperiode de financiële impact, doelmatigheid en doeltreffendheid van het scenario verder uitgewerkt. Na het advies van de RSJ informeren wij uw Kamer over de uitkomsten van de consultatieronde, de aanscherpingen of bijstellingen die eventueel nodig zijn op het scenario en verdere vervolgstappen, waarnaar uw Kamer ook heeft gevraagd[1]. Besluitvorming over het scenario is een opdracht voor het volgend kabinet. |
Motie Van Beukering-Huijbregts/Voordewind over het compenseren van jeugdzorginstellingen voor de vennootschapsbelasting | 35570-XVI, nr. 32 | 14-03-2021 Deze motie wordt meegenomen in de Voortgangsbrief Jeugd die in november 2021 naar de Kamer zal worden gezonden |
Motie van het lid Van Beukering-Huijbregts over het betrekken van onafhankelijke deskundigen bij de nieuwe inrichting van de jeugdbeschermingsketen | 35570-XVI, nr. 33 | 31-01-2021 Daarnaast zal de Raad voor Strafrechtstoepassing en Jeugdbescherming (RSJ) in de zomer van 2021 een advies uitbrengen over het scenario. Ook wordt tijdens de consultatieperiode de financiële impact, doelmatigheid en doeltreffendheid van het scenario verder uitgewerkt. Na het advies van de RSJ informeren wij uw Kamer over de uitkomsten van de consultatieronde, de aanscherpingen of bijstellingen die eventueel nodig zijn op het scenario en verdere vervolgstappen, waarnaar uw Kamer ook heeft gevraagd[1]. Besluitvorming over het scenario is een opdracht voor het volgend kabinet. |
Motie van het lid Westerveld c.s. over hulp aan sporters die te maken hebben gehad met psychische en fysieke mishandeling | 35570-XVI, nr. 46 | |
Motie van de leden Von Martels en Kuik over spoedig starten met een leefstijlcampagne | 35570-XVI, nr. 47 | 21-01-2021 TK is geïnformeerd met de brief (25295, nr. 840) over COVID-19 en leefstijl d.d. 18-12-20. |
Motie van het lid Diertens c.s. over opleidingen tot GLI-coaches onderbrengen bij bestaande sportopleidingen | 35570-XVI, nr. 52 | |
Gewijzigde motie van het lid Peters c.s. over de aanpak van leerproblemen zoals dyslexie voortaan via de samenwerkingsverbanden passend onderwijs laten lopen (t.v.v. 35570-XVI, nr. 27) | 35570-XVI, nr. 60 | 10-05-2021 Er wordt onderzoek gedaan en de uitkomsten hiervan worden in januari 2022 per brief aan de Kamer bekend gemaakt. |
Motie van het lid Agema verzoekt de regering, te bewerkstelligen dat er exitonderzoeken worden gedaan onder de honderdduizend zorgmedewerkers die jaarlijks de zorg verlaten en hieruit concrete verbetervoorstellen te halen | 35570-XVI, nr. 94 | 29-07-2021 In opdracht van RegioPlus, samenwerkingsverband van de veertien regionale werkgeversorganisaties, wordt de uitstroom uit de sector voortdurend gemonitord via het ’Landelijk doorlopend uitstroomonderzoek Zorg en Welzijn’ (Nieuwe cijfers landelijk uitstroomonderzoek Zorg en Welzijn bekend - RegioPlus). |
Motie van het lid Van den Berg over de kosten van het verlengen van Kansrijke Start tot aan het primair onderwijs | ||
Motie van het lid Agema over onderzoek naar de persoonlijke netwerken van mensen met een beperking wier ouders zijn overleden of niet meer voor hen kunnen zorgen | ||
Motie van het lid Agema over onderzoek naar de administratielast van zorgmedewerkers in instellingen voor mensen met een verstandelijke beperking | ||
Nader gewijzigde motie van het lid Westerveld over onderzoeken hoe de woonplaats van mensen met intramurale Wlz-zorg beter kan worden beschermd (t.v.v. 35651, nr. 12) | 02-08-2021 De Tweede Kamer zal in de eerste helft van 2022 worden geïnformeerd. | |
Motie van de leden Westerveld en Van der Laan over mensen met een beperking beter betrekken bij het verenigingsleven | 24-06-2021 De TK wordt na het zomerreces 2021 geïnformeerd met de Voortgangsrapportage Langer Thuis over deze motie. | |
Motie van het lid Paulusma over intimiteit in de gehandicaptenzorg | 28-06-2021 Over de voortgang zullen we eind dit jaar de Kamer berichten. | |
Motie van het lid Werner c.s. over de specialisatie AVG-arts tijdens opleidingen meer onder de aandacht brengen | ||
Motie van het lid Tellegen over levenseindewensen als onderdeel van het zorgplangesprek | ||
Motie van het lid Bolkestein over in overleg gaan met de alcoholbranche over alcoholreclame | 23-07-2021 Kamer wordt na de zomer geïnformeerd over gesprekken met alcoholbranche, zal waarschijnlijk met aantal andere alcohol onderzoeken in september naar Kamer worden gestuurd. | |
Motie van het lid Renkema over een wenselijke infrastructuur voor de publieke gezondheidszorg | ||
Motie van het lid Belhaj c.s. over een ongelijk speelveld voor producenten en verkopers van gezondere levensmiddelen | 26-07-2021 Een reactie op deze motie nemen we mee in de kamerbrief na de zomer over de vervolgstappen AVP (zie toezegging 9763) | |
Motie van het lid Gündogan c.s. over in het Belastingplan 2022 de accijnzen op tabak verhogen met €1 per pakje sigaretten | 22-07-2021 Over deze motie is nog niet gestemd.. zou dus ook niet in het overzicht moeten staan.. | |
Motie van het lid Kuik c.s. over nicotinezakjes zonder tabak onder de Tabaks- en rookwarenwet brengen | 22-07-2021 Wet- en regelgeving is in voorbereiding | |
Motie van de leden Van den Berg en Van den Hil over een rechtsgrond om meer informatie te kunnen verstrekken | 02-08-2021 De verwachting is dat de Kamer in de tweede helft van 2022 wordt geïnformeerd, na afronding van de tweede rapportage van de wetsevaluatie waarover uw Kamer is geïnformeerd in de brief 2020-2021, 35 370, nr. 5 | |
Motie van de leden Van den Berg en Kuiken over onderzoeken in hoeverre de Wvggz en de Wfz elkaar tegenwerken in de uitvoering | 06-07-2021 Wordt betrokken bij de uitkomsten van de wetsevaluatie van de Wvggz. Naar aanleiding van die wetsevaluatie wordt de Kamer naar verwachting eind 2022 geïnformeerd. | |
Motie van het lid Agema over voldoende middelen beschikbaar stellen zodat verpleeghuizen kunnen voldoen aan het Kwaliteitskader Verpleeghuiszorg | 02-08-2021 Via de definitieve kaderbrief zullen we de kamer informeren over de middelen waarmee de verpleeghuizen kunnen voldoen aan het Kwalititeitskader Verpleeghuiszorg. | |
Motie van het lid Van der Laan over onderzoeken in welke mate administratieve verplichtingen voor cliënten in negatieve zin bijdragen aan hun rechtspositie | 06-07-2021 Wordt betrokken bij de uitkomsten van de wetsevaluatie van de Wvggz. Naar aanleiding van die wetsevaluatie wordt de Kamer naar verwachting eind 2022 geïnformeerd. | |
Motie van de leden Kwint en Westerveld over het verduidelijken van de richtlijnen en taken van de inzet van cliëntenvertrouwenspersonen | 02-08-2021 De verwachting is dat de Kamer in de tweede helft van 2022 wordt geïnformeerd, na afronding van de tweede rapportage van de wetsevaluatie waarover uw Kamer is geïnformeerd in de brief 2020-2021, 35 370, nr. 5 | |
Motie van het lid Westerveld over het gebruik van dwang en de gevolgen ervan opnemen in de evaluatie | 06-07-2021 Wordt betrokken bij de uitkomsten van de wetsevaluatie van de Wvggz. Naar aanleiding van die wetsevaluatie wordt de Kamer naar verwachting eind 2022 geïnformeerd. | |
Gewijzigde motie van het lid Van den Hil c.s. over de problemen in de financiële ondersteuning van ggz-patiënten na een dwangopname in kaart brengen (t.v.v. 35667, nr. 28) | 03-08-2021 Deze motie gaat naar het ministerie van SZW | |
Motie van de leden Van den Berg en Pia Dijkstra over een beleidsreactie op het onderzoek naar het datalek bij het oude Donorregister | 03-08-2021 Gestand gedaan bij brief 4 maart 2021 (32761, nr. 178) | |
Motie van het lid Wörsdörfer over toekomstige risico's meenemen bij beoordelingen van vaccins | 26-07-2021 De TK wordt voor het eind van 2021 over de stand van zaken geinformeerd. | |
Gewijzigde motie van het lid Den Haan c.s. over een onderzoek naar de huidige en gewenste cultuur op het ministerie van VWS (t.v.v. 35830, nr. 28) | ||
Motie van het lid Van den Berg over directe gunning met goede onderbouwing als voorkeursoptie behouden | 35830-XVI, nr. 12 | |
Motie van de leden Van den Berg en Paulusma over de doeltreffendheid van de fiscale regeling voor chronisch zieken en gehandicapten beoordelen | 35830-XVI, nr. 13 |
Omschrijving van de toezegging | Vindplaats | Afgedaan met |
|---|---|---|
Voor het eind van het jaar de Kamer te informeren over de voortgang t.a.v. de 13-wekenecho | Uitgaande brief [07-07-2020] - Stand van zaken onderzoek 13-wekenecho (29323, nr. 139) (24834) | brief [12-01-2021] - Stand van zaken 13-wekenecho (29323, nr. 145) (25627) |
Uw Kamer wordt via de halfjaarlijkse voortgangsrapportage beschermd wonen en maatschappelijke opvang geïnformeerd over de voortgang van Een (t)huis, een toekomst | Uitgaande brief [03-06-2020] - Een (t)huis, een toekomst De aanpak van dak- en thuisloosheid (2020Z09945) (24723) | brief [18-12-2020] - Voortgangsrapportage beschermd wonen en maatschappelijke opvang (29325, nr. 126) (25566) |
Terugkomen op het contact met de betrokken beroepsgroepen waarin de gevolgen van nevenbevindingen bij implantaten onder de aandacht is gebracht. | Uitgaande brief [24, nr. 08-2020] - Commissiebrief Tweede Kamer inzake Feitelijke vragen herstart bevolkingsonderzoeken naar kanker (32793, nr. 490) (24952) | brief [26-11-2020] - Ontwikkelingen in de bevolkingsonderzoeken kanker (32793, nr. 508) (25414) |
Na zomer advies NZA over mogelijkheden om bekostiging van digitale zorg te verankeren (toezegging richting TK Commissie VWS) | Parlementaire agenda [02-09-2008] - Behandeling Wijz. Wet maatschappelijke ondersteuning; verstrekken van een uitkering aan mantelzorgers (31 317) (2099) | brief [28-09-2020] - Voortgangsrapportage Innovatie & Zorgvernieuwing (27529, nr. 18) (25086) |
Na publicatie NZa monitor in sept 2020 over verwijzing umc’s naar reg ziekenhuizen wordt TK nader geïnformeerd | Parlementaire agenda [02-07-2020] - Notaoverleg Cure (Voortzetting van notaoverleg 29 juni 2020) (5099) | brief [08-10-2020] - Stand van zaken umc's (33278, nr. 10) (25156) |
Na zomer rapport NZa en IGJ gepast gebruik (toezegging richting TK Commissie VWS) | Parlementaire agenda [02-07-2020] - Notaoverleg Cure (Voortzetting van notaoverleg 29 juni 2020) (5099) | brief [17-12-2020] - Doorontwikkeling gepast gebruik (29248, nr. 326) (25545) |
Brief over ijzeren voorraden geneesmiddelen (toezegging richting TK Cie VWS) komt deze week (toezegging richting lid Ploumen) | Parlementaire agenda [02-09-2008] - Behandeling Wijz. Wet maatschappelijke ondersteuning; verstrekken van een uitkering aan mantelzorgers (31 317) (2099) | brief [07-07-2020] - Aanpak geneesmiddelentekorten en ijzeren voorraad (29477, nr. 660) (24833) |
In najaar 2020 voortgangsbrief financiële arrangementen (toezegging richting TK Cie VWS). Hierin wordt specifiek ingaan op de vraag of de inzet van een Trusted Third Party bij onderhandelingen medicijn prijzen een goed idee zou zijn (toezegging richting lid Ploumen). | Parlementaire agenda [02-07-2020] - Notaoverleg Cure (Voortzetting van notaoverleg 29 juni 2020) (5099) | brief [18-12-2020] - Voortgangsbrief financiële arrangementen 2020 (29477, nr. 691) (25552) |
Na zomer onderzoek gemeentepolis (hierin ook aandacht voor vragen en moties van Raemakers en Ellemeet) (toezegging richting lid Raemakers) | Parlementaire agenda [02-07-2020] - Notaoverleg Cure (Voortzetting van notaoverleg 29 juni 2020) (5099) | brief [12-10-2020] - Onderzoeken gemeentepolis en maatregelen om ongewenste zorgmijding tegen te gaan (29689, nr. 1081) (25161) |
Na zomer reactie op initiatiefnota sazias vdberg veldman over DNA-analyse bij kankerpatiënten | Parlementaire agenda [02-07-2020] - Notaoverleg Cure (Voortzetting van notaoverleg 29 juni 2020) (5099) | brief [14-10-2020] - Commissiebrief Tweede Kamer inzake Reactie initiatiefnota over urgentie invoering uitgebreid persoonlijk profiel (35383, nr. 3) (25187) |
Het standpunt van OCW en VWS over de opleidingscapaciteit voor tandartsen (reactie op advies Capaciteitsorgaan) na het zomerreces | Parlementaire agenda [02-07-2020] - Notaoverleg Cure (Voortzetting van notaoverleg 29 juni 2020) (5099) | brief [24-12-2020] - Tweede voortgangsrapportage capaciteit en wachtlijsten verpleeghuizen (31765, nr. 541) (25580) |
Na zomer reactie over ICD11 transgenderzorg (cf. voortgangsbrief juni 2020) | Parlementaire agenda [02-07-2020] - Notaoverleg Cure (Voortzetting van notaoverleg 29 juni 2020) (5099) | brief [04-11-2020] - Verslag Schriftelijk Overleg (VSO) inzake SO Toekomstvisie Transgenderzorg (31016, nr. 295) (25280) |
1/1/2021 ontvangst lijst niet te wisselen geneesmiddelen | Parlementaire agenda [02-07-2020] - Notaoverleg Cure (Voortzetting van notaoverleg 29 juni 2020) (5099) | brief [30-03-2021] - Geneesmiddelenoverzicht 'Wisselen ongewenst', (29477, nr. 699) (25976) |
Wetsvoorstel integere bedrijfsvoering zorgaanbieders wordt naar verwachting voorjaar 2021 bij TK ingediend | Parlementaire agenda [02-07-2020] - Notaoverleg Cure (Voortzetting van notaoverleg 29 juni 2020) (5099) | brief [04-11-2020] - Stand van zaken (Aanpassingswet) Wet toetreding zorgaanbieders en Wetsvoorstel Integere bedrijfsvoering zorgaanbieders (34767, nr. 7) (25275) |
In najaar komt de contourennota. Daarin zal aandacht worden besteed aan de vraag hoe preventie in het hele stelsel (oa Zvw) te versterken. (toezegging richting lid Sazias)Ook zal een overzicht worden geboden van ons oordeel over de tot stand gekomen regiobeelden en welke vervolgstappen daarbij kunnen worden gezet. Ook zullen in de contourennota aanbevelingen zoals de SER in onderzoek over elektronisch patiëntendossier en preventie heeft gedaan, m.b.t. arbeidsmarktpreventie en zinnige zorg, worden meegenomen. (toezegging richting leden Van den Berg en Sazias) | Parlementaire agenda [02-07-2020] - Notaoverleg Cure (Voortzetting van notaoverleg 29 juni 2020) (5099) | brief [19-03-2021] - Consultatieverslag «Zorg voor de Toekomst» (31765, nr. 548) (25945) |
De kamer wordt op de hoogte gehouden van de tussentijdse uitkomsten van de doorlopende evaluatie | Uitgaande brief [28-08-2020] - Voortgang CoronaMelder (25295, nr. 511) (24973) | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) |
Ik zal de vorderingen ten aanzien van de concept-AMvB melden. Als de AP haar standpunt ten aanzien van de Corona opt-in wijzigt, zal ik dat ook melden. | Uitgaande brief [03-09-2020] - Gegevensgebruik in de zorg (Eerste Kamer) (24994) | brief [14-12-2020] - Prioriteiten elektronische gegevensuitwisseling resterende kabinetsperiode (27529, nr. 230) (25514) |
De minister stuurt voorafgaand aan de plenaire behandeling een update over de aanbevelingen van commissie De Winter naar de Tweede Kamer. | Parlementaire agenda [23-06-2020] - AO Jeugd (5086) | brief [27-10-2020] - Voortgang maatregelen Commissie de Winter (31015, nr. 204) (25226) |
De minister stuurt een brief over de uitkomsten van het onderzoek naar JIM’s, inclusief argumentatie voor- en tegen een wettelijke regeling, naar de Tweede Kamer. | Geplande brief [28-10-2020] - De minister stuurt voorafgaand aan de plenaire behandeling een update over de aanbevelingen van commissie De Winter naar de Tweede Kamer. (3196) | brief [16-11-2020] - Voortgangsbrief Jeugd (31839, nr. 751) (25338) |
Voor de zomer wordt de Kamer geïnformeerd over de tweede golf corona. | Parlementaire agenda [23-06-2020] - AO Jeugd (5086) | brief [16-07-2020] - Lessen verpleeghuizen met het oog op een eventuele tweede golf (25295, nr. 461) (24859) |
Voor de kerst terugkomen op motie Van der Laan over capaciteitsplan nieuwe plekken verpleeghuiszorg. | Parlementaire agenda [15-06-2020] - Notaoverleg Care (5116) | brief [24-12-2020] - Tweede voortgangsrapportage capaciteit en wachtlijsten verpleeghuizen (31765, nr. 541) (25580) |
Omstreeks de zomer aangeven hoe ver gemeenten al zijn met het maken van woon-zorg-visies | Parlementaire agenda [15-06-2020] - Notaoverleg Care (5116) | brief [29-09-2020] - Feitelijke vragen inzake Lijst van vragen en antwoorden Taskforce Wonen en Zorg (Kamerstuk 31765 nr. 477) (31765, nr. 518) (25095) |
Het onderzoek mbt de monitor abonnementstarief in de Wmo wordt naar de TK gestuurd. | Parlementaire agenda [15-06-2020] - Notaoverleg Care (5116) | brief [23-10-2020] - Kamerbrief abonnementstarief monitor en implementatie abonnementstarief(29538, nr. 322) (25211) |
Mantelzorgplan naar de Kamer | Parlementaire agenda [15-06-2020] - Notaoverleg Care (5116) | brief [09-11-2020] - Aanbieding tweede voortgangsrapportage Langer Thuis, adviezen Raad van Ouderen en rapport Nationale Ombudsman (31765, nr. 523) (25305) |
Onderzoek cliëntondersteuning | Parlementaire agenda [15-06-2020] - Notaoverleg Care (5116) | brief [22-03-2021] - Overkoepelend rapport Pilots gespecialiseerde cliëntondersteuning (24170, nr. 243) (25950) |
Borgingsvraag projecten die onder programma Volwaardig Leven meenemen in de VGR | Parlementaire agenda [15-06-2020] - Notaoverleg Care (5116) | brief [12-10-2020] - Tweede voortgangsrapportage programma ‘Volwaardig leven’ (24170, nr. 234) (25162) |
Brief huisdieren VPH | Parlementaire agenda [15-06-2020] - Notaoverleg Care (5116) | brief [05-07-2018] - Stand van zaken moties en toezeggingen zomer 2018 (34775-XVI, nr. 149) (21896) |
De verschillende belemmeringen die hieraan (vertalen van regiobeeld naar concrete opgaven en afspraken) ten grondslag liggen zal ik, voorzien van mogelijke oplossingsrichtingen, adresseren in de contourennota die eerder aan uw Kamer is toegezegd. | Uitgaande brief [31-08-2020] - Rapport «Stand van het land regiobeelden» (31765, nr. 516) (24974) | brief [19-03-2021] - Consultatieverslag «Zorg voor de Toekomst» (31765, nr. 548) (25945) |
Een concept van de ministeriële regeling acute zorg wordt in het najaar aan de Tweede Kamer voorgelegd. | Uitgaande brief [04-09-2020] - Verslag Schriftelijk overleg (VSO) inzake concept-Uitvoeringsbesluit Wtza, concept-wijziging BUB WMG, concept-AMvB acute zorg (Kamerstuk 29247, nr. 312) (29247, nr. 316) (24997) | brief [21-06-2021] - Ontwerp-regeling beschikbaarheid en bereikbaarheid acute zorg (29247, nr.332) (26335) |
Ik zal u na de zomer op de hoogte brengen van de uitkomsten van de internetconsultatie en het verdere proces voor de aanpak voor productverbetering. | Uitgaande brief [13-06-2019] - Voortgang uitvoering Nationaal Preventieakkoord (32793, nr. 391) (23207) | brief [13-11-2020] - Ontwikkeling nieuwe aanpak productverbetering en voedselkeuzelogo Nutri-Score (32793, nr. 507) (25330) |
MVWS stelt vraag over prioritering doelgroepen testen aan OMT en bespreekt voorrang doelgroepen met GGD en komt daarop terug. | Parlementaire agenda [02-09-2020] - Plenair debat Stand van zaken covid-19 (5125) | brief [18-09-2020] - OMT advies 14 september en maatregelen (25295, nr. 542) (25038) |
MVWS komt terug op hoe Denemarken het quarantaine pakket heeft ingericht. | Parlementaire agenda [02-09-2020] - Plenair debat Stand van zaken covid-19 (5125) | brief [13-04-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1105) (26023) |
MVWS komt eind volgende week of weekje later terug op lessen quarantaine uit meerdere landen. | Parlementaire agenda [02-09-2020] - Plenair debat Stand van zaken covid-19 (5125) | brief [13-04-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1105) (26023) |
MVWS gaat na of doelgroepen griepprik nadere beschouwing vergt en komt daarop terug. | Parlementaire agenda [02-09-2020] - Plenair debat Stand van zaken covid-19 (5125) | brief [04-12-2020] - Deelname RVP ten tijde van COVID-19, HPV-vaccinatie, Lareb en Waterpokken(32793, nr. 511) (25457) |
De stand van zaken rondom het plan doelgerichte communicatie komt in voortgangsbrief van half september. | Parlementaire agenda [02-09-2020] - Plenair debat Stand van zaken covid-19 (5125) | brief [18-09-2020] - OMT advies 14 september en maatregelen (25295, nr. 542) (25038) |
Deze onderzoeken zal ik na de zomer starten, zodat de resultaten hiervan begin volgend jaar bekend zijn. Op deze manier kan deze informatie benut worden door een nieuw kabinet. | Uitgaande brief [29-06-2020] - Toezegging AO Jeugd 23 juni 2020 (2020Z12576) (24770) | brief [17-06-2021] - Voortgangsbrief Jeugd (31839, nr. 784) (26319) |
De minister zal, vanaf het moment van de landelijke lancering van CoronaMelder, de Tweede Kamer maandelijks informeren over de doorlopende evaluatie mbt CoronaMelder, waarbij hij o.a. zal ingaan op het percentage mensen dat zich meldt voor een test na notificatie en besmet blijkt te zijn. Voor zover dit mogelijk is. | Parlementaire agenda [02-09-2020] - Wetsbehandeling Tijdelijke wet notificatieapplicatie covid-19 (5126) | brief [08-10-2020] - Landelijke introductie CoronaMelder en ‘Oplossing 2’ (25295, nr. 620) (25149) |
De minister gaat met Europese collega’s in overleg op welke manier het gesprek met Apple en Google vorm te geven, om zo druk te kunnen uitoefenen op het framework. Minister komt hier op terug voor invoering van de app. | Parlementaire agenda [02-09-2020] - Wetsbehandeling Tijdelijke wet notificatieapplicatie covid-19 (5126) | brief [08-10-2020] - Landelijke introductie CoronaMelder en ‘Oplossing 2’ (25295, nr. 620) (25149) |
De minister zal bij zijn Ierse collega checken het zit met het aantal verwijderingen van de app van je telefoon in Ierland (500.000x) en wat dat doet met de betrouwbaarheid en effectiviteit en de Tweede Kamer hierover informeren | Parlementaire agenda [02-09-2020] - Wetsbehandeling Tijdelijke wet notificatieapplicatie covid-19 (5126) | brief [08-10-2020] - Landelijke introductie CoronaMelder en ‘Oplossing 2’ (25295, nr. 620) (25149) |
In reactie op de motie van de VVD c.s. en de vragen van GL zal de minister een brief sturen over hoe de doorlopende evaluatie exact wordt vormgeven. | Parlementaire agenda [02-09-2020] - Wetsbehandeling Tijdelijke wet notificatieapplicatie covid-19 (5126) | brief [08-10-2020] - Landelijke introductie CoronaMelder en ‘Oplossing 2’ (25295, nr. 620) (25149) |
De minister zal de Kamer informeren over de datum waarop de app gelanceerd wordt | Parlementaire agenda [02-09-2020] - Wetsbehandeling Tijdelijke wet notificatieapplicatie covid-19 (5126) | brief [08-10-2020] - Landelijke introductie CoronaMelder en ‘Oplossing 2’ (25295, nr. 620) (25149) |
Over de kenmerken van de suïcides van de 67 jongeren in 2019 is recentelijk door de Kamer gevraagd naar een duiding. Deze duiding zal in oktober beschikbaar zijn en samen met de nieuwe landelijke agenda suïcidepreventie gedeeld worden met de Kamer. | Uitgaande brief [31-08-2020] - Cijfers zelfdoding (2019), stand van zaken Landelijke Agenda Suïcidepreventie 2018-2021 en aanpalende programma’s (32793, nr. 491) (24978) | brief [29-10-2020] - Derde landelijke agenda suicidepreventie (2021-2025) (32793, nr. 502) (25245) |
Ik zal uw Kamer over de uitkomsten van de studies die in het kader van het Onderzoeksprogramma Suïcidepreventie ZonMw plaatsvinden informeren, zodra deze bekend zijn. | Uitgaande brief [31-08-2020] - Cijfers zelfdoding (2019), stand van zaken Landelijke Agenda Suïcidepreventie 2018-2021 en aanpalende programma’s (32793, nr. 491) (24978) | brief [08-07-2021] - Stand van zaken suïcidepreventie – zomer 2021 (26469) |
In mijn brief in juni 2021 over de risicoverevening 2022 zal ik u informeren over de uitkomsten van de onderzoeken die komend onderzoeksjaar tot afronding komen. | Uitgaande brief [21-09-2020] - Definitief risicovereveningsmodel 2021 (29689, nr. 1078) (25048) | brief [08-07-2021] - Risicovereveningsmodel 2022 (26474) |
Na behandeling van het wetsvoorstel in de Eerste Kamer, en uitgaande van een positieve uitkomst, zal ik uw Kamer informeren over de datum van landelijke introductie van CoronaMelder. | Uitgaande brief [21-09-2020] - Stand van zaken COVID-19 (25295, nr. 543) (25062) | brief [08-10-2020] - Landelijke introductie CoronaMelder en ‘Oplossing 2’ (25295, nr. 620) (25149) |
Binnen drie maanden beleidsreactie op het GR-advies niet behandelbare aandoeningen. | Uitgaande brief [30-09-2020] - Advies Gezondheidsraad over screening op niet behandelbare aandoeningen en uitvoeringstoets invoering spinale musculaire atrofie in de hielprik (29323, nr. 142) (25104) | brief [09-12-2020] - Kamerbrief stand van zaken hielprik en beleidsreactie GR-advies niet-behandelbare aandoeningen (2020Z24353) (25478) |
Voorjaar 2021 de Kamer informeren over de planning van toevoegen van SMA aan de hielprik. | Uitgaande brief [30-09-2020] - Advies Gezondheidsraad over screening op niet behandelbare aandoeningen en uitvoeringstoets invoering spinale musculaire atrofie in de hielprik (29323, nr. 142) (25104) | brief [27-01-2021] - Toevoeging SMA aan neonatale hielprikscreening (29323, nr. 146) (25688) |
Monitoringssystematiek Jeugdhulp naar TK zenden. | Parlementaire agenda [15-06-2020] - Notaoverleg Care (5116) | brief [16-11-2020] - Voortgangsbrief Jeugd (31839, nr. 751) (25338) |
Ik zal uw Kamer binnen drie maanden mijn standpunt op het GR-advies doen toekomen. In dit standpunt zal de RIVM-toets en de verbindende notitie worden betrokken. | Uitgaande brief [06-10-2020] - Aanbieding GR advies MRI in bevolkingsonderzoek borstkanker (32793, nr. 499) (25138) | brief [28-01-2021] - Commissiebrief Tweede Kamer inzake Standpunt op advies "MRI in bevolkingsonderzoek borstkanker", (25697) |
Ik zal u uiterlijk in het voorjaar van 2021 informeren over de sluiskandidaten die naar verwachting in de tweede helft van 2021 geregistreerd worden. Ik zal dan ook weer een overzicht geven van de stand van zaken van de eerder aangekondigde sluiskandidaten. | Uitgaande brief [08-10-2020] - Sluiskandidaten eerste helft 2021 (29477, nr. 664) (25153) | brief [18-03-2021] - Aankondiging sluiskandidaten tweede helft 2021 (29477, nr. 698) (25938) |
Zodra ik meer informatie heb over de voortgang van de gezamenlijke aanpak van Bvikz, Per Saldo en ZN van de casuïstiek, de notitie van het Zorginstituut NL en de Handreiking van V&VN zal ik uw Kamer informeren | Uitgaande brief [05-10-2020] - Commissiebrief Tweede Kamer inzake Handreiking kindzorg – Verzoek om een «stand still» in de wijze van indiceren en financieren met betrekking tot de lopende indicaties voor de intensieve kindzorg (34104, nr. 301) (25131) | brief [08-02-2021] - Stand van zaken kindzorg (34104, nr. 320) (25752) |
Wel wil ik verkennen of er mogelijkheden zijn om eenmalig, in deze bijzondere situatie van schaarste, eventueel overgebleven vaccins vanuit zorginstellingen en wellicht vanuit NPG beschikbaar te stellen aan zorginstellingen met tekorten. Dit zou dan pas laat in het vaccinatieseizoen kunnen (december), omdat dan pas duidelijk is of er vaccins overblijven. Dit vergt daarmee nog het nodige uitzoekwerk. Ik houd uw Kamer op de hoogte van de verkenning | Uitgaande brief [06-10-2020] - antwoorden op de vragen van het Kamerlid Van Gerven (SP) over het centraal inkopen van griepvaccins voor zorgverleners (2020Z16242). (25139) | brief [04-12-2020] - Deelname RVP ten tijde van COVID-19, HPV-vaccinatie, Lareb en Waterpokken(32793, nr. 511) (25457) |
Ik zal de Tweede Kamer op korte termijn via een separate brief informeren over de uitspraak van de rechter in het kort geding tegen het Wlz-zorginkoopkader 2021-2023 en het vervolg hierop. | Uitgaande brief [08-10-2020] - Definitieve kaderbrief Wlz 2021 (34104, nr. 302) (25151) | brief [27-10-2020] - Uitspraak in kort geding d.d. 1 oktober inzake het Wlz-zorginkoopkader 2021-2023 (34104, nr. 304) (25233) |
Voor het AO van 19/11/20 een brief over 1) plan hoogcomplexe ggz 2) motie Diertens over Herdiagnostiek 3) motie vd Berg over Lerende cultuur | Uitgaande brief [13-10-2020] - Uitwerking vervolgaanpak wachttijden ggz en overige onderwerpen met betrekking tot de ggz, (25424, nr. 555) (25174) | brief [13-11-2020] - Diverse onderwerpen, moties en toezeggingen ggz (25424, nr. 559) (25319) |
Uiterlijk april 2021 zal ik uw Kamer nader informeren over het advies van het Zorginstituut en het vervolg wat ik er daarna aan zal geven. | Uitgaande brief [14-10-2020] - Commissiebrief Tweede Kamer inzake Reactie initiatiefnota over urgentie invoering uitgebreid persoonlijk profiel (35383, nr. 3) (25187) | brief [19-05-2021] - Advies Zorginstituut Nederland over moleculaire diagnostiek in de oncologie(31765, nr. 562) (26173) |
In het 1e kwartaal van 2021 biedt de MMZS een AMvB digitale receptuitwisseling aan de Kamer aan | Parlementaire agenda [08-10-2020] - AO Gegevensuitwisseling/ICT/E-Health/Slimme zorg/Administratieve lasten (5030) | brief [06-05-2021] - Beleidsbrief bij aanbieding wetsvoorstel Wegiz (27529, nr. 263) (26124) |
In het 1e kwartaal van 2021 biedt de MMZS het wetsvoorstel elektronische gegevensuitwisseling in de zorg aan de Kamer aan | Parlementaire agenda [08-10-2020] - AO Gegevensuitwisseling/ICT/E-Health/Slimme zorg/Administratieve lasten (5030) | brief [06-05-2021] - Beleidsbrief bij aanbieding wetsvoorstel Wegiz (27529, nr. 263) (26124) |
In het 1e kwartaal van 2021 stuurt de minister een separate brief over gegevensuitwisseling in de spoedzorg. Daarbij specifiek ingaan op de mogelijkheden voor a) de SEH en b) communicatie richting burgers | Parlementaire agenda [08-10-2020] - AO Gegevensuitwisseling/ICT/E-Health/Slimme zorg/Administratieve lasten (5030) | brief [30-04-2021] - Voortgang gegevensuitwisseling bij spoed (27529, nr. 262) (26112) |
De MMZS zal voor het eind van het jaar de Kamer informeren over de stand van zaken van [ont]regel de zorg. Hierbij zal de MMZS expliciet ingaan op de wijze waarop a) digitale zorg en b) meer zeggenschap kunnen leiden tot minder administratieve lasten en regeldruk | Parlementaire agenda [08-10-2020] - AO Gegevensuitwisseling/ICT/E-Health/Slimme zorg/Administratieve lasten (5030) | brief [14-12-2020] - Voortgangsbrief (Ont)Regel de Zorg (29515, nr. 452) (25517) |
In het 1e kwartaal van 2021 biedt de MMZS een AMvB Corona Opt-in acute zorg aan de Kamer aan. | Parlementaire agenda [08-10-2020] - AO Gegevensuitwisseling/ICT/E-Health/Slimme zorg/Administratieve lasten (5030) | brief [30-04-2021] - Voortgang gegevensuitwisseling bij spoed (27529, nr. 262) (26112) |
Voor de invoering van de nieuwe bekostiging wil ik een aanwijzing geven aan de NZa. De voorhangbrief die daarbij hoort zult u op korte termijn ontvangen. | Uitgaande brief [14-09-2020] - Uitwerking en besluit nieuwe bekostiging geneeskundige geestelijke gezondheidszorg (ggz) en forensische zorg (fz) (25424, nr. 552) (25022) | brief [06-10-2020] - Voorhangbrief nieuwe bekostiging geneeskundige geestelijke gezondheidszorg (ggz) en forensische zorg (fz) (Eerste Kamer) (25140) |
In het najaar de Tweede Kamer informeren over de nadere invulling van de inzet van de extra middelen Indische gemeenschap. | Uitgaande brief [15-10-2020] - Hoofdlijnen plan extra middelen Indische gemeenschap (20454, nr. 163) (25191) | brief [12-04-2021] - Voortgangsrapportage Oorlogsgetroffenen en Herinnering WOII (20454, nr. 170) (26011) |
De Tweede Kamer informeren over de precieze invulling van de opdracht aan de in te stellen commissie. | Uitgaande brief [15-10-2020] - Hoofdlijnen plan extra middelen Indische gemeenschap (20454, nr. 163) (25191) | brief [12-04-2021] - Voortgangsrapportage Oorlogsgetroffenen en Herinnering WOII (20454, nr. 170) (26011) |
Onderzoek lachgasgebruik onder jongeren met een niet-westerse migratieachtergrond. Doel van het onderzoek is enerzijds het in beeld krijgen van de motivaties, omvang, en setting van lachgasgebruik in deze groep, en anderzijds het opstellen van aanbevelingen voor een preventieaanpak die aansluit bij de specifieke context en behoefte van deze groep. In het onderzoek worden interviews met jongeren en professionals gehouden en ook observaties in de openbare ruimte toegepast. | Uitgaande brief [26-10-2020] - Lachgas voorlichting en preventie (24077, nr. 465) (25221) | brief [18-12-2020] - Voortgangsbrief drugspreventie (24077, nr. 468) (25567) |
Op korte termijn stuur ik een kabinetsreactie op de toolkit naar de Kamer, mede namens de minister van OCW en de staatssecretaris van EZK. | Uitgaande brief [19-10-2020] - antwoorden op de vragen van het Kamerlid Raemakers (D66) over gebrekkige afspraken over betaalbaarheid, transparantie en toegankelijkheid van geneesmiddelen in de toolkit Maatschappelijk Verantwoord Licentiëren(2020Z17570) (25200) | brief [17-12-2020] - maatschappelijk verantwoord licentiëren (29477, nr. 689) (25550) |
Voor werkgevers en instellingen in de zorg bestaat reeds de mogelijkheid om via het Landelijke Coördinatiepunt Hulpmiddelen (LCH) hulpmiddelen te bestellen. Ik wil het mogelijk maken dat zij dit spoor benutten om gevalideerde sneltesten te bestellen. Ik werk eraan dat deze mogelijkheid vanaf half november operationeel is. | Uitgaande brief [27-10-2020] - Stand van zakenbrief COVID-19 (25295, nr. 659) (25246) | brief [02-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 950) (25732) |
Voor de verdeling van overige testen zal het kabinet een loket inrichten voor werkgevers in niet-zorg sectoren. Bij dat loket kunnen ze de centraal ingekochte sneltesten afnemen, mits wordt voldaan aan alle voorwaarden. Dit loket wil ik begin december operationeel hebben, ik informeer uw Kamer later verder over de uitrol van spoor 2. | Uitgaande brief [27-10-2020] - Stand van zakenbrief COVID-19 (25295, nr. 659) (25246) | brief [02-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 950) (25732) |
Inmiddels heb ik ook met RIVM de opdracht besproken de ontwikkelingen op de doelstellingen inzake de bescherming van kwetsbare ouderen in kaart te brengen. Zodoende kan gevolgd worden of de genomen maatregelen effectief zijn qua besmettingen, maar ook of de doelstellingen in de strategie voldoende gewaarborgd zijn of dat het aanpassing van de maatregelen of strategie vraagt. De eerste monitor verwacht ik eind januari 2021. | Uitgaande brief [27-10-2020] - Stand van zakenbrief COVID-19 (25295, nr. 659) (25246) | brief [08-12-2020] - Stand van zakenbrief COVID-19 (25295, nr. 771) (25476) |
Wob-verzoeken; Gezien het feit dat om deze informatie het meest is verzocht vanuit de journalisten en de burger zal er op worden ingezet dat deze categorieën zo snel mogelijk openbaar worden gemaakt. Uitgaand van de capaciteit zal de openbaarmaking van deze documenten in de eerste maanden van 2021 plaatsvinden. | Uitgaande brief [27-10-2020] - Stand van zakenbrief COVID-19 (25295, nr. 659) (25246) | brief [21-07-2021] - Aanpak Corona Wob-verzoeken in licht van gerechtelijke uitspraken (26513) |
Deze ervaringen zullen we samen met de bestuurlijke en praktische ervaringen, zoals in de beweging naar de juiste zorg op de juiste plek, betrekken bij de discussienota «Zorg voor de toekomst» die we voor de begrotingsbehandeling naar de Kamer sturen. | Uitgaande brief [15-10-2020] - antwoorden op de vragen van het Kamerlid Hijink (SP) over het bericht 'Zorg moet fundamenteel anders volgens «coronaminister» Hugo de Jonge: «Regie terug bij overheid’» (2020Z11588) (25189) | brief [19-03-2021] - Consultatieverslag «Zorg voor de Toekomst» (31765, nr. 548) (25945) |
In de discussienota «Zorg voor de Toekomst» wordt nader ingegaan op mogelijkheden om de coördinatie en regie in de zorg te versterken. | Uitgaande brief [15-10-2020] - antwoorden op de vragen van het Kamerlid Hijink (SP) over het bericht 'Zorg moet fundamenteel anders volgens «coronaminister» Hugo de Jonge: «Regie terug bij overheid’» (2020Z11588) (25189) | brief [19-03-2021] - Consultatieverslag «Zorg voor de Toekomst» (31765, nr. 548) (25945) |
MVWS zegt toe dat MMZS terugkomt op de resultaten van de doorrekening van scenario’s voor intensiever preventief gebruik van PBM in verpleeghuizen naar verwachting eind september). | Parlementaire agenda [22-09-2020] - Debat over de ontwikkelingen rondom het coronavirus (5128) | brief [13-10-2020] - Stand van zaken brief COVID-19 (25295, nr. 656) (25186) |
MVWS zegt toe de Kamer nieuwe informatie m.b.t. ventilatie onderzoek ActiZ toe te sturen. | Parlementaire agenda [22-09-2020] - Debat over de ontwikkelingen rondom het coronavirus (5128) | brief [27-10-2020] - Stand van zakenbrief COVID-19 (25295, nr. 659) (25246) |
MVWS zegt toe te reageren op de vraag van meneer Wilders m.b.t. horeca. | Parlementaire agenda [22-09-2020] - Debat over de ontwikkelingen rondom het coronavirus (5128) | brief [13-10-2020] - Stand van zaken brief COVID-19 (25295, nr. 656) (25186) |
MVWS zegt toe in de voortgangsbrief van 13 oktober perspectief te schetsen op op- of afbouw van de maatregelen. | Parlementaire agenda [30-09-2020] - Plenair debat Ontwikkelingen Covid-19 (5132) | brief [13-10-2020] - Stand van zaken brief COVID-19 (25295, nr. 656) (25186) |
MVWS zegt toe de kamer in de volgende voortgangsbrief te informeren over in welk type horeca besmettingen plaatsvinden. | Parlementaire agenda [30-09-2020] - Plenair debat Ontwikkelingen Covid-19 (5132) | brief [13-10-2020] - Stand van zaken brief COVID-19 (25295, nr. 656) (25186) |
Ik zal uw kamer informeren als de Generieke Module coördineren en indiceren van zorg in de ggz in het openbaar Register van het Zorginstituut is opgenomen | Uitgaande brief [04-11-2020] - Commissiebrief Tweede Kamer inzake Concept generieke module Indiceren en coördineren van zorg in de GGZ (inclusief omschrijving regiebehandelaarschap) van ZIN (25424, nr. 556) (25282) | brief [15-03-2021] - Diverse onderwerpen inzake ggz (25424, nr. 583) (25924) |
Deze centra kunnen in samenwerking met transgenderorganisaties huisartsen trainen in nazorg en het herkennen en managen van zelfmedicatie.» De kwartiermaker gaat hiermee aan de slag. Hij heeft inmiddels contact opgenomen met de NHG en zal dit ook bespreken met de endocrinologen en gendercentra van de academische ziekenhuizen. In de volgende brief van de kwartiermaker, die ik uiteraard ook aan de Kamer stuur, zal hij mij informeren over de voortgang op dit punt. | Uitgaande brief [04-11-2020] - Verslag Schriftelijk Overleg (VSO) inzake SO Toekomstvisie Transgenderzorg(31016, nr. 295) (25280) | brief [29-01-2021] - Commissiebrief Eerste Kamer inzake Nader schriftelijk overleg transgenderzorg (Eerste Kamer) (25704) |
Vaccinatiestrategie: Alle voorbereidingen op dat punt lopen. Ik denk ook dat het goed is dat wij keer op keer aan de Kamer zullen melden waar we staan, ook in de uitvoering, en dat ook in publiekscommunicatie steeds meer gaan doen. Maar wel vanaf het moment dat daar iets meer duidelijkheid over is, want anders ga ik wel heel veel communiceren over zaken waar nog open eindjes aan zitten. | Parlementaire agenda [28-10-2020] - Plenair debat Ontwikkelingen Covid-19 (5146) | brief [20-11-2020] - COVID-19 Vaccinatiestrategie (25295, nr. 745) (25365) |
Het is inderdaad een goed idee om te kijken of de uitgangspunten die gelden voor zorg in natura op dezelfde manier moeten worden vertaald naar mensen met een pgb. Ik zal ervoor zorgen dat we in de volgende brief die regeling helder maken voor uw Kamer, omdat we daar op dit moment afspraken over aan het maken zijn. | Parlementaire agenda [28-10-2020] - Plenair debat Ontwikkelingen Covid-19 (5146) | brief [17-11-2020] - Stand van zakenbrief COVID-19 (25295, nr. 713) (25350) |
de getallen zal ik in de volgende voortgangsbrief opnemen, maar ik heb het idee dat de ggz er behoorlijk goed in slaagt om zo veel als mogelijk door te laten gaan. | Parlementaire agenda [28-10-2020] - Plenair debat Ontwikkelingen Covid-19 (5146) | brief [13-11-2020] - Diverse onderwerpen, moties en toezeggingen ggz (25424, nr. 559) (25319) |
Quarantainetegemoetkoming: Ik kom op het geheel terug in een volgende voortgangsbrief. | Parlementaire agenda [28-10-2020] - Plenair debat Ontwikkelingen Covid-19 (5146) | bij brief van EZK d.d. 9 december 2020 |
Over een week of twee wil ik u graag schetsen wat we daarin samen zouden kunnen doen. Daarnaast zou ik, samen optrekkend met gemeenten, graag het aanloopje van de premier af willen maken in een voorstel hoe daarmee om te gaan. | Parlementaire agenda [04-11-2020] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5147) | brief [17-11-2020] - Stand van zakenbrief COVID-19 (25295, nr. 713) (25350) |
Testen: Met betrekking tot de vraag hoe het zit met zeggenschap over lichaamsmateriaal zijn we met een wetsvoorstel bezig, de Wet zeggenschap lichaamsmateriaal. Ik denk dat het goed is als ik u in een volgende brief schets hoe dat in elkaar zit. | Parlementaire agenda [04-11-2020] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5147) | brief [17-11-2020] - Stand van zakenbrief COVID-19 (25295, nr. 713) (25350) |
Er liggen plannen klaar bij #nietalleen om het heel groot aan te pakken. Dat gesprek gaat plaatsvinden. Ik kom daar in de brief op terug.De | Parlementaire agenda [04-11-2020] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5147) | brief [17-11-2020] - Stand van zakenbrief COVID-19 (25295, nr. 713) (25350) |
Voor het einde van de maand kom ik terug op de vaccinatiestrategie zoals we die willen gaan uitvoeren. | Parlementaire agenda [04-11-2020] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5147) | brief [20-11-2020] - COVID-19 Vaccinatiestrategie (25295, nr. 745) (25365) |
Nertsen Denemarken: Ik kom graag schriftelijk terug op de vragen die zij twee weken geleden heeft gesteld. Volgens mij heb ik dus nog één week om die te beantwoorden. | Parlementaire agenda [04-11-2020] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5147) | brief [11-11-2020] - antwoorden op de vragen van het Kamerlid Ouwehand (PvdD) over de waarschuwing dat de gemuteerde varianten van het coronavirus die rondgaan in de nertsenfokkerij, ongevoelig zijn voor de ontwikkelde vaccins(2020Z19148), (25317) |
Wij maken jaarlijks een prognose van het verwachte personeelstekort in de verschillende branches en per beroep. We hebben op 12 november een algemeen overleg over de arbeidsmarkt in de zorg. Ik zal de Kamer voor dat algemeen overleg informeren over de uitkomsten van de nieuwe prognose. | Parlementaire agenda [04-11-2020] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5147) | brief [09-11-2020] - Nieuwe prognose verwachte personeelstekort en deelrapportages van de Commissie Werken in de Zorg (29282, nr. 419) (25302) |
Een 0,1 hogere deeltijdfactor en je hebt honderdduizenden extra banen. Ik ga dit vraagstuk niet aanpakken vanuit de gedachte waarom het niet kan, maar hoe het wel kan. Daar kom ik graag op terug. | Parlementaire agenda [04-11-2020] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5147) | brief [17-11-2020] - Stand van zakenbrief COVID-19 (25295, nr. 713) (25350) |
Op deze acties en andere acties die ik heb ondernomen/ga ondernemen naar aanleiding van de aanbevelingen informeer ik u in de eerste maanden van 2021 in samenhang met mijn reactie op de overkoepelende rapportage die de Commissie begin 2021 uitbrengt. | Uitgaande brief [09-11-2020] - Nieuwe prognose verwachte personeelstekort en deelrapportages van de Commissie Werken in de Zorg (29282, nr. 419) (25302) | brief [25-02-2021] - Brief opschalen anders werken en eindrapportage CWidZ (29282, nr. 432) (25865) |
Daarnaast stuur ik u voor het einde van dit kalenderjaar een brief over de verdere aanpak van de modernisering van het GVS. | Uitgaande brief [09-11-2020] - Eén jaar uitstel inwerkingtreding modernisering GVS (29477, nr. 684) (25303) | brief [18-12-2020] - Modernisering geneesmiddelenvergoedingssysteem (GVS) (29477, nr. 690) (25553) |
Ik verwacht u het eindrapport van dit overkoepelend onderzoek naar de vijf pilots, voorzien van een beleidsreactie, begin 2021 toe te sturen. | Uitgaande brief [16-11-2020] - Tussenrapporten pilots gespecialiseerde client ondersteuning (24170, nr. 236) (25332) | brief [22-03-2021] - Overkoepelend rapport Pilots gespecialiseerde cliëntondersteuning (24170, nr. 243) (25950) |
TK-brief over voortgang nieuwe aanpak productverbetering en Nutri-Score | Uitgaande brief [13-11-2020] - Ontwikkeling nieuwe aanpak productverbetering en voedselkeuzelogo Nutri-Score (32793, nr. 507) (25330) | brief [05-07-2021] - Voortgangsrapportage Nationaal Preventieakkoord 2020 (26437) |
Wat wij gaan doen, is de Kamer melden in de update van de routekaart, zodra die komt, waar wij aanscherpingen gaan zoeken in die niveaus 1 en 2. | Parlementaire agenda [18-11-2020] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5158) | brief [02-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 950) (25732) |
Ik zal bij een volgende brief aan Blokhuis vragen of hij uitgebreid kan toelichten waar hij allemaal mee bezig is op het gebied van preventie en leefstijl. | Parlementaire agenda [18-11-2020] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5158) | brief [18-12-2020] - COVID-19 en leefstijl (25295, nr. 840) (25551) |
Het RIVM kijkt naar de effecten op de gezondheidsschade. Ik zeg de heer Wilders toe dat we dit aan de Kamer zullen sturen. Ik schat echter in dat dit niet onder aan de streep een optelsom zal zijn van het aantal mensenlevens. | Parlementaire agenda [18-11-2020] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5158) | brief [15-12-2020] - Aanbieding rapport RIVM met eerste schatting van gezondheidseffecten (2020Z24947) (25526) |
Oproep Wilders over communicatie over uitgestelde zorg: Die handschoen pak ik heel graag op. | Parlementaire agenda [18-11-2020] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5158) | Er is nav de toezegging al de nodige info gecommuniceerd via de website van de rijksoverheid: Zorg nodig in coronatijd | Coronavirus COVID-19 | Rijksoverheid.nl |
Over inkomstenondersteuning en ziektewet bij quarantaine:Over inkomstenondersteuning en ziektewet bij quarantaine. | Parlementaire agenda [14-10-2020] - Plenair debat ontwikkelingen rondom het coronavirus (5139) | brief [08-12-2020] - Stand van zakenbrief COVID-19 (25295, nr. 771) (25476) |
Quarantaine plicht: Zodra we dat hebben uitgewerkt, komen we terug naar uw Kamer. | Parlementaire agenda [14-10-2020] - Plenair debat ontwikkelingen rondom het coronavirus (5139) | brief [02-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 950) (25732) |
In de volgende brief zal ik veel preciezer ook cijfermatig proberen, voor zover dat kan, inzicht te geven in de mate waarin we op dit moment zien dat die wijkverpleging daadwerkelijk wordt afgeschaald. | Parlementaire agenda [14-10-2020] - Plenair debat ontwikkelingen rondom het coronavirus (5139) | brief [08-12-2020] - Stand van zakenbrief COVID-19 (25295, nr. 771) (25476) |
Over vleesindustrie: Ik probeer vragen zo goed als dat kan te beantwoorden in de volgende brief die wij gaan sturen. | Parlementaire agenda [14-10-2020] - Plenair debat ontwikkelingen rondom het coronavirus (5139) | brief [18-11-2020] - Verzoek uit Regeling van werkzaamheden inzake Reactie op de motie-Van Esch over een landelijk plan van aanpak voor de bestrijding van het coronavirus in de vleesindustrie (25295 nr. 644) (25295, nr. 741) (25352) |
De TK wordt geïnformeerd over de voortgang en resultaten van het al dan niet verkrijgen van een uitzonderingspositie voor minderjarige asielzoekers om deel te nemen aan amateurvoetbalwedstrijden. | Uitgaande brief [30-10-2020] - antwoorden op de vragen van het Kamerlid Diertens (D66) over het bericht «Geen voetbalwedstrijden voor jonge asielzoekers door strenge FIFA-regels» (2020Z18795). (25250) | brief [11-06-2021] - Kamerbrief t.b.v. commissiedebat sportbeleid (30234, nr. 64) (26298) |
Zoals toegezegd aan uw Kamer naar aanleiding van de breed aangenomen motie van het lid Middendorp zet ik extra in op het onderzoeken van de (negatieve) niet beoogde effecten van CoronaMelder. In de aanpak van de doorlopende evaluatie is rekening gehouden met onderzoek naar deze onvoorziene effecten. Ik zal u in een volgende brief informeren over de eerste resultaten uit dit onderzoek. | Uitgaande brief [17-11-2020] - Stand van zakenbrief COVID-19 (25295, nr. 713) (25350) | brief [12-01-2021] - Stand van zakenbrief COVID-19 (25295, nr. 874) (25637) |
De in deze rapportage genoemde cijfers en de tussentijdse resultaten uit de doorlopende evaluatie zullen binnenkort ook online beschikbaar komen. Zo kan, in lijn met de open en transparante wijze waarop CoronaMelder tot stand is gekomen, de voortgang van de evaluatie worden gevolgd. In een volgende brief zal ik u informeren over de digitale vindplaats hiervan. | Uitgaande brief [17-11-2020] - Stand van zakenbrief COVID-19 (25295, nr. 713) (25350) | brief [12-01-2021] - Stand van zakenbrief COVID-19 (25295, nr. 874) (25637) |
Nog deze week wordt het advies van de Gezondheidsraad over de prioritering van doelgroepen verwacht. Op basis van dit advies, en de reeds beschikbare Europese en internationale adviezen, komt het kabinet tot een eerste besluit ten aanzien van prioritering en een strategie. De vaccinatiestrategie ontvangt uw Kamer kort na het verschijnen van het advies. | Uitgaande brief [17-11-2020] - Stand van zakenbrief COVID-19 (25295, nr. 713) (25350) | brief [20-11-2020] - COVID-19 Vaccinatiestrategie (25295, nr. 745) (25365) |
Ook voor de Zorgverzekeringswet (Zvw) zijn medio maart afspraken gemaakt met het doel de continuïteit van zorg tijdens en na de COVID-19-pandemie te borgen zodat zorgverzekeraars kunnen blijven voldoen aan hun zorgplicht. Uiteraard sta ik hierover in contact met ZN en andere betrokken partijen. Ik zal uw Kamer hier binnenkort verder over informeren. | Uitgaande brief [17-11-2020] - Stand van zakenbrief COVID-19 (25295, nr. 713) (25350) | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) |
In mijn vorige brief gaf ik aan in gesprek te gaan met landelijk opererende vrijwilligersorganisaties zoals onder andere Present, Humanitas en de Zonnebloem, om te bezien hoe zij nog beter in staat gesteld kunnen worden de sociale en praktische gevolgen van de coronamaatregelen in de komende moeilijke tijd op te vangen en te verzachten. In de volgende stand van zakenbrief rondom COVID-19 zal ik hier uitgebreider op ingaan. | Uitgaande brief [17-11-2020] - Stand van zakenbrief COVID-19 (25295, nr. 713) (25350) | brief [08-12-2020] - Stand van zakenbrief COVID-19 (25295, nr. 771) (25476) |
Reizigers die in Nederland aankomen uit een covid-risicogebied wil ik verplichten een negatief testresultaat te kunnen tonen dat maximaal 48 uur voor aankomst is afgegeven. Over de precieze vormgeving hiervan zal ik u later informeren. | Uitgaande brief [17-11-2020] - Stand van zakenbrief COVID-19 (25295, nr. 713) (25350) | brief [05-01-2021] - Schriftelijk overleg m.b.t. Mutatie corona VK, deel 2 (25295, nr. 871) (25608) |
We ondersteunen de Stichting Het Potentieel Pakken. Deze stichting is opgericht met als missie het vrouwelijk potentieel op de Nederlandse arbeidsmarkt optimaal te benutten. In de volgende voortgangsrapportage werken in de zorg zal ik u informeren over de resultaten die worden geboekt. | Uitgaande brief [17-11-2020] - Stand van zakenbrief COVID-19 (25295, nr. 713) (25350) | brief [07-07-2021] - Stand van zakenbrief Moties en toezeggingen zomer 2021, (26452) |
De vraag waarom de daling in verwijzingen vooralsnog geen effect heeft op de gemiddelde wachttijden. Ik zal de Kamer begin 2021 nader informeren over dit vraagstuk. | brief [12-07-2021] - Verslag Schriftelijk Overleg (VSO) inzake aanpak van de wachttijden in de ggz (26501) | |
Om verder te komen, organiseer ik in december een zogenaamde ‘whole system in the room’ bijeenkomst onder leiding van VWS. Door het gesprek met alle partijen tegelijk aan te gaan op basis van een aantal uitgangspunten die universeel gedragen worden, hoop ik een doorbraak te kunnen realiseren. Ik zal uw Kamer in januari informeren over de voortgang | brief [11-02-2021] - Aanpak wachttijden in de ggz (25424, nr. 581) (25784) | |
Stimulering en ondersteuning van de samenwerking tussen het domein werk en inkomen en het domein zorg is daarom nodig en noodzakelijk. De ministeries van SZW en VWS werken tegen deze achtergrond al geruime tijd samen met de Nederlandse ggz, UWV, VNG, Divosa, MIND en werkgeversorganisatie AWVN. Ik zal uw Kamer later over de voortgang van de hier genoemde initiatieven informeren | brief [07-07-2021] - Stand van zakenbrief Moties en toezeggingen zomer 2021, (26452) | |
Samen met de genoemde partijen ga ik de vervolgstap maken om een en ander te kunnen vatten in het plan van aanpak voor het project Zorgevaluatie en Gepast Gebruik voor de ggz. Voor het einde van dit jaar zal ik uw Kamer dit het plan van aanpak sturen | brief [17-12-2020] - Doorontwikkeling gepast gebruik (29248, nr. 326) (25545) | |
De minister stuurt voor 1 december 2020 de handreiking kindzorg van V&VN naar de Kamer. Als het V&VN niet lukt deze te publiceren voor 1 december, vraagt de minister het ZINL om te helpen bij de afronding voor het einde van het jaar. | brief [01-12-2020] - Voortgang afspraken kindzorg (34104, nr. 311) (25427) | |
TK wordt geïnformeerd over de uitwerking van de samenwerking tussen de betrokken departementen en met het CIT m.b.t. sportevenementen | Uitgaande brief [25-11-2020] - Kamerbrief - Topsportevenementen met meer maatschappelijke waarde (30234, nr. 257) (25409) | brief [11-06-2021] - Kamerbrief t.b.v. commissiedebat sportbeleid (30234, nr. 264) (26298) |
TK wordt voor het Kerstreces geïnformeerd over de uitkomst van de gesprekken met gemeenten over de exploitatietekorten bij zwembaden en ijsbanen. | Uitgaande brief [26-11-2020] - Aanbiedingsbrief Monitor Sport en corona II (30234, nr. 258) (25413) | brief [26-11-2020] - Aanbiedingsbrief Monitor Sport en corona II (30234, nr. 258) (25413) |
Uitbreiding analyse Veiligheid.nl (toezegging Kamerbrief 14 oktober 2019): Met betrekking tot de uitkomsten van de laatstgenoemde rapportage van Veiligheid.nl «Zelf toegebracht letsel 2018», merk ik op dat naar schatting 71% binnen de aantallen «zelf toegebracht letsel» een poging tot zelfdoding betreft. Deze analyse is uitgevoerd over één jaar en biedt daarmee een beperkt beeld. Ik zal Veiligheid.nl vragen de analyse uit te breiden en over meerdere jaren uit te voeren. Over de uitkomsten van deze analyse en in te zetten actie(s) zal ik u te zijner tijd informeren. | Uitgaande brief [14-10-2019] - Voortgangsrapportage Onderzoek suicides en jeugd’ (32793, nr. 451) (23697) | brief [24-12-2020] - Stand van zaken moties en toezeggingen VWS kerst 2020 (35570-XVI, nr. 180) (25587) |
Met betrekking tot de uitkomsten van de laatstgenoemde rapportage van Veiligheid.nl «Zelf toegebracht letsel 2018», merk ik op dat naar schatting 71% binnen de aantallen «zelf toegebracht letsel» een poging tot zelfdoding betreft. Deze analyse is uitgevoerd over één jaar en biedt daarmee een beperkt beeld. Ik zal Veiligheid.nl vragen de analyse uit te breiden en over meerdere jaren uit te voeren. Over de uitkomsten van deze analyse en in te zetten actie(s) zal ik u te zijner tijd informeren. | Uitgaande brief [14-10-2019] - Voortgangsrapportage Onderzoek suicides en jeugd’ (32793, nr. 451) (23697) | brief [24-12-2020] - Stand van zaken moties en toezeggingen VWS kerst 2020 (35570-XVI, nr. 180) (25587) |
Ik werk de komende tijd aan de verdere aanpassing van de routekaart. Ik zal uw Kamer hierover in de voortgangsbrief van 8 december nader informeren. | Uitgaande brief [24-11-2020] ‒ 88e OMT–advies (25295, nr. 757) (25405) | brief [02-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 950) (25732) |
Na ontvangst van het advies van de Raad van State wordt het wetsvoorstel maatschappelijke verantwoord inkopen bij de Kamer ingediend (in de richting van de commissie) | Parlementaire agenda [11-11-2020] - AO Langer Thuis/Dementiezorg/PGB/Wijkverpleging/WMO (5127) | dit wetsvoorstel is op is 22 april 2021 door de Koning ingediend bij de Tweede Kamer |
Vóór het eind 2020 ontvangt de Kamer een stand van zaken over het wetsvoorstel tot wijziging van de Wlz (in de richting van de commissie) | Parlementaire agenda [11-11-2020] - AO Langer Thuis/Dementiezorg/PGB/Wijkverpleging/WMO (5127) | brief [26-02-2021] - Stand van zaken domein-overstijgende samenwerking (31765, nr. 544) (25867) |
De Kamer hoort in het 1e kwartaal van 2021 bericht over het gesprek met Per Saldo over het onderzoeken van een zorgkaart voor woonzorginitiatieven (in de richting van mw. Bergkamp) | Parlementaire agenda [11-11-2020] - AO Langer Thuis/Dementiezorg/PGB/Wijkverpleging/WMO (5127) | brief [16-02-2021] - Verzamelbrief pgb (25657, nr. 334) (25813) |
De Kamer wordt in het eerste kwartaal geïnformeerd over de tussenresultaten van de acties uit het actieplan hulpmiddelen. | Parlementaire agenda [11-11-2020] - AO Langer Thuis/Dementiezorg/PGB/Wijkverpleging/WMO (5127) | brief [10-05-2021] - Stand van zaken uitvoering actieplan hulpmiddelen (32805, nr. 116) (26136) |
Ideeën ophalen bij politieke partijen en deze meenemen als eventueel aanvullende opdracht voor de SER resp versterking eigen aanpak arbeidsmarkt. | Parlementaire agenda [12-11-2020] - AO Arbeidsmarktbeleid in de zorg. (5083) | brief [07-07-2021] - Stand van zakenbrief Moties en toezeggingen zomer 2021, (26452) |
Reactie op het artikel van Follow the Money over dat vrijgevestigde artsen fors geld verdienen aan de coronacrisis in de eerstvolgende coronabrief | Parlementaire agenda [12-11-2020] - AO Arbeidsmarktbeleid in de zorg. (5083) | brief [06-11-2020] - Commissiebrief Tweede Kamer inzake Reactie LAN m.b.t. uitvoering motie Van Gerven c.s. over hooggebergtebehandeling bij ernstig astma (29689, nr. 1040), (29689 nr. 1087) (25295) |
Indien relevant een reactie op de oproep van artsen en wetenschappers voor een gezonde leefstijl in de eerstvolgende coronabrief | Parlementaire agenda [12-11-2020] - AO Arbeidsmarktbeleid in de zorg. (5083) | brief [06-11-2020] - Commissiebrief Tweede Kamer inzake Reactie LAN m.b.t. uitvoering motie Van Gerven c.s. over hooggebergtebehandeling bij ernstig astma (29689, nr. 1040), (29689, nr. 1087) (25295) |
Een Kamerbrief over het opschalen van goede initiatieven. | Parlementaire agenda [12-11-2020] - AO Arbeidsmarktbeleid in de zorg. (5083) | brief [25-02-2021] - Brief opschalen anders werken en eindrapportage CWidZ (29282, nr. 432) (25865) |
NB Toezegging EK. De minister van VWS zal de Kamer, naar aanleiding van een vraag van het lid Nooren (PvdA), met een voortgangsbrief informeren over het ondersteunen van mensen bij quarantaine en daarbij aangeven wat gedaan kan worden als een werkgever niet mee wil werken | Parlementaire agenda [06-10-2020] - Plenaire behandeling Tijdelijke wet notificatieapplicatie covid-19 (35 538). (5131) | brief [28-12-2020] - Toezegging lid Verkerk over testcapaciteit en toezegging lid Nooren over ondersteuning quarantaine (25594) |
De minister van VWS zal de Gezondheidsraad, naar aanleiding van een vraag van het lid Bredenoord (D66), om advies vragen over het ontwikkelen van een kader met criteria voor het gebruik van gezondheidsapps | Parlementaire agenda [06-10-2020] - Plenaire behandeling Tijdelijke wet notificatieapplicatie covid-19 (35 538). (5131) | brief [28-12-2020] - Commissiebrief Eerste Kamer inzake Website CoronaMelder.nl (25595) |
NB Toezegging EK. De minister van VWS zal de Kamer, naar aanleiding van een opmerking van het lid Verkerk (ChristenUnie), door middel van een voortgangsbrief informeren over de verhoging van de testcapaciteit | Parlementaire agenda [06-10-2020] - Plenaire behandeling Tijdelijke wet notificatieapplicatie covid-19 (35 538). (5131) | brief [28-12-2020] - Toezegging lid Verkerk over testcapaciteit en toezegging lid Nooren over ondersteuning quarantaine (25594) |
De minister van VWS zegt, naar aanleiding van een opmerking van het lid De Boer (GroenLinks), toe de app buiten werking te stellen, als die niet langer voldoet aan de privacyvoorwaarden | Parlementaire agenda [06-10-2020] - Plenaire behandeling Tijdelijke wet notificatieapplicatie covid-19 (35 538). (5131) | brief [28-12-2020] - Commissiebrief Eerste Kamer inzake Website CoronaMelder.nl (25595) |
De minister van Volksgezondheid, Welzijn en Sport zegt de Kamer, naar aanleiding van vragen van de leden Nooren (PvdA), Nicolaï (PvdD), De Boer (GroenLinks) en Verkerk (ChristenUnie) toe dat hij bereid is de website CoronaMelder.nl als een centraal informatiepunt in te richten en om die zo compleet mogelijk te maken | Parlementaire agenda [06-10-2020] - Plenaire behandeling Tijdelijke wet notificatieapplicatie covid-19 (35 538). (5131) | brief [28-12-2020] - Commissiebrief Eerste Kamer inzake Website CoronaMelder.nl (25595) |
De staatssecretaris zegt op de vraag van mevrouw Dik-Faber naar de consultatiefunctie dat VWS de verantwoordelijkheid pakt om hier een doorbraak te forceren en dat hij daar de Kamer begin volgend jaar over informeert. Dat gebeurt nog echt voor het verkiezingsreces. | Parlementaire agenda [19-11-2020] - AO Maatschappelijke opvang (AO GGZ /Toegang tot de Wlz voor ggz-cliënten / Personen met verward gedrag /Maatschappelijke opvang (+ evt. Maatschappelijke diensttijd) / Suïcidepreventie (5041) | brief [08-07-2021] - Voortgangsrapportage beschermd wonen en maatschappelijke opvang (26473) |
De staatssecretaris zegt toe de Kamer voor het verkiezingsreces uitgebreider te informeren over de stand van zaken rond K-EET. | Parlementaire agenda [19-11-2020] - AO Maatschappelijke opvang (AO GGZ /Toegang tot de Wlz voor ggz-cliënten / Personen met verward gedrag /Maatschappelijke opvang (+ evt. Maatschappelijke diensttijd) / Suïcidepreventie (5041); Geplande brief [30-06-2021] - De staatssecretaris zegt toe de Kamer voor het verkiezingsreces uitgebreider te informeren over de stand van zaken rond K-EET (3295) | brief [28-05-2021] - De implementatie van de expertisecentra jeugdhulp en de aanpak eetstoornissen (31839, nr. 778) (26218) |
De staatssecretaris zegt toe voor het eind van dit jaar, dus 2020, de Kamer een plan van aanpak stuurt over zorgevaluatie en gepast gebruik in de ggz. In dat programma zal ook een tijdpad worden opgenomen. | Parlementaire agenda [19-11-2020] - AO Maatschappelijke opvang (AO GGZ /Toegang tot de Wlz voor ggz-cliënten / Personen met verward gedrag /Maatschappelijke opvang (+ evt. Maatschappelijke diensttijd) / Suïcidepreventie (5041) | brief [17-12-2020] - Doorontwikkeling gepast gebruik (29248, nr. 326) (25545) |
De staatssecretaris geeft aan dat het streven van de Kwaliteitsraad is om voor het eind van dit jaar met een nieuwe generieke module indiceren en coördineren te komen. Daar hoort ook het regiebehandelaarschap bij. Ik zal de Kamer daarover informeren. | Parlementaire agenda [19-11-2020] - AO Maatschappelijke opvang (AO GGZ /Toegang tot de Wlz voor ggz-cliënten / Personen met verward gedrag /Maatschappelijke opvang (+ evt. Maatschappelijke diensttijd) / Suïcidepreventie (5041) | brief [15-03-2021] - Diverse onderwerpen inzake ggz (25424, nr. 583) (25924) |
De staatssecretaris geeft aan dat er gestructureerd informatie moet worden uitgewisseld tussen instellingen en politie en dat er ook al gesprekken lopen met de zorgpartijen en de woningbouwcorporaties, die hierbij ook een heel relevante partij zijn. Daar zit ook de politie aan tafel. Dat loopt nu. De opbrengst van die gesprekken zal ik de Kamer begin volgend jaar toesturen. Dit is de volgende toezegging. | Parlementaire agenda [19-11-2020] - AO Maatschappelijke opvang (AO GGZ /Toegang tot de Wlz voor ggz-cliënten / Personen met verward gedrag /Maatschappelijke opvang (+ evt. Maatschappelijke diensttijd) / Suïcidepreventie (5041) | brief [08-07-2021] - Antwoord op de moties Van Toorenburg/Kuiken, Van Wijngaarden c.s. en De Lange/Kuiken, enkele toezeggingen en de Wvggz (26470) |
Ook over de rol van marketing via sociale media heb ik nader onderzoek uitgezet bij onderzoeksbureau Panteia. Dit onderzoek richt zich overigens niet alleen op alcoholmarketing, maar ook op de marketing van ongezonde voedingsmiddelen voor jongeren.De uitkomsten van beide vervolgonderzoeken verwacht ik mei 2021. De rapporten zullen uw Kamer te zijner tijd worden toegezonden. | Uitgaande brief [13-11-2020] - Onderzoek alcoholmarketing (27565, nr. 176) (25331) | brief [05-07-2021] - Voortgangsrapportage Nationaal Preventieakkoord 2020 (26437) |
De minister MZS zal de Kamer informeren over het gesprek met de minister van BUZA over de stand van zaken van de evaluatie van facultatief protocollen, waaronder ook het facultatief protocol bij het VN-verdrag handicap valt | Parlementaire agenda [26-11-2020] - Notaoverleg Verpleeghuis/Wlz/Gehandicaptenbeleid/Doelgroepenvervoer/Fokuswonen (5129) | brief [17-03-2021] - Stand van zaken besluitvorming Facultatief Protocol (33826, nr. 37) (25930) |
De minister van VWS zal aan de NZa vragen het ramingsmodel te reviewen en de Kamer daarover informeren | Parlementaire agenda [26-11-2020] - Notaoverleg Verpleeghuis/Wlz/Gehandicaptenbeleid/Doelgroepenvervoer/Fokuswonen (5129) | brief [02-07-2021] - Voorlopige Kaderbrief Wlz 2022 (26424) |
De minister van VWS zal in de volgende Kamerbrief over corona gaat in op of de 950 mensen op 1e lijns bedden worden meegeteld in de cijfers van Ernst Kuipers en hoe de triage werkt. | Parlementaire agenda [26-11-2020] - Notaoverleg Verpleeghuis/Wlz/Gehandicaptenbeleid/Doelgroepenvervoer/Fokuswonen (5129) | brief [08-12-2020] - Stand van zakenbrief COVID-19 (25295, nr. 771) (25476) |
De minister MZS zal de Kamer in het voorjaar informeren over de gesprekken met partijen over de zorgprofielen (CIZ) en wat een structurele oplossing voor het vraagstuk is. | Parlementaire agenda [26-11-2020] - Notaoverleg Verpleeghuis/Wlz/Gehandicaptenbeleid/Doelgroepenvervoer/Fokuswonen (5129) | brief [10-02-2021] - Verzamelbrief langdurige zorg (34104, nr. 321) (25777) |
De minister van VWS komt terug op hoe de uitspraak over ventilatie van de WHO arts zich verhoudt tot het bouwbesluit en of het voldoende is om te voldoen aan deze ventilatie- eisen | Parlementaire agenda [26-11-2020] - Notaoverleg Verpleeghuis/Wlz/Gehandicaptenbeleid/Doelgroepenvervoer/Fokuswonen (5129) | brief [08-12-2020] - Stand van zakenbrief COVID-19 (25295, nr. 771) (25476) |
De minister van VWS zal de kamer informeren over de input van zorgkantoren over de benodigde verpleeghuisplekken. Daarnaast zal hij een beleidsreactie hierop sturen. | Parlementaire agenda [26-11-2020] - Notaoverleg Verpleeghuis/Wlz/Gehandicaptenbeleid/Doelgroepenvervoer/Fokuswonen (5129) | brief [24-12-2020] - Tweede voortgangsrapportage capaciteit en wachtlijsten verpleeghuizen (31765, nr. 541) (25580) |
De minister MZS zal terugkoppeling geven over het gesprek over crisiszorg. | Parlementaire agenda [26-11-2020] - Notaoverleg Verpleeghuis/Wlz/Gehandicaptenbeleid/Doelgroepenvervoer/Fokuswonen (5129) | brief [17-12-2020] - Wet zorg en dwang (35370, nr. 5) (25544) |
Toezending van een verkenning naar de mogelijkheden van en randvoorwaarden voor het speciaal kweken van embryo’s. | Parlementaire agenda [15-10-2020] - AO Medische ethiek, donorgegevens kunstmatige bevruchting, orgaandonatie (5051) | brief [19-02-2021] - Voortgangsrapportage medische ethiek februari 2021 (34990, nr. 11) (25830) |
Ik zal in gesprek gaan met beroepsgroepen en expertisecentra over de toegang tot expertisecentra euthanasie bij psychiatrisch patiënten. | Parlementaire agenda [15-10-2020] - AO Medische ethiek, donorgegevens kunstmatige bevruchting, orgaandonatie (5051) | brief [06-07-2021] - Brief inzake Euthanasie bij psychiatrie en euthanasie bij dementie (26441) |
NB toezegging EK: De minister van Volksgezondheid, Welzijn en Sport zegt de Kamer, naar aanleiding van eenopmerking van het lid De Boer (GroenLinks), toe binnen twee dagen aan beide Kamersmededeling te doen van besluiten om bevoegdheden van de burgemeester over te hevelennaar de voorzitter van de veiligheidsregio. | Parlementaire agenda [26-10-2020] - Plenaire behandeling wetsvoorstel Tijdelijke wet maatregelen Covid-19 (35.526) NB: Tijden zijn nog niet bekend (5140) | brief [13-04-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1105) (26023) |
NB toezegging EK (T03020): De minister van Volksgezondheid, Welzijn en Sport zegt de Kamer, naar aanleiding van eenopmerking van het lid Van Dijk (SGP), toe gewetensbezwaren van niet-gevaccineerden terespecteren, maar ook het belang van vaccinatie te zullen benadrukken. | Parlementaire agenda [26-10-2020] - Plenaire behandeling wetsvoorstel Tijdelijke wet maatregelen Covid-19 (35.526) NB: Tijden zijn nog niet bekend (5140) | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) |
NB toezegging EK: De minister van Volksgezondheid, Welzijn en Sport zal er, naar aanleiding van een vraagvan het lid Recourt (PvdA), op toezien dat contactonderzoek door instellingen voldoet aande Algemene Verordening Gegevensbescherming (AVG). | Parlementaire agenda [26-10-2020] - Plenaire behandeling wetsvoorstel Tijdelijke wet maatregelen Covid-19 (35.526) NB: Tijden zijn nog niet bekend (5140) | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) |
De minister van Volksgezondheid, Welzijn en Sport zegt toe, naar aanleiding van een vraagvan het lid De Boer (GroenLinks), een uitzondering te maken op de mondkapjesplicht voormensen die communiceren met iemand die is aangewezen op liplezen. | Parlementaire agenda [26-10-2020] - Plenaire behandeling wetsvoorstel Tijdelijke wet maatregelen Covid-19 (35.526) NB: Tijden zijn nog niet bekend (5140) | brief [08-12-2020] - Stand van zakenbrief COVID-19 (25295, nr. 771) (25476) |
Wij hebben aan de NZa gevraagd of zij voor ons kunnen duiden hoe die 800.000 — inmiddels 1 miljoen — niet-verwijzingen eruitzien. Ik zal dat navragen en in tweede termijn terugkoppelen wanneer ik dat verwacht. Maar zodra ik het heb, laat ik het uiteraard ook aan de Kamer zien, want hier moeten wij ook van leren. | Parlementaire agenda [02-12-2020] - Begrotingsbehandeling VWS - Eerste termijn Kamer (5142) | brief [12-01-2021] - Stand van zakenbrief COVID-19 (Eerste Kamer) (25636) |
De minister voor MMZS gaat in overleg met de minister van OCW over het capaciteitsorgaan en de opleidingsplaatsen voor tandartsen. Het punt van de heer Van Gerven over het advies van het Capaciteitsorgaan wordt hier in meegenomen. M MZS koppelt voor de kerst terug richting de Kamer. | brief [24-12-2020] - Tweede voortgangsrapportage capaciteit en wachtlijsten verpleeghuizen (31765, nr. 541) (25580) | |
De minister voor MMZS zal het signaal over de ontbrekende bekostiging om samenwerking tussen fysiotherapeuten en anderen mogelijk te maken betrekken bij een rapportage van het Zorginstituut | brief [25-06-2021] - Overgangstraject systeemadvies fysio- en oefentherapie (29689, nr. 1105) (26376) | |
De staatssecretaris zal de Kamer informeren over het verdeelmodel voor SOA-testen voor ggd’en | Parlementaire agenda [02-12-2020] - Begrotingsbehandeling VWS - Eerste termijn Kamer (5142) | brief [07-07-2021] - Stand van zakenbrief Moties en toezeggingen zomer 2021, (26452) |
De minister van VWS zal als onderdeel van de Contourennota ook de onderliggende stukken (van de verschillende partijen) te delen met de Kamer. ( Ik denk dat het goed is om daar niet een monoliet stuk neer te leggen met inderdaad de grote gemene deler van het veld, maar om daar juist verschillende beleidsopties te schetsen, opdat daarover aan een volgende formatietafel gekozen kan worden. Dat betekent dus juist ook dat je de onderliggende betogen van de verschillende partijen zult moeten hebben.) | Parlementaire agenda [02-12-2020] - Begrotingsbehandeling VWS - Eerste termijn Kamer (5142) | brief [19-03-2021] - Consultatieverslag «Zorg voor de Toekomst» (31765, nr. 548) (25945) |
De minister van VWS zal de regioplannen van het Zorginstituut over capaciteit voor de verpleeghuiszorg na ontvangst delen met de Kamer. Hierbij wordt ook schetsen hoe dat past in de prognose die TNO heeft gegeven. In de aanbiedingsbrief zal helder worden gemaakt op welke manier dat passend is voor de korte termijn, voor de komende kabinetsperiode. Ook wordt op verzoek van het lid Bergkamp (D66) in de aanbiedingsbrief worden opgenomen of de 25.000 plekken er bij komen en zo ja, wanneer. | Parlementaire agenda [02-12-2020] - Begrotingsbehandeling VWS - Eerste termijn Kamer (5142) | brief [24-12-2020] - Tweede voortgangsrapportage capaciteit en wachtlijsten verpleeghuizen (31765, nr. 541) (25580) |
In de eerstvolgende brief over vaccin toelichten wat we allemaal van plan zijn op het gebied van communicatie (MVWS). | Parlementaire agenda [02-12-2020] - Begrotingsbehandeling VWS - Eerste termijn Kamer (5142) | brief [04-01-2021] - COVID-19 vaccinatiestrategie update stand van zaken (25295, nr. 851) (25604) |
In april reactie op het onderzoek naar homogenezings- of conversietherapieën (nav aangehouden motie 137) | Parlementaire agenda [02-12-2020] - Begrotingsbehandeling VWS - Eerste termijn Kamer (5142) | brief [28-05-2021] - Beleidsreactie rapport «Voor de verandering» (2021Z09263) (26216) |
Ik zal de monitor acute zorg van de NZa, die begin 2021 verschijnt, te zijner tijd aan uw Kamer toesturen. | Uitgaande brief [01-12-2020] - Advies «45 minuten-norm in de spoedzorg» van de Gezondheidsraad (29247, nr. 324) (25432) | brief [19-04-2021] - Aanbieding NZa-monitor acute zorg 2020 en 3 NZa-monitors contractering 2021 (29247, nr. 330) (26043) |
Toezegging over aanpassen routekaart. | Parlementaire agenda [09-12-2020] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5163) | brief [02-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 950) (25732) |
Toezegging: nav eerdere motie Wilders over (in)direct verplichten van vaccineren. | Parlementaire agenda [09-12-2020] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5163) | brief [08-03-2021] - Coronamaatregelen 8 maart 2021 (25893) |
Ja. Ik zal de Kamer sowieso met een routekaart helder informeren over de volgende stappen. Ik denk dat het goed is om dan in te gaan op dit verzoek. Als ik «zo spoedig mogelijk» op die manier mag uitleggen, kom ik daar graag op een nader moment op terug. | Parlementaire agenda [09-12-2020] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5163) | brief [02-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 950) (25732) |
Toezegging: informeren doneren en delen van overige vaccins. | Parlementaire agenda [09-12-2020] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5163) | brief [12-01-2021] - Stand van zakenbrief COVID-19 (Eerste Kamer) (25636) |
Toezegging om vóór Kerst update over vaccins-puzzel + verdeling van groepen. Daarnaast update vóór kerst m.b.t. Routekaart. | Parlementaire agenda [09-12-2020] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5163) | brief [02-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 950) (25732) |
Toezegging: vervolgen debat over testsamenleving na advies Gezondheidsraad in januari. | Parlementaire agenda [09-12-2020] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5163) | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) |
Toezegging: reactie op initiatiefnota GL over testen vóór Kerst. | Parlementaire agenda [09-12-2020] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5163) | brief [24-12-2020] - Commissiebrief Tweede Kamer inzake verzoek van de commissie VWS om een spoedige Kabinetsreactie op de initiatiefnota over een tijdelijke testsamenleving (35653, nr. 3) (25579) |
Toezegging m.b.t. uitwerking jeugdpakket | Parlementaire agenda [09-12-2020] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5163) | brief [02-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 950) (25732) |
Toezegging om actuele svz onderzoek antischimmelmiddelen. | Parlementaire agenda [09-12-2020] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5163) | brief [02-02-2021] - Stand van zaken resistente schimmels (27858, nr. 529) (25720) |
Toezegging m.b.t. inhalen achterstanden n.a.v. afschalen reguliere zorg. | Parlementaire agenda [09-12-2020] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5163) | brief [02-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 950) (25732) |
Toezegging: infomeren Kamer als stap verder in uitwerken logistieke uitvoeringsoperatie Vaccins | Parlementaire agenda [09-12-2020] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5163) | brief [21-12-2020] - Kamerbrief over de uitwerking vaccinatiestrategie COVID-19 (25295, nr. 838) (25573) |
De TK ontvangt begin 2021 een update over de voortgang van het Aanvalsplan: «Ons voetbal is van iedereen» | Uitgaande brief [20-11-2020] - Voortgangsbrief sport 2020 (WGO) (30234, nr. 256) (25380) | brief [08-02-2021] - Monitor Racisme en discriminatie in het voetbal (30234, nr. 260) (25746) |
Begin 2021 ontvangt de TK de beleidsreactie op het onderzoeksrapport «Criminele inmenging bij amateursportverenigingen. Aard, omvang en handelingsperspectief» | Uitgaande brief [20-11-2020] - Voortgangsbrief sport 2020 (WGO) (30234, nr. 256) (25380) | brief [05-02-2021] - Beleidsreactie op onderzoek criminele inmenging in de amateursport (2021Z02444) (25738) |
De TK wordt voor het WGO 2020 schriftelijk geïnformeerd over de Nederlandse topsportevenementen strategie | Uitgaande brief [20-11-2020] - Voortgangsbrief sport 2020 (WGO) (30234, nr. 256) (25380) | brief [25-11-2020] - Kamerbrief - Topsportevenementen met meer maatschappelijke waarde (30234, nr. 257) (25409) |
De TK wordt geïnformeerd over de uitkomsten van het gesprek tussen de EU-lidstaten en de Europese Commissie over het verschillende overheidsbeleid binnen Europa m.b.t. transfervergoedingen in het betaald voetbal | Uitgaande brief [20-11-2020] - Voortgangsbrief sport 2020 (WGO) (30234, nr. 256) (25380) | brief [11-06-2021] - Kamerbrief t.b.v. commissiedebat sportbeleid (30234, nr. 264) (26298) |
In Q1 2021 komt het RIVM met een advies over doelstellingen rond e-health. | Uitgaande brief [11-12-2020] - Aanbieding factsheet en plan van aanpak e-healthmonitor (2020Z24720) (25502) | brief [19-04-2021] - Update e-healthmonitor en Slimme Zorg Estafette (27529, nr. 261) (26050) |
In het eerste kwartaal van 2021 zal ik de Kamer nader informeren over het traject om vaccinatiegegevens te ontsluiten naar PGO’s | Uitgaande brief [11-12-2020] - Stand van zaken PGO’s (2020Z24716) (25503) | brief [28-01-2021] - Kamerbrief Verder met Vaccineren (32793, nr. 539) (25698) |
Ik ga me beraden op dit advies en zal uw Kamer binnen drie maanden informeren over mijn reactie. | Uitgaande brief [17-12-2020] - Aanbieden GR advies Pneumokokkenvaccinatie voor volwassenen-vervolg (32793, nr. 512) (25536) | brief [28-01-2021] - Kamerbrief Verder met Vaccineren (32793, nr. 539) (25698) |
Naar aanleiding van de motie Ellemeet heb ik het RIVM gevraagd om een onafhankelijk onderzoek in te stellen naar de mogelijkheid om het Nederlandse donorselectiebeleid op basis van doelgroepen te veranderen in een donorselectiebeleid op basis van seksueel risicogedrag zonder dat daarbij de veiligheid van het bloed in het geding komt | Uitgaande brief [11-12-2020] - Commissiebrief Tweede Kamer inzake Verzoek van de commissie VWS om een brief over de voortgang van de uitvoering van de motie Ellemeet inzake donorselectiebeleid op basis van seksueel risicogedrag (2020Z24721) (25500) | brief [11-03-2021] - Donorselectiebeleid MSM (29447, nr.71) (25913) |
Stas zegt toe bij zorgverzekeraars na te gaan of extra echo’s in verband met corona worden vergoed als daar een medische indicatie voor is. Als het anders is dan dat dit vergoedt wordt, informeert stas de Kamer. | Parlementaire agenda [10-12-2020] - AO Zwangerschap en geboorte. (5144) | brief [22-02-2021] - Toezeggingen Algemeen Overleg 10 december 2020 integrale geboortezorg (32279, nr. 211) (25834) |
In voortgangsrapportage 7-puntenplan wordt nadere informatie opgenomen over hoe het zit met de financiering van Rutgers i.r.t. staatssteun. | Parlementaire agenda [10-12-2020] - AO Zwangerschap en geboorte. (5144) | brief [01-04-2021] - Voortgangsrapportage Zevenpuntenplan (32279, nr. 212) (25986) |
[1] Ik ga vragen of het RIVM, de uitvoeringsdirecteur op de vaccinatie, en de GGD voorafgaand aan het eerste debat in januari in combinatie een technische briefing willen geven. [2] Ik informeer u sowieso ook volgende week over de stand van zaken bij de uitvoering, want ik denk dat we dan meer kunnen zeggen over de planning, dus u wordt al eerder bediend dan in januari. | Parlementaire agenda [15-12-2020] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5168) | brief [21-12-2020] - Kamerbrief over de uitwerking vaccinatiestrategie COVID-19 (25295, nr. 838) (25573) |
Ik zeg mevrouw Marijnissen graag toe dat ik dit concreet ga uitvragen bij de mensen in de zorg, in de overleggen die ik periodiek en zeer regelmatig heb met de vertegenwoordigers van de beroepsgroep en met de werknemersvertegenwoordiging. | Parlementaire agenda [15-12-2020] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5168) | brief [02-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 950) (25732) |
Zoals toegezegd in de Kamerbrief van 26 juni 2020 bezie ik bij het zoeken naar een structurele aanpak voor het duurzaam houden van de geneesmiddelenvoorziening aan de zogenoemde ‘onderkant van de markt’, ook de mogelijke rol van het GVS. Ik zal u hierover aan het begin van 2021 verder informeren. De TK wordt later in 2021 geïnformeerd over de nadere uitwerking van de voorgestelde maatregelen in het rapport criminele inmenging in de amateursport | Uitgaande brief [18-12-2020] - Modernisering geneesmiddelenvergoedingssysteem (GVS) (29477, nr. 690) (25553) | brief [18-12-2020] - Modernisering geneesmiddelenvergoedingssysteem (GVS) (29477, nr. 690) (25553) |
Toezegging: aparte brief IT-systemen voorafgaand aan eerstvolgende coronadebat in januari | Parlementaire agenda [17-12-2020] - Extra spoeddebat over ontwikkelingen rondom Coronavirus (5180) | brief [04-01-2021] - COVID-19 vaccinatiestrategie update stand van zaken (25295, nr. 851) (25604) |
informeren over evaluatie Ketenborging, begin 2021 | Uitgaande brief [21-12-2020] - Derde voortgangsrapportage actieplan voedselveiligheid (26991, nr. 576) (25569) | brief [06-04-2021] - Private borging voedselketens (26991, nr. 577) (25991) |
De kwartiermaker kondigt aan begin volgend jaar 2021 nieuwe wachttijdinformatie beschikbaar te hebben. Ik zal uw Kamer daarover informeren. (eerste Kamer) | Uitgaande brief [18-12-2020] - Voortgangsbrief kwartiermaker Transgenderzorg (Eerste Kamer ) (25556) | brief [30-04-2021] - De stand van zaken op het gebied van de transgenderzorg (26111) |
Ik ben ook met Zorgverzekeraars Nederland in gesprek over de verlenging van de opdracht aan de kwartiermaker. Ook hierover zal ik uw Kamer nader informeren | Uitgaande brief [18-12-2020] - Voortgangsbrief kwartiermaker Transgenderzorg (Eerste Kamer ) (25556) | brief [30-04-2021] - De stand van zaken op het gebied van de transgenderzorg (26111) |
Minister VWS zegt toe over de samenstelling van de expertgroep wordt u zo spoedig mogelijk geïnformeerd. Streven is dat de expertgroep in januari 2021 van start gaat. Wij informeren u voor de zomer van 2021 over het resultaat. | Uitgaande brief [31-12-2020] - Verzamelbrief SARS-CoV-2 bij dieren (28286, nr. 1166) (25600) | brief [12-02-2021] - Informeren zoönosenbeleid waaronder instelling expertgroepp (25295, nr. 990) (25800) |
Stas VWS zegt toe Zodra de uitkomsten van de bestuurlijke weging van het bijgevoegde onderzoek en het rapport van de stuurgroep naar aanvullende maatregelen beschikbaar zijn, zullen we uw Kamer informeren.» | Uitgaande brief [18-12-2020] - Aanbieden onderzoek structureel benodigd budget jeugdzorg (31839, nr. 760) (25565) | brief [23-04-2021] - Rapport Stuurgroep maatregelen financiële beheersbaarheid Jeugdwet (31839, nr. 775) (26084) |
Minister MZS zegt toe om begin 2021 verschijnt daarnaast de nieuwe monitor acute zorg van de NZa, die een actueel kwantitatief inzicht zal bieden in de ontwikkelingen binnen de acute zorg. Deze monitor geeft handvatten voor de aanpak van de druk op de acute zorgketen op de kortere termijn. Ik zal dit rapport te zijner tijd uiteraard aan uw Kamer toesturen | Uitgaande brief [30-11-2020] - NZa onderzoek toegankelijkheid acute zorg en zorgplicht zorgverzekeraars 2020(29247, nr. 323) (25425) | brief [19-04-2021] - Aanbieding NZa-monitor acute zorg 2020 en 3 NZa-monitors contractering 2021 (29247, nr. 330) (26043) |
Vaccins: Ik zal de Kamer inderdaad laten weten welke stappen er allemaal gezet zijn. U zult onder de indruk zijn van welke stappen er inderdaad allemaal gezet zijn tussen kerst en oud en nieuw, 24 uur per dag. | Parlementaire agenda [05-01-2021] - Debat over de ontwikkelingen rondom het coronavirus (5186) | brief [12-01-2021] - Stand van zakenbrief COVID-19 (Eerste Kamer) (25636) |
Vaccins: Op de kortst mogelijke termijn zal die ter beschikking worden gesteld aan de verpleeghuizen die daarmee kunnen starten. Dat is wat ik u toezeg.En ik zeg u dus toe dat ik op de kortst mogelijke termijn uw Kamer zal informeren wat «de kortst mogelijke termijn» is om die leveringen die volgende week binnenkomen, dus niet de leveringen die afgelopen weken zijn binnengekomen, toe te kunnen dienen in de verpleeghuiszorg. | Parlementaire agenda [05-01-2021] - Debat over de ontwikkelingen rondom het coronavirus (5186) | brief [12-01-2021] - Stand van zakenbrief COVID-19 (Eerste Kamer) (25636) |
Vaccins: Dat maakt dat wij op dit moment in afwachting zijn van een schets van EMA: hoe zien we dat beoordelingsproces voor ons, wat hebben we nog nodig aan aanvullende data van Astra en kan Astra die ook leveren? Zodra ik daar meer over weet — zo doe ik dat natuurlijk altijd — deel ik dat natuurlijk met u. | Parlementaire agenda [05-01-2021] - Debat over de ontwikkelingen rondom het coronavirus (5186) | brief [05-02-2021] - Reactie advies inzet AstraZeneca-vaccin tegen COVID-19 (25295, nr. 985) (25742) |
Minister De Jonge:Dat is onderwerp van de uitwerking van de komende weken, omdat de bestuurlijke afspraken om deze keuzen te maken, dus om BioNTech/Pfizer over te zetten op Astra, om de intramurale ggz-cliënten met Astra te bedienen, om de zorgmedewerkers in de ggz te bedienen met Astra en om de 18- tot 60-jarigen te bedienen bij de huisartsen, als de Astra-levering binnenkomt. Dat is onderwerp van bestuurlijke afspraken die zijn gemaakt naar aanleiding van de keuzes die we hebben moeten maken op grond van de stappen die we hebben gezet in de afgelopen week. Dit zal dus de komende weken worden uitgewerkt. Dat zullen we meedelen aan de Kamer, zodra dat gereed is. Het is allemaal werk in uitvoering. | Parlementaire agenda [05-01-2021] - Debat over de ontwikkelingen rondom het coronavirus (5186) | brief [05-02-2021] - Reactie advies inzet AstraZeneca-vaccin tegen COVID-19 (25295, nr. 985) (25742) |
NB toezegging EK. Minister de Jonge zegt toe: De eerste is: hoe groot is de kans op verlenging van de lockdown? Wij moeten echt het OMT-advies afwachten. Het OMT komt vrijdag bijeen. Wij verwachten dat advies begin volgende week. Dan zullen wij u daar ook meteen over berichten. | Parlementaire agenda [05-01-2021] - Debat over de ontwikkelingen rondom het coronavirus (5186) | brief [12-01-2021] - Stand van zakenbrief COVID-19 (Eerste Kamer) (25636) |
Vaccinatiestrategie: Ik zal de Kamer natuurlijk überhaupt periodiek informeren, dus hier staat dan ook de verdere uitwerking in van de keuzes die we hebben gemaakt. | Parlementaire agenda [05-01-2021] - Debat over de ontwikkelingen rondom het coronavirus (5186) | brief [08-03-2021] - Coronamaatregelen 8 maart 2021 (25893) |
Dat betekent dat we ietsje later met die routekaart zullen komen. Die zullen we ook pas weer nodig hebben op het moment dat we tot andere maatregelen kunnen overgaan vanuit de lockdownsituatie waarin we nu zitten. Ergens in de tweede helft van januari hoop ik die met uw Kamer te kunnen delen. | Parlementaire agenda [05-01-2021] - Debat over de ontwikkelingen rondom het coronavirus (5186) | brief [02-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 950) (25732) |
Minister VWS zegt toe de Kamer zeker toe dat ik, zoals ik ook over deze subsidieregeling heb gesproken in de coronabrieven, ook de uitkomst van de rechtszaak aan de Kamer doe toekomen. | Parlementaire agenda [05-01-2021] - Debat over de ontwikkelingen rondom het coronavirus (5186) | brief [13-04-2021] - Aanbieding stand van zakenbrief COVID-19 (Eerste Kamer) (26022) |
De gedachte is om de Kamer voor de zomer te informeren over de resultaten. | Parlementaire agenda [05-01-2021] - Debat over de ontwikkelingen rondom het coronavirus (5186) | brief [12-02-2021] - Informeren zoönosenbeleid waaronder instelling expertgroepp (25295, nr. 990) (25800) |
De brief die ik haar had beloofd over de resistente schimmels zeg ik toe voor het einde van de maand. Dan zal ik ook ingaan op de stand van zaken van de Europese herbeoordeling. | Parlementaire agenda [05-01-2021] - Debat over de ontwikkelingen rondom het coronavirus (5186) | brief [02-02-2021] - Stand van zaken resistente schimmels (27858, nr. 529) (25720) |
Ik kan gewoon niet genoeg benadrukken dat het thema dat mevrouw Van Esch aangeeft, buitengewoon relevant is. Ik heb dat vorige keer uitgebreid gedaan. Zij geeft nu aan dat het door gebrek aan beoordelingscapaciteit niet lukt om een schadelijke schimmel van de lijst af te krijgen. Dat is iets waar ik graag eind januari serieus op in zal gaan. Dat beloof ik haar. | Parlementaire agenda [05-01-2021] - Debat over de ontwikkelingen rondom het coronavirus (5186) | brief [02-02-2021] - Stand van zaken resistente schimmels (27858, nr. 529) (25720) |
Minister MZS zegt toe de resultaten peilingen mbt agressie richting zorgpersoneel | Parlementaire agenda [05-01-2021] - Debat over de ontwikkelingen rondom het coronavirus (5186) | brief [28-05-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1241) (26221) |
Toezegging op Motie Jetten (860) die is aangehouden. laat mij contact leggen met de veldorganisaties om ook dit met hen te bespreken en daarover na te denken. Dan wil ik daar graag, hopelijk voor het volgende debat, op terugkomen | Parlementaire agenda [05-01-2021] - Debat over de ontwikkelingen rondom het coronavirus (5186) | brief [11-01-2021] - Kabinetsstandpunt Draaiboek «Triage op basis van niet-medische overwegingen voor IC-opname ten tijde van fase 3 in de COVID-19 pandemie», (25295, nr. 901) (25625) |
1. Stas zegt toe contact op te nemen met dhr. Van de Pol (expertisecentrum SMA) over een spoedige toevoeging van SMA aan de hielprikscreening. Dit wordt meegenomen in de volgende voortgangsbrief, zo mogelijk voor het AO preventie van 1 februari 2021. Jansen (PVV) & van Gerven (SP) PG Februari Renske van TolJerom van Geffen DGV | Parlementaire agenda [10-12-2020] - AO Zwangerschap en geboorte. (5144) | brief [27-01-2021] - Toevoeging SMA aan neonatale hielprikscreening (29323, nr. 146) (25688) |
Stas zegt toe bij zorgverzekeraars na te gaan of extra echo’s in verband met corona worden vergoed als daar een medische indicatie voor is. Als het anders is dan dat dit vergoedt wordt, informeert stas de Kamer. | Parlementaire agenda [10-12-2020] - AO Zwangerschap en geboorte. (5144) | brief [22-02-2021] - Toezeggingen Algemeen Overleg 10 december 2020 integrale geboortezorg (32279, nr. 211) (25834) |
MZS zegt toe per brief terug te komen op de verlofregelingen in februari. | Parlementaire agenda [10-12-2020] - AO Zwangerschap en geboorte. (5144) | brief [22-02-2021] - Toezeggingen Algemeen Overleg 10 december 2020 integrale geboortezorg (32279, nr. 211) (25834) |
In voortgangsrapportage 7-puntenplan wordt nadere informatie opgenomen over hoe het zit met de financiering van Rutgers i.r.t. staatssteun. | Parlementaire agenda [10-12-2020] - AO Zwangerschap en geboorte. (5144) | brief [01-04-2021] - Voortgangsrapportage Zevenpuntenplan (32279, nr. 212) (25986) |
De TK ontvangt in april 2021 de routekaart bewegen in het dagelijks leven | Parlementaire agenda [30-11-2020] - WGO Sport (5187) | brief [20-05-2021] - Nederland vitaal en in beweging (2021Z08546) (26185) |
De TK ontvangt voor het AO 2021 een update over het fonds voor sporthulpmiddelen over de 1ste zes maanden | Parlementaire agenda [30-11-2020] - WGO Sport (5187) | brief [11-06-2021] - Kamerbrief t.b.v. commissiedebat sportbeleid (30234, nr. 264) (26298) |
De TK ontvangt een schriftelijke reactie op het Manifest Buitenspelen | Parlementaire agenda [30-11-2020] - WGO Sport (5187) | brief [11-06-2021] - Kamerbrief t.b.v. commissiedebat sportbeleid (30234, nr. 264) (26298) |
De TK wordt geïnformeerd over de uitkomst van het gesprek met NOC*NSF over de financiële druk als gevolg van de Coronacrisis op de topsport en/of talentprogramma’s bij sportbonden | Parlementaire agenda [30-11-2020] - WGO Sport (5187) | brief [11-06-2021] - Kamerbrief t.b.v. commissiedebat sportbeleid (30234, nr. 264) (26298) |
De TK wordt voor het AO 2021 geïnformeerd over de proeftuin maatschappelijke diensttijd | Parlementaire agenda [30-11-2020] - WGO Sport (5187) | brief [11-06-2021] - Kamerbrief t.b.v. commissiedebat sportbeleid (30234, nr. 264) (26298) |
Het Kabinet vindt het daarom belangrijk dat er op korte termijn een besluit genomen wordt over hoe we de voorzieningszekerheid van medische isotopen voor de toekomst kunnen borgen, door enerzijds een goed inzicht te krijgen in de kosten, opbrengsten en bijbehorende risico’s van de publieke variant en anderzijds een goed beeld van de alternatieven waarbij er geen nieuwe reactor wordt gebouwd. Ik ben voornemens u in het voorjaar van 2021 hierover nader te informeren. | Uitgaande brief [09-12-2020] - Stand van zaken Pallas-reactor (33626, nr. 13) (25481) | brief [11-03-2021] - Voorzieningszekerheid van medische isotopen (33626, nr. 14) (25912) |
Minister VWS zegt toe Zoals ook toegezegd aan uw Kamer heb ik de Gezondheidsraad gevraagd om een framework te ontwikkelen met criteria voor het gebruik door de overheid van gezondheidsapps voor screeningsdoeleinden.Zodra er ontwikkelingen zijn in dit traject zal ik uw Kamer hierover informeren. | Uitgaande brief [28-12-2020] - Commissiebrief Eerste Kamer inzake Website CoronaMelder.nl (25595) | brief [22-02-2021] - Commissiebrief Eerste Kamer inzake Website Coronamelder (Eerste Kamer) (25840) |
Minister MZS zegt toe een Schriftelijke reactie op aangehouden motie Kuiken (nr. 216, 31015): verzoek aan de regering op welke momenten en plekken, zoals bij UWV en de bedrijfsarts, een arts expliciet kan informeren naar een mogelijk verleden van seksueel, fysiek of psychisch geweld, zodat personen goed kunnen worden doorverwezen en ondersteund. | Parlementaire agenda [16-12-2020] - Debat cie De Winter 15 december 2020 (5162) | brief [11-02-2021] - Schriftelijke reactie op aangehouden motie Kuiken (31015, nr. 216), (31015, nr. 222) (25783) |
Minister MZS zegt toe dat het elke week zien van een vertrouwenspersoon een agendapunt is voor het gesprek met het AKJ. | Parlementaire agenda [16-12-2020] - Debat cie De Winter 15 december 2020 (5162) | brief [17-06-2021] - Voortgangsbrief Jeugd (31839, nr. 784) (26319) |
Minister MZS zegt Na te gaan bij IGJ of ervaringsdeskundige mee kan gaan bij inspectiebezoeken aan jeugdinstellingen. | Parlementaire agenda [16-12-2020] - Debat cie De Winter 15 december 2020 (5162) | brief [17-06-2021] - Voortgangsbrief Jeugd (31839, nr. 784) (26319) |
Quarantaine: Ik ga u in de volgende brief sowieso informeren over de stand van zaken, en ook over het moment waarop ik met de plicht richting de Kamer kan komen. | Parlementaire agenda [13-01-2021] - Plenair debat over de ontwikkelingen rondom het coronavirus (5188) | brief [02-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 950) (25732) |
We lazen tijdens dit debat dat reizigers uit het Verenigd Koninkrijk en Zuid-Afrika nu ook bij aankomst in Nederland het aanbod krijgen, met zachte dwang, om in Nederland een test te doen. Zou dat niet ook moeten gelden voor reizigers vanuit Ierland, gezien de cijfers die we daar nu zien? Ik zal dat opnemen met collega Van Nieuwenhuizen. | Parlementaire agenda [13-01-2021] - Plenair debat over de ontwikkelingen rondom het coronavirus (5188) | brief [20-01-2021] - Aanpassing kabinetsreactie 96e OMT advies deel 2 (25295, nr. 912) (25664) |
We onderzoeken in hoeverre het mogelijk is om de termijn van 72 uur in te korten en kijken hierbij ook naar de ervaringen in het buitenland. Ik zal u hier volgende maand over informeren. | Uitgaande brief [12-01-2021] - Stand van zakenbrief COVID-19 (25295, nr. 874) (25637) | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) |
Het kabinet treft voorbereidingen voor testen voor veilige toegang tot het sociale leven, testen voor veilig werken en testen voor veilig studeren Na bestudering van het advies zal het kabinet hierop een standpunt innemen, dat ik aan uw Kamer zal sturen. In mijn reactie zal ik de motie (25295 nr. 864) van het lid Azarkan inzake toegang tot publieke voorzieningen ongeacht vaccinatie- of teststatus betrekken | Uitgaande brief [12-01-2021] - Stand van zakenbrief COVID-19 (25295, nr. 874) (25637) | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) |
Ik blijf de ontwikkelingen van nieuwe testmethoden die minder invasief zijn dan ook nauwlettend in de gaten houden en zal u over de ontwikkeling hierin op de hoogte houden. | Uitgaande brief [12-01-2021] - Stand van zakenbrief COVID-19 (25295, nr. 874) (25637) | brief [13-04-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1105) (26023) |
Naar verwachting is de data vanaf medio januari 2021 weer beschikbaar en wordt de ontwikkeling opgenomen in een volgende brief over de doorlopende evaluatie | Uitgaande brief [12-01-2021] - Stand van zakenbrief COVID-19 (Eerste Kamer) (25636) | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) |
De Gezondheidsraad heeft in zijn advies van 19 november jl. enkele medische risicogroepen gedefinieerd. Er wordt nog verkend of een nadere invulling nodig is en of dit uitvoerbaar is. De huisarts kan daarnaast op basis van persoonlijke medische achtergrond wegen of sprake is van een medische indicatie voor COVID-19 vaccinatie. Ik zal uw Kamer, zodra hier meer informatie over beschikbaar is, aanvullend informeren over de medische risicogroepen | Uitgaande brief [12-01-2021] - Stand van zakenbrief COVID-19 (25295, nr. 874) (25637) | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) |
Mijn streven is vanaf februari het coronadashboard aan te vullen met gegevens die inzicht bieden in het verloop van het vaccinatieprogramma Ik zal uw Kamer op de hoogte houden van de voortgang. | Uitgaande brief [12-01-2021] - Stand van zakenbrief COVID-19 (25295, nr. 874) (25637) | brief [02-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 950) (25732) |
Onder deze noemer hebben vijf vrijwilligersorganisaties, met steun van VWS en JenV, het initiatief genomen aandacht te geven aan elkaar door middel van een klein gebaar tijdens de kerstperiode De organisaties evalueren momenteel dit mooie initiatief; in de volgende stand van zaken brief zal ik uw Kamer hier nader over informeren. | Uitgaande brief [12-01-2021] - Stand van zakenbrief COVID-19 (Eerste Kamer) (25636) | brief [02-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 950) (25732) |
Het is de bedoeling dat zowel de expertgroep als de projectorganisatie op 1 februari starten. U wordt daarna zo spoedig mogelijk over de samenstelling en opdracht van de expertgroep geïnformeerd. Het kabinet zal uw Kamer voor de zomer van 2021 informeren over het resultaat van de expertgroep. | Uitgaande brief [12-01-2021] - Stand van zakenbrief COVID-19 (Eerste Kamer) (25636) | brief [05-02-2021] - Beleidsreactie op onderzoek criminele inmenging in de amateursport (2021Z02444) (25738) |
Ik vind wel dat er zo goed als mogelijk ook getalsmatig duidelijkheid moet zijn over de beschikbaarheid van plekken, zowel in de jeugdzorg-ggz als in de volwassenen-ggz. Ik ga graag met collega Blokhuis na of en, zo ja, op welk moment, die duidelijkheid zo veel mogelijk kan worden geboden. | Parlementaire agenda [21-01-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5192) | brief [04-06-2021] - Motie Klaver 25295, nr. 923, (31839, nr. 780) (26257); brief [18-06-2021] - Verslag schriftelijk overleg inzake Reactie op de motie van het lid Klaver over het opschalen van het aantal crisisplekken in de (jeugd-)ggz (25242, nr. 582) (25424, nr. 584) (26321) |
Ten aanzien van de quarantaineplicht bij een positieve testuitslag heb ik op dit moment twee opties die ik verder verken. Wij komen met een van beide voorstellen naar uw Kamer toe. | Parlementaire agenda [21-01-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5192) | brief [02-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 950) (25732) |
Ik wil er echt van overtuigd kunnen zijn dat dit kabinet de mentale gevolgen voldoende meeneemt en dat er in een brief aan de Kamer duidelijk wordt gemaakt op welke manier het is meegewogen, op welke manier het is afgewogen en tot welke conclusie uiteindelijk is gekomen. | Parlementaire agenda [21-01-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5192) | brief [02-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 950) (25732) |
Omdat ik echter wel vind dat ik graag in beeld wil hebben wat je per kwartaal gedaan wilt hebben, ga ik de heer Wilders toezeggen dat ik in een volgende brief wel ga schetsen waar we staan aan het einde van het eerste kwartaal, dus aan het begin van de lente. Dat doe ik dan heel precies per groep. | Parlementaire agenda [21-01-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5192) | brief [02-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 950) (25732) |
Neem ons nou ook mee in het mitigeren van de risico's van de tweede prik en het voorraadbeheer. Dat was eigenlijk dezelfde vraag die de heer Veldman had. Dat ga ik graag doen. Dat doe ik in een volgende brief op 2 februari. | Parlementaire agenda [21-01-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5192) | brief [02-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 950) (25732) |
Mijn gesprek op dit moment met beide partijen gaat over een situatie waarbij er heel veel meer wordt geleverd. De uitkomst van dat gesprek meld ik uiteraard aan de Kamer. | Parlementaire agenda [21-01-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5192) | brief [08-03-2021] - Coronamaatregelen 8 maart 2021 (25893) |
Ik vraag de partijen: stel je nou eens voor dat er heel veel meer wordt geleverd, kun je dan ook heel veel meer wegprikken in een week? Want dat zou ik eigenlijk willen; dan blijft er zo min mogelijk op voorraad en wordt er zo veel mogelijk geprikt. Dat gesprek loopt op dit moment. De uitkomst daarvan zal ik uiteraard melden aan de Kamer. | Parlementaire agenda [21-01-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5192) | brief [08-03-2021] - Coronamaatregelen 8 maart 2021 (25893) |
Ik zou toch willen vragen om, zodra dat kan, meer duidelijkheid te verschaffen over de verwachtingen omtrent AstraZeneca.Minister De Jonge:Dat kan zeker. Ik moet even de planning nagaan. Op 2 februari sturen wij u ergens in de nacht weer een brief. Dan weten we ook wat het besluit van het EMA over toelating is geweest. Dan zal ik ook nader ingaan op de risico's van het voorraadbeheer, ook omdat er nog een hoop rekenwerk te doen is. Ik zal ingaan op de scenario's die voor ons liggen bij tegenvallende levering, want zo begrijp ik de vraag. | Parlementaire agenda [21-01-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5192) | brief [02-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 950) (25732) |
De huidige subsidieregeling Stageplaatsen Zorg II vervalt per 1 augustus 2021. De aanbevelingen uit de evaluatie zal ik betrekken bij de vormgeving van een nieuwe regeling. Deze regeling zal ik conform de voorhangprocedure aan het einde van het voorjaar van 2021 aan uw Kamer aanbieden samen met de kabinetsreactie op het evaluatierapport. Dit om het mogelijk te maken dat de nieuwe regeling in werking kan treden per 1 augustus 2021. | Uitgaande brief [21-01-2021] - aanbieden rapport evaluatie Subsidieregeling Stageplaatsen Zorg II 2016-2019(29282, nr. 429) (25669) | brief [19-05-2021] - Wijziging van de Subsidieregeling stageplaatsen zorg II in verband met verlenging van de werkingsduur (29282, nr. 438) (26178) |
Ik zal u begin 2021 informeren over de uitkomst van de inventarisatie onder partijen t.a.v. een bemiddelingstraject. | Uitgaande brief [24-12-2020] - Commissiebrief inzake Mediator Handreiking Kindzorg (34104, nr. 314) (25583) | brief [08-02-2021] - Stand van zaken kindzorg (34104, nr. 320) (25752) |
Ik zal u begin 2021 informeren over de uitkomst van afstemming met het Zorginstituut en de beroepsgroep t.a.v. de motie over vermindering van uren op de indicatiestelling bij medisch specialistische handelingen door ouders | Uitgaande brief [24-12-2020] - Commissiebrief inzake Mediator Handreiking Kindzorg (34104, nr. 314) (25583) | brief [08-02-2021] - Commissiebrief Tweede Kamer inzake vragen Handreiking Kindzorg (34104, nr. 319) (25753) |
Een denkbaar spoor is de verwijsindex optimaliseren en het draagvlak daarvoor vergroten. Daar wil ik over in gesprek met alle relevante beroepsgroepen. Een ander spoor is naar een passend alternatief kijken. Daarover voeren we het gesprek, en ik beloof dit voorjaar met een brief naar de Kamer te komen over hoe wij ermee denken om te gaan: gaan we de huidige verwijsindex optimaliseren of gaan we op zoek naar een vervangend instrument met hetzelfde goede doel? | Parlementaire agenda [25-01-2021] - Initiatiefnota Tielen (VVD) ‘Eerder en duidelijker grenzen stellen’ (35285)(tijdstip volgt!) (5047) | brief [30-04-2021] - Stand van Zaken Verwijsindex Risicojongeren (28345, nr. 251) (26109) |
Rutgers ontvangt separaat een schriftelijke reactie op hun pleidooi en een gesprek met Rutgers zal op ambtelijk niveau volgen. | Uitgaande brief [29-01-2021] - antwoorden op de vragen van de Kamerleden Wörsdörfer (VVD) en Van Wijngaarden (VVD) over het pleidooi voor effectieve preventie van seksueel geweld (2021Z00237). (25706) | brief [18-06-2021] - Voortgangsrapportage programma Geweld hoort nergens thuis (28345, nr. 252) (26322) |
NB toezegging EK: De minister van Binnenlandse Zaken en Koninkrijksrelaties zegt de Kamer, naar aanleiding van vragen van de leden Verkerk (CU) en Prins-Modderaar (CDA), toe dat de overheid actief zal blijven communiceren over het coronabeleid en zich zal inzetten voor actieve bestrijding van desinformatie en daarbij ook de zich steeds verder ontwikkelende wetenschappelijke kennis te betrekken. | Parlementaire agenda [26-10-2020] - Plenaire behandeling wetsvoorstel Tijdelijke wet maatregelen Covid-19 (35.526) NB: Tijden zijn nog niet bekend (5140) | afgedaan met brief van BZK Detail 2021D05842 | Tweede Kamer der Staten-Generaal |
Stas VWS zegt toe het vervolg vraagt om goede en zorgvuldige bespreking met alle betrokken organisaties. Samen met de betrokken bewindspersonen zal ik daartoe de eerste stappen zetten om, met dit rapport in de hand, een goed proces in gang te zetten, zodat een volgend kabinet daar op kan voort borduren en richting aan kan geven | Uitgaande brief [02-02-2021] - Rapport over gendersensitiviteit in de Nederlandse aanpak van geweld tegen vrouwen en huiselijk geweld (28345, nr. 237) (25721) | brief [18-06-2021] - Voortgangsrapportage programma Geweld hoort nergens thuis (28345, nr. 252) (26322) |
De Staatssecretaris laat verkennen wat wel een uitvoerbaar instrument zou kunnen zijn om de prijs van gezonde voeding voor de consument te verlagen | Uitgaande brief [02-02-2021] - Commissiebrief Tweede Kamer inzake Reactie op Initiatiefnota lid Diertens over een gezonde leefstijl (35655, nr. 3) (25722) | brief [09-07-2021] - Toezegging alternatieven btw-verlaging groente en fruit (26481) |
Toezegging dat in 2e kwartaal 2021 in de beleidsreactie homoconversie aangegeven wordt hoe uitvoering gegeven wordt aan uitvoering motie Bergkamp | Uitgaande brief [05-02-2021] - Verzoek uit Regeling van werkzaamheden inzake Reactie op motie van het lid Bergkamp c.s. dat alle vormen van «homogenezings- of conversietherapie» een schending van de mensenrechten is (25740) | brief [28-05-2021] - Beleidsreactie rapport «Voor de verandering» (2021Z09263) (26216) |
Ik ga in gesprek met de brancheorganisaties om te kijken wat er nodig is en welke stappen zij gaan zetten om deze trend te keren en de naleving over de gehele linie echt op orde te brengen. Ik geef u een terugkoppeling van deze gesprekken in de toegezegde Kamerbrief met onderzoeken op terrein van alcohol.»Ik zal deze terugkoppeling op laten nemen in de volgende Kamerbrief. | Uitgaande brief [27-01-2021] - Landelijk onderzoek naleving leeftijdsgrens bij de verkoop van alcohol en tabak in 2020 (27565, nr. 177) (25687) | brief [06-04-2021] - Rapportage RIVM en onderzoeken alcoholpreventie (27565, nr. 179) (25994) |
Nee, die opvatting deel ik niet. Maar ik zal de ziekenhuiskoepels attenderen op het voorbeeld van de ‘Handreiking bezoek en sociaal contact (corona in verpleeghuizen)’ zoals opgesteld door ActiZ, Alzheimer Nederland, LOC, NIP, Verenso, V&VN en Zorgthuisnl | Uitgaande brief [08-02-2021] - antwoorden op de vragen van de Kamerleden Van der Staaij (SGP) en Dik-Faber (CU) over het bericht dat ziekenhuizen het bezoek van predikanten beperken (2021Z01998) (25748) | brief [23-03-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1063) (25962) |
Binnenkort wordt de Kamer bij brief nader geïnformeerd over de opdracht en de samenstelling van deze eerder aangekondigde expertgroep zoönosen | Uitgaande brief [02-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 950) (25732) | brief [12-02-2021] - Informeren zoönosenbeleid waaronder instelling expertgroepp (25295, nr. 990) (25800) |
Binnen een maand, en ik hoop eigenlijk met een week of drie, kom ik met een kabinetsreactie op het advies van de Gezondheidsraad over vaccinatiebewijzen. | Parlementaire agenda [04-02-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5197) | brief [08-03-2021] - Coronamaatregelen 8 maart 2021 (25893) |
je kunt niet zomaar een selectie maken van dikke mannen. Dat is niet te doen. Ik zeg de heer Van Haga toe dat ik in reactie op het Gezondheidsraadsavies voor medisch-risicogroepen — dat verwacht ik op korte termijn — zal laten weten op welke wijze we hiermee om zouden gaan. | Parlementaire agenda [04-02-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5197) | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) |
Ja, dat platform wordt ook betrokken bij de uitwerking van dat plan voor mentale ondersteuning van jongeren | Parlementaire agenda [04-02-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5197) | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) |
Een hele korte vraag over de scenario's. Die komen eraan en die zijn eigenlijk veel gevarieerder dan het afschalen op de routekaart. Wanneer kunnen we die scenario's hier verwachten? Wanneer liggen die hier op tafel?Ik zou graag toezeggen dat ze er over drie weken liggen, want dat is namelijk de termijn waarop ik de volgende brief zal gaan schrijven. | Parlementaire agenda [04-02-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5197) | brief [08-03-2021] - Afschrift Tweede Kamerbrief Coronamaatregelen 8 maart 2021 en regelingen tot wijziging van de Tijdelijke wet maatregelen COVID-19 in verband met het verlengen van het maatregelenpakket (25894) |
Quarantaineplicht: Ik hoop u in ieder geval deze maand nog daarover te informeren, of eigenlijk gewoon met een wetsvoorstel te komen. In februari hoop ik met dat wetsvoorstel te komen. | Parlementaire agenda [04-02-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5197) | brief [13-04-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1105) (26023) |
Nieuwe ontwikkelingen sneltestbeleid: Dit is allemaal ingeregeld onder de landelijke coördinatiestructuur testen. Daarbij heb je verschillende werkgroepen. Daar vindt die validatie plaats. Ook wordt de opzet van het onderzoek besproken. Doelgroepen worden besproken. Vervolgens kent dat gewoon z'n beloop. Maar ik denk dat het verstandig is als ik in een volgende brief gewoon wat uitgebreider schriftelijk inga op hoe dat proces eruitziet | Parlementaire agenda [04-02-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5197) | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) |
Ik wil eigenlijk liever dat minister Van Ark de motie probeert uit te voeren. Daar zou ik echt veel blijer mee zijn. Gezien er ook gewoon een aangenomen motie van de Partij voor de Dieren ligt dat de doorzettingsmacht bij VWS ligt als het gaat om gevaarlijke volksgezondheidssituaties, vind ik het júíst heel belangrijk dat dát ministerie die motie gaat uitvoeren. | Parlementaire agenda [04-02-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5197) | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) |
Alleen zou ik dan nog wel willen vragen of we alsnog kunnen kijken hoe Duitsland dit [vlieg- en inreisverboden] gedaan heeftZeker. Ik zal ook aan het RIVM vragen waarom de collega's van het Duitse RIVM, het Robert Koch-Institut, een andere overweging hebben, als dat zo is. Dat zal ik even navragen. | Parlementaire agenda [04-02-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5197) | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) |
Ik had een vraag gesteld over dreigende zwarte scenario's in de verpleeghuiszorg. Daarvoor wordt nu een plan gemaakt. Dat willen we nog in februari afronden en met uw Kamer delen. | Uitgaande brief [01-12-2003] - Antwoorden op kamervragen van Arib en Smits over het aantal werkplekken bij het Almeerse Flevoziekenhuis (2030403220) (5197) | brief [23-03-2021] - Tijdelijk verdiepend beleidskader ‘Continuïteit en kwaliteit van zorg in fase 3 van de COVID-19 pandemie’ (31765, nr. 549) (25960) |
flankerend beleid Op allerlei fronten worden er nu voorstellen uitgewerkt Hij doet dat uiterlijk deze maand. Hopelijk zo snel mogelijk, maar in ieder geval in februari | brief [11-05-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1179) (26151) | |
Daarbij kan het zijn, gegeven de korte tijdsduur om al deze stukken boven tafel te halen, dat er dingen zijn gemist. Als dat zo is, dan zal ik de Kamer daarover informeren, want ik wil volledig transparant zijn. | Parlementaire agenda [03-02-2021] - Plenair Debat over een privacylek in de systemen van de GGD (5196) | brief [18-06-2021] - Aanbiedingsbrief afschrift stand van zakenbrief COVID-19 (Eerste Kamer) (26325) |
Dat gaat over de risicoanalyse die in opdracht is gedaan door de LCT en het gaat over een eigen risicoanalyse door KPMG in opdracht van de GGD. Ik ben bereid die in vertrouwen te delen, maar ik kan niet toestaan dat die rapporten openbaar worden, gegeven de veiligheid van die systemen | Parlementaire agenda [03-02-2021] - Plenair Debat over een privacylek in de systemen van de GGD (5196) | brief [02-03-2021] - Aanbiedingsbrief vertrouwelijke inzage KPMG rapport GGD (27529, nr. 260) (25879) |
Gebruik BSN nummer: Op twee manieren ga ik hierop terugkomen. Ik kom er in de eerste plaats op terug in de brief die ik u over een week of zes hoop te kunnen sturen. Die brief gaat over waar we staan met al die maatregelen die we ons hebben voorgenomen.Ten aanzien van het toegangstesten kom ik daar al eerder op terug, omdat ik al eerder met uw Kamer wil delen hoe ik dat voor ogen heb. | Parlementaire agenda [03-02-2021] - Plenair Debat over een privacylek in de systemen van de GGD (5196) | brief [23-04-2021] - Wijziging van de Wet publieke gezondheid in verband met het stellen van tijdelijke regels over de inzet van testbewijzen bij de bestrijding van het virus SARS-CoV-2 (Tijdelijke wet testbewijzen covid-19) (Kamerstuk 35807) (26088) |
Uiteraard zal ik u over het verbeterplan informeren. Ik zal u vervolgens informeren over de audit die we over zes weken gaan doen om te kijken of echt alles is gebeurd wat er mogelijk is. | Parlementaire agenda [03-02-2021] - Plenair Debat over een privacylek in de systemen van de GGD (5196) | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) |
Hoe het ook zij, dat cultuuraspect, dus of mensen bijvoorbeeld intern met signalen terecht kunnen, kan ook betrokken worden bij de audit. Dus ik ga vragen of de auditeurs dat ook mee kunnen nemen. | Parlementaire agenda [03-02-2021] - Plenair Debat over een privacylek in de systemen van de GGD (5196) | brief [23-03-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1063) (25962) |
Soa's worden niet in CoronIT geregistreerd en ik mag aannemen dat de aandacht die nodig is voor informatieveiligheid aan deze kant ook natuurlijk nodig is voor de informatieveiligheid in andere systemen. Hoe dat exact wel wordt geregistreerd, heb ik niet paraat. Als u daarin geïnteresseerd bent, kan ik u dat laten toezenden. Dat kan ik zeker doen, maar dat heb ik nu niet paraat. | Parlementaire agenda [03-02-2021] - Plenair Debat over een privacylek in de systemen van de GGD (5196) | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) |
Dat zijn vragen waar wij nog niet over uitgedacht zijn. Dat laat onverlet dat allerlei pilots en allerlei validaties nu plaatsvinden, maar wij zijn over die beleidsvragen nog niet uitgedacht.Iedere twee weken stuur ik een brief van een kantje of honderd waarin dat soort dingen staan. | Parlementaire agenda [03-02-2021] - Plenair Debat over een privacylek in de systemen van de GGD (5196) | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) |
Daarbij betrek ik graag ook bij hoe de relatie is bij een koepelorganisatie. Als er bij één GGD een probleem wordt gesignaleerd, wordt dat dan via een koepel eenduidig in beleid doorgezet naar al die GGD's? Want daar lijkt toch het nodige aan te schorten.Minister De Jonge: Ja, deels. Ja. oké, zeker. Ik ga ervan uit dat dat een onderdeel is, en anders bij dezen | Parlementaire agenda [03-02-2021] - Plenair Debat over een privacylek in de systemen van de GGD (5196) | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) |
Daar gaan we dus ook met de GGD mee aan de slag en daar kom ik dus op terug. In ieder geval moet het zo zijn dat in alles wat nu aan extra veiligheidsmaatregelen wordt ingebouwd voor de testkant, natuurlijk meteen ook de vaccinatiekant wordt meegenomen. | Parlementaire agenda [03-02-2021] - Plenair Debat over een privacylek in de systemen van de GGD (5196) | brief [23-03-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1063) (25962) |
Zou het niet goed zijn als we het OMT vragen om de impact op de R te onderzoeken? Zeker. Er is ook al onderzoek gedaan. Er is een modelleringsstudie van onder anderen Bonten en Kluytmans. Die was juist heel erg aarzelend over het te verwachten effect. | Parlementaire agenda [10-02-2021] - Notaoverleg Initiatiefnota van de leden Klaver en Kröger over de tijdelijke testsamenleving (TK 35653) (5202) | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) |
Ik denk echt dat we op een andere manier naar die zelfafname moeten kijken. Maar daar kom ik op terug, want dat is technisch en juridisch heel erg ingewikkeld. | Parlementaire agenda [10-02-2021] - Notaoverleg Initiatiefnota van de leden Klaver en Kröger over de tijdelijke testsamenleving (TK 35653) (5202) | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) |
GroenLinks vraagt of er al een modelleringsstudie is gedaan. Ik wil best kijken wat we daar nog aan zouden kunnen toevoegen, maar er is dus al wel zo'n studie gedaan, die best een aantal kritische kanttekeningen opleverde. Ik wil best kijken wat we nog aanvullend op dat punt zouden kunnen doen. | Parlementaire agenda [10-02-2021] - Notaoverleg Initiatiefnota van de leden Klaver en Kröger over de tijdelijke testsamenleving (TK 35653) (5202) | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) |
Dan de testbewijzen en het advies van de Gezondheidsraad. Wie controleert de testbewijzen en hoe houden we fraude in de hand? Dat zijn heel terechte vragen, waarop ik graag terugkom op 23 februari | Parlementaire agenda [10-02-2021] - Notaoverleg Initiatiefnota van de leden Klaver en Kröger over de tijdelijke testsamenleving (TK 35653) (5202) | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) |
Spoor 2 gaat nog veel meer en grotere aantallen vergen, maar ook daarover informeer ik u op 23 februari. | Parlementaire agenda [10-02-2021] - Notaoverleg Initiatiefnota van de leden Klaver en Kröger over de tijdelijke testsamenleving (TK 35653) (5202) | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) |
De VVD stelt ook vragen over de controle op de handhaving op het testbewijs. Daar kom ik graag in een later stadium op terug, want dan kan ik het hele verhaal in één keer op een goede manier vertellen | Parlementaire agenda [10-02-2021] - Notaoverleg Initiatiefnota van de leden Klaver en Kröger over de tijdelijke testsamenleving (TK 35653) (5202) | brief [23-04-2021] - Wijziging van de Wet publieke gezondheid in verband met het stellen van tijdelijke regels over de inzet van testbewijzen bij de bestrijding van het virus SARS-CoV-2 (Tijdelijke wet testbewijzen covid-19) (Kamerstuk 35807) (26088) |
Testbewijzen: Nogmaals, ik kom daar graag op 23 februari op terug, omdat we dan met de beleidsreactie op het advies van de Gezondheidsraad terugkomen. | Parlementaire agenda [10-02-2021] - Notaoverleg Initiatiefnota van de leden Klaver en Kröger over de tijdelijke testsamenleving (TK 35653) (5202) | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) |
Het kabinet zal dus beide vragen beantwoorden. Maar de volgorde is wel dat we eerst kijken naar de uitwerking van het testbewijs en hoe we daar mee omgaan. Hoe het kabinet dat voor zich ziet, willen we eigenlijk al op 23 februari aangeven | Parlementaire agenda [10-02-2021] - Notaoverleg Initiatiefnota van de leden Klaver en Kröger over de tijdelijke testsamenleving (TK 35653) (5202) | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) |
: op de 23ste kom ik met de beleidsreactie van het kabinet graag terug op het advies van de Gezondheidsraad over de omgang met een negatief testbewijs, een negatieve testverklaring, hoe dat in de praktijk zou kunnen gaan werken, hoe dat juridisch moet werken, hoe dat praktisch kan werken en ook hoe de app eruitziet. Daar kom ik allemaal op terug op de 23ste. | Parlementaire agenda [10-02-2021] - Notaoverleg Initiatiefnota van de leden Klaver en Kröger over de tijdelijke testsamenleving (TK 35653) (5202) | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) |
De minister meldde laatst dat er een innovatie van een was, een superrobot die in Nederland was uitgevonden. Ik vroeg me dus af of de minister in zijn brief ook nog terugkomt op mogelijke innovaties die er zijn en die bijvoorbeeld ook in het kader van de maatregelen ingezet kunnen worden. Wil hij dat in zijn brief meenemen? | Parlementaire agenda [10-02-2021] - Notaoverleg Initiatiefnota van de leden Klaver en Kröger over de tijdelijke testsamenleving (TK 35653) (5202) | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) |
Een positieve reactie van mijn kant op de toezegging dat er meer getest gaat worden, ook in het hoger onderwijs. Dat is super-, super-, superbelangrijk. Ik denk dat ook het onderzoeken van de modelleringseffecten op de R echt de moeite waard is en dat dit belangrijk is, Hup, thuistest. Dat is superbelangrijk en kan een enorm verschil gaan maken. Is de minister bereid om daar echt tempo achter te zetten? Wat is er nou nog nodig om meer gemeenten te laten populatietesten? Kan hij daar nog iets over zeggen? | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) | |
Positieve testuitslagen moet je natuurlijk willen laten melden. Ik zal daar uitvoeriger op terugkomen in de brief van 23 februari. | Parlementaire agenda [10-02-2021] - Notaoverleg Initiatiefnota van de leden Klaver en Kröger over de tijdelijke testsamenleving (TK 35653) (5202) | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) |
Ik dank de minister voor zijn antwoorden en voor zijn toezegging om te kijken hoe innovatie kan helpen om onze samenleving open te krijgen. | Parlementaire agenda [10-02-2021] - Notaoverleg Initiatiefnota van de leden Klaver en Kröger over de tijdelijke testsamenleving (TK 35653) (5202) | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) |
Ik denk dat we inmiddels behoorlijk aan de internationale standaarden voldoen, maar ik zal dat uitvoeriger uitschrijven in de volgende brief. | Parlementaire agenda [10-02-2021] - Notaoverleg Initiatiefnota van de leden Klaver en Kröger over de tijdelijke testsamenleving (TK 35653) (5202) | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) |
Modelleringsstudie: Ik ga in ieder geval op de 23ste in die brief laten weten hoe we die vraag gaan beantwoorden. Zullen we het zo doen? | Parlementaire agenda [10-02-2021] - Notaoverleg Initiatiefnota van de leden Klaver en Kröger over de tijdelijke testsamenleving (TK 35653) (5202) | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) |
Vragen over sequencing worden voor het volgende Kamerdebat beantwoord. | Parlementaire agenda [10-02-2021] - Notaoverleg Initiatiefnota van de leden Klaver en Kröger over de tijdelijke testsamenleving (TK 35653) (5202) | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) |
Ik verwacht veel van de transfermechanismen, die op enkele plekken in het land al operationeel zijn. Ik zal mij door de landelijke stuurgroep wachttijden op de hoogte laten houden en uw Kamer over ontwikkelingen informeren | Uitgaande brief [11-02-2021] - Aanpak wachttijden in de ggz (25424, nr. 581) (25784) | brief [12-07-2021] - Verslag Schriftelijk Overleg (VSO) inzake aanpak van de wachttijden in de ggz (26501) |
Vanzelfsprekend zal ik de uitvoering van het plan van aanpak voor 2021 nauwlettend volgen en uw Kamer hiervan op de hoogte houden | Uitgaande brief [11-02-2021] - Aanpak wachttijden in de ggz (25424, nr. 581) (25784) | brief [12-07-2021] - Stand van zaken wachttijden ggz (26500); brief [12-07-2021] - Verslag Schriftelijk Overleg (VSO) inzake aanpak van de wachttijden in de ggz (26501) |
Discussie testen horeca vervolgen op het moment dat we het wetsvoorstel aan de Kamer hebben gestuurd. Dat zal, denk ik, eind maart zijn. [..] Ik denk dat dat wetsvoorstel «toegangstest» of «testbewijs» gaat heten. Ik moet nog even een mooie naam bedenken, maar het gaat om dat wetsvoorstel | Parlementaire agenda [24-02-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5204) | brief [23-04-2021] - Wijziging van de Wet publieke gezondheid in verband met het stellen van tijdelijke regels over de inzet van testbewijzen bij de bestrijding van het virus SARS-CoV-2 (Tijdelijke wet testbewijzen covid-19) (Kamerstuk 35807) (26088) |
Ik denk dat we de discussie over een vaccinatiebewijs op een rustig moment moeten voeren, als we als kabinet ook hebben gereageerd op het advies van de Gezondheidsraad.Of dat ook in één app of in één testbewijs of vaccinatiebewijs gaat functioneren, denk ik eerlijk gezegd niet. Maar ik kom daar op een nader moment op terug | Parlementaire agenda [24-02-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5204) | brief [08-03-2021] - Coronamaatregelen 8 maart 2021 (25893) |
Verder ga ik heel graag met de kerken en de minister van erediensten in gesprek om te kijken wat ook kerken met kleinere stapjes over een breder front zouden kunnen, natuurlijk.Ik denk dat daar volgende week wel een gaatje voor te vinden moet zijn. […] we gaan het overleg op korte termijn hebben. | Parlementaire agenda [24-02-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5204) | afgedaan met een verwijzing naar het debat van 10 maart waarin de MP heeft aangegeven dat een gesprek heeft plaatsgevonden |
Vaccinatie: ik zal ook kijken op welke manieren we er in de publieksinformatie nog veel preciezer in kunnen worden, zonder verwachtingen te wekken die we niet kunnen waarmaken, of die we te vaak moeten bijstellen, want dat leidt namelijk ook altijd tot teleurstellingen en verdriet, en dat willen we ook niet natuurlijk. Dus ik zal kijken op welke manier we daar zo goed mogelijk over kunnen communiceren, onder andere via de vertegenwoordigers van de patiëntengroepen. | Parlementaire agenda [24-02-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5204) | brief [08-03-2021] - Coronamaatregelen 8 maart 2021 (25893) |
Vaccinatiestrategie en planning van de groepen nog een keer op een A4-tje zetten. | Parlementaire agenda [24-02-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5204) | brief [08-03-2021] - Coronamaatregelen 8 maart 2021 (25893) |
Versnelling vaccinatie: Dus daar kom ik op terug op het moment dat we dat advies [van de Gezondheidsraad ] binnen hebben. | Parlementaire agenda [24-02-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5204) | brief [08-03-2021] - Coronamaatregelen 8 maart 2021 (25893) |
Vaccinatie: er is dus niks geks aan de hand. Als dat wel zo is, is het de taak van Lareb om dat aan ons te melden. Dat is het moment waarop ik de Kamer informeer | Parlementaire agenda [24-02-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5204) | brief [08-03-2021] - Coronamaatregelen 8 maart 2021 (25893) |
Er is een motie van de heer Segers over de verschillende scenario's. Ik denk dat het in de stappen en in de volgorde der dingen verstandig is als we eerst dat doen. Dan gaan we het debat hebben over hoe we die scenario's voor ons zien, hoe die toekomst eruit zou kunnen zien in allerlei varianten en hoe we ons, gegeven die varianten, daarop voorbereiden. Laten we dat nou eerst even doen voordat ik allerlei routekaarten voor de herfst ga maken. Daarvoor zijn er veel te veel onzekerheden op dit moment. | Parlementaire agenda [24-02-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5204) | brief [08-03-2021] - Afschrift Tweede Kamerbrief Coronamaatregelen 8 maart 2021 en regelingen tot wijziging van de Tijdelijke wet maatregelen COVID-19 in verband met het verlengen van het maatregelenpakket (25894) |
In alle sectoren en alle regio's moeten de crisisplannen dus op orde zijn.Daarom heb ik het Landelijk Netwerk Acute Zorg de opdracht gegeven om nu naar alle plannen te kijken en die met elkaar te verbinden.. Zodra die plannen er zijn, zal ik de Kamer daar uiteraard over informeren. | Parlementaire agenda [24-02-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5204) | brief [23-03-2021] - Tijdelijk verdiepend beleidskader ‘Continuïteit en kwaliteit van zorg in fase 3 van de COVID-19 pandemie’ (31765, nr, 549) (25960) |
Ik kan eventueel voor de tweede termijn kijken of daar meer informatie over is, maar het beeld dat ik zelf heb is dat we dat nog niet volledig hebben. Ik heb een gesprek gehad met de mensen van C-support. Ik vind het heel bijzonder werk dat zij doen en zij brengen ook hun ervaring vanuit Q-support in. Zij zeggen: het valt ons op dat wij vooral benaderd worden door mensen tussen de 20 en de 50 jaar. Dat zijn dus jonge mensen. Dat is anders dan bij andere chronische ziekten of aandoeningen. Ze zeggen wel dat ze niet weten of dat komt doordat die mensen digitaal de weg weten te vinden. Dat is een van de vragen die ik ook heb. Ik kan kijken of ik dat in tweede termijn wat vollediger kan doen en anders kan ik daar wellicht in een volgende brief op terugkomen. | Parlementaire agenda [24-02-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5204) | brief [08-03-2021] - Coronamaatregelen 8 maart 2021 (25893) |
De Kamer wordt door middel van een brief geïnformeerd over het vervolg en de borging van de pilots gespecialiseerde cliëntondersteuning. Hierin worden de maatschappelijke business cases meegenomen. | Parlementaire agenda [04-03-2020] - Debat over het programma gehandicaptenzorg ‘Volwaardig leven’ (5058) | brief [22-03-2021] - Overkoepelend rapport Pilots gespecialiseerde cliëntondersteuning (24170, nr. 243) (25950) |
In de contourennota wordt meegenomen hoe wordt gekeken naar de cliëntondersteuning. Ook wordt ingegaan op innovatie/technologie in relatie tot de gehandicaptenzorg. | Parlementaire agenda [04-03-2020] - Debat over het programma gehandicaptenzorg ‘Volwaardig leven’ (5058) | brief [26-05-2021] - Toekomstagenda: zorg en ondersteuning voor mensen met een beperking en de evaluatie pilot cliëntondersteuning gehandicaptenzorg (24170, nr. 245) (26208) |
De kamer ontvangt in mei een voortgangsbrief over de complexe zorg. | Parlementaire agenda [04-03-2020] - Debat over het programma gehandicaptenzorg ‘Volwaardig leven’ (5058) | brief [10-06-2020] - Voortgang complexe zorg Volwaardig Leven (24170, nr. 231) (24657) |
In de voortgangsrapportage Volwaardig leven wordt ingegaan op de structurele lessen die we (gaan) leren uit de aanpak rondom de complexe zorg. Ook zal er toegelicht worden hoe we aandacht hebben voor het welbevinden van de cliënt (in reactie op van der Staaij). | Parlementaire agenda [04-03-2020] - Debat over het programma gehandicaptenzorg ‘Volwaardig leven’ (5058) | brief [12-10-2020] - Tweede voortgangsrapportage programma ‘Volwaardig leven’ (24170, nr. 234) (25162) |
Met VGN en CIZ wordt afstemming gezocht over de actualisatie van zorgprofielen. In ieder geval zal worden uitgewerkt welke knelpunten nu worden ervaren, hoe groot die knelpunten zijn, welke oplossingsrichtingen denkbaar zijn en wat de implicaties daarvan zijn. De kamer zal over de uitkomsten geïnformeerd worden. | Parlementaire agenda [04-03-2020] - Debat over het programma gehandicaptenzorg ‘Volwaardig leven’ (5058) | brief [10-02-2021] - Verzamelbrief langdurige zorg (34104, nr. 321) (25777) |
In mei ontvangt de Kamer een brief over het ontzorgen van naasten. Hierin wordt specifiek ingegaan op brussen (ingebracht door Agema). | Parlementaire agenda [04-03-2020] - Debat over het programma gehandicaptenzorg ‘Volwaardig leven’ (5058) | brief [12-10-2020] - Tweede voortgangsrapportage programma ‘Volwaardig leven’ (24170, nr. 234) (25162) |
In de voortgangsrapportage Volwaardig leven zal er een beeld geschetst worden van de impact van de innovatie-impuls. Hierbij worden concrete voorbeelden gegeven | Parlementaire agenda [04-03-2020] - Debat over het programma gehandicaptenzorg ‘Volwaardig leven’ (5058) | brief [12-10-2020] - Tweede voortgangsrapportage programma ‘Volwaardig leven’ (24170, nr. 234) (25162) |
In de voortgangsrapportage wordt het punt meegenomen van de schaarste op de arbeidsmarkt en de gevolgen daarvan op de doelen en resultaten van het programma Volwaardig leven | Parlementaire agenda [04-03-2020] - Debat over het programma gehandicaptenzorg ‘Volwaardig leven’ (5058) | brief [12-10-2020] - Tweede voortgangsrapportage programma ‘Volwaardig leven’ (24170, nr. 234) (25162) |
Kamer informeren over gesprekken met VGN, IGJ en Actiz over de WZD en administratieve lasten. | Parlementaire agenda [04-03-2020] - Debat over het programma gehandicaptenzorg ‘Volwaardig leven’ (5058) | brief [17-12-2020] - Wet zorg en dwang (35370, nr. 5) (25544) |
Schriftelijk terugkomen op meerjarige beschikkingen | Parlementaire agenda [04-03-2020] - Debat over het programma gehandicaptenzorg ‘Volwaardig leven’ (5058) | brief [10-06-2020] - Schriftelijke beantwoording vragen debat 4 maart 2020,programma Volwaardig leven (24170, nr. 229) (24665) |
Terugkomen op respijtzorg bij gemeenten in de voortgangsbrief over langer thuis | Parlementaire agenda [04-03-2020] - Debat over het programma gehandicaptenzorg ‘Volwaardig leven’ (5058) | brief [23-03-2021] - Schriftelijk Overleg (SO) inzake SO - Bijlage Hoe gaat het met thuiswonende ouderen tijdens COVID-19 inzichten uit de literatuur bij stand van zakenbrief (25959) |
Scenario’s ontwikkeling epidemie: Over 2 weken zal ik u inhoudelijk informeren over de ontwikkelde scenario’s en de doorvertaling daarvan naar het beleid | Uitgaande brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) | brief [08-03-2021] - Afschrift Tweede Kamerbrief Coronamaatregelen 8 maart 2021 en regelingen tot wijziging van de Tijdelijke wet maatregelen COVID-19 in verband met het verlengen van het maatregelenpakket (25894) |
Quarantaine: Het volgende moet hiervoor ingeregeld worden:• De identificatie van inreizigers• Een vorm van registratie van deze inkomende reizigers• Afspraken over wie als toezicht en handhavende instanties worden aangewezenDaar worden de komende periode stappen in genomen. Ik verwacht u in de volgende brief meer in detail te kunnen informeren hierover. | Uitgaande brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) | brief [13-04-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1105) (26023) |
Testen: veiliger werken (spoor 2): De minister van SZW zal uw Kamer hierover op korte termijn informeren. | Uitgaande brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) | brief [23-03-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1063) (25962) |
Risicogericht grootschalig gebiedstesten en R-waarde : Ik heb aan het RIVM gevraagd om de effecten van grootschalig gebiedstesten op de R-waarde opnieuw te modelleren nu er meer bekend is over de mogelijkheden dan in november vorig jaar, toen het OMT hierover heeft geadviseerd in het achtergronddocument ‘Grootschalig testen van personen zonder klachten’ bij het 89e OMT-advies. De resultaten daarvan zal ik in de komende stand van zakenbrief met de Kamer kunnen delen. | Uitgaande brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) | brief [23-03-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1063) (25962) |
Digitale ondersteuning: Epidemiologisch onderzoek R-getal: Wanneer dit onderzoek gereed is, zal ik uw Kamer informeren over de resultaten. | Uitgaande brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) | brief [23-03-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1063) (25962) |
Data lek GGD: Ik zeg uw Kamer toe dat ik in verdere samenwerking inderdaad ruim voldoende aandacht reserveer om prioriteit te geven aan de bescherming van persoonsgegevens. In de eerste plaats zal ik tegemoet komen aan deze toezegging in het traject van de versnelde vervanging van HPZone (Lite). Ik zal uw Kamer, wanneer hier meer over bekend is, nader informeren. | Uitgaande brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) | brief [23-03-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1063) (25962) |
Ik verwacht dat regio’s vervolgens – waar nodig – hun eigen plannen aanpassen en verbeteren op basis van de terugkoppeling van de LNAZ, zodat die qua inhoud en uitwerking nog verder vergelijkbaar worden. In het aanvullend beleidskader zullen we nader op dit punt ingaan. Uiteraard zal de minister voor MZS hier uw Kamer over informeren. | Uitgaande brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) | brief [23-03-2021] - Tijdelijk verdiepend beleidskader ‘Continuïteit en kwaliteit van zorg in fase 3 van de COVID-19 pandemie’ (31765, nr. 549) (25960) |
Routekaart: Deze plannen die worden opgesteld samen met sectoren zijn input voor de voorziene periodieke herijking van de routekaart. Op deze manier worden de verschillende plannen voor versoepeling integraal afgewogen. [..] Bij de volgende stand van zakenbrief van 9 maart wordt de uitwerking van dit traject opgenomen. | Uitgaande brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) | brief [08-03-2021] - Afschrift Tweede Kamerbrief Coronamaatregelen 8 maart 2021 en regelingen tot wijziging van de Tijdelijke wet maatregelen COVID-19 in verband met het verlengen van het maatregelenpakket (25894) |
Vaccins: In de volgende voortgangsbrief zal ik u nader informeren over de voorbereidingen van de grootschalige vaccinaties. | Uitgaande brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) | brief [08-03-2021] - Coronamaatregelen 8 maart 2021 (25893) |
Opschalen productie vaccins: Daarnaast wordt nadrukkelijk ingezet op het voorhanden hebben van de juiste vaccins voor aangepaste varianten van het virus. Over deze voorstellen onder naam HERA Incubator wordt ook gesproken binnen Europa. De Europese Commissie heeft hier op 17 februari jl. een mededeling over uitgebracht. Uw Kamer wordt hierover geïnformeerd in een separate brief | Uitgaande brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) | brief [24-02-2021] - Kabinetsappreciatie Commissiemededeling HERA Incubator (25295, nr. 1026) (25856) |
Aankoop vaccins en leveringen: De aankoop van vaccins vordert goed. Deze week rondde de Commissie de zogenaamde top-up contracten met BioNTech/Pfizer en Moderna af, waarmee Nederland in de loop van dit jaar de beschikking krijgt over aanzienlijk grotere hoeveelheden van deze vaccins. Uw Kamer is hierover als gebruikelijk met een aparte brief nader geïnformeerd. | Uitgaande brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) | brief [23-02-2021] - Aankoop extra doses BioNTechPfizer en Moderna (25295, nr. 996) (25843) |
Vaccineren: In de volgende voortgangsbrief zal ik verder ingaan op het advies van de Gezondheidsraad over ethische en juridische dilemma’s. | Uitgaande brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) | brief [08-03-2021] - Coronamaatregelen 8 maart 2021 (25893) |
Ik zal uw Kamer bij de volgende voortgangsrapportage Zorg voor de Jeugd nader informeren over de voortgang | Uitgaande brief [10-02-2021] - Aanbieding rapport Toegang voor jeugd met een levenslange en levensbrede hulpvraag Routes naar een integrale afweging, (31839, nr. 766) (25776) | brief [17-06-2021] - Voortgangsbrief Jeugd (31839, nr. 784) (26319) |
Totaal zou er daarmee een capaciteit van ongeveer 2250 monsters per week nodig zijn. Streefdatum is eind april. | Uitgaande brief [08-03-2021] - Beantwoording Kamervragen van het Kamerlid Veldman (VVD) over het bericht ‘Commissie neemt belangrijke maatregelen voor een verenigd front tegen COVID-19’ (2021Z01996) (25895) | brief [11-05-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1179) (26151) |
Eind april wordt het door het RIVM geformuleerde doel voor COVID kiemsurveillance van 1200 ‒ 1500 monters per week bereikt. | Uitgaande brief [08-03-2021] - Beantwoording Kamervragen van het Kamerlid Veldman (VVD) over het bericht ‘Commissie neemt belangrijke maatregelen voor een verenigd front tegen COVID-19’ (2021Z01996) (25895) | brief [11-05-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1179) (26151) |
Maar zorg ervoor dat die mensen a hun informatie krijgen en b zo snel mogelijk, als het lukt en als de vaccins beschikbaar zijn, worden gevaccineerd. In de volgende brief zal ik daarop terugkomen. | Parlementaire agenda [10-03-2021] - Debat over de ontwikkelingen rondom het coronavirus (5223) | brief [23-03-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1063) (25962) |
Absoluut. Ik ga ofwel er in tweede termijn op terugkomen ofwel aan Blokhuis vragen om daar een aparte brief over te sturen.Opmerking: De Jonge is hier in het tweede termijn niet meer op terug gekomen | Parlementaire agenda [10-03-2021] - Debat over de ontwikkelingen rondom het coronavirus (5223) | brief [23-03-2021] - Tijdelijk verdiepend beleidskader ‘Continuïteit en kwaliteit van zorg in fase 3 van de COVID-19 pandemie’ (31765, nr. 549) (25960) |
Ik vraag aan de heer Jetten om de motie even aan te houden, dan kan ik die ECDC-lijst even wat nader verklaren. Misschien dat u dat prettiger vindt. Kan de minister inschatten op welke termijn hij meer op de lijst in kan gaan? Over maximaal een week of twee kom ik met een nadere verklaring van de ECDC-lijst. | Parlementaire agenda [10-03-2021] - Debat over de ontwikkelingen rondom het coronavirus (5223) | brief [23-03-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1063) (25962) |
Ik zou graag willen dat u inventariseert hoe die cijfers er voor heel Nederland uitzien. Ik denk dat de Kamer daar recht op heeft. | Parlementaire agenda [10-03-2021] - Debat over de ontwikkelingen rondom het coronavirus (5223) | brief [23-03-2021] - Tijdelijk verdiepend beleidskader ‘Continuïteit en kwaliteit van zorg in fase 3 van de COVID-19 pandemie’ (31765, nr. 549) (25960) |
«Vanuit het voorzorgsprincipe heb ik daarom besloten het toedienen van het AstraZeneca-vaccin te pauzeren voor twee weken (tot en met 28 maart), in afwachting van nader advies van het EMA. Zodra deze adviezen beschikbaar zijn, zal ik uw Kamer daarvan op de hoogte stellen.» | Uitgaande brief [14-03-2021] - Kamerbrief over het pauzeren van de toediening van het AstraZeneca-vaccin(25295, nr. 1060) (25920) | brief [23-03-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1063) (25962) |
Ik blijf de vorderingen op dit gebied nauwlettend volgen en zal u rond de zomer informeren over de voortgang, omdat ik het van groot belang vind dat er voor cliënten en voor verzekeraars en aanbieders, openbaar inzicht komt in de wachttijden en wachtlijsten | Uitgaande brief [16-03-2021] - Stand van zaken casemanagement dementie (29689, nr. 1097) (25927) | brief [12-07-2021] - Stand van zaken wijkverpleging (26491) |
Op 1, 2 en 4 maart 2021 heb ik de rondetafelgesprekken leveringszekerheid georganiseerd met een brede vertegenwoordiging van de geneesmiddelensector. Ik zal uw Kamer informeren over de belangrijkste uitkomsten | Uitgaande brief [18-03-2021] - Commissiebrief Eerste Kamer inzake Farmaceutische strategie in Europa (Eerste Kamer) (25942) | brief [07-05-2021] - Kamerbrief RT Leveringszekerheid (29477, nr. 703) (26131) |
Zodra de Europese Commissie haar verschillende, in de farmaceutische strategie aangekondigde maatregelen presenteert in concrete en uitgewerkte voorstellen, zal ik deze beoordelen en uw Kamer informeren over mijn visie daarop | Uitgaande brief [18-03-2021] - Commissiebrief Eerste Kamer inzake Farmaceutische strategie in Europa (Eerste Kamer) (25942) | brief [21-06-2021] - Commissiebrief Eerste Kamer inzake vragen over en n.a.v. de Farmaceutische strategie voor Europa (Eerste Kamer) (26334) |
De staatssecretaris informeert de Tweede Kamer over uitkomsten van een brede verkenning naar een wettelijk verbod op maagdenvlieshersteloperaties. | Uitgaande brief [18-03-2021] - Voortgang actieagenda Schadelijke Praktijken (32175, nr. 70) (25939) | brief [21-06-2021] - Verkenning wettelijk verbod maagdenvlieshersteloperaties (32175, nr. 71) (26340) |
Eénprikstrategie: ik zal de Gezondheidsraad vragen of hij wil bezien of er sinds 8 maart nieuwe wetenschappelijke kennis is die leidt tot een andere conclusie. Ik zal daarbij ook meenemen of dat iets zou kunnen doen met de bedbezetting. Dan zal ik uw Kamer daarover informeren.Bergkamp (D66) /Wilders (PVV) | Parlementaire agenda [24-03-2021] - Plenair debat over de ontwikkelingen rondom het coronavirus (5224) | brief [13-04-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1105) (26023) |
Ik denk dat een brief heel goed zou zijn, maar vooral een vaccinatieschema dat duidelijkheid biedt aan de groep met onderliggend lijden, want ze maken zich heel veel zorgen. | brief [13-04-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1105) (26023) | |
Mijn beeld daarvan is dat ik hoop — zo spreken we daar op dit moment over — voor 1 mei in ieder geval een aanpassing van de routekaart te kunnen presenteren. | Parlementaire agenda [24-03-2021] - Plenair debat over de ontwikkelingen rondom het coronavirus (5224) | brief [13-04-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1105) (26023) |
Toegangstesten: ik hoop u eind volgende week een «kalender» — noem ik het maar even, tussen aanhalingstekens — te kunnen presenteren van wat we in april weer mogelijk willen maken, inderdaad in de breedte zoals u die zoekt. | Parlementaire agenda [24-03-2021] - Plenair debat over de ontwikkelingen rondom het coronavirus (5224) | brief [06-04-2021] - Pilots testen voor toegang en Fieldlabs (2021Z05425) (25993) |
Hoe kun je nu toch al een in de tijd geplaatste inschatting maken van wanneer we van het niveau zeer ernstig naar ernstig gaan, dus wanneer we van risiconiveau drie naar risiconiveau twee gaan? Wat is er tegen die tijd weer mogelijk? En wat zou je via toegangstesten alweer eerder mogelijk kunnen maken? Dat is wat we doen. Daar werken we aan. Het volgende besluitvormingsmoment is 13 april en dan willen we dat aan de Kamer zenden.Van Kooten-Arissen | Parlementaire agenda [24-03-2021] - Plenair debat over de ontwikkelingen rondom het coronavirus (5224) | brief [28-05-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1241) (26221) |
De achterstand van 1,4 miljoen minder verwijzingen zullen wij wel met elkaar moeten inlopen. Voor een deel gaat het om mensen van wie de zorgvraag inmiddels op een andere manier is ingevuld of weg is, maar er zijn zeker ook mensen die echt last hebben van de klachten waarvoor zij in eerste instantie naar de arts waren gegaan. In april hoop ik dit naar uw Kamer te kunnen sturen. | Parlementaire agenda [24-03-2021] - Plenair debat over de ontwikkelingen rondom het coronavirus (5224) | brief [26-05-2021] - Beleidsbrief over ondersteuning van de zorg tijdens de Covid-crisis, herstel van zorgprofessionals en het inhalen van reguliere zorg (31765, nr. 566) (26210) |
Leveringszekerheid van geneesmiddelen en persoonlijke beschermingsmiddelen: ik heb de Kamer toegezegd dat daar een verslag over komt. Dat stuur ik binnenkort toe. | Parlementaire agenda [24-03-2021] - Plenair debat over de ontwikkelingen rondom het coronavirus (5224) | brief [07-05-2021] - Kamerbrief RT Leveringszekerheid (29477, nr. 703) (26131) |
De TK wordt geïnformeerd over vaccinatieplanning en –verplichting voor topsporters die deelnemen aan de OS en PS, zodra hierover meer bekend is. | Parlementaire agenda [24-03-2021] - Plenair debat over de ontwikkelingen rondom het coronavirus (5224) | brief [13-04-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1105) (26023) |
Bezoekersregeling: dan zeg ik toe — ik zeg dit via de microfoon ook tegen de ambtenaren —- dat we in de volgende brief nog even ook die varianten doorlopen en aangeven waarom er in ieder geval nu niet voor gekozen is, hoewel misschien dan wel. Maar nu dus nog niet. | Parlementaire agenda [24-03-2021] - Plenair debat over de ontwikkelingen rondom het coronavirus (5224) | brief [13-04-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1105) (26023) |
M.b.t. routekaart: Momenteel worden meer tussenstappen, overeenkomstig het verzoek van uw Kamer, in samenspraak met de verschillende sectoren nader ingevuld. Uw Kamer wordt hier in de volgende stand van zakenbrief nader over geïnformeerd | Uitgaande brief [23-03-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1063) (25962) | brief [13-04-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1105) (26023) |
Daarnaast wordt er bij deze volgende update van de routekaart in samenspraak met de veiligheidsregio’s een overzicht opgenomen met indicatieve mijlpalen voor heropening van de samenleving. Daarbij dient te worden opgemerkt dat continu bezien moet worden welke ruimte de epidemie ons geeft om maatregelen al dan niet te versoepelen. Ik heb kennis genomen van het OMT advies ten aanzien van mogelijke versoepelingen in de routekaart, zoals eerder in deze brief beschreven. Ik ga dit verder bestuderen en kom er in een volgende stand van zakenbrief op terug | Uitgaande brief [23-03-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1063) (25962) | brief [13-04-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1105) (26023) |
De eerste resultaten omtrent de monitoring van de CoronaCheck app tijdens het fieldlab in Biddinghuizen zal ik in de volgende stand van zaken brief aan uw Kamer delen | Uitgaande brief [23-03-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1063) (25962) | brief [13-04-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1105) (26023) |
In fase 2 zal HPZone worden vervangen door een nieuwe voorziening. Ik zal derhalve in mijn volgende stand van zakenbrief ingaan op de gekozen alternatieve voorziening voor HPZone Lite en de stand van zaken inzake de aanpak en inrichting van het tijdelijke beheer | Uitgaande brief [23-03-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1063) (25962) | brief [13-04-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1105) (26023) |
De special envoy beveelt aan hier een specifieke taskforce voor op te zetten. Ik zal dit samen met de collega’s van het ministerie van EZK en VNO-NCW bespreken en informeer uw Kamer in de volgende stand van zakenbrief over de uitkomsten van dit overleg. Daarbij zal ik ook ingaan op de overige aanbevelingen van de special envoy en de voorgenomen vervolgstappen | Uitgaande brief [23-03-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1063) (25962) | brief [13-04-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1105) (26023) |
U realiseert voor 1 juli 2021 een campagne voor de preventie van VGV, huwelijksdwang en achterlating over het uitreizen naar het land van herkomst in de zomer | Uitgaande brief [18-03-2021] - Voortgang actieagenda Schadelijke Praktijken (32175, nr. 70) (25939) | brief [18-06-2021] - Voortgangsrapportage programma Geweld hoort nergens thuis (28345, nr. 252) (26322) |
Onder regie van de minister voor Rechtsbescherming wordt het onderzoek naar meldingen bij VGV voor de zomer van 2021 afgerond | Uitgaande brief [18-03-2021] - Voortgang actieagenda Schadelijke Praktijken (32175, nr. 70) (25939) | brief [18-06-2021] - Voortgangsrapportage programma Geweld hoort nergens thuis (28345, nr. 252) (26322) |
De minister van Volksgezondheid, Welzijn en Sport zegt de Kamer, naar aanleiding van een vraag van het lid Otten (Fractie-Otten), toe dat hij de recente cijfers inzake de CoronaMelder-app per brief toestuurt | brief [13-04-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1105) (26023) | |
De minister van Volksgezondheid, Welzijn en Sport zal er, naar aanleiding van een vraag van het lid Recourt (PvdA), op toezien dat contactonderzoek door instellingen voldoet aan de Algemene Verordening Gegevensbescherming (AVG) | brief [13-04-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1105) (26023) | |
NB Toezegging EK (T03023): De minister van Volksgezondheid, Welzijn en Sport zegt toe, naar aanleiding van een vraag van het lid De Boer (GroenLinks), een uitzondering te maken op de mondkapjesplicht voor mensen die communiceren met iemand die is aangewezen op liplezen | brief [11-05-2021] - Aanbieding afschrift stand van zakenbrief 11 mei 2021 (Eerste Kamer) (26152) | |
Overigens werken we toe naar het overgaan van het berekenen van vaccinaties op basis van uitgereden vaccins naar het tellen op basis van de in de bronsystemen geregistreerde en naar CIMS doorgestuurde vaccinatie-informatie. In de volgende voortgangsbrief informeer ik u over de stand van zaken hierbij | Uitgaande brief [31-03-2021] - Commissiebrief Tweede Kamer inzake Commissieverzoek om een Kabinetsreactie te ontvangen op het bericht over de vaccinatiesnelheid (25295, nr. 1095) (25981) | brief [13-04-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1105) (26023) |
De Kamer wordt nader geïnformeerd over de invoering van minimum unit pricing | Parlementaire agenda [16-11-2020] - Wetgevingsoverleg Wijziging van de Drank- en Horecawet in verband met het Nationaal Preventieakkoord en evaluatie van de wet (TK 35337) (5154) | brief [05, nr. 07-2021] - Voortgangsrapportage Nationaal Preventieakkoord 2020 (26437) |
De Kamer ontvangt in mei een reactie op het advies dat oplossingsrichtingen schetst om gemeenten instrumentarium te geven, gericht op het tegengaan van de toename van het aantal fastfoodketens | Parlementaire agenda [01-02-2021] - Notaoverleg Preventie (medische, leefstijl, suïcide en infectiepreventie) (5120) | brief [04-06-2021] - Gezonde voedselomgeving (32793, nr. 551) (26258) |
Er wordt een verkenning gestart naar de wijze waarop terrassen rookvrij gemaakt kunnen worden | Parlementaire agenda [01-02-2021] - Notaoverleg Preventie (medische, leefstijl, suïcide en infectiepreventie) (5120) | brief [09-07-2021] - Rookvrije terrassen (26483) |
Toegangstesten: inzicht geven in financiering bij volgende stappen.(Hermans (VVD)) | Parlementaire agenda [15-04-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5227) | brief [14-04-2021] - Commissiebrief inzake Verzoek om informatie over de overeenkomst van het ministerie inzake sneltesten bij evenementen (25295, nr. 1131) (26030) |
Ingaan op scenario in geval zich een tegenvaller voordoet rond Janssen. (Hermans (VVD)) | Parlementaire agenda [15-04-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5227) | brief [11-05-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1179) (26151) |
Ik zeg mevrouw Van Esch toe dat ik zal kijken welke opvolging er is gegeven aan de meldingen bij slachthuizen zoals die hier zijn aangegeven. (Westerveld (GL), Van Esch (PvdD)) | Parlementaire agenda [15-04-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5227) | brief [11-05-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1179) (26151) |
Ik zeg toe, wat ik ook in eerste termijn heb gezegd, dat ik in de volgende brief uitgebreid zal ingaan op de situatie in slachthuizen, inclusief de cijfers. Dat zal in de brief van volgende week zijn, of als dat te snel is, dan die daarna. | Parlementaire agenda [15-04-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5227) | brief [11-05-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1179) (26151) |
Testen: In mijn volgende stand van zakenbrief zal ik ingaan op de definitieve resultaten van de pilots en het kader dat voor grootschalig risicogericht testen ingericht wordt. Ik doe u morgen een separate brief toekomen naar aanleiding van het verzoek van Uw Kamer n.a.v. berichtgeving in de media over de bekostiging van toegangstesten | Uitgaande brief [13-04-2021] - Aanbieding stand van zakenbrief COVID-19 (Eerste Kamer) (26022) | brief [11-05-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1179) (26151) |
Vaccins/Digitaal Groen Certificaat: De Europese Commissie heeft op 17 maart 2021 voorstellen gedaan om te komen tot een Digitaal Groen Certificaat. Ondertussen is de verkenning gestart hoe dit in Nederland geïmplementeerd kan worden. In de volgende stand van zakenbrief zal ik uitgebreider terugkomen op deze implementatie | Uitgaande brief [13-04-2021] - Aanbieding stand van zakenbrief COVID-19 (Eerste Kamer) (26022) | brief [11-05-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1179) (26151) |
Vaccins: Op dit moment is immers nog onvoldoende duidelijk over de werkzaamheid van de vaccins in de tijd en in welke mate het coronavirus endemische vormen aan zal nemen, waartegen we ons al dan niet op jaarlijkse basis zullen moeten beschermen met een vaccin. In een van de komende Kamerbrieven zal ik uw Kamer hierover nader informeren | Uitgaande brief [13-04-2021] - Aanbieding stand van zakenbrief COVID-19 (Eerste Kamer) (26022) | brief [11-05-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1179) (26151) |
Reguliere zorg: Zoals gemeld in de vorige Kamerbrief wordt er samen met de NZa en veldpartijen gewerkt aan een plan om de toegankelijkheid van zorg na de COVID-crisis te waarborgen. Wanneer dit plan af is, zal ik de Kamer hierover informeren | Uitgaande brief [13-04-2021] - Aanbieding stand van zakenbrief COVID-19 (Eerste Kamer) (26022) | brief [26-05-2021] - Beleidsbrief over ondersteuning van de zorg tijdens de Covid-crisis, herstel van zorgprofessionals en het inhalen van reguliere zorg (31765, nr. 566) (26210) |
Sinds het indienen van het Initiatiefwetsvoorstel en het indienen van de vragen uit het voorlopige verslag zijn er ontwikkelingen in het kader van het Experiment gesloten coffeeshopketen. De beantwoording van de vragen uit het voorlopig verslag vergt daardoor meer tijd en verwachten wij u in mei te sturen | Uitgaande brief [16-04-2021] - Stand van zaken Experiment gesloten coffeeshopketen (Eerste Kamer) (26035) | brief [07-06-2021] - Initiatiefwetsvoorstel gesloten coffeeshopketen (34 165) (Eerste Kamer) (26267) |
Vaccinatiecapaciteit: Ik zal u elke keer in die brieven updaten over wat we daarvoor hebben georganiseerd en hoe die draaiboeken eruitzien. (L. Dassen (VOLT)) | Parlementaire agenda [22-04-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5232) | brief [11-05-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1179) (26151) |
Verdelen van de druk in ziekenhuizen: Zou ik toch mogen vragen om in de volgende brief terug te komen op de vraag welke extra acties nog mogelijk zijn? Dat gaan we doen. (Van der Staaij (DGP)) | Parlementaire agenda [22-04-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5232) | brief [11-05-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1179) (26151) |
Slachthuizen: de meest actuele ontwikkelingen nemen we mee in de aankomende covid-voortgangsbrief. (Van Esch (PvdD)) | Parlementaire agenda [22-04-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5232) | brief [11-05-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1179) (26151) |
Inhaalzorg: Zodra dit plan gereed is, zal ze het naar de Kamer sturen. Naar verwachting is dat in de tweede helft van mei. (Wilders (PVV)) | Parlementaire agenda [22-04-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5232) | brief [26-05-2021] - Beleidsbrief over ondersteuning van de zorg tijdens de Covid-crisis, herstel van zorgprofessionals en het inhalen van reguliere zorg (31765, nr. 566) (26210) |
Er volgt een korte reactie op het RVS-advies in een brief over een aantal preventiezaken die de Stas in mei naar de Kamer stuurt | Uitgaande brief [29-04-2021] - Aanbieden RVS-advies ‘Een eerlijke kans op gezond leven’ (32793, nr. 550) (26105) | brief [07-07-2021] - Bouwstenen voor een fundament onder toekomstig preventiebeleid (26457) |
NB: Toezegging EK. De Minister van Volksgezondheid, Welzijn en Sport zegt de Kamer, naar aanleiding van een vraag van het lid Kluit (GroenLinks), toe dat in alle brieven die de Kamer zal ontvangen met betrekking tot Covid-19 maatregelen, altijd een directe koppeling zal worden gelegd tussen suggesties voor maatregelen en een weging waarom die wel of niet meegenomen worden. | Parlementaire agenda [20-04-2021] - Interpellatiedebat inzake de uitvoering van enkele moties m.b.t. Covid-19 (5235) | brief [06-07-2021] - Maatregelenbrief COVID-19 (26449) |
Nieuwe toezegging om onderzoek naar Minimum Unit Pricing (MUP) zo spoedig mogelijk na te sturen. Deze brief is gepland voor half juni. | Uitgaande brief [06-04-2021] - Rapportage RIVM en onderzoeken alcoholpreventie (27565, nr. 179) (25994) | brief [05-07-2021] - Voortgangsrapportage Nationaal Preventieakkoord 2020 (26437) |
Het Ondersteuningsteam Zorg voor de Jeugd krijgt opdracht om bij elk van de jongeren en hun ouders die vanwege de sluiting van de DHG in augustus 2021 een passende en duurzame vervolgplek hebben gekregen omdat zij op 1 augustus hun behandeling nog niet afgerond hadden, navraag te doen hoe het met het kind gaat, of het op een goede plek zit en of zij veiligheid hebben ervaren. | Parlementaire agenda [21-04-2021] - Plenair debat Hoenderloo groep (5228) | brief [17-06-2021] - Voortgangsbrief Jeugd (31839, nr. 784) (26319) |
Als uit de navraagactie van het OZJ blijkt dat er knelpunten zijn gaat het ministerie met alle belangrijke actoren proberen de jongeren een passend aanbod te bieden. | Parlementaire agenda [21-04-2021] - Plenair debat Hoenderloo groep (5228) | brief [17-06-2021] - Voortgangsbrief Jeugd (31839, nr. 784) (26319) |
m.b.t advies Jeugdsprong: Wanneer dat advies gereed is, gaan we daar natuurlijk serieus over in gesprek. Jongeren zullen hierbij betrokken worden. Daar gaan we zo snel mogelijk naar kijken | Parlementaire agenda [21-04-2021] - Plenair debat Hoenderloo groep (5228) | brief [17-06-2021] - Voortgangsbrief Jeugd (31839, nr. 784) (26319) |
Inspectie vragen of zij het beeld «afname dwang in jeugdhulp en toename dwang in GGZ» uit toezicht herkent en daarover de Kamer informeren | Parlementaire agenda [21-04-2021] - Plenair debat Hoenderloo groep (5228) | brief [17-06-2021] - Voortgangsbrief Jeugd (31839, nr. 784) (26319) |
In de volgende brief ga ik in op de voortgang t.a.v. vaccinatie in Suriname. (Kuzu DENK) | Parlementaire agenda [12-05-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5240) | brief [28-05-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1241) (26221) |
Toegangstesten (irt vakanties): Ja, de voor- en nadelen. Dat is dus niet: ik ga onderzoeken of ik het ga doen. Ik zal de voor- en nadelen daarvan op een rij zetten. (Paternotte, D66) | Parlementaire agenda [12-05-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5240) | brief [06-07-2021] - Maatregelenbrief COVID-19 (26449) |
De Kamer kan dan rekenen op een samenhangend verhaal over de kritiek planbare zorg, het herstel van de zorg, de inhaalzorg, maar ook het perspectief op de langere termijn. We gaan er dus een aparte brief van maken, die ook wordt afgestemd met het veld. (TK) | brief [26-05-2021] - Beleidsbrief over ondersteuning van de zorg tijdens de Covid-crisis, herstel van zorgprofessionals en het inhalen van reguliere zorg (31765, nr. 566) (26210) | |
Ik heb recent de Kamer geïnformeerd over de uitvoering van de motie van mevrouw Marijnissen waarin werd gevraagd om de regeling voor paramedische zorg op twee punten te wijzigen. Ik zal de Kamer daarover voor de zomer informeren. | Parlementaire agenda [12-05-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5240) | brief [18-06-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1297) (26324) |
De TK ontvangt de interdepartementale brief over bewegen als het nieuwe normaal voor het eerstkomende Debat over de ontwikkelingen rondom het coronavirus | Parlementaire agenda [12-05-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5240) | brief [20-05, nr.2021] - Nederland vitaal en in beweging (2021Z08546) (26185) |
Onderzoek zelftesten: uw Kamer wordt uiterlijk op 1 juli geïnformeerd over de (tussen)uitkomsten van het onderzoek | Uitgaande brief [18-05-2021] - Behandeling moties Tweede Kamer m.b.t. testbewijzen en quarantaineplicht inreizigers uit hoogrisicogebieden (Eerste Kamer) (26168) | brief [18-06-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1297) (26324) |
Over de voortgang van het realiseren van een fijnmazige testinfrastructuur zal ik uw Kamer informeren | Uitgaande brief [18-05-2021] - Behandeling moties Tweede Kamer m.b.t. testbewijzen en quarantaineplicht inreizigers uit hoogrisicogebieden (Eerste Kamer) (26168) | brief [28-05, nr.2021] - Stand van zakenbrief COVID-19 (25295, nr. 1241) (26221) |
Vervolgens wordt het OMT gevraagd te adviseren over de epidemiologische randvoorwaarden waaronder een gelijkstelling van een vaccinatiebewijs mogelijk zou zijn. Op basis van het advies van het OMT zal het kabinet besluiten over het realiseren van een gelijkstelling aan het testbewijs. | Uitgaande brief [18-05-2021] - Behandeling moties Tweede Kamer m.b.t. testbewijzen en quarantaineplicht inreizigers uit hoogrisicogebieden (Eerste Kamer) (26168) | brief [28-05, nr.2021] - Stand van zakenbrief COVID-19 (25295, nr. 1241) (26221) |
Uitzondering quarantaineplicht gevaccineerden: mijn streven is uw Kamer hierover begin juni te informeren | Uitgaande brief [18-05-2021] - Behandeling moties Tweede Kamer m.b.t. testbewijzen en quarantaineplicht inreizigers uit hoogrisicogebieden (Eerste Kamer) (26168) | brief [18-06-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1297) (26324) |
Tijdelijke wet maatregelen Covid-19: ik wil voor in ieder geval de volgende verlenging doen wat u vraagt, namelijk per onderdeel aangeven waarom we het nog nodig hebben. Dat is bij de volgende verlenging. (Bikker, CU) | Parlementaire agenda [12-05-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5240) | brief [18-06-2021] - Aanbiedingsbrief afschrift stand van zakenbrief COVID-19 (Eerste Kamer) (26325) |
Op 21 december 2020 is het FAST-rapport van de kwartiermakers naar uw Kamer gestuurd.[1] Ik verwacht uw Kamer in het eerste kwartaal van 2021 een inhoudelijke reactie te kunnen sturen samen met de staatssecretaris van EZK. | Uitgaande brief [12-02-2021] - Voortgangsbrief algemeen geneesmiddelenbeleid 2021 (29477, nr. 696) (25788) | brief [28-05-2021] - Kabinetsreactie rapporten FAST en actieprogramma «nieuwe kansen topsector LSH", (29477, nr. 707) (26215) |
Met het FAST-rapport werd ook het rapport van het Actieprogramma naar uw Kamer gestuurd. Hierop zal eveneens op korte termijn een inhoudelijke reactie volgen. | Uitgaande brief [12-02-2021] - Voortgangsbrief algemeen geneesmiddelenbeleid 2021 (29477, nr. 696) (25788) | brief [28-05-2021] - Kabinetsreactie rapporten FAST en actieprogramma «nieuwe kansen topsector LSH", (29477, nr. 707) (26215) |
Fieldlabs. In een volgende stand van zakenbrief zal het kabinet uw Kamer informeren over de eventuele aanpassingen in de routekaart en het openingsplan op basis van de lessen vanuit de Fieldlabs. | Uitgaande brief [28-05-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1241) (26221) | Brief van Economische Zaken d.d. 11-6-2021: BBR/21157843 |
Digitaal Corona Certificaat Na de Europese uitwerking van het EU Digitaal Corona Certificaat zal ook worden gewerkt aan de mondiale interoperabiliteit. Daarover zal ik uw Kamer tijdig informeren.Over de verdere technische uitwerking en beleidsmatige vormgeving van het vaccinatiebewijs als onderdeel van het DCC zal ik uw Kamer de komende weken verder informeren. | Uitgaande brief [28-05-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1241) (26221) | brief [06-07-2021] - Maatregelenbrief COVID-19 (26449) |
Testen/Reizen Met mijn collega’s van Infrastructuur en Waterstaat en Buitenlandse Zaken tref ik gezamenlijke voorbereidingen voor het testen van uitgaande reizigers. […] Ik zal uw Kamer informeren over de voortgang. | Uitgaande brief [28-05-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1241) (26221) | Afgedaan met brief IenW/BSK-2021/175782 d.d. 18-6-2021 |
Vaccins: Ik zal u blijven informeren over de inzet van Nederland om de pandemie in Suriname te bestrijden. | Uitgaande brief [28-05-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1241) (26221) | brief [18-06-2021] - Aanbiedingsbrief afschrift stand van zakenbrief COVID-19 (Eerste Kamer) (26325) |
Daarnaast willen we in die week, de week die begint op maandag 21 juni, komen met een brief aan de Kamer met een plan van aanpak om ons voor te bereiden op die endemische fase | Parlementaire agenda [03-06-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5251) | brief [18-06-2021] - Aanbiedingsbrief afschrift stand van zakenbrief COVID-19 (Eerste Kamer) (26325) |
Over keuzevrijheid vaccins: Ik wil met u afspreken dat ik uw Kamer volgende week erover ga informeren of, en zo ja op welke manier, we dat vorm kunnen geven (oa D66 en VVD fractie) | Parlementaire agenda [03-06-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5251) | brief [11-06-2021] - Inzet Janssen- en AstraZeneca-vaccin, (25295, nr. 1290) (26293) |
Vaccineren – zijn er geen groepen die tussen wal en schip vallen? Ik ga graag met de vertegenwoordigende organisatie in gesprek en rapporteer over twee weken. (De Vries, VVD) | Parlementaire agenda [03-06-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5251) | brief [18-06-2021] - Aanbiedingsbrief afschrift stand van zakenbrief COVID-19 (Eerste Kamer) (26325) |
Vaccineren 12-18 jaar: Ik heb de Gezondheidsraad verzocht dit deel van het advies naar voren te halen. Ik zal u daarover zo snel mogelijk informeren, voorzitter. | Parlementaire agenda [03-06-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5251) | brief [30-06-2021] - Besluit advies Gezondheidsraad over vaccinatie van jongeren vanaf 12 jaar (26399) |
Volgende week willen we u over de laatste stand van de onderhandelingen informeren. We zullen u dan ook informeren over de hele technische stand van zaken van het tot wasdom brengen van dat DCC (Kuzu, DENK) | Parlementaire agenda [03-06-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5251) | brief [18-06-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1297) (26324) |
Ik zal u volgende week erover informeren hoe het staat met de contacten over topbestemmingen binnen gelijkgezinde landen over vakanties naar Marokko of Turkije (Kuzu, DENK) | Parlementaire agenda [03-06-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5251) | brief [06-07-2021] - Maatregelenbrief COVID-19 (26449) |
Ik verwacht de commissiebrief met reactie op de initiatiefnota ‘Nu investeren in de GGD’ eind juni aan de Kamer te doen toekomen. (Westerveld, GL) | brief [09-07-2021] - Commissiebrief Tweede Kamer inzake Verzoek om reactie op de Initiatiefnota van de leden van Gerven en Hijink over ‘Nu investeren in de GGD (26479) | |
Rioolwatermonitor: In de volgende brief kom ik terug op de vraag hoe we dat kalibreren zullen doen. (Van den Berg, CDA) | Parlementaire agenda [03-06-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5251) | brief [18-06-2021] - Aanbiedingsbrief afschrift stand van zakenbrief COVID-19 (Eerste Kamer) (26325) |
Keuzemogelijkheid Janssen: Qua ICT is het geregeld, maar dat zal ik dan ook volgende week toelichten, bij de GGD vanaf 9 juni. Kortom, ik kom erop terug, zowel op de juridische als op de praktische implicaties (De Vries) | Parlementaire agenda [03-06-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5251) | brief [11-06-2021] - Inzet Janssen- en AstraZeneca-vaccin, (25295, nr. 1290) (26293) |
Toegangstesten in de regio’s: Ik zal een manier vinden om u dat kaartje te laten toekomen (de Vries) | Parlementaire agenda [03-06-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5251) | brief [18-06-2021] - Aanbiedingsbrief afschrift stand van zakenbrief COVID-19 (Eerste Kamer) (26325) |
Vaccinatie kwetsbare kinderen: De Gezondheidsraad zal naar verwachting volgende week woensdag met in ieder geval het eerste deel van het advies kunnen komen. Op basis daarvan zullen we de Kamer informeren hoe daarnaar te handelen (Kamer) | brief [09-06-2021] - Reactie op advies Gezondheidsraad «Vaccinatie van kinderen met een medisch risico en ringvaccinatie» (25295, nr. 1285) (26282) | |
QR-code: Ja, ook zonder smartphone kan het; ook op papier. De mensen die de technische briefing voor volgende week woensdag voorbereiden, ga ik vragen om dat nog eens heel uitgebreid toe te lichten (Van der Plas, BBB) | Parlementaire agenda [03-06-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5251) | Technische Briefing DCC op 9 juni (Technische briefing: «Reizen en Digitaal Covid19 Certificaat» | Tweede Kamer der Staten-Generaal) |
Herstelzorg irt administratieve lasten: Ik heb natuurlijk eens in de week overleg met het zorgveld, dus ik zal de oproep van mevrouw Van den Berg daar ook bespreken (Van den Berg, CDA) | Parlementaire agenda [03-06-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5251) | brief [06-07-2021] - Maatregelenbrief COVID-19 (26449) |
Maar ook voor bron- en contactonderzoek zal de GGD gewoon klaar moeten staan. In het plan van aanpak zal ik een schets geven van hoe we komen tot een goede capaciteitsraming (Kwint, SP) | brief [06-07-2021] - Maatregelenbrief COVID-19 (26449) | |
De Gezondheidsraad zal naar verwachting volgende week woensdag met in ieder geval het eerste deel van het advies kunnen komen. Op basis daarvan zullen we de Kamer informeren hoe daarnaar te handelen | Parlementaire agenda [03-06-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5251) | brief [09-06-2021] - Reactie op advies Gezondheidsraad «Vaccinatie van kinderen met een medisch risico en ringvaccinatie» (25295, nr. 1285) (26282) |
Aanpak expertgroep zoönosen: Ik zal me ervoor inspannen dat ik dat wel doe, ook al is het een korte kabinetsreactie, en dat ik die voor de zomer zal sturen. Ik kan me best voorstellen dat er verderop nog een uitgebreidere reactie komt (Van Esch, PvdD) | Parlementaire agenda [03-06-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5251) | brief [06-07-2021] - Aanbieding rapport Bekedam (26447) |
De brief aan de NZa, met ook een reactie op het rapport, stuur ik binnenkort en dan zal ik de Kamer daar ook een afschrift van sturen (Stoffer (SGP) en Van den Hil (VVD)) | Parlementaire agenda [27-05-2021] - Plenair Debat Wvggz (Wet verplichte ggz) / Wzd (Wet zorg en dwang) (5249) | brief [10-06-2021] - Kostenonderzoek Wet zorg en dwang (35370, nr. 8) (26292) |
Registratie vaccinaties van Nederlanders buiten Nederland: ingaan op de diverse voorbeelden (CAS/BES, zonder BSN) | Parlementaire agenda [14-06-2021] - Wetgevingsoverleg Wijziging van de Wet publieke gezondheid in verband met enkele verbeteringen en preciseringen van de tijdelijke regels over de inzet van coronatoegangsbewijzen bij de bestrijding van het virus SARS-CoV-2 (TK 35853) (5261) | brief [06-07-2021] - Maatregelenbrief COVID-19 (26449) |
Kamer inlichten over (kosten) testen voor reizigers | Parlementaire agenda [14-06-2021] - Wetgevingsoverleg Wijziging van de Wet publieke gezondheid in verband met enkele verbeteringen en preciseringen van de tijdelijke regels over de inzet van coronatoegangsbewijzen bij de bestrijding van het virus SARS-CoV-2 (TK 35853) (5261) | Afgedaan met brief IenW/BSK-2021/160661 d.d. 3-6-2021 |
Vaccinaties 12-18 jarigen: zo snel mogelijk op terugkomen | Parlementaire agenda [14-06-2021] - Wetgevingsoverleg Wijziging van de Wet publieke gezondheid in verband met enkele verbeteringen en preciseringen van de tijdelijke regels over de inzet van coronatoegangsbewijzen bij de bestrijding van het virus SARS-CoV-2 (TK 35853) (5261) | brief [30-06-2021] - Besluit advies Gezondheidsraad over vaccinatie van jongeren vanaf 12 jaar (26399) |
Regeling persoonlijke beschermingsmiddelen: daarom zeg ik u graag toe dat ik zal kijken of we de regeling kunnen verlengen (Kuiken, PvdA) | Parlementaire agenda [24-06-2021] - Plenair debat over de ontwikkelingen rondom het coronavirus (5263) | brief [29-06-2021] - Quarantaine en persoonlijke beschermingsmiddelen (26389) |
Ik ga er gewoon voor zorgen dat u die getallen ook een beetje kunt volgen. Dus in de volgende voortgangsbrief zal ik de getallen over de handhaving van de quarantaineplicht toevoegen (De Vries, VVD) | Parlementaire agenda [24-06-2021] - Plenair debat over de ontwikkelingen rondom het coronavirus (5263) | brief [06-07-2021] - Maatregelenbrief COVID-19 (26449) |
Ik informeer de Kamer voor dinsdag over de uitkomst van de eventuele verlenging van de regeling mond- neusmaskers via de apotheek (Kuiken, PvdA) | Parlementaire agenda [24-06-2021] - Plenair debat over de ontwikkelingen rondom het coronavirus (5263) | brief [29-06-2021] - Quarantaine en persoonlijke beschermingsmiddelen (26389) |
Half juli kan ik naar verwachting de Kamer meer inzicht geven in hoeveel zorg moet worden ingehaald en hoe dat gaat gebeuren. Ik zal de Kamer daarover dan ook informeren (Wilders, PVV) | Parlementaire agenda [24-06-2021] - Plenair debat over de ontwikkelingen rondom het coronavirus (5263) | brief [26-07-2021] - Inhaalzorg (26515) |
De zorgen over toegankelijkheid van acute zorg betrekken bij uitwerking van houtskoolschets en de Kamer voor het verkiezingsreces informeren over de reacties op de internetconsultatie | Parlementaire agenda [14-01-2021] - Notaoverleg Medisch zorglandschap/Juiste zorg op de juiste plek/eigen bijdragen in de zorg/ziekenhuisfaillissementen/Ambulancezorg/Acute zorg en Eerstelijnszorg (5121) | brief [16-04-2021] - Internetconsultatie Houtskoolschets acute zorg (29247, nr. 29) (26034) |
Reactie op brief KNOV over integrale bekostiging geboortezorg aan Kamer sturen voor AO Zwangerschap en Geboorte | Parlementaire agenda [14-01-2021] - Notaoverleg Medisch zorglandschap/Juiste zorg op de juiste plek/eigen bijdragen in de zorg/ziekenhuisfaillissementen/Ambulancezorg/Acute zorg en Eerstelijnszorg (5121) | brief [26-01-2021] - Commissiebrief Tweede Kamer inzake Verzoek om een afschrift van de reactie op brief KNOV over de oproep tot uitstel aanwijzing integrale bekostiging geboortezorg in reguliere bekostiging (32279, nr. 209) (25681) |
Quarantaine: Op dit moment wordt een bredere monitor bijgehouden van alle processen van de quarantainewet. Ik zeg toe uw Kamer daarover in een volgende brief nader te informeren. | Uitgaande brief [18-06-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1297) (26324) | brief [06-07-2021] - Maatregelenbrief COVID-19 (26449) |
Pilots toegangstesten: In de stand van zaken brief van 28 mei jl. heb ik u geïnformeerd over het onderzoek van KPMG naar de pilots in april. Ik verwacht u binnen enkele weken te kunnen informeren over het vervolgonderzoek van KPMG naar de uitkomsten van de pilots in mei en juni. | Uitgaande brief [18-06-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1297) (26324) | brief [06-07-2021] - Maatregelenbrief COVID-19 (26449) |
NB EK: De minister van VWS zegt de Kamer, naar aanleiding van een vraag van het lid Raven (OSF), toe te bekijken op welke plek het opheffen van de mondkapjesplicht in het openingsplan past. | Parlementaire agenda [25-05-2021] ‒ 35526 Tijdelijke wet maatregelen Covid-19 (Tijden volgen nog) (5226) | brief [06-07-2021] - Maatregelenbrief COVID-19 (26449) |
NB EK: De minister van VWS zegt de Kamer, naar aanleiding van vragen van de leden Kluit (GroenLinks) en Van der Voort (D66), toe om proportionaliteit onderdeel te maken van het plan van aanpak en daarbij in te gaan op de vraag hoe om te gaan met toegangstesten op langere termijn: in welke situaties is dat proportioneel, wanneer zijn toegangstesten niet meer nodig of moeten juist weer worden ingezet (de zgn. aan-en-uitknop) en wat is de drempelwaarde daarvoor? | Parlementaire agenda [25-05-2021] ‒ 35526 Tijdelijke wet maatregelen Covid-19 (Tijden volgen nog) (5226) | brief [06-07-2021] - Maatregelenbrief COVID-19 (26449) |
NB EK: De minister van VWS zegt de Kamer, naar aanleiding van een opmerking van het lid Kluit (GroenLinks), toe de vraag op welk moment de inzet van (al dan niet begeleide) zelftesten verantwoord mogelijk is, mee te nemen bij de uitwerking van het zelftesten en het kijken over de grens om te zien hoe men dat daar doet. | Parlementaire agenda [25-05-2021] ‒ 35526 Tijdelijke wet maatregelen Covid-19 (Tijden volgen nog) (5226) | brief [06-07-2021] - Maatregelenbrief COVID-19 (26449) |
NB EK: De ministers van J&V en VWS zeggen de Kamer, naar aanleiding van vragen van de leden Janssen (SP), De Boer (GroenLinks), Prins (CDA), toe dat zij voor het zomerreces zowel de inventarisatie naar aanleiding van de motie-Stoffer/Bikker (waarmee de regering wordt verzocht te bezien welke bepalingen in de Tijdelijke wet maatregelen covid-19 (Twm) kunnen vervallen), als het plan van aanpak voor de overgang naar de endemische fase, met bijpassend wettelijke arrangement (waarmee de Twm wordt ‘gestript’), tegemoet kan zien, zodat de behandeling van dit plan en de bijbehorende Twm nog voor de zomer plaats kan vinden. | Parlementaire agenda [25-05-2021] ‒ 35526 Tijdelijke wet maatregelen Covid-19 (Tijden volgen nog) (5226) | brief [18-06-2021] - Aanbiedingsbrief afschrift stand van zakenbrief COVID-19 (Eerste Kamer) (26325) |
Half juli zullen wij uw Kamer informeren over de geschatte omvang van de inhaalzorg (Pouw-Verweij, JA21) | Parlementaire agenda [05-07-2021] - Commissiedebat Medisch specialistische zorg / ziekenhuiszorg (5173) | brief [26-07-2021] - Inhaalzorg (26515) |
In de volgende COVID-brief van half augustus zal worden ingegaan op de toekomstbestendigheid van de zorg en de termijnen van de inhaalzorg (Pouw-Verweij, JA21/Agema, PVV) | Parlementaire agenda [05-07-2021] - Commissiedebat Medisch specialistische zorg / ziekenhuiszorg (5173) | brief [26-07-2021] - Inhaalzorg (26515) |
Waarschijnlijk kom ik morgen zelf met een reactie op dat advies, waarin ik zelf de keuze kenbaar maak over voor wie dat AstraZenecavaccin bestemd is. Ik verwacht dan eind volgende week te kunnen gaan starten met prikken | Parlementaire agenda [04-02-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5197) | brief [05-02-2021] - Reactie advies inzet AstraZeneca-vaccin tegen COVID-19 (25295, nr. 985) (25742) |
De minister zal de Kamer tzt informeren hoe wordt omgegaan met de prioritering van de testcapaciteit. | Parlementaire agenda [02-09-2020] - Wetsbehandeling Tijdelijke wet notificatieapplicatie covid-19 (5126) | brief [11-09-2020] - Tijdelijke aanpassing testbeleid covid-19 (25295, nr. 537) (25019) |
Deze aandachtspunten worden – samen met betrokken professionals in de zorg en ondersteuning, ouderen- en patiëntenorganisaties en kennisexperts – uitgewerkt in een adviesrapport ter nadere invulling van de opdracht om de aanpak van ondervoeding bij ouderen structureel te borgen. Dit rapport zal ik u – voorzien van mijn reactie – later dit jaar toesturen | Uitgaande brief [19-04-2021] - Aanbieding rapport Stand van Zaken ondervoeding bij ouderen – februari 2021 (29389, nr. 108) (26052) | brief [05-07-2021] - Voortgangsrapportage Nationaal Preventieakkoord 2020 (26437) |
Ik zal dit najaar een conferentie organiseren, waarin de nieuwe inzichten onder de aandacht gebracht kunnen worden van relevante partijen, zoals gemeenten en zorgverzekeraars. Ik zal uw Kamer informeren over de uitkomsten van deze conferentie. | Uitgaande brief [12-10-2020] - Onderzoeken gemeentepolis en maatregelen om ongewenste zorgmijding tegen te gaan (29689, nr. 1081) (25161) | brief [28-12-2020] - Beantwoording motie van der Staaij en Ploumen over in kaart brengen verdere beperking stapeling van zorgkosten (34104, nr. 315) (25591) |
Ik heb toegezegd om u voor de kerst nog te informeren over hoe we die puzzel [incl. planning] exact gaan leggen. Ik ben van plan dat begin volgende week te doen. | Parlementaire agenda [15-12-2020] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5168) | brief [21-12-2020] - Kamerbrief over de uitwerking vaccinatiestrategie COVID-19 (25295, nr. 838) (25573) |
De desbetreffende AMvB is ter advisering voorgelegd aan de Autoriteit Persoonsgegevens (AP). Momenteel beraad ik mij op de verwerking van het recente advies van de AP. Ik kom hier in een aparte brief aan de Kamer op terug | Uitgaande brief [12-04-2021] - antwoorden op de vragen van het Kamerlid Van Esch (PvdD) over de Corona Opt-In, de wijze waarop mensen hun medische gegevens kunnen beschermen en mogelijk verkeerde antwoorden van de minister (2021Z03661) (26008) | brief [30-04-2021] - Voortgang gegevensuitwisseling bij spoed (27529, nr. 262) (26112) |
MVWS zegt toe het RIVM te vragen in de volgende voortgangsrapportage in te gaan op welke wijze de wijziging in WHO-richtlijnen is betrokken bij de LCI-richtlijn van het RIVM. | Parlementaire agenda [22-09-2020] - Debat over de ontwikkelingen rondom het coronavirus (5128) | brief [13-10-2020] - Stand van zaken brief COVID-19 (25295, nr. 656) (25186) |
De minister van Volksgezondheid, Welzijn en Sport zegt de Kamer, naar aanleiding van een vraag van de leden Van Hattem (PVV) en De Bruijn-Wezeman (VVD), toe dat hij de Eerste Kamer informatie verschaft over de verschillende toekomstscenario’s inzake maatregelenpakket bestrijding covid-19, en hierbij betrekt welke indicatoren wel of niet worden meegewogen | brief [18-06-2021] - Aanbiedingsbrief afschrift stand van zakenbrief COVID-19 (Eerste Kamer) (26325) | |
Eind april informeer ik uw Kamer over de vervolgstappen van 3-MMC | Uitgaande brief [09-03-2021] - Voortgangsbrief drugspreventie (24077, nr. 470) (25900) | brief [27-05-2021] - Vervolgstappen designerdrug 3-MMC, (24077, nr. 473) (26212) |
Begin november 2020 stuurt MMZS een brief die ingaat op digitale vaardigheden van zorgpersoneel en vernieuwend opleiden (motie Van den Berg/ Kuijken), daarbij de MMZS ook ingaan op stand van zaken uitvoering motie Van Den Berg over opleidingsplan | Parlementaire agenda [08-10-2020] - AO Gegevensuitwisseling/ICT/E-Health/Slimme zorg/Administratieve lasten (5030) | brief [10-11-2020] - Vernieuwend opleiden in de zorg ( 29282, nr. 420) (25307) |
De aantallen LAMP-testen die kunnen worden ingezet op die XL-locatie gaan heel fors oplopen de komende tijd. Van die ademtest wordt op dit moment een uitgebreide validatiestudie gedaan. Daarvan verwacht ik de resultaten eind november. In de volgende voortgangsbrief zal ik u informeren over de stand van zaken en de aantallen. | Parlementaire agenda [04-11-2020] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5147) | brief [17-11-2020] - Stand van zakenbrief COVID-19 (25295, nr. 713) (25350) |
toezending ketenmonitor Wvggz | Uitgaande brief [01-07-2020] - Wijziging van de Wet verplichte geestelijke gezondheidszorg en de Wet zorg en dwang psychogeriatrische en verstandelijk gehandicapte cliënten (24794) | brief [07-09-2020] - Ketenmonitor Wvggz januari - april 2020 (25424, nr. 551) (25002) |
De minister van VWS zegt, naar aanleiding van een opmerking van het lid Gerkens (SP), bereid te zijn om in Europees verband met Google en Apple het gesprek aan te gaan om zo veel mogelijk van de broncode te openbaren en zal de Kamer daarover periodiek informeren | Parlementaire agenda [06-10-2020] - Plenaire behandeling Tijdelijke wet notificatieapplicatie covid-19 (35 538). (5131) | brief [28-12-2020] - Commissiebrief Eerste Kamer inzake Website CoronaMelder.nl (25595) |
De Kamer wordt in maart geïnformeerd over de scenario’s die er zijn met betrekking tot schoollunches (i.c.m. bewegen) en over de huidige stand van zaken hiervan | Parlementaire agenda [01-02-2021] - Notaoverleg Preventie (medische, leefstijl, suïcide en infectiepreventie) (5120) | brief [30-03-2021] - Gezonde schoollunch en beweegaanbod (32793, nr. 548) (25978) |
a. In de voorgangsrapportage over inkoop en aanbesteden die voor de Kerst aan uw Kamer zal worden gestuurd, zal ik nader ingaan op de stand van zaken met betrekking tot mijn inspanningen het sociaal domein uit te zonderen van de aanbestedingsrichtlijnen | Uitgaande brief [21-10-2020] - Onderzoeken inkoop en aanbesteden in het sociaal domein (34477, nr. 74) (25205) | brief [08-12-2020] - Voortgang aanpak Inkoop en Aanbesteden Sociaal Domein (34477, nr. 77) (25470) |
Ik zou de minister willen vragen om in zijn volgende brief dit thema wat uitgebreider te beschrijven. Welke groep? Hoe? Waar leidt het toe? Wat is de winst? Ik zal dat doen in de kabinetsreactie bij het advies van de Gezondheidsraad over AstraZeneca. | Parlementaire agenda [04-02-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5197) | brief [05-02-2021] - Reactie advies inzet AstraZeneca-vaccin tegen COVID-19 (25295, nr. 985) (25742) |
Ik ging er helemaal van uit dat de corona-opt-invragen die ik heb gesteld bij het blokje varia zouden horen, maar daar kwamen ze niet aan de orde. Daar zou ik nog schriftelijk op terugkomen. Ik ga dat dus uitgebreid schriftelijk doen. | Parlementaire agenda [03-02-2021] - Plenair Debat over een privacylek in de systemen van de GGD (5196) | brief [30-04-2021] - Voortgang gegevensuitwisseling bij spoed (27529, nr. 262) (26112) |
Ik heb de GGD’en opdracht gegeven tot een versnelling van het opschalingsplan en een herijking van de uitgangspunten. Ik zal u hierover rond 1 september informeren. | Uitgaande brief [12-08-2020] - Reactie op verzoek Regeling van Werkzaamheden 12 augustus (25295, nr. 499) (24918) | brief [28-08-2020] - Testen en traceren: samen strategisch de Corona-pandemie bestrijden (25295, nr. 510) (24972) |
Perspectief over testen en BCO in testsamenleving in volgende brief. Ik zal in mijn schets van de stappen die we zetten ook deze vernieuwing en deze innovatieve testen meenemen. | Parlementaire agenda [14-10-2020] - Plenair debat ontwikkelingen rondom het coronavirus (5139) | brief [27-10-2020] - Stand van zakenbrief COVID-19 (25295, nr. 659) (25246) |
MVWS zegt toe in de voortgangsbrief van 13 oktober uitvoeriger te beschrijven wat er loopt op het gebied van sneltesten (incl. toepassingen LAMP- en Antigeentest). | Parlementaire agenda [30-09-2020] - Plenair debat Ontwikkelingen Covid-19 (5132) | brief [13-10-2020] - Stand van zaken brief COVID-19 (25295, nr. 656) (25186) |
Ik ben gewoon niet geëquipeerd om in NEN-normen met u te spreken. Ik ben een eenvoudig mens. Maar wat ik wel kan doen, is tegen onze mensen zeggen: de vragen zijn niet goed beantwoord en ik wil ze wel graag goed beantwoorden. Dan kan ik zorgen dat ik met een beter schriftelijk antwoord terugkom in uw richting. | Parlementaire agenda [03-02-2021] - Plenair Debat over een privacylek in de systemen van de GGD (5196) | brief [12-02-2021] - Stand van zakenbrief digitale ondersteuning pandemiebestrijding (27529, nr. 258) (25790) |
We maken een implementatieplan waarin staat wat we op dit moment al hebben en weten, en wat we wanneer willen inzetten in welke situatie. Dat besluit wil ik voor 1 november kunnen nemen, zodat we met datgene wat al voorhanden is onmiddellijk aan de slag kunnen. | Parlementaire agenda [14-10-2020] - Plenair debat ontwikkelingen rondom het coronavirus (5139) | brief [27-10-2020] - Stand van zakenbrief COVID-19 (25295, nr. 659) (25246) |
De staatssecretaris zal de Tweede Kamer actief informeren over de beschikbaarheid van de specialistische jeugdzorg. | brief [17-06-2021] - Voortgangsbrief Jeugd (31839, nr. 784) (26319) | |
Voorafgaand aan de wetsbehandeling quarantaineplicht ontvangt de Kamer een brief met de laatste stand van zaken t.a.v. een vliegverbod India. (Heerma (CDA)) | Parlementaire agenda [22-04-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5232) | afgedaan met de brief van I&W van 25 april: 24804, nr. 170 |
Certificering NEN 7510: Daar moet ik op terugkomen. Daar heb ik op dit moment onvoldoende informatie over. | Parlementaire agenda [03-02-2021] - Plenair Debat over een privacylek in de systemen van de GGD (5196) | brief [12-02-2021] - Stand van zakenbrief digitale ondersteuning pandemiebestrijding (27529, nr. 258) (25790) |
Ik streef ernaar de TK in de eerste helft van december 2020 nader te informeren over de resultaten van de verkenning en het vervolg. | Uitgaande brief [27-10-2020] - Opvolging CNO-advies «Niets over ons, zonder ons» en andere trajecten betreffende de individuele beroepsuitoefening (29282, nr. 414) (25231) | brief [17-12-2020] - Resultaten verkenning zeggenschap (29282, nr. 423) (25546) |
Ik (..) ga in gesprek met de VNG wat ze verder gaan doen om ervoor te zorgen dat het geld wordt besteed aan het beoogde doelIk zal uw Kamer informeren over het verloop en de uitkomst van het gesprek met de VNG. | Uitgaande brief [11-01-2021] - antwoorden op de vragen van de Kamerleden Peters (CDA) en Van Beukering-Huijbregts (D66) over het bericht ‘Scouting en jeugd- en jongerenwerk bestolen’ (2020Z23920) (25624) | brief [28-05-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1241) (26221) |
Zoals toegezegd streef ik ernaar om het ontwerp van de wijziging van het Besluit zorgverzekering, die de toepassing van ‘medische noodzaak’ voor de GVS-bijbetaling mogelijk maakt, voor de zomer van 2021 aan uw Kamer voor te leggen. | Uitgaande brief [18-12-2020] - Modernisering geneesmiddelenvergoedingssysteem (GVS) (29477, nr. 690) (25553) | brief [18-12-2020] - Modernisering geneesmiddelenvergoedingssysteem (GVS) (29477, nr. 690) (25553) |
De MMZS zal voor het eind van het jaar (Q4 2020) een overzicht opstellen van prioriteiten en Kamerstukken op het gebied van gegevensuitwisseling voor de resterende kabinetsperiode en deze aan de Kamer sturen (PvdA). Hierbij gaat de MMZS ook in op a) positie AP in relatie tot gedragscodes (CDA). | Parlementaire agenda [08-10-2020] - AO Gegevensuitwisseling/ICT/E-Health/Slimme zorg/Administratieve lasten (5030) | brief [14-12-2020] - Prioriteiten elektronische gegevensuitwisseling resterende kabinetsperiode (27529, nr. 230) (25514) |
Wetsvoorstel Elektronische gegevensuitwisseling in de zorg naar Kamer sturen | Parlementaire agenda [14-01-2021] - Notaoverleg Medisch zorglandschap/Juiste zorg op de juiste plek/eigen bijdragen in de zorg/ziekenhuisfaillissementen/Ambulancezorg/Acute zorg en Eerstelijnszorg (5121) | brief [06-05-2021] - Beleidsbrief bij aanbieding wetsvoorstel Wegiz (27529, nr. 263) (26124) |
De ministers van J&V en VWS zeggen de Kamer, naar aanleiding van vragen van de leden Janssen (SP), De Boer (SP) en Karakus (PvdA), toe voor de zomer met een wetsvoorstel te komen waarmee delegatie onder het vereiste van goedkeuring bij wet, bij verlenging van de Twm geïntroduceerd wordt. | Parlementaire agenda [25-05-2021] ‒ 35526 Tijdelijke wet maatregelen Covid-19 (Tijden volgen nog) (5226) | brief [28-06-2021] - Wijziging van de Tijdelijke wet maatregelen covid-19 in verband met regeling van het vereiste van goedkeuring bij wet van een koninklijk besluit tot verlenging als bedoeld in artikel VIII, derde lid, van de Tijdelijke wet maatregelen covid-19 (26380) |
Volgende week zal het OMT nader advies uitbrengen over het onderwerp medische persoonlijke beschermingsmiddelen, bijvoorbeeld ook over de toepassing van medische mondneusmaskers in de zorg (breder dan de verpleeghuizen). Ik verwacht u hierover volgende week te informeren. | Uitgaande brief [02-10-2020] - Dringend advies dragen niet-medische mondkapjes (25295, nr. 616) (25118) | brief [12-10-2020] - Accenture rapport onderzoek en OMT-advies preventief gebruik (25295, nr. 624) (25165) |
We hebben het met gemeenten in het kader van de regionale aanpak ook over de doorzettingsmacht gehad. Ik wil mevrouw Kuiken, en daarmee de Kamer, beloven dat ik dat weer onder hun aandacht ga brengen, ook in het licht van de gesprekken die wij juist nu hebben met gemeenten over budgetten en maatregelen die genomen moeten worden in de hulpverlening. Daar hoort dit type aanpak, een doorzettingsmacht, bij. Ik beloof de Kamer dus dat ik dat weer op de agenda zet | Plenaire vergadering van dinsdag 25 mei 2021: 25-05-2021 Mondelinge vragenuurtje over het schrijnende tekort aan goede anorexiazorg | brief [28-05-2021] - De implementatie van de expertisecentra jeugdhulp en de aanpak eetstoornissen (31839, nr, 778) (26218) |
Kamer adequaat informeren over de navraag actie van het OZJ bij de jongeren/ouders van DHG die vanwege de sluiting een vervolgplek hebben gekregen voor de voortzetting van hun behandeling | Parlementaire agenda [21-04-2021] - Plenair debat Hoenderloo groep (5228) | brief [17-06-2021] - Voortgangsbrief Jeugd (31839, nr. 784) (26319) |
Het resultaat van de consultatie (van het discussiestuk Zorg voor de Toekomst) zal in de eerste maanden van 2021 naar de Eerste en Tweede Kamer worden gestuurd. | Uitgaande brief [10-12-2020] - Discussienota ‘Zorg voor de Toekomst’ - Update contourennota (Eerste Kamer) (25493) | brief [19-03-2021] - Consultatieverslag «Zorg voor de Toekomst» (Eerste Kamer) (25944) |
Begin 2021 ontvangt de Kamer nieuwe nalevingscijfers inzake alcoholverkoop aan jongeren in supermarkten | Parlementaire agenda [16-11-2020] - Wetgevingsoverleg Wijziging van de Drank- en Horecawet in verband met het Nationaal Preventieakkoord en evaluatie van de wet (TK 35337) (5154) | brief [27-01-2021] - Landelijk onderzoek naleving leeftijdsgrens bij de verkoop van alcohol en tabak in 2020 (27565, nr. 177) (25687) |
De staatssecretaris zegt toe dat hij brief over de toegang van jeugdigen met een psychische stoornis in december 2020 aan de Kamer zal sturen, indien mogelijk voor de 2e termijn van de begrotingsbehandeling VWS | Parlementaire agenda [19-11-2020] - AO Maatschappelijke opvang (AO GGZ /Toegang tot de Wlz voor ggz-cliënten / Personen met verward gedrag /Maatschappelijke opvang (+ evt. Maatschappelijke diensttijd) / Suïcidepreventie (5041) | brief [16-12-2020] - Voortgang implementatie wetswijziging «Toegang tot de Wlz voor mensen met een psychische stoornis» (35146, nr. 20) (25535) |
Tijdens het mondelinge vragenuur op 25 mei jl. heb ik uw kamer toegezegd in te gaan op de stappen die de komende jaren eventueel extra gezet kunnen worden om de zorg en de beschikbaarheid van deze zorg voor jongeren met een eetstoornis te verbeteren. Ik wil samen met zorgprofessionals verkennen wat mogelijk is. Ik ga samen met de VNG hierover in gesprek met de stuurgroep K-EET. Dit zijn professionals vanuit gespecialiseerde eetstoornisklinieken | Uitgaande brief [28-05-2021] - De implementatie van de expertisecentra jeugdhulp en de aanpak eetstoornissen (31839, nr. 778) (26218) | brief [28-05-2021] - De implementatie van de expertisecentra jeugdhulp en de aanpak eetstoornissen (31839, nr. 778) (26218) |
Morgen (3-7) ontvangt de kamer de houtkoolschets (toezegging richting TK Cie VWS) | Parlementaire agenda [02-07-2020] - Notaoverleg Cure (Voortzetting van notaoverleg 29 juni 2020) (5099) | brief [03-07-2020] - Houtskoolschets acute zorg (29247, nr. 314) (24817) |
De Kamer ontvangt in maart 2021 de rapportage van het Trimbos Instituut over het drugsgebruik in Nederland vanaf het moment van het ontstaan van de coronacrisis | Parlementaire agenda [01-02-2021] - Notaoverleg Preventie (medische, leefstijl, suïcide en infectiepreventie) (5120) | brief [09-03-2021] - Voortgangsbrief drugspreventie (24077, nr. 470) (25900) |
b. Ik zal u voor de Kerst over de onderzoeken en de samenhang informeren, als onderdeel van de volgende voortgangsrapportage van het programma Inkoop en Aanbesteden Sociaal Domein. | Uitgaande brief [21-10-2020] - Onderzoeken inkoop en aanbesteden in het sociaal domein (34477, nr. 74) (25205) | brief [08-12-2020] - Voortgang aanpak Inkoop en Aanbesteden Sociaal Domein (34477, nr. 77) (25470) |
Reisadvies/internationale situatie: Uw vraag is of het RIVM dat, los van de WHO, bij een aantal landen bilateraal kan checken. Die vraag breng ik over en daar zal ik u over berichten. (Heerma (CDA)) | Parlementaire agenda [22-04-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5232) | afgedaan met de brief van I&W van 25 april: 24804, nr. 170 |
MZS komt met een stand van zaken op de motie Raemakers/Bergkamp (bestaande toezegging Toezegging 8727 en motie 3463) | Parlementaire agenda [10-12-2020] - AO Zwangerschap en geboorte. (5144) | brief [12-04-2021] - Alternatieve financiering (29689, nr. 1100) (26009) |
In gesprek gaan met indieners van het manifest Niet Stiekem bij dementie over hun zorgen. De Kamer wordt per brief geïnformeerd | Mondelinge Vragenuur van 24 november 2020 | brief [06-07-2021] - Brief inzake Euthanasie bij psychiatrie en euthanasie bij dementie (26441) |
Over sneltesten en asymptomatisch testen van mensen die uit BCO onderzoek naar boven komen en mensen die app gebruiken. Ik zal daarop terugkomen in de eerstvolgende brief. | Parlementaire agenda [14-10-2020] - Plenair debat ontwikkelingen rondom het coronavirus (5139) | brief [27-10-2020] - Stand van zakenbrief COVID-19 (25295, nr. 659) (25246) |
Toezegging (in de richting van mww Agema) om in de brief over de 5 minutenregistratie de technische uitleg op te nemen over de relatie met de cliëntprofielen in de bekostiging | Parlementaire agenda [11-11-2020] - AO Langer Thuis/Dementiezorg/PGB/Wijkverpleging/WMO (5127) | brief [23-11-2020] - Vijfminutenregistratie (23235, nr. 215) (25399) |
Begin 2021 zal de Kamer worden geïnformeerd over de nulmeting van de NVWA (lees: VWS) inzake prijsacties. | Parlementaire agenda [16-11-2020] - Wetgevingsoverleg Wijziging van de Drank- en Horecawet in verband met het Nationaal Preventieakkoord en evaluatie van de wet (TK 35337) (5154) | brief [06-04-2021] - Rapportage RIVM en onderzoeken alcoholpreventie (27565, nr. 179) (25994) |
Ik streef ernaar uw Kamer voor de zomer van 2021 een nieuwe voortgangsbrief over de modernisering van het GVS te sturen | Uitgaande brief [18-12-2020] - Modernisering geneesmiddelenvergoedingssysteem (GVS) (29477, nr. 690) (25553) | brief [18-12-2020] - Modernisering geneesmiddelenvergoedingssysteem (GVS) (29477, nr. 690) (25553) |
Ik heb tijdens het plenaire debat van 17 december jl. toegezegd uw Kamer in een separate brief te informeren over de wijze waarop ik samen met de uitvoerende partijen uitwerking geef aan centrale registratie in het vaccinatieprogramma. Omdat op 5 januari a.s. een extra Kamerdebat plaatsvindt, ga ik al in deze brief uitgebreider in op ICT en centrale registratie. | Parlementaire agenda [17-12-2020] - Extra spoeddebat over ontwikkelingen rondom Coronavirus (5180) | brief [04-01-2021] - COVID-19 vaccinatiestrategie update stand van zaken (25295, nr. 851) (25604) |
- De Gezondheidsraad heeft nu opnieuw positief geadviseerd over vaccinatie van alle zuigelingen tegen het rotavirus, inclusief de kinderen uit de risicogroepen. Volgens de Gezondheidsraad is vaccineren van alle zuigelingen veilig en effectief. De kosteneffectiviteit van algemene vaccinatie is volgens de commissie echter nog steeds ongunstig, tenzij de vaccinprijs daalt. Ik (of mijn opvolger) zal uw Kamer in het najaar informeren over de beleidsreactie op dit advies | Uitgaande brief [01-07-2021] - Voortgang Verder met Vaccineren en RIVM Vaccinatiegraadrapport 2020 (32793, nr. 555) (26403) | brief [01-07-2021] - Voortgang Verder met Vaccineren en RIVM Vaccinatiegraadrapport 2020 (32793, nr. 555) (26403) |
Ik zal Uw Kamer in juli per brief informeren over de resultaten van de vervolgonderzoeken en de wijzigingen in het ex-ante model van 2022. In die brief zal ik ook ingaan op het KPMG-rapport. | Uitgaande brief [26-05-2021] - Verzoek om een stand van zaken brief over de implementatie van de aanbevelingen in het vorig jaar verschenen KPMG-rapport over risicoverevening fase 1 (29689, nr. 1101) (26202) | brief [08-07-2021] - Risicovereveningsmodel 2022 (26474) |
De Kamer wordt middels een brief separaat geïnformeerd over de nieuwe opleverdatum | Uitgaande brief [12-04-2021] - antwoorden op de vragen van het Kamerlid Baudet (FvD) over de misstanden rondom de ontwikkeling van het nieuwe RIVM gebouw (2021Z03514), (26012) | brief [12-04-2021] - Project Nieuwe Huisvesting VWS / RIVM en CBG (35570-XVI, nr. 188) (26013) |
MVWS komt terug op draagmoederschapsbank en man-man wensouders in voortgangsrapportage medische ethiek begin 2021 | Parlementaire agenda [10-12-2020] - AO Zwangerschap en geboorte. (5144) | brief [19-02-2021] - Voortgangsrapportage medische ethiek februari 2021 (34990, nr. 11) (25830) |
Ik wil dus wel de toezegging doen dat ik naga op welke manier we dat samenwerkingsplatform dat we inmiddels hebben, ook kunnen benutten om bedrijven wat proactiever aan de slag te zetten als het gaat om het voorkomen van besmettingen in hun eigen omgeving. | Parlementaire agenda [04-11-2020] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5147) | brief [17-11-2020] - Stand van zakenbrief COVID-19 (25295, nr. 713) (25350) |
Op dit moment laten we nader analyseren wat vraag en aanbod van persoonlijke beschermingsmiddelen onder verschillende scenario’s doet zoals ook meer preventief gebruik in verpleeghuizen of andere sectoren in de zorg als het aantal besmettingen in de regio sterk stijgt. We verwachten u daar eind september verder over te informeren. | Uitgaande brief [21-09-2020] - Stand van zaken COVID-19 (25295, nr. 543) (25062) | brief [13-10-2020] - Stand van zaken brief COVID-19 (25295, nr. 656) (25186) |
De SER-commissie vragen om zich te buigen over het advies ten aanzien van één CAO of één arbeidsvoorwaardenregeling voor verplegenden en verzorgenden. | Parlementaire agenda [12-11-2020] - AO Arbeidsmarktbeleid in de zorg. (5083) | brief [18-12-2020] - Reactie RVS rapport Meer dan Applaus is niet genoeg (29282, nr. 424) (25555) |
Het testen en traceren heeft wel degelijk effect in de opschaling van verschillende uitingsvormen. Ik zal proberen dat zo goed als mogelijk te schetsen. | Parlementaire agenda [14-10-2020] - Plenair debat ontwikkelingen rondom het coronavirus (5139) | brief [27-10-2020] - Stand van zakenbrief COVID-19 (25295, nr. 659) (25246) |
MVWS zegt toe snel na afloop van het debat kenbaar te maken op welk moment landelijke invoering van de corona-app zal geschieden. | Parlementaire agenda [30-09-2020] - Plenair debat Ontwikkelingen Covid-19 (5132) | brief [08-10-2020] - Landelijke introductie CoronaMelder en ‘Oplossing 2’ (25295, nr. 620) (25149) |
Er wordt een voorstel gedaan om het EU-schoolfruitprogramma uit te breiden naar zoveel mogelijk scholen in Nederland en om kinderen op de basisschool tussen de middag warm en gezond te laten lunchen. Eind maart komt de Staatssecretaris met een reactie op de motie van de leden Van Esch en Van Meenen (35570-XVI-174) die ook hiertoe oproept | Uitgaande brief [02-02-2021] - Commissiebrief Tweede Kamer inzake Reactie op Initiatiefnota lid Diertens over een gezonde leefstijl (35655, nr. 3) (25722) | brief [30-03-2021] - Gezonde schoollunch en beweegaanbod (32793, nr. 548) (25978) |
Informeren Kamer over brede schuldenaanpak en de toegang tot de zorg voor de aanvullende verzekering | Parlementaire agenda [14-01-2021] - Notaoverleg Medisch zorglandschap/Juiste zorg op de juiste plek/eigen bijdragen in de zorg/ziekenhuisfaillissementen/Ambulancezorg/Acute zorg en Eerstelijnszorg (5121) | brief [25-06-2021] - Verzoek om stand van zakenbrief mondzorg (32620, nr. 270) (26366) |
De minister stuurt nog voor het VAO een brief over de opvolging van het Follow The Money-onderzoek naar de Tweede Kamer. | Parlementaire agenda [23-06-2020] - AO Jeugd (5086) | brief [29-06-2020] - Toezegging AO Jeugd 23 juni 2020 (2020Z12576) (24770) |
We maken een plan, met LCPS, met de ROAZ'en en RONAZ'en — ik denk dat we straks een hele avond kunnen vullen in afkortingen — om ervoor te zorgen dat we klaar zijn voor een enorme stijging, zowel in de acute zorg als in de langdurige zorg. Daar is het plan op gericht en daar komen we deze maand, dus in februari, op terug. Dat gebeurt dus voordat de piek in maart verschijnt. De minister voor Medische Zorg zal uw Kamer daarover informeren. | Parlementaire agenda [04-02-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5197) | brief [23-03-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1063) (25962) |
MZS zegt toe medio februari met een brief te komen over arbeidsmarktproblematiek in de kraamzorg in relatie tot het CAO kraamzorg en komt daarin terug op de uitvoering van de motie Regterschot/Bergkamp. | Parlementaire agenda [10-12-2020] - AO Zwangerschap en geboorte. (5144) | brief [22-02-2021] - Toezeggingen Algemeen Overleg 10 december 2020 integrale geboortezorg (32279, nr. 211) (25834) |
MZS komt met een stand van zaken op de motie Raemakers/Bergkamp (bestaande toezegging Toezegging 8727 en motie 3463) | Parlementaire agenda [10-12-2020] - AO Zwangerschap en geboorte. (5144) | brief [12-04-2021] - Alternatieve financiering (29689, nr. 1100) (26009) |
«De NZa zal het eerste kwartaal van 2020 in een bestuurlijk overleg met alle relevante stakeholders het onderwerp prijstransparantie en de constateringen in de brief bespreken om een passend vervolg te bepalen. Mijn reactie op deze brief zal ik u doen toekomen samen met de uitkomsten van het bestuurlijk overleg.» | brief [01-12-2020] - Reactie op NZa-advies Eigen risico in combinatie met de dbc-systematiek (29689, nr. 1089) (25430) | |
De Kamer ontvangt voor het verkiezingsreces een samen met Per Saldo te maken uitwerking over de implicaties van een mogelijke pilot voor een inkomensvoorziening voor mantelzorgers in de vorm van een pgb (in de richting van dhr. Segers en mw. Bergkamp) | Parlementaire agenda [11-11-2020] - AO Langer Thuis/Dementiezorg/PGB/Wijkverpleging/WMO (5127); Geplande brief [28-02-2021] - Verzamelbrief toezeggingen persoonsgebonden budget (3344) | brief [16-02-2021] - Verzamelbrief pgb (25657, nr. 334) (25813) |
De Factsheet van het Trimbos-instituut over roken en corona wordt in maart 2021 naar de Kamer gestuurd | Uitgaande brief [10-03-2021] - Nota n.a.v. het verslag inzake het wetsvoorstel ter regulering van elektronische verhittingsapparaten en de neutrale sigaret (25909) | brief [10-03-2021] - Nota n.a.v. het verslag inzake het wetsvoorstel ter regulering van elektronische verhittingsapparaten en de neutrale sigaret (25909) |
De komende tijd ga ik daarom intensief in gesprek met onder meer het CIZ, de VGN, ZN en de NZa. Daarbij ga ik ook kritisch kijken naar het groeiende beroep op de meerzorgregeling. Over de uitkomsten van deze gesprekken en de verdere uitwerking van de scenario’s zal ik uw Kamer begin volgend jaar verder informeren. | Uitgaande brief [27-10-2020] - Verzamelbrief toegang Wlz (34104, nr. 303) (25225) | brief [10-02-2021] - Verzamelbrief langdurige zorg (34104, nr. 321) (25777) |
Voor het einde van het jaar voortgangsbrief gegevensuitwisseling in de zorg waar vragen van Kamerleden hun beslag krijgen. | Parlementaire agenda [08-10-2020] - AO Gegevensuitwisseling/ICT/E-Health/Slimme zorg/Administratieve lasten (5030) | brief [14-12-2020] - Prioriteiten elektronische gegevensuitwisseling resterende kabinetsperiode (27529, nr. 230) (25514) |
De Kamer ontvangt zo mogelijk in de tweede helft van maart de inventarisatie van het RIVM welke extra stappen nog gezet kunnen worden met betrekking tot alcoholgebruik, overgewicht en roken, aanvullend op wat in het Preventieakkoord is afgesproken - inclusief concrete, daaraan gekoppelde voorstellen van de staatssecretaris | Parlementaire agenda [01-02-2021] - Notaoverleg Preventie (medische, leefstijl, suïcide en infectiepreventie) (5120) | brief [06-04-2021] - Rapportage RIVM en onderzoeken alcoholpreventie (27565, nr. 179) (25994) |
We streven ernaar om het aanvraagloket bij de SVB voor de bonus voor deze groep begin 2021 te openen. Ik ben voornemens om u in de volgende stand van zakenbrief nader te informeren. | Parlementaire agenda [28-10-2020] - Plenair debat Ontwikkelingen Covid-19 (5146) | brief [08-12-2020] - Stand van zakenbrief COVID-19 (25295, nr. 771) (25476) |
De brief waar ik het over had, waar de K-EET-problematiek en de regionale expertisecentra in behandeld worden, staat klaar om naar de Kamer te komen. Ik wil beloven dat ik daar een passage aan toevoeg over hoe we dat zouden kunnen oppakken, zonder de indruk te wekken dat dat dé oplossing is. | Plenaire vergadering van dinsdag 25 mei 2021: 25-05-2021 Mondelinge vragenuurtje over het schrijnende tekort aan goede anorexiazorg | brief [28-05-2021] - De implementatie van de expertisecentra jeugdhulp en de aanpak eetstoornissen (31839, nr. 778) (26218) |
- De minister voor Rechtsbescherming en ik vinden het wenselijk om te bezien of curatoren bij faillissementen in de zorgsector van een wettelijke grondslag voorzien moeten worden om het maatschappelijk belang in voorkomende gevallen wel te laten prevaleren. In de nadere uitwerking van deze maatregel zal uiteraard een balans moeten worden gevonden tussen het maatschappelijk belang en het belang van crediteuren. Dit onderdeel verdient nadere verkenning. Hierover zal ik u na de zomer nader berichten. | Uitgaande brief [19-06-2020] - Gebundelde beleidsreactie op rapporten over faillissementen MC-groep (31016, nr. 288) (24720) | brief [07-07-2021] - Stand van zakenbrief Moties en toezeggingen zomer 2021, (26452) |
2. In de discussienota ‘Zorg voor de Toekomst’ wordt ingegaan op een meer eenduidige regiodefinitie en worden beleidsopties voorgesteld die belemmeringen op het gebied van regionale samenwerking (o.a. wat er van een regio verwacht wordt en wie daarbij welke rol zou moeten vervullen) wegnemen. | Uitgaande brief [09-11-2020] - Commissiebrief Tweede Kamer inzake Feitelijke vragen betreffende het rapport Stand van het land Regiobeelden (31765, nr. 522) (25298) | brief [19-03-2021] - Consultatieverslag «Zorg voor de Toekomst» (31765, nr. 548) (25945) |
Schriftelijke terugkoppeling over door Europese Raad gestelde criteria aan financiering projecten vanuit EU4Health | Parlementaire agenda [26-11-2020] - AO EU-Gezondheidsraad d.d. 2 december 2020 (5101) | brief [15-03-2021] - Verslag Schriftelijk Overleg (VSO) inzake informele EU-Gezondheidsraad 16 maart 2021 (21501-31, nr. 605) (25925) |
De TK ontvangt voor het einde van 2020 het onderzoeksrapport over Handel in doping | Uitgaande brief [20-11-2020] - Voortgangsbrief sport 2020 (WGO) (30234, nr. 256) (25380) | brief [14-12-2020] - Aanbieding rapport Sterk Spul (30234, nr. 259) (25522) |
In reactie op motie van Westerveld over een evaluatie van het sluiten van jeugdzorginstellingen heeft stas VWS gevraagd of zij deze kan aanhouden tot hij de TK in februari een brief heeft gestuurd met; - leerpunten uit casuïstiek rond jeugdaanbieders in financiële problemen- de conclusies die op basis daarvan getrokken worden richting de toekomst | Parlementaire agenda [14, nr. 12-2020] - Notaoverleg over de Jeugdbescherming in Zeeland (5164) | brief [19-02-2021] - Kamerbrief lessen casuistiek (31839, nr. 768) (25833) |
MVWS zegt toe de kamer te informeren via een tweewekelijkse voortgangsbrief. | Parlementaire agenda [22-09-2020] - Debat over de ontwikkelingen rondom het coronavirus (5128) | brief [08-03-2021] - Coronamaatregelen 8 maart 2021 (25893) |
Gelet op de ontwikkelingen en de impact van zoönosen op mens, dier en maatschappij wil het kabinet vooruitblikken en breder bezien wat nodig is om zoönosen in de toekomst zoveel mogelijk te voorkomen. Daarbij staat de volksgezondheid altijd voorop. Het kabinet zal daartoe samen met een expertgroep die ingesteld zal worden in beeld brengen wat nodig is in de breedte van volksgezondheid, diergezondheid en milieu om het risico op het ontstaan van zoönosen zoveel mogelijk te verkleinen. Dit zal worden bezien in zowel de nationale als internationale context. | Uitgaande brief [21-11-2020] - SARS-CoV-2 bij nertsenbedrijf in Putten (28286, nr. 1138) (25381) | brief [31-12-2020] - Verzamelbrief SARS-CoV-2 bij dieren (28286, nr. 1166) (25600) |
Stas geeft terugkoppeling aan de kamer over de mogelijkheden om Nu niet Zwanger en Kansrijke Start te borgen | Parlementaire agenda [10-12-2020] - AO Zwangerschap en geboorte. (5144) | brief [07-07-2021] - Stand van zakenbrief Moties en toezeggingen zomer 2021, (26452) |
Vliegverbod India: Ik stuur u een brief als er nieuws te melden is. Dat heb ik zojuist toegezegd aan de heer Heerma. (Paternotte D66)) | Parlementaire agenda [22-04, nr. 2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5232) | Afgedaan met de brief van I&W van 25 april: 24804, nr. 170 |
De staatssecretaris doet zijn best uiterlijk begin februari te reageren op het initiatiefvoorstel Gezonde Leefstijl van Kamerlid Diertens zodat het voor haar vertrek half februari (mogelijk) nog besproken kan worden. | Parlementaire agenda [02-12-2020] - Begrotingsbehandeling VWS - Eerste termijn Kamer (5142) | brief [02-02-2021] - Commissiebrief Tweede Kamer inzake Reactie op Initiatiefnota lid Diertens over een gezonde leefstijl (35655, nr. 3) (25722) |
In de eerstvolgende voortgangsbrief over vaccins zal de minister van VWS meer duidelijkheid bieden over werkzaamheid, passendheid en logistieke vereisten. Ook wordt er een update gegeven van de vaccinatiestrategie/prioritering en de afweging daarbij | Parlementaire agenda [02-12-2020] - Begrotingsbehandeling VWS - Eerste termijn Kamer (5142) | brief [08-12-2020] - Stand van zakenbrief COVID-19 (25295, nr. 771) (25476) |
Voor de zomer wordt de Kamer geïnformeerd over mooie initiatieven die lopen op het terrein van Leefstijlgeneeskunde zoals fit4surgery(kan mogelijk nog mee in Brief Voortgang Preventie in Zorgstelsel) (Van den Berg, CDA) | Parlementaire agenda [05-07-2021] - Commissiedebat Medisch specialistische zorg / ziekenhuiszorg (5173) | brief [09-07-2021] - Voortgang Preventie in het Zorgstelsel (26482) |
Bij brief van 17 november wordt de Kamer bericht over de niet-geleverde pgb-zorg tijdens de tweede coronagolf, met terugwerkende kracht tot 1 oktober (in de richting van de commissie). | Parlementaire agenda [11-11-2020] - AO Langer Thuis/Dementiezorg/PGB/Wijkverpleging/WMO (5127) | brief [17-11-2020] - Stand van zakenbrief COVID-19 (25295, nr. 713) (25350) |
De Kamer ontvangt voor de zomer een brief over de risicoverevening en hierin zal tevens worden ingaan op de aanbevelingen uit het KPMG-rapport | Parlementaire agenda [30-06-2021] - Commissiedebat Pakketbeheer (5155) | brief [08-07-2021] - Risicovereveningsmodel 2022 (26474) |
Nagaan of de KNMG bij hun nieuwe visie over euthanasie bij dementie, de recente arresten van de Hoge Raad betrekt. De Kamer wordt per brief geïnformeerd | Mondelinge Vragenuur van 24 november 2020 | brief [06-07-2021] - Brief inzake Euthanasie bij psychiatrie en euthanasie bij dementie (26441) |
Over generiek inzetten van sneltesten:In een volgende brief wil ik schetsen wanneer ik denk dat we tot dat moment kunnen komen. | Parlementaire agenda [14, nr. 10-2020] - Plenair debat ontwikkelingen rondom het coronavirus (5139) | brief [27-10-2020] - Stand van zakenbrief COVID-19 (25295, nr. 659) (25246) |
Verslag kwartiermaker m.b.t. kwaliteitsregistraties wordt na zomer verzonden | Parlementaire agenda [02-07-2020] - Notaoverleg Cure (Voortzetting van notaoverleg 29 juni 2020) (5099) | brief [25-08-2020] - advies kwartiermaker governance van kwaliteitsregistraties (29248, nr. 323) (24954) |
De staatssecretaris komt met een ondersteunend instrument en een verbetertraject voor gemeenten en cliënten om de toegang tot zorg te verbeteren voor kinderen en jongeren met een levenslange en levensbrede beperking. | Uitgaande brief [10-02-2021] - Aanbieding rapport Toegang voor jeugd met een levenslange en levensbrede hulpvraag Routes naar een integrale afweging, (31839, nr. 766) (25776) | brief [10-02-2021] - Aanbieding rapport Toegang voor jeugd met een levenslange en levensbrede hulpvraag Routes naar een integrale afweging, (31839, nr. 766) (25776) |
e minister is voornemens eind oktober 2020 een beleidsinhoudelijke reactie te sturen op het RVS-advies over laser- en IPL-behandelingen van de huid. | Uitgaande brief [14, nr. 10-2020] - RVS advies Regulering van behandeling van de huid met IPL en laserapparatuur (29282, nr. 413) (25188) | brief [27-10-2020] - Opvolging CNO-advies «Niets over ons, zonder ons» en andere trajecten betreffende de individuele beroepsuitoefening (29282, nr. 414) (25231) |
Wat ik wel kan doen, is aan de Kamer melden wat reëel is en hoe we stappen kunnen zetten die leiden tot een oplossing. Maar dan nog zijn we echt afhankelijk van externe factoren. Dingen komen bij elkaar. Ik heb vorige week een klap gegeven op een brief over de aanpak van K-EET en over de regionale expertisecentra. Die komt deze week naar de Kamer. Ik wil proberen daar ook een kop op te zetten conform de vraagstelling en de bedoeling van mevrouw Westerveld waar het gaat om de tijdshorizon, om de vraag wanneer iets gerealiseerd kan zijn. Nogmaals, met inachtneming van externe factoren. | Plenaire vergadering van dinsdag 25 mei 2021: 25-05-2021 Mondelinge vragenuurtje over het schrijnende tekort aan goede anorexiazorg | brief [28-05-2021] - De implementatie van de expertisecentra jeugdhulp en de aanpak eetstoornissen (31839, nr. 778) (26218) |
Ook werken we de komende tijd aan de communicatie van actuele maatregelen op het dashboard aan de hand van de inschalingsniveaus op het dashboard. In de volgende voortgangsbrief zal ik uw Kamer hierover en over de communicatiestrategie verder informeren. | Uitgaande brief [27-10-2020] - Stand van zakenbrief COVID-19 (25295, nr. 659) (25246) | brief [17-11-2020] - Stand van zakenbrief COVID-19 (25295, nr. 713) (25350) |
Minister van Ark gaat reageren op verzoek naar onderzoek naar geweld bij gehandicaptenzorg in volle breedte. | Parlementaire agenda [16-12-2020] - Debat cie De Winter 15 december 2020 (5162) | brief [10-02-2021] - Verzamelbrief langdurige zorg (34104, nr. 321) (25777) |
De MMZS zal voor het eind van het jaar (Q4 2020) de Kamer informeren over de resultaten van de heroverweging van het vitaal verklaren van de zorg. Daarbij zal de minister ook ingaan op mogelijkheid van overnames uit het buitenland | Parlementaire agenda [08-10-2020] - AO Gegevensuitwisseling/ICT/E-Health/Slimme zorg/Administratieve lasten (5030) | brief [14-12-2020] - Prioriteiten elektronische gegevensuitwisseling resterende kabinetsperiode (27529, nr. 230) (25514) |
U streeft ernaar om de Tweede Kamer in december 2020 te informeren over de resultaten van de verkenning op basis van het advies van de Chief Nursing Officer. | Uitgaande brief [11-11-2020] - Verslag Schriftelijk Overleg (VSO) inzake SO Concept Regeling ambulancezorgvoorzieningen (35471, nr. 37) (25312) | brief [17-12-2020] - Resultaten verkenning zeggenschap (29282, nr. 423) (25546) |
Ik bereid nog een nota van wijziging voor waarover advies aan de Raad van State zal worden gevraagd. | Uitgaande brief [05-10-2020] - Wijziging van de Wet op het bevolkingsonderzoek in verband met actuele ontwikkelingen op het terrein van preventief gezondheidsonderzoek (35384) (25122) | brief [11-03-2021] - nota van wijziging bij het voorstel van wet houdende wijziging van de Wet op het bevolkingsonderzoek in verband met actuele ontwikkelingen op het terrein van preventief gezondheidsonderzoek (25915) |
De minister van VWS zegt de Kamer, naar aanleiding van een vraag van het lid Kluit (GroenLinks), toe in stap 4 van het openingsplan de maximale groepsgrootte los te laten voor instellingen die 1,5 m kunnen aanhouden. | Parlementaire agenda [25-05-2021] ‒ 35526 Tijdelijke wet maatregelen Covid-19 (Tijden volgen nog) (5226) | brief [18-06-2021] - Aanbiedingsbrief afschrift stand van zakenbrief COVID-19 (Eerste Kamer) (26325) |
De MMZS komt nog dit jaar (Q4 2020) met een brief over open standaarden en gaat daarbij aanvullend in op a) het Philipssysteem en b) het vergroten van de keuzemogelijkheid voor zorginstellingen en c) de belemmeringen voor nieuwe toetreders (leveranciers) | Parlementaire agenda [08-10-2020] - AO Gegevensuitwisseling/ICT/E-Health/Slimme zorg/Administratieve lasten (5030) | brief [15-12-2020] - Open standaarden en ICT-markt in de zorg (2020Z24951) (25528) |
Stas geeft terugkoppeling aan de kamer over de mogelijkheden om Nu niet Zwanger en Kansrijke Start te borgen | Parlementaire agenda [10-12-2020] - AO Zwangerschap en geboorte. (5144) | brief [07-07-2021] - Stand van zakenbrief Moties en toezeggingen zomer 2021, (26452) |
In het kader van de motie Westerveld over het in kaart brengen van dwangmaatregelen en onderzoek naar de gevolgen[1] heb ik uw Kamer toegezegd om naast de onderzoeken die er al zijn, opdracht te geven voor aanvullend onderzoek naar de frequentie van drang en dwang bij eetstoornissen. Daarnaast wordt ook gekeken naar de reden van starten met dwangvoeding. Dit onderzoek wordt inmiddels uitgevoerd. Ik informeer uw Kamer eind dit jaar over de uitkomsten hiervan. | Uitgaande brief [28-05-2021] - De implementatie van de expertisecentra jeugdhulp en de aanpak eetstoornissen (31839, nr. 778) (26218) | brief [18-06-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1297) (26324) |
MZS zegt toe medio februari met een brief te komen over arbeidsmarktproblematiek in de kraamzorg in relatie tot het CAO kraamzorg en komt daarin terug op de uitvoering van de motie Regterschot/Bergkamp. | Parlementaire agenda [10-12-2020] - AO Zwangerschap en geboorte. (5144) | brief [22-02-2021] - Toezeggingen Algemeen Overleg 10 december 2020 integrale geboortezorg (32279, nr. 211) (25834) |
De Kamer zal in een reguliere verzamelbrief worden geïnformeerd over de resultaten van de gesprekken met producenten en verstrekkers om de alcoholmarketing onder jongeren terug te dringen | Parlementaire agenda [16-11-2020] - Wetgevingsoverleg Wijziging van de Drank- en Horecawet in verband met het Nationaal Preventieakkoord en evaluatie van de wet (TK 35337) (5154) | brief [06-04-2021] - Rapportage RIVM en onderzoeken alcoholpreventie (27565, nr. 179) (25994) |
Ik hoop in het najaar meer te kunnen zeggen over hoe die (corona) vaccinatiestrategie eruit gaat zien. | Parlementaire agenda [02-09-2020] - Plenair debat Stand van zaken covid-19 (5125) | brief [20-11-2020] - COVID-19 Vaccinatiestrategie (25295 nr. 745) (25365) |
Voor september geleerde lessen van deze coronaperiode delen met de Kamer (motie Asscher/ motie Veldman) Hierbij worden ook cliëntenorganisaties, de V&VN en de brancheorganisaties betrokken. | Parlementaire agenda [15-06-2020] - Notaoverleg Care (5116) | brief [01-09-2020] - Gehandicaptenzorg - motie Van den Berg geleerde lessen (25295, nr. 507) (24982) |
Stas zegt toe contact op te nemen met dhr. Van de Pol (expertisecentrum SMA) over een spoedige toevoeging van SMA aan de hielprikscreening. Dit wordt meegenomen in de volgende voortgangsbrief, zo mogelijk voor het AO preventie van 1 februari 2021. | Parlementaire agenda [10-12-2020] - AO Zwangerschap en geboorte. (5144) | brief [27-01-2021] - Toevoeging SMA aan neonatale hielprikscreening (29323, nr. 146) (25688) |
Ik ben van plan de uitkomst van de verkenning vóór de zomer naar de Tweede Kamer te sturen.»[dit gaat over een verkenning naar een aanpassing van de systematiek van het eigen risico] | Uitgaande brief [17-03-2021] - Verslag Schriftelijk Overleg (VSO) inzake Reactie op het advies van de Nederlandse Zorgautoriteit (NZa) Eigen risico in combinatie met de dbc-systematiek (29689, nr. 1089) (25933) | brief [05-07-2021] - Verkenning eigen risico naar vaste eigen bijdragen en evaluatie naar financieel maatwerk door gemeenten (26431) |
Begin 2021 zal de Kamer worden geïnformeerd over de nulmeting van de NVWA (lees: VWS) inzake prijsacties | Parlementaire agenda [16-11-2020] - Wetgevingsoverleg Wijziging van de Drank- en Horecawet in verband met het Nationaal Preventieakkoord en evaluatie van de wet (TK 35337) (5154) | brief [06-04-2021] - Rapportage RIVM en onderzoeken alcoholpreventie (27565, nr. 179) (25994) |
Omschrijving | Vindplaats | Stand van zaken |
|---|---|---|
Ik zal de Kamer op een later moment informeren over de voortgang van de implementatie van de aanbevelingen. | brief [25-08-2020] - advies kwartiermaker governance van kwaliteitsregistraties (29248, nr. 323) (24954) | 20-07-2021 Zie geplande brief 3406 reactie op de inbreng verslag van een schriftelijk overleg over het advies kwartiermaker governance van kwaliteitsregistraties (kamerstuk 29248, nr. 323), delphi nummer 3406. |
In september zorgbreed advies van Chief Nursing Officer met betrekking tot positionering verpleegkundigen (toezegging in de richting van TK Commissie VWS). | Parlementaire agenda [02-07-2020] - Notaoverleg Cure (Voortzetting van notaoverleg 29 juni 2020) (5099) | |
Uitvoering motie Van Kooten-Arissen over bonus voor zorgpersoneel. | Parlementaire agenda [15-06-2020] - Notaoverleg Care (5116) | 28-07-2021 Met de subsidieregeling bonus zorgprofessionals COVID-19 (Stcrt. 2020, 48058) is uitvoering gegeven aan deze motie. Van 15 september tot 10 november 2020 konden zorgaanbieders subsidie aanvragen om een bonus uit te keren aan zorgprofessionals die een uitzonderlijke prestatie hebben geleverd in de strijd tegen COVID-19. Van 1 maart tot en met 12 april 2021 konden budgethouders een bonus aanvragen voor hun pgb-zorgverleners. Inmiddels is de tweede termijn voor de bonusaanvraag die van 15 juni tot en met 27 juli 18 uur liep, verstreken. Ik verwacht de Kamer in oktober te kunnen informeren over de bonusaanvragen en de hoogte van het bonusbedrag. Na de zomer informeer ik de Kamer over de mogelijkheden om te komen tot een bonusregeling voor de zorgverleners die vanuit een Zvw-pgb worden betaald. |
De NZa is voornemens om de informatieplicht voor zorgaanbieders en het traumacentrum op te nemen in een regeling op grond van artikel 62 Wmg. De eisen en voorwaarden die in de regels worden opgenomen moeten nog worden uitgewerkt. Deze regeling zal worden gepubliceerd in de Staatscourant. De Minister voor Medische Zorg en Sport zal de regels aan uw Kamer doen toekomen. | brief [04-09-2020] - Verslag Schriftelijk overleg (VSO) inzake concept-Uitvoeringsbesluit Wtza, concept-wijziging BUB WMG, concept-AMvB acute zorg (Kamerstuk 29247, nr. 312) (29247, nr. 316) (24997) | 21-07-2021 Op 21 juni 2021 is de NZa verzocht regels te stellen. De regeling van de NZa zal in het najaar, naar verwachting half december 2021, aan de Tweede Kamer worden gezonden. |
MZS informeer de Kamer over gebruik PBM voor specifieke doelgroepen als daar vanuit OMT en LCH uitkomsten van zijn. | Parlementaire agenda [02-09-2020] - Plenair debat Stand van zaken covid-19 (5125) | 03-08-2021 Is afgedaan bij brief van 2 februari 2021 (25295, nr. 950). |
Begin 2021 zal ik u de resultaten van de evaluatie met een beleidsreactie aan u sturen. | brief [14-09-2020] - Ex durante evaluatie pilot Lerend evalueren (31865, nr. 177) (25021) | |
Ook het CPZ doet op dit moment een inventarisatie naar regionale initiatieven gericht op het op korte termijn borgen van de toegankelijkheid van de geboortezorg. Eerste bevindingen geven aan dat deze initiatieven zich vooral richten op het benutten van bestaande capaciteit. Naar verwachting wordt deze inventarisatie dit najaar afgerond en dan zal ik u hierover informeren. | brief [24-09-2020] - Stand van zaken kraamzorg; verloskundige capaciteit (32279, nr. 205) (25076) | 27-07-2021 De verwachting is dat de Kamer in het najaar van 2021 wordt geïnformeerd. |
Volgende rapportage aan de TK over voortgang Meerjarenprogramma Depressiepreventie in september 2021. | brief [28-09-2020] - Voortgangsrapportage Meerjarenprogramma Depressiepreventie (32793, nr. 496) (25087) | 30-07-2021 Het streven is de Kamer in het najaar van 2021 te informeren. |
Motie 35471, nr. 25: Zodra hierover meer duidelijk is, zal ik de Tweede Kamer nader informeren. | brief [07-10-2020] - Voorhang concept Regeling ambulancezorgvoorzieningen (35471, nr. 35) (25147) | 22-07-2021 In het najaar (termijn 1 november) wordt de Tweede Kamer geïnformeerd over de stand van zaken Actieplan ambulancezorg. In deze brief zal worden ingegaan op de moties. |
Motie 35471, nr. 29 Zodra hierover meer duidelijk is, zal ik de Tweede Kamer nader informeren. | brief [07-10-2020] - Voorhang concept Regeling ambulancezorgvoorzieningen (35471, nr. 35) (25147) | 22-07-2021 In het najaar (termijn 1 november) wordt de Tweede Kamer geïnformeerd over de stand van zaken Actieplan ambulancezorg. In deze brief zal worden ingegaan op de moties. |
Ik beschouw de motie van Kamerlid Van Den Berg en toezegging over de stand van zaken van de umc’s daarmee deels als afgedaan. Zoals aangegeven zal de NZa de monitor jaarlijks tot en met in ieder geval 2022 uitvoeren. Ik zal uw Kamer informeren wanneer er een nieuwe monitor is. En ik zal de NFU vragen om mij in september 2022 opnieuw te informeren over de stand van zaken van de umc’s op de verschillende thema’s. | brief [08-10-2020] - Stand van zaken umc's (33278, nr. 10) (25156) | 22-07-2021 De Kamer wordt naar verwachting in november 2021 geïnformeerd. |
De Tweede Kamer ontvangt jaarlijks een voortgangsrapportage van de nationale dementiestrategie 2021-2030, voor het eerst in het voorjaar van 2022. | brief [21-09-2020] - Nationale Dementiestrategie 2021-2030 (25424, nr. 553) (25052) | |
De Kamer wordt geïnformeerd omtrent de uitvraag bij de Autoriteit Persoonsgegevens over het gebruik van het inzagerecht loggegevens. Daarbij zal de MMZS de resultaten van de inventarisatie met betrekking tot volgjezorg.nl meenemen | Parlementaire agenda [08-10-2020] - AO Gegevensuitwisseling/ICT/E-Health/Slimme zorg/Administratieve lasten (5030) | 30-07-2021 De Tweede Kamer wordt zomer 2021 geïnformeerd middels een voortgangsbrief informatiebeleid. |
In 2021 zal de minister de Kamer per brief informeren over de collectieve uitgaven aan ICT en gegevensuitwisseling in de zorg. | Parlementaire agenda [08-10-2020] - AO Gegevensuitwisseling/ICT/E-Health/Slimme zorg/Administratieve lasten (5030) | 30-07-2021 Onderhanden. De Tweede Kamer wordt voor eind 2021 geïnformeerd. |
De MMZS zal de Kamer in de eerste helft van 2021 informeren over de uitfasering en opvolging van het UZI-register en zal daarbij ingaan op de uitkomsten van de lopende pilot in de wijkverpleging. | Parlementaire agenda [08-10-2020] - AO Gegevensuitwisseling/ICT/E-Health/Slimme zorg/Administratieve lasten (5030) | 30-07-2021 De Tweede Kamer wordt zomer 2021 geïnformeerd middels een voortgangsbrief informatiebeleid. |
De MMZS zal de Kamer voor het eind van het jaar in een separate brief ingaan op toestemming voor gegevensuitwisseling. Daarbij zal de minister ingaan op a) de onmogelijkheid van gespecificeerde toestemming, b) de toepasbaarheid van de Estse wijze van toestemmingverlening (opt-out), c) informeren over de mogelijkheden van Mitz als centrale voorziening (D66) d) Factsheet toestemming e) toestemmingsvraagstuk rondom acute zorg. | Parlementaire agenda [08-10-2020] - AO Gegevensuitwisseling/ICT/E-Health/Slimme zorg/Administratieve lasten (5030) | 30-07-2021 Onderhanden. De Tweede Kamer wordt hier voor eind van 2021 over geïnformeerd. |
De MMZS zal het onderzoek van ACM naar marktgedrag ICT-leveranciers in de zorg toezenden aan de Kamer wanneer het gereed is. | Parlementaire agenda [08-10-2020] - AO Gegevensuitwisseling/ICT/E-Health/Slimme zorg/Administratieve lasten (5030) | 30-07-2021 De Tweede Kamer wordt geïnformeerd nadat het ACM-onderzoek is afgerond. |
De minister zal de Tweede Kamer in de zomer van 2021 wederom informeren over de verdere ontwikkeling van uitkomstgerichte zorg. | brief [21-10-2020] - Tweede voortgangsrapportage Uitkomstgerichte Zorg (31476, nr. 31) (25206) | 29-07-2021 Het programma Uitkomstgerichte zorg wordt in nauwe samenwerking met alle betrokken partijen in de medisch-specialistische zorg uitgevoerd. Mede door de COVID-19 pandemie is vertraging in de uitvoering van het programma opgetreden. In nauw overleg met deze brancheorganisaties worden nu scenario’s uitgewerkt voor de verdere uitvoering van het programma. De minister van MZS zal uw Kamer hierover in het najaar van 2021 nader informeren. |
Voor de langere termijn - dus ook voor andere mogelijke crises - wordt gewerkt aan een structurele oplossing om in dat soort situaties over voldoende voorraad te kunnen beschikken: de ijzeren voorraad. Daarvoor werk ik momenteel de kaders uit. Ik zal uw Kamer daar te zijner tijd over informeren. | brief [21-10-2020] - Feitelijke vragen inzake Inbreng feitelijke vragen Aanpak geneesmiddelentekorten en ijzeren voorraad - (29477, nr. 660) (29477, nr. 682) (25204) | 07-06-2021 De uitwerking van de ijzeren voorraad loopt, de Kamer wordt halfjaarlijks geïnformeerd. De volgende voortgangsbrief staat gepland voor oktober 2021. |
Ik ben bereid de Kamer op de hoogte te houden van zowel het gesprek dat met de branchevereniging van zorgorganisaties, ActiZ, en de Vereniging Gehandicaptenzorg Nederland (VGN) gaat plaatsvinden over de tekorten aan gz-psychologen, als van de uitkomsten van de evaluatie van Top Opleidingsplaatsen over de indeling voor volgend jaar. | brief [26-10-2020] - antwoorden op de vragen van het Kamerlid Hijink (SP) over het bericht dat zorgsectoren bakkeleien over opleidingsplaatsen gz-psychologen (2020Z15611) (25220) | |
Bij verschillende partijen bestaat gevoel voor urgentie voor voorlichting op hoogfrequent gebruik van lachgas en het verbinden van bestaande en nieuwe initiatieven. Ik zal daarom samen met de Vereniging voor Neurologie dit najaar een expertsessie organiseren waarin kansen voor preventie en voorlichting rondom hoogfrequent gebruik maar ook de juiste toeleiding naar zorg worden besproken. | brief [26-10-2020] - Lachgas voorlichting en preventie (24077, nr. 465) (25221) | 14-06-2021 Toezegging zal in de stand van zaken brief in het najaar 2021. De expertsessie heeft al plaatsgevonden, maar de uitkomsten van de expertsessie moeten inderdaad nog gedeeld worden. |
Voor de PGB-zorgverlener wordt op dit moment een aparte uitwerking op de bonusregeling geschreven, zodat ook deze groep de mogelijkheid heeft een bonus te ontvangen. Daarop kom ik een volgende brief terug. | brief [27-10-2020] - Stand van zakenbrief COVID-19 (25295, nr. 659) (25246) | 28-07-2021 In de COVID stand van zaken-brief van 8 december 2020 is de beoogde opzet toegelicht van de verdere uitwerking van de bonusregeling voor zorgprofessionals die werkzaam zijn als pgb-zorgverlener en waarvan de werkzaamheden bekostigd worden vanuit de Wet maatschappelijke ondersteuning (Wmo), Jeugdwet en Wet langdurige zorg (Wlz) (hierna: pgb-zorgbonusregeling). Van 1 maart tot en met 12 april jl. konden budgethouders een bonus van €1.000 aanvragen voor de pgb-zorgverleners die een uitzonderlijke prestatie hebben geleverd in de strijd tegen COVID-19. Hiermee beschouw ik deze toezegging als afgedaan. |
MMZS zegt toe de Kamer volgende week (week van 5 oktober) op de hoogte te willen stellen van de eerder gedane toezegging inzake PBM. | Parlementaire agenda [30-09-2020] - Plenair debat Ontwikkelingen Covid-19 (5132) | 02-08-2021 Toezegging betreft toesturen Accenture rapport inzicht noodzakelijke ijzeren voorraad PBM. Afgedaan bij brief 12 oktober 2020 (25295, nr. 624). |
Met veldpartijen gezamenlijk de gehanteerde aanpak (tijdige, structurele informatie-uitwisseling en gerichte monitoring) evalueren om te bekijken welke zaken aanvullend kunnen worden verankerd voor eventuele toekomstige crisissituaties. De veldpartijen spelen immers een zeer grote rol bij het uitvoeren van een deel van de maatregelen. Ik zal de Kamer hierover in het komende jaar informeren. | brief [06-11-2020] - Commissiebrief Tweede Kamer inzake Verzoek commissie VWS om reactie op initiatiefnota Veldman over structurele weerbaarheid van medische industrie in crisistijd (35537, nr. 4) (25294) | 07-06-2021 De evaluatie zal in de zomer van start gaan en de Kamer wordt dit jaar geïnformeerd over de voortgang. |
Ik hecht eraan om te vermelden dat het uiteindelijk aan de huisartsen zelf is om te bepalen of zij deze zorg willen aanbieden (als onderdeel van hun basisaanbod dat voor iedere huisarts gelijk is, of van het aanvullend en bijzonder aanbod). In de volgende brief van de kwartiermaker zal hij mij informeren over de voortgang op dit punt. Ik zal uw Kamer hierover informeren. | brief [04-11-2020] - Commissiebrief Eerste Kamer inzake Transgenderzorg (Eerste Kamer) (25279) | 03-08-2021 De kwartiermaker werkt aan dit punt. In de kwaliteitsstandaard transgenderzorg somatisch, die met medewerking van het Nederlands Huisartsen Genootschap tot stand is gekomen, staat dat de follow-up op de hormoonbehandeling op zijn plaats is bij de huisarts met kennis van transgenderzorg, in overleg met een endocrinoloog, of bij een endocrinoloog in een perifeer ziekenhuis. De kwartiermaker heeft mij laten weten in gesprek te zijn met verschillende initiatieven hieromtrent. Een van deze initiatieven is een e-learning (van De Alliantie Gezondheidszorg op Maat (AGOM)) gericht op eerstelijnszorg waar transgenderzorg een onderdeel zal zijn. De Kwartiermaker zal hierin ondersteunen. De minister zal de TK en EK hier na de zomer verder over informeren. |
Voor de pgb-zorgverlener maken we een aparte uitwerking van de subsidieregeling met een aparte termijn voor het aanvragen. Ik streef ernaar om die uitwerking in februari gereed te hebben. | Parlementaire agenda [04-11-2020] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5147) | 28-07-2021 De bonusregeling voor de pgb-zorgverleners (WLZ, WMO 2015 en Jeugdwet) is per 1 maart 2021 in werking getreden, gelijktijdig is het aanvraagloket voor zes weken opengesteld. Hiermee is deze toezegging afgedaan. |
In de zomer van 2021 zal ik u informeren over de voortgang van deze aanpak. | brief [10-11-2020] - Vernieuwend opleiden in de zorg ( 29282, nr. 420) (25307) | |
Ik sta er voor open de leeftijdsgrens voor deelname aan het bvo darmkanker te verlagen. Daarbij is voor mij wel uitgangspunt en voorwaarde dat de voordelen in termen van geredde levens ook opwegen tegen de nadelen van overbodig vervolgonderzoek en behandeling. Ik wil dat doen via de integrale evaluatie die start in 2021. | brief [02-11-2020] - Commissiebrief Tweede Kamer inzake Verzoek om reactie DC Klinieken petitie ‘Burgerinitiatief verlagen leeftijd bevolkingsonderzoek darmkanker naar 50 jaar’, namens actiegroep ‘Red 1000 levens’ (32793, nr. 505) (25257) | 30-07-2021 De evaluatie van de leeftijdsgrens voor deelname wordt onderdeel van de integrale evaluatie van het bevolkingsonderzoek darmkanker, die door de Gezondheidsraad zal worden uitgevoerd. Het streven is dat de adviesaanvraag na de zomer 2021 aan de Gezondheidsraad wordt verstuurd. |
Op 27 oktober heeft de Begeleidingscommissie haar dertiende advies uitgebracht. Deze adviezen neem ik mee bij de doorontwikkeling van CoronaMelder. Ik kom daar in een volgende brief op terug. | brief [17-11-2020] - Stand van zakenbrief COVID-19 (25295, nr. 713) (25350) | 30-07-2021 De Kamer wordt over de ontwikkelingen m.b.t. uitwerking van dit advies naar verwachting de tweede helft van 2021 geïnformeerd. |
Kamerlid Sazias vroeg tijdens het laatste COVID-debat en tijdens het AO Arbeidsmarkt in de Zorg (12 november jl.) of het mogelijk is om via het Pensioenfonds Zorg en Welzijn (PFZW) oud-zorgverleners op te roepen weer in de zorg te komen werken. Momenteel wordt onderzocht wat de juridische mogelijkheden zijn van een dergelijke brede oproep. Ik zal u hier spoedig nader over informeren. | brief [17-11-2020] - Stand van zakenbrief COVID-19 (25295, nr. 713) (25350) | 28-07-2021 27-07-2021 op 12 januari 2021 is toegezegd in de brief om invulling te geven aan de toezegging aan lid Sazias. Eind maart is er een oproep geplaatst in de deelnemersmagazines van PFZW genaamd ‘Eigen Tijd’ en ‘Goed Bezig’. Op 1 juni is een oproep geplaatst op de website van PFZW (link). Hiermee is de toezegging afgedaan. |
In het AO Arbeidsmarktbeleid in de zorg heb ik eveneens toegezegd om advies in te winnen over de juridische mogelijkheden van een voltijdsbonus bij het College voor de Rechten van de Mens, de Landsadvocaat of eventueel andere juridische instantie met kennis van zaken op dit thema. Over de uitkomsten wordt de Kamer geïnformeerd in de volgende voortgangsrapportage Werken in de Zorg of eerder in indien mogelijk. | brief [17-11-2020] - Stand van zakenbrief COVID-19 (25295, nr. 713) (25350) | |
In mijn vorige brief heb ik u toegezegd dat ik u in een volgende COVID-19 brief zal informeren over de beoogde opzet van de bonusregeling voor zorgprofessionals die werkzaam zijn als pgb-zorgverlener en het bijbehorende tijdpad voor openstelling van deze regeling. Ik ben nog in overleg met belangenorganisatie Per Saldo om hier invulling aan te geven, waarbij ik u binnenkort op de hoogte breng van de resultaten van deze gesprekken. | brief [17-11-2020] - Stand van zakenbrief COVID-19 (25295, nr. 713) (25350) | 28-07-2021 In de COVID stand van zaken brief van 8 december 2020 is de Kamer geïnformeerd over de beoogde opzet van de bonusregeling voor zorgverleners die vanuit een pgb (WLZ, Wmo 2015 en Jeugdwet) worden betaald. In afstemming met PerSaldo is voor budgethouders een handreiking over de aanvraag van de bonus opgesteld. Deze handreiking is gepubliceerd op Rijksoverheid.nl en op de website van SVB. Hiermee beschouw ik deze toezegging als afgedaan. |
Als onderdeel van de ingezette monitoring, loopt er op dit moment in opdracht van de dragende partijen een evaluatie van de casuïstiek binnen het plan van aanpak hoogcomplexe ggz. Deze is begin 2021 afgerond en zal ik te zijner tijd met uw Kamer delen. | 27-07-2021 De Kamer wordt in oktober geïnformeerd. | |
Ik ben blij te zien dat veldpartijen zich nadrukkelijk hebben gecommitteerd aan het vinden van oplossingen voor de diensten-problematiek. Ik zie erop toe dat de huidige ontwikkelstappen van een solide vervolg worden voorzien. Vanzelfsprekend houd ik uw Kamer op de hoogte van relevante ontwikkelingen. | 03-08-2021 De Kamer wordt eind 2012 geïnformeerd. | |
TK wordt geïnformeerd over een nog te financieren onderzoeksprogramma naar de maatschappelijke betekenis van sportevenementen. | brief [25-11-2020] - Kamerbrief - Topsportevenementen met meer maatschappelijke waarde (30234, nr. 257) (25409) | 29-06-2021 Een verkenning van de HAN en HHS ten behoeve van het onderzoeksprogramma topsportevenementen wordt in juni afgerond. Dit voorstel bevat mogelijke onderzoeksvragen en een voorstel tot samenwerking tussen onderzoeksinstellingen. De TK wordt daarover in het najaar geïnformeerd. |
TK wordt geïnformeerd over de plannen rondom de verdere ontwikkeling van de Paralympische topsport. | brief [25-11-2020] - Kamerbrief - Topsportevenementen met meer maatschappelijke waarde (30234, nr. 257) (25409) | |
De Kamer wordt geïnformeerd over de mogelijke aansluiting van de maatschappelijke diensttijd op de dementiestrategie (in de richting van dhr. Segers) | Parlementaire agenda [11-11-2020] - AO Langer Thuis/Dementiezorg/PGB/Wijkverpleging/WMO (5127) | 02-08-2021 Wordt meegenomen in Eerste Voortgangsrapportage Nationale Dementiestrategie. |
De Kamer wordt zo mogelijk eerder dan de tweede helft van 2021 geïnformeerd over de wettelijke borging van de geestelijke verzorging (in de richting van dhr. Segers). | Parlementaire agenda [11-11-2020] - AO Langer Thuis/Dementiezorg/PGB/Wijkverpleging/WMO (5127) | 20-07-2021 De leden van de ChristenUnie-fractie wijzen op de toezegging in het Algemeen Overleg van 11 november 2020 om de verkenning naar de wettelijke borging van geestelijke verzorging thuis zo snel mogelijk te starten. Deze leden willen weten hoe het met deze verkenning is gevorderd. Antwoord: De verkenning naar financiering via een zorgwet, of een combinatie van zorgwetten, is opgestart, maar zal de nodige tijd in beslag nemen. (…) Niettemin zal ik uw Kamer aan het eind van het jaar informeren over de voortgang van het verkenningsproces. |
Met de partners van de dementiestrategie bekijken of preventie op dit moment voldoende in al die lijnen verankerd is of dat er meer en aparte aandacht nodig is. | Parlementaire agenda [11-11-2020] - AO Langer Thuis/Dementiezorg/PGB/Wijkverpleging/WMO (5127) | 02-08-2021 Wordt meegenomen in Eerste Voortgangsrapportage Nationale Dementiestrategie. |
In overleg gaan met de VNG over mogelijke onwenselijke invoering hiërarchische structuur als gevolg van implementatie van het advies over de academische beroepen in de psychologische zorg. | Parlementaire agenda [12-11-2020] - AO Arbeidsmarktbeleid in de zorg. (5083) | 26-07-2021 Het overleg met de VNG over het advies over de academische beroepen in de psychologische zorg heeft inmiddels plaatsgevonden. De Tweede Kamer zal daar na de zomer over geïnformeerd worden. |
De minister van VWS bevestigt, naar aanleiding van een vraag van het lid Prins-Modderaar (CDA), zijn toezegging aan de Tweede Kamer om met de staatssecretaris van Binnenlandse Zaken de opensource-aanpak met inachtneming van privacy by design te evalueren en te bezien of dit daadwerkelijk tot de standaard zou kunnen worden verheven. | Parlementaire agenda [06-10-2020] - Plenaire behandeling Tijdelijke wet notificatieapplicatie covid-19 (35 538). (5131) | 30-07-2021 De verwachting is dat de uitkomsten van de evaluatie naar de geleerde lessen rondom de ontwikkeling van CoronaMelder na de zomer van 2021 met de Tweede Kamer gedeeld worden. |
De staatssecretaris zegt toe het protocol over de afbouw en sluiting van ggz-zorgaanbod in het voorjaar naar de Kamer te zenden. | Parlementaire agenda [19-11-2020] - AO Maatschappelijke opvang (AO GGZ /Toegang tot de Wlz voor ggz-cliënten / Personen met verward gedrag /Maatschappelijke opvang (+ evt. Maatschappelijke diensttijd) / Suïcidepreventie (5041) | 22-07-2021 De Kamer wordt na de zomer 2021 geïnformeerd. |
De staatssecretaris geeft aan dat hij de visie voor het verkiezingsreces bij de Kamer wil hebben liggen. | Parlementaire agenda [19-11-2020] - AO Maatschappelijke opvang (AO GGZ /Toegang tot de Wlz voor ggz-cliënten / Personen met verward gedrag /Maatschappelijke opvang (+ evt. Maatschappelijke diensttijd) / Suïcidepreventie (5041) | 19-05-2021 Dit wordt een ambtelijk stuk dat tzt wordt gepubliceerd op www.doemee.nl en wordt niet verstuurd naar de Kamer. |
Begin 2021 verwacht ik u over hun voorstellen te informeren. | brief [13-11-2020] - Onderzoek alcoholmarketing (27565, nr. 176) (25331) | 14-06-2021 Met a.s. voortgangsbrief (voor reces) maken we duidelijk dat we voor de zomer van Stiva en in het najaar van CBL hun plannen horen. Met KHN volgt gesprek na heropening horeca. Dat geldt ook voor bioskoopbranche. |
De minister MZS gaat met VGN in gesprek over dagbesteding en corona en dan specifiek over de dagbesteding die nu niet (altijd) buiten de instelling kan plaatsvinden, zoals naar het paard of andere activiteiten die bijdragen aan het welbevinden, en de Kamer daarover terugkoppelen. | Parlementaire agenda [26-11-2020] - Notaoverleg Verpleeghuis/Wlz/Gehandicaptenbeleid/Doelgroepenvervoer/Fokuswonen (5129) | |
De minister van VWS zal samen met de minister van Binnenlandse Zaken nagaan hoe de verpleeghuisplekken zo goed mogelijk gemonitord kunnen worden en de Kamer daarover informeren. | Parlementaire agenda [26-11-2020] - Notaoverleg Verpleeghuis/Wlz/Gehandicaptenbeleid/Doelgroepenvervoer/Fokuswonen (5129) | |
In de brief over cassatie in belang der wet (i.h.k.v. schriftelijke wilsverklaring) die wordt afgestemd met J&V komt MVWS terug op de vraag van Tellegen dat artsen niet een soort van ‘showcase’ voor de wet moeten worden. Het gaat hier om een nadere duiding van de wet. | Parlementaire agenda [15-10-2020] - AO Medische ethiek, donorgegevens kunstmatige bevruchting, orgaandonatie (5051) | 20-07-2021 Afgedaan op 15/6 in voorportaal (=CBJ) MR. |
Er komt een brief over de ethiek van zorgrobots, «voordat er een vaccin is». De rapporten van het CEG over e-health zullen gebruikt worden voor het antwoord op de vraag over de ethiek van zorgrobots. Brief voor het najaar. | Parlementaire agenda [15-10-2020] - AO Medische ethiek, donorgegevens kunstmatige bevruchting, orgaandonatie (5051) | 03-08-2021 Geparkeerd. Niet passend om visie ethiek van medtech nog uit te doen ivm coronataken MVWS en demissionaire status. Zou oorspronkelijk deel zijn van agenda medtech. |
NB toezegging EK (T03021): De minister van Volksgezondheid, Welzijn en Sport zal de Kamer, naar aanleiding vanopmerkingen van de leden Van Dijk (SGP), Prins-Modderaar (CDA) en De Boer(GroenLinks), via de maandelijkse voortgangsberichten op de hoogte houden van deontwikkelingen en het toekomstperspectief. | Parlementaire agenda [26-10-2020] - Plenaire behandeling wetsvoorstel Tijdelijke wet maatregelen Covid-19 (35.526) NB: Tijden zijn nog niet bekend (5140) | 11-02-2021 Aan deze toezegging wordt voldaan door de stand van zaken brieven t.a.v. de ontwikkeling van Covid-19 ook aan de EK te sturen. |
Er wordt in kaart gebracht of bij individuele huisartsenpraktijken knelpunten ontstaan in opleidingen in relatie tot de taakherschikking met physician assistants en verpleegkundig specialisten. Ook wordt hier met de brancheorganisatie over in gesprek gegaan. | 09-02-2021 Deze toezegging wordt mogelijk overgezet op MEVA, de discussie hierover is nog gaande. | |
De staatssecretaris informeert de Kamer elk halfjaar over de voortgang inzake het terugbrengen van interval bevolkingsonderzoek borstkanker van 3 naar 2 jaar. | Parlementaire agenda [02-12-2020] - Begrotingsbehandeling VWS - Eerste termijn Kamer (5142) | 20-07-2021 Ik zet erop in waar mogelijk capaciteit uit de ziekenhuizen in te zetten bij het bevolkingsonderzoek borstkanker. De afgelopen maanden is met de ziekenhuizen gekeken wat de mogelijkheden zijn. Los van het feit dat de ziekenhuizen beperkte capaciteit hebben spelen er ook juridische vraagstukken die goed moeten worden uitgezocht. Ik zal uw Kamer direct na de zomer nader informeren. |
Om die reden wil ik graag de geboortezorgpartijen de gelegenheid bieden om – alvorens ik tot een definitief besluit kom - de komende zes maanden tot een breder gedragen stip op de horizon te komen. In de tijd loopt dit proces samen met de aanscherpingen van het beleid die ik samen met de partijen wil vormgeven in opvolging van de aanbevelingen van het RIVM. | brief [07-12-2020] - Stand van zaken geboortezorg 2020 - aanbevelingen voor de toekomst (32279, nr. 206) (25465) | 22-07-2021 De Kamer wordt naar verwachting eind 2021 geïnformeerd. |
Ik ben voornemens een externe partij te vragen om een ‘spoorboekje’ te maken waarin de bekostigingsspecifieke vraagstukken een plek krijgen | brief [07-12-2020] - Stand van zaken geboortezorg 2020 - aanbevelingen voor de toekomst (32279 nr. 206) (25465) | 22-07-2021 De Kamer wordt naar verwachting eind 2021 geïnformeerd. |
Voortzetting en aanscherping van beleid is nodig om de kwaliteit van zorg in het belang van moeder en kind te vergroten en daarmee een positief effect te bewerkstelligen op de verdere daling van de perinatale sterfte. De komende tijd zal ik hier samen met de geboortezorgpartijen en andere relevante partijen aan werken en ik zal u hier in de zomer van 2021 verder over informeren. | brief [07-12-2020] - Stand van zaken geboortezorg 2020 - aanbevelingen voor de toekomst (32279, nr. 206) (25465) | 27-07-2021 De verwachting is dat de Kamer in het najaar van 2021 wordt geïnformeerd. |
Volgend jaar wordt een nieuwe voortgangsrapportage Eén tegen eenzaamheid naar de Tweede Kamer verstuurd. | brief [07-12-2020] - Derde Voortgangsrapportage Eén tegen eenzaamheid (29538, nr. 323) (25466) | 10-12-2020 De TK wordt voor het kerstreces 2021 geïnformeerd met de Voortgangsrapportage Een tegen Eenzaamheid. |
De minister en staatssecretaris van VWS zeggen de Kamer, naar aanleiding van vragen vande leden De Bruijn-Wezeman (VVD) en Gerkens (SP), toe bij de evaluatie van degedwongen zorgwetten, eind 2021, te bezien hoe de Wet zorg en dwang en de WGBO zichtot elkaar verhouden en hoe de schadevergoeding door de klachtencommissie wordttoegekend. | Parlementaire agenda [09-06-2020] - Mondeling overleg over de Wet zorg en dwang psychogeriatrische en verstandelijk gehandicapte cliënten (Wzd) en de Wet verplichte geestelijke gezondheidszorg (Wvggz) (5088) | 02-08-2021 De verwachting is dat de Kamer in de tweede helft van 2022 wordt geïnformeerd, na afronding van de tweede rapportage van de wetsevaluatie waarover uw Kamer is geïnformeerd in de brief 2020-2021, 35 370, nr. 5. |
Toezegging: Sinds de inwerkingtreding van de Wmo 2015 wordt gewerkt aan de invulling van het lokaal Wmo-toezicht en het verbeteren hiervan. De geleverde inspanningen hebben nog niet het gewenste resultaat opgeleverd. Dit maakt dat ik het advies van de IGJ om de standaardisatie van het toezicht te verkennen overneem. Ik ga, samen met de VNG, GGD GHOR Nederland en de IGJ, een verkenning uitwerken. Ik informeer uw Kamer in het tweede kwartaal van 2021 over de uitkomsten van deze verkenning en de te nemen vervolgstappen. | brief [08-12-2020] - Rapportage WMO toezicht 2019 (29538, nr. 324) (25469) | 14-06-2021 De TK wordt in het eerste kwartaal 2022 geïnformeerd over de uitkomsten en vervolgstappen op basis van deze verkenning. |
Toezegging om iedere keer dat NL inschrijft op vaccin, de Kamer daarover te informeren. | Parlementaire agenda [09-12-2020] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5163) | |
Ik zal met de HLA-partijen in gesprek gaan over de uitkomsten van het onderzoek. Samen met hen zal ik bepalen (i.) waar een regiobeeld minimaal aan zou moeten voldoen, (ii.) hoe betrokkenheid van relevante regiopartners kan worden vergroot, (iii.) wat er voor nodig is regiobeelden dynamischer te maken en (iv.) hoe vervolgstappen eruit zien. De uitkomsten van de lerende evaluatie JZOJP worden hierbij betrokken. | brief [09-11-2020] - Commissiebrief Tweede Kamer inzake Feitelijke vragen betreffende het rapport Stand van het land Regiobeelden (31765, nr. 522) (25298) | 29-07-2021 Het streven is de Kamer na de zomer over de stand van zaken te informeren. |
De cijfers op de website www.regiobeeld.nl worden regelmatig geactualiseerd en waar mogelijk aangevuld. | brief [09-11-2020] - Commissiebrief Tweede Kamer inzake Feitelijke vragen betreffende het rapport Stand van het land Regiobeelden (31765, nr. 522) (25298) | 29-07-2021 Deze toezegging wordt afgedaan in de voortgangsrapportage JZOJP, die na de zomer naar de TK wordt verstuurd. |
TK informeren over inspectieresultaten van het Warenwetbesluit Peuterdrank en peutermelk (half jaar na ingang van warenwetbesluit). | brief [14-12-2020] - Beantwoording vragen van fracties bij warenwetbesluit peuterdrank en peutermelk kamerstuk 26991, nr. 571) (2020Z24796) (25506) | 29-07-2021 Een concept warenwetbesluit ligt ter notificatie in Brussel. Er wordt op korte termijn een standpunt verwacht van de EU-Commissie. |
Ik wil dan ook nader onderzoeken of een wettelijke maatregel gerechtvaardigd is en zo ja, wat dan een goede onderbouwing voor een nieuwe omzetdrempel zou zijn. De aanbeveling strekt overigens niet alleen tot aanpassing van de wet, maar ook van de Governancecode Zorg. Ik zal daarom in gesprek treden met de eigenaar van de code, de Brancheorganisaties Zorg (BoZ), over het nut en noodzaak van een dergelijke aanpassing. Ik zal u in het laatste kwartaal van 2021 berichten over de uitkomst van deze verkenning. | brief [14-12-2020] - Rapport Faillissement Slotervaartziekenhuis B.V. Onderzoek naar Goed bestuur’, (31016, nr. 299) (25505) | 29-07-2021 Eind dit jaar wordt een Kamerbrief aan de Tweede Kamer verzonden waarin wordt ingegaan op de vraag in hoeverre de doorgevoerde verbeterpunten de conclusies uit de rapporten omtrent de faillissementen van de MC-groep voldoende ondervangen en een ongecontroleerd ziekenhuisfaillissement voldoende kunnen voorkomen. In deze brief wordt tevens ingegaan op de verkenning naar wettelijke maatregelen en aanpassing van de Governancecode Zorg omtrent de werkgeversrol door de Raad van Toezicht van grote zorginstellingen. |
in de loop van 2021 zal ik de Kamer informeren over keuze voor welke PGO financiering en de termijn waarop dat kan worden gerealiseerd. | brief [11-12-2020] - Stand van zaken PGO’s (2020Z24716) (25503) | 30-07-2021 Op dit moment (zomer 2021) is het Zorginstituut bezig met een verkenning naar of en hoe de PGO onder de Zvw kan worden gebracht. De uitkomsten van de verkenning zullen later in 2021 worden gebruikt om tot een nadere afweging te komen. |
In de volgende voortgangsbrief (rond zomer 2021) melden we voortgang op het gebied van:• accreditatie en positionering en het beheer van de zoekfunctionaliteit• expertsessies MDT in het onderwijs • de uitkomsten van de verkenning naar de verplichtende variant | brief [11-12-2020] - Verslag Schriftelijk Overleg inzake Maatschappelijke Diensttijd (35034, nr. 20) (25495) | |
• Ik zal met de voor het SROI-beleid verantwoordelijke partijen (BZK, SZW en gemeenten) de mogelijkheden te verkennen om MDT als SROI bij de gemeenten en het Rijk toe te passen en nader onder de aandacht te brengen. • Ik zal me inspannen SROI bij de ministeries nader onder de aandacht te brengen. | brief [11-12-2020] - Verslag Schriftelijk Overleg inzake Maatschappelijke Diensttijd (35034, nr. 20) (25495) | |
Tevens verzoekt uw Kamer mij, in het kader van inzicht verkrijgen in doelen en resultaten, om bij het VWS-jaarverslag 2020 uw Kamer toe te zeggen om te reflecteren op de realisatie van de ambities van dit kabinet. Daarbij vraagt u ons om beleidsconclusies op te nemen en niet enkel een opsomming van ondernomen activiteiten. Een dergelijke toezegging wil ik van harte doen en sluit goed aan bij de fase waarin de kabinetsperiode zich bevindt. Zo is het richting het einde van een kabinetsperiode vaak beter mogelijk om de balans op te maken ten aanzien van de gestelde beleidsprioriteiten. | brief [19-11-2020] - Reactie op de bevindingen van de Kamerleden Van den Berg en Jansen op de VWS-begrotingsstukken 2021 en reactie motie VSO Jaarverslag 2019 (35570-XVI, nr. 36) (25360) | |
Uitvoeren en informeren evaluatie actieplan voedselveiligheid, eind 2021. | brief [21-12-2020] - Derde voortgangsrapportage actieplan voedselveiligheid (26991, nr. 576) (25569) | 30-07-2021 Primair LNV. |
In 2021 onderzoek naar invoering notificatiesysteem. | brief [14-12-2020] - Aanpak veiligheid voedingssupplementen (31532, nr. 258) (25507) | 29-07-2021 Dit is onderdeel van de aanpak voedingssupplementen ID 9504. TK wordt eind 2021 geïnformeerd over voortgang. |
U wordt geïnformeerd over de voortgang en resultaten van de aanpak voedingssupplementen. | brief [14-12-2020] - Aanpak veiligheid voedingssupplementen (31532, nr. 258) (25507) | 26-07-2021 Juli 2021 Uitvoering van de acties loopt. Er is niet perse een aparte voortgangsbrief gepland. Voortgang kunnen we bv. ook gaan melden in een verzamelbrief over voedselveiligheid. |
De TK ontvangt in het voorjaar 2021 de beleidsreactie op het onderzoeksrapport sterk spul. | brief [14-12-2020] - Aanbieding rapport Sterk Spul (30234, nr. 259) (25522) | |
Minister MZS zegt toe «Vanzelfsprekend zal ik ook de komende periode de instroom van het aantal deelnemers en de effecten van de PrEP-verstrekking blijven volgen. Ik houd vast aan de eindevaluatie na vijf jaar en een tussentijdse evaluatie na 3 jaar. Ook volgend jaar zal het RIVM weer een jaarrapportage opstellen en zal ik uw Kamer daar weer over informeren.» | brief [17-12-2020] - Voortgang PrEP verstrekking (29477, nr. 688) (25548) | 21-07-2021 De TK wordt geïnformeerd over de volgende jaarrapportage van het RIVM (komt mogelijk in nov 2021 uit) voor het eind van 2021. De tussentijdse evaluatie wordt medio 2022 uitgevoerd en de TK zal hierover voor eind 2022 worden geïnformeerd. |
Minister MZS zegt toe om tegemoet te komen aan de wens voor meer transparantie wil ik de exercitie die de Algemene Rekenkamer heeft uitgevoerd zelf herhalen in de voortgangsbrief van 2021 waarbij ik de geactualiseerde uitkomsten uit 2019 zal betrekken. | brief [18-12-2020] - Voortgangsbrief financiële arrangementen 2020 (29477, nr. 691) (25552) | 02-08-2021 De voortgangsbrief wordt voor het eind van het jaar aan de kamer verstuurd. |
Minister MZS zegt toe in 2021 zal ik uw Kamer opnieuw informeren over de financiële arrangementen aan de hand van een nieuwe voortgangsbrief. | brief [18-12-2020] - Voortgangsbrief financiële arrangementen 2020 (29477, nr. 691) (25552) | 02-08-2021 De voortgangsbrief wordt voor het eind van het jaar aan de kamer verstuurd. |
Minister MZS zeg toe om te verkennen hoe kosten voor ICT Terug te brengen, middels versterking van de inkoop van ICT en de Kamer in het voorjaar van 2021 hierover te informeren. | brief [15-12-2020] - Open standaarden en ICT-markt in de zorg (2020Z24951) (25528) | 30-07-2021 Onderhanden. De Tweede Kamer wordt hier voor eind 2021 over geinformeerd. |
over een algeheel verbod op commerciële pelsdierhouderij in de Europese Unie, ondanks dat dat wel in de aangenomen motie staat en is toegezegd door uzelf. Dus de vraagt blijft staan waarom dat dan niet is gebeurd.Minister De Jonge:Ik moet hier het antwoord echt even op schuldig blijven. Dit is wat ik weet. Ik heb geen andere overwegingen meegekregen. | Parlementaire agenda [05-01-2021] - Debat over de ontwikkelingen rondom het coronavirus (5186) | 21-07-2021 De kamer is op 11 juni 2021 geïnformeerd over de stand van zaken SARS-CoV-2 bij dieren. Momenteel zoeken we draagvlak bij andere lidstaten van de Europese Unie voor onze inzet. Dit draagvlak is een voorwaarde om agendering van een verbod in EU-verband een vervolg te geven en op termijn daadwerkelijk effect te sorteren. Wij zullen uw Kamer informeren over vervolgstappen in dit traject in samenspraak met LNV. |
Toezegging: afweging voor niet in gebruik nemen Cubaans schip opnemen in stand van zakenbrief. | Parlementaire agenda [05-01-2021] - Debat over de ontwikkelingen rondom het coronavirus (5186) | |
De TK ontvangt voor het WGO een jaarlijkse update over het fonds voor sporthulpmiddelen. | Parlementaire agenda [30-11-2020] - WGO Sport (5187) | |
Minister VWs zegt In het debat is ook uitgebreid gesproken over de broncode van het exposure notification framework van Apple en Google. In Europees verband is met de andere lidstaten doorlopend overleg met beide partijen waarbij geregeld aandacht is voor dit onderwerp. Ik zal uw Kamer uiteraard op de hoogte houden van de ontwikkelingen op dit gebied. | brief [28-12-2020] - Commissiebrief Eerste Kamer inzake Website CoronaMelder.nl (25595) | 30-07-2021 Gesprekken in Europees verband vinden nog altijd plaats waarbij aandacht is voor steeds meer openbaring van broncode. Bij bijzonderheden zullen beide Kamers hierover worden geïnformeerd. |
Ik ben van harte bereid — ik wil daarover geen enkele twijfel laten bestaan — om aan het OMT te vragen om hier vanuit de nieuwste inzichten naar te kijken. Ik ben wel bereid om het OMT naar aanleiding van die nieuwe ontwikkelingen te vragen of die richtlijn nog goed is. | Parlementaire agenda [13-01-2021] - Plenair debat over de ontwikkelingen rondom het coronavirus (5188) | 03-08-2021 Is afgedaan bij brief van 20 januari 2021 (25295, nr. 917) en 2 februari 2021 (25295, nr. 950). |
De NZa stelt een monitoringsprogramma op waarin de evaluatie van de invoering van het zorgprestatiemodel zal worden betrokken. De resultaten daarvan zullen te zijner tijd met de Tweede Kamer worden gedeeld. | brief [25-11-2020] - Verslag Schriftelijk Overleg (VSO) inzake nieuwe bekostiging geneeskundige geestelijke gezondheidszorg en forensische zorg, (25424, nr. 578) (25407) | 28-07-2021 Naar verwachting wordt de Kamer in de zomer 2022 geïnformeerd. |
De wijze waarop de NZa mogelijke fraude in de forensische zorg gaat aanpakken zal gedeeld worden met de Tweede Kamer. | brief [25-11-2020] - Verslag Schriftelijk Overleg (VSO) inzake nieuwe bekostiging geneeskundige geestelijke gezondheidszorg en forensische zorg, (25424, nr. 578) (25407) | 28-07-2021 Naar verwachting wordt de Kamer eind september 2021 geïnformeerd. |
De Minister van Medische Zorg en Sport verkent op korte termijn met de Commissie Werken in de Zorg en de zorgpartijen welke mogelijkheden er nog meer zijn. Het doel is om organisaties in nood nog beter helpen en de extra handen die zich aanmelden beter te begeleiden en zoveel mogelijk te behouden voor de zorg. In februari zullen wij u hierover in een aparte brief informeren. | brief [12-01-2021] - Stand van zakenbrief COVID-19 (Eerste Kamer) (25636) | 28-07-2021 27-07-2021 De kamer is op 21-12-2020 geïnformeerd door het toezenden van de rapportage met het advies van de Cie WiZ. Er zijn verschillende acties uit voortgekomen, o.a. de Coronabanen (COZO). De subsidieregeling Coronabanen is in februari gepubliceerd met als doel boven formatief (extra) personeel in te kunnen zetten en zo mogelijk duurzaam in te laten stromen in de zorgsector. Afgedaan in stavaza brief 2 februari 2021, kenmerk 1819681-217604-PDC19. |
Verder is het niet gezegd dat deze Britse mutatie ook leidt tot een andere inhoudelijke richtlijn, maar dat moet wel onderzocht worden. Alleen, of dat bij een gewijzigde richtlijn ook voor een hele lange periode voldoende zal zijn, wordt op dit moment nagegaan: zullen ook daarbij de voorraden voldoende zijn? daar kom ik later op terug in een brief. | 03-08-2021 Is afgedaan bij brief van 2 februari 2021 (25295, nr. 950). | |
De uitnodiging om de richtlijn aan te passen op basis van de nieuwe ontwikkelingen is gedaan door collega Van Ark aan het OMT en aan het RIVM. Op basis van de adviezen van deskundigen zal men die richtlijn aanpassen of niet. Of de richtlijn nou wel of niet wordt aangepast, maakt in zekere zin ook weer niet uit, want er is altijd een mogelijkheid voor individuele medewerkers om op basis van een eigen professioneel oordeel een ander type beschermingsmiddelen te gebruiken. | Parlementaire agenda [21-01-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5192) | 03-08-2021 Is afgedaan bij brief van 2 februari 2021 (25295, nr. 950). |
Nazorg blijft een onderwerp van betekenis. Ik zal partijen vragen om bij de evaluatie van de Kwaliteitsstandaard Transgenderzorg Somatisch ook aandacht te besteden aan het punt van de nazorg. Ik ben op dit moment in overleg met diverse partijen over de aanpak, financiering en tijdspad van deze evaluatie. Het onderzoek naar ervaringen en behoeften van transgenders in de zorg dat ik op 26 november 2019[1] aan uw Kamer gestuurd heb, wordt in 2021 herhaald. Ik zal daarbij verzoeken eveneens het punt van de nazorg mee te nemen in de vraagstelling. | brief [29-01-2021] - Commissiebrief Eerste Kamer inzake Nader schriftelijk overleg transgenderzorg (Eerste Kamer) (25704) | 03-08-2021 Het onderzoek is verplaatst naar 2022, de Kamer wordt in in de loop het jaar 2020 geïnformeerd. |
De TK wordt in het najaar van 2021 geïnformeerd of het financieel en uitvoeringstechnisch mogelijk en wenselijk is om inkoop van kunstgrasvelden in de BOSA-regeling op te nemen. | ||
De TK wordt later in 2021 geïnformeerd over de nadere uitwerking van de voorgestelde maatregelen in het rapport criminele inmenging in de amateursport. | brief [05-02-2021] - Beleidsreactie op onderzoek criminele inmenging in de amateursport (2021Z02444) (25738) | |
Uiteraard zal ik u nader informeren over de uitkomsten van het traject (=traject van verkenning/bemiddeling). Dit doe ik in het tweede kwartaal van 2021. | brief [08-02-2021] - Stand van zaken kindzorg (34104, nr. 320) (25752) | 23-07-2021 De Kamer wordt geïnformeerd in november 2021. |
Mijn streven is u voor de zomer te informeren over de uitkomsten van dit onderzoek (=onderzoek naar omvang en aard van onopgeloste casuïstiek) en over de stappen die ik hierop zal ondernemen. | brief [08-02-2021] - Stand van zaken kindzorg (34104, nr. 320) (25752) | 26-07-2021 In planning afhankelijk van andere moties. Kamer zal in ieder geval in december een update ontvangen van stand van zaken. |
Daarnaast kijkt het RIVM, uiteraard met de partijen in het veld, naar wat er nodig is binnen de zorg buiten het ziekenhuis. Er wordt gekeken naar de verschillende typen bescherming die in de verschillende werksituaties nodig zijn. De beroepsgroepen vertalen dat vervolgens naar de praktijk. In dat proces zitten we. Als dat proces tot een uitkomst heeft geleid, zal collega Van Ark u daarover informeren. | Parlementaire agenda [04-02-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5197) | 03-08-2021 Niet meer actueel, maar weet niet of deze ooit is afgedaan. |
Ik zal de alternatieven de eerste helft van het jaar 2021 met veldpartijen bespreken en zal vervolgens uw Kamer informeren. | brief [09-02-2021] - Wetstraject Waarschuwingsregister Zorg & Welzijn (32620, nr. 268) (25766) | 14-06-2021 De TK wordt in november 2021 geïnformeerd met brief Alternatieve invulling waarschuwingsregister. |
Ik zal een verdiepend kwalitatief onderzoek vanuit het cliëntperspectief laten doen naar het bestaande instrumentarium. | brief [10-02-2021] - Verzamelbrief langdurige zorg (34104, nr. 321) (25777) | |
Zodra de probleemanalyse en de daaruit volgende scenario’s gereed zijn, zal ik uw Kamer verder informeren. | brief [10-02-2021] - Verzamelbrief langdurige zorg (34104, nr. 321) (25777) | |
Het uitgebreide onderzoeksrapport bevat elementen om beleidsmatig op te pakken. Met Parc Spelderholt zal ik bezien hoe hieraan een vervolg gegeven kan worden. | brief [10-02-2021] - Verzamelbrief langdurige zorg (34104, nr. 321) (25777) | |
Op dit moment ben ik niet op de hoogte van de juridische stappen die de Italiaanse overheid neemt richting Pfizer. Ik zal dit nagaan en u hier later over informeren. | brief [10-02-2021] - antwoorden op de vragen van het Kamerlid Van Gerven (SP) over het bericht «De strijd om het coronavaccin barst nu pas echt los» (2021Z01634) (25780) | |
Daarom heb ik besloten een aantal beleidsmatige scenario’s te laten onderzoeken om te bestuderen hoe de blootstelling aan schadelijke stoffen in shishalounges kan worden verminderd. Ik verwacht de resultaten van dit onderzoek rond de zomer naar uw Kamer te sturen. | brief [29-01-2021] - Rookverbodinspecties NVWA (32011, nr. 81) (25707) | 29-07-2021 Onderzoek bijna afgerond zal na het zomerreces een brief naar de kamer worden gestuurd |
Met betrekking tot het creëren van governance en tegenmacht, heb ik uw Kamer in de Kamerbrief van 14 december 2020 toegezegd om in het eerste kwartaal uw Kamer de uitkomsten te sturen van een verkenning naar een wettelijke maatregelen en aanpassing van de Governancecode Zorg omtrent de werkgeversrol door de Raad van Toezicht van grote zorginstellingen. Aangezien deze verkenning ziet op de wenselijkheid en haalbaarheid van nieuw beleid, acht ik het niet opportuun hier als demissionair minister uitspraak over te doen. De uitkomsten van de verkenning zullen dan ook betrokken worden in de brief die eind dit jaar aan uw Kamer wordt toegestuurd ter uitvoering van de motie Agema. | brief [19-02-2021] - Commissiebrief Tweede Kamer inzake reactie op motie-Agema (Kamerstuk 31016, nr. 327) over verbeterpunten om een ongecontroleerd ziekenhuisfaillissement te voorkomen (31016, nr. 336) (25826) | 29-07-2021 Eind dit jaar wordt een Kamerbrief aan de Tweede Kamer verzonden waarin wordt ingegaan op de vraag in hoeverre de doorgevoerde verbeterpunten de conclusies uit de rapporten omtrent de faillissementen van de MC-groep voldoende ondervangen en een ongecontroleerd ziekenhuisfaillissement voldoende kunnen voorkomen. In deze brief wordt tevens ingegaan op de verkenning naar wettelijke maatregelen en aanpassing van de Governancecode Zorg omtrent de werkgeversrol door de Raad van Toezicht van grote zorginstellingen. |
Nationale zorgreserve, Wat gaan we namelijk doen? Aankomend voorjaar al start een aantal proeftuinen om te kijken hoe je dat vormgeeft. Dus ook daarvoor zou ik willen voorstellen een passage op te nemen in de aankomende brief. | Parlementaire agenda [24-02-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5204) | |
Actieplan voor het afremmen van het oneigenlijk gebruik van geneesmiddelen. | brief [22-02-2021] - antwoorden op de vragen van de Kamerleden Van der Molen (CDA), Kuik (CDA) en Van den Berg (CDA) over het bericht ‘Schrikbarend veel misbruik van ADHDmedicatie onder Nederlandse studenten’ (2021Z01292) (25838) | 15-06-2021 Dit onderwerp wordt te zijner tijd opgepakt door een nieuwe kabinet. |
Schriftelijk terugkomen op multiplier-effect/co-financiering innovatie. | Parlementaire agenda [04-03-2020] - Debat over het programma gehandicaptenzorg ‘Volwaardig leven’ (5058) | |
Observaties van Agema mbt de meerzorg regeling worden in kaart gebracht. De kamer wordt geïnformeerd wat er met deze observaties is gedaan. | Parlementaire agenda [04-03-2020] - Debat over het programma gehandicaptenzorg ‘Volwaardig leven’ (5058) | |
Data lek GGD: In de motie wordt opgeroepen om ‘vooraf’ toestemming te vragen. De toestemming kan voorafgaand aan de afname worden gevraagd, maar ook vooraf aan het nadere gebruik voor wetenschappelijk onderzoek. In mijn volgende stand van zakenbrief zal ik u hier nader over informeren. | brief [23-02-2021] - Stand van zakenbrief COVID-19 (25295, nr. 995) (25852) | 01-07-2021 Het streven is de Kamer hierover in oktober te informeren. |
Over de uitkomsten van het evaluatieonderzoek experiment integraal budget en eventuele vervolgstappen informeer ik uw Kamer tegelijkertijd met de uitkomsten van het onderzoek naar 25 jaar pgb. | brief [16-02-2021] - Verzamelbrief pgb (25657, nr. 334) (25813) | 14-06-2021 De TK wordt eind oktober 2021 geïnformeerd over de uitkomsten van het evaluatieonderzoek experiment integraal budget en eventuele vervolgstappen. |
Om vast te stellen of we daarmee alle onderwijsterreinen geheel rookvrij kunnen maken laat ik eind 2021 een nieuwe meting uitvoeren. | brief [04-03-2021] - Brief nicotineproducten en rookvrije onderwijsterreinen (32011, nr. 82) (25882) | 26-07-2021 de meting wordt nu voorbereid zodat het in november/december kan worden verricht, geplande oplevering van het rapport wordt dan februari. |
De TK wordt eens in de 4 jaar geïnformeerd over de prevalentie van dopinggebruik in de Nederlandse topsport. | brief [12-03-2021] - Onderzoek prevalentie dopinggebruik topsport (30234, nr. 262) (25919) | |
Komende tijd ga ik met partijen aan de slag om te komen tot een gedragen plan voor de geboortezorg. Een plan dat ervoor zorgt dat we kwalitatief goede en toegankelijke geboortezorg kunnen blijven garanderen en waarbij aandacht moet zijn voor de verbinding met het sociaal en publieke domein. De komende tijd zal ik hier samen met de geboortezorgpartijen en andere relevante partijen aan werken en ik zal u hier in de zomer van 2021 verder over informeren. | brief [26-01-2021] - Aanwijzing NZa bekostiging integrale geboortezorg (32279, nr. 208) (25680) | 22-07-2021 De Kamer wordt naar verwachting eind van het jaar 2021 geïnformeerd. |
Ik zal u uiterlijk in het najaar van 2021 informeren over de sluiskandidaten die naar verwachting in de eerste helft van 2022 geregistreerd worden. Ik zal dan ook weer een overzicht geven van de stand van zaken van de eerder aangekondigde sluiskandidaten. | brief [18-03-2021] - Aankondiging sluiskandidaten tweede helft 2021 (29477, nr. 698) (25938); Geplande brief [31-10-2021] - Sluiskandidaten 1e helft 2022 (3383) | 02-08-2021 De kamer wordt in het najaar geïnformeerd. |
De Europese Commissie voert een studie uit naar geneesmiddelentekorten en wil op basis van de resultaten in 2022 met concrete beleidsvoorstellen komen. Deze zal ik beoordelen en ik zal uw Kamer vervolgens informeren. | brief [18-03-2021] - Commissiebrief Eerste Kamer inzake Farmaceutische strategie in Europa (Eerste Kamer) (25942) | 07-06-2021 Het onderzoek loopt nog en de resultaten staan gepland voor zomer 2021. De Kamer zal samen met de volgende voortgangsbrief ijzeren voorraad (oktober 2021) geïnformeerd worden over de belangrijkste uitkomsten. |
Ik ben in afwachting van concrete voorstellen van de Europese Commissie op het gebied van het stimuleren van generieke productie en zal uw Kamer daar zodra mogelijk over informeren. | brief [18-03-2021] - Commissiebrief Eerste Kamer inzake Farmaceutische strategie in Europa (Eerste Kamer) (25942) | 16-06-2021 Er zijn nog geen EU voorstellen. De Europese Commissie gaat onderzoek doen naar werkzame bestanddelen (API’s) (aangekondigd in de EU industriestrategie). Implementatie farmaceutische strategie loopt, momenteel haalt de Europese Commissie inzichten op bij de industrie (Structured Dialogues). |
Via de stand-van-zakenbrieven zal ik u blijven informeren over de besteding van de 200 miljoen voor de steunpakketten voor welzijn en preventie. | Parlementaire agenda [24-03-2021] - Plenair debat over de ontwikkelingen rondom het coronavirus (5224) | 10-06-2021 De TK wordt eind december 2021 geïnformeerd met een brief over de besteding van 200 mln voor steunpakketten voor welzijn en preventie. |
Daarom praten we met het RIVM over het opzetten van een onderzoek naar de effectiviteit van luchtreiniging. Daar kan ik de Kamer voor de zomer over informeren. | Parlementaire agenda [24-03-2021] - Plenair debat over de ontwikkelingen rondom het coronavirus (5224) | 23-07-2021 Het streven is de Kamer hierover voor het eind van het jaar nader te informeren. Tussentijds wordt de Kamer op de hoogte gehouden van de stand van zaken. |
Ook merkt de commissie op dat de introductie van de GGD Contact app en CoronaCheck apps invloed zou kunnen hebben op de adoptie van CoronaMelder. Ik zal hier in een volgende brief op terugkomen. | brief [23-03-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1063) (25962) | |
De TK wordt geïnformeerd over de mogelijke financiële VWS-bijdrage aan de European Para Championships (EPC) in 2023, het Super WK wielrennen in 2027 en het WK voetbal voor vrouwen in 2027 als hiervoor vanuit de organisator een aanvraag wordt ingediend. | brief [09-04-2021] - Buitengewone topsportevenementen (30234, nr. 263) (26005) | |
De reactie op de derde evaluatie van de Embryowet wordt overgelaten aan het volgende kabinet. | brief [16-03-2021] - Aanbieding derde evaluatie Embryowet (Eerste Kamer) (25928) | |
De Kamer wordt, zodra daar meer bekend over is, geïnformeerd over het vervolg op het Akkoord Verbetering Productsamenstelling. | Parlementaire agenda [01-02-2021] - Notaoverleg Preventie (medische, leefstijl, suïcide en infectiepreventie) (5120) | 26-07-2021 Na de zomer wordt de kamer nader geïnformeerd over de vervolgstappen. |
De Kamer ontvangt in mei 2021 het onderzoek naar hoe na 2030 de verkoop van tabak verder kan worden afgebouwd, inclusief reactie van de staatssecretaris. Hierin is aandacht voor onder meer de regionale spreiding van speciaalzaken en de verkrijgbaarheid van het product. | Parlementaire agenda [01-02-2021] - Notaoverleg Preventie (medische, leefstijl, suïcide en infectiepreventie) (5120) | 21-05-2021 In het notaoverleg Preventie van 1 februari is ook gesproken over het verminderen van het aantal verkooppunten van tabak en in het bijzonder het onderzoek naar manieren waarop de verkoop van tabak beperkt kan worden tot tabaksspeciaalzaken. Ik heb toegezegd dit onderzoek voor 1 mei 2021 aan uw Kamer aan te bieden. Het onderzoek is echter nog in voorbereiding, dus u zult het onderzoek dit najaar aangeboden krijgen. |
De Kamer wordt medio 2021 geïnformeerd over de verkenning die de komende tijd plaatsvindt over het nut en de noodzaak van de invoering van een registratiesysteem met betrekking tot de verkooppunten van tabak. De eventuele meerwaarde van een vergunningstelstel wordt in deze verkenning ook meegenomen. | Parlementaire agenda [01-02-2021] - Notaoverleg Preventie (medische, leefstijl, suïcide en infectiepreventie) (5120) | 14-06-2021 De verkenning zal zomer 2021 worden uitgevoerd. |
De Kamer ontvangt binnen enkele maanden informatie over de inzet en de rol van apothekers in het kader van vaccineren. | Parlementaire agenda [01-02-2021] - Notaoverleg Preventie (medische, leefstijl, suïcide en infectiepreventie) (5120) | 26-07-2021 De TK wordt door het nieuwe kabinet over de rol van apothekers in het kader van vaccineren geïnformeerd, in samenhang met de beleidsreactie op de verkenning van de Raad voor Volksgezondheid en Samenleving. |
Er wordt getracht mogelijkheden te vinden initiatieven gericht op bewegen op andere manieren te financieren. | Parlementaire agenda [01-02-2021] - Notaoverleg Preventie (medische, leefstijl, suïcide en infectiepreventie) (5120) | |
Ingaan op maatregelen in de verpleeghuizen na vaccinatie (Wilders (PVV)). | Parlementaire agenda [15-04-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5227) | |
.Arbeidsmarkt: Met een separate brief informeer ik u – gelijktijdig met deze brief - over de uitwerking van de bonus voor 2021 | brief [13-04-2021] - Aanbieding stand van zakenbrief COVID-19 (Eerste Kamer) (26022) | |
Arbeidsmarkt/Pgb-zorgbonus voor budgethouder o.g.v. Wmo 2015, Wlz en Jeugdwet: Aanvragen van budgethouders voor deze zorgbonus moeten uiterlijk maandag 12 april om 23.59 uur bij de SVB zijn ingediend. Na sluiting van het loket zal ik uw Kamer informeren over het beroep dat op deze regeling is gedaan. | brief [13-04-2021] - Aanbieding stand van zakenbrief COVID-19 (Eerste Kamer) (26022) | 28-07-2021 In mei jl. is aan de 15.660 pgb-zorgverleners die in aanmerking kwamen voor een bonus, uitbetaald. Op een later moment worden in een kamerbrief de uiteindelijke resultaten van aanvragen van de zorgbonus vermeld. Met deze vermelding wordt deze toezegging afgedaan. |
Arbeidsmarkt: Daarnaast heb ik gewezen op het gevraagde SER-advies ten aanzien van het vraagstuk van waardering van zorgpersoneel. De SER zal op korte termijn haar advies uitbrengen. Zodra ik dit advies ontvang, zal ik het uw Kamer ter informatie toesturen. | brief [13-04-2021] - Aanbieding stand van zakenbrief COVID-19 (Eerste Kamer) (26022) | |
Vanaf de datum voor de start experimenteerfase is uitsluitend verkoop van de hennep en hasjiesj van aangewezen telers toegestaan. Uw Kamer wordt hierover geïnformeerd. | brief [16-04-2021] - Stand van zaken Experiment gesloten coffeeshopketen (24077, nr. 472) (26036) | 30-07-2021 Deze toezegging is afgerond. |
Deze zomer zal ik uw Kamer nader informeren over mijn strategie en langetermijnagenda leveringszekerheid van medische producten, inclusief de rol van het versterken van productie in Nederland en Europa. | brief [16-04-2021] - Voortgangsbrief ijzeren voorraad geneesmiddelen (29477, nr. 701) (26033) | 02-08-2021 De minister stuurt in het 3e kwartaal 2021 de beleidsagenda leveringszekerheid aan de Kamer. |
Zo snel mogelijk na de zomer het advies van het onderzoeksbureau over de Backpay Weduwe met de Tweede Kamer delen. | brief [12-04-2021] - Voortgangsrapportage Oorlogsgetroffenen en Herinnering WOII (20454, nr. 170) (26011) | 29-07-2021 De TK wordt in september 2021 geïnformeerd over het advies inzake Backpay Weduwe. |
Ik verwacht in de zomer een zo volledig mogelijk overzicht van de tijdpaden van geprioriteerde gegevensuitwisselingen met de geactualiseerde Meerjarenagenda Wegiz aan uw Kamer toe te zenden. In de aanbiedingsbrief zal ik dan tevens een toelichting geven op het tijdpad van de individuele gegevensuitwisselingen die in de Meerjarenagenda zijn opgenomen en bespreken wat ik doe om uitwisseling van gegevens tussen zorgaanbieders te bevorderen. | brief [06-05-2021] - Beleidsbrief bij aanbieding wetsvoorstel Wegiz (27529, nr. 263) (26124) | 30-07-2021 De geactualiseerde Meerjarenagenda Wegiz wordt gelijktijdig met de nota naar aanleiding van het verslag van de Wegiz aangeboden aan de Tweede Kamer. Naar verwachting is dat nog deze zomer. |
Na de zomer zal ik een voortgangsbrief aan uw Kamer sturen met een algemene toelichting op de stand van zaken van het programma. | brief [06-05-2021] - Beleidsbrief bij aanbieding wetsvoorstel Wegiz (27529, nr. 263) (26124) | 30-07-2021 De Tweede Kamer wordt voor eind 2021 over de voortgang geinfomeerd. |
Ik zal uw Kamer in het vierde kwartaal 2021 over de voortgang van de implementatie van het actieplan en de steekproef informeren. | brief [10-05-2021] - Stand van zaken uitvoering actieplan hulpmiddelen (32805, nr. 116) (26136) | 14-05-2021 De TK wordt in december 2021 geïnformeerd over Voortgang van de implementatie van het actieplan Hulpmiddelen en de steekproef. |
Verkenning van pilots met gemeenten over regulering verkooppunten. | brief [06-04-2021] - Rapportage RIVM en onderzoeken alcoholpreventie (27565, nr. 179) (25994) | 20-05-2021 Er is nog geen geplande brief waarin de uitkomsten van dit onderzoek naar de Kamer worden gestuurd. Dat hangt samen met de mogelijkheden die er vanwege corona zijn om pilots te doen in gemeenten rond regulering beschikbaarheid van alcohol. De uitkomsten van het onderzoek zullen waarschijnlijk met andere toezeggingen uit dezelfde brief van 6 april die ik je gisteren ook stuurde, naar de Kamer worden gestuurd. |
Ondersteuning aan NOC NSF voor gezonde kantine vanaf 2022. | brief [06-04-2021] - Rapportage RIVM en onderzoeken alcoholpreventie (27565, nr. 179) (25994) | 29-07-2021 De ondersteuning aan NOC*NSF zal worden voortgezet in 2022, de subsidie is toegekend. in een volgende brief aan de Kamer zal dit ook worden medegedeeld. |
Herhaling onderzoek prijsacties 2023. | brief [06-04-2021] - Rapportage RIVM en onderzoeken alcoholpreventie (27565, nr. 179) (25994) | 26-07-2021 Resultaten van dit onderzoek zullen in najaar 2023 naar de Kamer worden gestuurd. |
Herhaling onderzoek verkoop op afstand 2023. | brief [06-04-2021] - Rapportage RIVM en onderzoeken alcoholpreventie (27565, nr. 179) (25994) | 26-07-2021 Resultaten van dit onderzoek zullen in najaar 2023 naar de Kamer worden gestuurd. |
De staatssecretaris van Sociale Zaken en Werkgelegenheid zegt de Kamer, naar aanleiding van vragen van de leden De Bruijn-Wezeman (VVD) en Kox (SP), toe de ministers van BZK en VWS te verzoeken de Kamer in het najaar van 2020 te informeren over de uitkomst van de principiële discussie om het College voor de Rechten van de Mens standaard op te nemen in de consultatierondes. | 18-05-2021 De TK en EK worden in november 2021 geïnformeerd met de Voortgangsrapportage Onbeperkt Meedoen over deze toezegging. | |
Staatssecretaris gaat in gesprek met het ondersteuningsteam Zorg voor de Jeugd en met gemeenten om gezamenlijk te kijken hoe ouders die zich bij de Unit Complexe zorgvragen melden adequaat geholpen kunnen om de situatie te verbeteren. | Parlementaire agenda [21-04-2021] - Plenair debat Hoenderloo groep (5228) | 03-06-2021 De stand van zaken m.b.t. deze toezegging wordt meegenomen in de voortgangsrapportage Zorg voor de Jeugd die in juni 2021 aan TK zal worden gezonden. |
Mede naar aanleiding van de onafhankelijke evaluatie van de sluiting van DHG bezien of de infrastructuur voor ondersteuning van jongeren en hun ouders (waaronder onafhankelijke cliëntenondersteuning, vertrouwenspersoon AKJ, anoniem meldpunt IGJ ) bij vergelijkbare situaties toereikend is. | Parlementaire agenda [21-04-2021] - Plenair debat Hoenderloo groep (5228) | 03-06-2021 De stand van zaken m.b.t. deze toezegging wordt meegenomen in de voortgangsrapportage Zorg voor de Jeugd die in november 2021 aan TK zal worden gezonden. |
Met de onderzoekers van «ketenbreed leren» bespreken of het thema «hoe de problemen van kinderen van kinderen ontstaan» betrokken wordt bij dat onderzoek en wat daarin mogelijk is. Daarover de Kamer informeren. | Parlementaire agenda [21-04-2021] - Plenair debat Hoenderloo groep (5228) | 26-05-2021 In het najaar zal deze toezegging worden meegenomen in de Voortgangsbrief Jeugd (voor WGO 2021). |
We zullen dus aan het RIVM en misschien ook aan de gedragsunit van het RIVM vragen wat daarvan valt te leren voor de communicatie van de komende tijd. Want het samengaan van versoepelen en ons toch nog goed aan de basismaatregelen houden zal in de komende tijd alleen maar moeilijker worden (Hermans, VVD). | Parlementaire agenda [12-05-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5240) | 23-07-2021 De Kamer wordt hierover voor eind oktober geïnformeerd. |
Ik wil verkennen hoe dit traject (toekomstige financiering van registers) een sterkere impuls kan krijgen, omdat het een randvoorwaarde is voor het verder vormgeven van betere en betaalbare zorg met behulp van gepast gebruik, uitkomstgerichte zorg en cyclisch pakketbeheer. Hiervoor zal ik de komende tijd de mogelijke impuls verder uitwerken en uw Kamer in 2021 verder informeren, zoals ook toegezegd naar aanleiding van de motie van dhr. Veldman bij de begrotingsbehandeling.[2] | brief [12-02-2021] - Voortgangsbrief algemeen geneesmiddelenbeleid 2021 (29477, nr. 696) (25788) | 15-06-2021 De Kamer wordt hier eind 2021 over geïnformeerd. Zie ook motie 3703 35570-XVI, nr. 111. |
ArbeidsmarktParallel daaraan werkt EHvdZ aan een plan om de mensen in het bestand zoveel mogelijk te behouden voor de zorg. […] Het plan wordt momenteel uitgewerkt door EHvdZ. In een volgende voortgangsbrief zal de minister voor MZS u hierover nader informeren. | brief [28-05-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1241) (26221) | |
Arbeidsmarkt/zorgbonusOp dinsdag 25 mei jl. is de motie van het lid Kwint aangenomen, die de regering verzoekt om uiterlijk deze zomer in overleg met zorgpersoneel en hun vertegenwoordigers tot een plan te komen voor structurele waardering voor zorgverleners, waarin betere arbeidsvoorwaarden en een beter salaris kunnen worden gerealiseerd. […] De minister voor MZS zal uw Kamer hierover informeren. | brief [28-05-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1241) (26221) | |
Testen/labcontractenMomenteel ben ik aan het kijken of er behoefte is aan centraal ingekochte laboratoriumcapaciteit voor het najaar. Uitgangspunt blijft dat er te allen tijde voldoende testcapaciteit moet zijn om aan de testbehoefte te voldoen. Ik zal de Kamer op korte termijn hierover informeren. | brief [28-05-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1241) (26221) | 23-07-2021 Het streven is de Kamer hierover voor eind oktober te informeren. |
Wij komen met een aparte Kamerbrief over hoe wij invulling geven aan de motie van mevrouw Ploumen omtrent herstel en perspectief van de jeugd op middellange termijn (Westerveld, GL). | Parlementaire agenda [03-06-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5251) | 10-06-2021 Voor het zomerreces zal de Tweede Kamer een brief ontvangen hoe invulling wordt gegeven aan deze Toezegging en Motie. |
Ik geef de vraag mee aan Marc Sprenger om te onderzoeken op welke manier we ook logistiek zouden kunnen ondersteunen in Suriname (Simons, BIJ1). | Parlementaire agenda [03-06-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5251) | 03-08-2021 Kan als afgedaan worden beschouwd. Is onderdeel van de missies van onze speciale gezant. |
Wetsvoorstel sluiting locaties: We moeten even een nota naar aanleiding van het verslag maken (Bikker, CU en Van der Staaij, SGP). | Parlementaire agenda [03-06-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5251) | 30-07-2021 De nota n.a.v. het Verslag wordt voor het eind van het zomerreces naar de Kamer gestuurd. |
Staatssecretaris Blokhuis heeft in een overleg over de initiatiefnota-Diertens toegezegd varianten in beeld te brengen waarmee een gezonde keuze makkelijker zou kunnen worden gemaakt vanuit het idee dat sturen met prijzen best effectief kan zijn. De intentie is om de Kamer daarover voor het zomerreces te informeren (Van Esch, PvdD). | Parlementaire agenda [03-06-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5251) | 29-07-2021 Brief verzonden 9 juli 2021, toezegging onder ander nummer geweest (in reactie op GL Renkema). De Jonge heeft deze toezegging in coronadebat tegen Kamerlid van Esch herhaald. Daardoor is toezegging opnieuw opgenomen. |
Over voorfinanciering mondkapjes deal. Daarom laat ik dit nog verder op een rij zetten en zal ik u daarover informeren (TK/Wilders, PVV). | Parlementaire agenda [03-06-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5251) | 03-08-2021 Zie ook brief 18 juni 2021 (32805, nr. 117): onderzoeksbureau streeft ernaar de resultaten van het onderzoek naar de overeenkomst met RGA 1 september 2021 op te leveren. |
Zorgt de minister-president er dan voor, in overleg met die burgemeesters, dat er handzame scenario's klaarliggen, zodat zij echt in staat zijn om die lokale brandhaarden te blussen en worden die dan ook gedeeld met de Kamer. We gaan die heel precies uitlijnen. Ik denk dat we dat vandaag op hoofdlijnen kunnen schetsen en zo richting 1 september zullen we dat verder detailleren (Bikker, CU). | Parlementaire agenda [03-06-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5251) | 22-07-2021 Het streven is de Kamer hierover in september te informeren. |
Om verdere maatregelen te kunnen nemen ten aanzien van deze zogenaamde accessoires zal ik opdracht geven tot vervolgonderzoek naar de omvang van het aanbod van deze producten op de markt, het verschijnen van nieuwe producten en wil ik meer inzicht krijgen in de (potentiele) gebruikers van deze producten. | brief [09-12-2020] - Verzamelbrief tabak: onderzoeken NVWA verkoopbonussen en uitstalverbod, brief Kyriakides, RIVM-onderzoek accessoires, mentholsigaretten, evenementen en schoolterreinen (2020Z24452) (25489) | 29-07-2021 Het RIVM voert het onderzoek nu uit en zal de rapportage eind 2021 opleveren zodat de brief met de resultaten aan de Tweede Kamer binnen de termijn kan worden verstuurd. |
De TK wordt eind 2021 op de hoogte gebracht van de voortgang naar de verdiepingsslag inrichting en vormgeving toekomstig sportbeleid. | brief [11-06-2021] - Kamerbrief t.b.v. commissiedebat sportbeleid (30234, nr. 264) (26298) | |
Onderzoeken of het open laten van de termijn na een deskundigenonderzoek niet leidt tot ellenlange procedures (Kuiken, PvdA). | Parlementaire agenda [27-05-2021] - Plenair Debat Wvggz (Wet verplichte ggz) / Wzd (Wet zorg en dwang) (5249) | 29-07-2021 De toezegging kan vervallen door amendement TK vergaderjaar 2020-2021 35 667, nr. 39. |
Samen met cliëntenorganisaties en het zorgveld kijken of het lukt om tot een lijst van lichtere of zwaardere dwangmaatregelen te komen, inclusief een apart regime (Kwint, SP). | 02-08-2021 De verwachting is dat de Kamer in de tweede helft van 2022 wordt geïnformeerd, na afronding van de tweede rapportage van de wetsevaluatie waarover uw Kamer is geïnformeerd in de brief 2020-2021, 35 370, nr. 5. | |
Ten behoeve van de wetsevaluatie voor zowel de Wzd als de Wet verplichte ggz inzichtelijk te maken waar de grootste financiële knelpunten zitten (Stoffer, SGP). | Parlementaire agenda [27-05-2021] - Plenair Debat Wvggz (Wet verplichte ggz) / Wzd (Wet zorg en dwang) (5249) | 29-07-2021 De verwachting is dat de Kamer in de tweede helft van 2022 wordt geïnformeerd, na afronding van de tweede rapportage van de wetsevaluatie zoals uw Kamer is geïnformeerd in de brief 2020-2021, 35 370, nr. 5. |
Brief van Van Ark over de evaluatie van gegevensuitwisseling. | Parlementaire agenda [14-06-2021] - Wetgevingsoverleg Wijziging van de Wet publieke gezondheid in verband met enkele verbeteringen en preciseringen van de tijdelijke regels over de inzet van coronatoegangsbewijzen bij de bestrijding van het virus SARS-CoV-2 (TK 35853) (5261) | 30-07-2021 De Tweede Kamer wordt geinformeerd nadat het OVV-onderzoek over de coronabestrijding is afgerond. |
Registratie in CIMS: bij iedere gelegenheid de laatste update geven over de vulling van het registratiesysteem (incl risico’s en witte vlekken). | Parlementaire agenda [14-06-2021] - Wetgevingsoverleg Wijziging van de Wet publieke gezondheid in verband met enkele verbeteringen en preciseringen van de tijdelijke regels over de inzet van coronatoegangsbewijzen bij de bestrijding van het virus SARS-CoV-2 (TK 35853) (5261) | 30-07-2021 In de komende stand van zaken brieven wordt de Kamer geïnformeerd over de voortgang van het completer maken van CIMS. |
Kamer inlichten over mondiale interoperabiliteit, zodra daarover mee bekend is. | Parlementaire agenda [14-06-2021] - Wetgevingsoverleg Wijziging van de Wet publieke gezondheid in verband met enkele verbeteringen en preciseringen van de tijdelijke regels over de inzet van coronatoegangsbewijzen bij de bestrijding van het virus SARS-CoV-2 (TK 35853) (5261) | 30-07-2021 De verwachting is dat er in het eerste kwartaal van 2022 meer bekend is. Zodra dit het geval is, wordt de Tweede Kamer hierover geïnformeerd. |
Minister MZS zal de Tweede Kamer in het najaar nader informeren over de ingezette activiteiten, die in de komende periode een vervolg zullen krijgen, in het kader van het stroomlijnen en versnellen, met behoud van kwaliteit, van de toelatingsprocedure voor buitenlands gediplomeerde zorgverleners. | brief [21-06-2021] - Commissiebrief Tweede Kamer inzake Verzoek om een reactie op het bericht over vervullen vacatures (29282, nr. 441) (26333) | |
Sluitingsbevoegdheid van bedrijven: wij gaan gewoon de nota nav het verslag maken. Die gaan wij naar de Kamer sturen en uw Kamer gaat vervolgens over de keuze: willen wij die wet wel of niet behandelen? (De Vries, VVD) | Parlementaire agenda [24-06-2021] - Plenair debat over de ontwikkelingen rondom het coronavirus (5263) | 30-07-2021 De nota n.a.v. het Verslag wordt voor het eind van het zomerreces naar de Kamer gestuurd. |
Als er nieuwe vaccins aankomen die we niet meer nodig hebben, zullen we die allemaal via COVAX ter beschikking stellen. Ik denk dat het verstandig is om in een volgende brief de getallen daarbij te vermelden. | Parlementaire agenda [24-06-2021] - Plenair debat over de ontwikkelingen rondom het coronavirus (5263) | |
De Kamer wordt in een voortgangsbrief geïnformeerd over welke evaluaties worden gedaan en hoe zij worden gedaan (Bikker, CU). | Parlementaire agenda [24-06-2021] - Plenair debat over de ontwikkelingen rondom het coronavirus (5263) | |
Op dit moment zijn de zorgverzekeraars bezig om deze plannen samen met de ziekenhuizen aan te vullen en aan te scherpen, zodat we inzicht krijgen in de totale geschatte omvang van de inhaalzorg en in de mogelijkheid om dat dit jaar voor elkaar te krijgen.Half juli krijg ik daarover een terugkoppeling, dus dan kan ik daar meer inzicht in geven aan de hand van wat de zorgverzekeraars en de NZa mij laten weten, en dan kan ik de Kamer daarover informeren. | Parlementaire agenda [24-06-2021] - Plenair debat over de ontwikkelingen rondom het coronavirus (5263) | 22-07-2021 De Kamer wordt naar verwachting in de zomer 2021 geïnformeerd. |
Concentratie coronazorg op enkele locaties: in de brief die in september naar uw Kamer gestuurd wordt, zal ik reflecteren op de afgelopen periode, maar ook kijken wat de lessen die we geleerd hebben, betekenen voor de routekaart en voor de corona-aanpak (Van den Berg, CDA). | Parlementaire agenda [24-06-2021] - Plenair debat over de ontwikkelingen rondom het coronavirus (5263) | 28-07-2021 De Kamer wordt in september 2021 geïnformeerd. |
Zorg en erkenning voor longcovidpatiënten: in de volgende voortgangsbrief komt zij [MMZS] daarop terug (Van Esch, PvdD). | Parlementaire agenda [24-06-2021] - Plenair debat over de ontwikkelingen rondom het coronavirus (5263) | 22-07-2021 De Kamer wordt geïnformeerd over deze toezegging in de volgende Covid-Stand-van-zakenbrief in de zomer 2021. |
Aanwijzing NZa i.v.m. aanpassing beschikbaarheidsbijdrage spoedeisende zorg bij het nieuwe Kwaliteitskader Spoedzorgketen aan Kamer sturen. | Parlementaire agenda [14-01-2021] - Notaoverleg Medisch zorglandschap/Juiste zorg op de juiste plek/eigen bijdragen in de zorg/ziekenhuisfaillissementen/Ambulancezorg/Acute zorg en Eerstelijnszorg (5121) | 22-07-2021 De Kamer wordt naar verwachting in de zomer 2021 geïnformeerd. |
Afweging verplichtstellen accreditatie voor bestuurders van een ziekenhuis meenemen in evaluatie agenda goed bestuur. | Parlementaire agenda [14-01-2021] - Notaoverleg Medisch zorglandschap/Juiste zorg op de juiste plek/eigen bijdragen in de zorg/ziekenhuisfaillissementen/Ambulancezorg/Acute zorg en Eerstelijnszorg (5121) | 29-07-2021 Deze toezegging wordt meegenomen in de Evaluatie van de Agenda Goed Bestuur (zie toezegging 8874). VWS voert een overkoepelende analyse uit en zal vervolgens een beleidsreactie op de onderzoeken opstellen. Er is een klankbordgroep samengesteld om op de analyse te reflecteren. De minister voor MZS zal de TK hier in het najaar 2021 nader over informeren. |
Governancecode meenemen in evaluatie agenda goed bestuur en Kamer hierover informeren. | Parlementaire agenda [14-01-2021] - Notaoverleg Medisch zorglandschap/Juiste zorg op de juiste plek/eigen bijdragen in de zorg/ziekenhuisfaillissementen/Ambulancezorg/Acute zorg en Eerstelijnszorg (5121) | 29-07-2021 Deze toezegging wordt meegenomen in de Evaluatie van de Agenda Goed Bestuur (zie toezegging 8874). VWS voert een overkoepelende analyse uit en zal vervolgens een beleidsreactie op de onderzoeken opstellen. Er is een klankbordgroep samengesteld om op de analyse te reflecteren. De minister voor MZS zal de TK hier in het najaar 2021 nader over informeren. |
Resultaten van onderzoek naar stapeling van de kosten voor een hulpmiddel delen met de Kamer. | Parlementaire agenda [14-01-2021] - Notaoverleg Medisch zorglandschap/Juiste zorg op de juiste plek/eigen bijdragen in de zorg/ziekenhuisfaillissementen/Ambulancezorg/Acute zorg en Eerstelijnszorg (5121) | 02-08-2021 Deze toezegging ligt bij Z. Onderzoek is bijna afgerond, dus ze verwachten de Kamer te informeren in kwartaal 3 van dit jaar. |
Uitwerking van de motie-Raemakers betrekken bij stand van zaken gegevensuitwisseling bij spoed. | Parlementaire agenda [14-01-2021] - Notaoverleg Medisch zorglandschap/Juiste zorg op de juiste plek/eigen bijdragen in de zorg/ziekenhuisfaillissementen/Ambulancezorg/Acute zorg en Eerstelijnszorg (5121) | 30-07-2021 Onderhanden. De Tweede Kamer wordt conform toezegging na de zomer over de voortgang geinformeerd. |
Conclusie verbinden aan gesprekken ziekenhuizen over opschaling IC-bedden. | Parlementaire agenda [14-01-2021] - Notaoverleg Medisch zorglandschap/Juiste zorg op de juiste plek/eigen bijdragen in de zorg/ziekenhuisfaillissementen/Ambulancezorg/Acute zorg en Eerstelijnszorg (5121) | 03-08-2021 Deze toezegging is afgehandeld, de rechtszaken zijn opgelost (heeft minister in een AO of debat aangegeven). |
Overgang naar endemische fase: PDC-19: In de stand van zakenbrief van 11 mei jl. heb ik uw Kamer geïnformeerd over de uitkomsten van een Gateway Review en de vervolgstappen n.a.v. de aanbevelingen. […] De komende periode werk ik bovenstaande verder uit samen met bestuurlijke partners (RIVM, GGD GHOR Nederland). In een volgende stand van zakenbrief zal ik uw Kamer informeren over de voortgang van dit traject. | brief [18-06-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1297) (26324) | 23-07-2021 Het streven is de Kamer hierover eind 2021 te informeren. Tussentijds wordt de Kamer op de hoogte gehouden van de stand van zaken. |
Overgang naar epidemische fase: Ik ben voornemens op brede integrale wijze te reflecteren op de afgelopen periode, en te kijken wat de geleerde lessen betekenen voor de routekaart en de corona-aanpak, en uw Kamer hierover in september te informeren. | brief [18-06-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1297) (26324) | 22-07-2021 Het streven is de Kamer hierover in september te informeren. |
Overgang naar endemische fase: De huidige omvang van het aantal Nivelpeilstations is te gering om een volledig landelijk beeld te krijgen van hoe het virus zich ontwikkelt. Daarom onderzoek ik momenteel de mogelijke meerwaarde en voorwaarden om deze respiratoire surveillance uit te breiden. In de komende periode zal ik uw Kamer hierover uitgebreider informeren. | brief [18-06-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1297) (26324) | 29-07-2021 Het streven is de Kamer begin 2022 over dit onderzoek te informeren. Tussentijds wordt de Kamer op de hoogte gehouden van de stand van zaken. |
Overgang naar epidemische fase: Op dit moment wordt een verkenning wordt uitgevoerd naar een Nationale Zorgreserve, in lijn met de motie van de leden Pieter Heerma en Wilders, die verzocht onderzoek te doen naar een Nationale Zorgreserve, in te zetten tijdens een pandemie, ramp of terreuraanslag. Over de voortgang van deze verkenning informeren wij u in de zomer. | brief [18-06-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1297) (26324) | |
Rioolwatermonitoring: Er is voor de jaren 2021 en 2022 in totaal twintig miljoen euro vrijgemaakt voor alle lidstaten. In dat kader kan Nederland aanspraak maken op ruim 750.000 euro. Nederland is voornemens van dit budget gebruik te maken om rioolwatersurveillance verder te ontwikkelen. In het derde kwartaal informeer ik uw Kamer of en op welke wijze de Nederlandse regering dit budget inzet. | brief [18-06-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1297) (26324) | 20-07-2021 Het streven is de Kamer hierover in het derde kwartaal te informeren. |
Stand van zaken amendement Bikker: Momenteel verken ik de route waarbij deze burgers zelf een verklaring ondertekenen. Teneinde misbruik tegen te gaan, zal worden gemonitord hoe vaak dit proces wordt toegepast. Omdat deze opgave voor zowel de GGD’en als Stichting Open Nederland complex is qua logistiek en IT-aanpassingen, is de invoering van deze route nog niet operationeel. Ik verwacht u daar in de volgende stand van zakenbrief verder over te kunnen informeren. | brief [18-06-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1297) (26324) | 01-07-2021 Het streven is de Kamer hierover in september te informeren. |
Op dit moment worden de testaantallen en data vanuit de distributie nauw gemonitord. Daarnaast is een onderzoeksbureau recent gestart met een bredere monitoring van zelftesten in het onderwijs en kinderopvang, waarin ook gedrag en motivatie worden meegenomen. [..] Ik verwacht u in september te kunnen informeren over het onderzoek. | brief [18-06-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1297) (26324) | 01-07-2021 Het streven is de Kamer hierover in oktober te informeren. |
Uit de rapportages van Gateway en FoxIT blijkt dat er nog een aantal maatregelen nodig zijn om knelpunten weg te nemen richting de middellange en lange termijn. Maatregelen op de middellange en lange termijn zijn onderwerp van de gesprekken die gevoerd worden met de partijen in de testketen en hierover zal ik uw Kamer blijven informeren. | brief [18-06-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1297) (26324) | 23-07-2021 Het streven is de Kamer uiterlijk in oktober te informeren over de middellange termijn. |
Vaccins: Ook zal ik inzetten op vaccins die zo goed mogelijk zijn aan te passen aan nieuwe virusvarianten. Over de precieze vormgeving van deze portefeuille zal ik uw kamer snel informeren. | brief [18-06-2021] - Stand van zakenbrief COVID-19 (25295, nr. 1297) (26324) | 30-07-2021 De Kamer wordt hierover in het najaar geïnformeerd. |
Ik zal u na de zomer opnieuw informeren over de stappen die zijn gezet door en met partijen op de thema’s uit deze brief. | brief [21-06-2021] - Commissiebrief inzake Handreiking kindzorg (34104, nr. 333) (26330) | 23-07-2021 De Kamer wordt geïnformeerd in november 2021. |
TK-brief met daarin stand van zaken rond wetswijziging (d.m.v. nota van wijziging) n.a.v. uitspraak rechtbank Den Haag. | brief [23-06-2021] - Commissiebrief Tweede Kamer inzake verzoek om kabinetsreactie op uitspraak rechtbank over bekendmaking identiteit zaaddonor (26363) | 28-07-2021 Uiterlijk 30 september zullen we de TK informeren over de reactie op de uitspraak van de rechtbank over bekendmaking van de identiteit van de donor. |
Ik hecht eraan om te vermelden dat het uiteindelijk aan de huisartsen zelf is om te bepalen of zij deze zorg willen aanbieden (als onderdeel van hun basisaanbod dat voor iedere huisarts gelijk is, of van het aanvullend en bijzonder aanbod). In de volgende brief van de kwartiermaker zal hij mij informeren over de voortgang op dit punt. Ik zal uw Kamer hierover informeren. | brief [18-12-2020] - Voortgangsbrief kwartiermaker Transgenderzorg (31016, nr. 301) (25557) | 03-08-2021 De kwartiermaker werkt aan dit punt. In de kwaliteitsstandaard transgenderzorg somatisch, die met medewerking van het Nederlands Huisartsen Genootschap tot stand is gekomen, staat dat de follow-up op de hormoonbehandeling op zijn plaats is bij de huisarts met kennis van transgenderzorg, in overleg met een endocrinoloog, of bij een endocrinoloog in een perifeer ziekenhuis. De kwartiermaker heeft mij laten weten in gesprek te zijn met verschillende initiatieven hieromtrent. Een van deze initiatieven is een e-learning (van De Alliantie Gezondheidszorg op Maat (AGOM)) gericht op eerstelijnszorg waar transgenderzorg een onderdeel zal zijn. De Kwartiermaker zal hierin ondersteunen. De minister zal de TK en EK hier na de zomer verder over informeren. |
DAT WE DE KAMER TIJDIG ZULLEN INFORMEREN INDIEN ER NIEUW VACCINAANKOPEN VOLGEN, WAARVOOR ONVOLDOENDE BESTEDINGSRUIMTE VOORHANDEN IS. | brief [28-06-2021] - Aanschaf Moderna-vaccins voor 2022 (26379) | |
De minister van VWS zegt, naar aanleiding van een vraag van het lid Verkerk (ChristenUnie), toe dat, afhankelijk van het risiconiveau, bij een regionale uitbraak, regionaal kan worden ingegrepen en landelijke maatregelen achterwege kunnen blijven. | Parlementaire agenda [25-05-2021] ‒ 35526 Tijdelijke wet maatregelen Covid-19 (Tijden volgen nog) (5226) | 27-07-2021 Als dit van toepassing is, wordt de EK hierover geïnformeerd. |
NB toezegging EK: De minister van VWS zal de Kamer, naar aanleiding van opmerkingen van de leden Verkerk (ChristenUnie) en Raven (OSF), informeren over de manier waarop vaccins ter beschikking zullen worden gesteld aan armere landen. | Parlementaire agenda [25-05-2021] ‒ 35526 Tijdelijke wet maatregelen Covid-19 (Tijden volgen nog) (5226) | 30-07-2021 Het streven is de Eerste Kamer hierover in het najaar te informeren. |
Het ligt voor de hand om beide adviezen in het verlengde van elkaar te bezien, en daarom ook het advies van het Zorginstituut aan een volgend kabinet te laten. | brief [25-06-2021] - Aanbiedingsbrief adviesrapport ‘Vaccinatiezorg voor medische risicogroepen: Wie neemt de regie?’ van Zorginstituut Nederland (32793, nr. 554) (26374) | 20-07-2021 De verwachting is dat de Kamer in het eerste kwartaal van 2022 wordt geïnformeerd. |
DAT WE DE KAMER TIJDIG ZULLEN INFORMEREN INDIEN ER NIEUW VACCINAANKOPEN VOLGEN, WAARVOOR ONVOLDOENDE BESTEDINGSRUIMTE VOORHANDEN IS. | brief [28-06-2021] - Aanschaf Moderna-vaccins voor 2022 (Eerste Kamer) (26378) | |
De TK wordt in het najaar geïnformeerd over de voortgang van het landelijk loket voor informatie over de vergoeding van sporthulpmiddelen. | brief [11-06-2021] - Kamerbrief t.b.v. commissiedebat sportbeleid (30234, nr. 264) (26298) | |
Ik ga op korte termijn met zorgkantoren in gesprek om van hen te vernemen wat hen weerhoudt om technologie en innovatie in te kopen. | brief [12-07-2021] - Aanbieding rapport Onderzoek naar Tijdsbesparende technologieën in de ouderenzorg (26502) | 02-08-2021 De verwachting is dat de kamer hierover volgend jaar wordt geïnformeerd. |
In het convenant is afgesproken dat september a.s. een evaluatie van het dashboard en het coördinatiepunt zal plaatsvinden. Daarin zal gekeken worden naar de werking van beide. Ook zal dan - op basis van de door het landelijk coördinatiepunt verzamelde data - inzichtelijk worden of er voldoende aanbod van beveiligde bedden is voor de forensische en de reguliere (langdurige) zorg en welke knelpunten er zijn bij het aanbod van dit type zorg. We zullen uw Kamer op basis van deze evaluatie nader informeren. | brief [06-07-2021] - Stand van zaken aanpak voor personen met verward gedrag en opzet vervolgactieprogramma ZonMw (26446) | 28-07-2021 De Kamer wordt naar verwachting eind 2021 geïnformeerd. |
In de brief wordt toegezegd met 113 Zelfmoordpreventie in gesprek te gaan over het streven naar het bereikbaarheidspercentage van 95% en de doelmatigheid daarvan. | brief [08-07-2021] - Uitvoering motie van het lid Dik-Faber c.s. over financiële continuïteit en stabiliteit van 113 Zelfmoordpreventie (25424, nr. 577) (26468) | 21-07-2021 De Kamer wordt naar verwachting in de zomer van 2022 hierover geïnformeerd. |
In de brief geeft u aan dat u de aanbevelingen aan VWS en 113 Zelfmoordpreventie die zien op het (financiële) beheer ter harte neemt en hier mee aan de slag samen met 113 Zelfmoordpreventie. | brief [08-07-2021] - Uitvoering motie van het lid Dik-Faber c.s. over financiële continuïteit en stabiliteit van 113 Zelfmoordpreventie (25424, nr. 577) (26468) | 21-07-2021 De Kamer wordt naar verwachting in de zomer van 2022 hierover geïnformeerd. |
In september stuurt u de TK een brief met de definitieve vormgeving van het risicovereveningsmodel (inclusief eventuele ex-post oplossingen) en het onderzoeksprogramma. | brief [08-07-2021] - Risicovereveningsmodel 2022 (26474) | 20-07-2021 Loopt volgens planning, zal 1e helft september verstuurd worden. |
De minister stuurt voor de begrotingsbehandeling een brief over te concentreren zorg. Dit omvat niet alleen de zeldzame aandoeningen (netwerkzorg visie NFU sturen inclusief reactie) maar ook breder over hoogcomplexe laagvolume zorg (NZa-monitor umc’s). In de brief wordt ook een inventarisatie opgenomen voor welke zeldzame aandoeningen er expertisecentra zijn en wat er extra nodig is (Van den Berg, CDA). | Parlementaire agenda [05-07-2021] - Commissiedebat Medisch specialistische zorg / ziekenhuiszorg (5173) | 28-07-2021 Naar verwachting wordt de Kamer eind september 2021 geïnformeerd. |
Ik zal de Kamer na de zomer, na ontvangst van de offerte van ZonMw m.b.t. de evaluatie van de kwaliteitsstandaard voor transgenderzorg, informeren over het vervolgproces (Simons, BIJ1). | Parlementaire agenda [05-07-2021] - Commissiedebat Medisch specialistische zorg / ziekenhuiszorg (5173) | 22-07-2021 De Kamer wordt naar verwachting in de maand oktober 2021 geïnformeerd. |
In het najaar stuurt de minister de visie zorg op zeldzaam van de NFU naar de Kamer (Ellemeet, GL). | Parlementaire agenda [05-07-2021] - Commissiedebat Medisch specialistische zorg / ziekenhuiszorg (5173) | 28-07-2021 Naar verwachting wordt de Kamer eind 2021 geïnformeerd. |
In het vierde kwartaal informeert de minister de Kamer over het beeld van werkloze medische specialisten (Hijink, SP). | Parlementaire agenda [05-07-2021] - Commissiedebat Medisch specialistische zorg / ziekenhuiszorg (5173) | |
Begin volgend jaar wordt de Kamer per brief geïnformeerd over wat de digitale hybridezorg/versnellingsimpuls heeft opgeleverd (De Vries, VVD). | Parlementaire agenda [05-07-2021] - Commissiedebat Medisch specialistische zorg / ziekenhuiszorg (5173) | 30-07-2021 Medio 2021: In vervolg op eerdere dialoog en afspraken met bestuurders zorgverzekeraars, ZN, NZa en Zorginstituut, en in dialoog met voorlopers op gebied van digitale zorg en vertegenwoordigers van patiënten, professionals en zorgaanbieders, wordt bepaald welke extra acties in 2021 en daarna nodig zijn om tijdens en na de Coronacrisis door te pakken met digitale/hybride zorg. |
De Kamer ontvangt na de zomer een Kamerbrief met de stand van zaken over Zorg in Flevoland (Bikker, CU). | Parlementaire agenda [05-07-2021] - Commissiedebat Medisch specialistische zorg / ziekenhuiszorg (5173) | 22-07-2021 De Kamer wordt naar verwachting na de zomer 2021 geïnformeerd. |
De Kamer zal in oktober 2021 een brief ontvangen over de ijzeren voorraad van geneesmiddelen, de minister zal daarin ook ingaan op de nieuwe beleidsregel ijzeren voorraad en of sprake is van een inspannings- of resultaatverplichting, en er wordt ingegaan op de lijst van essentiële geneesmiddelen (Van den Berg). | Parlementaire agenda [16-06-2021] - Commissiedebat Geneesmiddelenbeleid (5156) | 02-08-2021 De uitwerking van de ijzeren voorraad loopt, de Kamer wordt halfjaarlijks geïnformeerd. De volgende voortgangsbrief staat gepland voor oktober 2021. |
Begin 2023 ontvangt de Kamer een brief over de uitkomsten van de best practices pilots over hergebruik van geneesmiddelen (Van den Berg/Tellegen). | Parlementaire agenda [16-06-2021] - Commissiedebat Geneesmiddelenbeleid (5156) | 31-07-2021 De Kamer wordt begin 2023 geïnformeerd. |
De minister stuurt in het 3e kwartaal 2021 de beleidsagenda leveringszekerheid aan de Kamer, en geeft ook een update over de situatie met Intravacc, Pallas en Sanquin (Hijink/Van den Berg). | Parlementaire agenda [16-06-2021] - Commissiedebat Geneesmiddelenbeleid (5156) | 02-08-2021 De minister stuurt in het 3e kwartaal 2021 de beleidsagenda leveringszekerheid aan de Kamer. |
De minister zal schriftelijk nadere duiding geven over de oncologiemedicijnen uit het Patient WAIT Indicator onderzoek en een reflectie geven of de trend dalend is (Maeijer). | Parlementaire agenda [16-06-2021] - Commissiedebat Geneesmiddelenbeleid (5156) | 31-07-2021 De Kamer zal hierover voor het einde van het jaar worden geïnformeerd. |
De minister stuurt de Kamer een brief over genderverschillen bij geneesmiddelen (Paulusma). | Parlementaire agenda [16-06-2021] - Commissiedebat Geneesmiddelenbeleid (5156) | 02-08-2021 wordt afgedaan met commissiebrief «reactie op initiatiefnota van het lid Ploumen over gendersensitieve zorg» van PG, zit nu in de lijn bij BPZ zaaknr 1011960. |
De minister stuurt de Kamer een tussenstand over pilots hergebruik geneesmiddelen en neemt de ontwikkelingen met betrekking tot ontpillen hierin meen (Van den Berg). | Parlementaire agenda [16-06-2021] - Commissiedebat Geneesmiddelenbeleid (5156) | 31-07-2021 Ik verwacht medio 2022 een tussenstand te kunnen toesturen. |
Na opheldering van vraag, brief aan TK om cijfers te verduidelijken, in bijzonder de 164.000 en 100.000 mbt de opgave verpleegzorg (Agema, PVV). | Parlementaire agenda [30-06-2021] - Plenair Debat over de toekomst van ouderenhuisvesting (5269) | |
Nader bestuderen van onderzoek VU dat ouderen thuis langer leven tov ouderen in verpleeghuizen en hier Kamer resultaten laten weten (Van der Laan, D66). | Parlementaire agenda [30-06-2021] - Plenair Debat over de toekomst van ouderenhuisvesting (5269) | 03-08-2021 De TK wordt na het zomerreces 2021 geïnformeerd met de Voortgangsrapportage van het programma Langer Thuis (nr. 3). |
In 7e VGR: reactie op rapport Aware inzake stalking. | brief [18-06-2021] - Voortgangsrapportage programma Geweld hoort nergens thuis (28345, nr. 252) (26322) | 23-07-2021 De TK wordt voor het kerstreces 2021 geïnformeerd met de 7e Voortgangsrapportage Geweld Hoort Nergens Thuis over deze toezegging. |
In de brief van september waarin we ook de routekaart opnieuw aan uw Kamer voorleggen, kom ik dan opnieuw terug op het onderwerp ventilatie: wat moet er gegeven de omstandigheden eventueel nog extra gebeuren op het punt van de ventilatie? (Agema, PVV). | Parlementaire agenda [07-07-2021] - Nota-overleg Covid-19 (5279) | 20-07-2021 Het streven is de Kamer hierover in september te informeren. |
De Kamer wordt tijdens het zomerreces geïnformeerd over de ontwikkelingen rondom het coronavirus (Van den Berg, CDA). | Parlementaire agenda [07-07-2021] - Nota-overleg Covid-19 (5279) | 20-07-2021 Ook tijdens het zomerreces wordt de Kamer op de hoogte gehouden van de ontwikkelingen rond het Coronavirus. |
Ik wil daarom laten onderzoeken hoe de groep ‘geen bezwaar’ eruit ziet in termen van socio-demografische gegevens en in dit onderzoek ook meenemen wat de vermoedelijke reden is voor de keuze ‘geen bezwaar’. Daarbij is het nodig om te kijken wat de kennisstand is met betrekking tot orgaandonatie in deze groep en ook hoe de informatievoorziening wordt ervaren. Het doel van het onderzoek is te achterhalen of de informatie over de wetswijziging goed begrepen is in de samenleving. | brief [07-07-2021] - Afronding implementatie nieuwe Donorwet (26451) | 31-07-2021 De verwachting is dat het onderzoek in het voorjaar van 2022 zal zijn afgerond. |
De TK wordt voorafgaand aan het WGO Sportbeleid 2021 geïnformeerd over de stand van zaken van gemeentelijke uitgaven aan sport en de financiële voornemens van gemeenten ten aanzien van het sportbeleid. | brief [15-07-2021] - antwoorden op de vragen van het lid Van Nispen (SP) over lokale bezuinigingen op de sportinfrastructuur (2021Z11180) (26508) | |
De toezegging om de Kamer aan het eind van het jaar te informeren over de verkenning naar de wettelijke borging van geestelijke verzorging thuis. | brief [21-06-2021] - Schriftelijk overleg inzake Wijziging van de Subsidieregeling Regeling palliatieve terminale zorg en geestelijke verzorging (29214, nr. 88) (26348) | |
De toezegging om de Kamer voor het eind van het jaar nader te informeren over de stand van zaken met betrekking tot palliatieve zorg (stand-van-zakenbrief, Delphi-nummer 3432). | brief [21-06-2021] - Schriftelijk overleg inzake Wijziging van de Subsidieregeling Regeling palliatieve terminale zorg en geestelijke verzorging (29214, nr. 88) (26348) | |
De toezegging dat de motie Van der Staaij/Dik-Faber (Delphi-nummer 3909), waarin wordt verzocht om inzichtelijk te maken wat er in de afgelopen periode concreet is bereikt, welke knelpunten er nog zijn op het gebied van de toegankelijkheid en financiering van palliatieve zorg, en welke oplossingsrichtingen hiervoor denkbaar zijn, zal worden meegenomen in de stand-van-zakenbrief palliatieve zorg (Delphi nr. 3432). | brief [21-06-2021] - Schriftelijk overleg inzake Wijziging van de Subsidieregeling Regeling palliatieve terminale zorg en geestelijke verzorging (29214, nr. 88) (26348) | |
Eind 2021 zal ik u de resultaten van de evaluatie met een beleidsreactie toesturen. | brief [15-03-2021] - Aanbieden taakopdracht evaluatie hoofdlijnenakkoorden curatieve zorg (31765, nr. 547) (25926) | 22-07-2021 Eind 2021 zal de Kamer de resultaten ontvangen van de evaluatie met een beleidsreactie. |
Op dit moment loopt in opdracht van het ministerie van VWS een evaluatie van de hoofdlijnenakkoorden in de curatieve zorg. Naar verwachting wordt het rapport hiervan aan het einde van dit jaar opgeleverd. De uitkomsten, conclusies en aanbevelingen uit het rapport van RVS zullen in samenhang met de lopende evaluatie worden bezien. Het is aan een volgend kabinet om vervolgens een inhoudelijke, gebundelde reactie op beide rapporten aan uw Kamer te sturen. | brief [06-07-2021] - RVS rapport ‘Opnieuw akkoord?’ (26439) | 22-07-2021 Naar verwachting wordt de Kamer eind 2021 geïnformeerd. |
De Kamer ontvangt een reactie op het Tien Punten Plan, Long Term Covid-bestrijding. Daarbij zal ook het Europees perspectief worden meegenomen. | Parlementaire agenda [30-06-2021] - Commissiedebat Pakketbeheer (5155) | 27-07-2021 Naar verwachting wordt de Kamer in de maand september geïnformeerd. |
De Kamer wordt voor de begrotingsbehandeling geinformeerd over de uitkomsten van het gesprek van de minister met zorgverzekeraars over het traject stoppen met roken in het ziekenhuis. | Parlementaire agenda [30-06-2021] - Commissiedebat Pakketbeheer (5155) | 02-08-2021 De Kamer wordt voor de begrotingsbehandeling geïnformeerd. |
De Kamer ontvangt na het zomerreces een overzicht over de gekaapte geneesmiddelen. | Parlementaire agenda [30-06-2021] - Commissiedebat Pakketbeheer (5155) | 02-08-2021 De Kamer ontvangt na het zomerreces een overzicht over de gekaapte geneesmiddelen. |
De Kamer ontvangt voor de zomer de voortgangsrapportage JZOJP waarin zal worden ingegaan op burgerparticipatie bij het opstellen van de regiovisie. | Parlementaire agenda [30-06-2021] - Commissiedebat Pakketbeheer (5155) | 29-07-2021 Deze toezegging wordt afgedaan in de voortgangsrapportage JZOJP, die na de zomer naar de TK wordt verstuurd. |
Minister betrekt het rapport van Equalis over fysiotherapie in de analyse van de effectiviteitsbeoordeling van paramedische zorg. | Parlementaire agenda [30-06-2021] - Commissiedebat Pakketbeheer (5155) | 26-07-2021 Het streven is de kamer hierover voor september 2022 te informeren. |
Kamer ontvangt de Voortgangsrapportage zorgevaluatie en gepast gebruik uiterlijk bij de begroting. Daarbij zal ook worden ingegaan op zorg die niet wordt vergoed. | Parlementaire agenda [30-06-2021] - Commissiedebat Pakketbeheer (5155) | 26-07-2021 De Kamer ontvangt de voortgangsrapportage uiterlijk bij de begroting. |
Technologie t.a.v. ventilatie onder de aandacht brengen: ik kan nu alleen toezeggen dat we even gaan uitzoeken hoe we dat goed kunnen doen. Misschien kan ik er in een volgende voortgangsbrief procedureel en wellicht ook inhoudelijk op ingaan. | Parlementaire agenda [14-07-2021] - Plenair debat over de ontwikkelingen rondom het coronavirus (5281) | 27-07-2021 Het streven is de Kamer hierover voor het eind van het jaar te informeren. Tussentijds wordt de Kamer op de hoogte gehouden van de stand van zaken. |
Informatie over ziekenhuisopnames i.r.t. vaccinaties en het merk vaccins: Wat ik boven tafel kan halen, ga ik boven tafel halen, want we willen dat allemaal graag weten. In de brief van de 13de laat ik weten wat daarvan lukt (Van der Plas, BBB/Van Haga, Groep van Haga). | Parlementaire agenda [14-07-2021] - Plenair debat over de ontwikkelingen rondom het coronavirus (5281) | 27-07-2021 Het streven is de Kamer hierover uiterlijk in september te informeren. |
De komende jaren zal ik bekijken hoe de beschikbare middelen zich verhouden tot de ontwikkelingen in het werkveld. | brief [15-07-2021] - Commissiebrief inzake Subsidieregeling palliatieve zorg (26509) | |
NB toezegging EK: Per brief informeren we u voorafgaand aan het slaan van het verlengings-KB over wat de inhoud van het verlengings-KB gaat worden, opdat u daarop kunt interveniëren (Nicolai, PvdD). | Parlementaire agenda [13-07-2021] - Plenaire Behandeling Tijdelijke bepalingen in verband met maatregelen ter bestrijding van de epidemie van Covid-19 voor de langere termijn (verlenging Tijdelijke wet maatregelen Covid-19) 35526 (5283) | 27-07-2021 Als dit aan de orde is, wordt de EK hierover tijdig geïnformeerd. |
NB toezegging EK: Ik ga dit meenemen bij die vraag: zou de huidige Twm eigenlijk wel zo tijdelijk moeten blijven, of moet je niet ook voor de huidige crisis toch al over naar een wat meer permanente bepaling in de Wpg? Die vraag ga ik voor de kerst beantwoorden. Daar neem ik uw vraag ook in mee (Nicolai, PvdD). | Parlementaire agenda [13-07-2021] - Plenaire Behandeling Tijdelijke bepalingen in verband met maatregelen ter bestrijding van de epidemie van Covid-19 voor de langere termijn (verlenging Tijdelijke wet maatregelen Covid-19) 35526 (5283) | 27-07-2021 De EK wordt hierover voor het kerstreces geïnformeerd. |
NB toezegging EK: Ik begin met de vraag van de heer Van der Voort of de minister kan toezeggen dat voor beide goedkeuringswetten de schriftelijke ronde steeds binnen een paar dagen wordt beantwoord. Ja, want de wet schrijft voor «onverwijld» (Van der Voort). | Parlementaire agenda [13-07-2021] - Plenaire Behandeling Tijdelijke bepalingen in verband met maatregelen ter bestrijding van de epidemie van Covid-19 voor de langere termijn (verlenging Tijdelijke wet maatregelen Covid-19) 35526 (5283) | 27-07-2021 Als dit aan de orde is, wordt de EK hierover tijdig geïnformeerd. |
De minister voor MZS heeft naar aanleiding van vragen hierover uit uw Kamer ook een zorg-breed onderzoek in voorbereiding naar welke versoepelingen en/of aanscherpingen er tijdens de Corona-crisis hebben plaatsgevonden en welke kansen en bedreigingen dat biedt voor de aanpak van regeldruk in de toekomst. De uitkomsten van dit onderzoek stuurt de minister voor MZS zodra deze gereed zijn ook aan uw Kamer. | brief [07-07-2021] - Stand van zakenbrief Moties en toezeggingen zomer 2021, (26452) | |
Vervolgonderzoek naar de stapeling van de eigen betalingen medische hulpmiddelen Tijdens het Algemeen Overleg «Hulpmiddelenbeleid’’ van 27 november 2019 is een vervolgonderzoek naar de stapeling van de eigen betalingen voor hulpmiddelgebruikers en de effecten hiervan op het gebruik van hulpmiddelen toegezegd. In oktober 2020 is de verwachting geuit dat de uitkomsten aan het eind van het tweede kwartaal van 2021 beschikbaar zullen zijn. Het onderzoek vergt echter meer tijd dan verwacht, waardoor het nog niet is afgerond. De minister voor MZS streeft ernaar het onderzoek zo spoedig mogelijk naar uw Kamer te sturen. | brief [07-07-2021] - Stand van zakenbrief Moties en toezeggingen zomer 2021, (26452) | 29-07-2021 De minister voor MZS streeft ernaar het onderzoek zo spoedig mogelijk naar uw Kamer te sturen. |
Tijdens het Commissiedebat Geneesmiddelenbeleid van 16 juni jl. heeft de minister voor MZS abusievelijk toegezegd dat de voortgangsbrief financiële arrangementen voor geneesmiddelen in september 2021 aan de Kamer verstuurd zal worden. Deze brief zal uiterlijk in december 2021 verstuurd worden. Om de Kamer te kunnen informeren over de uitkomsten van financiële arrangementen heeft de minister voor MZS de door zorgaanbieders aan zorgverzekeraars gedeclareerde gegevens nodig. Voor intramurale arrangementen zijn deze gegevens pas later in het jaar beschikbaar. Het heeft daarom haar voorkeur om de voortgangsbrief pas aan het einde van het jaar naar uw Kamer te versturen. | brief [07-07-2021] - Stand van zakenbrief Moties en toezeggingen zomer 2021, (26452) | 02-08-2021 De voortgangsbrief financiële arrangementen voor geneesmiddelen zal uiterlijk in december 2021 verstuurd worden. |
Een kader voor de regulering van cybriden en iPS-chimaeren nader uit te werken in samenwerking met de relevante veldpartijen zodat een volgend kabinet op basis van alle benodigde informatie definitief kan beslissen over de aard van de regulering. | brief [22-09-2020] - Kabinetsreactie inzake regulering cybriden en iPS-chimaeren (34990, nr. 8) (25068) | |
De voortgangsbrief financiële arrangementen verschijnt in december 2021, hierin wordt onder andere ingegaan op de uitkomsten van de Algemene Rekenkamer naar de onderhandeling over dure geneesmiddelen met de farmaceutische industrie (kuiken). | Parlementaire agenda [16-06-2021] - Commissiedebat Geneesmiddelenbeleid (5156) | 02-08-2021 De voortgangsbrief financiële arrangementen verschijnt in december 2021. |
‘Nederland heeft reeds via de Europese Unie contracten met een zestal fabrikanten afgesloten. Ik ben wel bereid om in geval van nieuwe overeenkomsten aan de contractpartij te vragen of ze gebruik maken van beschermde dieren bij het productieproces en indien dit zo is, zo spoedig mogelijk alternatieven aan te wenden.’ | brief [10-02-2021] - antwoorden op de vragen van de Kamerleden Wassenberg (PvdD) en Van Esch (PvdD) over de dreigende slacht van honderdduizenden haaien voor coronavaccins. (2021Z00591) (25778) | |
Ik concludeer op basis van de aanbevelingen dat de Vaccinatiealliantie in de toekomst vooral doorgang moet blijven vinden; de ambassadeurs vinden de Vaccinatiealliantie van grote meerwaarde en zien nog voldoende uitdagingen. Over de manier waarop de Vaccinatiealliantie een vervolg moet krijgen, ook in relatie tot de bredere strategie op ‘Verder met Vaccineren’, zal mijn opvolger u later informeren. | brief [01-07-2021] - Voortgang Verder met Vaccineren en RIVM Vaccinatiegraadrapport 2020 (32793, nr. 555) (26403) | 21-07-2021 Het streven is om het vervolg op ‘Verder met Vaccineren’ in het najaar van 2021 te delen met de Tweede Kamer. Hierin zal ook worden ingegaan op de verdere inzet en invulling van de Vaccinatiealliantie. |
De staatssecretaris zegt toe dat hij aan gemeenten gaat vragen of ze bij de volgende uitvraag voor de landelijke monitoring van de Brede Aanpak dakloosheid (voorjaar 2020) doelgroepen kunnen differentiëren in zware en lichte zorgbehoefte. | Parlementaire agenda [19-11-2020] - AO Maatschappelijke opvang (AO GGZ /Toegang tot de Wlz voor ggz-cliënten / Personen met verward gedrag /Maatschappelijke opvang (+ evt. Maatschappelijke diensttijd) / Suïcidepreventie (5041) | |
Info voor buitenlanders onderweg naar NL: in een volgende brief informeren wat we daarop doen. | Parlementaire agenda [14-06-2021] - Wetgevingsoverleg Wijziging van de Wet publieke gezondheid in verband met enkele verbeteringen en preciseringen van de tijdelijke regels over de inzet van coronatoegangsbewijzen bij de bestrijding van het virus SARS-CoV-2 (TK 35853) (5261) | |
We brengen in kaart wat de juridische, financiële en uitvoeringsconsequenties zijn als de middelen die gemeenten beschikbaar hebben voor gespecialiseerde zorg aan kinderen met EED worden overgeheveld naar het onderwijs. | brief [08-03-2021] - Commissiebrief Tweede Kamer inzake Reactie op gewijzigde motie-Peters c.s. (35570-XVI, nr. 27) (34638, nr. 8) (25889) | |
Na de zomer zal ik uw Kamer informeren over de uitkomsten van dit verdiepend onderzoek en mijn beleidsreactie hierop geven. Eventuele vergaande besluitvorming over de toekomst van de Verwijsindex is aan het volgende kabinet. | brief [30-04-2021] - Stand van Zaken Verwijsindex Risicojongeren (28345, nr. 251) (26109); Geplande brief [05-09-2021] - Na de zomer zal ik uw Kamer informeren over de uitkomsten van dit verdiepend onderzoek en mijn beleidsreactie hierop geven. Eventuele vergaande besluitvorming over de toekomst van de Verwijsindex is aan het volgende kabinet (3391) | 06-05-2021 Na de zomer zal ik uw Kamer informeren over de uitkomsten van dit verdiepend onderzoek en mijn beleidsreactie hierop geven. |
Gezien de relevantie van dit thema heb ik besloten de opdracht aan het ZAP te verlengen, zodat de partijen de komende jaren aan deze problematiek kunnen blijven werken en zij zich kunnen buigen over de specifieke doelgroepen, de bijbehorende interventies en de evaluatie daarvan. | brief [07-07-2021] - Commissiebrief Tweede Kamer inzake Aanbieding rapport «Nationaal Actieplan Huidkanker» van IKNL, namens Stuurgroep Huidkankerzorg Nederland (26456) | |
De komende tijd zullen inwoners van Sint Eustatius de mogelijkheid krijgen zich te registreren als zij het Janssen-vaccin willen ontvangen. De staatssecretaris van VWS heeft toegezegd dat het Janssen-vaccin beschikbaar gesteld zal worden als er een behoorlijk aantal aanmeldingen binnenkomt. Met Sint Eustatius en het RIVM is afgesproken dat het minimum aantal aanmeldingen 100 moet zijn alvorens de levering zal plaatsvinden. | brief [06-07-2021] - Terugkoppeling vaccintype Sint Eustatius (26442) | |
De gesprekken door de veldpartijen over de lijst wisselen ongewenst zullen in het najaar worden afgerond, de Kamer wordt hierover geïnformeerd (Maeijer). | Parlementaire agenda [16-06-2021] - Commissiedebat Geneesmiddelenbeleid (5156) | 31-07-2021 De gesprekken door de veldpartijen zullen in het najaar worden afgerond, de Kamer wordt daarna geïnformeerd. |
de Kamer wordt in de loop van 2022 opnieuw geïnformeerd over de voortgang van de derde tranche aandoeningen van de uitbreiding van de hielprikscreening. | brief [25-05-2021] - Derde tranche uitbreiding hielprikscreening (29323, nr. 161) (26199) | 20-07-2021 De verwachting is dat de Kamer in de tweede helft van 2022 kan worden geïnformeerd over de derde tranche aandoeningen van de uitbreiding van de hielprikscreening. |
Afwijken van EU-raadsaanbeveling: informeren hoe de balans uitpakt en hoe we exact zullen gaan afwijken. | Parlementaire agenda [14-06-2021] - Wetgevingsoverleg Wijziging van de Wet publieke gezondheid in verband met enkele verbeteringen en preciseringen van de tijdelijke regels over de inzet van coronatoegangsbewijzen bij de bestrijding van het virus SARS-CoV-2 (TK 35853) (5261) | 03-08-2021 Aan voldaan middels maatregelenbrief 6 juli zonder de toezegging met name te noemen: Het kabinet blijft inzetten op zo eenduidig mogelijke inreismaatregelen binnen de Europese Unie en het vermijden van een lappendeken aan inreismaatregelen. De afspraken in Raadsaanbeveling 2020/1475 zijn een goede stap, mits lidstaten dit op eenduidige wijze implementeren. Bij het implementeren hiervan hebben lidstaten echter de vrijheid om af te wijken van de afspraken. In bilaterale gesprekken met lidstaten benadrukken de leden van het kabinet de noodzaak om de Raadsaanbeveling zo eenduidig mogelijk toe te passen in de Unie, om zo het reizen voor EU-burgers zo gemakkelijk mogelijk te maken, waar de volksgezondheidssituatie dit toestaat. |
In oktober 2021 is het onderzoek naar de onderkant van de geneesmiddelenmarkt afgerond. De Kamer wordt hierover geïnformeerd, en hierin wordt ook ingegaan waarom producten van de markt zijn gehaald (Van den Berg). | Parlementaire agenda [16-06-2021] - Commissiedebat Geneesmiddelenbeleid (5156) | 02-08-2021 De afronding van het onderzoek wordt oktober 2021 verwacht, hierna wordt de kamer geïnformeerd . |
Vaccinatieprogramma: Ja. Alles wat we kunnen geven aan informatie, ook omdat de Europese Commissie inmiddels namens ons onderhandelt, zullen we geven, als het moment daar is. | Parlementaire agenda [18-11-2020] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5158) | |
MVWS komt terug op draagmoederschapsbank en man-man wensouders in voortgangsrapportage medische ethiek begin 2021. | Parlementaire agenda [10-12-2020] - AO Zwangerschap en geboorte. (5144) | |
Binnenkort informeert de Staatssecretaris de Kamer over de voortgang het Preventieakkoord (Den Haan). | Parlementaire agenda [16-06-2021] - Commissiedebat Geneesmiddelenbeleid (5156) | |
Het streven is om deze inhoudelijke reactie mee te nemen in de tijdens het debat van 19 augustus toegezegde brief over arbeidsmarktknelpunten in het SER-advies en zeggenschap van verpleegkundigen. Uw Kamer zal deze brief op Prinsesjesdag ontvangen. | brief [02-09-2020] - Advies van de Chief Nursing Officer inzake de zeggenschap en positionering van verpleegkundigen en verzorgenden (29282, nr. 410) (24991) | |
Ik zal uw Kamer blijven informeren over de eerste bevindingen van drie acties die naar verwachting in de loop van volgend jaar tot eerste bevindingen leiden. | brief [02-11-2020] - Verkenning toekomstbestendigheid Wet BIG (29282, nr. 415) (25260) | |
Governance GGDén: die verbeterpunten willen we heel graag beetpakken, maar dan wel ná de crisis. Maar heel graag en wij komen daar dus op terug (Westerveld, GL). | Parlementaire agenda [03-06-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5251) | |
De exacte consequenties van de latere realisatie en de exacte beschikbaarheidsdatum worden nu verder bepaald, evenals de impact van de latere oplevering op de financiën. Ik verwacht u hierover na het zomerreces te kunnen informeren. | brief [12-04-2021] - Project Nieuwe Huisvesting VWS / RIVM en CBG (35570-XVI, nr. 188) (26013) | |
Eventuele mogelijkheden om via wetgeving de vrijblijvendheid van preventie af te halen, worden het notaoverleg Preventie op 1 februari met de Kamer gedeeld. … Ik ga daar graag het gesprek over aan in dat notaoverleg. | Parlementaire agenda [02-12-2020] - Begrotingsbehandeling VWS - Eerste termijn Kamer (5142) | |
Standpunt is verschenen 7/7 – Binnen 3 maanden ontvangen TK en EK een standpunt op het advies. | brief [12-07-2021] - Advies Gezondheidsraad over de verantwoorde inzet van apps voor publieke gezondheid (26504) | |
Een belangrijke uitkomst van de bijeenkomst met inhoudelijke experts was dat er bij aanwezigen Een behoefte bleek te zijn aan meer duidelijkheid over de grenzen voor uitvoering van PGD. Hierover zal ik in overleg treden met PGD Nederland. | brief [19-02-2021] - Voortgangsrapportage medische ethiek februari 2021 (34990, nr. 11) (25830) | |
Kamerbrief Governance kwaliteitsregistraties zal deze week naar de Kamer verstuurd worden (Van den Berg, CDA). | Parlementaire agenda [05-07-2021] - Commissiedebat Medisch specialistische zorg / ziekenhuiszorg (5173) | 20-07-2021 Zie geplande brief 3406 reactie op de inbreng verslag van een schriftelijk overleg over het advies kwartiermaker governance van kwaliteitsregistraties (kamerstuk 29248-323), delphi nummer 3406. |
Eind augustus informeer ik u in een Kamerbrief verder over de Nationale Zorgreserve (Pouw-Verweij, JA21). | Parlementaire agenda [05-07-2021] - Commissiedebat Medisch specialistische zorg / ziekenhuiszorg (5173) | 28-07-2021 26-07-2021 De verkenning is gaande, in augustus verwachten wij vanuit MEVA coronateam de opbrengsten gereed te hebben. |
de Kamer in de volgende voortgangsbrief covid-19 te informeren over in welke hoeveelheden elk vaccin vanaf 15 februari beschikbaar komt voor de eilanden. Deze brief gaat uit op 2 februari 2021. ZJCN en de Programmadirectie COVID-19 leveren hiervoor tekst voor de voortgangsbrief aan. | brief [01-02-2021] - Update vragen van de stand van zaken m.b.t. covid-19 op Aruba, Curaçao, Sint-Maarten, Bonaire, Saba en Sint- Eustatius (25719) | |
De staatssecretaris zal een rondetafelgesprek organiseren over wat er te leren valt van uithuisplaatsingen en de Kamer daarover informeren. | Parlementaire agenda [25-11-2013] - Wetgevingsoverleg (WGO) jeugdzorg (3729) | 01-12-2020 Na het gesprek zal de Kamer geinformeerd worden over de geleerde lessen mbt uithuisplaatsingen. |
De minister van VWS zal de Kamer de notitie ouderenvisie die gebaseerd is op de ‘dialoognota 2040’ toezenden. | Parlementaire agenda [02-12-2020] - Begrotingsbehandeling VWS - Eerste termijn Kamer (5142) | |
Communicatie over openstellen vaccinatie irt geboortejaar: Ik zal kijken of we dat nog massiever kunnen communiceren. Dat loopt via het RIVM en de GGD, maar ik zal kijken of we dat nog massiever kunnen communiceren (Paternotte (D66)). | Parlementaire agenda [22-04-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5232) | |
Laat ik maar gewoon toezeggen dat wij in de volgende voortgangsbrief de hele communicatie opnieuw op de zeef leggen en kijken waar we die, door middel van campagnes en andere dingen, kunnen intensiveren. | Parlementaire agenda [21-01-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5192) | |
Tot slot constateert Significant Public dat het huidige financieringsmodel het best passend is, maar dat de in 2000 vastgestelde en daarna jaarlijkse geïndexeerde normbedragen aan herijking toe zijn. Het onderzoek voor deze herijking zal voor 2023 plaatsvinden. | brief [03-06-2021] - Wijziging van de Subsidieregeling opvang kinderen van ouders met een trekkend/varend bestaan in verband met de verlenging van de werkingsduur en de aanpassing van de normbedragen voor 2022 (29214, nr. 89) (26253) | 17-06-2021 Het onderzoek voor deze herijking zal voor 2023 plaatsvinden. eind december 2022 zal de Kamer worden geïnformeerd per aparte brief. |
De minister zal de Kamer naar verwachting voor de zomer informeren over de uitkomsten van de evaluatie naar de geleerde lessen rondom de ontwikkeling van CoronaMelder. | brief [08-10-2020] - Landelijke introductie CoronaMelder en ‘Oplossing 2’ (25295, nr. 620) (25149) | 30-07-2021 De verwachting is dat de uitkomsten van de evaluatie naar de geleerde lessen rondom de ontwikkeling van CoronaMelder na de zomer van 2021 met de Tweede Kamer gedeeld worden. |
De Gezondheidsraad zal in 2022 zijn beoordelingskader heroverwegen en ik zal dan ook de Gezondheidsraad verzoeken om hierbij te onderzoeken of het pandemisch potentieel van ziekteverwekkers, maatschappelijke of macro-economische effecten van ziekteverwekkers en elementen uit het reële optiemodel een zinvolle uitbreiding van het beoordelingskader kunnen zijn. | brief [03-02-2021] - Verzoek om reactie op initiatiefnota Veldman (VVD) (35676, nr. 3) (25724) | 26-07-2021 Deze toezegging zal in de nog op te stellen adviesvraag aan de Gezondheidsraad worden opgenomen. |
De Kamer wordt na afloop van de campagne over mondzorg voor ouderen (die start in het najaar geïnformeerd over de resultaten. | Parlementaire agenda [30-06-2021] - Commissiedebat Pakketbeheer (5155) | |
De Kamer zal in een verzamelbrief worden geïnformeerd indien meerdere gebieden worden aangewezen als alcohol-overlastgebied. | Parlementaire agenda [16-11-2020] - Wetgevingsoverleg Wijziging van de Drank- en Horecawet in verband met het Nationaal Preventieakkoord en evaluatie van de wet (TK 35337) (5154) | |
Ik zal begin volgend jaar de Kamer informeren over de initiatiefnota van het lid Van den Berg (CDA) over cosmetische ingrepen zonder medische noodzaak. | brief [27-10-2020] - Opvolging CNO-advies «Niets over ons, zonder ons» en andere trajecten betreffende de individuele beroepsuitoefening (29282, nr. 414) (25231) | |
Ik zeg u graag toe, in het verlengde van mijn toezegging in de Tweede Kamer, dat u in september erover wordt geïnformeerd welke evaluaties er allemaal lopen (De Boer, GL). | Parlementaire agenda [13-07-2021] - Plenaire Behandeling Tijdelijke bepalingen in verband met maatregelen ter bestrijding van de epidemie van Covid-19 voor de langere termijn (verlenging Tijdelijke wet maatregelen Covid-19) 35526 (5283) | |
In het najaar wordt de Kamer opnieuw geïnformeerd over de voortgang van de toevoeging van SMA aan de hielprikscreening. Mocht er vertraging optreden of versnelling mogelijk zijn, dan wordt de Kamer direct geïnformeerd. | brief [27-01-2021] - Toevoeging SMA aan neonatale hielprikscreening (29323, nr. 146) (25688) | 20-07-2021 De Kamer wordt voor het eind van 2021 geïnformeerd over de stand van zaken omtrent de toevoeging van SMA aan de hielprikscreening. |
In het najaar van 2021 zal ik de Kamer hierover nader informeren. | brief [01-06-2021] - Commissiebrief Tweede Kamer inzake Verzoek om reactie op stamceltherapie voor MS-patiënten (29477, nr. 705) (26233) | 26-07-2021 De kamer wordt voor het einde van het jaar hierover geïnformeerd. |
Enerzijds wordt bezien welke technische mogelijkheden er zijn binnen het huidige wettelijke kader en anderzijds wordt geanalyseerd waar aanpassing van wet- en regelgeving noodzakelijk is. De komende maanden wordt het ‘hoe en wat’ nader uitgewerkt. U wordt na de zomer over de voortgang hierop geïnformeerd. | brief [30-04-2021] - Voortgang gegevensuitwisseling bij spoed (27529, nr. 262) (26112) | 30-07-2021 Onderhanden. De Tweede Kamer wordt conform toezegging na de zomer over de voortgang geinformeerd. |
Ik ga aan de slag met het SER-rapport. Ik ga bouwstenen maken. Ik ga in gesprek met de partners om te kijken wat ik kan klaarleggen. We weten allemaal niet hoe het loopt, maar laten we in ieder geval afspreken dat ik mijn best ervoor ga doen dat er geen tijd verloren gaat die niet verloren hoeft te gaan. Die toezegging wil ik graag doen (Kwint, SP). | Parlementaire agenda [03-06-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5251) | |
Deze invoeringsplanning wordt financieel doorgerekend, zodra de begroting hiervan is vastgesteld zal ik u een aangepaste begroting verstrekken. | brief [17-07-2020] - antwoorden op de vragen van het Kamerlid Hijink (SP) over het bericht «PGB2.0 loopt half jaar vertraging op» (2020Z13717). (24868) | |
Gelet op de aanpassingen van het gezondheidsprogramma en de lopende onderhandelingen met het Europees Parlement zal ik, indien de uitkomsten van de onderhandelingen daartoe aanleiding geven, uw Kamer nader informeren over de resultaten van de onderhandelingen tussen de Raad en het Europees Parlement. Ook zal ik u informeren in het geval de Europese Commissie het voorstel herziet. | brief [26-08-2020] - Ontwikkelingen EU4Health (24956) | 03-08-2021 ‘Conform de toezegging hebben we u op de hoogte gehouden over de ontwikkelingen rondom EU4Health. In de laatste brief aan uw Kamer hieromtrent (Kst. 21501-31 nr. 605) stond dat de procedurele en juridische afhandeling van EU4health op dat moment plaatsvonden. Ondertussen is de verordening gepubliceerd en in werking getreden. Daarmee is deze toezegging afgehandeld’. |
De Kamer wordt na het zomerreces geinformeerd over het verdere proces met betrekking tot de kamerbrede aangenomen motie over eigen risico Zvw. Op zo’n kort mogelijke termijn informeer ik de Kamer over het verdere proces. | Parlementaire agenda [30-06-2021] - Commissiedebat Pakketbeheer (5155) | 29-07-2021 Op zo’n kort mogelijke termijn informeer ik de Kamer over het verdere proces. |
Ik streef ernaar het wetsvoorstel voor het einde van het zomerreces bij de Tweede Kamer in te laten dienen. | brief [09-07-2021] - Verplicht eigen risico 2022 (26476) | 29-07-2021 Ik streef ernaar het wetsvoorstel voor het einde van het zomerreces bij de Tweede Kamer in te laten dienen. |
In april 2023 zal de tweede tranche van het project moleculaire diagnostiek door het Zorginstituut worden afgerond, tussentijds zal TK halfjaarlijks worden geïnformeerd (Van den Berg). | Parlementaire agenda [16-06-2021] - Commissiedebat Geneesmiddelenbeleid (5156) | 31-07-2021 De Kamer wordt periodiek geïnformeerd. |
Verzoek aan de regering om een multidisciplinair behandelaanbod uit te werken voor mensen met langdurige covidklachten en dit te vergoeden via de zorgverzekering;Verzoek aan de regering om met oplossingen te komen rond re-integratie, ziektevergoeding en inkomensverlies voor deze groep patiënten. Ik neem in de volgende stand-van-zakenbrief die rond 13 augustus verschijnt, de stand van zaken op deze twee thema's op. Hijink (SP), Van Esch (PvdD), Kuiken (PvdA), Westerveld (GL). | Parlementaire agenda [14-07-2021] - Plenair debat over de ontwikkelingen rondom het coronavirus (5281) | 03-08-2021 De Kamer wordt naar verwachting in de maand augustus 2021 geïnformeerd. |
De minister stuurt de Kamer na gesprekken met betrokken partijen een terugkoppeling inzake dure geneesmiddelen in relatie tot het opinieartikel van de NZa ‘dweilen met de kraan open’ (Kuiken). | Parlementaire agenda [16-06-2021] - Commissiedebat Geneesmiddelenbeleid (5156) | 02-08-2021 De kamer wordt in het najaar geïnformeerd. |
De TK wordt voor het WGO 2021 geïnformeerd over de stand van zaken m.b.t. de professionalisering van en capaciteit bij het ISR. | brief [25-06-2021] - Beleidsreactie rapport ‘Ongelijke leggers’ (30234, nr. 265) (26365) | |
Ik hoor net van de heer De Jonge dat we in de volgende brief — dat zeggen we hier echt toe — ook ingaan op dit soort suggesties uit de Kamer en op wat wij zelf nog verder kunnen doen. | Parlementaire agenda [21-01-2021] - Plenair debat inzake ontwikkelingen rondom het coronavirus (5192) | |
de TK wordt via een reguliere voortgangsbrief jeugd in het najaar van de stand van zaken op de hoogte wordt gehouden. | brief [18-05-2021] - Commissiebrief Tweede Kamer inzake Verzoek om een reactie op de initiatiefnota van het lid Peters over de formeel steunpersoon in de Jeugdwet (26169) | 31-05-2021 Deze toezegging wordt meegenomen in de zevende voortgangsrapportage Zorg voor de Jeugd in november 2021 aan de TK zal worden toegezonden. |
De beroepsgroep is op dit moment bezig met het opstellen van een protocol. Over dit protocol zegt u toe met de betrokken partijen in gesprek te gaan als dit niet leidt tot het gewenste effect in de praktijk. | brief [15-02-2021] - Commissiebrief inzake aanvullende informatie petitie Vergoeding van explantatie borstprotheses (32805-112) (25804) | 26-07-2021 Een definitieve versie van het protocol wordt op het moment uitgewerkt. Zodra het gereed is wordt het opgenomen in de VAV Werkwijzer beoordeling behandelingen van plastisch-chirurgische aard en op de website van het Zorginstituut. Het protocol dient bij te dragen aan consensus rondom borstimplantaten onder de beroepsgroep. Indien er signalen komen dat dit effect niet is bereikt, gaat de minister in gesprek met de betrokken partijen. |
In de tussentijd worden gesprekken gevoerd met relevante actoren om te inventariseren hoe zij aankijken tegen de bevindingen en denkrichtingen van de RVS. Mijn opvolger zal uw Kamer te zijner tijd hierover informeren. | brief [01-07-2021] - Voortgang Verder met Vaccineren en RIVM Vaccinatiegraadrapport 2020 (32793-555) (26403) | 30-07-2021 De input van de verschillende actoren wordt meegenomen/ verwerkt in de beleidsreactie op de verkenning van de Raad voor Volksgezondheid en Samenleving. De beleidsreactie wordt door het het nieuwe kabinet aan de TK aangeboden. |
Bijlage 4: Subsidieoverzicht
Art. | Naam Subsidie (regeling) | 2020 | 2021 | 2022 | 2023 | 2024 | 2025 | 2026 | Laatste evaluatie | Volgende evaluatie (jaartal) | Einddatum Subsidie (regeling) |
|---|---|---|---|---|---|---|---|---|---|---|---|
1 | Kaderregeling VWS-subsidies / Kaderregeling subsidies OCW, SZW en VWS | 109.578 | 113.076 | 90.784 | 88.146 | 87.378 | 81.751 | 80.963 | n.v.t | n.v.t | n.v.t |
1 | 14.046 | 15.169 | 15.984 | 15.874 | 16.176 | 16.170 | 16.173 | 2009 | n.v.t. | geen | |
1 | Specifieke uitkering lokale preventieakkoorden en preventieaanpakken | 8.000 | 10.000 | 10.000 | 2023 | ||||||
1 | 18.271 | 17.915 | 17.913 | 17.915 | 17.917 | 17.921 | 17.921 | Rapport doorlichting administraties | 2024 | 2025 | |
1 | 7.172 | 8.547 | 8.547 | 8.547 | 8.547 | 8.547 | 8.547 | In werking per 2020 | 2024 | 2025 | |
1 | 14.195 | 16.742 | 15.822 | 15.515 | 15.520 | 15.522 | 15.522 | In werking per 1/4/17 | 2021 | 2025 | |
1 | 556 | 500 | 500 | 500 | 500 | 500 | 500 | 2018 TK 35000-XVI-92 | 2023 | 2024 | |
1 | 0 | 220 | 220 | 220 | 220 | 220 | 220 | In werking per 2021 | 2025 | 2026 | |
1 | 3.696 | 4.925 | 4.925 | 4.925 | 4.925 | 4.925 | 4.925 | In werking per 1/8/2019 | 2021 | 2026 | |
1 | 925 | 1.600 | 2.200 | 1.600 | 850 | 0 | 0 | In werking per 2017 | 2024 | ||
1 | 224.759 | 504.798 | 216.598 | 215.518 | 216.238 | 216.807 | 217.809 | 2016 | 2020/2021 | 2026 | |
1 | Beleidsregels subsidiëring regionale centra prenatale screening | 4.627 | 11.077 | 23.160 | 23.160 | 23.160 | 23.160 | 23.160 | In werking per 2018 | 2022 | 1-1-2023 |
1 | 3.105 | In werking per 1/10/18 | 1-1-2021 | ||||||||
2 | Kaderregeling VWS-subsidies / Kaderregeling subsidies OCW, SZW en VWS | 104.662 | 196.593 | 99.662 | 38.936 | 29.078 | 26.156 | 26.157 | n.v.t | n.v.t | n.v.t |
2 | Regeling vaststelling beleidskader subsidiëring farmaceutische ANZ-dienstverlening | Niet geevalueerd | n.v.t. | 2018 | |||||||
2 | 4.200 | 2.800 | 2.800 | 2.800 | 2.800 | n.n.b. | n.n.b. | 2024 | |||
2 | 750 | 800 | 800 | 800 | 800 | 800 | 800 | 2015 | 2020 | 2024 | |
2 | Subsidieregeling medisch noodzakelijke zorg aan onverzekerden | 30.594 | 38.663 | 41.958 | 41.957 | 41.959 | 41.955 | 41.956 | Q3 2017; aangepast per 1/3/18 | Q3 2017; aangepast per 1/3/18 | 2024 |
2 | 21.500 | 60.500 | 29.000 | 9.000 | 1-1-2023 | ||||||
2 | 91.476 | 190.731 | 162.595 | 13-12-2022 | |||||||
2 | Subsidieregeling overgang integrale tarieven medisch specialistische zorg 2020 en 2021 | 18.000 | 11.109 | 10.532 | 244 | 47 | 2019 | 2019 | 2024 | ||
2 | Subsidieregeling overgang integrale tarieven medisch-specialistische zorg 2016 | ||||||||||
2 | 31-12-2023 | ||||||||||
2 | 1.213 | 6.688 | 23.185 | 35.038 | 47.764 | 52.482 | 61.481 | ||||
2 | 25.201 | 31.265 | 27.659 | 13.959 | 432 | 34 | n.n.b. | Is nog niet bekend | 2022 | ||
2 | 4.492 | 4.004 | 1-7-2023 | ||||||||
2 | Beleidsregel subsidiëring Versnellingsprogramma Informatie-uitwisseling Patiënt en Professional OPEN | 8.746 | 5.757 | 1-1-2023 | |||||||
2 | 2.385 | 1.688 | 1-1-2022 | ||||||||
2 | 2.000 | 2.000 | 2.000 | 2.000 | 2.000 | 2.000 | 2018 | Subsidieregeling eindigt in 2018 | 2025 | ||
2 | Beleidsregel subsidiëring regionale zorgnetwerken ABR 2021–2023 | 10.600 | 10.600 | 10.600 | 10.600 | 10.600 | 10.600 | 10.600 | 31-12-2023 | ||
2 | Beleidsregel subsidiëring Versnellingsprogramma Informatie-uitwisseling Patiënt en Professional Farmacie | 32.950 | 25.750 | 26.390 | |||||||
2 | 4.950 | 5.077 | 5.077 | 5.077 | 5.077 | 5.077 | 5.077 | 1-1-2016 | |||
2 | Subsidie Stichting Klachten en Geschillen Zorgverzekeringen ZvW onverzekerden en wanbetalers | 1.212 | 1.359 | 1.360 | 1.360 | 1.360 | 1.360 | 1.359 | |||
3 | Kaderregeling VWS-subsidies / Kaderregeling subsidies OCW, SZW en VWS | 102.981 | 69.515 | 48.833 | 31.826 | 28.421 | 27.023 | 24.529 | n.v.t | n.v.t | n.v.t |
3 | Regeling palliatieve terminale zorg en geestelijke verzorging | 35.173 | 33.401 | 33.401 | 33.401 | 33.401 | 33.401 | 2015 | Start in 2020 | 2025 | |
3 | Regeling specifieke uitkering specialistische functies aanpak huiselijk geweld en kindermishandeling | 7.686 | 7.703 | 7.703 | 7.703 | 7.703 | 7.703 | 1-7-2024 | |||
3 | 65.600 | 16.400 | 2030 | ||||||||
3 | Regeling subsidiëring Versnellingsprogramma informatie-uitwisseling Langdurige Zorg | 10.000 | 10.000 | 10.000 | 1-1-2023 | ||||||
3 | 12.200 | 12.070 | 4.740 | 1-1-2022 | |||||||
3 | 55.500 | 8.400 | 1-9-2021 | ||||||||
3 | 14.300 | 8.944 | 20.800 | 4-4-2024 | |||||||
3 | Regeling subsidiëring Versnellingsprogramma informatie-uitwisseling Langdurige Zorg | 30.000 | 30.000 | 30.000 | 1-1-2023 | ||||||
4 | Kaderregeling VWS-subsidies / Kaderregeling subsidies OCW, SZW en VWS | n.v.t | n.v.t | n.v.t | |||||||
4 | 2.054.000 | 911.900 | 1-10-2025 | ||||||||
4 | 80.000 | 31-12-2022 | |||||||||
4 | Subsidieregeling kwaliteitsimpuls personeel ziekenhuiszorg 2020–2022 | 207.300 | 206.000 | 206.000 | 206.000 | 206.000 | 2016 | 2021/2022 | 1-1-2023 | ||
4 | Subsidieregeling Opleidingen in een Jeugd ggz-instelling 2020-2022 | 2.000 | 2.300 | 2.300 | 2.300 | 2.300 | 2019 | 1-1-2023 | |||
4 | Subsidieregeling opleiding tot advanced nurse practitioner en opleiding tot physician assistant | 33.000 | 38.000 | 38.000 | 38.000 | 38.000 | 2016 | 2021 | 1-7-2023 | ||
4 | 224.000 | 112.000 | 112.000 | 112.000 | 2020 | 2025 | 2024 | ||||
4 | 5.600 | 5.200 | 5.200 | 5.200 | 5.200 | 2016 | 2021 | 2024 | |||
4 | 16.465 | 17.000 | 17.000 | 21.000 | 21.000 | 2015 | 2022 | 2024 | |||
4 | Subsidieregeling impulsfinanciering PGO-leveranciers 2018–2021 | 4.000 | |||||||||
4 | Subsidieregeling leren gebruiken van uitkomstinformatie voor Samen beslissen 2021-2025 | 1.000 | 1-1-2026 | ||||||||
5 | Kaderregeling VWS-subsidies / Kaderregeling subsidies OCW, SZW en VWS | n.v.t | n.v.t | n.v.t | |||||||
5 | Regeling specifieke uitkering aanpak huiselijk geweld en kindermishandeling | 2.160 | 3.240 | ||||||||
5 | Regeling specifieke uitkering instandhouding en doorontwikkeling expertisecentra jeugdhulp | 24.000 | 2025 | ||||||||
5 | Regeling specifieke uitkering opzet expertisecentra jeugdhulp 2020 | 10.000 | 2023 | ||||||||
5 | Regeling specifieke uitkering vastgoedtransitie gesloten jeugdhulp 2020 | 18.700 | Eenmalig, geen evaluatie | Eenmalig, geen evaluatie | Regeling vervalt per 1-1-2021 | ||||||
5 | 20.000 | 20.000 | Regeling vervalt per 1-10-2022 | ||||||||
5 | Subsidieregeling opvang kinderen van ouders met een trekkend/varend bestaan | 16.513 | 15.522 | 15.522 | 15.522 | 15.522 | 2016 | 2021 | 2024 | ||
5 | 207 | 311 | 311 | 518 | Regeling vervalt per 1-10-2023 | ||||||
5 | 31-3-2016 | ||||||||||
6 | Kaderregeling VWS-subsidies / Kaderregeling subsidies OCW, SZW en VWS | 80.787 | 88.833 | 88.432 | 92.737 | 92.714 | 92.893 | 92.806 | n.v.t | n.v.t | n.v.t |
6 | 188.529 | 193.213 | 185.259 | 185.266 | 185.280 | 185.223 | 185.228 | In werking per 2019 | 2021 | 2024 | |
6 | Regeling specifieke uitkering zwembaden en ijsbanen COVID-19 | 100.000 | Eenmalig agv COVID-19 | Eenmalige agv COVID-19 | 2022 | ||||||
6 | 12.601 | 43.477 | 10.163 | In werking per 2020 | 2022 | 2022 | |||||
6 | Subsidieregeling stimulering bouw en onderhoud sportaccommodaties | 56.755 | 76.426 | 75.794 | 75.766 | 75.519 | 75.490 | 75.491 | In werking per 2019 | 2021 | 2024 |
6 | Beleidsregel tegemoetkoming amateursportorganisaties COVID-19 II | 32.591 | Eenmalig agv COVID-19 | Eenmalig agv COVID-19 | 2020 | ||||||
6 | Beleidsregel tegemoetkoming verhuurders sportaccommodaties COVID-19 | 50.036 | Eenmalig agv COVID-19 | Eenmalig agv COVID-19 | 2020 | ||||||
6 | Beleidsregel tegemoetkoming amateursportorganisaties en verhuurders sportaccommodaties COVID-19 | 298.020 | Eenmalig agv COVID-19 | Eenmalig agv COVID-19 | 31-12-2022 | ||||||
6 | 8.000 | 8.000 | 8.000 | 1-1-2024 | |||||||
7 | Kaderregeling VWS-subsidies / Kaderregeling subsidies OCW, SZW en VWS | 27.480 | 33.283 | 25.440 | 22.538 | 22.067 | 22.060 | 22.059 | n.v.t | n.v.t | n.v.t |
7 | Subsidieregeling collectieve erkenning van Indisch en Moluks Nederland | 1.000 | 1.000 | 1.000 | 333 | 333 | 333 | n.v.t. | n.v.t. | ||
7 | 547 | 356 | 356 | 356 | 356 | 356 | |||||
Totaal Subsidies (regelingen) | 3.861.813 | 3.824.874 | 1.846.034 | 1.467.907 | 1.414.554 | 970.469 | 940.986 |
Bijlage 5: Evaluatie- en overig onderzoek
In deze bijlage bij de begroting wordt een overzicht opgenomen van het evaluatie- en overig onderzoek dat is gekoppeld aan de begrotingsartikelen voor het ministerie van VWS.
Soort onderzoek | Titel/onderwerp | Start | Afronding |
|---|---|---|---|
1. Ex-post onderzoek naar doeltreffendheid en doelmatigheid van beleid | |||
1a. Beleidsdoorlichtingen | |||
1b. Ander ex-post onderzoek naar doeltreffendheid en doelmatigheid | |||
Evaluatie Regeling beoordelingscommissie late zwangerschapsafbreking en levensbeëindiging bij pasgeborenen | 2020 | 2021 | |
Wetsevaluatie van de Wet toetsing levensbeëindiging op verzoek en hulp bij zelfdoding | 2020 | 2022 | |
Evaluatie lokale en regionale preventieakkoorden | 2021 | 2022 | |
2. Ex-ante onderzoek naar doeltreffendheid en doelmatigheid van beleid | |||
2a. MKBA's | |||
2b. Ander ex-ante onderzoek naar doeltreffendheid en doelmatigheid | |||
3. Overig onderzoek | |||
Monitoring en evaluatie preventie in het zorgstelsel | 2017 | 2021 | |
Leefstijlmonitor | 2020 | 2022 | |
Monitoring Kansrijke Start | 2019 | 2021 | |
Monitor zevenpuntenplan Onbedoelde (tiener) zwangerschappen | 2020 | 2022 |
Soort onderzoek | Titel/onderwerp | Start | Afronding |
|---|---|---|---|
1. Ex-post onderzoek naar doeltreffendheid en doelmatigheid van beleid | |||
1a. Beleidsdoorlichtingen | |||
1b. Ander ex-post onderzoek naar doeltreffendheid en doelmatigheid | |||
Effectonderzoek campagne orgaandonatie | Jaarlijks | Jaarlijks | |
Evaluatie transparantieregister zorg | 2019 | jaarlijks | |
Evaluatie Nederlandse Transplantatiestichting | 2020 | 2021 | |
Evaluatie Nederlandse Transplantatiestichting | 2026 | 2027 | |
Evaluatie subsidieregeling Donatie bij Leven | 2020 | 2021 | |
Evaluatie subsidieregeling Donatie bij Leven | 2026 | 2027 | |
Evaluatie Bureau voor Medicinale Cannabis | 2020 | 2021 | |
Monitor zorggerelateerde schade, onderdeel medische technologie en verdiepingstudie | 2019 | 2023 | |
Evaluatie effect financiering diverse informatiebronnen over geneesmiddelen ten behoeve van zorgprofessionals | 2019 | 2023 | |
Evaluatie subsidie stimulering competentie-ontwikkeling openbaar apotheker in de eerste lijn | 2019 | 2021 | |
Wetsevaluatie Wet verplichte ggz en Wet zorg en dwang | 2020 | 2021 | |
2. Ex-ante onderzoek naar doeltreffendheid en doelmatigheid van beleid | |||
2a. MKBA's | |||
2b. Ander ex-ante onderzoek naar doeltreffendheid en doelmatigheid | |||
3. Overig onderzoek | |||
Monitor overheveling geneesmiddelen voor de ziekte van Gaucher | 2020 | 2023 | |
Monitor ZVW/PGB 2021/2022 | 2021 | 2022 | |
Monitoren overstapseizoen 2021/2022 | 2021 | 2022 | |
Monitor overheveling immunoglobulinen | 2020 | 2023 | |
Onderzoek naar Polisaanbod zorgverzekeringen en betalingsbereidheid verzekerden | 2021 | 2022 | |
Onderzoeken ten behoeve van vaststelling verdeelsleutel van de Risicoverevening | 2021 | 2021 | |
Onderzoek kenmerken wanbetalers tbv verzekerdenmonitor | 2021 | 2022 | |
Monitor van de gecombineerde leefstijl interventie | 2019 | 2025 | |
Terugdringen Bestaansonzekerheid op de gezondheid | 2021 | PM |
Soort onderzoek | Titel/onderwerp | Start | Afronding |
|---|---|---|---|
1. Ex-post onderzoek naar doeltreffendheid en doelmatigheid van beleid | |||
1a. Beleidsdoorlichtingen | |||
1b. Ander ex-post onderzoek naar doeltreffendheid en doelmatigheid | |||
In het kader van de pilot Lerend Evalueren vindt er een evaluatie plaats van het koplopertraject cliënt ondersteuning. | 2020 | 2021 | |
Evaluatie Wet zorg en dwang | 2020 | 2022 | |
Monitor hulpmiddelen - uitgevoerd door Significant i.o.v. VWS, waarbij VNG gedelegeerd opdrachtgever is. | 2021 | 2022 | |
Actieonderzoek Welzijn op Recept | 2021 | 2023 | |
Evaluatie Specifieke kenniscentra specifieke doelgroepen | 2023 | 2024 | |
Evaluatie Regeling palliatieve terminale zorg | 2025 | 2025 | |
2. Ex-ante onderzoek naar doeltreffendheid en doelmatigheid van beleid | |||
2a. MKBA's | |||
2b. Ander ex-ante onderzoek naar doeltreffendheid en doelmatigheid | |||
3. Overig onderzoek | |||
Clientervaringsonderzoek WMO (jaarlijks) | jaarlijks | jaarlijks | |
Monitoring VN-verdrag Handicap (o.a. door College voor de rechten van de Mens) | jaarlijks | jaarlijks | |
Monitor Wet zorg en dwang | jaarlijks | 2022 | |
Monitor effecten abonnementstarief eigen bijdragen Wmo 2015 | 2019 | 2022 | |
‘Voor elkaar’ SCP-onderzoek naar inzet vrijwilligers en mantelzorgers | 2020 | 2022 | |
Onderzoek verbeteragenda toegang sociaal domein | 2020 | 2022 |
Soort onderzoek | Titel/onderwerp | Start | Afronding |
|---|---|---|---|
1. Ex-post onderzoek naar doeltreffendheid en doelmatigheid van beleid | |||
1a. Beleidsdoorlichtingen | |||
Kwaliteitsimpuls Personeel Ziekenhuiszorg (KIPZ) | 2022 | 2022 | |
1b. Ander ex-post onderzoek naar doeltreffendheid en doelmatigheid | |||
OESO-review: health information systems in the Netherlands | 2021 | 2021 | |
Evaluatie experiment art. 36a wet BIG BMH | 2018 | 2023 | |
Evaluatie artikel 36A Wet BIG Mondhygiënisten | 2018 | 2023 | |
2. Ex-ante onderzoek naar doeltreffendheid en doelmatigheid van beleid | |||
2a. MKBA's | MKBA Waardevolle AI voor gezondheid 2021 | 2021 | 2021 |
2b. Ander ex-ante onderzoek naar doeltreffendheid en doelmatigheid | |||
3. Overig onderzoek | |||
Evaluatie PGO-support | 2021 | 2022 | |
Actieprogramma werken in de zorg | 2022 | 2022 |
Soort onderzoek | Titel/onderwerp | Start | Afronding |
|---|---|---|---|
1. Ex-post onderzoek naar doeltreffendheid en doelmatigheid van beleid | |||
1a. Beleidsdoorlichtingen | |||
1b. Ander ex-post onderzoek naar doeltreffendheid en doelmatigheid | |||
2. Ex-ante onderzoek naar doeltreffendheid en doelmatigheid van beleid | |||
2a. MKBA's | |||
2b. Ander ex-ante onderzoek naar doeltreffendheid en doelmatigheid | |||
Hervormingagenda Jeugdzorg | 2022 | 2022 | |
3. Overig onderzoek | |||
Monitor scores op maatschappelijke indicatoren per regio en gemeente Jeugdmonitor. | jaarlijks | jaarlijks | |
Monitor scores jeugdhulpgebruik | jaarlijks | jaarlijks | |
Monitor veilig thuis | jaarlijks | jaarlijks | |
Onderzoeken naar verschillen jeugdhulpgebruik tussen gemeenten | 2022 | 2022 | |
Specifieke onderzoeken naar diverse jeugd onderwerpen | 2022 | 2022 |
Soort onderzoek | Titel/onderwerp | Start | Afronding |
|---|---|---|---|
1. Ex-post onderzoek naar doeltreffendheid en doelmatigheid van beleid | |||
1a. Beleidsdoorlichtingen | |||
1b. Ander ex-post onderzoek naar doeltreffendheid en doelmatigheid | |||
2. Ex-ante onderzoek naar doeltreffendheid en doelmatigheid van beleid | |||
2a. MKBA's | |||
2b. Ander ex-ante onderzoek naar doeltreffendheid en doelmatigheid | |||
3. Overig onderzoek | |||
Monitoring kernindicatoren sport; digitale actualisatie via Vzinfo | Doorlopend | ||
Monitoring Sportakkoord | 2018 | 2022 | |
Monitoring Buurtsportcoaches | Doorlopend | 2022 | |
Monitor Sport en Corona | 2020 | 2022 | |
Sport, bewegen en zorgkosten | 2020 | 2021 |
Soort onderzoek | Titel/onderwerp | Start | Afronding |
|---|---|---|---|
1. Ex-post onderzoek naar doeltreffendheid en doelmatigheid van beleid | |||
1a. Beleidsdoorlichtingen | |||
1b. Ander ex-post onderzoek naar doeltreffendheid en doelmatigheid | |||
2. Ex-ante onderzoek naar doeltreffendheid en doelmatigheid van beleid | |||
2a. MKBA's | |||
2b. Ander ex-ante onderzoek naar doeltreffendheid en doelmatigheid | |||
3. Overig onderzoek | |||
Evaluatie van de subsidieregeling ‘Collectieve Erkenning van Indisch Moluks Nederland’ | 2022 | 2022 |
Bijlage 6: Rijksuitgaven Caribisch Nederland
Artikel/ instrument | Taak | Bijdrage | realisatie | ontwerpbegroting 2022 | |||||
|---|---|---|---|---|---|---|---|---|---|
2020 | 2021 | 2022 | 2023 | 2024 | 2025 | 2026 | |||
Totaal uitgaven | 212.583 | 216.132 | 145.535 | 149.148 | 153.672 | 158.014 | 160.928 | ||
Artikelnr 4 Zorgbreed beleid | 212.583 | 216.132 | 145.535 | 149.148 | 153.672 | 158.014 | 160.928 | ||
5. Zorg, welzijn en jeugdzorg op Caribisch Nederland | |||||||||
Subsidies (regelingen) | R | S | 3.316 | 3.585 | 3.582 | 3.583 | 3.584 | 1.985 | 1.985 |
Zorg en Welzijn | 3.316 | 3.585 | 3.582 | 3.583 | 3.584 | 1.985 | 1.985 | ||
Bekostiging | R | S | 203.118 | 208.273 | 137.652 | 141.381 | 145.904 | 151.846 | 154.760 |
Zorg en Welzijn | 203.118 | 208.273 | 137.652 | 141.381 | 145.904 | 151.846 | 154.760 | ||
Bijdrage aan medeoverheden | E | S | 6.149 | 4.274 | 4.301 | 4.184 | 4.184 | 4.183 | 4.183 |
Overige | 6.149 | 4.274 | 4.301 | 4.184 | 4.184 | 4.183 | 4.183 | ||
Ter uitvoering van de motie Hachchi c.s. (Kamerstuk 33 000 IV, nr. 28) brengen departementen reeds langer in kaart welke uitgaven zij doen ten behoeve van Caribisch Nederland, uitgesplitst per beleidsartikel en per instrument. Voor zover die uitgavenreeksen de € 1 mln te boven gaan, maken de departementen deze in een aparte regel (regeling onder een instrument) expliciet zichtbaar in de tabel budgettaire gevolgen van beleid en de bijbehorende toelichting. Bedragen onder de € 1 miljoen hoeven niet apart zichtbaar te worden gemaakt in de budgettaire tabel, hierbij volstaat
een toelichting.
Naar aanleiding van de voorlichting van de Afdeling Advisering van de Raad van State (RvS) en het Interdepartementale Beleidsonderzoek Koninkrijksrelaties (IBO) heeft het kabinet besloten het overzicht Rijksuitgaven (ten behoeve van) Caribisch Nederland uit te breiden (Kamerstuk 35 300 IV, nr. 11). Ter uitvoering hiervan dient deze bijlage waarin alle uitgavenreeksen van het Ministerie van VWS ten behoeve van Caribisch Nederland (Bonaire, Sint Eustatius en Saba ofwel BES-eilanden) worden opgenomen, ongeacht de hoogte van de uitgaven. Uitgaven aan de landen Curaçao, Sint Maarten en Aruba worden hierin niet opgenomen.
AD) Subsidies (regelingen)
Zorg en welzijn
VWS verstrekt aan een aantal jeugdorganisaties op Caribisch Nederland subsidies op basis van de Kaderregeling subsidies OCW, SZW en VWS. Instellingssubsidies worden jaarlijks verstrekt, maar hebben we een structureel karakter. Daarnaast gaat het om enkele meerjarige projectsubsidies. Hiervoor is € 2,7 miljoen begroot. Het overige deel is gereserveerd voor sport.
AD) Bekostiging
Zorg en welzijn
De totale geraamde kosten in 2022 voor de zorguitgaven op Caribisch Nederland die voortvloeien uit het Besluit Zorgverzekering BES bedragen circa € 128,6 miljoen. Tevens is circa € 4,5 miljoen gereserveerd voor pleegzorgvergoedingen en begeleidingen van jongeren via Zorg en Jeugd Caribisch Nederland (ZJCN). Daarnaast is er voor het uitvoeren van bevolkingsonderzoeken € 2,5 miljoen gereserveerd en voor het sport- en preventieakkoord € 2 miljoen. Het bedrag genoemd onder bekostiging is exclusief de apparaatskosten van ZJCN; deze kosten staan op artikel 10.
AD) Bijdragen aan medeoverheden
Overige
VWS verstrekt jaarlijks bijzondere uitkeringen aan de openbare lichamen op basis van artikel 92 lid 2 sub c Wet financiën openbare lichamen Bonaire, Sint Eustatius en Saba. Hiervoor is € 4,2 miljoen begroot. De uitkeringen zijn bestemd voor de uitvoering van verschillende activiteiten op het VWS domein in nauw overleg met de openbare lichamen, al dan niet vastgelegd in een afzonderlijk akkoord. De looptijd van de afspraak wisselt. Er vinden periodieke overleggen plaats met de openbare lichamen om de voortgang te monitoren. De financiële verantwoording verloopt via de jaarrekening van de openbare lichamen.
Bijlage 7: Beleidsindicatoren
Indicator - De beweging naar de Juiste Zorg Op de Juiste Plek
We willen dat mensen de juiste zorg en ondersteuning op de juiste plek krijgen. Als het kan in de eigen omgeving. Het liefst gewoon thuis. Uitgangspunten daarbij zijn het voorkomen van duurdere zorg, verplaatsen van zorg (dichterbij mensen), vervangen van zorg door meer innovatieve zorgvormen en (domeinoverstijgend) samenwerken om zorg meer aan te laten sluiten bij de behoeften van mensen.
De voortgang van de beweging naar de Juiste Zorg op de Juiste Plek wordt kwalitatief inzichtelijk gemaakt door middel van een lerende evaluatie die wordt uitgevoerd door het RIVM. Deze evaluatie heeft als doel om partijen lokaal, regionaal of landelijk te stimuleren, te ondersteunen en te inspireren om de beweging naar de JZOJP verder te brengen. Dat wordt gedaan door inzicht te geven in ontwikkelingen en ervaringen, de knelpunten en versnelpunten. In het najaar van 2021 wordt door het RIVM een indicatorenset vastgesteld waardoor de beweging JZOJP ook kwantitatief in beeld kan worden gebracht. Deze indicatorenset is nog in ontwikkeling en zal waarschijnlijk betrekking hebben op onderwerpen zoals kwaliteit van zorg, volksgezondheid, kosten, werkplezier en toegankelijkheid.
0-meting | Doelstelling | |
|---|---|---|
Zorg meer (of vaker) in de eigen leefomgeving (in plaats van in zorginstellingen) * | ‒ | + 50% (2020) |
*In het kader van het vernieuwde Topsectorenbeleid heeft het ministerie van VWS in samenwerking met andere departementen en stakeholders missies opgesteld op het gebied van Gezondheid en Zorg. Deze missies geven richting aan de activiteiten van de Topsectoren in de komende jaren, en richten zich specifiek op een aantal terreinen waar VWS een meerwaarde ziet voor de Topsectoren. Deze missies zijn in april 2019 door het kabinet vastgesteld (kst-33009-82). Hoewel de missies oorspronkelijk bedoeld zijn voor het Topsectorenbeleid, hebben ze betekenis voor het beleid van VWS in de volle breedte. | ||
De centrale missie is: In 2040 leven alle Nederlanders tenminste vijf jaar langer in goede gezondheid, en zijn de gezondheidsverschillen tussen de laagste en hoogste sociaal-economische groepen met 30% afgenomen. | ||
Daaronder vallen vier missies die elk bijdragen aan de realisatie van de centrale missie: | ||
Missie 1: In 2040 is de ziektelast als gevolg van een ongezonde leefstijl en ongezonde leefomgeving met 30% afgenomen; | ||
Missie 2: In 2030 wordt zorg 50% meer (of vaker) in de eigen leefomgeving (in plaats van in zorginstellingen) georganiseerd, samen met het netwerk rond mensen; | ||
Missie 3: In 2030 is het aantal mensen met een chronische ziekte of levenslange beperking dat naar wens en vermogen kan meedoen in de samenleving met 25% toegenomen; | ||
Missie 4: In 2030 is de kwaliteit van leven van mensen met dementie met 25% toegenomen. | ||
Indicator - Betaalbaarheid van de zorg
De directe, beïnvloedbare indicator voor de betaalbaarheid is de plafondtoets voor de zorg, omdat die aangeeft of de zorguitgaven binnen het door het kabinet gestelde maximum blijven. Zoals in het Financieel Beeld Zorg (VWS-jaarverslag 2020) beschreven blijven de netto-zorguitgaven jaarlijks meer dan € 1 miljard onder dat gestelde plafond. Daarmee wordt dus ruimschoots voldaan aan de doelstelling. Twee bredere relevante indicatoren voor de betaalbaarheid van de zorg betreffen het aandeel van het BBP dat wordt besteed aan zorg en de gemiddelde lasten per volwassene. De lasten per volwassene zijn gestegen van € 5.178 in 2018 naar € 5.651 in 2020 .
Indicator – Arbeidsmarkt\
Een actuele visuele weergave van alle kernindicatoren van het actieprogramma is te vinden op https://dashboards.cbs.nl/v1/AZWDashboard/ onder het kopje ‘Werken in de Zorg’.
0-meting | Actuele stand | |
|---|---|---|
Verwachte personeelstekort in 2022 | 100-125 dzd (2018) | 56-74 dzd. (2020) |
Aantal werknemers, seizoensgecorrigeerd | 1.172 dzd. (Q4 2017) | 1.285 dzd. (Q1-2021) |
Percentage medewerkers binnen zorg en welzijn dat (zeer) tevreden is2 | 67% (2017)3 | 81% (najaar 2020) |
Percentage medewerkers binnen zorg en welzijn dat vindt dat ze goed toegerust zijn2 | 89% (2017)3 | 91% (najaar 2020) |
Zij-instromers | 31.800 (Q4-2017) | 37.300 (Q1-2021) |
Herintreders | 33.710 (Q4-2017) | 37.110 (Q1-2021 |
Uitstroom uit de sector | 112.430 (Q4 2017) | 114.580 (Q1-2021) |
Ziekteverzuim | 5,1% (Q2-2017) | 6,8% (Q1 2021) |
Door een andere methode van meten zijn de waarden vanaf 2019 niet helemaal vergelijkbaar met die in 2017. De waarden over 2019 worden desondanks wel gezien als een verbetering, zoals ook gerapporteerd in de voortgangsrapportage https://www.rijksoverheid.nl/documenten/rapporten/2019/12/20/voortgangsrapportage-werken-in-de-zorg.
Indicator – Gezondheidsbescherming
We spannen ons in om de vaccinatiegraad te bevorderen. Uit het Vaccinatiegraadrapport 2021 blijkt dat de vaccinatiegraad is gestegen. Van de kinderen die in 2018 geboren zijn, heeft in 2021 91,3% vóór het bereiken van de tweejarige leeftijd alle vaccinaties volgens het Rijksvaccinatieprogramma (RVP) ontvangen. De vaccinatiegraad is gestegen, in 2020 was deze nog 90,8%, ook ten opzichte van de nulmeting in 2017 is de vaccinatiegraad gestegen.
Indicator – Preventie
Eind 2018 is het Nationaal Preventieakkoord gesloten. Doel is om een zichtbare bijdrage te leveren aan de afname van het aantal volwassen mensen dat rookt, problematisch alcohol gebruikt, en overgewicht en obesitas heeft. Het gaat om gedragsveranderingen waarbij het enige tijd vergt voordat de effecten van beleid zich materialiseren. Daarom zijn er doelstellingen voor de langere termijn gesteld. Daarnaast is in het kader van het missiegedreven topsectorenbeleid de volgende missie geformuleerd: In 2040 leven alle Nederlanders tenminste vijf jaar langer in goede gezondheid, en zijn de gezondheidsverschillen tussen de laagste en hoogste sociaal-economische groepen met 30% afgenomen.
0-meting | Actuele stand | Doelstelling | |
|---|---|---|---|
Roken (volwassenen) | 23% (2017) | 20% (2020) | < 5% (2040) |
Roken (jongeren) | 8% (2017) | 7% (2020) | 0% (2040) |
Roken (zwangere vrouwen) | 9% (2017) | 7% (2018) | 0% (2040) |
Overmatig drinken (volwassenen) | 9% (2017) | 7% (2020) | 5% (2040) |
Overgewicht (volwassenen) | 49% (2017) | 50% (2020) | < 38% (2040) |
Overgewicht (jongeren) | 14% (2017) | 15% (2020) | < 9,1% (2040) |
Levensverwachting in goed ervaren gezondheid bij geboorte | 64,4 jaar (2017) | 64 jaar (2019) | + 5 jaar (2040) |
Verschil in levensverwachting in goed ervaren gezondheid tussen hoge en lage SES | 14,7 jaar (2015-2018) | ‒ | ‒ 30% (2040) |
Indicator – Sport en bewegen
Onze doelstelling is het aantal buurtsportcoaches te verhogen van 2.900 in 2016 naar 3.665 in 2021. Op 1 september 2020 was hiervan 3.468 fte (95%) gerealiseerd.33 Dat is een lichte stijging ten opzichte van 2019 (93% realisatie).
Daarnaast willen we het aandeel van de bevolking verhogen dat sport, dat voldoet aan de beweegrichtlijn, dat voldoende en goede sportfaciliteiten in de buurt heeft, en dat actief is als vrijwilliger in de sport. Het sportdeelnamecijfer bleef gelijk in 2020. En ondanks de coronamaatregelen groeide het aandeel van de bevolking dat aan de beweegrichtlijn voldoet in 2020. Toch is nog een lange weg te gaan voordat in 2040 de beweegrichtlijn door 75% van de Nederlanders moet worden behaald.
Vrijwilligerswerk in de sport is licht gedaald richting 2018 en dit jaar trekt de coronacrisis ook een zware wissel op vrijwilligers in de sport.34 Daarom zetten we extra in op ondersteuning van vrijwilligers via NOC*NSF. Ook wordt in het programma Maatschappelijke Diensttijd gekeken hoe jongeren meer als vrijwilliger bij de sportclub kunnen worden ingezet.
0-meting | Actuele stand | Doelstelling | |
|---|---|---|---|
Aantal buurtsportcoaches (fte)1 | 2.900 (2016) | 3.600 (2020) | 3.665 (2021) |
Sporten wekelijks2 | 55% (2017) | 55% (2020) | ‒ |
Voldoet aan beweegrichtlijn | 47% (2017) | 53% (2020) | 75% (2040) |
tevredenheid met sportfaciliteiten in de buurt3 | 86% (2016) | 86% (2018) | ‒ |
Vrijwilligers in de sport4 | 10% (2016) | 9% (2018) | ‒ |
Indicator – Jeugd en Gezin
We willen dat alle kinderen een goede start maken en dat jongeren en gezinnen zich in de jeugdhulp merkbaar beter ondersteund voelen. In het kader van het programma Zorg voor de Jeugd willen we dat meer kinderen en ouders weten waar ze terecht kunnen als ze hulp nodig hebben en sneller geholpen geworden.
0-meting | Actuele stand | |
|---|---|---|
% kinderen vroeggeboorte en/of laaggeboortegewicht (BIG2)1 | 15,6% (2017)2 | 15,2% (2019) |
Aantal lokale coalities Kansrijke Start3 | 0 (2017) | 275 (2020)4 |
Ik weet waar ik terecht kan als ik hulp nodig heb5 | 72% (2017) | 72% (2019) |
Ik ben snel geholpen6 | 65% (2017) | 67% (2019) |
Passende jeugdhulp (Traject eenzijdig door cliënt beëindigd)6 | 3,4% (2017) | 3,4% (2020) |
% herhaald beroep bij start traject7 | 25% (2017) | 23% (2020) |
% medewerkers binnen jeugdzorg dat (zeer) tevreden is8 | 69% (2017) | 82% (2020) |
In de begroting 2020 stond een 0-meting van 16,5% in 2017. Door verdere validering van de methode van berekening en de dynamische aard van de dataset is dit percentage bijgewerkt naar 15,6%.
Bron: https://www.rijksoverheid.nl/documenten/kamerstukken/2021/01/29/kamerbrief-over-vierde-voortgangsrapportage-kansrijke-start
Bron: https://www.rijksoverheid.nl/documenten/rapporten/2021/05/31/actieprogramma-zorg-voor-de-jeugd'
Bron: https://www.rijksoverheid.nl/documenten/rapporten/2020/05/31/vierde-voortgangsrapportage-actieprogramma-zorg-voor-de-jeugd
Indicator – Waardig ouder worden
We willen dat er meer tijd en aandacht is voor bewoners van verpleeghuizen en dat er voldoende, gemotiveerde en deskundige zorgverleners zijn. Dit meten we onder andere aan de hand van cijfers over cliënttevredenheid en medewerkerstevredenheid.
Ook willen we dat het aandeel ouderen dat zich eenzaam voelt (in 2016: 55%, waarvan 12% ernstig) afneemt en dat zij een goede kwaliteit van leven ervaren. Een actuele stand met betrekking tot deze indicator is nog niet beschikbaar. Daarnaast rapporteert het RIVM in de Monitor Langer thuis dat het percentage 75-plussers dat een goede kwaliteit van leven ervaart in 2020 68% bedroeg.
https://www.rijksoverheid.nl/documenten/publicaties/2020/06/10/infographic-thuis-in-het-verpleeghuis
In de begroting 2020 stond een 0-meting van 83% in 2017, o.b.v. de jaarlijkse cijfers van het Zorginstituut. Per 2019 wordt er gebruik gemaakt van de tweejaarlijkse medewerkersenquête van ZorgkaartNederland, die ook voor eerdere jaren beschikbaar is. Daarom is de 0-meting 2017 aangepast.
De actuele stand is niet goed te vergelijken met de 0-meting door een breuk in de meetmethode. De waarden over 2019 worden desondanks wel gezien als een verbetering, zoals ook gerapporteerd in de voortgangsrapportage: https://www.rijksoverheid.nl/documenten/rapporten/2019/12/12/derde-voortgangsrapportage-thuis-in-het-verpleeghuis
Indicator – Leven met een beperking
We willen een merkbare verbetering realiseren voor mensen met een beperking. We willen dit realiseren door mensen met een beperking die een complexe zorgvraag hebben, beter passende zorg en ondersteuning te bieden en de maatschappelijke participatie van personen met een beperking of chronische ziekte te verhogen. In de voortgangsrapportages van de programma’s Volwaardig Leven en Onbeperkt Meedoen! is dit verder geoperationaliseerd. In onderstaande tabel is een aantal kernindicatoren uit die rapportages opgenomen.
Als missie is geformuleerd dat in 2030 van de mensen met een chronische ziekte of levenslange beperking het deel dat naar wens en vermogen kan meedoen in de samenleving met 25% is toegenomen.
0-meting | Actuele stand | Doelstelling | |
|---|---|---|---|
Aantal deelnemers pilots cliëntondersteuning volwaardig leven1 | 0 (2017) | 450 (2020) | 450 (2021) |
Gemeenten die werken aan/met een lokaal inclusieplan2 | 26% (2018) | 60,5% (2020) | ‒ |
Treinreizigers die van of naar een toegankelijk station reizen2 | 39% (2016) | 66% (2019) | 90% (2021) |
Aantal banen voor mensen uit de doelgroep banenafspraak2 | 97.733 (2016) | 136.794 (2019) | 200.179 (2025) |
Mensen met een chronische ziekte of levenslange beperking die naar wens en vermogen kunnen meedoen in de samenleving | ‒ | ‒ | + 25% (2030) |
Indicator – Psychische kwetsbaarheid
We willen dat zorg en ondersteuning voor personen met psychische problemen tijdig en zoveel mogelijk in de eigen omgeving plaatsvindt. Een steeds groter deel van de ggz-uitgaven betreft daarom zorg zonder verblijf.
De gemiddelde wachttijd in de curatieve ggz lag eind 2020 in de basis ggz onder en in de gespecialiseerde ggz net boven de Treeknorm van 14 weken. Het aantal wachtenden op Wlz-zorg in de ggz, langer dan de Treeknorm en zonder overbruggingszorg, is gestegen. Er is door het kabinet actie ondernomen om in samenwerking met het veld overschrijdingen van de Treeknorm terug te dringen. Sinds eind 2020 is via de Gemeentelijke Monitor Sociaal Domein meer informatie beschikbaar over de wachttijden in het Wmo-domein beschermd wonen.
Uiteindelijk willen we dat meer mensen zich gezond voelen. Ruim één op de tien personen van 12 jaar of ouder heeft helaas psychische problemen.
0-meting | Actuele stand | |
|---|---|---|
Uitgaven ggz zonder verblijf als percentage van totale ggz-uitgaven1 | 51% (2015-2017) | 55% (2020) |
Basis ggz: gemiddelde wachttijd in weken2 | 9 (nov. 2018) | 9,2 (Q4 2020)3 |
Gespecialiseerde ggz: gemiddelde wachttijd in weken2 | 13 (nov. 2018) | 21 % (Q1 2021)4 |
Aantal wachtenden op Wlz-zorg in de ggz5 | 2 (oktober 2017) | 32 (Q1 2021) |
% personen dat zich psychisch ongezond voelt | 11,0% (2017) | 11,9% (2020)6 |
Het onderscheid tussen instellingen en vrijgevestigden dat in de begroting 2020 was opgenomen wordt in de informatiekaart van de NZa niet langer gemaakt.
https://www.staatvenz.nl/kerncijfers/wachttijd-generalistische-basis-ggz-overschrijding-treeknorm-en-wachttijd
Bijlage 8: Lijst van afkortingen
ABP | Algemeen Burgerlijk Pensioenfonds |
aCBG | Agentschap College ter Beoordeling van Geneesmiddelen |
ACM | Autoriteit Consument en Markt |
ADR | Auditdienst Rijk |
AFBZ | Algemeen Fonds Bijzondere Ziektenkosten |
AMvB | Algemene Maatregel van Bestuur |
AOR | Algemene Oorlogsongevallenregeling |
AP | Autoriteit Persoonsgegevens |
AR | Algemene Rekenkamer |
AWBZ | Algemene Wet Bijzondere Ziektekosten |
AZ | Academisch Ziekenhuis |
BBP | Bruto binnenlands product |
BCG | Bacillus Calmette-Guérin |
BGZJ | Branches Gespecialiseerde Zorg voor Jeugd |
BIG | Wet op de beroepen in de individuele gezondheidszorg |
BIKK | Bijdrage in de kosten van kortingen |
BOSA | Bouw en Onderhoud Sportaccommodaties |
Boz | Brancheorganisaties Zorg |
BRV | Bovenregionale gehandicaptenvervoer |
BTW | Belasting Toegevoegde Waarde |
BUK | Besluit uitvoering kinderbijslag |
BuZa | Buitenlandse Zaken |
BZK | Binnenlandse Zaken en Koninkrijksrelaties, Ministerie van - |
C2000 | Communicatie 2000 |
CAK | Centraal Administratie Kantoor |
CAO | Collectieve Arbeidsovereenkomst |
CBG | College ter Beoordeling van Geneesmiddelen |
CBS | Centraal Bureau voor de Statistiek |
CCE | Centra voor Consultatie en Expertise |
CCMO | Centrale Commissie Mensgebonden Onderzoek |
CEP | Centraal Economisch Plan |
CEPI | Coalition for Epidemic Preparedness Innovations |
CIBG | Centraal Informatiepunt Beroepen Gezondheidszorg |
CIO | Chief Information Officer |
CIZ | Centrum Indicatiestelling Zorg |
CJIB | Centraal Justitieel Incasso Bureau |
CMA's | Conditional Marketing Authorisations |
CNV | Christelijk Nationaal Vakverbond |
CO2 | koolstofdioxide |
c.s. | cum suis |
CSG's | Centra Seksueel Geweld |
CSZ | College Sanering Zorginstellingen |
CW | Comptabiliteitswet |
CZ | Curatieve Zorg |
dbc | diagnose- behandelcombinatie |
DCP | Decentrale Procedure |
DEF | Defensie |
DJ | Directie Jeugd |
DMO | Directie Maatschappelijke Ondersteuning |
EMA | European Medicines Agency |
ESTT | Eenheid Secretariaten Medische Tuchtcolleges |
ESI | Emergency Support Instrument |
EZK | Economische Zaken en Klimaat, Ministerie van - |
FBZ | Financieel Beeld Zorg |
FFB | Federashon di Futbol Boneriano |
FLO | Functioneel Leeftijdsontslag |
FNV | Federatie Nederlandse Vakbeweging |
FTE | fulltime equivalent |
GGD | Gemeentelijke gezondheidsdienst |
GGZ | Geestelijke gezondheidszorg |
GHOR | geneeskundige hulpverleningsorganisatie in de regio |
GLI | Gecombineerde Leefstijl Interventie |
GMT | Geneesmiddelen en Medische Technologie |
GO | Garantie Ondernemingsfinanciering |
GO Cure | Garantie Ondernemingsfinanciering Curatieve Zorg |
GR | Gezondheidsraad |
HIV | Human Immunodeficiency Virus |
HLA | Hoofdlijnenakkoord |
IC | Intensive Care |
ICT | Informatie- en communicatietechnologie |
ICTU | ICT-Uitvoeringsorganisatie |
IGJ | Inspectie Gezondheidszorg en Jeugd |
IHSI | International Horizon Scanning Initiative |
IKNL | Integraal Kankercentrum Nederland |
IT | Informatietechnologie |
IenW | Infrastructuur en Waterstaat |
JenV | Justitie en Veiligheid, Ministerie van - |
JGZ | Jeugdgezondheidszorg |
JOGG | Jongeren op Gezond Gewicht aanpak |
JZOJP | Juiste Zorg op de Juiste Plek |
KID | kunstmatige inseminatie met donorzaad |
KNVB | Koninklijke Nederlandse Voetbalbond |
LCH | Landelijk Consortium Hulpmiddelen |
LCPS | Landelijk Coördinatiecentrum Patiënten Spreiding |
LNAZ | Landelijk Netwerk Acute Zorg |
LNV | Landbouw, Natuur en Voedselkwaliteit, Ministerie van - |
LP | Loon- en prijs |
LST | Landelijk Serviceloket Teststraten |
LZ | Langdurige Zorg |
MC | Medisch Centrum |
MDA++ | Multidisciplinaire Aanpak |
MDT | Maatschappelijke Diensttijd |
MDZ | multidisciplinaire zorg |
METC | Medisch Ethische Commissie |
MEVA | Macro-Economische Vraagstukken en arbeidsmarkt |
MKBA | Maatschappelijke Kosten Baten Analyse |
MRP | Mutual Recognition Procedure |
MSC | Medisch Specialistische Zorg |
NC | Nationaal Comité 4 en 5 mei |
NCPeH | National Contact Point E-Health |
NIPT | Niet Invasieve Prenatale Test |
NIVEL | Nederlands instituut voor onderzoek van de gezondheidszorg |
NJI | Nederlandse Jeugdinstituut |
NOC*NSF | Nederlands Olympisch Comité*Nederlandse Sport Federatie |
NP | advanced nurse practioner |
NU'91 | Nieuwe Unie '91 |
NvW | Nota van Wijziging |
NVWA | Nederlandse Voedsel- en Waren Autoriteit |
NVZA | Nederlandse Vereniging van Ziekenhuizen |
NVZA | Nederlandse Vereniging van Ziekenhuisapothekers |
NZa | Nederlandse Zorgautoriteit |
OCW | Onderwijs, Cultuur en Wetenschap, Ministerie van - |
OK | Operatiekamer |
OM | Openbaar Ministerie |
OVIVI | Ons voetbal is van iedereen |
OvV | Onderzoeksraad voor Veiligheid |
OZJ | Ondersteuningsteam Zorg voor de Jeugd |
PCR | polymerase chain reaction-tests |
p*q | price*quantity |
PA | physician assistant |
PFAS | poly- en perfluoralkylstoffen |
PG | Publieke Gezondheid |
pgb | Persoonsgebonden budget |
PGO | Patiënten- en Gehandicaptenorganisaties |
PGO | Personnlijke gezondheidsomgeving |
PS | professionele samenvatting |
PSIE | Prenatale screening van infectieziekten en erytrocytenimmunisatie |
PUR | Pensioen- en Uitkeringsraad |
Pzo | Patiënt en Zorgordening |
RAATs | Regionale Actieplannen Aanpak Tekorten |
RBV | Rijksbegrotingsvoorschriften |
RHB | Rijkshoofdboekhouding |
RIVM | Rijksinstituut voor Volksgezondheid en Milieu |
ROAZ | Regionaal Overleg Acute Zorgketen |
RVB | Rijksvastgoed bedrijf |
RVO | Rijksdienst voor Ondernemend Nederland |
RVP | Rijksvaccinatieprogramma |
RWT | Rechtspersoon met een wettelijke taak |
SCP | Sociaal en Cultureel Planbureau |
SET | Stimuleringsregeling E-Health Thuis |
SLA | Service Level Agreement |
SPR | Strategisch Programma RIVM |
SPUK | Specifieke Uitkering Stimulering Sport |
SSO | Shared Service Organisatie |
SVB | Sociale Verzekeringsbank |
SWS | Stichting Waarborgfonds Sport |
SZA | Sociale Zekerheid en Arbeidsmarkt |
SZW | Sociale Zaken en Werkgelegenheid, Ministerie van - |
TAJ | Transitieautoriteit Jeugd |
TASO | Tegemoetkoming amateursportorganisaties |
TK | Tweede Kamer |
TSZ | Tegemoetkoming Specifieke Zorgkosten |
TVS | Tegemoetkoming verhuurders sportaccommodaties |
UMC | Universitair Medisch Centrum |
UZI | Unieke Zorgverlener Identificatie |
V&O | Verzetsdeelnemers en Oorlogsgetroffenen |
VenZ | Volksgezondheid en Zorg |
VGP | Voeding, Gezondheidsbescherming en Preventie |
VGVZ | Vereniging van Geestelijke Verzorgers |
VIPP | Versnellingsprogramma Informatie-uitwisseling Patiënt en Professional |
VLOT | Verbindend Landelijk Ondersteuningsteam |
VN | Verenigde Naties |
VNG | Vereniging van Nederlandse Gemeenten |
VOG | Verklaring Omtrent Gedrag |
vpb | vennootschapsbelasting |
VT | Voorwaardelijke Toelating |
VUT | Vervroegde Uittreding |
V&VN | Verpleegkundigen & Verzorgenden Nederland |
VWS | Volksgezondheid, Welzijn en Sport, Ministerie van - |
VZVZ | Vereniging van Zorgaanbieders voor Zorgcommunicatie |
Wbp | Wet buitengewoon pensioen 1940-1945 |
WFZ | Waarborgfonds voor de Zorgsector |
Wgp | Wet geneesmiddelenprijzen |
WHO | World Health Organization – Wereldgezondheidsorganisatie |
Wiv | Wet buitengewoon pensioen Indisch Verzet |
Wlz | Wet langdurige zorg |
Wmg | Wet marktordening gezondheidszorg |
Wmo | Wet maatschappelijke ondersteuning |
WNT | Wet normering topinkomens |
WO II | Tweede wereldoorlog |
Wpg | Wet publieke gezondheid |
WRR | Wetenschappelijke Raad voor het Regeringsbeleid |
Wtcg | Wet tegemoetkoming chronisch zieken en gehandicapten |
WTZi | Wet toelating zorginstellingen |
Wubo | Wet uitkeringen burger-oorlogsslachtoffers 1940-1945 |
Wuv | Wet uitkeringen vervolgingsslachtoffers 1940-1945 |
Wvggz | Wet verplichte geestelijke gezondheidszorg |
Wzd | Wet zorg en dwang |
XL | Extra Large |
ZAS | zelfafnameset |
ZBO | Zelfstandig bestuursorgaan |
ZiNL | Zorginstituut Nederland |
ZN | Zorgverzekeraars Nederland |
ZonMw | Zorgonderzoek Nederland Medische Wetenschappen |
Zvw | Zorgverzekeringswet |
ZWIC | Zorg na Werken in Coronazorg |