XVI Volksgezondheid, Welzijn en Sport
A. ARTIKELSGEWIJZE TOELICHTING BIJ HET WETSVOORSTEL
Wetsartikelen 1 tot en met 3
De begrotingsstaten die onderdeel zijn van de Rijksbegroting, worden op grond van artikel 1, derde lid, van de Comptabiliteitswet 2001 elk afzonderlijk bij de wet vastgesteld en derhalve ook gewijzigd. Het onderhavige wetsvoorstel strekt ertoe om voor het jaar 2011 wijzigingen aan te brengen in:
-
1. De departementale begrotingsstaat van het Ministerie van Volksgezondheid, Welzijn en Sport.
-
2. De begrotingsstaat inzake de baten-lastendiensten van dit ministerie;
De minister van Volksgezondheid, Welzijn en Sport, E. I. Schippers
A. ARTIKELSGEWIJZE TOELICHTING BIJ HET WETSVOORSTEL
Wetsartikel 1
De begrotingsstaten, die onderdeel zijn van de Rijksbegroting, worden op grond van artikel 1, derde lid, van de Comptabiliteitswet 2001 elk afzonderlijk bij de wet vastgesteld en derhalve ook gewijzigd. Het onderhavige wetsvoorstel strekt ertoe om voor het jaar 2011 wijzigingen aan te brengen in de departementale begrotingsstaat van het Ministerie van Volksgezondheid, Welzijn en Sport.
De in de begrotingsstaat opgenomen begrotingsartikelen worden in onderdeel B van deze memorie van toelichting toegelicht (de zgn. begrotingstoelichting).
Tevens wordt in onderdeel B een actueel beeld gegeven van de uitgaven onder het Budgettair Kader Zorg (BKZ) en van de financiering van de zorgsector in het jaar 2011.
De minister van Volksgezondheid, Welzijn en Sport,
E. I. Schippers
A. ARTIKELSGEWIJZE TOELICHTING BIJ HET BEGROTINGSVOORSTEL
Wetsartikel 1
De begrotingsstaten die onderdeel uitmaken van de Rijksbegroting, worden op grond van artikel 1, derde lid, van de Comptabiliteitswet 2001 elk afzonderlijk bij de wet vastgesteld. Het onderhavige wetsvoorstel strekt ertoe om de begrotingsstaten van het Ministerie van Volksgezondheid, Welzijn en Sport voor het jaar 2011 vast te stellen.
Alle voor dit jaar vastgestelde begrotingswetten tezamen vormen de Rijksbegroting voor het jaar 2011. Een toelichting bij de Rijksbegroting als geheel is opgenomen in de Miljoenennota 2011.
Met de vaststelling van dit wetsartikel worden de uitgaven, verplichtingen en de ontvangsten voor het jaar 2011 vastgesteld. De in de begroting opgenomen begrotingsartikelen worden in onderdeel B van deze memorie van toelichting toegelicht (de zogenaamde begrotingstoelichting).
Wetsartikel 2
Onder het Ministerie van Volksgezondheid, Welzijn en Sport ressorteren de volgende diensten die een baten-lastenstelsel voeren: het Agentschap College ter Beoordeling van Geneesmiddelen, het Centraal Informatiepunt Beroepen Gezondheidszorg, het Rijksinstituut voor Volksgezondheid, het Nederlands Vaccin Instituut en Milieu en de Rijksinstellingen voor gesloten jeugdzorg Almata en De Lindenhorst.
Met de vaststelling van dit wetsartikel worden de baten en lasten en de kapitaaluitgaven en -ontvangsten van deze baten-lastendiensten voor het jaar 2011 vastgesteld. De in die begrotingen opgenomen begrotingsartikelen worden toegelicht in onderdeel B (Begrotingstoelichting) van deze Memorie van Toelichting en wel in de paragraaf inzake de diensten die een baten-lastenstelsel voeren.
De Minister van Volksgezondheid, Welzijn en Sport,
A. Klink
A. ARTIKELSGEWIJZE TOELICHTING BIJ HET WETSVOORSTEL
Wetsartikel 1
De begrotingsstaten, die onderdeel zijn van de Rijksbegroting, worden op grond van artikel 1, derde lid, van de Comptabiliteitswet 2001 elk afzonderlijk bij de wet vastgesteld en derhalve ook gewijzigd. Het onderhavige wetsvoorstel strekt ertoe om voor het jaar 2011 wijzigingen aan te brengen in de departementale begrotingsstaat van het Ministerie van Volksgezondheid, Welzijn en Sport.
De in de begrotingsstaat opgenomen begrotingsartikelen worden in onderdeel B van deze memorie van toelichting toegelicht (de zgn. begrotingstoelichting).
Tevens wordt in onderdeel B een actueel beeld gegeven van de uitgaven onder het Budgettair Kader Zorg (BKZ) en van de financiering van de zorgsector in het jaar 2011.
De minister van Volksgezondheid, Welzijn en Sport,
E. I. Schippers
B. BEGROTINGSTOELICHTING
Bij de toelichting van de slotwetmutaties zijn de volgende uitgangspunten toegepast:
-
• Programma uitgaven (beleidsuitgaven): alle slotwetmutaties ten opzichte van de stand Naarjaarsnota die groter zijn dan € 3 miljoen of 3% van het vastgestelde begrotingsbedrag op het niveau van de operationele doelstelling zijn toegelicht. Kleinere mutaties zijn toegelicht indien politiek relevant;
-
• De apparaatsuitgaven in de beleidsartikelen zijn in relatie tot de beleidsuitgaven gering van omvang. Alleen slotwetmutaties die groter zijn dan 10% van de vastgestelde begroting zijn daarom toegelicht;
-
• Conform voorgaande jaren lichten we de verplichtingenraming niet toe, omdat deze bij VWS vooral een beheersmatig karakter heeft.
B. BEGROTINGSTOELICHTING
B. BEGROTINGSTOELICHTING
B. BEGROTINGSTOELICHTING
1. Leeswijzer
De mutaties in deze suppletoire begroting bestaan uit herschikkingen binnen de begrotingsuitgaven of binnen de premie-uitgaven, uit overboekingen van en naar andere begrotingshoofdstukken, uit financieringsverschuivingen tussen premiemiddelen en begrotingsmiddelen en uit middelen die generaal aan de VWS-begroting zijn toegevoegd, dan wel middelen die generaal vrijvallen.
De gepresenteerde cijfers sluiten aan bij de Voorjaarsnota 2011, die de Minister van Financiën aan de Tweede Kamer aanbiedt.
Om de leesbaarheid van de toelichting op de beleidsartikelen te bevorderen zijn de volgende uitgangspunten toegepast:
-
1. Naast de beleidsmatig relevante mutaties worden de mutaties toegelicht als het hiermee gepaard gaande bedrag voor de programma-uitgaven op doelstellingsniveau hoger is dan 3% van de vastgestelde begroting of groter dan € 3 miljoen. Eveneens kunnen bedragen onder deze norm worden toegelicht als blijkt dat het totaal van de post «overige mutaties» de € 3 miljoen overschrijdt.
-
2. De apparaatsuitgaven in de beleidsartikelen zijn in relatie tot de beleidsuitgaven gering van omvang. Daarom worden alleen verschillen die groter zijn dan 10% van de vastgestelde begroting toegelicht.
-
3. Mutaties die afzonderlijk lager zijn dan deze normen en/of die betrekking hebben op interne verrekeningen binnen de administratie van VWS, staan gesaldeerd toegelicht met de algemene tekst «Overige mutaties». Hierdoor kan dat saldo op de post «overige mutaties» uiteindelijk hoger zijn dan de bovengenoemde criteria.
-
4. Voor wat betreft de verplichtingenmutaties wordt per artikel enkel het saldo weergegeven;
Voor wat betreft de premie-uitgaven en -ontvangsten worden in principe alleen mutaties die groter zijn dan € 10 miljoen toegelicht. In enkele gevallen is om beleidsmatige redenen van deze regel afgeweken en zijn ook kleinere mutaties toegelicht.
In paragraaf 2 wordt het beleid met betrekking tot de begrotingsuitgaven- en ontvangsten besproken.
In paragraaf 3 volgt per artikel een toelichting van de begrotingsmutaties.
Paragraaf 4 bevat het beleid met betrekking tot de premie-uitgaven en de wijzigingen daarvan.
I. Toelichting begrotingsuitgaven en -ontvangsten
Beleidsartikel 41 Volksgezondheid
| Stand suppletoire begroting NJN | 641 129 |
|---|---|
| Slotwetmutaties | – 7 742 |
| Stand realisatie 2011 | 633 387 |
| Stand suppletoire begroting NJN | 11 110 |
|---|---|
| Slotwetmutaties | – 833 |
| Stand realisatie 2011 | 10 277 |
Toelichting uitgaven
1. Meer mensen kiezen voor een gezonde leefstijl
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 39 004 |
|---|---|
| Slotwetmutaties: | |
| 1. Overige mutaties | – 280 |
| Stand realisatie 2011 | 38 724 |
2. Het voorkomen van gezondheidsschade door onveilig voedsel en onveilige producten
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 70 630 |
|---|---|
| Slotwetmutaties: | |
| 1. Overige mutaties | – 661 |
| Stand realisatie 2011 | 69 969 |
3. De vermijdbare ziektelast neemt af door een goede bescherming tegen infectieziekten en chronische ziekten
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 302 067 |
|---|---|
| Slotwetmutaties: | |
| 1. De onderuitputting wordt grotendeels veroorzaakt door de onderuitputting bij budgetten voor technologische en demografische ontwikkelingen (€ 4,8 miljoen). Het restant (€ 0,2 miljoen) is toe te schrijven aan diverse kleine mutaties. | – 5 054 |
| Stand realisatie 2011 | 297 013 |
4. Er is een doelmatig systeem van openbare gezondheidszorgvoorzieningen dat bijdraagt aan een betere volksgezondheid
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 203 253 |
|---|---|
| Slotwetmutaties: | |
| 1. De onderuitputting wordt veroorzaakt, doordat een instelling heeft aangegeven af te zien van deelname aan het project CBRN weerstandsverhoging onderzoeksinstellingen. Verder is vertraging in de uitvoering van andere projecten op dit terrein opgetreden. Hierdoor is de betaling van voorschotten verschoven naar 2012. | – 1 296 |
| 2. Overige mutaties | 50 |
| Stand realisatie 2011 | 202 007 |
5. Het bevorderen van ethisch verantwoord handelen in de gezondheidszorg en bij het wetenschappelijk onderzoek
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 17 153 |
|---|---|
| Slotwetmutaties: | |
| 1. Overige mutaties | – 365 |
| Stand realisatie 2011 | 16 788 |
Apparaatsuitgaven
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 9 022 |
|---|---|
| Slotwetmutaties: | |
| 1. Verschillende posten op het gebied van personele en materiële uitgaven. | – 136 |
| Stand realisatie 2011 | 8 886 |
Toelichting ontvangsten
Ontvangsten
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 11 110 |
|---|---|
| Slotwetmutaties: | |
| 1. Door onder andere de vaststelling van de invoering van de subsidie voor HPV-vaccinatie 2009/2010 (€ 1,0 miljoen) en de pandemische griepvaccinatie (nieuwe Influenza A H1N1) (€ 3,9 miljoen) is meer ontvangen dan geraamd. | 5 070 |
| 2. Lagere ontvangsten bestuurlijke boetes wegens een te hoge raming en wijzigingen in de uitoefening van het toezicht. Het interventiebeleid van de NVWA is tegenwoordig gebaseerd op een risicogerichte aanpak en op de nalevingshulp voor ondernemers. | – 4 309 |
| 3. Lagere ontvangsten op het terrein van gezonde leefstijl, vooral als gevolg van het niet vaststellen van specifieke uitkeringen aan gemeenten in het kader van de regeling heroïnebehandeling (€ 0,75 miljoen) vanwege heraanlevering van de SiSa-verantwoording 2010. | – 1 274 |
| 4. Door vertraging in de vaststelling van de definitieve bijdragen oude jaren van het NVI zijn de gerealiseerde ontvangsten lager dan geraamd. | – 1 114 |
| 5. Overige mutaties | 794 |
| Stand realisatie 2011 | 10 277 |
Beleidsartikel 42 Gezondheidszorg
| Stand suppletoire begroting NJN | 8 456 381 |
|---|---|
| Slotwetmutaties | 677 883 |
| Stand realisatie 2011 | 9 134 264 |
| Stand suppletoire begroting NJN | 109 676 |
|---|---|
| Slotwetmutaties | 627 125 |
| Stand realisatie 2011 | 736 801 |
Toelichting uitgaven
1. De positie van de burger in het zorgstelsel wordt versterkt
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 2 985 |
|---|---|
| Slotwetmutaties: | |
| 1. Betreft onderuitputting bij de budgetten voor Stichting Perinatale Audit Nederland en projecten Zichtbare zorg. | – 1 808 |
| 2. Overboeking van artikel 98 (Apparaat, IGZ). Deze middelen zullen vanuit het programma «Zichtbare Zorg» worden aangewend. Betreft subsidies Landelijke Vereniging Georganiseerde eerste lijn (LGV). | 130 |
| Stand realisatie 2011 | 1 307 |
2. Zorgaanbieders realiseren het door de burger gewenste zorgaanbod
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 1 380 405 |
|---|---|
| Slotwetmutaties: | |
| 1. Betreft onderuitputting van met name het ICT budget vanwege vertraagde en verlengde uitvoering van projecten (circa € 4 miljoen) en de neerwaartse bijstelling van de instellingssubsidie 2011 aan Nictiz (€ 5 miljoen). | – 9 369 |
| 2. Betreft per saldo onderuitputting bij het budget voor beroepen en opleidingen waarvan het grootste deel bestaat uit lager dan geraamde uitgaven bij de tweede mutatieronde verleningen Opleidingsfonds, aangezien deze niet in personen maar in feitelijke fte’s worden verleend. Daarnaast betreft het nog een aantal kleinere posten vanwege vertraagde trajecten. | – 18 186 |
| 3. De uitgaven op het terrein van genees- en hulpmiddelen en productveiligheid, innovatie en beschikbaarheid waren door verschillende oorzaken lager dan geraamd. In sommige gevallen zijn voorgenomen activiteiten niet gerealiseerd (€ 1,2 miljoen, onder meer voor gepast gebruik en heroriëntatie hulpmiddelen). Ook zijn sommige activiteiten vertraagd (€ 1,1 miljoen, bijvoorbeeld bij het Topinstituut Pharma). Verschillende activiteiten brachten minder kosten met zich mee dan eerder aangenomen (€ 1,2 miljoen). Ten slotte volgt voor een aantal uitgevoerde werkzaamheden de betaling in 2012 (€ 0,4 miljoen). | – 4 055 |
| 4. Overige mutaties | – 564 |
| Stand realisatie 2011 | 1 348 231 |
3. Zorgverzekeraars bieden alle burgers een betaalbaar verzekerd pakket van noodzakelijke zorg aan
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 7 008 162 |
|---|---|
| Slotwetmutaties: | |
| 1. Verrekening met de Belastingdienst. De Belastingdienst heeft in 2011 in totaal € 5 333,2 miljoen aan voorschotten zorgtoeslag met betrekking tot de jaren 2011 en 2012 en nabetalingen voor de definitieve tegemoetkomingen oude jaren betaald. Dit leidt tot een bijstelling van de Zorgtoeslag van € 707,1 miljoen. | 707 083 |
| 2. Overige mutaties | – 604 |
| Stand realisatie 2011 | 7 714 641 |
4. De burgers van Caribisch Nederland kunnen gebruik maken van voorzieningen voor zorg en welzijn
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 55 873 |
|---|---|
| Slotwetmutaties: | |
| 1. De Rijksdienst Caribisch Nederland declareert normaliter één maand achteraf. In tegenstelling tot de verwachting en de raming is de maand december 2011 ten laste gebracht van 2011 in plaats van het jaar 2012. Hierdoor is een overschrijding van het budget voor de jeugdzorg in Caribisch Nederland (kader Rijksbegroting in enge zin) ontstaan. | 443 |
| 2. Het Zorgverzekeringskantoor declareert normaliter één maand achteraf. In tegenstelling tot de verwachting en de raming is de maand december 2011 ten laste gebracht van 2011 in plaats van het jaar 2012. Hierdoor is een overschrijding van het budget voor de zorguitgaven ontstaan. | 4 715 |
| Stand realisatie 2011 | 61 031 |
Apparaatsuitgaven
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 8 956 |
|---|---|
| Slotwetmutaties: | |
| 1. Verschillende posten op het gebied van personele en materiële uitgaven | 98 |
| Stand realisatie 2011 | 9 054 |
Toelichting ontvangsten
Ontvangsten
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 109 676 |
|---|---|
| Slotwetmutaties: | |
| 1. Verrekening met de belastingdienst in verband met de Zorgtoeslag. Deze ontvangsten betreffen zowel verrekeningen van verstrekte voorschotten als terugvorderingen op definitief vastgestelde tegemoetkomingen. | 656 805 |
| 2. Diverse ontvangsten vanwege terugbetalingen als gevolg van lagere subsidievaststellingen na afrekening van verleende of herziene subsidies. Betreft onder andere Nictiz ad € 2,9 miljoen. Daarnaast is een bedrag van € 3,7 miljoen terugontvangen als gevolg van afrekeningen agentschapbijdrage CIBG van onder andere sectorale berichtenvoorziening zorg (SBV-Z) en UZI-register en een technische boeking van € 1,7 miljoen . | 9 416 |
| 3. Diverse ontvangsten als gevolg van lagere vaststellingen van verleende subsidies met betrekking tot opleidingen, waaronder ontvangst huisartsenopleiding ad € 3,5 miljoen. | 5 362 |
| 4. De ontvangsten als gevolg van de aan wanbetalers opgelegde bestuursrechterlijke premie worden toegevoegd aan het Zorgverzekeringsfonds. Met Financiën is voor 2011 afgesproken dat op basis van de gegevens van het CVZ ten aanzien van dat deel van de ontvangsten dat betrekking heeft op de opslag van 30% in de bestuursrechterlijke premie de ontvangstenraming op de VWS-begroting met eenzelfde bedrag wordt verlaagd. | – 44 931 |
| 5. Ontvangstenmeevaller Opleidingsfonds. De hogere terugontvangsten zijn het gevolg van de vaststelling van subsidieverlening eerste en tweede tranche uit eerdere jaren. | 937 |
| 6. Overige mutaties | – 464 |
| Stand realisatie 2011 | 736 801 |
Beleidsartikel 43 Langdurige zorg
| Stand suppletoire begroting NJN | 6 403 211 |
|---|---|
| Slotwetmutaties | 20 576 |
| Stand realisatie 2011 | 6 423 787 |
| Stand suppletoire begroting NJN | 86 |
|---|---|
| Slotwetmutaties | 5 019 |
| Stand realisatie 2011 | 5 105 |
Toelichting uitgaven
1. De positie van de burger in het zorgstelsel wordt versterkt
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 57 184 |
|---|---|
| Slotwetmutaties: | |
| 1. Overige mutaties | – 259 |
| Stand realisatie 2011 | 56 925 |
2. Voor iedere cliënt is de voor hem of haar noodzakelijk zorg beschikbaar; de cliënt kan uit een kwalitatief voldoende zorgaanbod kiezen
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 149 460 |
|---|---|
| Slotwetmutaties: | |
| 1. Overige mutaties | – 239 |
| Stand realisatie 2011 | 149 221 |
3. De zorg is effectief en veilig en wordt door de cliënt positief ervaren (kwalitatief goede zorg)
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 135 763 |
|---|---|
| Slotwetmutaties: | |
| 1. Overige mutaties | – 1 291 |
| Stand realisatie 2011 | 134 472 |
4. De kosten van de zorg zijn maatschappelijk aanvaardbaar
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 6 054 929 |
|---|---|
| Slotwetmutaties: | |
| 1. Bijstelling van de Tegemoetkoming Specifieke Zorgkosten (TSZ). Er zijn in 2011 hogere uitgaven bij deze regeling gerealiseerd dan geraamd. | 20 541 |
| 2. Bijstelling van het benodigde bedrag voor de tegemoetkomingen in het kader van de Wtcg. | 17 541 |
| 3. Bijstelling van de raming van de Tegemoetkoming Buitengewone Uitgaven (TBU). Er zijn in 2011 lagere uitgaven bij deze regeling gerealiseerd dan geraamd. | – 13 118 |
| 4. Overige mutaties | – 2 843 |
| Stand realisatie 2011 | 6 077 050 |
Apparaatsuitgaven
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 5 875 |
|---|---|
| Slotwetmutaties: | |
| 1. Verschillende posten op het gebied van personele en materiële uitgaven | 244 |
| Stand realisatie 2011 | 6 119 |
Toelichting ontvangsten
Ontvangsten
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 86 |
|---|---|
| Slotwetmutaties: | |
| 1. Ontvangsten als gevolg van terugvorderingen door lagere vaststellingen van diverse projectsubsidies en lagere realisatie van verleende opdrachten op het gebied van toegankelijkheid (circa € 0,99 miljoen) en kwaliteit (circa € 1,04 miljoen). | 2 033 |
| 2. Terugbetalingen als gevolg van vaststelling aan PGO-organisaties verleende subsidies. | 1 930 |
| 3. Ontvangsten als gevolg van vaststelling van het Fonds PGO over de periode 2008 tot en met 2010 bij het CIBG | 402 |
| 4. Ontvangsten als gevolg van vaststelling van het systeem Pallas (voorheen VIA: VWS informatie Adressen) over de periode 2009 en 2010 bij het CIBG. | 326 |
| 5. Overige ontvangsten | 328 |
| Stand realisatie 2011 | 5 105 |
Beleidsartikel 44 Maatschappelijke ondersteuning
| Stand suppletoire begroting NJN | 195 088 |
|---|---|
| Slotwetmutaties | – 5 757 |
| Stand realisatie 2011 | 189 331 |
| Stand suppletoire begroting NJN | 38 |
|---|---|
| Slotwetmutaties | 3 759 |
| Stand realisatie 2011 | 3 797 |
Toelichting uitgaven
1. Burgers kunnen actief participeren in maatschappelijke verbanden
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 20 122 |
|---|---|
| Slotwetmutaties: | |
| 1. Onderuitputting op de middelen die beschikbaar waren voor de transitiekosten bij de overheveling van de functie begeleiding naar de Wmo. | – 1 438 |
| 2. Overige mutaties | – 239 |
| Stand realisatie 2011 | 18 445 |
2. Burgers bieden anderen vrijwillige ondersteuning en kunnen gebruik maken van (organisaties van) vrijwillige ondersteuning
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 95 373 |
|---|---|
| Slotwetmutaties: | |
| 1. Overige mutaties | – 782 |
| Stand realisatie 2011 | 94 591 |
3. Burgers met beperkingen kunnen gebruik maken van (algemene) voorzieningen en professionele ondersteuning
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 68 937 |
|---|---|
| Slotwetmutaties: | |
| 1. Bij najaarsnota is het budget voor Valys verhoogd met € 8 miljoen. Uiteindelijk hebben de mensen minder met het bovenregionaal vervoer gereisd dan dat er bij najaarsnota was geraamd. | – 1 339 |
| 2. Overige mutaties | – 1 094 |
| Stand realisatie 2011 | 66 504 |
4. Burgers met (psycho)sociale problemen kunnen gebruik maken van tijdelijke ondersteuning
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 6 369 |
|---|---|
| Slotwetmutaties: | |
| 1. Voornemens die dit jaar niet tot besteding zijn gekomen. Het betreft gereserveerde middelen voor de meldcode en ter voorkoming van ouderenmishandeling. | – 996 |
| Stand realisatie 2011 | 5 373 |
Apparaatsuitgaven
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 4 287 |
|---|---|
| Slotwetmutaties: | |
| 1. Verschillende posten op het gebied van personele en materiële uitgaven | 131 |
| Stand realisatie 2011 | 4 418 |
Toelichting ontvangsten
Ontvangsten
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 38 |
|---|---|
| Slotwetmutaties: | |
| 1. Diverse ontvangsten als gevolg van vaststelling van subsidies uit voorgaande jaren voor het behoud van thuiszorgmedewerkers voor de zorg, voor de deskundigheidsbevordering van vrijwilligers en voor dure woningaanpassingen. | 1 785 |
| 2. Ontvangsten als gevolg van afrekening Valys oude jaren. | 1 974 |
| Stand realisatie 2011 | 3 797 |
Beleidsartikel 45 Jeugd
| Stand suppletoire begroting NJN | 1 878 248 |
| Slotwetmutaties | – 3 715 |
| Stand realisatie 2011 | 1 874 533 |
| Stand suppletoire begroting NJN | 17 750 |
| Slotwetmutaties | 5 642 |
| Stand realisatie 2011 | 23 392 |
Toelichting uitgaven
1. Kinderen en hun ouders/verzorgers krijgen laagdrempelige ondersteuning bij het opgroeien, opvoeden en verzorgen
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 399 703 |
|---|---|
| Slotwetmutaties: | |
| 1. Budgettaire ruimte is onder andere ontstaan door verplichtingen die niet meer in 2011 in betalingen konden worden omgezet. | – 1 019 |
| 2. Overboeking naar artikel 98 OD 3. Via de Verzameluitkering VWS is een bijdrage verstrekt voor de Drentse pilot Jeugd. | – 45 |
| 3. Overige mutaties | – 472 |
| Stand realisatie 2011 | 398 167 |
2. Kinderen hebben een gezonde leefstijl en zijn actief en positief betrokken bij hun leefomgeving
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 11 977 |
|---|---|
| Slotwetmutaties: | |
| 1. Overige mutaties | – 333 |
| Stand realisatie 2011 | 11 6441 |
3. Kinderen met ernstige opgroei- en opvoedproblemen en hun ouders/verzorgers krijgen op tijd effectieve hulp bij een zorgaanbieder.
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 1 461 167 |
|---|---|
| Slotwetmutaties: | |
| 1. Overboeking naar het Ministerie van Sociale Zaken en Werkgelegenheid (SZW). Betreft dekking besparingsverlies kindregelingen door vertraging inwerkingtreding wetsvoorstel «Verbetering financiële positie pleegouders». | – 4 260 |
| 2. Desaldering ontvangsten ouderbijdrage ter dekking van het besparingsverlies bij SZW. | 4 260 |
| 3. Overige mutaties | – 2 531 |
| Stand realisatie 2011 | 1 458 636 |
Apparaatsuitgaven
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 5 401 |
|---|---|
| Slotwetmutaties: | |
| 1. Verschillende posten op het gebied van personele en materiële uitgaven | 685 |
| Stand realisatie 2011 | 6 086 |
Toelichting ontvangsten
Ontvangsten
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 17 750 |
|---|---|
| Slotwetmutaties: | |
| 1. Desaldering ontvangsten ouderbijdrage ter dekking van het besparingsverlies bij SZW (zie ook toelichting bij de uitgaven, OD 3). | 4 260 |
| 2. Ontvangsten als gevolg van vaststelling subsidies voor gesloten jeugdzorg. | 1 708 |
| 3. Overige mutaties | – 326 |
| Stand realisatie 2011 | 23 392 |
Beleidsartikel 46 Sport
| Stand suppletoire begroting NJN | 102 924 |
|---|---|
| Slotwetmutaties | – 3 249 |
| Stand realisatie 2011 | 99 675 |
| Stand suppletoire begroting NJN | 870 |
|---|---|
| Slotwetmutaties | 2 429 |
| Stand realisatie 2011 | 3 299 |
Toelichting uitgaven
1. Mensen sporten en bewegen meer voor hun gezondheid
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 16 441 |
|---|---|
| Slotwetmutaties: | |
| 1. Betalingen die voor 2011 geraamd waren voor het Nationaal Actieplan Sport en Bewegen zijn verschoven naar 2012, vanwege verlenging van diverse projecten. | – 1 151 |
| 2. Overige mutaties | – 106 |
| Stand realisatie 2011 | 15 184 |
2. Via de sport ontmoeten mensen elkaar, doen mensen mee aan maatschappelijke activiteiten en gaan mensen respectvol met elkaar om
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 47 394 |
|---|---|
| Slotwetmutaties: | |
| 1. In verband met aangebrachte correcties op reeds vastgestelde bijdragen in het kader van de Breedtesportimpuls zijn verschillende bijdragen opnieuw in de administratie vastgelegd. Deze verplichtingen hebben niet in alle gevallen tot een betaling geleid. | – 710 |
| 2. Overige mutaties | – 776 |
| Stand realisatie 2011 | 45 908 |
3. De topsport in Nederland staat symbool voor ambitie, is een bron van ontspanning en draagt bij aan ons nationale imago in binnen- en buitenland
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 36 869 |
|---|---|
| Slotwetmutaties: | |
| 1. Overige mutaties | – 553 |
| Stand realisatie 2011 | 36 316 |
Apparaatsuitgaven
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 2 220 |
|---|---|
| Slotwetmutaties: | |
| 1. Verschillende posten op het gebied van personele en materiële uitgaven | 47 |
| Stand realisatie 2011 | 2 267 |
Toelichting ontvangsten
Ontvangsten
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 870 |
|---|---|
| Slotwetmutaties: | |
| 1. Extra ontvangsten als gevolg van de definitieve vaststelling van subsidies en uitkeringen, met name op het terrein van de Breedtesportimpuls en Topsportevenementen. | 2 429 |
| Stand realisatie 2011 | 3 299 |
Beleidsartikel 47 Oorlogsgetroffenen en Herinnering WO II
| Stand suppletoire begroting NJN | 365 307 |
|---|---|
| Slotwetmutaties | – 4 768 |
| Stand realisatie 2011 | 360 539 |
| Stand suppletoire begroting NJN | 0 |
|---|---|
| Slotwetmutaties | 1 252 |
| Stand realisatie 2011 | 1 252 |
Toelichting uitgaven
1. Een kwalitatief goed en doelmatig stelsel van materiële en immateriële hulpverlening aan oorlogsgetroffenen WO II in een situatie van afbouw
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 355 332 |
|---|---|
| Slotwetmutaties: | |
| 1. Er is minder uitgegeven dan geraamd voor de wetten en regelingen voor de oorlogsgetroffenen en de uitvoering van deze wetten en regelingen. | – 3 453 |
| Stand realisatie 2011 | 351 879 |
2. De herinnering aan WO II blijft levend en veel mensen – vooral jeugdigen – zijn zich bewust van de betekenis van WO II
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 9 219 |
|---|---|
| Slotwetmutaties: | |
| 1. Er is minder uitgegeven dan geraamd, onder andere door lagere uitgaven voor in mandaat door het Nationaal Comité 4 en 5 mei verleende subsidies voor educatie en voorlichting en voor reünies en lotgenotencontacten. | – 1 247 |
| Stand realisatie 2011 | 7 972 |
Apparaatsuitgaven
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 756 |
|---|---|
| Slotwetmutaties: | |
| 1. Verschillende posten op het gebied van personele en materiële uitgaven | – 68 |
| Stand realisatie 2011 | 688 |
Toelichting ontvangsten
Ontvangsten
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 0 |
|---|---|
| Slotwetmutaties: | |
| 1. Er is € 0,7 miljoen terugontvangen van de Pensioen- en Uitkeringsraad als gevolg van lagere uitgaven voor de tijdelijke vergoedingsregeling psychotherapie. Daarnaast is er € 0,3 miljoen terugontvangen van de Stichting Administratie Indonesische Pensioenen als gevolg van lagere uitgaven van de AOR-regeling in 2009. De overige ontvangsten van € 0,1 miljoen betreffen terugbetalingen op lager vastgestelde subsidieverleningen van projecten Erfgoed van de oorlog. | 1 252 |
| Stand realisatie 2011 | 1 252 |
Niet-beleidsartikel 98 Algemeen
| Stand suppletoire begroting NJN | 405 725 |
| Slotwetmutaties | 23 911 |
| Stand realisatie 2011 | 429 636 |
| Stand suppletoire begroting NJN | 27 774 |
| Slotwetmutaties | – 576 |
| Stand realisatie 2011 | 27 198 |
Toelichting uitgaven
1. Beheer en toezicht stelsel
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 102 415 |
|---|---|
| Slotwetmutaties: | |
| 1. Overige mutaties | – 444 |
| Stand realisatie 2011 | 101 971 |
2. Internationale samenwerking
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 6 593 |
|---|---|
| Slotwetmutaties: | |
| 1. Overige mutaties | – 545 |
| Stand realisatie 2011 | 6 048 |
3. Verzameluitkering VWS
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 1 659 |
|---|---|
| Slotwetmutaties: | |
| 1. Overboeking van artikel 45 OD 1. Via de Verzameluitkering VWS is een bijdrage verstrekt voor de Drentse pilot Jeugd. | 45 |
| 2. Overige mutaties | – 8 |
| Stand realisatie 2011 | 1 696 |
Apparaatsuitgaven
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 295 058 |
|---|---|
| Slotwetmutaties: | |
| 1. Het betreft hier de aflossing van de openstaande leningen van het NVI. Om het verdere verkoopproces niet te belasten met de afwikkeling van de leningen, is besloten om de volledige aflossing nog in 2011 te laten plaatsvinden (brief van 20 december 2011, TK 33 000, nr. 132) . | 37 000 |
| 2. Lagere uitgaven voor de apparaatsuitgaven van het kerndepartement voor wachtgeldverplichtingen, vervoerskaarten, transitie van facilitaire taken naar FM Haaglanden en uitstel van de vervanging van activa in verband met de komende verhuizing. Verder hebben bij het programma «samen huisvesten SZW/VWS», de bouw van een nieuw financieel systeem en de digitalisering van de inkoop geplande uitgaven zich in 2011 nog niet voorgedaan. Daarnaast is een geraamde exploitatiebijdrage voor het ACBG in 2011 niet nodig gebleken. Overigens gaat het om beperkte over- en onderschrijdingen van de personeelsbudgetten van (staf)directies. | – 5 301 |
| 3. Overboeking naar het Ministerie van Infrastructuur en Milieu (IenM). Het ICT-beheer van VWS is ondergebracht bij de Shared Service Organisatie ICT van het Ministerie van IenM. | – 3 007 |
| 4. Vrijval van gereserveerde gelden voor diverse verander- en reorganisatietrajecten bij het RIVM. Een lichte vertraging heeft ervoor gezorgd dat de reservering niet meer in 2011 tot besteding kon komen. | – 2 732 |
| 5. Onderuitputting bij IGZ, Zichtbare Zorg, onder andere als gevolg van lagere investeringen, enkele niet doorgegane activiteiten en lager dan verwachte kosten, waaronder voor personeel en materieel. | – 1 710 |
| 6. Overboeking naar artikel 42 OD 1 voor het programma «Zichtbare Zorg. Betreft subsidies Landelijke Vereniging Georganiseerde eerste lijn (LVG). | – 130 |
| 7. Overige mutaties | 743 |
| Stand realisatie 2011 | 319 921 |
Toelichting ontvangsten
Ontvangsten
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 27 774 |
|---|---|
| Slotwetmutaties: | |
| 1. Betreft lagere ontvangsten boetes die ten gunste van de begroting komen. | – 3 790 |
| 2. Hogere ontvangsten dan geraamd vanwege onderzoeken Sociaal Cultureel Planbureau voor andere partijen dan VWS. | 1 296 |
| 3. Betreft IGZ. Ontvangsten bestuurlijke boetes en bijdrage verbouwing huisvesting Utrecht van gebouweigenaar. | 1 204 |
| 4. Overige mutaties | 714 |
| Stand realisatie 2011 | 27 198 |
Niet-beleidsartikel 99 Nominaal en onvoorzien
| Stand suppletoire begroting NJN | 17 |
|---|---|
| Slotwetmutaties | – 17 |
| Stand realisatie 2011 | 0 |
| Stand suppletoire begroting NJN | 5 000 |
|---|---|
| Slotwetmutaties | – 5 000 |
| Stand realisatie 2011 | 0 |
Toelichting uitgaven
1. Loonbijstelling
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 0 |
|---|---|
| Slotwetmutaties: | |
| 1. Geen mutaties | 0 |
| Stand realisatie 2011 | 0 |
2. Prijsbijstelling
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 0 |
|---|---|
| Slotwetmutaties: | |
| 1. Geen mutaties | 0 |
| Stand realisatie 2011 | 0 |
3. Onvoorzien
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 0 |
|---|---|
| Slotwetmutaties: | |
| 1. Geen mutaties | 0 |
| Stand realisatie 2011 | 0 |
4. Taakstelling
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 17 |
|---|---|
| Slotwetmutaties: | |
| 1. Overige mutaties | – 17 |
| Stand realisatie 2011 | 0 |
Toelichting ontvangsten
Ontvangsten
| Stand suppletoire begroting NJN (bedragen x € 1 000) | 5 000 |
|---|---|
| Slotwetmutaties: | |
| 1. Bij de voorjaarsbesluitvorming 2010 is de ontvangstenraming structureel met € 5 miljoen verhoogd. Deze taakstelling op artikel 99 wordt voor 2011 bij slotwet ingevuld met per saldo ontvangstenmeevallers op de overige artikelen. | – 5 000 |
| Stand realisatie 2011 | 0 |
1. LEESWIJZER
De mutaties in deze suppletoire begroting bestaan uit herschikkingen binnen de begrotingsuitgaven of binnen de premie-uitgaven, uit overboekingen van en naar andere begrotingshoofdstukken, uit financieringsverschuivingen tussen premiemiddelen en begrotingsmiddelen en uit middelen die generaal aan de VWS-begroting zijn toegevoegd, dan wel middelen die generaal vrijvallen.
De gepresenteerde cijfers sluiten aan bij de Najaarsnota 2011, die de Minister van Financiën aan de Tweede Kamer aanbiedt.
Om de leesbaarheid van de toelichting op de beleidsartikelen te bevorderen zijn de volgende uitgangspunten toegepast:
-
1. Naast de beleidsmatig relevante mutaties worden de mutaties toegelicht als het hiermee gepaard gaande bedrag voor de programma-uitgaven op doelstellingsniveau hoger is dan 3% van de vastgestelde begroting of groter dan € 3 miljoen.
-
2. De apparaatsuitgaven in de beleidsartikelen zijn in relatie tot de beleidsuitgaven gering van omvang. Daarom worden alleen verschillen die groter zijn dan 10% van de vastgestelde begroting toegelicht.
-
3. Mutaties die afzonderlijk lager zijn dan deze normen en/of die betrekking hebben op interne verrekeningen binnen de administratie van VWS, staan gesaldeerd toegelicht met de algemene tekst «Overige mutaties». Hierdoor kan dat saldo op de post «overige mutaties» uiteindelijk hoger zijn dan de bovengenoemde criteria.
-
4. Voor wat betreft de verplichtingenmutaties wordt per artikel enkel het saldo weergegeven;
Voor wat betreft de premie-uitgaven en -ontvangsten worden in principe alleen mutaties die groter zijn dan € 10 miljoen toegelicht. In enkele gevallen is om beleidsmatige redenen van deze regel afgeweken en zijn ook kleinere mutaties toegelicht.
In paragraaf 2 wordt het beleid met betrekking tot de begrotingsuitgaven- en ontvangsten toegelicht.
In paragraaf 3 wordt de artikelsgewijze toelichting van de begrotingsmutaties weergegeven.
Paragraaf 4 bevat het beleid met betrekking tot de premie-uitgaven en de wijzigingen daarvan.
1. Leeswijzer
Inleiding
Voor u ligt de Begroting 2011 van het Ministerie van Volksgezondheid, Welzijn en Sport (VWS). Deze begroting bestaat uit de volgende onderdelen:
1. Beleidsagenda;
2. Beleidsartikelen en de niet-beleidsartikelen;
3. Bedrijfsvoeringsparagraaf;
4. Diensten die een baten-lastenadministratie voeren;
5. Diverse bijlagen, waaronder het Financieel Beeld Zorg en de verdiepingsbijlage.
Gezien de demissionaire status van het kabinet dat deze begroting opstelt, is gekozen voor een beperkte technische invulling van de beleidsagenda 2011. Daar waar de beleidsagenda’s in voorgaande jaren uitgebreid ingingen op de prioriteiten uit het kabinetsprogramma Balkenende IV, aangevuld met prioriteiten van de minister, is de opzet dit jaar sober van aard. Er zal vooral worden ingegaan op eventuele relevante beleidsarme ontwikkelingen die de begroting in financiële zin raken. In de artikelen wordt, zoals in andere jaren, de relevante financiële en beleidsinformatie die samenhangt met de voorgenomen uitgaven vermeld.
Behalve beleidsartikelen bevat deze begroting ook zogenoemde niet-beleidsartikelen (artikel 98 en 99). De opbouw van deze niet-beleidsartikelen wijkt af van de hierboven genoemde beleidsartikelen. Artikel 98 bevat de uitgaven die niet specifiek aan een van de beleidsartikelen zijn toe te rekenen. Het gaat daarbij om ministerie- en zorgbrede apparaatsuitgaven, zoals voor het Sociaal en Cultureel Planbureau (SCP), de adviesraden, de Inspectie voor de Gezondheidszorg (IGZ) en de zorg-ZBO’s. Daarnaast worden in artikel 98 de uitgaven aan internationale samenwerking en de uitgaven aan het strategisch onderzoek van het Rijksinstituut voor Volksgezondheid en Milieu (RIVM) en het Nederlands Vaccin Instituut (NVI) verantwoord.
Artikel 99 ten slotte is een technisch-administratief artikel.
Groeiparagraaf
Hieronder wordt kort aangegeven wat de belangrijkste verbeteringen in deze begroting zijn ten opzichte van de begroting 2010:
• Ten opzichte van de begroting 2010 is een wijziging aangebracht in de structuur van artikel 41 (Volksgezondheid).
De operationele doelstellingen «Meer mensen kiezen voor een gezonde leefstijl» (OD 1 van artikel 41) en «Het voorkomen van gezondheidsschade door ongevallen» (voorheen OD 3 van artikel 41) zijn samengevoegd. Reden hiervoor is dat het in beide gevallen om gedragsbeïnvloeding gaat ter bevordering van een gezonde leefstijl en het beschermen van consumenten tegen gezondheidsschade als gevolg van ongevallen. Burgers hebben daarbij hun eigen verantwoordelijkheid om zich te beschermen tegen risico’s die ze zelf kunnen beperken, maar de overheid stelt de kaders en heeft, samen met andere partijen, een stimulerende rol. Beide terreinen kennen soortgelijke instrumenten en richten zich op dezelfde settings (werk, school, kinderopvang, wijk, sport, etcetera) en dezelfde doelgroepen (ouders en verzorgers van jonge en schoolgaande kinderen, jongeren, werkenden, ouderen, etcetera). Vanwege deze overeenkomsten tussen de operationele doelstellingen is er voor gekozen om deze samen te voegen tot één operationele doelstelling met de naam «Meer mensen kiezen voor een gezonde leefstijl» (operationele doelstelling 1);
• Onder artikel 42 is een nieuwe operationele doelstelling aangemaakt. Het betreft de uitgaven van voorzieningen voor zorg en welzijn op de eilanden Bonaire, Sint Eustatius en Saba (BES-eilanden).
Experiment Verbetering verantwoording en begroting
Het Ministerie van Volksgezondheid, Welzijn en Sport heeft sinds het jaarverslag 2007 meegedaan aan een experiment ter verbetering van de verantwoording en de begroting. Doel van dit experiment was om de politieke zeggingskracht en focus van de stukken te vergroten en de verantwoordingslasten terug te brengen. Dit had vooral gevolgen voor de wijze waarop beleidsinformatie werd opgenomen in het jaarverslag. Met het behandelen van de jaarverslagen 2009 door de Tweede Kamer eindigt formeel dit experiment. Hoewel deze behandeling door de val van het kabinet Balkenende IV is uitgesteld tot het einde van 2010 (tegelijkertijd met de behandeling van deze begroting), is de begroting 2011 dus niet meer opgesteld volgens het regime van dit experiment.
In samenwerking met de Algemene Rekenkamer wordt dit experiment geëvalueerd door het Ministerie van Financiën en de deelnemende departementen. Begin 2011 zal aan de hand van deze evaluatie met de Tweede Kamer worden besproken in hoeverre deze experimentele werkwijze rijksbrede invoering verdient.
Verantwoordelijkheid, medebetrokkenheid en apparaatsuitgaven Jeugd en Gezin
Verantwoordelijkheid minister voor Jeugd en Gezin
In artikel 42 Gezondheidszorg en artikel 43 Langdurige zorg zijn de uitgaven opgenomen voor de geestelijke gezondheidszorg voor jeugdigen (jeugd-ggz) en de zorg voor licht verstandelijk gehandicapten voor jeugdigen (jeugd-lvg). De minister voor Jeugd en Gezin is inhoudelijk verantwoordelijk voor deze Zvw en AWBZ gefinancierde zorg.
Medebetrokkenheid minister voor Jeugd en Gezin
In het constituerend beraad van 22 februari 2007 is vastgesteld dat de minister voor Jeugd en Gezin medebetrokken is bij een aantal beleidsterreinen waarvoor andere bewindspersonen primair verantwoordelijk zijn. Een en ander is vervolgens nader toegelicht (kamerstuk 31 001 nr. 3).
Medebetrokkenheid betekent dat de minister voor Jeugd en Gezin door de primair verantwoordelijke bewindspersonen op deze terreinen actief geïnformeerd wordt over en vanuit het kabinet als eerste betrokken wordt bij beleidsonderwerpen en dossiers die raken aan de verantwoordelijkheid van de minister van Jeugd en Gezin voor een integraal jeugd- en gezinsbeleid. Ook betekent het dat de minister voor Jeugd en Gezin pro-actief alle zaken aankaart bij zijn collega-bewindspersonen, en bij bovengenoemde onderwerpen in het bijzonder, die hij in het belang van de jeugd en het gezin acht.
De minister voor Jeugd en Gezin is voor dit begrotingshoofdstuk medebetrokken bij het beleid ten aanzien van de Wet Maatschappelijke Ondersteuning (Wmo), de Zvw, de AWBZ en huiselijk geweld.
Apparaatsuitgaven Jeugd en Gezin
Het Programmaministerie voor Jeugd en Gezin heeft geen eigen ambtelijk apparaat. De ambtenaren zijn gehuisvest bij de departementen waar de beleidsonderwerpen voor de oprichting van het programmaministerie onder vielen. De apparaatskosten van de directie Jeugdzorg en die van de directie Jeugd en Gezin worden verantwoord in de begroting en het jaarverslag van het Ministerie van VWS (artikel 98 onder de post Personeel en materieel kernministerie). De apparaatskosten van de Inspectie Jeugdzorg zijn onder een aparte post van datzelfde artikel opgenomen.
Begrotingsuitgaven en premiegefinancierde zorguitgaven
In de begroting zijn zowel begrotings- als de premiegefinancierde uitgaven (hierna: premie-uitgaven) opgenomen. Beide uitgaven vallen onder de zogenoemde collectieve uitgaven. Er is een belangrijk verschil tussen beide uitgaven. Bij de begrotingsuitgaven voert VWS zelf het beheer over de middelen die bij de begroting beschikbaar gesteld zijn. Dat wil zeggen: VWS gaat alle verplichtingen aan en heeft alle uitgaven zelf gedaan. Bij de premie-uitgaven is dat anders; hieraan liggen individuele beslissingen ten grondslag van de partijen die bij de zorg betrokken zijn: patiënten/cliënten, zorgaanbieders en zorgverzekeraars.
VWS is bij de premie-uitgaven verantwoordelijk voor de randvoorwaarden en de regelgeving en ziet toe op de toegankelijkheid, betaalbaarheid en kwaliteit van de gezondheidszorg. De Nederlandse gezondheidszorg is in belangrijke mate een zaak van het particuliere initiatief. Daarmee wordt bedoeld dat zorg verlenen de primaire verantwoordelijkheid is van private zorgaanbieders en dat voor die zorgverlening betaald wordt binnen privaatrechtelijke verhoudingen tussen patiënten, zorgaanbieders en zorgverzekeraars.
De premie-uitgaven maken geen deel uit van het wetslichaam en de begrotingsstaten. Deze uitgaven zijn als beleidsinformatie opgenomen in de toelichting bij de begrotingsartikelen. In de toelichting bij de artikelen 41 tot en met 44 zijn bij de beschrijving van het instrumentarium daarom de premiegerelateerde instrumenten herkenbaar gemaakt door ze te coderen met een (P). De instrumenten in de overige artikelen zijn allemaal begrotingsgerelateerd. De begrotingsuitgaven en de premie-uitgaven zijn in aparte budgettaire tabellen opgenomen.
De tabellen met zorguitgaven geven een beeld van de verwachte premie-uitgaven op grond van de Zorgverzekeringswet (Zvw) en de Algemene Wet Bijzondere Ziektekosten (AWBZ) op het beleidsdomein van het betrokken beleidsartikel. Deze premie-uitgaven zijn uitgesplitst naar de verschillende sectoren die binnen het beleidsartikel vallen. De beschikbare autonome volumegroei voor 2010 en volgende jaren is in de raming van de verschillende beleidsartikelen verwerkt. Hiermee kan onder andere de verwachte demografische groei worden opgevangen.
De bijlage Financieel Beeld Zorg geeft een beeld van de totale uitgaven en financiering van de zorg in Nederland. De belangrijkste mutaties in de begrotingsuitgaven en premiegefinancierde zorguitgaven in het afgelopen jaar zijn vermeld in de verdiepingsbijlage.
Prestatie-indicatoren in de begroting
In de begroting 2011 is een aantal prestatie-indicatoren opgenomen.
De motie-Douma (kamerstuk 29 949 nr. 11) spreekt uit dat de doelstellingen in de begroting zoveel mogelijk in termen van maatschappelijke effecten en in daarbij passende indicatoren geformuleerd moeten worden. In de begroting zijn daarom de algemene doelstellingen van de beleidsartikelen en de operationele doelstellingen binnen die artikelen zoveel mogelijk geformuleerd in termen van maatschappelijke effecten (outcome). Het is echter niet mogelijk gebleken om dat bij alle doelstellingen te doen. Dat geldt ook voor de bijbehorende prestatie-indicatoren. In dat geval zijn waar mogelijk outputindicatoren opgenomen.
De indicatoren bij de doelstellingen geven een gewenst maatschappelijk effect weer. Hierdoor hebben deze indicatoren een macrokarakter en zijn ze maar gedeeltelijk te beïnvloeden. De belangrijkste functie van de indicatoren is dat zij een positieve of negatieve trend kunnen weergeven. Een negatieve trend kan de aanleiding zijn om maatregelen te treffen. Inhoudelijk moeten de indicatoren overigens ook met enige terughoudendheid beoordeeld worden: zij geven een indicatie van de uitkomsten van het beleid weer.
Waar mogelijk is de realisatie van de indicatoren over 2010 opgenomen in de begroting, alsmede de streefwaarde voor 2011. Het is echter niet altijd mogelijk om een (historische) trend of (toekomstige) tussenstreefwaarden op te nemen. Bijvoorbeeld, omdat het jaarlijks verzamelen van de gegevens niet opweegt tegen de te maken kosten. In een aantal gevallen betekent dit dat de indicatoren één keer in de twee tot vier jaar verzameld worden. Dit is bijvoorbeeld het geval als de indicator afkomstig is uit de Zorgbalans (die om de twee jaar verschijnt) of uit de Volksgezondheid Toekomst Verkenning (die om de vier jaar verschijnt). Ook een aantal rapportages van het Sociaal en Cultureel Planbureau wordt niet jaarlijks opgesteld. In deze gevallen is de frequentie waarmee de indicator verzameld wordt in de toelichting bij de indicator vermeld.
Comply or Explain overzicht
In onderstaande tabel wordt per artikel kort uitgelegd waarom bij enkele doelstellingen geen indicator geformuleerd is en welke aanvullende informatie gebruikt wordt om de resultaten van het beleid te kunnen volgen.
Algemeen Voor veel van de operationele doelstellingen geldt dat de indicatoren slechts betrekking hebben op een deel van de instrumenten. In deze gevallen zijn de belangrijkste instrumenten wel voorzien van een prestatie-indicator. | |
41 Volksgezondheid | Algemene doelstelling Het volksgezondheidsbeleid wordt gemeten met de indicatoren absolute levensverwachting en levensverwachting in goed ervaren gezondheid. Het RIVM brengt vierjaarlijks de Volksgezondheid Toekomst Verkenningen en tweejaarlijks de Zorgbalans uit, die inzicht bieden in de toestand en de toekomstige ontwikkeling van de volksgezondheid. |
Operationele doelstellingen 2 en 5 Voor deze operationele doelstellingen wordt geen prestatie-indicator opgenomen. Reden hiervoor is dat de resultaten van dit beleidsterrein niet zinvol in één of enkele indicatoren samengevat kunnen worden. | |
42 Gezondheidszorg | Algemene doelstelling Bij de algemene doelstelling ten aanzien van de curatieve zorg is geen prestatie-indicator opgenomen. Het is namelijk niet mogelijk om de werking van het gehele stelsel van curatieve zorg in Nederland in een of enkele indicatoren samen te vatten. Het stelsel is daarvoor te veelzijdig. De prestaties van het stelsel worden gemonitord met de zorgbalans (zie hiervoor www.rivm.nl). De zorgbalans schetst aan de hand van ongeveer honderd indicatoren een beeld van de kwaliteit, de toegankelijkheid en de betaalbaarheid van de Nederlandse gezondheidszorg. Ook geven de volgende evaluaties en monitors inzicht in de werking van het gezondheidszorgstelsel: evaluatie verplicht eigen risico, monitor cure en de marktscan zorgverzekeringsmarkt. |
Operationele doelstelling 4 Voor deze operationele doelstelling is nog geen prestatie-indicator opgenomen, omdat het hier gaat om nieuw beleid en ervaringscijfers ontbreken. | |
43 Langdurige zorg | Algemene doelstelling Bij de algemene doelstelling ten aanzien van de langdurige zorg is geen prestatie-indicator opgenomen. Het is namelijk niet mogelijk om de werking van het gehele stelsel van langdurige zorg in Nederland in een of enkele indicatoren samen te vatten. Het stelsel is daarvoor te veelzijdig. In het Jaardocument Maatschappelijke Verantwoording legt de hele sector verpleging, verzorging en thuiszorg door middel van het kwaliteitskader verantwoorde zorg verantwoording af over de activiteiten in het kader van de langdurige zorg. Over het verslagjaar 2009 kunnen gehandicaptenorganisaties op vrijwillige basis verslag doen van de gehouden zorginhoudelijke kwaliteitsmeting. Vanaf verslagjaar 2010 zijn deze instellingen verplicht om aan de hand van het kwaliteitskader verslag te doen in het Jaardocument Maatschappelijke Verantwoording. De prestaties van het totale gezondheidszorgstelsel worden gemonitord met de Zorgbalans, het document dat eens per twee jaar verschijnt en waarmee inzicht wordt verkregen in de ontwikkeling van de toegankelijkheid, betaalbaarheid en de kwaliteit van het Nederlandse zorgstelsel. In dit document zijn ook indicatoren met betrekking tot de langdurige zorg opgenomen. |
44 Maatschappelijke ondersteuning | Algemene doelstelling Voor mensen met een beperking onderzoekt het Nivel de participatie voor de domeinen sociale contacten, wonen, werk, vrijetijdsbesteding, vervoer en opleiding. Deze participatie wordt weergegeven met het participatie-indexcijfer voor zelfstandig wonende mensen met een lichamelijke beperking van 15 jaar en ouder, gebaseerd op gegevens over de feitelijke participatie binnen de verschillende domeinen. |
Operationele doelstelling 1 Voor deze operationele doelstelling is geen prestatie-indicator opgenomen. De voortgang van het beleid wordt gemeten met de kengetallen percentage Wmo-cliënten dat aangeeft dat de Wmo ondersteuning bijdraagt aan het langer zelfstandig blijven en het percentage Wmo-cliënten dat aangeeft dat de Wmo ondersteuning bijdraagt aan meedoen in de samenleving. | |
Operationele doelstelling 4 Voor deze operationele doelstelling is geen prestatie-indicator opgenomen. Een prestatie-indicator voor de maatschappelijke opvang zal worden bepaald aan de hand van het «plan van aanpak maatschappelijke opvang fase 2», dat vermoedelijk in het najaar van 2010 wordt vastgesteld met de G4. Op basis van het advies over het stelsel vrouwenopvang (2010) zal een (nieuwe) prestatie-indicator voor de vrouwenopvang worden geformuleerd. Deze indicator zal in de begroting 2012 worden opgenomen. | |
47 Oorlogsgetroffenen en herinnering WO II | Algemene doelstelling Bij de algemene doelstelling is geen prestatie-indicator opgenomen, omdat de doelstelling verschillende, uiteenlopende elementen bevat die zich moeilijk in één of enkele indicatoren laten weergeven. |
Beleidsartikelen
Budgetflexibiliteit
In de begroting 2011 wordt inzicht gegeven in de budgetflexibiliteit op het niveau van de operationele doelstellingen van de beleidsartikelen. Dit gebeurt in een aparte tabel die volgt na de tabel budgettaire gevolgen van beleid in de tweede paragraaf van ieder artikel. Daarbij worden de verplichtingen gekarakteriseerd aan de hand van de categorieën «juridisch verplicht», «bestuurlijk gebonden» en «niet-juridisch verplicht of bestuurlijk gebonden».
Onder de tabel met budgetflexibiliteit wordt per operationele doelstelling eveneens aangegeven wat de plannen/voornemens zijn die gedekt worden door het kopje «niet-juridisch verplicht of bestuurlijk gebonden» voor zover de budgetflexibiliteit groter dan € 0,5 miljoen is. Daarmee wordt invulling gegeven aan de motie Bakker (kamerstuk 30 391 nr. 3).
De VWS-begroting bevat een aantal grote inkomensregelingen, rijksbijdragen en specifieke uitkeringen die – bij ongewijzigd beleid – meerjarig vastliggen. U kunt hierbij denken aan de Zorgtoeslag. Daarnaast zijn er instellingen die een instellingssubsidie ontvangen en zijn er bijdragen aan baten-lastendiensten. In de begroting zijn deze posten als meerjarig verplicht aangemerkt.
Afspraken en convenanten met andere overheden, met zelfstandige bestuursorganen, met rechtspersonen met een wettelijke taak en met private partijen zijn, evenals toezeggingen aan de Tweede Kamer en afspraken met andere bewindslieden, als bestuurlijk gebonden opgenomen.
Met betrekking tot het niet-beleidsartikel 98 is de budgetflexibiliteit voor de doelstellingen «Beheer en toezicht stelsel», «Internationale samenwerking bevorderen» en «Verzameluitkering VWS» toegelicht. Van de overige posten op dit artikel is de budgetflexibiliteit niet toegelicht. Gezien het karakter van de uitgaven heeft dat geen toegevoegde waarde.
Artikel 99 is een technisch-administratief artikel en bevat hoofdzakelijk nog onverdeelde posten. Het begrip budgetflexibiliteit is hierop niet van toepassing.
Tabel geraamde uitgaven per operationele doelstelling
De begroting van VWS bevat een aantal brede beleidsartikelen. Daarom is bij iedere operationele doelstelling in de beleidsartikelen een meerjarige tabel opgenomen met een samenvatting van de belangrijkste voorgenomen uitgaven.
De tabellen zijn ingedeeld naar de volgende categorieën/instrumenten: inkomensregelingen, rijksbijdragen, specifieke uitkeringen, instellingssubsidies/structurele subsidies, projectsubsidies, opdrachten, bijdragen aan ZBO’s en RWT’s, bijdragen aan baten-lastendiensten en bijdragen aan andere begrotingshoofdstukken.
Per categorie/instrument worden de belangrijkste voorgenomen uitgaven genoemd. Met deze tabel per operationele doelstelling wordt tevens invulling gegeven aan de motie Schippers (kamerstuk 29 800 nr. 55).
Artikeloverstijgende budgetten
De VWS-begroting bevat enkele uitgaven die betrekking hebben op verschillende artikelen, bijvoorbeeld de programma-uitgaven aan Zorgonderzoek Nederland Medische wetenschappen (ZonMw), of het beleid ter versterking van de positie van de cliënt. Daarnaast speelt dit ook bij enkele apparaatskosten, zoals die van de IGZ en die van de zogeheten zorg-ZBO’s.
De artikeloverstijgende programma-uitgaven zijn niet over de beleidsartikelen verdeeld, maar budgettair opgenomen onder de meest relevante operationele doelstelling van de beleidsartikelen, zoals artikel 41 Volksgezondheid (bijvoorbeeld ZonMw).
De artikeloverstijgende apparaatsuitgaven van onder meer het kerndepartement, de Inspectie Gezondheidszorg (IGZ), het Sociaal en Cultureel Planbureau (SCP), de adviesraden en de zorg-ZBO’s staan vermeld in artikel 98.
Vermindering administratieve lasten/regeldruk
In september 2009 is de Tweede Kamer geïnformeerd over de voortgang van het VWS-programma ter vermindering van administratieve lasten en regeldruk (kamerstuk 29 515 nr. 295). De gerealiseerde en voorgenomen maatregelen leidden op dat moment tot een vermindering van 32% van de gemeten administratieve lasten voor professionals, instellingen en bedrijven. De meest recente stand van zaken is een besparing van circa 27% (zie ook «Eindrapportage aanpak vermindering regeldruk», kamerstuk 29 515 nr. 318).
De vermindering van administratieve lasten voor cliënten/burgers is ongewijzigd en bedraagt circa 26% in uren en circa 75% aan «out of pocketkosten».
Een deel van de voorgenomen maatregelen stond gepland voor 2011, maar zijn door de val van het kabinet (nog) niet gerealiseerd. VWS zet nog steeds in op de realisatie van deze maatregelen, maar evenzeer op de verdere verbetering van de kwaliteit van de dienstverlening en de aanpak van ervaren lasten.
Op dit moment wordt een verkenning uitgevoerd naar de wijze waarop een toekomstige aanpak van de vermindering van administratieve lasten en regeldruk vorm gegeven kan worden. De Tweede Kamer zal hier zo spoedig mogelijk na het aantreden van een nieuw kabinet over worden geïnformeerd.
2. Beleidsagenda 2011
Inleiding
Gezien de demissionaire status van het kabinet dat deze begroting opstelt, is gekozen voor een beperkte technische invulling van de beleidsagenda 2011. Daar waar de beleidsagenda’s in voorgaande jaren uitgebreid ingingen op de prioriteiten uit het kabinetsprogramma Balkenende IV, aangevuld met prioriteiten van de minister, is de opzet dit jaar sober van aard. Er zal vooral worden ingegaan op eventuele relevante beleidsarme ontwikkelingen die de begroting in financiële zin raken. In de artikelen wordt, zoals in andere jaren, de relevante financiële en beleidsinformatie die samenhangt met de voorgenomen uitgaven vermeld.
Algemene ontwikkeling
Ontwikkeling BKZ-uitgaven (2006–2015) (bedragen x € 1 miljoen)
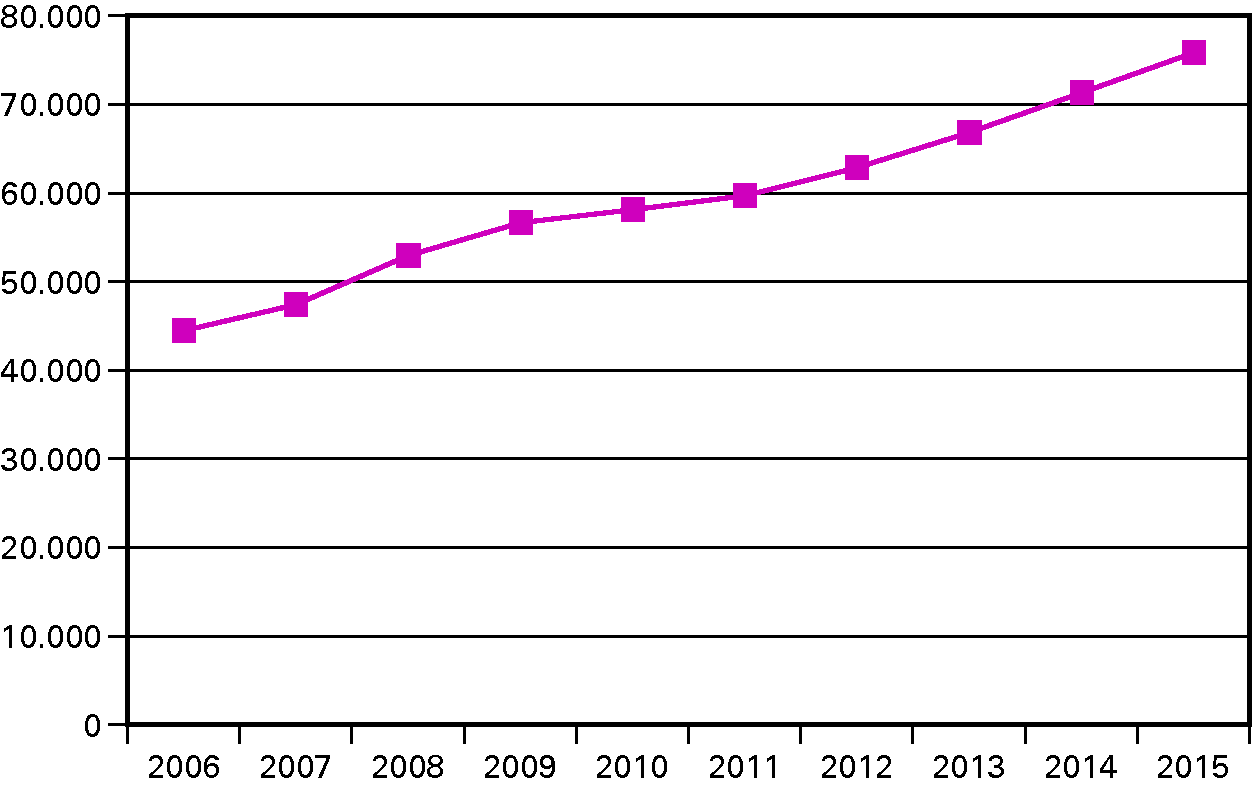
In 2010 groeien de zorguitgaven harder dan geraamd. Het kabinet neemt maatregelen om deze groei te beperken en de toegankelijkheid te waarborgen. De extra groei van de zorguitgaven bedraagt structureel ruim € 2,5 miljard. De extra uitgaven komen vooral op het conto van de medisch specialisten, de tandartsenzorg, de ziekenhuizen, de paramedische zorg en de Algemene Wet Bijzonder Ziektekosten (AWBZ). Het grootste deel van de zorguitgaven wordt gedaan op basis van een wettelijke aanspraak in het kader van de Zorgverzekeringswet (Zvw) of de AWBZ. Daardoor zijn maatregelen in veel gevallen alleen mogelijk via een wijziging van een algemene maatregel van bestuur of een aanwijzing door de Nederlandse Zorgautoriteit (NZa). De meeste maatregelen kunnen daarom pas per 2011 worden ingevoerd. Om het tekort in 2010 op te vangen, worden tussen 2011 en 2015 extra maatregelen genomen. Op die manier blijft de zorg betaalbaar en toegankelijk. Ondanks de voorgenomen bezuinigingen blijft het Budgettair Kader Zorg (BKZ) de komende jaren groeien. Onze inspanningen zijn erop gericht die groei binnen de vooraf vastgestelde kaders te houden.
Het sturingsmodel in de curatieve zorg verkeert in een overgangsfase. Heldere keuzen over het ordeningsmodel zijn nodig: wel of niet doorgaan op het pad van de gereguleerde concurrentie. Die keuze moet systematisch en consequent worden geïmplementeerd. Hierbij moet meer aandacht komen voor de (collectieve) betaalbaarheid, door zo snel mogelijke introductie van een serieus geprikkelde en geïnstrumenteerde countervailing power aan de vraagzijde. Daarnaast moeten financiële en budgettaire prikkels voor aanbieders geïntensiveerd worden. 1
Bezuinigingen mogen niet ten koste gaan van kwaliteit, toegankelijkheid en betaalbaarheid van zorg. Waar mogelijk is gekozen te bezuinigen bij de sectoren waar de overschrijding zich voordoet. De overschrijding van honderden miljoenen euro’s bij medisch specialisten en ziekenhuizen wordt via kortingen teruggehaald. Het totale budget voor de langdurige zorg, de AWBZ, wordt verminderd met € 287 miljoen.
Bovendien wordt € 85 miljoen bespaard door doelmatiger te werken in de zorg. Met werken volgens zorgstandaarden (nauwkeurig omschreven afspraken over de behandeling) kan bijvoorbeeld € 40 miljoen worden bespaard. Veiliger werken in ziekenhuizen levert circa € 15 miljoen op. Geen onnodig gebruik van zware en duurdere ingrepen – de zogeheten «stepped care» – bespaart circa € 30 miljoen.
In lijn met het pakketadvies van het College voor zorgverzekeringen (CVZ) worden vanaf 2011 maatregelen genomen die bij elkaar € 173 miljoen besparen. Anticonceptiemiddelen verdwijnen uit het basispakket (€ 32 miljoen). Dit geldt niet voor vrouwen jonger dan 21 jaar. De mondzorg voor 18–21-jarigen verdwijnt uit het basispakket (€ 100 miljoen). Verder is besloten om mobiliteitshulpmiddelen zoals de rollator, krukken en looprekken uit het basispakket te halen (€ 21 miljoen). Ten slotte mogen antidepressiva slechts in beperkte mate worden voorgeschreven (€ 20 miljoen).
Per 1 januari 2012 wordt het verplicht eigen risico voor verzekerden van achttien jaar en ouder met € 40 extra verhoogd. Dit is noodzakelijk om de collectieve zorguitgaven te beheersen.
Met het oog op de vergroting van de prikkels tot doelmatigheid voor verzekeraars heeft het kabinet besloten per 2012 de macronacalculatie in de risicoverevening te beëindigen. Ten behoeve hiervan wordt flankerend beleid ontwikkeld.
Kwaliteit
Kwaliteitsinstituut
In mei 2010 heeft het kabinet voorgesteld een nationaal kwaliteitsinstituut voor de zorg op te richten (kamerstuk 31 765 nr. 19). Om de gezondheidszorg in Nederland ook in de toekomst betaalbaar en kwalitatief goed te houden, is een duidelijker koppeling nodig van kwaliteit en veiligheid aan effectiviteit en doelmatigheid. Dat is niet alleen van belang voor individuele patiënten, maar ook voor de beheersing van de collectieve uitgaven en dus voor alle burgers.
Wet cliëntenrechten zorg
Het voorstel voor de Wet cliëntenrechten zorg, dat bij de Tweede Kamer ligt, is bedoeld om de positie van de cliënt in de zorg te verbeteren. De patiënt krijgt hiermee een sterkere rechtspositie. De wet creëert ook meer waarborgen voor goede zorg. Na goedkeuring zou de wet in 2012 in werking kunnen treden.
Curatieve zorg
Betere zorg, minder kosten
Om de zorg voor chronisch zieken beter en doelmatiger te organiseren is ketenzorg geïntroduceerd. Hierbij staat de chronisch zieke patiënt centraal. De aanpak heeft tot doel dat de zorgverleners in de eerste en in de tweede lijn nauwer samenwerken en de zorg voor de patiënt beter onderling afstemmen. Diagnostiek en behandeling door verschillende zorgverleners van een chronische patiënt komen in één pakket samen: de keten-dbc. Zorgaanbieders kunnen sinds 2010 één prijs declareren voor zo’n keten-dbc. Daarin zijn de kosten van alle zorgverleners voor één chronisch zieke patiënt opgenomen. Deze integrale zorgprijs geldt voor de behandeling van diabetes mellitus type 2 en voor de begeleiding van mensen met hart- en vaatziekten, oftewel cardiovasculair risicomanagement. Met ingang van 1 juli 2011 kan ook de zorg voor COPD-patiënten (longfalen) integraal worden gedeclareerd.
In 2009 zijn de eerste zorgaanbieders begonnen met registratie van dbc’s op basis van de nieuwe productstructuur: «Dbc’s op weg naar transparantie (DOT)». Het doel van DOT is een gefaseerde overgang van 30 000 naar circa 3 600 eenduidige zorgproducten. Het wordt hierdoor eenvoudiger voor verzekeraars en ziekenhuizen om onderling afspraken te maken over prijs, hoeveelheid en kwaliteit van zorg. Prestatiebekostiging – het betalen voor de resultaten van zorg – komt daarmee dichterbij. In 2011 wordt verder gewerkt aan het vormgeven van DOT. Wegens de demissionaire status van het kabinet lukt het niet prestatiebekostiging op 1 januari 2011 in te voeren en het budget voor ziekenhuizen af te schaffen.
Stepped Care
«Stepped care» staat voor gepast gebruik van zorg. Een beperkte, eenvoudige behandeling wordt als eerste ingezet. Pas als deze niet of onvoldoende effectief blijkt, stapt de behandelaar over op een meer ingrijpende, duurdere ingreep. De beroepsgroep stelt zelf vast wanneer welke behandeling op zijn plaats is.
Niet alle aandoeningen lenen zich voor een stepped care-benadering. Voor veel aandoeningen is stepped care echter goed mogelijk. Dit principe is bij veel aandoeningen ook al uitgewerkt in richtlijnen. Om stepped care te stimuleren is bijvoorbeeld besloten het basispakket uit te breiden met de eerste negen behandelingen fysiotherapie in verband met urine-incontinentie. Het betreft hier bekkenbodemtraining door een gespecialiseerde fysiotherapeut. Deze vorm van fysiotherapie leidt per saldo tot een besparing, omdat het gebruik van incontinentiemateriaal vermindert en een operatie kan voorkomen.
Fysiotherapie en oefentherapie
Verzekerden van achttien jaar en ouder die fysiotherapie of oefentherapie nodig hebben in verband met één van de chronische aandoeningen die vermeld zijn op de zogenoemde «lijst Borst», hebben recht op deze zorg ten laste van de zorgverzekering. Het aantal behandelingen dat zelf betaald moet worden, wordt uitgebreid tot de eerste twaalf behandelingen.
Tandheelkundige zorg 18 min
Vergoeding van mondzorg wordt beperkt tot verzekerden jonger dan achttien jaar. Uit onderzoek is gebleken dat jongeren tussen 18 en 22 jaar geen extra risico lopen op gebied van de mondgezondheidszorg. Er is geen ziektelast die een beroep op collectief gefinancierde zorg rechtvaardigt.
Tandheelkundige zorg
Het laten trekken van tanden en kiezen geldt niet als tandheelkundige chirurgische hulp van specialistische aard. Uitzondering zijn extracties die deel uitmaken van een specialistisch behandelplan. Deze beperking is nodig om het verschil tussen de tandarts – waar extracties nu ook niet worden vergoed – en kaakchirurg op te heffen.
Beperking eigen risico
Het verplicht eigen risico geldt niet voor nacontroles van mensen die bij leven een nier of een deel van de lever afstaan. Bij een niertransplantatie betaalt de zorgverzekeraar van de ontvanger maximaal dertien weken de kosten. Bij levertransplantaties is dat een half jaar.
Anticonceptie
Het CVZ heeft geadviseerd om anticonceptiemiddelen zoals «de pil» uit het basispakket te verwijderen. Het CVZ vindt dat de zorgverzekering niet bestemd is voor preventie van zwangerschap. Voor vrouwen onder de 21 jaar is een uitzondering gemaakt. In deze groep is het risico op ongewenste zwangerschappen groter en zijn de kosten van de pil mogelijk een drempel. Er wordt geen uitzondering gemaakt voor medische indicaties, zoals endometriose en overmatig bloedverlies, mede omdat de kosten voor de patiënt beperkt zijn.
Mobiliteitshulpmiddelen
Vanaf 2011 worden eenvoudige hulpmiddelen zoals rollators, krukken, loophulp, looprek, wandelstok en serveerwagen niet langer vergoed uit de Zvw en AWBZ. Deze hulpmiddelen worden als algemeen gebruikelijk (rollator) dan wel als betaalbaar beschouwd. Loopwagens en blindentaststokken komen wel voor vergoeding in aanmerking.
Antidepressiva
Vanaf 1 januari 2011 worden de indicaties voor ten laste van de zorgverzekering komende antidepressiva beperkt.
Invoering eigen bijdrage tweedelijns ggz
Voor verzekerden van 18 jaar en ouder die tweedelijns ggz nodig hebben, wordt een eigen bijdrage ingevoerd. Deze eigen bijdrage bedraagt € 80 voor dbc’s met een behandeltijd van minder dan 100 minuten. Voor alle overige dbc's in de curatieve ggz zal een eigen bijdrage van € 175 worden ingevoerd.
Uitbreiding inkoopbeleid zorgverzekeraars ten aanzien van geneesmiddelen
Omdat een aantal zorgverzekeraars het beleid ten aanzien van de inkoop van geneesmiddelen vanaf januari 2011 uitbreidt, zal een besparing van jaarlijks € 30 miljoen op het geneesmiddelenkader optreden. De uitbreiding behelst met name niet-generieke geneesmiddelen.
Veiligheid
VWS stimuleert het medisch handelen volgens richtlijnen. De Inspectie voor de Gezondheidszorg (IGZ) ziet hier op toe. In het kader van veiligheidsprogramma’s wordt het toezicht verscherpt met als doel het aantal wondinfecties na een operatie te verminderen in 2011. VWS wil de samenhang van zorg stimuleren door het ontwikkelen van zorgstandaarden. Om meer samenhang van zorg te bewerkstelligen worden voor de ziekte van Parkinson en COPD de richtlijnen aangepast.
Elektronisch Patiëntendossier
Per 1 juli 2010 zijn 1 000 zorgaanbieders aangesloten op het landelijk EPD en kunnen hiermee medicatiegegevens en waarneemgegevens uitwisselen. De zorgaanbieders sluiten vrijwillig aan op het Landelijk Schakelpunt (LSP) en konden tot 1 juli 2010 gebruik maken van een VWS-subsidieregeling voor huisartsen, apothekers en huisartsenposten. Zo’n 4 200 zorgaanbieders hebben nog voor het aflopen van de subsidieregeling subsidie aangevraagd.
Aanpak babysterfte
Om de babysterfte in Nederland terug te dringen wordt vanaf 2011 structureel € 9 miljoen uitgetrokken (kamerstuk 32 279 nr. 6). Zo stelt VWS een College Perinatale Zorg in en worden bestaande voorlichtingskanalen (Hallo Wereld en kiesBeter) uitgebreid met een module preconceptiezorg. Tevens wordt geld beschikbaar gesteld voor de aanpak van achterstandssituaties. Mensen met een kinderwens kunnen terecht op speciale spreekuren.
Langdurige zorg
Onder druk van de toenemende zorgkosten is het noodzakelijk om een aantal aanvullende maatregelen te nemen in de langdurige zorg. Ter compensatie van de in de begroting 2010 opgenomen taakstellingen en nieuwe problematiek van circa € 142 miljoen wordt de contracteerruimte per saldo met € 287 miljoen verlaagd. Deze wordt door zorgkantoren bij hun inkoopbeleid gerealiseerd.
Daarnaast wordt het bonus-malussysteem bij de functies begeleiding en persoonlijke verzorging beëindigd (geraamde opbrengst € 60 miljoen). Ook zullen de exploitatielasten van nieuwe capaciteit die nu nog afzonderlijk worden vergoed, vanaf 2011 onder de contracteerruimte worden gebracht.
Indicatiestelling AWBZ
VWS werkt met het Centrum Indicatiestelling Zorg (CIZ) aan de vereenvoudiging van het proces van indicatiestelling. Het CIZ laat meer indicatiestelling door middel van taakmandatering over aan zorgprofessionals en zorgaanbieders. In 2011 wordt verder gegaan op de ingeslagen weg. Het indicatiebesluit voor mensen met een specifieke aandoening, zoals Huntington, en zwaar gehandicapte kinderen krijgt een onbepaalde geldigheidsduur. Daarnaast wordt het aantal standaardindicaties uitgebreid. Er zullen vormen van zelfindicatie voor cliënten worden ontwikkeld volgens de lijn waarmee mensen nu langs de elektronische weg aangifte kunnen doen van inkomstenbelasting.
Afspraken zorgaanbieders
In het kader van de zorginkoop 2011 zijn afspraken gemaakt met de zorgkantoren om de zorginkoop te verbeteren. Het gaat hierbij om differentiatie in de vergoeding van zorgaanbieders afhankelijk van de kwaliteit, zowel voor intra- als extramurale zorg. Om dit mogelijk te maken zal de tariefmarge intramuraal worden verruimd (van 2% naar 6%).
Invoeren minimale eigen bijdrage
Op dit moment betaalt een bewoner van een intramurale instelling met bijvoorbeeld alleen een AOW-uitkering een hoge eigen bijdrage intramuraal van rond de € 450 per maand. Ook bewoners met alleen een Wajong-uitkering betalen een gemiddelde bijdrage die hoger is dan € 400 per maand. In AWBZ-instellingen is echter een groep bewoners waarbij de hoge eigen bijdrage lager is dan € 400 per maand. Per 2011 wordt een maatregel genomen die er voor zorgt dat iedereen die langdurig in een AWBZ-instelling verblijft en geen thuiswonende partner heeft minimaal € 400 per maand eigen bijdrage betaalt. Dit kan worden gezien als een reële bijdrage voor het wonen en de diensten (waaronder de maaltijden) die vanuit de instellingen worden verleend aan de bewoner.
Persoonsgebonden budget (pgb)
Voor 2011 wordt een aantal maatregelen genomen ten aanzien van de persoonsgebonden budgetten. De tarieven worden verlaagd en er wordt een aantal onderzoeken gedaan naar de harmonisering van de wijze van indicatiestelling van de Bureaus Jeugdzorg met het CIZ. Naar aanleiding van de uitkomsten van deze onderzoeken zal nadere besluitvorming plaatsvinden. Tevens wordt de toegang en controle van het gebruik van pgb’s aangescherpt, om tot een betere aansluiting te komen op de oorspronkelijke doelstelling van het pgb: een bijdrage in de kosten voor persoonlijke verzorging, verpleging, begeleiding, tijdelijk verblijf en vervoer voor iedereen die door ziekte, handicap of ouderdom zorg nodig heeft.
Evaluatie Wmo
In 2010 is de eerste evaluatie van de Wmo afgerond. De belangrijkste conclusie uit het onderzoek is dat de Wmo werkt. De overgrote meerderheid van gemeenten handelt in de geest van de wet. Veel gemeenten hebben de krachten gebundeld en zijn de spil in het netwerk van samenwerkende instanties en organisaties. Gebruikers zijn overwegend positief en voelen zich beter ondersteund bij hun deelname aan de maatschappij. Uit de evaluatie blijkt tevens dat bepaalde doelgroepen beter kunnen worden geholpen om te participeren. Ondersteuning van mantelzorgers blijft een belangrijk aandachtsgebied voor gemeenten. De gemeenten worden bij dit alles door het Rijk ondersteund via het landelijk ondersteuningsprogramma «Welzijn nieuwe stijl».
Herziening financieel arrangement Wmo
Het Rijk is met de Vereniging van Nederlandse Gemeenten (VNG) in overleg over een toekomstbestendig financieel arrangement Wmo met een adequaat structureel budget dat aansluit bij de conclusies van de evaluatie Wmo en de visie op «Welzijn nieuwe stijl». De uitvoering van de brede Wmo wordt door de huidige systematiek gehinderd. De herziening is er op gericht gemeenten te stimuleren en te ondersteunen in de innovatieslag, waarbij de nadruk ligt op preventie, op de benutting van de eigen kracht en netwerken van cliënten en de inzet van collectieve voorzieningen in plaats van individuele voorzieningen.
Meldcode huiselijk geweld
In 2011 zal naar verwachting de Wet meldcode huiselijk geweld en kindermishandeling in werking treden. De wet stelt gebruik van een meldcode verplicht voor professionals bij (mogelijke) signalen van huiselijk geweld en kindermishandeling.
Subsidieprogramma Erfgoed van de Oorlog
Het subsidieprogramma «Erfgoed van de Oorlog» is bedoeld om belangrijk materiaal uit en over de Tweede Wereldoorlog en de strijd in Nederlands-Indië te behouden en het gebruik ervan te stimuleren. De subsidieregeling is gestopt. Om de resultaten van «Erfgoed van de Oorlog» te behouden, is er nu een «Erfgoedpunt WO II». Het wordt ingericht en beheerd door het Nederlands Instituut voor Oorlogsdocumentatie (NIOD).
Wet tegemoetkoming chronisch zieken en gehandicapten
Ongeveer 1,8 miljoen rechthebbenden ontvangen vanaf eind 2010 voor het eerst een algemene tegemoetkoming Wtcg voor zorg die zij in 2009 hebben ontvangen. Om de afbakening van de doelgroep te verbeteren is een Taskforce in het leven geroepen. Dit heeft geleid tot een aanpassing van de doelgroep voor 2010, aan wie de tegemoetkoming in 2011 wordt uitgekeerd. De aanpassing heeft betrekking op onder andere de verbetering van de afbakening van het Zvw-gebruik en het betrekken van rolstoelen en pgb-huishoudelijke verzorging in het kader van de Wmo. Het aantal personen dat eind 2011 een algemene tegemoetkoming Wtcg ontvangt, neemt door deze maatregelen per saldo toe met 159 000 personen.
Preventie
Landelijke nota gezondheid (voorheen preventienota)
Eind 2010 publiceert VWS een landelijke nota gezondheid. Op basis van de Volksgezondheid Toekomst Verkenning (VTV) worden daarin de landelijke speerpunten geformuleerd om de volksgezondheid te verbeteren. Er wordt ingezet op een integrale aanpak van gezondheidsrisico’s (zoals bij de Nationale Aanpak Milieu en Gezondheid). Dit is de basis voor het landelijk beleid in de komende vier jaar en input voor het gezondheidsbeleid van gemeenten.
Aanpak infectieziekten
Het kabinet moet snel en adequaat kunnen reageren op infectieziekten, waaronder ziekten die van dier op mens overgaan, de zogeheten zoönosen. De Q-koortsepidemie heeft aangetoond dat een goede informatie-uitwisseling tussen humane en veterinaire gezondheidszorg van groot belang is. De signalering door (dieren)artsen en het gezamenlijk risicomanagement door burgemeesters, VWS en LNV wordt verbeterd. Dit gebeurt in 2011 mede op grond van de aanbevelingen van de commissie Van Dijk over de aanpak en bestrijding van Q-koorts en de onderzoeken die momenteel worden uitgevoerd dan wel in gang worden gezet.
Stoppen met roken
Stoppen met roken levert direct gezondheidswinst op. De roker die stopt en diens omgeving hebben er baat bij. De kans dat een poging om te stoppen met roken slaagt, neemt aanzienlijk toe met het gebruik van (farmacologische) hulpmiddelen of gedragstherapie. Met ingang van 2011 komen programma’s om te stoppen met roken in het basispakket, zoals het CVZ heeft geadviseerd.
Beweegkuur
Het streven is de preventieve interventie «beweegkuur» per 1 januari 2012 op te nemen in het verzekerde pakket. Volgens een raming in opdracht van het CVZ levert invoering binnen enkele jaren aanzienlijke netto besparingen op.
Olympisch plan 2028
In 2011 zet VWS verdere stappen om Nederland in 2016 op «Olympisch niveau» te krijgen. In dat jaar besluit het kabinet of het steun verleent aan de kandidaatstellingsprocedure om de Olympische Spelen in 2028 naar ons land te halen. In de landelijke nota gezondheidsbeleid die eind 2010 verschijnt wordt invulling gegeven aan de ambitie, zoals vastgelegd in het Olympisch plan, om Nederland gezond en vitaal te houden.
Begrotingsuitgaven
2011 | 2011 | ||
|---|---|---|---|
41 Volksgezondheid | 686 352 | 47 Oorlogsgetroffenen en herinnering WO II | 358 141 |
1. Meer mensen kiezen voor een gezonde leefstijl | 41 761 | 1. Een kwalitatief goed en doelmatig stelsel van materiële en immateriële hulpverlening aan oorlogsgetroffenen WO II in een situatie van afbouw | 348 466 |
2. Het voorkomen van gezondheidsschade door onveilig voedsel en onveilige producten | 73 071 | 2. De herinnering aan WO II blijft levend en veel mensen – vooral jeugdigen – zijn zich bewust van de betekenis van WO II | 8 922 |
3. De vermijdbare ziektelast neemt af door een goede bescherming tegen infectie- en chronische ziekten | 343 407 | Apparaatsuitgaven | 753 |
4. Er is een doelmatig systeem van openbare gezondheidszorgvoorzieningen dat bijdraagt aan een betere volksgezondheid | 202 353 | ||
5. Het bevorderen van ethisch verantwoord handelen in de gezondheidszorg en bij medisch-wetenschappelijk onderzoek | 16 680 | 98 Algemeen | 307 757 |
Apparaatsuitgaven | 9 080 | 1. Beheer en toezicht stelsel | 86 182 |
2. Internationale samenwerking | 7 031 | ||
42 Gezondheidszorg | 8 471 652 | 3. Verzameluitkering VWS | 0 |
1. De positie van de burger in het zorgstelsel wordt versterkt | 1 620 | Apparaatsuitgaven | 214 544 |
2. Zorgaanbieders worden gestimuleerd om het door de burger gewenste zorgaanbod te realiseren | 1 344 408 | – Inspectie voor de Gezondheidszorg | 47 391 |
3. Zorgverzekeraars bieden alle burgers een betaalbaar verzekerd pakket voor noodzakelijke zorg aan | 7 095 433 | – Sociaal en Cultureel Planbureau en Raad voor Maatschappelijke Ontwikkeling | 5 779 |
4. De burgers van de BES-eilanden kunnen gebruik maken van voorzieningen voor zorg en welzijn | 22 100 | – Raad voor de Volksgezondheid en Zorg | 2 858 |
Apparaatsuitgaven | 8 091 | – Gezondheidsraad | 3 397 |
– Centrale Commissie Mensgebonden Onderzoek | 1 377 | ||
43 Langdurige zorg | 6 202 222 | – Strategisch onderzoek RIVM | 18 050 |
1. De positie van de burger in het zorgstelsel wordt versterkt | 65 168 | – Strategisch onderzoek NVI | 7 709 |
2. Voor iedere cliënt is de noodzakelijke zorg beschikbaar | 130 249 | – Inspectie jeugdzorg | 5 932 |
3. De zorg is effectief en veilig en wordt door de cliënt positief ervaren (kwalitatief goede zorg) | 126 708 | – Personeel en materieel kernministerie | 122 051 |
4. De kosten van de zorg zijn maatschappelijk aanvaardbaar | 5 876 652 | ||
Apparaatsuitgaven | 3 445 | 99 Nominaal en onvoorzien | – 48 358 |
1. Loonbijstelling | 1 023 | ||
44 Maatschappelijke ondersteuning | 186 061 | 2. Prijsbijstelling | 27 257 |
1. Burgers worden gestimuleerd actief te participeren in maatschappelijke verbanden | 19 230 | 3. Onvoorzien | 149 |
2. Burgers bieden anderen vrijwillige ondersteuning en kunnen gebruik maken van (organisaties van) vrijwillige ondersteuning | 78 336 | 4. Taakstelling | – 76 787 |
3. Burgers met beperkingen kunnen gebruik maken van (algemene) voorzieningen en professionele ondersteuning | 65 965 | ||
4. Burgers met (psycho)sociale problemen kunnen gebruik maken van tijdelijke ondersteuning | 19 009 | ||
Apparaatsuitgaven | 3 521 | ||
46 Sport | 138 545 | ||
1. Mensen sporten en bewegen meer voor hun gezondheid | 30 230 | ||
2. Via de sport ontmoeten mensen elkaar, doen mensen mee aan maatschappelijke activiteiten en gaan mensen respectvol met elkaar om | 71 229 | ||
3. De topsport in Nederland staat symbool voor ambitie, is een bron van ontspanning en draagt bij aan ons nationale imago in binnen- en buitenland | 34 926 | ||
Apparaatsuitgaven | 2 160 | Totaal begrotingsuitgaven | 16 302 372 |
Premiegefinancierde zorguitgaven
2011 | 2011 | ||
|---|---|---|---|
41 Volksgezondheid | 107 | 43 Langdurige zorg | 23 679 |
Preventieve zorg (uitvoeren Rijksvaccinatieprogramma) | 108 | Langdurige geestelijke gezondheidszorg | 1 705 |
Volksgezondheid onverdeeld | 0 | Gehandicaptenzorg | 6 440 |
Verpleging en verzorging | 12 876 | ||
42 Gezondheidszorg | 34 606 | Bovenbudgettaire vergoedingen | 142 |
Huisartsen en geïntegreerde eerstelijnszorg | 2 238 | Persoonsgebonden budgetten | 2 215 |
Tandheelkunde en tandheelkundige specialistische zorg | 807 | Subsidies langdurige zorg | 77 |
Paramedische hulp | 654 | Beheerskosten/diversen AWBZ | 245 |
Verloskunde en kraamzorg | 470 | Langdurige zorg onverdeeld | – 20 |
Dieetadvisering | 42 | ||
Extramurale zorg onverdeeld | 39 | 44 Maatschappelijke ondersteuning | 181 |
Algemene en categorale ziekenhuizen | 11 907 | MEE-instellingen | 181 |
Academische ziekenhuizen | 2 961 | ||
Academische component | 635 | 99 Nominaal en onvoorzien | 1 201 |
Medisch specialisten | 1 849 | Nominaal en onvoorzien | 1 201 |
ZBC's | 421 | ||
Overig curatieve zorg | 577 | ||
Ziekenhuizen, medisch specialisten en overig curatief onverdeeld | – 77 | Overig | 2 841 |
Ambulancevervoer | 438 | Wmo (gemeentefonds) | 1 383 |
Overig ziekenvervoer | 116 | Opleidingfonds (begroting VWS) | 848 |
Ziekenvervoer onverdeeld | 6 | Wtcg (begroting VWS) | 546 |
Farmaceutische hulp | 5 671 | BES-eilanden (begroting VWS) | 22 |
Hulpmiddelen | 1 433 | Begrotingsgefinancierde BKZ-uitgaven | 42 |
Geneeskundige ggz door instellingen | 3 354 | ||
Geneeskundige ggz door vrijgevestigden | 189 | Totaal zorguitgaven | 62 615 |
Geneeskundige ggz onverdeeld | 118 | ||
Chronische keten-dbc's en geïndiceerde preventie | 237 | ||
Grensoverschrijdende zorg | 514 | ||
Beheerskosten uitvoeringsorganen Zvw | 6 |
Bron
VWS, NZa productieafspraken en voorlopige realisatiegegevens, CVZ voorlopige financieringslasten Zvw en AWBZ.
Ontwikkeling zorguitgaven
In de tabel hieronder worden de belangrijkste mutaties van de ontwikkelingen van de premiegefinancierde zorguitgaven van de begroting 2010 tot de begroting 2011 gepresenteerd. Een toelichting op deze mutaties is opgenomen in de bijlage Financieel Beeld Zorg van deze begroting.
2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|---|
Bruto-BKZ-uitgaven stand VWS ontwerpbegroting 2010 | 57 946,0 | 59 734,4 | 62 736,8 | 66 226,3 | 69 777,1 | 73 506,2 | 73 506,2 |
Productieontwikkelingen, mee- en tegenvallers | |||||||
a. Actualisering zorguitgaven | 1 550,5 | 2 039,8 | 2 144,2 | 2 175,2 | 2 225,2 | 2 294,7 | 2 344,7 |
Maatregelen en beleidsaanpassingen | |||||||
b. Maatregel medisch specialisten | – 137,0 | – 137,0 | – 137,0 | – 137,0 | – 137,0 | – 137,0 | |
c. Aanvullende tariefsmaatregel medisch specialisten | – 136,0 | – 136,0 | – 136,0 | – 136,0 | – 136,0 | ||
d. Intertemporele compensatie korting medisch specialisten | 33,0 | – 33,0 | |||||
e. ZBC's onder Wmg instrument | – 197,0 | – 197,0 | – 197,0 | – 197,0 | |||
f. Korting ziekenhuizen | – 549,0 | – 549,0 | – 549,0 | – 549,0 | – 549,0 | ||
g. Onder verantwoordelijkheid van de ziekenhuissector brengen van bepaalde dure geneesmiddelen | – 50,0 | – 50,0 | – 50,0 | – 50,0 | – 50,0 | ||
h. Efficiencymaatregel ambulances | – 13,0 | – 25,0 | – 39,0 | – 39,0 | – 39,0 | ||
i. Farmaceutische hulp | – 158,0 | – 105,0 | – 105,0 | – 105,0 | – 105,0 | – 105,0 | |
j. Uitbreiding inkoopbeleid zorgverzekeraars ten aanzien van geneesmiddelen | – 30,0 | – 30,0 | – 30,0 | – 30,0 | – 30,0 | ||
k. Functionele bekostiging eerstelijnsdiagnostiek | – 60,0 | – 60,0 | – 60,0 | – 60,0 | – 60,0 | ||
l. Kapitaallastenbrief | 75,0 | 75,0 | 75,0 | 75,0 | |||
m. Zorgstandaarden | – 40,0 | – 75,0 | – 75,0 | – 75,0 | – 75,0 | ||
n. Stepped care | – 30,0 | – 60,0 | – 60,0 | – 60,0 | – 60,0 | ||
o. Veiligheidsprogramma's | – 15,0 | – 15,0 | – 15,0 | – 15,0 | – 15,0 | ||
p. Verloskunde | 10,0 | 24,0 | 38,0 | 38,0 | 38,0 | 38,0 | |
q. BES-eilanden | 1,5 | 8,5 | 13,9 | 16,7 | 20,4 | 24,0 | |
r. Beweegkuur opnemen in pakket | – 9,0 | 39,0 | 0,0 | – 11,0 | – 21,0 | ||
s. Verhoging eigen bijdrage fysiotherapie | – 30,0 | – 30,0 | – 30,0 | – 30,0 | – 30,0 | ||
t. Pakketmaatregel tandheelkunde 18–21 jaar | – 100,0 | – 100,0 | – 100,0 | – 100,0 | – 100,0 | ||
u. Pakketmaatregel anticonceptie > 21 jaar | – 32,0 | – 32,0 | – 32,0 | – 32,0 | – 32,0 | ||
v. Pakketmaatregel extracties door tandheelkundige specialisten | – 5,0 | – 5,0 | – 5,0 | – 5,0 | – 5,0 | ||
w. Pakketmaatregel beperkte vergoeding antidepressiva | – 20,0 | – 20,0 | – 20,0 | – 20,0 | – 20,0 | ||
x. Pakketmaatregel mobiliteitshulpen | – 20,5 | – 20,5 | – 20,5 | – 20,5 | – 20,5 | ||
y. Invoering eigen bijdrage tweedelijns ggz | – 110,0 | – 110,0 | – 110,0 | – 110,0 | – 110,0 | ||
z. Bovenbudgettaire vergoedingen omzetten in ZZP prijzen | – 20,0 | – 20,0 | – 20,0 | – 20,0 | |||
aa. Beëindigen bonus-malusregeling | – 60,0 | – 60,0 | – 60,0 | – 60,0 | – 60,0 | ||
bb. Contracteerruimte verlagen | – 142,0 | – 142,0 | – 142,0 | – 142,0 | – 142,0 | ||
cc. Onder contracteerruimte brengen capaciteitsgroei | – 100,0 | – 150,0 | – 200,0 | – 250,0 | |||
dd. Verhogen van de minimale eigen bijdrage | – 60,0 | – 80,0 | – 80,0 | – 80,0 | – 80,0 | ||
ee. Persoonsgebonden budgetten | – 210,0 | – 260,0 | – 260,0 | – 260,0 | – 260,0 | ||
ff. Rentevergoeding kapitaallasten | – 10,0 | – 10,0 | – 10,0 | – 10,0 | |||
gg. Correctie invoering eigen bijdrage begeleiding | – 68,0 | – 80,0 | – 80,0 | – 80,0 | – 80,0 | – 80,0 | |
hh. Inzet reserve AWBZ-knelpunten | – 4,0 | – 98,4 | – 99,4 | – 97,4 | – 98,4 | – 98,4 | |
ii. Budget Wmo | – 150,0 | – 150,0 | – 150,0 | – 150,0 | – 150,0 | ||
jj. Ramingsbijstelling Wtcg | 53,0 | 53,0 | 53,0 | 53,0 | 53,0 | 53,0 | |
kk. Resultaat betere afbakening Wtcg | – 36,9 | – 21,9 | – 14,2 | – 5,0 | – 5,0 | – 5,0 | |
ll. Diverse mutaties | – 1,4 | – 4,0 | 59,5 | 17,4 | – 9,7 | – 29,2 | – 30,0 |
Technische en macro-economische mutaties | |||||||
mm. Macro loon- en prijsbijstelling | – 219,7 | 24,8 | 171,3 | 710,8 | 1 508,0 | 3 188,4 | |
nn. Kadermutaties (voornamelijk ijklijnmutaties) | – 18,7 | – 92,0 | – 88,9 | – 111,0 | – 109,9 | – 108,5 | – 108,0 |
oo. Financieringsschuif | 135,3 | – 44,6 | |||||
Totaal mutaties | 1 665,7 | 1 373,1 | – 121,7 | – 300,3 | 174,2 | 964,5 | 6 067,3 |
Bruto-BKZ-uitgaven stand VWS ontwerpbegroting 2011 | 59 611,7 | 61 107,5 | 62 615,1 | 65 926,0 | 69 951,3 | 74 470,7 | 79 573,5 |
BKZ-ontvangsten stand VWS ontwerpbegroting 2010 | 2 951,3 | 2 975,2 | 3 260,9 | 3 409,1 | 3 577,2 | 3 747,9 | 3 747,9 |
I. Actualisering zorguitgaven | – 37,0 | – 37,0 | – 37,0 | – 37,0 | – 37,0 | – 37,0 | – 37,0 |
II. Correctie invoering eigen bijdrage begeleiding | – 83,0 | – 80,0 | – 80,0 | – 80,0 | – 80,0 | – 80,0 | |
III. Terugontvangsten opleidingsfonds | 63,3 | 53,0 | 40,0 | ||||
IV. Maatregel verhogen eigen risico | 260,0 | 260,0 | 260,0 | 260,0 | |||
V. Diverse mutaties | – 87,7 | – 112,3 | – 125,9 | – 121,7 | |||
Totaal mutaties | 26,3 | – 67,0 | – 77,0 | 55,3 | 30,7 | 17,1 | 187,8 |
BKZ-ontvangsten stand VWS ontwerpbegroting 2011 | 2 977,6 | 2 908,2 | 3 183,9 | 3 464,4 | 3 607,9 | 3 765,0 | 3 935,7 |
Netto-BKZ-uitgaven stand VWS ontwerpbegroting 2010 | 54 994,7 | 56 759,2 | 59 475,9 | 62 817,2 | 66 199,9 | 69 758,3 | 69 758,3 |
Netto-BKZ-uitgaven stand VWS ontwerpbegroting 2011 | 56 634,1 | 58 199,3 | 59 431,2 | 62 461,6 | 66 343,4 | 70 705,7 | 75 637,8 |
Bron
VWS, NZa productieafspraken en voorlopige realisatiegegevens, CVZ voorlopige financieringslasten Zvw en AWBZ.
2. Het beleid met betrekking tot de begrotingsuitgaven en -ontvangsten
II. Toelichting begrotingsstaat inzake de baten-lastendiensten
1. Agentschap College ter Beoordeling van Geneesmiddelen
| Oorspronkelijk vastgestelde begroting | Realisatie | Verschil realisatie en oorspronkelijk vastgestelde begroting | Realisatie 2010 | |
|---|---|---|---|---|
| (1) | (2) | (3 = 2–1) | (4) | |
| Baten | ||||
| Omzet moederdepartement | 178 | 178 | 0 | 178 |
| Omzet overige departementen | 612 | 617 | 5 | 617 |
| Omzet derden | 39 874 | 39 255 | – 619 | 38 732 |
| Rentebaten | 150 | 123 | – 27 | 54 |
| Vrijval voorzieningen | 0 | 0 | 0 | 0 |
| Bijzondere baten | 0 | 0 | 0 | 0 |
| Totaal baten | 40 814 | 40 173 | – 641 | 39 581 |
| Lasten | ||||
| Apparaatskosten | 37 879 | 37 273 | – 606 | 36 552 |
| – personele kosten | 19 506 | 21 752 | 2 246 | 19 602 |
| – materiële kosten | 18 373 | 15 521 | – 2 852 | 16 950 |
| ZBO College | 782 | 858 | 76 | 739 |
| Afschrijvingskosten | 2 055 | 1 353 | – 702 | 1 489 |
| – immaterieel | 1 500 | 1 226 | – 274 | 1 315 |
| – materieel | 555 | 127 | – 428 | 174 |
| Overige lasten | 0 | 0 | 0 | 0 |
| – dotaties voorzieningen | 0 | 0 | 0 | 0 |
| – rentelasten | 0 | 0 | 0 | 0 |
| – bijzondere lasten | 0 | 0 | 0 | 0 |
| Totaal lasten | 40 716 | 39 484 | – 1 232 | 38 780 |
| Saldo van baten en lasten | 98 | 689 | 591 | 801 |
Toelichting op de staat van baten en lasten 2011
Resultaat
Het ACBG heeft over 2011 een positief resultaat behaald ad € 0,7 miljoen. Oorzaak hiervan is met name gelegen in het feit dat de verhuizing van het ACBG naar Utrecht niet in 2011, maar in 2012 heeft plaatsgevonden, waardoor een verschuiving van hiermee samenhangende kosten heeft plaatsgevonden van 2011 naar 2012.
Baten
De opbrengst moederdepartement bestaat uit de bijdrage van het moederdepartement voor werkzaamheden inzake nieuwe voedingsmiddelen.
De opbrengst overige departementen betreft werkzaamheden die grond van afspraken met het Ministerie van Economische zaken, Landbouw en Innovatie zijn verricht.
De post opbrengst derden bestaat uit jaarvergoedingen en beoordeling geneesmiddelen. De jaarvergoedingen zijn vergoedingen voor het in stand houden van de inschrijving in het register van een humaan of veterinair farmaceutisch product, totaal € 16,7 miljoen. Voor het beoordelen van nieuwe geneesmiddelen en het beoordelen van wijzigingen op bestaande geneesmiddelen brengt het ACBG op basis van de Geneesmiddelenwet en de regeling Diergeneesmiddelen daarvoor vastgestelde tarieven in rekening, ter grootte van € 22,5 miljoen.
De rentebaten hebben betrekking op de rente over deposito’s en rekening-courantsaldi Rijkshoofdboekhouding.
Lasten
De personele kosten zijn hoger dan begroot als gevolg van de overkomst per 1 juni 2011 van de RIVM-beoordelingsmedewerkers naar het ACBG. Hiermee was in de begroting geen rekening gehouden.
De materiële kosten hebben vooral betrekking op huisvesting, automatisering, bureaukosten, inkoop beoordelingscapaciteit (RIVM € 3,2 miljoen) en bijdrage Stichting Lareb (€ 2,1 miljoen). De materiële kosten zijn met name lager door de overkomst van de RIVM-beoordelingstaken naar het ACBG per 1 juni 2011. Hierdoor zijn de kosten van bij het RIVM uitbestede werkzaamheden lager dan geraamd.
De kosten van het ZBO College bestaan uit een schadeloosstelling, vacatiegelden, vergaderkosten en reis- en verblijfkosten voor de voorzitter en leden van het college.
Kasstroomoverzicht
| Oorspronkelijk vastgestelde begroting | Realisatie | Verschil | ||
|---|---|---|---|---|
| (1) | (2) | (3) = (2)-(1) | ||
| 1. | Rekening-courant RHB 1 januari 2011+ stand depositorekeningen | 13 769 | 14 914 | 1 145 |
| 2. | Totaal operationele kasstroom | – 11 | – 1 080 | – 1 069 |
| Totaal investeringen (-/-) | – 930 | – 2 819 | – 1 889 | |
| Totaal boekwaarde desinvesteringen (+) | 0 | 0 | ||
| 3. | Totaal investeringskasstroom | – 930 | – 2 819 | – 1 889 |
| Eenmalige uitkering aan moederdepartement (-/-) | 0 | – 945 | – 945 | |
| Eenmalige storting door het moederdepartement (+) | 0 | 0 | 0 | |
| Aflossingen op leningen (-/-) | 0 | 0 | 0 | |
| Beroep op leenfaciliteit (+) | 0 | 0 | 0 | |
| 4. | Totaal financieringskasstroom | 0 | – 945 | – 945 |
| 5. | Rekening-courant RHB 31 december 2011+ stand depositorekeningen (=1+2+3+4) | 12 828 | 10 070 | – 2 758 |
Toelichting op het kasstroomoverzicht
De liquiditeitspositie is afgenomen door investeringen ten behoeve van het pand aan de Graadt van Roggenweg te Utrecht.
De eenmalige uitkering aan het moederdepartement betrof een betaling om het te hoge eigen vermogen ultimo 2010 te herstellen.
2. Centraal Informatiepunt Beroepen Gezondheidszorg
| Oorspronkelijk vast- gestelde begroting | Realisatie | Verschil realisatie en oorspronkelijk vastgestelde begroting | Realisatie 2010 | |
|---|---|---|---|---|
| (1) | (2) | (3 = 2–1) | (4) | |
| Baten | ||||
| Omzet moederdepartement | 23 984 | 35 327 | 11 343 | 43 384 |
| Omzet overige departementen | 106 | 401 | 295 | 36 |
| Omzet derden | 3 175 | 3 835 | 660 | 3 611 |
| Rentebaten | 10 | 10 | 0 | 5 |
| Vrijval voorzieningen | 0 | 0 | 0 | 0 |
| Bijzondere baten | 0 | 631 | 631 | 12 |
| Totaal baten | 27 275 | 40 204 | 12 929 | 47 048 |
| Lasten | ||||
| Apparaatskosten | 26 112 | 38 005 | 11 893 | 45 083 |
| – personele kosten | 16 425 | 21 959 | 5 534 | 24 581 |
| – materiële kosten | 9 687 | 16 046 | 6 359 | 20 502 |
| Afschrijvingskosten | 1 093 | 2 651 | 1 558 | 1 877 |
| – immaterieel | 992 | 2 494 | 1 502 | 1 715 |
| – materieel | 101 | 157 | 56 | 162 |
| Overige lasten | 70 | 198 | 128 | 175 |
| – dotaties voorzieningen | 0 | 16 | 16 | 63 |
| – rentelasten | 70 | 59 | – 11 | 76 |
| – bijzondere lasten | 0 | 123 | 123 | 36 |
| Totaal lasten | 27 275 | 40 854 | 13 579 | 47 135 |
| Saldo van baten en lasten | 0 | – 650 | – 650 | – 87 |
Toelichting op staat van baten en lasten 2011
Resultaat
Er is een negatief resultaat € 0,650 miljoen gerealiseerd. Dit wordt onder andere veroorzaakt door:
-
− ongedekte (hogere realisatie) organisatiekosten voornamelijk als gevolg van inhuur van extra (niet doorbelast) personeel € 0,560 miljoen;
-
− exploitatietekort bij enkele opdrachten (onder andere Donor en Pallas) € 0,773 miljoen;
-
− lagere kosten (TZI) € 0,100 miljoen;
-
− hogere productie bij p*q-opdrachten (BIG) € 0,075 miljoen;
-
− hogere opbrengst derden (Farmatec, BMC en IGZ) € 0,604 miljoen.
Het verlies zal ten laste van de exploitatiereserve worden gebracht. Om verdere verliezen in de toekomst te voorkomen zijn onder andere de volgende maatregelen geïmplementeerd:
-
− overleg met opdrachtgevers voorafgaande aan de start van begrotingscyclus om afspraken te maken over de financiële kaders in relatie tot de te verwachte/realiseren productie;
-
− stringentere sturing op het aantrekken van externe personele capaciteit;
-
− versterking van de financiële functie.
De hogere baten en lasten vloeien onder andere voort uit de stijging van de productie bij Regionale Toetsingscommissies Euthanasie € 0,379 miljoen, de exploitatiekosten Tuchtcolleges na overdracht aan VWS € 0,570 miljoen, uitrol UZI-passen € 7,276 miljoen en de overige taken die het CIBG uitvoert waarvoor geen «prijs per product» afspraken zijn gemaakt, omdat deze producten nog niet zijn uitgekristalliseerd. Deze activiteiten die niet in de oorspronkelijke begroting als bijdrage moederdepartement zijn opgenomen, worden gefinancierd op basis van werkelijke kosten door middel van een exploitatiebijdrage ad € 2,363 miljoen.
Baten
| Product | Tarief in € | Geraamde productie aantallen | Realisatie productie aantallen | Meer/minder opbrengst in € | Opbrengst in € inclusief meer/minder |
|---|---|---|---|---|---|
| BIG-register | |||||
| Beschikkingen | 73 | 11 000 | 11 801 | 11 694 | 814 694 |
| Vakbekwaamheid | |||||
| Verklaring bureau deel A | 6 402 | 200 | 113 | – 111 395 | 1 169 005 |
| Verklaring Cie deel B | 4 941 | 150 | 126 | – 23 717 | 717 433 |
| Verklaring deel C Assessment | 9 680 | 60 | 154 | 181 984 | 762 784 |
| 2 649 222 | |||||
| Farmatec | |||||
| Uitvoering Wet Geneesmiddelenprijzen | 196 355 | 2 | 2 | 392 710 | |
| Uitvoering Geneesmiddelen vergoedingsssysteem | 37 711 | 12 | 12 | 452 532 | |
| 845 242 | |||||
| Toelating zorginstellingen | |||||
| Beschikkingen | 1 245 | 1 800 | 1 763 | – 4 607 | 2 236 394 |
| RTE | |||||
| Definitieve oordelen | 565 | 2 800 | 2 897 | 5 481 | 1 587 481 |
| Donorregister | |||||
| Registratiebevestiging | 16 | 212 000 | 193 766 | – 58 349 | 3 333 651 |
| Subtotaal p*q | 11 466 684 | ||||
| Opbrengst | |||||
| Exploitatiebijdragen | 22 358 437 | ||||
| Verrekende vooruit ontvangen projectgelden | 1 502 305 | ||||
| Opbrengst moederdepartement | 35 327 426 |
De verrekende vooruit ontvangen projectgelden vallen vrij ten gunste van de opbrengsten omdat de verrekening reeds heeft plaatsgevonden door verlaging van de in de tabel genoemde tarieven die zijn overeengekomen met de opdrachtgevers
De opbrengst exploitatiebijdragen bestaan onder andere uit opbrengsten UZI-register (€ 11,2 miljoen), opbrengsten sectorale berichten voorziening in de zorg (€ 3,3 miljoen) en opbrengsten patiënten-, gehandicapten- en ouderenorganisaties (€ 2,0 miljoen).
De berekening van de meer of minder productie heeft plaatsgevonden conform de in de raamafspraken met de opdrachtgevers vastgestelde afrekensystematiek.
| Productie | Verrekening |
|---|---|
| Minder dan 95% van de raming | -/-20% van het tarief |
| Tussen 95% en 100% van de raming | -/-10% van het tarief |
| Tussen 100% en 105% van de raming | +10% van het tarief |
| meer dan 105% van de raming | +20% van het tarief |
De opbrengsten overige departementen bestaat uit een exploitatiebijdrage van het Ministerie van Economische Zaken, Landbouw en Innovatie voor het register dierenartsen en een bijdrage van het Ministerie van Onderwijs, Cultuur en Wetenschap voor het lerarenregister.
De opbrengsten derden bestaan uit opbrengsten van het BIG-register, Farmatec (met name farmacievergunningen), Bureau Medicinale Cannabis, Assessment, Medische hulpmiddelen en Kwaliteitsregister.
De opbrengst Bureau Medicinale Cannabis is afkomstig van de verkoop van medicinale cannabis aan apothekers en is hoger dan geraamd in verband met gestegen export.
De opbrengst Assessment bestaat uit de examengelden van aangemelde kandidaten. Deze dekken deels de kosten van de extern georganiseerde examens.
De rentebaten ter grootte van € 0,010 miljoen betreft de rente op de rekening-courant en incassorente.
Als gevolg van het stopzetten van de activiteiten rond het elektronisch patiëntendossier (EPD) is er huisvesting afgestoten. Hierdoor ontstaat een bijzondere baten door de verrekening (teruggave) van het voorschot huisvestingslasten met de Rijksgebouwendienst over 2010.
Lasten
Onder de apparaatskosten vallen de personele kosten en de materiële kosten. De gerealiseerde totale personele kosten bedragen € 21,959 miljoen. De afname komt voornamelijk door terugdringing inhuur externen. De materiële kosten bedragen € 16,046 miljoen. De afname is voornamelijk het gevolg van het stopzetten van de activiteiten met betrekking tot het elektronisch patiëntendossier.
De rentelasten ter grootte van € 0,059 miljoen bestaan uit de verschuldigde rente op de leningen bij het Ministerie van Financiën.
De afschrijvingskosten zijn toegenomen als gevolg van de start van afschrijving met betrekking tot investeringen in 2010.
De bijzondere lasten bestaan uit:
-
− een afrekening met het Tuchtcollege Den Bosch over 2009;
-
− abusievelijk door een uitzendbureau verzuimt te facturen uitzendkracht over 2010;
-
− alsnog in rekening gebrachte kosten door het moederdepartement over 2010.
Kasstroomoverzicht
| Oorspronkelijk vastgestelde begroting (1) | Realisatie (2) | Verschil (3) = (2)-(1) | ||
|---|---|---|---|---|
| 1. | Rekening-courant RHB 1 januari 2011+ stand depositorekeningen | 3 182 | 11 741 | 8 559 |
| 2. | Totaal operationele kasstroom | 1 241 | – 4 261 | – 5 502 |
| Totaal investeringen (-/-) | – 225 | – 209 | 16 | |
| Totaal boekwaarde desinvesteringen (+) | 0 | 0 | 0 | |
| 3. | Totaal investeringskasstroom | – 225 | – 209 | 16 |
| Eenmalige uitkering aan moederdepartement (-/-) | 0 | 0 | 0 | |
| Eenmalige storting door het moederdepartement (+) | 0 | 0 | 0 | |
| Aflossingen op leningen (-/-) | – 900 | – 1 068 | – 168 | |
| Beroep op leenfaciliteit (+) | 0 | 0 | 0 | |
| 4. | Totaal financieringskasstroom | – 900 | – 1 068 | – 168 |
| 5. | Rekening-courant RHB 31 december 2011+ stand depositorekeningen (=1+2+3+4) | 3 298 | 6 203 | 2 905 |
Toelichting op het kasstroomoverzicht
Het rekening-courantsaldo bij de Rijkshoofdboekhouding bedraagt conform het saldobiljet van het Ministerie van Financiën € 6,203 miljoen.
De investeringen hebben betrekking op immateriële vaste activa (maatwerk software). Het aandeel materiële vaste activa bedraagt € 0,006 miljoen.
Er is in 2011 € 1,068 miljoen afgelost op de uitstaande leningen.
3. Rijksinstituut voor Volksgezondheid en Milieu
Ingevolge brief van de minister van VWS van 14 januari 2010 (TK 22 894, nr. 254) zijn de onderdelen onderzoek en ontwikkeling, vaccininkoop, opslag en distributie en de bedrijfsvoering van het Nederlands Vaccin Instituut per 1 januari 2011 bij het Rijksinstituut voor Volksgezondheid en Milieu (RIVM) ondergebracht. De financiële en materiële consequenties van dit besluit zijn in 2011 verwerkt in een overnamebalans per 1 januari 2011, welke in de RIVM-administratie is verwerkt. De interne invlechting is nog gaande.
| Oorspronkelijk vast- gestelde begroting | Realisatie | Verschil realisatie en oorspronkelijk vastgestelde begroting | Realisatie 2010 | |
|---|---|---|---|---|
| (1) | (2) | (3 = 2–1) | (4) | |
| Baten | ||||
| Omzet moederdepartement | 122 252 | 160 060 | 37 808 | 131 314 |
| Omzet overige departementen | 52 036 | 60 686 | 8 650 | 59 350 |
| Omzet derden | 172 404 | 167 632 | – 4 772 | 164 959 |
| Rentebaten | 100 | 294 | 194 | 394 |
| Vrijval voorzieningen | 0 | 4 259 | 4 259 | 965 |
| Bijzondere baten | 0 | 0 | 0 | 2 196 |
| Totaal baten | 346 792 | 392 931 | 46 139 | 359 178 |
| Lasten | ||||
| Apparaatskosten | 341 883 | 360 518 | 18 635 | 353 084 |
| – personele kosten | 110 710 | 122 658 | 11 948 | 120 619 |
| – materiële kosten | 231 173 | 237 860 | 6 687 | 232 465 |
| Afschrijvingskosten | 4 516 | 5 836 | 1 320 | 4 670 |
| – immaterieel | 879 | 582 | – 297 | 885 |
| – materieel | 3 637 | 5 254 | 1 617 | 3 785 |
| Overige lasten | 393 | 3 674 | 3 281 | 4 543 |
| – dotaties voorzieningen | 0 | 3 396 | 3 396 | 4 162 |
| – rentelasten | 393 | 278 | – 115 | 381 |
| – bijzondere lasten | 0 | 0 | 0 | 0 |
| Totaal lasten | 346 792 | 370 028 | 23 236 | 362 297 |
| Saldo van baten en lasten | 0 | 22 903 | 22 903 | – 3 119 |
Toelichting op de staat van baten en lasten 2011
Ten opzichte van de raming is de realisatie van zowel baten als lasten aanzienlijk hoger. Dit is toe te schrijven aan de voorgeschreven systematiek bij het opmaken van de begroting, waardoor slechts harde toezeggingen van primaire opdrachtgevers zijn opgenomen. In de realisatie zijn ook begrepen de baten en lasten inzake in de loop van het boekjaar verstrekte opdrachten. Verder zijn in de realisatie begrepen de baten en lasten van de per 1 januari 2011 ingenomen afdelingen van het NVI; deze konden nog niet in de begroting worden voorzien.
Resultaat
Er is in 2011 een positief resultaat gerealiseerd van € 22,9 miljoen. Dit resultaat is voornamelijk toe te schrijven aan:
-
− Een zeer positief verlopen exploitatie door een hoge declarabiliteit en lagere realisatie kosten dan begroot (€ 6,2 miljoen);
-
− Lagere kosten ten laste van de huisvestingstranche (€ 1,8 miljoen). Hiermee is het saldotekort van de huisvestingstranche verlaagd naar € 2,7 miljoen;
-
− Een belangrijk deel van het saldo over 2011 (€ 15,5 miljoen) hangt samen met de inname van de publieke delen van het NVI per 1 januari 2011 en is incidenteel van aard. Dit betreft de posten inkoopvoordeel (€ 10,6 miljoen), resultaat ingenomen NVI-afdelingen (€ 2,6 miljoen) en vrijval op de voorziening expirerende voorraad (€ 2,3 miljoen).
Baten
De opbrengst moederdepartement (VWS-eigenaar en VWS-opdrachtgevers) omvat de bijdrage van VWS als eigenaar voor het programma strategisch onderzoek en enkele specifieke bedragen, waaronder een aanvullende bijdrage voor de huisvestingskosten en taakstellings- en veranderingstrajecten (€ 29,8 miljoen) en de bijdrage van VWS als opdrachtgever voor de in 2011 opgedragen onderzoeks- en adviesprogramma’s en voor verstrekte additionele opdrachten (€ 130,3 miljoen).
In de opbrengst overige departementen zijn begrepen de bijdragen van het Ministerie van Infrastructuur en Milieu (DG-Milieubeheer en Inspectie) voor de reguliere onderzoeks- en adviesprogramma’s en voor verstrekte additionele opdrachten (€ 45,9 miljoen), de bijdrage van het Ministerie van EL&I voor het reguliere onderzoeks- en adviesprogramma (€ 6,7 miljoen) en de bijdrage van overige departementen (€ 8,1 miljoen).
De opbrengst derden bestaat onder uit projecten ten behoeve van en gefinancierd door andere nationale en internationale opdrachtgevers zoals de EU en de WHO (gezamenlijk € 8,0 miljoen). Verder omvat deze post de aan het Nederlands Vaccin Instituut (NVI) en het Planbureau voor de Leefomgeving in rekening gebrachte kosten voor dienstverlening (gezamenlijk € 23,6 miljoen).
Ook is onder deze post begrepen de declaratie ten laste van de AWBZ voor de kosten van de uitvoering van het Rijksvaccinatieprogramma (€ 102,6 miljoen).
Lasten
De personele kosten zijn hoger dan begroot. Er is meer capaciteit ingezet om invulling te geven aan leveringsverplichtingen naar opdrachtgevers. De raming was gebaseerd op de omvang van de harde opdrachten op het moment van afronding van het opmaken van de begroting. Ook de inname van de afdelingen van het NVI is debet aan de hogere kosten.
De hogere materiële kosten hangen samen met het hogere omzetniveau en extra kosten voor onder andere de taakstellingtrajecten. Ook de inname van de afdelingen van het NVI is debet aan de hogere kosten.
Kasstroomoverzicht
| Oorspronkelijk vastgestelde begroting | Realisatie | Verschil | ||
|---|---|---|---|---|
| (1) | (2) | (3) = (2)-(1) | ||
| 1. | Rekening-courant RHB 1 januari 2011+ stand depositorekeningen | 53 738 | 28 943 | – 24 795 |
| 2. | Totaal operationele kasstroom | 5 015 | 45 846 | 40 831 |
| Totaal investeringen (-/-) | – 4 516 | – 8 789 | – 4 273 | |
| Totaal boekwaarde desinvesteringen (+) | 0 | 47 | 47 | |
| 3. | Totaal investeringskasstroom | – 4 516 | – 8 742 | – 4 226 |
| Eenmalige uitkering aan moederdepartement (-/-) | 0 | – 11 000 | – 11 000 | |
| Eenmalige storting door het moederdepartement (+) | 0 | 0 | 0 | |
| Aflossingen op leningen (-/-) | 0 | 0 | 0 | |
| Beroep op leenfaciliteit (+) | 0 | 0 | 0 | |
| 4. | Totaal financieringskasstroom | 0 | – 11 000 | – 11 000 |
| 5. | Rekening-courant RHB 31 december 2011+ stand depositorekeningen (=1+2+3+4) | 54 237 | 55 048 | 810 |
Toelichting op het kasstroomoverzicht
Operationele kasstroom
De mutatie van de operationele kasstroom wordt voornamelijk veroorzaakt door het positieve resultaat (€ 22,9 miljoen), een vermogensmutatie (€ 16,7 miljoen) en de afname van het werkkapitaal (€ 15,4 miljoen). Door de mutatie in genoemde posten is er een toename van het rekening-courantsaldo aangehouden bij het Ministerie van Financiën.
Investeringskasstroom
Het in de begroting opgenomen investeringsniveau is gebaseerd op het verwachte bedrag aan investeringen. De gerealiseerde investeringen konden uit beschikbare liquide middelen worden betaald. De investeringen hebben voornamelijk betrekking op ICT en audiovisuele apparatuur, laboratoriumapparatuur en gebouwgebonden installaties en infrastructuur.
Financieringskasstroom
Er is in 2011 geen gebruik gemaakt van de leenfaciliteit. De investeringen zijn betaald uit beschikbare liquide middelen.
4. Nederlands Vaccin Instituut
Per 1 januari 2011 zijn de taken op het gebied van vaccininkoop, onderzoek en ontwikkeling van het Nederlands Vaccin Instituut (NVI) overgedragen aan het RIVM (TK 22 894, nr. 254 en TK 32 589, nr. 1). Hierdoor treedt in onderstaande realisatiecijfers een trendbreuk op ten opzichte van de realisatie in 2010 (bij de balans en de staat van baten en lasten) respectievelijk de begroting 2011 (bij de staat van baten en lasten en het kasstroomoverzicht).
Onderstaande realisatiecijfers hebben alleen betrekking op productie en ondersteunende diensten. Ondanks de voortgang in (de voorbereiding van) de privatisering zijn deze onderdelen heel 2011 in publieke handen gebleven.
| Oorspronkelijk vast- gestelde begroting | Realisatie | Verschil realisatie en oorspronkelijk vastgestelde begroting | Realisatie 2010 | |
|---|---|---|---|---|
| (1) | (2) | (3 = 2–1) | (4) | |
| Baten | ||||
| Omzet moederdepartement | 34 498 | 10 053 | – 24 445 | 39 034 |
| Omzet overige departementen | 0 | 0 | 0 | 0 |
| Omzet derden | 120 894 | 18 372 | – 102 522 | 116 115 |
| Rentebaten | 0 | 1 | 1 | 0 |
| Vrijval voorzieningen | 0 | 0 | 0 | 0 |
| Bijzondere baten | 0 | 400 | 400 | 0 |
| Totaal baten | 155 392 | 28 826 | – 126 566 | 155 149 |
| Lasten | ||||
| Apparaatskosten | 149 892 | 50 562 | – 99 330 | 152 476 |
| – personele kosten | 24 866 | 15 939 | – 8 927 | 29 791 |
| – materiële kosten | 125 026 | 34 623 | – 90 403 | 122 685 |
| Afschrijvingskosten | 5 500 | 4 016 | – 1 484 | 6 330 |
| – immaterieel | 250 | 712 | 462 | 531 |
| – materieel | 5 250 | 3 304 | – 1 946 | 5 799 |
| Overige lasten | 2 000 | 8 332 | 6 332 | 7 224 |
| – dotaties voorzieningen | 0 | 0 | 0 | 5 626 |
| – rentelasten | 2 000 | 1 732 | – 268 | 1 598 |
| – bijzondere lasten | 0 | 6 600 | 6 600 | 0 |
| Totaal lasten | 157 392 | 62 910 | – 94 482 | 166 030 |
| Saldo van baten en lasten | – 2 000 | – 34 084 | – 32 084 | – 10 881 |
Toelichting op de staat van baten en lasten 2011
Resultaat
Het verschil in de gerealiseerde baten en lasten met de begroting kent een drietal oorzaken:
-
− De overheveling van de vaccinonderzoeks- en ontwikkelingstaken naar het RIVM hebben tot een afname van zowel baten (zie opbrengst moederdepartement) als lasten (zowel personeel, als materieel en andere kostensoorten) geleid.
-
− Door de overheveling van de vaccin-inkooptaak naar het RIVM zijn zowel de baten (opbrengst derden) als de lasten (materiële kosten) in 2011 fors lager dan begroot en lager dan in voorgaande jaren. In 2010 waren de baten van de inkooptaak hoger dan de lasten door een tijdelijk inkoopvoordeel. Met de overheveling van de inkooptaak naar het RIVM is ook het inkoopvoordeel, dat in 2011 € 11 miljoen bedraagt, meegegaan.
-
− In het exploitatieresultaat is ook € 7,5 miljoen als lasten aan incidentele uitgaven opgenomen in het kader van de transitie van het NVI (zoals in het kader van het Sociaal Plan productiedeel en de boedeloverdracht naar het RIVM). De ter zake ontvangen baten van VWS zijn, conform de regelgeving, als vermogensmutatie verwerkt.
-
− Het negatieve exploitatieresultaat wordt vooral veroorzaakt door de kosten van het in stand houden van de productiefaciliteiten ten behoeve van de privatisering en de tegenvallende omzet derden bij met name de productie. Potentiële en bestaande klanten zijn, vanwege de verkoopstatus van het productiedeel, voorzichtig met het verstrekken van orders. Bovendien mochten er gedurende het jaar 2011 geen nieuwe grote verkoopcontracten worden gesloten om het verkoopproces niet te belemmeren.
Ter compensatie van het negatieve exploitatieresultaat zijn door het moederdepartement vermogensstortingen gedaan die, conform de regelgeving, niet via de exploitatie lopen, maar rechtstreeks in het eigen vermogen terecht komen (zie ook de toelichting op de balans).
De totale omzet is als volgt onderverdeeld:
| Bedrag | |
|---|---|
| Moederdepartement | |
| Eigenaar | 8 858 |
| Opdrachtgevers | 1 195 |
| 10 053 | |
| Opbrengst derden | |
| Export | 6 468 |
| RIVM | 7 847 |
| Overig | 4 057 |
| Totaal | 18 372 |
Een nadere specificatie van de omzet in p*q kan vanwege de marktgevoeligheid van deze informatie tijdens het privatiseringsproces niet worden gegeven.
Kasstroomoverzicht
| Oorspronkelijk vastgestelde begroting (1) | Realisatie (2) | Verschil (3) = (2)-(1) | ||
|---|---|---|---|---|
| 1. | Rekening-courant RHB 1 januari 2011+ stand depositorekeningen | – 1 179 | 3 025 | 4 204 |
| 2. | Totaal operationele kasstroom | 3 500 | – 32 013 | – 35 513 |
| Totaal investeringen (-/-) | – 7 500 | – 5 526 | 1 974 | |
| Totaal boekwaarde desinvesteringen (+) | 0 | 7 345 | 7 345 | |
| 3. | Totaal investeringskasstroom | – 7 500 | 1 819 | 9 319 |
| Eenmalige uitkering aan moederdepartement (-/-) | 0 | 0 | 0 | |
| Eenmalige storting door het moederdepartement (+) | 0 | 73 800 | 73 800 | |
| Aflossingen op leningen (-/-) | – 5 500 | – 45 940 | – 40 440 | |
| Beroep op leenfaciliteit (+) | 7 500 | 0 | – 7 500 | |
| 4. | Totaal financieringskasstroom | 2 000 | 27 860 | 25 860 |
| 5. | Rekening-courant RHB 31 december 2011+ stand depositorekeningen (=1+2+3+4) | – 3 179 | 691 | 3 870 |
Toelichting op het kasstroomoverzicht
In het kader van de privatisering zijn alle uitstaande leningen van het NVI bij het ministerie van Financiën afgelost. De totale aflossing in 2011 bedroeg € 46 miljoen en is voor € 37 miljoen gefinancierd door een eenmalige storting moederdepartement.
Vanwege de privatisering is geen nieuw beroep meer op de leenfaciliteit gedaan in 2011, maar er is nog wel – zij het in bescheidener mate dan in voorgaande jaren – geïnvesteerd.
5. JeugdzorgPlus-instelling Almata
| Oorspronkelijk vast- gestelde begroting | Realisatie | Verschil realisatie en oorspronkelijk vastgestelde begroting | Realisatie 2010 | |
|---|---|---|---|---|
| (1) | (2) | (3 = 2–1) | (4) | |
| Baten | ||||
| Omzet moederdepartement | 30 015 | 31 993 | 1 978 | 33 254 |
| Omzet overige departementen | 595 | 955 | 360 | 652 |
| Omzet derden | 0 | 604 | 604 | 214 |
| Rentebaten | 5 | 24 | 19 | 9 |
| Vrijval voorzieningen | 0 | 191 | 191 | 0 |
| Bijzondere baten | 0 | 0 | 0 | 0 |
| Totaal baten | 30 615 | 33 767 | 3 152 | 34 129 |
| Lasten | ||||
| Apparaatskosten | 28 750 | 32 327 | 3 577 | 30 923 |
| – personele kosten | 18 657 | 19 833 | 1 176 | 18 066 |
| – materiële kosten | 10 093 | 11 828 | 1 735 | 9 458 |
| – besteding vanuit bouwimpuls | 0 | 666 | 666 | 3 399 |
| Afschrijvingskosten | 1 150 | 351 | – 799 | 1 270 |
| – immaterieel | 12 | 24 | 12 | 19 |
| – materieel | 1 138 | 327 | – 811 | 1 251 |
| Overige lasten | 690 | 879 | 189 | 1 474 |
| – dotaties voorzieningen | 550 | 890 | 340 | 1 391 |
| – rentelasten | 140 | – 11 | – 151 | 83 |
| – bijzondere lasten | 0 | 0 | 0 | 0 |
| Totaal lasten | 30 590 | 33 557 | 2 967 | 33 667 |
| Saldo van baten en lasten | 25 | 210 | 185 | 462 |
Toelichting op de staat van baten en lasten 2011
In april 2011 heeft de staatssecretaris van VWS de Kamer geïnformeerd over de capaciteit en toekomstige de ontwikkelingen van jeugdzorgPlus (TK 31 914, nr. 1). Voor de twee jeugdzorgPlus-instellingen Almata en De Lindenhorst betekent het dat deze op termijn zullen worden geprivatiseerd. De eerste fase van de transitie betreft het samenvoegen van de locatie Den Dolder van Almata en De Lindenhorst tot één private instelling van ongeveer 96 plaatsen en het loskoppelen van de locatie in Ossendrecht van Almata.
De financiële gevolgen van de transitie in 2011 betreffen voornamelijk de kosten voor het sociaal flankerend beleid ter voorbereiding van de transitie (€ 2,1 miljoen). Omdat in 2011 geen definitieve besluiten zijn genomen over het beëindigen van activiteiten, is in de jaarcijfers van de instellingen verder geen rekening gehouden met eventuele andere financiële gevolgen van de transitie.
Resultaat
Almata heeft in het boekjaar 2011 een positief resultaat behaald van € 0,2 miljoen. Hierbij is rekening gehouden met een terugbetalingsverplichting aan VWS van bijna € 0,6 miljoen wegens te lage bezetting (met name in de vestiging Den Dolder). Deze lagere opbrengst wordt voor een deel terugverdiend door lagere variabele kosten vanwege de lagere bezetting.
Baten
De opbrengsten moederdepartement bestaan uit een bijdrage voor de exploitatiekosten en kapitaallasten, samen € 29,9 miljoen en een incidentele bijdrage voor sociaal flankerend beleid in verband met de transitie ad € 2,1 miljoen.
De opbrengsten overige departementen bestaan voornamelijk uit ESF-bijdragen (Europees Sociaal Fonds) in het kader van workwise (arbeidstoeleiding van gedetineerde jongeren) via het Ministerie van Sociale Zaken en Werkgelegenheid. Het onderwijs dat de jongeren ontvangen wordt voor circa de helft gefinancierd door het Ministerie van Onderwijs, Cultuur en Wetenschap en voor de andere helft uit opbrengsten ESF. Deze opbrengsten zijn hoger dan begroot als gevolg van meevallers in de afrekening van eerdere jaren.
De opbrengst derden valt hoger uit dan begroot als gevolg van enkele incidentele meevallers, waaronder de verkoop van twee schepen via Domeinen.
De dotatie voorzieningen betreft een dotatie voor kosten van medewerkers die gebruik maken van de regeling «substantieel bezwarende functies» en een dotatie in verband met de kosten voor langdurig zieken.
Lasten
De salariskosten zijn gestegen door stijgende kosten van de arbeidsvoorwaarden (OVA 2011 is 3,1%) en door overname van de HRM-adviseurs van het RIVM, die voorheen werden ingeleend.
Verder omvatten de personele kosten zit voor € 2,1 miljoen aan kosten uitzendkrachten en voor circa € 0,5 miljoen aan sociaal flankerend beleid.
De materiële kosten zijn hoger dan begroot door de incidentele kosten van het sociaal flankerend beleid (circa € 1,6 miljoen) en omdat de ICT-kosten en de inhuur beveiliging in 2011 zijn verantwoord onder materiële kosten in plaats van overige personele kosten in 2010.
In de post besteding vanuit bouwimpuls is een bedrag van € 0,7 miljoen opgenomen in verband met de eenmalige kosten van de Rijksgebouwendienst voor de verbouwing en verbetering van het leefklimaat in de vestiging Den Dolder.
De afschrijvingskosten zijn gedaald, omdat een groot aantal activa items reeds zijn afgeschreven en het investeringsniveau de afgelopen jaren erg laag is geweest.
De rentelasten geven een negatief bedrag aan, hetgeen wordt veroorzaakt door een correctie op de stelpost van eind vorig jaar (was te hoog opgenomen).
Kasstroomoverzicht
| Oorspronkelijk vastgestelde begroting (1) | Realisatie (2) | Verschil (3) = (2)-(1) | ||
|---|---|---|---|---|
| 1. | Rekening-courant RHB 1 januari 2011+ stand depositorekeningen | 4 135 | 7 189 | 3 054 |
| 2. | Totaal operationele kasstroom | 500 | 797 | 297 |
| Totaal investeringen (-/-) | – 600 | – 242 | 358 | |
| Totaal boekwaarde desinvesteringen (+) | 150 | 40 | – 110 | |
| 3. | Totaal investeringskasstroom | – 450 | – 202 | 248 |
| Eenmalige uitkering aan moederdepartement (-/-) | 0 | 0 | 0 | |
| Eenmalige storting door het moederdepartement (+) | 0 | 0 | 0 | |
| Aflossingen op leningen (-/-) | – 953 | – 352 | 601 | |
| Beroep op leenfaciliteit (+) | 600 | 0 | – 600 | |
| 4. | Totaal financieringskasstroom | – 353 | – 352 | 1 |
| 5. | Rekening-courant RHB 31 december 2011+ stand depositorekeningen (=1+2+3+4) | 3 832 | 7 432 | 3 600 |
Toelichting op het kasstroomoverzicht
In het overzicht valt op het grote verschil van de beginstand tussen begroting en realisatie. Dit wordt veroorzaakt doordat verrekeningen nogal eens laat plaatsvinden, waardoor de rekening-courantsaldi hoger uitvallen dan eigenlijk zouden moeten. Daarnaast is er voor in 2011 voor een laag bedrag geïnvesteerd in nieuwe activa verband met de komende transitie en er zijn twee schepen verkocht.
In 2011 zorgt het positieve exploitatieresultaat voor de verbetering van het rekening-courantsaldo.
6. JeugdzorgPlus-instelling De Lindenhorst
| Oorspronkelijk vast- gestelde begroting | Realisatie | Verschil realisatie en oorspronkelijk vastgestelde begroting | Realisatie 2010 | |
|---|---|---|---|---|
| (1) | (2) | (3 = 2–1) | (4) | |
| Baten | ||||
| Omzet moederdepartement | 9 471 | 10 819 | 1 348 | 10 306 |
| Omzet overige departementen | 0 | 0 | 0 | 0 |
| Omzet derden | 717 | 511 | – 206 | 504 |
| Rentebaten | 0 | 3 | 3 | 0 |
| Vrijval voorzieningen | 0 | 140 | 140 | 0 |
| Bijzondere baten | 0 | 0 | 0 | 0 |
| Totaal baten | 10 188 | 11 473 | 1 285 | 10 810 |
| Lasten | ||||
| Apparaatskosten | 10 037 | 11 159 | 1 122 | 10 540 |
| – personele kosten | 6 368 | 7 923 | 1 555 | 6 711 |
| – materiële kosten | 3 669 | 3 236 | – 433 | 3 829 |
| Afschrijvingskosten | 130 | 78 | – 52 | 123 |
| – immaterieel | 0 | 0 | 0 | 0 |
| – materieel | 130 | 78 | – 52 | 123 |
| Overige lasten | 21 | 45 | 24 | 12 |
| – dotaties voorzieningen | 0 | 0 | 0 | 0 |
| – rentelasten | 21 | 7 | – 14 | 12 |
| – bijzondere lasten | 0 | 38 | 38 | 0 |
| Totaal lasten | 10 188 | 11 282 | 1 094 | 10 675 |
| Saldo van baten en lasten | 0 | 191 | 191 | 135 |
Toelichting op staat van baten en lasten
Algemeen
De Lindenhorst heeft een toekenning als tijdelijke batenlasten dienst vanaf 1 februari 2009.
De staatssecretaris van VWS heeft op 13 april besloten om de twee jeugdzorgPlus-instellingen voor De Lindenhorst en de locatie Den Dolder te fuseren tot één private instelling van ongeveer 96 plaatsen (TK 31 914, nr. 1). De uiteindelijke effecten van deze operatie zijn nog onvoldoende duidelijk om al in deze jaarrekening te kwantificeren.
Resultaat
Over 2011 is een positief resultaat gerealiseerd van € 0,191 miljoen.
Baten
De begrote opbrengst moederdepartement bestaat uit de prijs per plaats voor gesloten jeugdzorg (p) vermenigvuldigd met 54 capaciteitsplaatsen (q), opgebouwd uit exploitatiekosten en kapitaalslasten (€ 9,407 miljoen). Het verschil ten opzichte van de begroting wordt veroorzaakt door compensatie van gemaakte kosten in het kader van sociaal flankerend beleid en transitie/fusiekosten, die niet onder de reguliere bedrijfsvoering vallen. In dit verslagjaar is geen loon- en prijsbijstelling toegekend.
De opbrengst derden bestaat uit ESF-bijdragen (Europees Sociaal Fonds) in het kader van arbeidsmarkttoeleiding, de daaraan gekoppelde cofinanciering vanuit het Ministerie van Onderwijs, Cultuur en Wetenschap, opbrengst UWV-vergoeding en opbrengsten voor therapieën. Het verschil tussen begroting en realisatie is voornamelijk ontstaan door negatieve bijstellingen van de opbrengsten ESF met betrekking tot 2009, 2010 en 2011.
De vrijval uit voorzieningen betreft een herberekening van de voorziening voor medewerkers die vanwege een bezwarende functie gebruik maken van de SBF-regeling (substantieel bezwarende functies). De loonkosten zijn in de oorspronkelijke voorziening opgenomen tot aan de pensioenleeftijd van 65 jaar, maar betreffende medewerkers zullen voor hun 65ste met ontslag gaan, waarna het ABP de verplichting overneemt.
Lasten
De realisatie van de personele kosten is hoger door uitgaven van opleidingskosten en stimuleringspremies in het kader van het sociaal flankerend beleid in verband met de fusie/transitie. Door de uitstroom van personeel is de externe inhuur ook hoger dan begroot.
In de materiële kosten zijn de kosten van de dienstverleningsovereenkomsten lager dan begroot, doordat de shared service organisatie (ICT-leverancier) meerdere aanpassingen aan de ICT niet heeft gerealiseerd waardoor de kosten ook lager uitvielen.
Het verschil bij de afschrijvingskosten en rente wordt veroorzaakt door het niet volledig vervangen van de personenzoekinstallatie vanwege het onduidelijke toekomstperspectief van de huisvesting. Er is gekozen is voor een upgrade van de installatie.
De bijzondere last (circa € 0,038 miljoen) betreft een afboeking van een vordering op VWS inzake het opzetten van de bedrijfsvoering in 2010.
Kasstroomoverzicht
| Oorspronkelijk vastgestelde begroting | Realisatie | Verschil | ||
|---|---|---|---|---|
| (1) | (2) | (3) = (2)-(1) | ||
| 1. | Rekening-courant RHB 1 januari 2011+ stand depositorekeningen | 1 284 | 1 566 | 282 |
| 2. | Totaal operationele kasstroom | – 200 | – 715 | – 515 |
| Totaal investeringen (-/-) | – 605 | – 30 | 575 | |
| Totaal boekwaarde desinvesteringen (+) | 0 | 0 | 0 | |
| 3. | Totaal investeringskasstroom | – 605 | – 30 | 575 |
| Eenmalige uitkering aan moederdepartement (-/-) | 0 | 0 | 0 | |
| Eenmalige storting door het moederdepartement (+) | 275 | 0 | – 275 | |
| Aflossingen op leningen (-/-) | – 102 | – 102 | 0 | |
| Beroep op leenfaciliteit (+) | 330 | 0 | – 330 | |
| 4. | Totaal financieringskasstroom | 503 | – 102 | – 605 |
| 5. | Rekening-courant RHB 31 december 2011+ stand depositorekeningen (=1+2+3+4) | 982 | 719 | – 263 |
Toelichting op het kasstroomoverzicht
De afname van de liquiditeit wordt vrijwel volledig veroorzaakt in de operationele kasstroom door de vordering op het moederdepartement (€ 0,867 miljoen). De begrote investeringen voor 2011 hebben niet plaatsgevonden vanwege de onduidelijkheid over de toekomstige huisvesting. Hierdoor is er ook geen beroep gedaan op de leenfaciliteit bij het Ministerie van Financiën. De aflossingen betreffen de reguliere aflossingen op de lopende leningen.
2. HET BELEID MET BETREKKING TOT DE BEGROTINGSUITGAVEN EN -ONTVANGSTEN
In paragraaf 2.1 worden de onderwerpen vermeld waarvoor deze begrotingswet de wettelijke basis vormt.
2.1 Wettelijke basis
In deze paragraaf worden de uitgaven vermeld waarvoor deze begrotingswet de wettelijke basis vormt.
Artikel 45: Subsidie bouwimpuls jeugdzorginstellingen
In het aanvullende beleidsakkoord 2009–2015 van het vorige kabinet is een reeks van maatregelen opgenomen om de economische ontwikkeling in 2009 en 2010 te stimuleren. In het kader hiervan zijn subsidies verleend aan 48 aanbieders van open jeugdzorg en 11 aanbieders van gesloten jeugdzorg voor bouw en onderhoud en de verduurzaming van bestaande gebouwen.
De subsidies zijn in 2009 en 2010 geheel bevoorschot, op twee instellingen na. Deze hebben in 2010 verlenging van de projectperiode aangevraagd, waarop de bevoorschotting in het laatste kwartaal is stopgezet en is doorgeschoven naar 2011. In totaal gaat het om een bedrag van € 1 077 080, bij de volgende instellingen:
| Instelling | Bedrag |
|---|---|
| Stichting Jeugdhulp Friesland | € 466 894 |
| Avenier Jeugd- en opvoedhulp | € 610 186 |
Verder heeft een aantal instellingen vlak voor of vlak na het verstrijken van de projectperiode verlenging van de projectperiode aangevraagd, wegens onvermijdbare en onvoorzienbare omstandigheden. Bij deze instellingen kon de bevoorschotting niet meer aangepast worden. Onderstaande instellingen hebben uitstel tot in 2011 gekregen voor één of meer projecten.
| Instelling | Instelling |
|---|---|
| Horizon | Entréa |
| Mutsaersstichting | Yorneo |
| Oosterpoort | Pactum |
| Trajectum | Kompaan en De Bocht |
| ’t Kabouterhuis | De Combinatie |
| Cardea | Trias Jeugdhulp |
| Maashorst | Timon |
| SGJ |
Artikel 98: Beheerskosten CAK
Het Centraal Administratie Kantoor (CAK) wordt omgevormd tot publiekrechtelijk zelfstandig bestuursorgaan (publiek ZBO). Ter voorbereiding van deze transitie zijn diverse activiteiten noodzakelijk, zoals de voorbereiding van de overgang arbeidsvoorwaarden personeel en pensioenen en de overgang van taken en bijbehorende boedel (juridisch, financieel, fiscaal). Hiervoor ontvangt het CAK in 2011 een bijdrage ter hoogte van € 950 000.
2.1. Wettelijke basis
In deze paragraaf worden de onderwerpen vermeld waarvoor deze begrotingswet de wettelijke basis vormt. Dit betreft:
Artikel 42
Aan de Wereldgezondheidsorganisatie (WHO) zal een bijdrage van € 58 000,– worden verstrekt voor de verspreiding van het Rapport Priority Medical Devices in het Franse, Russische en Spaanse taalgebied. Dit rapport is door de WHO in samenwerking met Nederland tot stand gebracht. In het rapport worden tekortkomingen en onvolkomenheden in de beschikbaarheid van Medische Hulpmiddelen op diagnostisch, therapeutisch en ondersteunend terrein zichtbaar gemaakt, die de aandacht behoeven van beleidsmakers en industrie.
2.2 Baten- en lastendiensten
Het eigen vermogen van het Nederlands Vaccin Instituut (NVI) is eind 2010 lager dan het niveau dat is overeengekomen met het ministerie van Financiën met het oog op de (voor)financiering van de veiligheidsvoorraden voor het Rijksvaccinatieprogramma (RVP). Krachtens artikel 19 lid 2 van de regeling baten-lastendiensten zegt VWS het bedrag toe dat nodig is om het eigen vermogen weer op peil te brengen. De oorzaken achter het te vermogenstekort zijn incidenteel van aard en daarom ligt aanpassing van de tarieven niet voor de hand.
3. Beleidsartikelen en niet-beleidsartikelen
3. Toelichting van de begrotingsmutaties
Beleidsartikel 41 Volksgezondheid
41.1 Algemene doelstelling
Een goede volksgezondheid, waarbij mensen gezond leven en zo min mogelijk bloot staan aan bedreigingen van hun gezondheid.
41.2 Budgettaire gevolgen van beleid begrotingsuitgaven (bedragen x € 1 000)
| Stand oorspronkelijk vastgestelde begroting 2011 | Stand vastgestelde mutaties ISB 2011 | Mutaties (+ of –) suppletoire begroting VJN 2011 | Stand suppletoire begroting VJN 2011 | Mutaties 2012 | Mutaties 2013 | Mutaties 2014 | Mutaties 2015 | |
|---|---|---|---|---|---|---|---|---|
| (1) | (2) | (3) | (4) = (1+2+3) | |||||
| Verplichtingen | 679 207 | 26 | – 34 307 | 644 926 | – 40 893 | – 33 573 | – 38 075 | – 36 569 |
| Uitgaven | 686 802 | 25 | – 6 665 | 680 162 | – 23 635 | – 29 685 | – 34 728 | – 34 982 |
| Programma-uitgaven | 677 722 | 25 | – 6 665 | 671 082 | – 23 635 | – 29 685 | – 34 728 | – 34 982 |
| 1. Meer mensen kiezen voor een gezonde leefstijl | 41 761 | 25 | – 2 000 | 39 786 | – 2 126 | – 3 669 | – 4 311 | – 4 373 |
| 2. Het voorkomen van gezondheidsschade door onveilig voedsel en onveilige producten | 73 521 | 0 | – 618 | 72 903 | – 598 | – 918 | – 918 | – 918 |
| 3. De vermijdbare ziektelast neemt af door een goede bescherming tegen infectieziekten en chronische ziekten | 343 407 | 0 | – 220 | 343 187 | – 641 | – 901 | – 851 | – 701 |
| 4. Er is een doelmatig systeem van openbare gezondheidszorg-voorzieningen dat bijdraagt aan een betere volksgezondheid | 202 353 | 0 | – 4 016 | 198 337 | – 19 913 | – 23 840 | – 28 291 | – 28 633 |
| 5. Het bevorderen van ethisch verantwoord handelen in de gezondheidszorg en bij het medisch wetenschappelijk onderzoek | 16 680 | 0 | 189 | 16 869 | – 357 | – 357 | – 357 | – 357 |
| Apparaatsuitgaven | 9 080 | 0 | 0 | 9 080 | 0 | 0 | 0 | 0 |
| Ontvangsten | 10 837 | 0 | 273 | 11 110 | 0 | 0 | 0 | 0 |
41.3 Financiële toelichting
Programma-uitgaven
Er zijn vijf operationele doelstellingen op dit beleidsartikel:
-
1. Meer mensen kiezen voor een gezonde leefstijl;
-
2. Het voorkomen van gezondheidsschade door onveilig voedsel en onveilige producten;
-
3. De vermijdbare ziektelast neemt af door een goede bescherming tegen infectieziekten en chronische ziekten;
-
4. Er is een doelmatig systeem van openbare gezondheidszorgvoorzieningen dat bijdraagt aan een betere volksgezondheid;
-
5. Het bevorderen van ethisch verantwoord handelen in de gezondheidszorg en bij het medisch wetenschappelijk onderzoek.
1. Meer mensen kiezen voor een gezonde leefstijl
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 41 786 |
| Mutaties suppletoire begroting VJN: | |
| 1. Overboeking naar artikel 41 OD 3 en 4. Betreft additionele opdrachten aan het RIVM op het terrein van de Voedselconsumptiepeiling, bloedstatusbepaling en GHB neurotoxiciteit. Daarnaast gaat het om het campagnebudget kinderwensconsult, middelen voor amendement Kooiman (TK 32 500 XVI nr. 16) over het in stand houden van het informatieaanbod en de innovatiekracht van het Erfocentrum, alsmede een aanvulling op het ZonMw-programma «Gezonde Slagkracht» . | – 855 |
| 2. Overboeking naar artikel 42 OD 2. Betreft Voorlichtingscampagne Zwangerschap en geboorte. In navolging van de adviezen van de Stuurgroep Zwangerschap en geboorte (TK 32 279 nr. 6) wordt fors ingezet op de verbetering van de perinatale zorg in Nederland. Eén van de maatregelen die daartoe moeten leiden is het verbeteren van de voorlichting over gezond zwanger worden aan met name groepen in achterstandssituaties. | – 965 |
| 3. Overige mutaties | – 180 |
| Stand suppletoire begroting VJN | 39 786 |
2. Het voorkomen van gezondheidsschade door onveilig voedsel en onveilige producten
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 73 521 |
|---|---|
| Mutaties suppletoire begroting VJN: | |
| 1. Overboeking naar artikel 41 OD 3 en 4. Betreft additionele opdrachten aan het RIVM op het terrein van het Nationale Kenniscentrum Alternatieven voor Dierproeven, het Kennis- en informatiepunt Risico’s van Nanotechnologie (KIR-nano), en onderzoek naar contaminanten en additieven. | – 725 |
| 2. Overige mutaties | 107 |
| Stand suppletoire begroting VJN | 72 903 |
3. De vermijdbare ziektelast neemt af door een goede bescherming tegen infectieziekten en chronische ziekten
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 343 407 |
|---|---|
| Mutaties suppletoire begroting VJN: | |
| 1. Het gaat hier om overheveling van middelen uit het BKZ voor enerzijds de reguliere HPV-campagne en anderzijds de bekostiging van onderzoek door het RIVM voor Hepatitis B. De HPV-campagne wordt via de begroting gefinancierd terwijl de middelen gereserveerd zijn op het BKZ. Om die reden is het noodzakelijk om een ijklijnmutatie in werking te stellen. Uiterlijk per 1-1-2012 wordt het vaccin tegen Hepatitis B toegevoegd aan het Rijksvaccinatieprogramma. | 7 000 |
| 2. Als gevolg van een vertraging in het project Respiratoir Syncytieel Virus (RSV)-vaccin zijn de verrichte uitgaven over 2010 lager uitgevallen. De middelen zijn doorgeschoven naar 2011. | 1 344 |
| 3. Overboeking van artikel 41 OD 1 en 2. Betreft onder andere het campagnebudget kinderwensconsult en middelen voor amendement Kooiman (TK 32 500 XVI nr. 16) over het in stand houden van het informatieaanbod en de innovatiekracht van het Erfocentrum. | 236 |
| 4. Overboeking naar artikel 98 (apparaat) in verband met dekking knelpunten Nederlands Vaccin Instituut (NVI) en Rijksinstituut voor Volksgezondheid en Milieu (RIVM). Onder andere vanwege de transitie bij beide agentschappen treden er frictiekosten op. De betaling van deze kosten wordt door de eigenaar gedaan. Vandaar dat er een overboeking naar artikel 98 plaatsvindt. | – 8 250 |
| 5. Overige mutaties | – 550 |
| Stand suppletoire begroting VJN | 343 187 |
4. Er is een doelmatig systeem van openbare gezondheidszorgvoorzieningen dat bijdraagt aan een betere volksgezondheid
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 202 353 |
| Mutaties suppletoire begroting VJN: | |
| 1. Overboeking van artikel 41 OD 1 en 2. Betreft onder andere additionele opdrachten aan het RIVM op het terrein van de Voedselconsumptiepeiling, het Nationaal Kenniscentrum Alternatieven voor Dierproeven, het kennis- en informatiepunt Risico’s van Nanotechnologie (KIR-nano), bloedstatusbepaling, GHB neurotoxiciteit, en contaminanten en additieven. | 1 344 |
| 2. Overboeking van artikel 42 OD 2. Het betreft de opdrachtverlening aan ZonMw voor de uitvoering van het programma Zwangerschap en geboorte. Dit programma loopt van 2011 tot en met 2015. Binnen het programma zal aandacht worden besteed aan de doelmatigheid en effectiviteit van het kinderwensconsult en van een extra echo in het laatste trimester van de zwangerschap. | 1 000 |
| 3. Ter invulling van de subsidietaakstelling uit het Regeerakkoord Rutte/Verhagen wordt onder andere de bevoorschotting ZonMw aangepast. | – 7 000 |
| 4. Overige mutaties | 640 |
| Stand suppletoire begroting VJN | 198 337 |
5. Het bevorderen van ethisch verantwoord handelen in de gezondheidszorg en bij het medisch wetenschappelijk onderzoek
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 16 680 |
|---|---|
| Mutaties suppletoire begroting VJN: | |
| 1. Overige mutaties | 189 |
| Stand suppletoire begroting VJN | 16 869 |
Apparaatsuitgaven
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 9 080 |
|---|---|
| Mutaties suppletoire begroting VJN: | |
| 1. Geen mutaties | 0 |
| Stand suppletoire begroting VJN | 9 080 |
Ontvangsten
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 10 837 |
|---|---|
| Mutaties suppletoire begroting VJN: | |
| 1. Overige mutaties | 273 |
| Stand suppletoire begroting VJN | 11 110 |
Beleidsartikel 42 Gezondheidszorg
42.1 Algemene doelstelling
Een goed werkend en innoverend zorgstelsel, gericht op een optimale combinatie van kwaliteit, toegankelijkheid en betaalbaarheid voor de burger.
42.2 Budgettaire gevolgen van beleid begrotingsuitgaven (bedragen x € 1 000)
| Stand oorspronkelijk vastgestelde begroting 2011 | Stand vastgestelde mutaties ISB 2011 | Mutaties (+ of –) suppletoire begroting VJN 2011 | Stand suppletoire begroting VJN 2011 | Mutaties 2012 | Mutaties 2013 | Mutaties 2014 | Mutaties 2015 | |
|---|---|---|---|---|---|---|---|---|
| (1) | (2) | (3) | (4) = (1+2+3) | |||||
| Verplichtingen | 8 347 187 | 4 372 | 244 233 | 8 595 792 | – 119 039 | – 1 122 736 | – 1 528 297 | – 2 296 605 |
| Uitgaven | 8 402 493 | 4 372 | 253 312 | 8 660 177 | – 109 770 | – 1 120 562 | – 1 528 297 | – 2 296 605 |
| Programma-uitgaven | 8 394 402 | 4 372 | 253 312 | 8 652 086 | – 109 770 | – 1 120 562 | – 1 528 297 | – 2 296 605 |
| 1. De positie van de burger in het zorgstelsel wordt versterkt | 1 620 | 0 | 1 289 | 2 909 | 0 | 0 | 0 | 0 |
| 2. Zorgaanbieders worden gestimuleerd om het door de burger gewenste zorgaanbod te realiseren | 1 351 313 | 0 | 102 808 | 1 454 121 | 92 606 | 75 252 | 70 560 | 69 563 |
| 3. Zorgverzekeraars bieden alle burgers een betaalbaar verzekerd pakket voor noodzakelijke zorg aan | 7 019 369 | 0 | 128 302 | 7 147 671 | – 214 676 | – 1 208 114 | – 1 610 457 | – 2 377 368 |
| 4. De burgers van de BES-eilanden kunnen gebruik maken van voorzieningen voor zorg en welzijn | 22 100 | 4 372 | 20 913 | 47 385 | 12 300 | 12 300 | 11 600 | 11 200 |
| Apparaatsuitgaven | 8 091 | 0 | 0 | 8 091 | 0 | 0 | 0 | 0 |
| Ontvangsten | 73 226 | 0 | 20 159 | 93 385 | 0 | 0 | 0 | 0 |
42.3 Financiële toelichting
Programma-uitgaven
Er zijn vier operationele doelstellingen op dit beleidsartikel:
-
1. De positie van de burger in het zorgstelsel wordt versterkt;
-
2. Zorgaanbieders worden gestimuleerd om het door de burger gewenste zorgaanbod te realiseren;
-
3. Zorgverzekeraar bieden alle burgers een betaalbaar verzekerd pakket van noodzakelijk zorg aan;
-
4. De burgers van de BES-eilanden kunnen gebruik maken van voorzieningen voor zorg en welzijn.
1. De positie van de burger in het zorgstelsel wordt versterkt
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 1 620 |
|---|---|
| Mutaties suppletoire begroting VJN: | |
| 1. Overboeking van artikel 98 (apparaat IGZ). Betreft een subsidiebijdrage aan het Koninklijk Nederlands Genootschap voor Fysiotherapie (KNGF) in het kader van de ontwikkeling van kwaliteitsindicatoren. | 384 |
| 2. Overboeking van artikel 98 (apparaat IGZ). Betreft Project onderhoud klantpreferenties tranche 1 t/m 3. | 272 |
| 3. Overige mutaties | 633 |
| Stand suppletoire begroting VJN | 2 909 |
2. Zorgaanbieders worden gestimuleerd om het door de burger gewenste zorgaanbod te realiseren
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 1 351 313 |
|---|---|
| Mutaties suppletoire begroting VJN: | |
| 1. Overheveling van middelen van het BKZ naar de VWS-begroting (ijklijnmutatie). Betreft middelen die vanuit het ziekenhuiskader worden overgeheveld naar het Fonds Ziekenhuisopleidingen (FZO). | 112 000 |
| 2. Overheveling van het BKZ naar de VWS-begroting (ijklijnmutatie). De maximumprijzen van een aantal geneesmiddelen zijn bij een herijking te laag vastgesteld. Op basis van een gerechtelijke uitspraak ontvangen zij compensatie voor de gederfde omzet. | 6 900 |
| 3. De kapitaallasten van het Nederlands Kanker Instituut (NKI) worden via een subsidie beschikbaar gesteld. Omdat de kapitaallasten van het NKI onderdeel zijn van de premiegelden dient een overheveling van het BKZ naar de VWS-begroting plaats te vinden. | 4 404 |
| 4. Er heeft zich vertraging bij de uitvoering van het financieel instrumentarium voorgedaan, waardoor er minder MIA-G geld is besteed dan is ontvangen vanuit het ministerie van Economische Zaken, Landbouw en Innovatie (EL&I). Een aantal reeds aangegane verplichtingen in 2010 is daardoor niet tot uitbetaling gekomen. Deze zijn doorgeschoven naar 2011. | 4 000 |
| 5. Voor de voortzetting van de subsidieregeling geïntegreerde eerstelijnscentra in Vinex-gebieden is € 3 miljoen per jaar nodig. | 3 000 |
| 6. Overheveling van middelen van het BKZ naar de VWS-begroting (ijklijnmutatie). Vanwege het uitstellen van de brede invoering van het kinderwensconsult worden pilots kinderwensconsult en een aantal andere maatregelen, gericht op terugdringen van babysterfte, door een schuif van premiemiddelen naar begroting gefinancierd. | 2 940 |
| 7. Betreft de afhandeling van een aantal bezwaartrajecten uit 2010 over aanvragen subsidie Stagefonds uit 2009 en 2010. Een deel van de bezwaren zal gegrond worden verklaard wat betekent dat deze subsidies alsnog moeten worden uitgekeerd. | 2 300 |
| 8. Ten behoeve van de invoering van de Wet verplichte geestelijke gezondheidszorg worden multidisciplinaire adviescommissies samengesteld ter versterking van de positie van ggz-cliënten, waarbij aandacht is voor alternatieven voor dwang. Voor de aanloopkosten in 2011 en 2012 wordt door VWS € 1,6 miljoen beschikbaar gesteld. | 1 600 |
| 9. Overboeking van artikel 98 OD 1. Het betreft uitgaven die samenhangen met de voorbereiding van het op te richten kwaliteitsinstituut. | 1 500 |
| 10. Overheveling van middelen van het BKZ naar de VWS-begroting (ijklijnmutatie). Instellingen dienen zich voor te bereiden op de overheveling van de geriatrische revalidatiezorg naar de Zvw. Het gaat onder andere om de registratie ten behoeve van dbc-ontwikkeling, ondersteuning van instellingen die meedoen met een kostprijsonderzoek, communicatie naar de sector over overheveling en de ontwikkeling kwaliteitsstandaarden. | 1 400 |
| 11. Extra middelen ten behoeve van de subsidiëring van de stichting Familievertrouwenspersoon (FVP), die in 2010 is opgericht om op te komen voor de belangen van familieleden (en andere betrokkenen) van mensen met psychiatrische problemen. | 1 080 |
| 12. Overboeking van artikel 41 OD 1. Betreft Voorlichtingscampagne Zwangerschap en geboorte. In navolging van de adviezen van de Stuurgroep Zwangerschap en geboorte (TK 32 279 nr. 6) wordt fors ingezet op de verbetering van de perinatale zorg in Nederland. Eén van de maatregelen die daartoe moeten leiden is het verbeteren van de voorlichting over gezond zwanger worden aan met name groepen in achterstandssituaties. | 965 |
| 13. Extra middelen ten behoeve van de voortzetting van de subsidiëring van de Stichting 113Online, een stichting die hulp verleent aan mensen in nood met suïcidegedachten. | 630 |
| 14. Overboeking naar artikel 41 OD 4. Het betreft de opdrachtverlening aan ZonMw voor de uitvoering van het programma «Zwangerschap en geboorte». Dit programma loopt van 2011 tot en met 2015. Binnen het programma zal aandacht worden besteed aan de doelmatigheid en effectiviteit van het kinderwensconsult en van een extra echo in het laatste trimester van de zwangerschap. | – 1 000 |
| 15. Ruimte prijsbijstelling opleidingsfonds. | – 8 000 |
| 16. Op basis van de realisatie in de afgelopen jaren kan de raming van de uitgaven voor de zorgkosten van illegalen en andere onverzekerbare vreemdelingen neerwaarts worden bijgesteld. | – 15 000 |
| 17. De eerder geraamde uitgaven voor een stelselwijziging op het gebied van orgaandonatie worden niet gerealiseerd. De middelen blijven beschikbaar voor de uitvoering van een plan van aanpak om de beschikbaarheid van donororganen te vergroten. | – 21 500 |
| 18. Overige mutaties | 5 507 |
| Stand suppletoire begroting VJN | 1 454 121 |
3. Zorgverzekeraar bieden alle burgers een betaalbaar verzekerd pakket van noodzakelijk zorg aan
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 7 019 369 |
|---|---|
| Mutaties suppletoire begroting VJN: | |
| 1. Bijstelling van de uitgavenraming Zorgtoeslag naar aanleiding van actuele ramingen van het Centraal Economisch Plan (CEP) 2011 van het Centraal Planbureau. | 105 430 |
| 2. Overheveling van middelen van het BKZ naar de VWS-begroting (ijklijnmutatie). De afgelopen jaren werden de ouderenregelingen voor de publieke, semipublieke (B3) en private ambulancediensten op verschillende manieren via het BKZ en begroting bekostigd. De bekostigingswijze wordt nu geüniformeerd welke uitgaat van bekostiging via de begroting. Hiervoor dienen premiemiddelen te worden overgeheveld naar de begroting van VWS. | 32 000 |
| 3. Overheveling van middelen van het BKZ naar de VWS-begroting (ijklijnmutatie). Het Centraal Administratie Kantoor wordt omgevormd tot publiekrechtelijk zelfstandig Bestuursorgaan (publiek ZBO). Ter voorbereiding van deze transitie zijn diverse activiteiten noodzakelijk, zoals de voorbereiding van de overgang arbeidsvoorwaarden personeel en pensioenen en de overgang van taken en bijbehorende boedel (juridisch, financieel, fiscaal). Dekking voor de hiermee gemoeide uitgaven is gevonden in vrijval van premiegefinancierde uitgaven van het College Sanering Zorginstellingen. | 950 |
| 4. Overboeking naar het ministerie van Veiligheid en Justitie in verband met de jaarlijkse bijdrage vanuit VWS aan het digitale communicatienetwerk voor de Nederlandse hulpverleningsdiensten (C2000). | – 4 090 |
| 5. Overboeking naar artikel 98 OD 1 ten behoeve van de uitvoeringskosten van het CVZ met betrekking tot wanbetalers en onverzekerden. | – 5 954 |
| 6. Overige mutaties | – 34 |
| Stand suppletoire begroting VJN | 7 147 671 |
4. De burgers van de BES-eilanden kunnen gebruik maken van voorzieningen voor zorg en welzijn
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 26 472 |
|---|---|
| Mutaties suppletoire begroting VJN: | |
| 1. Door toename in zorgvolume worden er op de BES-eilanden meer zorgkosten gemaakt dan begroot. | 22 500 |
| 2. Overige mutaties | – 1 587 |
| Stand suppletoire begroting VJN | 47 385 |
Apparaatsuitgaven
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 8 091 |
| Mutaties suppletoire begroting VJN: | |
| 1. Geen mutaties | 0 |
| Stand suppletoire begroting VJN | 8 091 |
Ontvangsten
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 73 226 |
|---|---|
| Mutaties suppletoire begroting VJN: | |
| 1. In 2011 worden hogere terugontvangsten bij het opleidingsfonds. verwacht als gevolg van de vaststelling van de subsidieverlening eerste en tweede tranche uit eerdere jaren. | 20 000 |
| 2. Overige mutaties | 159 |
| Stand suppletoire begroting VJN | 93 385 |
Beleidsartikel 43 Langdurige zorg
43.1 Algemene doelstelling
Zorgen dat voor mensen met een langdurige of chronische aandoening van lichamelijke, verstandelijke of psychische aard zorg van goede kwaliteit beschikbaar is en dat deze zorg tegen voor de samenleving aanvaardbare maatschappelijke kosten wordt geleverd.
43.2 Budgettaire gevolgen van beleid begrotingsuitgaven (bedragen x € 1 000)
| Stand oorspronkelijk vastgestelde begroting 2011 | Stand vastgestelde mutaties ISB 2011 | Mutaties (+ of –) suppletoire begroting VJN 2011 | Stand suppletoire begroting VJN 2011 | Mutaties 2012 | Mutaties 2013 | Mutaties 2014 | Mutaties 2015 | |
|---|---|---|---|---|---|---|---|---|
| (1) | (2) | (3) | (4) = (1+2+3) | |||||
| Verplichtingen | 6 124 234 | 0 | 170 023 | 6 294 257 | 64 869 | 25 972 | 17 227 | 22 487 |
| Uitgaven | 6 156 922 | 0 | 146 644 | 6 303 566 | 82 832 | 33 572 | 19 612 | 24 212 |
| Programma-uitgaven | 6 153 477 | 0 | 145 668 | 6 299 145 | 82 832 | 33 572 | 19 612 | 24 212 |
| 1. De positie van de burger in het zorgstelsel wordt versterkt | 65 168 | 0 | – 7 770 | 57 398 | – 4 100 | – 9 500 | – 16 800 | – 18 000 |
| 2. Voor iedere cliënt is de noodzakelijke zorg beschikbaar | 130 249 | 0 | 20 354 | 150 603 | 468 | 329 | 329 | 329 |
| 3. De zorg is effectief en veilig en wordt door de cliënt positief ervaren (kwalitatief goede zorg) | 126 708 | 0 | 7 333 | 134 041 | 11 253 | 5 733 | 1 683 | 1 483 |
| 4. De kosten van de zorg zijn maatschappelijk aanvaardbaar | 5 831 352 | 0 | 125 751 | 5 957 103 | 75 211 | 37 010 | 34 400 | 40 400 |
| Apparaatsuitgaven | 3 445 | 0 | 976 | 4 421 | 0 | 0 | 0 | 0 |
| Ontvangsten | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
43.3 Financiële toelichting
Programma-uitgaven
Er zijn vier operationele doelstellingen op dit beleidsartikel:
-
1. De positie van de burger in het zorgstelsel wordt versterkt;
-
2. Voor iedere cliënt is de noodzakelijke zorg beschikbaar;
-
3. De zorg is effectief en veilig en wordt door de cliënt positief ervaren (kwalitatief goed zorg);
-
4. De kosten van de zorg zijn maatschappelijk aanvaardbaar.
1. De positie van de burger in het zorgstelsel wordt versterkt
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 65 168 |
|---|---|
| Mutaties suppletoire begroting VJN: | |
| 1. Betalingen Zichtbare Zorg die niet meer in 2010 konden worden gerealiseerd. | 1 185 |
| 2. Overboeking naar artikel 98 (apparaat IGZ). Het betreft het beschikbaar stellen van de benodigde middelen voor de uitvoering van het jaarplan 2011 voor het project Zichtbare Zorg. | – 9 200 |
| 3. Overige mutaties | 245 |
| Stand suppletoire begroting VJN | 57 398 |
2. Voor iedere cliënt is de noodzakelijke zorg beschikbaar
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 130 249 |
|---|---|
| Mutaties suppletoire begroting VJN: | |
| 1. De rol van het Centrum Indicatiestelling Zorg (CIZ) bij de indicatiestelling in de AWBZ is aan het veranderen. Om deze omslag te faciliteren zijn investeringen nodig. Deze investeringen leiden uiteindelijk tot een kleiner en doelmatiger CIZ. | 11 200 |
| 2. Door vereenvoudiging en stroomlijnen van de indicatiestelling daalde de begroting van het CIZ de afgelopen jaren. Voor 2011 is echter nog een aanvulling op de instellingssubsidie noodzakelijk. | 5 885 |
| 3. Het betreft een overboeking van middelen die door vertraging niet meer besteed konden worden in 2010. Het gaat hierbij bijvoorbeeld om de financiële afwikkeling van de (afgeronde) werkzaamheden van het CIZ voor de pakketmaatregel begeleiding en middelen in het kader van de stimuleringsregeling kleinschalig wonen. | 3 652 |
| 4. Overboeking naar artikel 43 (apparaat). Betreft uitvoeringskosten van het project Regelhulp. | – 976 |
| 5. In het kader van de Wtcg kunnen mensen op basis van hun zorggebruik een tegemoetkoming krijgen in de meerkosten die zij hebben als gevolg van hun handicap / chronische ziekte. Voor een goede uitvoering van dit onderdeel van de Wtcg zijn extra uitvoeringskosten bij het CIZ gemaakt. | 593 |
| Stand suppletoire begroting VJN | 150 603 |
3. De zorg is effectief en veilig en wordt door de cliënt positief ervaren (kwalitatief goed zorg)
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 126 708 |
| Mutaties suppletoire begroting VJN: | |
| 1. In het regeerakkoord zijn vele maatregelen op het terrein van de AWBZ opgenomen (scheiden wonen/zorg, IQ-criterium, uitvoering AWBZ door zorgverzekeraars (UAZ), jeugd). De voorbereiding en de uitvoering hiervan leiden tot extra kosten waarin nog niet is voorzien. Die kosten hebben betrekking op onderzoek, stroomlijning/verbetering van de gegevensstromen in de AWBZ en kosten die direct gerelateerd zijn aan de implementatie van de maatregelen. Tegenover deze kosten staan de (al ingeboekte) besparingen in de AWBZ. | 6 101 |
| 2. Overige mutaties | 1 232 |
| Stand suppletoire begroting VJN | 134 041 |
4. De kosten van de zorg zijn maatschappelijk aanvaardbaar
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 5 831 352 |
|---|---|
| Mutaties suppletoire begroting VJN: | |
| 1. Een deel van de Wtcg-tegemoetkomingen over 2009 is niet in 2010 tot betaling gekomen. Deze tegemoetkomingen worden in 2011 betaald. Daarnaast wordt een structurele tegenvaller van € 50 miljoen verwacht. | 75 724 |
| 2. Bijstelling in de kosten van kortingen (BIKK) naar aanleiding van de actuele ramingen van het Centraal Economisch Plan (CEP) 2011 van het Centraal Planbureau. | 47 900 |
| 3. In het kader van de Wtcg kunnen mensen – op basis van hun zorggebruik – een tegemoetkoming krijgen in de meerkosten die zij hebben als gevolg van hun handicap/chronische ziekte. Voor een goede uitvoering van dit onderdeel van de Wtcg zijn verschillende extra uitgaven noodzakelijk. Het gaat daarbij onder andere om de volgende activiteiten: Adequate voorlichting aan burgers, zorgverzekeraars, zorgkantoren, (fiscale) intermediairs, patiëntenverenigingen en cliëntenorganisaties; Systeemtechnische aanpassingen als gevolg van de voorstellen van de Taskforce Linschoten en noodzakelijk onderzoek ter verbetering van de afbakening van de doelgroepen; Uitvoeringskosten die gemaakt worden door de Bureaus Jeugdzorg. | 1 557 |
| 4. Overige mutaties | 570 |
| Stand suppletoire begroting VJN | 5 957 103 |
Apparaatsuitgaven
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 3 445 |
|---|---|
| Mutaties suppletoire begroting VJN: | |
| 1. Overboeking van artikel 43 OD 2. Betreft uitvoeringskosten van het project Regelhulp. | 976 |
| Stand suppletoire begroting VJN | 4 421 |
Ontvangsten
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 0 |
|---|---|
| Mutaties suppletoire begroting VJN: | |
| 1. Geen mutaties | 0 |
| Stand suppletoire begroting VJN | 0 |
Beleidsartikel 44 Maatschappelijke ondersteuning
44.1 Algemene doelstelling
Alle burgers participeren in de samenleving.
44.2 Budgettaire gevolgen van beleid begrotingsuitgaven (bedragen x € 1 000)
| Stand oorspronkelijk vastgestelde begroting 2011 | Stand vastgestelde mutaties ISB 2011 | Mutaties (+ of –) suppletoire begroting VJN 2011 | Stand suppletoire begroting VJN 2011 | Mutaties 2012 | Mutaties 2013 | Mutaties 2014 | Mutaties 2015 | |
|---|---|---|---|---|---|---|---|---|
| (1) | (2) | (3) | (4) = (1+2+3) | |||||
| Verplichtingen | 106 018 | 0 | 8 145 | 114 163 | – 15 278 | – 24 346 | – 24 346 | – 24 346 |
| Uitgaven | 186 061 | 0 | 8 145 | 194 206 | – 15 278 | – 24 346 | – 24 346 | – 24 346 |
| Programma-uitgaven | 182 540 | 0 | 8 145 | 190 685 | – 15 278 | – 24 346 | – 24 346 | – 24 346 |
| 1. Burgers worden gestimuleerd actief te participeren in maatschappelijke verbanden | 19 230 | 0 | 10 336 | 29 566 | 0 | – 7 000 | – 7 000 | – 7 000 |
| 2. Burgers bieden anderen vrijwillige ondersteuning en kunnen gebruik maken van (organisaties van) vrijwillige ondersteuning | 78 336 | 0 | 0 | 78 336 | – 20 000 | – 23 000 | – 23 000 | – 23 000 |
| 3. Burgers met beperkingen kunnen gebruik maken van (algemene) voorzieningen en professionele ondersteuning | 65 965 | 0 | – 3 656 | 62 309 | – 3 100 | – 3 100 | – 3 100 | – 3 100 |
| 4. Burgers met (psycho) sociale problemen kunnen gebruik maken van tijdelijke ondersteuning | 19 009 | 0 | 1 465 | 20 474 | 7 822 | 8 754 | 8 754 | 8 754 |
| Apparaatsuitgaven | 3 521 | 0 | 0 | 3 521 | 0 | 0 | 0 | 0 |
| Ontvangsten | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
44.3 Financiële toelichting
Programma-uitgaven
Er zijn vier operationele doelstellingen op dit beleidsartikel:
-
1. Burgers worden gestimuleerd actief te participeren in maatschappelijke verbanden;
-
2. Burgers bieden anderen vrijwillige ondersteuning en kunnen gebruik maken van (organisaties van) vrijwillige ondersteuning;
-
3. Burgers met beperkingen kunnen gebruik maken van (algemene) voorzieningen en professionele ondersteuning;
-
4. Burgers met (psycho)sociale problemen kunnen gebruik maken van tijdelijke ondersteuning.
1. Burgers worden gestimuleerd actief te participeren in maatschappelijke verbanden
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 19 230 |
| Mutaties suppletoire begroting VJN: | |
| 1. Bij regeerakkoord zijn middelen vrijgemaakt voor transitiekosten bij de overheveling van de functie begeleiding naar de Wmo. De gereserveerde middelen voor 2011 worden nu overgeboekt naar de begroting van VWS. Over de inzet en verdeling van de middelen voor latere jaren vindt overleg met externen plaats en wordt later dit jaar besloten. Een nader te bepalen deel van de middelen zal aan gemeenten beschikbaar gesteld worden. | 10 000 |
| 2. Overige mutaties | 336 |
| Stand suppletoire begroting VJN | 29 566 |
2. Burgers bieden anderen vrijwillige ondersteuning en kunnen gebruik maken van (organisaties van) vrijwillige ondersteuning
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 78 336 |
|---|---|
| Mutaties suppletoire begroting VJN: | |
| 1. Geen mutaties | 0 |
| Stand suppletoire begroting VJN | 78 336 |
3. Burgers met beperkingen kunnen gebruik maken van (algemene) voorzieningen en professionele ondersteuning
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 65 965 |
|---|---|
| Mutaties suppletoire begroting VJN: | |
| 1. Overboeking naar het Gemeentefonds ten behoeve van middelen voor dure woningaanpassingen. Dure woningaanpassingen vormen een onderdeel van de Wmo en uiteindelijk zal het gehele budget voor deze aanpassingen aan het Gemeentefonds worden toegevoegd. | – 3 000 |
| 2. Overige mutaties | – 656 |
| Stand suppletoire begroting VJN | 62 309 |
4. Burgers met (psycho)sociale problemen kunnen gebruik maken van tijdelijke ondersteuning
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 19 009 |
|---|---|
| Mutaties suppletoire begroting VJN: | |
| 1. Vanuit het Regeerakkoord worden extra middelen beschikbaar gesteld ter voorkoming van ouderenmishandeling. De middelen worden onder meer gebruikt voor meer hulptrajecten, een meldcode en professionalisering van de hulpverlening. | 6 000 |
| 2. Overboeking naar het Gemeentefonds in verband met pilot «Mannelijke slachtoffers van geweld in afhankelijkheidsrelaties». | – 1 200 |
| 3. Overboeking naar het Gemeentefonds. Het betreft loonbijstelling decentralisatie-uitkering Vrouwenopvang. | – 1 246 |
| 4. Overboeking naar het ministerie van Veiligheid en Justitie. Het betreft een bijdrage voor de opvang van minderjarige meisjes door de instellingen Fier Fryslân en De Bocht. | – 1 339 |
| 5. Overige mutaties | – 750 |
| Stand suppletoire begroting VJN | 20 474 |
Apparaatsuitgaven
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 3 521 |
| Mutaties suppletoire begroting VJN: | |
| 1. Geen mutaties | 0 |
| Stand suppletoire begroting VJN | 3 521 |
Ontvangsten
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 0 |
|---|---|
| Mutaties suppletoire begroting VJN: | |
| 1. Geen mutaties | 0 |
| Stand suppletoire begroting VJN | 0 |
Beleidsartikel 45 Jeugdzorg
45.1 Algemene doelstelling
Kinderen in Nederland groeien gezond en veilig op en ontwikkelen zich tot zelfstandige en maatschappelijk betrokken burgers.
45.2 Budgettaire gevolgen van beleid begrotingsuitgaven (bedragen x € 1 000)
| Stand oorspronkelijk vastgestelde begroting 2011 | Stand vastgestelde mutaties ISB 2011 | Mutaties (+ of –) suppletoire begroting VJN 2011 | Stand suppletoire begroting VJN 2011 | Mutaties 2012 | Mutaties 2013 | Mutaties 2014 | Mutaties 2015 | |
|---|---|---|---|---|---|---|---|---|
| (1) | (2) | (3) | (4) = (1+2+3) | |||||
| Verplichtingen | 0 | 1 486 589 | 2 524 | 1 489 113 | – 653 | – 495 | 0 | 0 |
| Uitgaven | 0 | 1 847 281 | – 1 096 | 1 846 185 | – 653 | – 495 | 0 | 0 |
| Programma-uitgaven | 0 | 1 841 978 | – 1 171 | 1 840 807 | – 728 | – 1 065 | 0 | 0 |
| 1. Kinderen en hun ouders/verzorgers krijgen laagdrempelige ondersteuning bij het opgroeien, opvoeden en verzorgen | 0 | 391 813 | 572 | 392 385 | 0 | 0 | 0 | 0 |
| 2. Kinderen hebben een gezonde leefstijl en zijn actief en positief betrokken bij hun leefomgeving | 0 | 13 131 | – 952 | 12 179 | 0 | 0 | 0 | 0 |
| 3. Kinderen met ernstige opgroei- en opvoedproblemen en hun ouders/verzorgers krijgen op tijd effectieve hulp bij een zorgaanbieder | 0 | 1 437 034 | – 791 | 1 436 243 | – 728 | – 1 065 | 0 | 0 |
| Apparaatsuitgaven | 0 | 5 303 | 75 | 5 378 | 75 | 570 | 0 | 0 |
| Ontvangsten | 0 | 4 580 | 0 | 4 580 | 0 | 0 | 0 | 0 |
45.3 Financiële toelichting
Programma-uitgaven
Er zijn drie operationele doelstellingen op dit beleidsartikel:
-
1. Kinderen en hun ouders/verzorgers krijgen laagdrempelige ondersteuning bij het opgroeien, opvoeden en verzorgen
-
2. Kinderen hebben een gezonde leefstijl en zijn actief en positief betrokken bij hun leefomgeving
-
3. Kinderen met ernstige opgroei- en opvoedproblemen en hun ouders/verzorgers krijgen op tijd effectieve hulp bij een zorgaanbieder.
1. Kinderen en hun ouders/verzorgers krijgen laagdrempelige ondersteuning bij het opgroeien, opvoeden en verzorgen
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 391 813 |
|---|---|
| Mutaties suppletoire begroting VJN: | |
| 1. Overige mutaties | 572 |
| Stand suppletoire begroting VJN | 392 385 |
2. Kinderen hebben een gezonde leefstijl en zijn actief en positief betrokken bij hun leefomgeving
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 13 131 |
|---|---|
| Mutaties suppletoire begroting VJN: | |
| 1. Overboeking naar het ministerie van Onderwijs, Cultuur en Wetenschap (OCW). Het betreft de verlenging van het project «de wijkschool». | – 952 |
| Stand suppletoire begroting VJN | 12 179 |
3. Kinderen met ernstige opgroei- en opvoedproblemen en hun ouders/verzorgers krijgen op tijd effectieve hulp bij een zorgaanbieder
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 1 437 034 |
|---|---|
| Mutaties suppletoire begroting VJN: | |
| 1. Doorschuif budget jeugdzorg dat niet in 2010 tot besteding is gekomen. | 1 200 |
| 2. Overige mutaties | – 1 991 |
| Stand suppletoire begroting VJN | 1 436 243 |
Apparaatsuitgaven
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 5 303 |
|---|---|
| Mutaties suppletoire begroting VJN: | |
| 1. Betreft verschillende posten op het gebied van personele en materiële uitgaven. | 75 |
| Stand suppletoire begroting VJN | 5 378 |
Ontvangsten
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 4 580 |
| Mutaties suppletoire begroting VJN: | |
| 1. Geen mutaties | 0 |
| Stand suppletoire begroting VJN | 4 580 |
Beleidsartikel 46 Sport
46.1 Algemene doelstelling
Een sportieve samenleving waarin zowel veel aan sport wordt gedaan als van sport wordt genoten.
46.2 Budgettaire gevolgen van beleid begrotingsuitgaven (bedragen x € 1 000)
| Stand oorspronkelijk vastgestelde begroting 2011 | Stand vastgestelde mutaties ISB 2011 | Mutaties (+ of –) suppletoire begroting VJN 2011 | Stand suppletoire begroting VJN 2011 | Mutaties 2012 | Mutaties 2013 | Mutaties 2014 | Mutaties 2015 | |
|---|---|---|---|---|---|---|---|---|
| (1) | (2) | (3) | (4) = (1+2+3) | |||||
| Verplichtingen | 110 594 | 0 | – 25 386 | 85 208 | – 13 378 | – 370 | – 1 109 | – 1 110 |
| Uitgaven | 138 545 | 0 | – 21 494 | 117 051 | – 4 985 | – 200 | – 1 109 | – 1 110 |
| Programma-uitgaven | 136 385 | 0 | – 21 494 | 114 891 | – 4 985 | – 200 | – 1 109 | – 1 110 |
| 1. Mensen sporten en bewegen meer voor hun gezondheid | 30 230 | 0 | – 9 935 | 20 295 | – 4 985 | – 200 | – 1 109 | – 1 110 |
| 2. Via de sport ontmoeten mensen elkaar, doen mensen mee aan maatschappelijke activiteiten en gaan mensen respectvol met elkaar om | 71 229 | 0 | – 11 499 | 59 730 | 0 | 0 | 0 | 0 |
| 3. De topsport in Nederland staat symbool voor ambitie, is een bron van ontspanning en draagt bij aan ons nationale imago in binnen- en buitenland | 34 926 | 0 | – 60 | 34 866 | 0 | 0 | 0 | 0 |
| Apparaatsuitgaven | 2 160 | 0 | 0 | 2 160 | 0 | 0 | 0 | 0 |
| Ontvangsten | 870 | 0 | 0 | 870 | 0 | 0 | 0 | 0 |
46.3 Financiële toelichting
Programma-uitgaven
Er zijn drie operationele doelstellingen op dit beleidsartikel:
-
1. Mensen sporten en bewegen meer voor hun gezondheid;
-
2. Via de sport ontmoeten mensen elkaar, doen mensen mee aan maatschappelijke activiteiten en gaan mensen respectvol met elkaar om;
-
3. De topsport in Nederland staat symbool voor ambitie, is een bron van ontspanning en draagt bij aan ons nationale imago in binnen- en buitenland.
1. Mensen sporten en bewegen meer voor hun gezondheid
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 30 230 |
|---|---|
| Mutaties suppletoire begroting VJN: | |
| 1. Overboeking naar het Gemeentefonds in het kader van de Impuls Nationaal Actieplan Sport en Bewegen (NASB). Het gaat om de financiering van beweeginterventies met als doel het terugdringen van beweegarmoede bij weinig actieve burgers. Deze mutatie heeft betrekking op de tweede tranche van de Impuls NASB. | – 9 570 |
| 2. Overige mutaties | – 365 |
| Stand suppletoire begroting VJN | 20 295 |
3. Via de sport ontmoeten mensen elkaar, doen mensen mee aan maatschappelijke activiteiten en gaan mensen respectvol met elkaar om
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 71 229 |
|---|---|
| Mutaties suppletoire begroting VJN: | |
| 1. In het kader van de breedtesportimpuls konden gemeenten een bijdrage krijgen voor sportstimuleringsprojecten. Bij de vaststelling van deze bijdragen is in een beperkt aantal gevallen in 2010 de bijdrage onterecht naar beneden bijgesteld. Dit wordt dit jaar hersteld. | 990 |
| 2. Overboeking naar het Gemeentefonds in het kader van de Impuls Brede Scholen, Sport en Cultuur. Het gaat om de financiering van de aanstelling van combinatiefunctionarissen die werkzaam zijn op verschillende terreinen. Hierdoor worden sportverenigingen versterkt met het oog op hun maatschappelijke functie. Deze mutatie heeft betrekking op de eerste, tweede en derde tranche van de Impuls Brede Scholen, Sport en Cultuur. | – 12 489 |
| Stand suppletoire begroting VJN | 59 730 |
4. De topsport in Nederland staat symbool voor ambitie, is een bron van ontspanning en draagt bij aan ons nationale imago in binnen– en buitenland
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 34 926 |
|---|---|
| Mutaties suppletoire begroting VJN: | |
| 1. Overige mutaties | – 60 |
| Stand suppletoire begroting VJN | 34 866 |
Apparaatsuitgaven
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 2 160 |
|---|---|
| Mutaties suppletoire begroting VJN: | |
| 1. Geen mutaties | 0 |
| Stand suppletoire begroting VJN | 2 160 |
Ontvangsten
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 870 |
| Mutaties suppletoire begroting VJN: | |
| 1. Geen mutaties | 0 |
| Stand suppletoire begroting VJN | 870 |
Beleidsartikel 47 Oorlogsgetroffenen en herinnering Wereldoorlog II
47.1 Algemene doelstelling
De erfenis van WO II is afgewikkeld en mensen beseffen, mede op basis van de gebeurtenissen uit WO II, wat het betekent om in vrijheid te kunnen leven.
47.2 Budgettaire gevolgen van beleid begrotingsuitgaven (bedragen x € 1 000)
| Stand oorspronkelijk vastgestelde begroting 2011 | Stand vastgestelde mutaties ISB 2011 | Mutaties (+ of –) suppletoire begroting VJN 2011 | Stand suppletoire begroting VJN 2011 | Mutaties 2012 | Mutaties 2013 | Mutaties 2014 | Mutaties 2015 | |
|---|---|---|---|---|---|---|---|---|
| (1) | (2) | (3) | (4) = (1+2+3) | |||||
| Verplichtingen | 357 712 | 0 | 11 169 | 368 881 | 2 136 | 2 006 | 2 090 | 1 963 |
| Uitgaven | 358 141 | 0 | 4 724 | 362 865 | 2 362 | 2 226 | 2 090 | 1 963 |
| Programma-uitgaven | 357 388 | 0 | 4 724 | 362 112 | 2 362 | 2 226 | 2 090 | 1 963 |
| 1. Een kwalitatief goed en doelmatig stelsel van materiële en immateriële hulpverlening aan oorlogsgetroffenen WO II in een situatie van afbouw | 348 466 | 0 | 4 500 | 352 966 | 2 362 | 2 226 | 2 090 | 1 963 |
| 2. De herinnering aan WO II blijft levend en veel mensen – vooral jeugdigen – zijn zich van bewust van de betekenis van WO II | 8 922 | 0 | 224 | 9 146 | 0 | 0 | 0 | 0 |
| Apparaatsuitgaven | 753 | 0 | 0 | 753 | 0 | 0 | 0 | 0 |
| Ontvangsten | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
47.3 Financiële toelichting
Programma-uitgaven
Er zijn twee operationele doelstellingen op dit beleidsartikel:
-
1. Een kwalitatief goed en doelmatig stelsel van materiele en immateriële hulpverlening aan oorlogsgetroffenen WO II in een situatie van afbouw;
-
2. De herinnering aan WO II blijft levend en veel mensen – waaronder specifieke subgroepen zoals bijvoorbeeld jeugdigen – zijn zich bewust van de betekenis van WO II.
1. Een kwalitatief goed en doelmatig stelsel van materiele en immateriële hulpverlening aan oorlogsgetroffenen WO II in een situatie van afbouw
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 348 466 |
|---|---|
| Mutaties suppletoire begroting VJN: | |
| 1. Betreft de indexatie van de uitkeringen voor de oorlogsgetroffenen. | 2 500 |
| 2. Doorschuif budget uitvoeringskosten Pensioen- en Uitkeringsraad, dat niet in 2010 tot besteding is gekomen. | 2 000 |
| Stand suppletoire begroting VJN | 352 966 |
2. De herinnering aan WO II blijft levend en veel mensen – waaronder specifieke subgroepen zoals bijvoorbeeld jeugdigen – zijn zich bewust van de betekenis van WO II
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 8 922 |
|---|---|
| Mutaties suppletoire begroting VJN: | |
| 1. Doorschuif van het budget voor het programma «Erfgoed van de oorlog» dat niet in 2010 tot besteding is gekomen. | 224 |
| Stand suppletoire begroting VJN | 9 146 |
Apparaatsuitgaven
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 753 |
|---|---|
| Mutaties suppletoire begroting VJN: | |
| 1. Geen mutaties | 0 |
| Stand suppletoire begroting VJN | 753 |
Ontvangsten
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 0 |
|---|---|
| Mutaties suppletoire begroting VJN: | |
| 1. Geen mutaties | 0 |
| Stand suppletoire begroting VJN | 0 |
Niet-beleidsartikel 98 Algemeen
98.1 Algemene doelstelling
In dit niet-beleidsartikel worden de uitgaven beschreven die niet specifiek aan een van de beleidsdoelstellingen uit de voorgaande beleidsartikelen zijn toe te rekenen. Het gaat hierbij om ministeriebrede programma- en apparaatsuitgaven.
98.2 Budgettaire gevolgen van beleid begrotingsuitgaven (bedragen x € 1 000)
| Stand oorspronkelijk vastgestelde begroting 2011 | Stand vastgestelde mutaties ISB 2011 | Mutaties (+ of –) suppletoire begroting VJN 2011 | Stand suppletoire begroting VJN 2011 | Mutaties 2012 | Mutaties 2013 | Mutaties 2014 | Mutaties 2015 | |
|---|---|---|---|---|---|---|---|---|
| (1) | (2) | (3) | (4) = (1+2+3) | |||||
| Verplichtingen | 301 660 | – 4 995 | 48 954 | 345 619 | 12 495 | 11 290 | 10 402 | 9 843 |
| Uitgaven | 307 757 | – 4 995 | 49 502 | 352 264 | 13 075 | 11 363 | 10 455 | 9 843 |
| Programma-uitgaven | 93 213 | 308 | 11 821 | 105 342 | 119 | – 734 | – 1 160 | – 1 587 |
| 1. Beheer en toezicht stelsel | 86 182 | 0 | 11 921 | 98 103 | 545 | 545 | 545 | 545 |
| 2. Internationale samenwerking | 7 031 | 0 | – 426 | 6 605 | – 426 | – 1 279 | – 1 705 | – 2 132 |
| 3. Verzameluitkering VWS | 0 | 308 | 326 | 634 | 0 | 0 | 0 | 0 |
| Apparaatsuitgaven | 214 544 | – 5 303 | 37 681 | 246 922 | 12 956 | 12 097 | 11 615 | 11 430 |
| – Inspectie Gezondheidszorg | 47 391 | 0 | 14 782 | 62 173 | 2 662 | 2 155 | 2 147 | 2 013 |
| – Sociaal en Cultureel Planbureau en Raad voor Maatschappelijke Ontwikkeling | 5 779 | 0 | 866 | 6 645 | 0 | 0 | 0 | 0 |
| – Raad voor de Volksgezondheid en Zorg | 2 858 | 0 | – 44 | 2 814 | 0 | 0 | 0 | 0 |
| – Gezondheidsraad | 3 397 | 0 | – 91 | 3 306 | – 91 | – 91 | – 91 | – 91 |
| – Centrale Commissie Mensgebonden Onderzoek | 1 377 | 0 | 171 | 1 548 | 317 | 317 | 317 | 317 |
| – Strategisch onderzoek RIVM | 18 050 | 0 | 16 459 | 34 509 | 4 709 | 4 709 | 4 709 | 4 709 |
| – Strategisch onderzoek NVI | 7 709 | 0 | – 4 709 | 3 000 | – 4 709 | – 4 709 | – 4 709 | – 4 709 |
| – Inspectie Jeugdzorg | 5 932 | 0 | – 16 | 5 916 | 0 | 0 | 0 | 0 |
| – Personeel en materieel kernministerie | 122 051 | – 5 303 | 10 263 | 127 011 | 10 068 | 9 716 | 9 242 | 9 191 |
| Ontvangsten | 8 980 | 0 | 1 795 | 10 775 | 895 | 895 | 895 | 895 |
98.3 Financiële toelichting
Programma-uitgaven
Er zijn drie operationele doelstellingen op dit niet-beleidsartikel:
-
1. Beheer en toezicht stelsel;
-
2. Internationale samenwerking bevorderen;
-
3. Verzameluitkering VWS.
1. Beheer en toezicht stelsel
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 86 182 |
|---|---|
| Mutaties suppletoire begroting VJN: | |
| 1. Overheveling van middelen van het BKZ naar de VWS-begroting (ijklijnmutatie) vanwege extra middelen voor uitvoering van het werkplan van de NZa. | 7 051 |
| 2. Overboeking van artikel 42 OD 3 ten behoeve van de uitvoeringskosten van het CVZ met betrekking tot wanbetalers en onverzekerden. | 5 954 |
| 3. Overboeking naar artikel 42 OD 2. Het betreft uitgaven die samenhangen met de voorbereiding van het op te richten kwaliteitsinstituut. | – 1 500 |
| 4. Overige mutaties | 416 |
| Stand suppletoire begroting VJN | 98 103 |
2. Internationale samenwerking bevorderen
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 7 031 |
| Mutaties suppletoire begroting VJN: | |
| 1. Overige mutaties | – 426 |
| Stand suppletoire begroting VJN | 6 605 |
3. Verzameluitkering VWS
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 308 |
|---|---|
| Mutaties suppletoire begroting VJN: | |
| 1. Toevoeging aan de verzameluitkering. Betreft subsidies aan Frieslab (gemeente Leeuwarden) en Centrum voor Topsport en Onderwijs (gemeente Eindhoven). | 326 |
| Stand suppletoire begroting VJN | 634 |
Apparaatsuitgaven
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 209 241 |
| Mutaties suppletoire begroting VJN: | |
| 1. Overboeking van artikel 43 OD 1van artikel 98 (apparaat IGZ). Het betreft het beschikbaar stellen van een deel van de benodigde middelen voor de uitvoering van het jaarplan 2011 voor het project Zichtbare Zorg. | 9 200 |
| 2. Overboeking van artikel 41 OD 3 in verband met dekking knelpunten Nederlands Vaccin Instituut (NVI) en Rijksinstituut voor Volksgezondheid en Milieu (RIVM). Onder andere vanwege de transitie bij beide agentschappen treden er frictiekosten op. De betaling van deze kosten wordt door de eigenaar gedaan. | 8 250 |
| 3. Betreft reparatie van historisch gegroeide scheefgroei tussen normkosten per formatieplaats en de kosten die uit de daadwerkelijke toegestane bezetting volgen. | 8 000 |
| 4. IGZ. Vanuit het regeerakkoord worden extra middelen beschikbaar gesteld voor de intensivering van het toezicht, zoals meer inspecties. De ouderenzorg staat hierbij centraal. | 4 000 |
| 5. Het betreft hier compensatie aan het RIVM voor in 2010 opgetreden huisvestingslasten. Het RIVM is niet in staat om deze lasten volledig te dragen. | 3 500 |
| 6. Hogere uitgaven bij inbesteding van een aantal uitvoerende taken (personeelsregistratie, salarisadministratie, archivering, mobiliteits- en loopbaanadvies, kantoorautomatisering, facilitaire dienstverlening) en hogere uitgaven bij inbesteding van ICT-dienstverlening. | 2 452 |
| 7. De IGZ heeft op het gebied van ICT een inhaalslag te maken. Voor de meeste toezichtactiviteiten van de IGZ bestaat nog geen geschikte ICT-ondersteuning. Het gaat om digitalisering van werkprocessen en verbeteren data infrastructuur. | 1 145 |
| 8. Desaldering huisvestingskosten ACBG 2011: door vertraging bij de verhuizing naar Utrecht zijn het resultaat en eigen vermogen in 2010 hoger uitgevallen, maar voorziet het ACBG voor 2011 juist een tekort door dubbele huisvestingslasten. Eigen vermogen per ultimo 2010 wordt afgeroomd en ingezet voor dekking van dat tekort. | 900 |
| 9. Dit betreft een budgetneutrale verhoging van de uitgavenraming IGZ. Hier tegenover staan structurele ontvangsten IGZ. | 895 |
| 10. Overboeking naar artikel 42 OD 1van artikel 98 (apparaat, IGZ). Betreft een subsidiebijdrage aan het Koninklijk Nederlands Genootschap voor Fysiotherapie (KNGF) in het kader van de ontwikkeling van kwaliteitsindicatoren. | – 384 |
| 11. Overboeking naar artikel 42 OD 1. Betreft Project onderhoud klantpreferenties tranche 1 t/m 3. | – 272 |
| 12. Overboeking naar het ministerie van Infrastructuur en Milieu (IenM). Het ICT-beheer van VWS is sinds 2008 ondergebracht bij een Shared Service Organisatie (SSO) bij het ministerie van IenM. Betreft ICT-kosten eerste kwartaal 2011 dienstverlening SSO. | – 2 468 |
| 13. Overige mutaties | 2 463 |
| Stand suppletoire begroting VJN | 246 922 |
Ontvangsten
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 8 980 |
|---|---|
| Mutaties suppletoire begroting VJN: | |
| 1. Desaldering huisvestingskosten ACBG 2011: door vertraging bij de verhuizing naar Utrecht zijn het resultaat en eigen vermogen in 2010 hoger uitgevallen, maar voorziet het ACBG voor 2011 juist een tekort door dubbele huisvestingslasten. Eigen vermogen per ultimo 2010 wordt afgeroomd en ingezet voor dekking van dat tekort. | 900 |
| 2. Structurele ontvangsten IGZ. Hier tegenover staat een budgetneutrale verhoging van de uitgavenraming IGZ. | 895 |
| Stand suppletoire begroting VJN | 10 775 |
Niet-beleidsartikel 99 Nominaal en Onvoorzien
99.1 Algemene doelstelling
Dit is een technisch, administratief artikel, waarop middelen voor de loon en prijsbijstelling worden geparkeerd voordat ze worden overgeheveld naar de desbetreffende beleidsartikelen. Ook worden hierop de onvoorziene uitgaven geraamd. Daarnaast worden op dit artikel de taakstellingen geboekt, voordat deze worden verdeeld over de beleidsartikelen.
99.2 Budgettaire gevolgen van beleid begrotingsuitgaven (bedragen x € 1 000)
| Stand oorspronkelijk vastgestelde begroting 2011 | Stand vastgestelde mutaties ISB 2011 | Mutaties (+ of –) suppletoire begroting VJN 2011 | Stand suppletoire begroting VJN 2011 | Mutaties 2012 | Mutaties 2013 | Mutaties 2014 | Mutaties 2015 | |
|---|---|---|---|---|---|---|---|---|
| (1) | (2) | (3) | (4) = (1+2+3) | |||||
| Verplichtingen | – 53 902 | 2 790 | 72 923 | 21 811 | 127 834 | 162 948 | 167 986 | 161 915 |
| Uitgaven | – 58 358 | 2 790 | 74 023 | 18 455 | 127 859 | 162 989 | 167 986 | 161 915 |
| Programma-uitgaven | – 58 358 | 2 790 | 74 023 | 18 455 | 127 859 | 162 989 | 167 986 | 161 915 |
| 1. Loonbijstelling | 1 023 | 0 | 44 082 | 45 105 | 40 843 | 34 739 | 34 071 | 33 256 |
| 2. Prijsbijstelling | 27 257 | 2 790 | 15 912 | 45 959 | 24 659 | 24 215 | 24 184 | 23 976 |
| 3. Onvoorzien | 149 | 0 | – 149 | 0 | – 1 125 | – 1 081 | – 1 081 | – 1 081 |
| 4. Taakstelling | – 86 787 | 0 | 14 178 | – 72 609 | 63 482 | 105 116 | 110 812 | 105 764 |
| Ontvangsten | 5 000 | 0 | 0 | 5 000 | 0 | 0 | 0 | 0 |
99.3 Financiële toelichting
Programma-uitgaven
Er zijn vier operationele doelstellingen op dit niet-beleidsartikel:
-
1. Loonbijstelling;
-
2. Prijsbijstelling;
-
3. Onvoorzien;
-
4. Taakstelling.
1. Loonbijstelling
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 1 023 |
|---|---|
| Mutaties suppletoire begroting VJN: | |
| 1. Loonbijstelling tranche 2011, kader Rijksbegroting | 36 807 |
| 2. Loonbijstelling tranche 2011, kader Zorg | 8 182 |
| 3. Loonbijstelling tranche 2011, kader N (niet behorend tot de rijksbegroting) | 116 |
| 4. Inzet van resterende middelen uit loonbijstelling tranche 2010 voor dekking van taakstellingen op de VWS-begroting (artikel 99 OD 4). | – 152 |
| 5. Ruimte uit hoofde van niet-gebruikte reservering voor tegenvallers omdat de loonbijstelling 2010 rijksbreed niet is uitgekeerd. | – 871 |
| Stand suppletoire begroting VJN | 45 105 |
2. Prijsbijstelling
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 30 047 |
|---|---|
| Mutaties suppletoire begroting VJN: | |
| 1. Prijsbijstelling tranche 2011, kader Rijksbegroting | 19 055 |
| 2. Prijsbijstelling tranche 2011, kader Zorg | 16 414 |
| 3. Prijsbijstelling tranche 2011, kader N (niet behorend tot de rijksbegroting) | 93 |
| 4. Ruimte uit hoofde van binnen VWS niet-uitgekeerde prijsbijstelling 2010. | – 7 231 |
| 5. Inzet van resterende middelen uit prijsbijstelling tranche 2010 voor dekking van taakstellingen op de VWS-begroting (artikel 99 OD 4). | – 12 419 |
| Stand suppletoire begroting VJN | 45 959 |
3. Onvoorzien
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 149 |
|---|---|
| Mutaties suppletoire begroting VJN: | |
| 1. Inzet van resterende middelen uit onvoorzien tranche 2010 voor dekking van taakstellingen op de VWS-begroting (artikel 99 OD 4). | – 149 |
| Stand suppletoire begroting VJN | 0 |
4. Taakstelling
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | -86 787 |
|---|---|
| Mutaties suppletoire begroting VJN: | |
| 1. Reductie taakstellende onderuitputting. | 13 500 |
| 2. Inzet van resterende middelen loon- en prijsbijstelling tranche 2010 en onvoorzien voor dekking van taakstellingen op de VWS-begroting (artikel 99 OD 4). | 12 720 |
| 3. Subsidietaakstelling uit het Regeerakkoord. | 10 000 |
| 4. Gedeeltelijke dekking vanuit de VWS-begroting ten behoeve van reservering voor het BKZ-kader. Betreft een verhoging van de taakstellende onderuitputting op artikel 99. | – 22 000 |
| 5. Overige mutaties | – 42 |
| Stand suppletoire begroting VJN | – 72 609 |
Ontvangsten
| Stand vastgestelde incidentele suppletoire begroting (bedragen x € 1 000) | 5 000 |
|---|---|
| Mutaties suppletoire begroting VJN: | |
| 1. Geen mutaties | 0 |
| Stand suppletoire begroting VJN | 5 000 |
3. TOELICHTING VAN DE BEGROTINGSMUTATIES
Artikel 41 Volksgezondheid
41.1 Algemene beleidsdoelstelling
Een goede volksgezondheid, waarbij mensen gezond leven en zo min mogelijk bloot staan aan bedreigingen van hun gezondheid.
Belangrijkste beleidsonderwerpen 2011
Belangrijkste beleidsonderwerpen 2011
Het jaar 2011 zal vooral in het teken staan van de nieuwe nota Landelijk Gezondheidsbeleid (preventienota) waarin het kabinet zijn reactie zal geven op de Volksgezondheid Toekomst Verkenningen die het RIVM in 2010 heeft uitgebracht. Volgend op deze kabinetsnota stellen gemeenten hun lokale nota’s Gezondheidsbeleid op.
Op basis van de huidige prioriteiten op het gebied van gezondheid en preventie (kamerstuk 22 894 nr. 134) staan vier beleidslijnen centraal:
• Bestaande preventiemaatregelen (gezondheidsbescherming en ziektepreventie) in stand houden («dijkbewaking») en innoveren;
• Integraal gezondheidsbeleid: Vanuit de publieke gezondheidszorg wordt afstemming en samenwerking gezocht met verschillende sectoren, zowel binnen het zorgveld (preventie, curatie, maatschappelijke ondersteuning en langdurige zorg) als daarbuiten (onderwijs, sociale zekerheid, werk en ruimtelijke ordering). Hoewel integraal gezondheidsbeleid voor alle Nederlanders effect zal hebben, zal een potentieel grote gezondheidswinst te behalen zijn bij de laagopgeleiden. Met andere departementen werkt het Ministerie van VWS aan een meer integraal en samenhangend gezondheidsbeleid in lijn met het op 19 oktober 2009 (kamerstuk 22 894 nr. 237) verschenen kabinetsstandpunt op de uitgebrachte adviezen van de Raad voor de Volksgezondheid en Zorg (RVZ), Onderwijsraad en de Raad voor het Openbaar Bestuur, alsmede van de Sociaal Economische Raad (SER) over parallelle belangen bij gezondheid. Systematische aandacht voor gezondheid en de effecten van beleid op gezondheid in verschillende sectoren, zal bevorderen dat gezondheidsaspecten bij alle beleidsdossiers vanzelfsprekend aan de orde komen;
• Preventie via de zorg versterken. Met de vergrijzing neemt het aantal mensen dat lijdt aan chronische ziekten verder toe. In de brief «Programmatische aanpak van chronische ziekten» van 13 juni 2008 (kamerstuk 31 200 XVI nr. 155) is geschetst wat de ambities op dit gebied zijn. Belangrijk onderdeel van de aanpak gericht op het voorkomen van (het verder verergeren van) chronische ziekten is de curatieve zorg en preventie meer aan elkaar te verbinden. Verder wordt het Nationaal Actieprogramma Diabetes uitgevoerd;
• Bestuurlijke vernieuwing realiseren waar dit nodig is: er wordt gestreefd naar gebiedscongruentie tussen de Gemeentelijke of Gemeenschappelijke Gezondheidsdiensten (GGD’en) en de Geneeskundige Hulpverlening bij Ongevallen en Rampen (GHOR) regio’s. Accordering van de tweede tranche van de Wet publieke gezondheid door het parlement is daarvoor noodzakelijk.
Naar verwachting zal in 2011 een aantal wijzigingen van medisch-ethische wetten in het parlement behandeld worden. Het gaat bijvoorbeeld om de wijziging van de Wet medisch-wetenschappelijk onderzoek met mensen en de Embryowet. Daarnaast zal nog een aantal (wets)evaluaties worden gestart. Het gaat om de evaluatie van de Centrale deskundigencommissie late zwangerschapsafbreking en levensbeëindiging bij pasgeborenen, als ook de Embryowet, de Wet levensbeëindiging op verzoek en hulp bij zelfdoding, Wet medisch-wetenschappelijk onderzoek met mensen en de Wet donorgegevens kunstmatige bevruchting. Ook wacht de wijziging van het Besluit afbreking zwangerschap (BAZ) nog op behandeling in het parlement.
De abortushulpverlening zal in 2011 verdere aandacht vragen – niet alleen vanwege de wijziging van het BAZ – maar evenzeer vanwege het verbeteren van de opleiding van de hulpverleners, alsmede het verbeteren van de financieringsstructuur van de abortushulpverlening. Daarnaast zal het standpunt op het advies van de commissie medisch-wetenschappelijk onderzoek met minderjarigen worden uitgewerkt, alsmede het standpunt op de Toekomstvisie van de Centrale Commissie Mensgebonden Onderzoek. Eind 2010 zal het wetsontwerp Zeggenschap lichaamsmateriaal naar de Ministerraad worden verstuurd. Naar verwachting kan het ontwerp dan in 2011 aan de Tweede Kamer worden aangeboden.
Ministeriële verantwoordelijkheid
Ministeriële verantwoordelijkheid
De bewindspersonen van VWS zijn verantwoordelijk voor het:
• Bevorderen dat mensen gezonder gaan leven;
• Beschermen van consumenten tegen onveilige consumentenproducten en levensmiddelen;
• Bevorderen van veilig gedrag en een veilige omgeving ter voorkoming van letsels door ongevallen in de privésfeer;
• De vroegopsporing van (risico’s op) ziekten;
• Beschermen van burgers tegen (de gevolgen van) infectieziekten en rampen;
• Effectueren van een doelmatige en effectieve openbare gezondheidszorg;
• Scheppen van de randvoorwaarden voor meer preventie via de zorg;
• Bevorderen van ethisch verantwoord handelen in de gezondheidszorg en bij het medisch wetenschappelijk onderzoek.
Externe factoren
Externe factoren
Veel ziekte overkomt mensen. Maar ziekte is ook vaak te voorkomen. Door burgers zelf, en via de wijken, op scholen, in de sport, op het werk en in de zorg. Vaak is er sprake van een parallellie van belangen. Om onze beleidsdoelen te bereiken, is samenwerking van belang met andere ministeries, gemeenten, het bedrijfsleven, scholen, werkgevers en werknemers, zorgverzekeraars en -aanbieders (beroepsgroepen), maatschappelijke organisaties en de sportsector.
Binnen de overheid is een aantal actoren werkzaam op het terrein van de volksgezondheid:
• Gemeenten staan voor de collectieve preventie op lokaal niveau. Elke vier jaar brengen gemeenten, in het kader van de Wet publieke gezondheid, een nota gemeentelijk gezondheidsbeleid uit. Bij de vormgeving en uitvoering van het lokaal gezondheidsbeleid spelen GGD’en een belangrijke rol;
• Het RIVM is een expertise- en regiecentrum voor de publieke gezondheid. Daartoe zijn er centra voor Infectieziektebestrijding, Bevolkingsonderzoek, Gezond Leven en Gezondheid en Milieu;
• Het NVI koopt vaccins in en levert vaccins voor de Nederlandse vaccinatieprogramma’s, zoals het Rijksvaccinatieprogramma en het Nationaal Programma Grieppreventie;
• De nieuwe Voedsel en Waren Autoriteit (nVWA) handhaaft de wettelijke regels voor alcohol, tabak, eet- en drinkwaren en consumentenproducten;
• De Inspectie voor de Gezondheidszorg (IGZ) houdt onder meer toezicht op de volksgezondheid en verricht onderzoek naar de staat van de volksgezondheid.
Het nationale preventiebeleid is deels afhankelijk van ontwikkelingen in EU-verband of op mondiaal niveau. Nederland is actief op het terrein van voedsel- en productveiligheid, gezonde voeding en infectieziektebestrijding in EU- en WHO-verband.
Prestatie-indicatoren
Prestatie-indicatoren
Het volksgezondheidsbeleid wordt gemeten met de indicatoren absolute levensverwachting en levensverwachting in goed ervaren gezondheid.
Het RIVM brengt vierjaarlijks de Volksgezondheid Toekomst Verkenningen en tweejaarlijks de Zorgbalans uit, die inzicht bieden in de toestand en de toekomstige ontwikkeling van de volksgezondheid.
2000 | 2003 | 2005 | 2007 | 2008 | 2009 | Streefwaarde 2011 | |
|---|---|---|---|---|---|---|---|
1. Absolute levensverwachting in jaren: | |||||||
– mannen | 75,5 | 76,2 | 77,2 | 78,0 | 78,3 | 78,5 | ≥ 78,5 |
– vrouwen | 80,6 | 80,9 | 81,6 | 82,3 | 82,3 | 82,6 | ≥ 82,6 |
2. waarvan jaren in goed ervaren gezondheid: | |||||||
– mannen | 61,5 | 62,4 | 62,5 | 64,7 | 63,7 | – | ≥ 63,7 |
– vrouwen | 60,9 | 61,6 | 61,8 | 63,4 | 63,5 | – | ≥ 63,5 |
Bron & toelichting
1. CBS – Verschil in levensverwachting mannen en vrouwen wordt kleiner – Webmagazine
De levensverwachting van in Nederland geboren meisjes in 2009 bedroeg 82,6 jaar. Dat is 4 jaar hoger dan die van jongens (78,5 jaar). Sinds 1980 is het verschil in levensverwachting tussen de seksen kleiner geworden. Mannen boekten vanaf 1980 een winst van 6,0 jaar, vrouwen zijn gemiddeld 3,4 jaar ouder geworden. De verklaring is de sterke daling van de sterfte: ondanks de vergrijzing is in de periode 2002–2007 het aantal sterfgevallen ieder jaar gedaald.
2. CBS StatLine – Gezonde levensverwachting; vanaf 1981
De cijfers over 2009 worden in het najaar 2010 verwacht. Voor het berekenen van levensverwachting in als goed ervaren gezondheid is het aantal «gezonde» jaren bepaald op basis van een vraag naar de ervaren gezondheid. In de loop der jaren is de vraag naar de ervaren gezondheid op twee (vrijwel identieke) manieren gesteld, namelijk:
1. Hoe is het over het algemeen met uw gezondheid?
2. Hoe is over het algemeen de gezondheidstoestand van onderzochte persoon?
Mensen die deze vraag beantwoorden met «goed» of «zeer goed» worden gezond genoemd.
41.2 Budgettaire gevolgen van beleid
41.2.1 Begrotingsuitgaven
2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|---|
Verplichtingen | 1 063 588 | 824 970 | 678 757 | 647 932 | 639 376 | 626 733 | 620 203 |
Uitgaven | 800 736 | 841 382 | 686 352 | 654 531 | 640 435 | 626 733 | 620 203 |
Programma-uitgaven | 791 604 | 831 396 | 677 272 | 645 526 | 631 430 | 617 728 | 611 198 |
1. Meer mensen kiezen voor een gezonde leefstijl | 44 824 | 43 750 | 41 761 | 40 756 | 41 382 | 42 290 | 41 940 |
2. Het voorkomen van gezondheidsschade door onveilig voedsel en onveilige producten | 80 341 | 81 387 | 73 071 | 78 548 | 78 548 | 78 548 | 78 548 |
3. De vermijdbare ziektelast neemt af door een goede bescherming tegen infectie- en chronische ziekten | 488 648 | 480 080 | 343 407 | 341 186 | 343 543 | 348 609 | 343 849 |
4. Er is een doelmatig systeem van openbare gezondheidszorgvoorzieningen dat bijdraagt aan een betere volksgezondheid | 162 355 | 209 656 | 202 353 | 169 082 | 152 091 | 132 415 | 130 995 |
5. Het bevorderen van ethisch verantwoord handelen in de gezondheidszorg en bij medisch-wetenschappelijk onderzoek | 15 436 | 16 523 | 16 680 | 15 954 | 15 866 | 15 866 | 15 866 |
Apparaatsuitgaven | 9 132 | 9 986 | 9 080 | 9 005 | 9 005 | 9 005 | 9 005 |
Ontvangsten | 12 933 | 17 832 | 13 846 | 17 938 | 15 618 | 15 897 | 9 823 |
2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|
1. Meer mensen kiezen voor een gezonde leefstijl | 41 761 | 40 756 | 41 382 | 42 290 | 41 940 |
– Juridisch verplicht | 40 564 | 37 425 | 35 458 | 32 693 | 29 383 |
– Bestuurlijk gebonden | 0 | 0 | 0 | 0 | 0 |
– Niet-juridisch verplicht of bestuurlijk gebonden | 1 197 | 3 331 | 5 924 | 9 597 | 12 557 |
2. Het voorkomen van gezondheidsschade door onveilig voedsel en onveilige producten | 73 071 | 78 548 | 78 548 | 78 548 | 78 548 |
– Juridisch verplicht | 72 898 | 77 997 | 77 806 | 77 591 | 77 375 |
– Bestuurlijk gebonden | 0 | 220 | 220 | 220 | 220 |
– Niet-juridisch verplicht of bestuurlijk gebonden | 173 | 331 | 522 | 737 | 953 |
3. De vermijdbare ziektelast neemt af door een goede bescherming tegen infectie- en chronische ziekten | 343 407 | 341 186 | 343 543 | 348 609 | 343 849 |
– Juridisch verplicht | 342 625 | 337 970 | 339 497 | 342 540 | 335 757 |
– Bestuurlijk gebonden | 0 | 150 | 0 | 0 | 0 |
– Niet-juridisch verplicht of bestuurlijk gebonden | 782 | 3 066 | 4 046 | 6 069 | 8 092 |
4. Er is een doelmatig systeem van openbare gezondheidszorgvoorzieningen dat bijdraagt aan een betere volksgezondheid | 202 353 | 169 082 | 152 091 | 132 415 | 130 995 |
– Juridisch verplicht | 201 566 | 42 590 | 40 496 | 38 832 | 36 949 |
– Bestuurlijk gebonden | 0 | 124 374 | 108 419 | 88 562 | 87 394 |
– Niet-juridisch verplicht of bestuurlijk gebonden | 787 | 2 118 | 3 176 | 5 021 | 6 652 |
5. Het bevorderen van ethisch verantwoord handelen in de gezondheidszorg en bij het medisch-wetenschappelijk onderzoek | 16 680 | 15 954 | 15 866 | 15 866 | 15 866 |
– Juridisch verplicht | 16 483 | 3 457 | 3 179 | 2 887 | 2 595 |
– Bestuurlijk gebonden | 0 | 12 104 | 12 104 | 12 104 | 12 104 |
– Niet-juridisch verplicht of bestuurlijk gebonden | 197 | 393 | 583 | 875 | 1 167 |
Toelichting tabel budgetflexibiliteit begrotingsuitgaven
De bedragen die als «niet-juridisch verplicht of bestuurlijk gebonden» zijn opgenomen zijn beleidsmatig gereserveerd voor uitgaven op het terrein van de volgende operationele doelstellingen:
Operationele doelstelling 1
Uitgaven naar aanleiding van de hoofdlijnenbrief alcoholbeleid (kamerstuk 27 565 nr. 35), beleid gericht op het voorkomen van schadelijk alcoholgebruik met een sterke focus op het alcoholgebruik door jongeren), ontmoedigen van roken, preventie van schadelijk drugsgebruik, bevorderen gezond gewicht en gezonde voeding en preventie van overgewicht.
Operationele doelstelling 3
Uitgaven naar aanleiding van de brief Programmatische aanpak van chronische ziekten (kamerstuk 31 200 XVI nr. 155) en het uitvoeren van het Nationaal Actieprogramma Diabetes. Daarnaast uitgaven voor voorlichting en implementatie op het gebied van International Health Regulations en internationale activiteiten op het terrein van de infectieziektenbestrijding.
Operationele doelstelling 4
Uitgaven ter uitvoering van de kaderbrief 2007–2011 visie op gezondheid en preventie (kamerstuk 22 894 nr. 134), CBRN weerstandsverhoging (CBRN: chemische, biologische, radiologische of nucleaire middelen) en voorbereiding op crisis en rampen in samenwerking met andere departementen, waaronder Justitie en Binnenlandse Zaken.
41.2.2 Premie-uitgaven
In de tabel hieronder zijn de beschikbare middelen opgenomen voor de premie-uitgaven op het terrein van volksgezondheid. Hierin zijn de budgettaire consequenties van de besluitvorming rond de eerste suppletore begroting 2010 en de begroting 2011 verwerkt. Voor 2010 is de loon- en prijsontwikkeling al verwerkt, terwijl voor 2011 en latere jaren de loon- en prijsontwikkeling nog moet worden toegevoegd. Het saldo van de beschikbare middelen en maatregelen, voor zover niet aan de afzonderlijke sectoren toegedeeld, is opgenomen als onverdeeld.
2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|---|
Preventieve zorg (uitvoeren Rijksvaccinatieprogramma) | 108,5 | 102,6 | 107,6 | 107,6 | 107,6 | 107,6 | 107,6 |
Volksgezondheid onverdeeld | – 0,4 | – 0,4 | – 0,4 | – 0,4 | – 0,4 | ||
Totaal | 108,5 | 102,6 | 107,2 | 107,2 | 107,2 | 107,2 | 107,2 |
Procentuele mutatie t.o.v. voorgaand jaar | – | – 5,4% | 4,5% | 0,0% | 0,0% | 0,0% | 0,0% |
Bron
VWS, NZa productieafspraken en voorlopige realisatiegegevens, CVZ voorlopige financieringslasten Zvw en AWBZ.
Premiegefinancierde prioriteiten
De volgende tabel geeft de premiegefinancierde prioriteiten weer. De beleidsinformatie is opgenomen onder de operationele doelstelling bij de betreffende prioriteit. Bij een onbekend bedrag is een «pm» opgenomen en daar waar budgetneutraliteit het uitgangspunt is een «n.v.t.».
OD | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|
Rijksvaccinatieprogramma (RVP) uitvoeren | 41.3.3 | 107,6 | 107,6 | 107,6 | 107,6 | 107,6 |
Bron
VWS
• (P) Rijksvaccinatieprogramma
Het Rijksvaccinatieprogramma (RVP) heeft tot doel de vaccinatie van alle kinderen in de leeftijdscategorie van 0 tot 12 jaar die in Nederland wonen. De ziekten waartegen gevaccineerd wordt zijn: difterie, kinkhoest, tetanus en polio (DKTP), infectie met Haemophilus Influenzae type B (Hib), bof, mazelen en rodehond (BMR), meningokokken C infecties (Men C), pneumokokken infecties en de HPV-vaccinatie tegen baarmoederhalskanker (meisjes).
Met ingang van 1 januari 2011 is het programma «stoppen met roken» een verzekerde prestatie in de Zorgverzekeringswet. Hiervoor is € 20 miljoen beschikbaar op artikel 42 van de VWS begroting (zie 42.2.2).
41.3 Operationele doelstellingen
Er zijn vijf operationele doelstellingen op het gebied van volksgezondheid:
1. Meer mensen kiezen voor een gezonde leefstijl;
2. Het voorkomen van gezondheidsschade door onveilig voedsel en onveilige producten;
3. De vermijdbare ziektelast neemt af door een goede bescherming tegen infectieziekten en chronische ziekten;
4. Er is een doelmatig systeem van openbare gezondheidszorgvoorzieningen dat bijdraagt aan een betere volksgezondheid;
5. Het bevorderen van ethisch verantwoord handelen in de gezondheidszorg en bij het medisch-wetenschappelijk onderzoek.
41.3.1 Meer mensen kiezen voor een gezonde leefstijl
Motivering
Motivering
Mensen hechten veel waarde aan een goede gezondheid. Mensen die ziek zijn of zich ziek voelen, merken dat dit hen beperkt in het dagelijkse leven. Daarbij gaat het zowel om arbeidsparticipatie als maatschappelijk functioneren. Soms worden mensen getroffen door een ziekte of een ongeval zonder dat zij daar zelf iets aan hebben kunnen doen. Maar in veel gevallen kunnen mensen zelf invloed uitoefenen op hun (on)gezondheid. Ieder individu, maar daardoor ook de maatschappij als geheel, heeft er veel bij te winnen als men de eigen gezondheid structureel betrekt bij gedragskeuzen. Als het gaat om een gezonde leefstijl heeft de burger daar zelf de leiding in. De overheid heeft hierbij een stimulerende en kaderstellende rol, geholpen door onder meer het bedrijfsleven, het onderwijs, de sportsector, gezondheidsfondsen en de zorgsector. Bij gezonde leefstijl betreft het vooral de thema’s alcohol, drugs, roken, bewegen, gezonde voeding, overgewicht en letselpreventie.
Nederlanders leven steeds langer: de levensverwachting is tussen 2003 en 2009 met meer dan twee jaar gestegen tot 78,5 jaar voor mannen en 82,6 jaar voor vrouwen. Deze trend is dus gunstig, maar de verschillen in levensverwachting tussen hoog- en laagopgeleiden zijn met 6–7 jaar (en zelfs met 14 jaar als het gaat om de levensverwachting in goed ervaren gezondheid) groot en hardnekkig. De levensverwachting van laagopgeleide mannen (74 jaar) is vergelijkbaar met de levensverwachting van de gemiddelde Nederlandse man eind jaren zeventig. Deze gezondheidsverschillen zijn de afgelopen jaren niet afgenomen. Verschillen in leefstijl spelen een belangrijke rol bij de gezondheidsverschillen tussen laag- en hoogopgeleiden.
Verder blijft de stijging van de levensverwachting van vrouwen achter bij de stijging binnen de Europese Unie en neemt het aantal chronisch zieken toe. Juist de belangrijkste chronische ziekten van vandaag (diabetes, kanker, osteoporose, hart- en vaatziekten) hebben veel te maken met de leefstijl van mensen. Tot slot zijn de trends in leefstijlfactoren niet ongunstig, maar stabiliseren deze zich op een ongunstig hoog niveau. Ook komt ongezond gedrag vaak in combinatie voor: mensen die roken eten vaker ongezond, bewegen gemiddeld weinig en gebruiken vaker excessief alcohol. Ook onder jongeren gaan drinken, roken en cannabisgebruik vaak samen. Als roken, overgewicht, weinig bewegen en drinken als risicofactor zouden worden weggenomen, zou de levensverwachting in goed ervaren gezondheid van de Nederlandse bevolking met 3,7 jaar toenemen. Kortom, op het gebied van een gezonde leefstijl is nog veel winst te behalen.
Een goede gezondheid is daarnaast ook belangrijk voor een actieve bijdrage aan het economische leven. Een goede gezondheid is van invloed op schoolprestaties, schoolverzuim en schooluitval en op arbeidsprestaties (arbeidsproductiviteit en arbeidsverzuim) en is een belangrijke factor voor arbeidsparticipatie, maatschappelijke participatie (vrijwilligerswerk, mantelzorg, etcetera) en sociale integratie.
Als gekeken wordt naar iemands levensloop zijn er diverse fases te onderscheiden waar (gedrags)veranderingen aan de orde zijn en die zich daarom lenen voor een integrale preventieaanpak. Daarbij gaat het in ieder geval om:
- • Een goede start
Hierbij gaat het om het bevorderen van een gezonde leefstijl voor, tijdens en direct na de zwangerschap.
- • Gezond en veilig opgroeien
Hierbij gaat het om activiteiten gericht op een gezonde leefstijl van opgroeiende kinderen en thema’s als weerbaarheid en opvoedingsondersteuning. In deze fase wordt de basis gelegd voor veel gedragingen op latere leeftijd.
- • Gezonde (jong)volwassenen
Het gaat in deze fase onder meer om het vasthouden van gezond gedrag, ook bij belangrijke veranderingen in het leven.
- • Langer meedoen
Hierbij gaat het om een langere levensverwachting in goed ervaren gezondheid, zo lang mogelijk meedoen in de maatschappij en het arbeidsproces. Het voorkomen van verlies van kwaliteit van leven.
2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|
Specifieke uitkeringen | 17 082 | 17 032 | 17 032 | 17 032 | 17 032 |
Heroïnebehandeling op medisch voorschrift | 17 082 | 17 032 | 17 032 | 17 032 | 17 032 |
Instellingssubsidies/Structurele subsidies | 11 159 | 10 271 | 10 151 | 10 151 | 10 151 |
Waarvan onder andere: | |||||
Stichting Mainline | 295 | 295 | 295 | 295 | 295 |
Trimbos instituut | 4 465 | 4 465 | 4 465 | 4 465 | 4 465 |
Stivoro | 1 023 | 1 023 | 1 023 | 1 023 | 1 023 |
Stichting Consument en Veiligheid | 4 038 | 3 150 | 3 150 | 3 150 | 3 150 |
Stichting Informatie Voorziening Zorg (IVZ) | 1 218 | 1 218 | 1 218 | 1 218 | 1 218 |
Projectsubsidies | 11 967 | 11 103 | 11 729 | 12 757 | 12 757 |
Waarvan onder andere: | |||||
Convenant Gezond Gewicht | 775 | 775 | 775 | 775 | 775 |
Preventie van schadelijk alcohol- en drugsgebruik | 3 536 | 2 753 | 2 265 | 2 010 | 2 010 |
Preconceptie consult | 700 | 0 | 0 | 0 | 0 |
Infopunt Roken en de wet | 180 | 200 | 200 | 200 | 200 |
Overgewicht en voeding | 2 537 | 2 783 | 2 690 | 2 690 | 2 690 |
Monitoring zelfregulering alcohol reclame/market STAP | 150 | 150 | 150 | 150 | 150 |
Tabak leefstijlvoorlichting jeugd | 680 | 755 | 755 | 755 | 755 |
Basisvoorlichting stoppen met roken | 400 | 400 | 400 | 400 | 400 |
Bijdragen aan baten-lastendiensten | 1 553 | 2 350 | 2 470 | 2 350 | 2 000 |
Waarvan onder andere: | |||||
VWA: Rookvrije horeca | 0 | 1 000 | 1 000 | 1 000 | 1 000 |
RIVM: Voedselconsumptiepeiling | 570 | 570 | 570 | 570 | 570 |
Totaal | 41 761 | 40 756 | 41 382 | 42 290 | 41 940 |
Bovenstaande informatie is bedoeld voor de Staten-Generaal. Aan dit overzicht kunnen geen rechten worden ontleend.
Prestatie-indicatoren
Prestatie-indicatoren
De voortgang van het beleid wordt gemeten met de volgende indicatoren:
2001 | 2007 | 2008 | 2009 | Streefwaarde 2010 | Streefwaarde 2011 | |
|---|---|---|---|---|---|---|
1. Het percentage niet-rokers ≥ 15 jaar. | – | 72% | 73% | 72% | ≥ 73% | ≥ 73% |
2. Overgewicht bij volwassenen | – | – | – | – | 47% | ≤ 47% |
3. Overgewicht bij kinderen leeftijd 2–8 jaar | – | – | – | – | 14,5% | ≤ 14,5% |
4. Overgewicht bij kinderen leeftijd 9–17 jaar | – | – | – | – | 10,3% | ≤ 10,3% |
5. Obesitas bij volwassenen | – | – | – | – | 11% | ≤ 11% |
6. Obesitas bij kinderen leeftijd 2–8 jaar | – | – | – | – | 3,9% | ≤ 3,9% |
7. Obesitas bij kinderen leeftijd 9–17 jaar | – | – | – | – | 2,4% | ≤ 2,4% |
8. Het percentage mensen in algemene bevolking (12 jaar en ouder) dat niet zwaar drinkt. | – | 89,3% | 90% | 89,6% | 90,4% | 91,1% |
9. Het percentage 12-jarigen dat nog nooit alcoholhoudende drank heeft gedronken. | – | 44,3% | – | – | 48% | 50% |
10. Het percentage 12–15 jarigen dat nog nooit alcoholhoudende drank heeft gedronken | – | 25,6% | – | – | 35% | 38% |
11. Aantal problematische drugsverslaafden per 1 000 inwoners | 3,1 | – | – | – | 3,1 | 3,1 |
12. Aantal spoedeisende hulpbehandelingen in ziekenhuizen door privé-ongevallen en sportblessures | 700 000 | 650 000 | 650 000 | – | 640 000 | 630 000 |
Bron
1. TNS NIPO onderzoek, zie www.stivoro.nl.
2 t/m 7. VTV 2010
8 t/m 10. Periodiek Onderzoek Leefstijl Situatie (POLS), Centraal Bureau voor de Statistiek en Peilstation onderzoek en Health Behaviour of School Aged Children, Trimbos Instituut.
11. Jaarbericht 2007, Nationale Drug Monitor (ggz Nederland).
12. Letsel Informatie Systeem 2001–2008 (Consument en Veiligheid) en CBS. De streefwaarden in 2010 en 2011 zijn gebaseerd op een reductiedoelstelling van 5% in 2012 ten opzichte van 2008, gecorrigeerd voor demografische veranderingen zoals de vergrijzing. Deze streefwaarden wijken af van de streefwaarden die gemeld zijn in de VWS-begroting 2010. De streefwaarden uit begroting 2010 waren gebaseerd op een verwachte uitkomst voor 2008. De huidige streefwaarden zijn gebaseerd op de werkelijke realisatie van 2008.
Instrumenten ter bevordering van een gezonde leefstijl
Het Ministerie van VWS zet diverse instrumenten in ter bevordering van een gezonde leefstijl:
• Opdrachten en subsidies om gezond leven te stimuleren;
• RIVM/Centrum Gezond Leven heeft onder meer de taak de bovenregionale ondersteuning te organiseren voor en door lokale professionals in gezondheidsbevordering. Deze zal bestaan uit informatie op het internet, een servicedesk, ontmoetingen, uitwisselingen en advisering op maat door een pool van experts;
• Programma Gezonde Slagkracht (ZonMw). Dit programma richt zich op de leefstijlonderwerpen alcohol, drugs, tabak en overgewicht. Het programma biedt gemeenten de mogelijkheid om samen met lokale/regionale gezondheidspartners initiatieven te implementeren die de lokale gezondheid verbeteren;
• Programma Landelijke Leefstijlcampagnes (ZonMw). Dit programma richt zich op leefstijlonderwerpen zoals alcohol, drugs, tabak, gezond gewicht en veilig vrijen;
• Programma Gezonde Voeding (ZonMw). Dit programma richt zich op het vergroten van het inzicht in de wijze waarop gezonde voedingspatronen kunnen bijdragen aan de preventie van aan voeding gerelateerde chronische ziekten met grote maatschappelijke ziektelast.
• Diverse gezondheidsbevorderende instellingen en preventieprogramma’s, zoals op scholen. Bijvoorbeeld «De Gezonde School en Genotmiddelen»;
• Opstellen en uitvoering geven aan de nieuwe nota Landelijk Gezondheidsbeleid in reactie op de Volksgezondheid Toekomst Verkenning (VTV).
Instrumenten gericht op het ontmoedigen van roken
Roken veroorzaakt nog steeds de grootste ziektelast en blijft daarmee de belangrijkste vermijdbare doodsoorzaak. Wanneer niemand meer zou roken, zou de gezonde levensverwachting van de Nederlandse bevolking met twee jaar toenemen. Gezien de jaarlijkse sterfte (ruim 19 000 doden per jaar) en ziektelast als gevolg van roken wordt gestreefd naar een afname van het aantal mensen dat rookt. Daarvoor worden in 2011 de volgende maatregelen genomen:
• Gezonde (jong)volwassenen en langer meedoen: uitvoering geven aan en monitoren van het programmatisch ondersteuningsaanbod bij stoppen met roken dat per 1 januari 2011 in de basisverzekering Zvw wordt opgenomen;
• Gezond opgroeien en gezonde (jong)volwassenen: continuering van voorlichting en ondersteuning via STIVORO en ZonMw. Het betreft opvoedondersteuning, weerbaarheid, activiteiten gericht op (ondersteuning bij) stoppen met roken, tegengaan meeroken en voorkomen jeugdroken en ondersteuning lokaal gezondheidsbeleid;
• Gezond opgroeien en gezonde (jong)volwassenen: continueren van de handhaving van de rookvrije horeca: ook voor 2011 blijft dit een belangrijke prioriteit van de Voedsel en Waren Autoriteit, in goed overleg met het Openbaar Ministerie.
Instrumenten ter bevordering van gezonde voeding
Een gezond voedingspatroon is niet alleen van belang ter voorkoming van overgewicht, maar ook ter voorkoming van chronische ziekten (kanker, hart- en vaatziekten, diabetes en osteoporose). Bij gezonde voeding gaat het om een juiste energiebalans en een zo laag mogelijke inname van verzadigde vetzuren, trans- en onverzadigde vetzuren en zout (natrium) en voldoende consumptie van vis, groente, fruit en volkoren graanproducten. Veel mensen kunnen hun voedingsgewoonten nog verbeteren en maar weinig mensen hebben een gezond voedingspatroon (VTV 2010). Bovendien is een gezonde start erg belangrijk. Daarom is er aandacht voor gezonde voeding vanaf het begin. Het Ministerie van VWS zet diverse instrumenten in:
• Het verbinden van voeding en zorg, bijvoorbeeld in preconceptiezorg, aandacht voor het stimuleren van borstvoeding in de eerste levensmaanden en bij het voorkómen en behandelen van ondervoeding;
• Het herformuleren van producten zodat ze lagere hoeveelheden zout (natrium), minder verzadigde vetzuren en/of transvetzuren bevatten. Hiervoor worden afspraken gemaakt met de industrie om door zelfregulering deze beweging voort te zetten;
• Communicatie over gezonde voeding door het Voedingscentrum;
• Stimuleren van het bedrijfsleven om te komen met één logo, dat innovatie naar gezondere producten stimuleert en de consument helpt bij het maken van de gezonde keuze.
Instrumenten ter voorkoming van overgewicht (inclusief obesitas)
Een gezond voedingspatroon en lichamelijke activiteit bepalen de energiebalans. Overgewicht is het resultaat van een verstoorde energiebalans. Het percentage mensen met overgewicht bevindt zich op een hoog niveau (40% voor vrouwen en 50% voor mannen). Daar komt bij dat overgewicht veel vaker voorkomt bij mensen met een lage opleiding. Ook komt overgewicht vaak voor in combinatie met ander ongezonde factoren. Als niemand meer overgewicht zou hebben, zou de gezonde levensverwachting in Nederland met 0,9 jaar stijgen. Doelstelling is het tot staan brengen van de stijgende trend in het aantal volwassenen met overgewicht en obesitas en het keren van de stijgende trend in het aantal kinderen met overgewicht en obesitas. Daarom worden in 2011 de volgende maatregelen genomen:
• Goede start, gezond opgroeien, gezonde (jong)volwassenen en langer meedoen: voorlichting en informatievoorziening door het Voedingscentrum over een gezond voedingspatroon en het behoud hiervan op lange termijn;
• Gezond en veilig opgroeien: monitoren van voedingsmiddelenreclame voor kinderen;
• Gezond opgroeien en gezonde (jong)volwassenen: uitvoering convenant «Gezond Gewicht» (CGG). Met speciale aandacht voor de integrale lokale aanpak van overgewicht. Het deelconvenant «Jongeren op Gezond Gewicht» (JOGG), dat 15 gemeenten per jaar volgens de Epode-aanpak ondersteunt (met verbinding naar CGL en ZonMw programma «Gezonde Slagkracht») en het deelconvenant school, dat onder andere een impuls geeft aan de implementatie van het concept gezonde schoolkantine, spelen hierbij een belangrijke rol;
• Versterken relatie preventie en zorg. Voorlichting over gezond gewicht en het duurzaam behoud ervan wordt via zorgprofessionals, Centra voor Jeugd en Gezin, scholen en andere actoren verbonden aan de begeleiding van doelgroepen. Multidisciplinaire benadering en begeleiding via een gecombineerde leefstijlinterventie (beweegkuur) en de implementatie van de zorgstandaard overgewicht en obesitas vallen ook onder deze pijler.
Bovenstaande maatregelen moeten in samenhang gelezen worden met de activiteiten ter bevordering van lichaamsbeweging in artikel 46.3.1.
Instrumenten ter voorkoming van schadelijk alcoholgebruik
Het percentage zware drinkers is de laatste jaren gestabiliseerd, maar in de verslavingszorg is nog wel een stijging van het aantal cliënten met alcoholproblemen te zien. Daarnaast blijft het alcoholgebruik onder jongeren een groot volksgezondheidsprobleem. Als jongeren drinken, drinken ze veel. Van de 15–18 jarige scholieren doet 57% aan binge drinken (drinken van vijf glazen alcohol of meer bij één gelegenheid). De maatschappelijke schade als gevolg van alcoholgebruik is groot (verkeersslachtoffers, agressie, overlast, huiselijk geweld, etcetera). In 2011 worden de volgende instrumenten ingezet:
• Een goede start: stimuleren gebruik preconceptie consult;
• Gezond en veilig opgroeien: diverse voorlichtings- en ondersteuningsprojecten (gericht op ouders/opvoeders, jongeren en scholen). Daarnaast implementatie van de gewijzigde Drank- en Horecawet (indien de Staten-Generaal daarmee akkoord gaan), monitoring van alcoholmarketing en tevens nazorgtrajecten voor jongeren die met een alcoholintoxicatie in het ziekenhuis worden opgenomen;
• Gezonde (jong)volwassenen: via het partnership vroegsignalering alcohol wordt ingezet op tijdige detectie door zorgverleners van beginnende alcoholproblematiek;
• Langer meedoen: project «Alcohol en ouderen».
Instrumenten ter voorkoming van drugsgebruik en ter vermindering van gezondheidsschade door drugsgebruik
Tussen 1997 en 2005 is het soft- en harddrugsgebruik in de Nederlandse bevolking stabiel gebleven. Cannabis is de meest gebruikte drug. Het beleid is gericht op het voorkomen van drugsgebruik, onder andere via leefstijlcampagnes en op het beperken van de schadelijke gevolgen van drugsgebruik door gezondheidsvoorlichting, preventie en behandeling.
Deze aanpak is met name van belang in geval van problematisch drugsgebruik door jongeren, omdat dit voor hen extra negatief werkt op hun psychische, sociale en maatschappelijke ontwikkeling. Om die reden is het belangrijk dat dergelijke jongeren zo snel mogelijk worden opgespoord en geholpen. Daarom worden in 2011 de volgende maatregelen gericht op gezond en veilig opgroeien gecontinueerd:
• Aandacht voor vroegsignalering problematisch drugsgebruik (jongeren);
• Opvoedingsondersteuning;
• Ontwikkeling van preventieprogramma’s en vroegbehandeling ten behoeve van kwetsbare jongeren.
Chronische ernstige harddrugsverslaafden hebben baat bij methadonbehandeling, farmacotherapeutische behandeling met medicinale heroïne en voorzieningen gericht op de beperking van gezondheidsschade (harm reduction). In combinatie met ondersteuning op het gebied van huisvesting, inkomen en dagbesteding voorziet deze aanpak in herstel van fysieke en psychische gezondheid en maatschappelijk functioneren, terwijl verspreiding van gezondheidsbedreigende infectieziekten als HIV/AIDS en hepatitis wordt tegengegaan.
Instrumenten ter voorkoming van gezondheidsschade door ongevallen
Ongevallen en letsels staan, na kanker, ziekten aan het hart- en vaatstelsel en aan de ademhalingswegen, op de gedeelde derde plek als het gaat om het aantal verloren levensjaren (VTV 2010). Voor de groep 0–14 jarigen zijn privé-ongevallen de belangrijkste oorzaak van verlies aan gezonde jaren en de belangrijkste oorzaak van ziektelast. Ook in de leeftijdsgroep 25–44 jaar zijn privé-ongevallen een belangrijke oorzaak van ziektelast. Om het aantal letsels en ongevallen in de privésfeer te beperken, worden in 2011 de volgende maatregelen gericht op gezond en veilig opgroeien, gezonde (jong)volwassenen en langer meedoen gecontinueerd:
• Voorlichting en ondersteuning door Stichting Consument en Veiligheid (CenV). CenV ontwikkelt en implementeert met nationale en lokale partijen maatregelen die ongevallen in de privésfeer moeten voorkomen en heeft daarbij een coördinerende rol ten aanzien van sportblessurepreventie (zie ook 46.3.1);
• Voortzetten van kosteneffectief beleid en het versterken van de intersectorale en interdisciplinaire aanpak. Dit betekent dat diverse sectoren via interventies samenwerken en zich richten op de aanpak van letsels in de settings wonen, kinderopvang, school, wijk, sport, vervoer en werk en dat er door middel van diverse inspanningen op het gebied van veiligheid in het verkeer, op het werk en in de privésfeer verbindingen worden gelegd. Het gaat bijvoorbeeld om valpreventie in verzorgingshuizen, sportblessurepreventie of de veiligheid in en om scholen. Binnen de intersectorale aanpak is er speciale aandacht voor kwetsbare groepen, zoals kinderen, ouderen en lager opgeleiden.
41.3.2 Het voorkomen van gezondheidsschade door onveilig voedsel en onveilige producten
Motivering
Motivering
Voor wat betreft voedselveiligheid en productveiligheid is het van belang te koesteren wat we hebben en tegelijkertijd in te zetten op vernieuwing. Het huidige hoge niveau van veiligheid van ons voedsel en onze producten moet minimaal behouden en onderhouden worden. De verantwoordelijkheid hiervoor ligt primair bij het bedrijfsleven. De overheid heeft een belangrijke kaderstellende en controlerende taak. Ook de burger/consument heeft een eigen verantwoordelijkheid om zich te beschermen tegen risico’s (bijvoorbeeld hygiënisch bereiden en bewaren van levensmiddelen).
Belangrijkste doelstellingen voor voedsel- en productveiligheid zijn:
1. Gezondheidsschade door onveilig voedsel en onveilige producten moet voorkomen worden.
Doelstelling is het handhaven en zo mogelijk verbeteren van het huidige beschermingsniveau van de consument met betrekking tot voedsel- en productveiligheid.
Naar aanleiding van enkele voedselveiligheidscrises in de jaren negentig van de vorige eeuw is vanuit Brussel gewerkt aan een vernieuwd stelsel van regelgeving op het vlak van voedselhygiëne. De eerste jaren na invoering vergden aanzienlijke inspanningen van het bedrijfsleven, maar ook van de overheid als toezichthouder om dit systeem goed te laten werken.
2. Voorkomen van gezondheidsschade door nieuwe veiligheidsrisico’s.
Het gaat hierbij onder meer om nieuwe voedingsmiddelen («novel foods») en nieuwe technologieën zoals nanotechnologie.
De aandacht voor voedselveiligheid is nu meer gericht op het instandhouden van goede risicobeoordeling en/of van signalering van nieuwe risico’s. Nieuwe, nog onbekende risico’s zoals nanotechnologie zijn nu onderwerp van studie door de overheid (onder andere via het RIVM) om hierin duidelijkheid en zekerheid te verschaffen.
Aanscherpingen van het inmiddels robuuste stelsel van regelgeving zijn in Brussel nog altijd aan de orde. Door nieuwe inzichten vanuit de risicobeoordeling door met name de European Food Safety Autority (EFSA) blijft aandacht voor en inzet op aanvullende normstelling voor voedselpathogenen nodig. Ook wordt het stelsel van normen op het vlak van contaminanten en additieven bewaakt en regelmatig aangepast. Met de Europese wetgeving voor de veiligheid van producten is inmiddels twintig jaar ervaring opgedaan. Naar aanleiding daarvan is begin 2010 het NLF (New Legislative Framework) vastgesteld door de Europese Raad en het Europese Parlement met als doel enerzijds de bestaande productwetgeving beter op elkaar af te stemmen en anderzijds een eerste belangrijke stap te zetten in de harmonisatie van het markttoezicht op Europese productwetgeving. In 2011 zal hier verdere invulling aan worden gegeven. Ook wordt de Algemene Productveiligheid Richtlijn voor consumentenproducten herzien met als doel alerter te kunnen reageren op onveilige producten waarvoor geen specifieke Europese veiligheidseisen bestaan.
In Brussel wordt nu met name ingezet op onderwerpen zoals consumenteninformatie (claims en etikettering) en verrijking van levensmiddelen. Voor wat betreft consumenteninformatie wordt op dit moment in de Europese Unie gewerkt aan een aanpassing van de regelgeving op etiketteringsgebied. Uitgangspunt voor Nederland hierbij is dat de consument een heldere keuze kan maken op basis van de essentiële informatie over de veiligheid en gezondheid van het aan te kopen voedingsmiddel. Ook worden voedings- en gezondheidsclaims die op voedingsmiddelen vermeld worden nu wetenschappelijk beoordeeld. Alleen bewezen claims mogen nog gevoerd worden. Hiermee wordt de innovatie naar veilige, gezondere producten in de juiste richting geduwd.
Ten algemene wordt de communicatie over de veiligheid van voedsel en producten gedaan door het Voedingscentrum en de nieuwe Voedsel en Waren Autoriteit (nVWA). Dit wordt in 2011 voortgezet.
De verantwoordelijkheid voor de veiligheid van voedingsmiddelen ligt primair bij het bedrijfsleven. De overheid is er voor kaderstelling, normstelling en het toezicht hierop. De Voedsel en Waren Autoriteit (VWA) moet de regels voor de veiligheid van voedsel en producten controleren en daarop handhaven. Door inzet van vernieuwend en efficiënt toezicht wil de VWA een goede afspiegeling van de markt hebben en houden. Door gebruik te maken van veel informatie van systemen uit de markt kan de VWA haar toezicht uitvoeren.
2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|
Instellingssubsidies/Structurele subsidies | 1 649 | 1 649 | 1 649 | 1 649 | 1 649 |
Waarvan onder andere: | |||||
Stichting Voedingscentrum | 1 600 | 1 600 | 1 600 | 1 600 | 1 600 |
Projectsubsidies | 1 732 | 1 772 | 1 772 | 1 772 | 1 772 |
Waarvan onder andere: | |||||
Voorlichting EU-GHS-Verordening | 685 | 678 | 587 | 587 | 587 |
Follow-up evaluatie Wet op de dierproeven | 270 | 270 | 270 | 270 | 270 |
Nationaal Kenniscentrum Alternatieven voor dierproeven | 375 | 375 | 375 | 375 | 375 |
Bijdragen aan baten-lastendiensten | 69 570 | 75 007 | 75 007 | 75 007 | 75 007 |
Nieuwe Voedsel en Warenautoriteit | 69 350 | 74 787 | 74 787 | 74 787 | 74 787 |
Centraal Justitieel Incassobureau | 220 | 220 | 220 | 220 | 220 |
Bijdragen aan andere begrotingshoofdstukken | 120 | 120 | 120 | 120 | 120 |
Bijdrage College voor de toelating van gewasbeschermingsmiddelen en biociden | 120 | 120 | 120 | 120 | 120 |
Totaal | 73 071 | 78 548 | 78 548 | 78 548 | 78 548 |
Bovenstaande informatie is bedoeld voor de Staten-Generaal. Aan dit overzicht kunnen geen rechten worden ontleend.
Prestatie-indicatoren
Prestatie-indicatoren
Voor deze operationele doelstelling wordt geen prestatie-indicator opgenomen. Reden hiervoor is dat de resultaten van dit beleidsterrein niet zinvol in één of enkele indicatoren samengevat kunnen worden.
Instrumenten ter voorkoming van onveilig voedsel
Om de veiligheid van het voedsel op een hoog niveau te houden en daar waar nodig te verbeteren wordt ingezet op aanpassing van diverse instrumenten, waaronder regelgeving, onderzoek, adequaat toezicht en goede voorlichting/communicatie:
• Het in EU-verband realiseren van criteria en normen voor de aanwezigheid van pathogenen, met name Salmonella, Campylobacter en Listeria monocytogenes. Een relevant aandeel van de ziektegevallen wordt veroorzaakt door virussen die zich via voedsel verspreiden. In mondiaal verband (Codex Alimentarius) worden richtlijnen voor virussen in voedsel opgesteld;
• Regulering van minimaal aanwezige hoeveelheden vitamines en mineralen in voedsel is noodzakelijk vanuit gezondheidskundig oogpunt, maar ook maximale normen zijn nodig om de voedselveiligheid te kunnen garanderen. In Brussel is regelgeving hiervoor in voorbereiding;
• In 2011 blijft de Europese harmonisatie van regelgeving voor enzymen en rookaroma’s in levensmiddelen aandachtspunt. Ook moet in 2011, conform de vereisten vanuit de EU-verordening voor additieven, de feitelijke inname van additieven nauwkeurig bepaald worden. Hiervoor zal begin 2011 een registratiesysteem, dat in 2010 is getest in samenwerking met de Nederlandse levensmiddelenindustrie, worden voorgesteld aan de werkgroep additieven in Brussel;
• Toezicht op de veiligheid van voedsel is een van de hoofdtaken van de nieuwe Voedsel en Waren Autoriteit (nVWA). Hiertoe wordt in 2011 nadrukkelijker ingezet op efficiënt en effectief toezicht door gebruik te maken van informatie van bedrijven en kwaliteitssystemen (tweedelijnstoezicht, systeemtoezicht).
Instrumenten ter voorkoming van onveilige producten
Ook voor productveiligheid zijn regelgeving, onderzoek, toezicht en communicatie/voorlichting de belangrijkste instrumenten om het niveau van veiligheid te handhaven en zo nodig te verbeteren.
• Het stelsel van Europese regelgeving zal herzien worden, zodat een beter geïntegreerd systeem kan ontstaan om de veiligheid van producten in Europa te garanderen. Essentieel hierbij is dat de verantwoordelijkheid voor de veilige producten bij het bedrijfsleven ligt. Harmonisatie van het toezicht ten gevolge van het New Legislative Framework vertaalt zich in meer samenwerking tussen de nVWA en andere productinspecties op zowel nationaal als internationaal niveau. Zeer relevant zijn de buitengrenscontroles en de noodzaak tot verdere intensivering van de samenwerking tussen de nVWA en de douane. Immers 80% van de producten is afkomstig uit ontwikkelingslanden met China als belangrijkste exporteur. Nederland heeft als poort van Europa een bijzondere verantwoordelijkheid. De buitengrenscontroles worden meer aangesloten op de exportcontroles in de landen van herkomst. Ook wordt de kennis bij importeurs van deze producten met betrekking tot de Europese productwetgeving en het zaken doen in ontwikkelingslanden versterkt. Het toezicht zal zich, mits efficiënt (minder toezichtlasten, meer effect), meer richten op de bedrijfsinterne systemen (keten) en minder op productcontroles;
• Voor nanotechnologie wordt onderzoek gedaan naar de mogelijke risico’s. Doel van VWS is het beschermen van de consument tegen de eventuele risico’s van nanotechnologie in levensmiddelen en producten. Dit is onderdeel van het rijksbrede actieplan nanotechnologie. Risico-onderzoek is ook een belangrijk onderdeel van het FES-programma HTSM van het Ministerie van Economische Zaken, dat ook voortgekomen is uit het actieplan nanotechnologie;
• Het beleid, zoals verwoord in de kabinetsvisie alternatieven voor dierproeven (kamerstuk 30 168 nr. 4) wordt in 2011 voortgezet. Hiervoor draagt VWS via ZonMw bij aan het verminderen, vervangen en verfijnen van dierproeven. Daarnaast zullen in 2011 naar aanleiding van een programmeringsstudie en een trendanalyse dierproeven een agenda en een actieplan opgesteld worden;
• Aan bedrijven en consumenten moet voorlichting gegeven worden over de gewijzigde gevaarsetikettering van producten ter bescherming van de consument tegen risico’s van chemische stoffen en het veilig omgaan door het bedrijfsleven met de chemische risico’s van producten. Er wordt bijgedragen aan het vaststellen en implementeren van de Europese Global Harmonized System Verordening voor de indeling en etikettering van stoffen en preparaten (EU GHS verordening voor bedrijven en consumenten).
41.3.3 Minder vermijdbare ziektelast door een goede bescherming tegen infectieziekten en chronische ziekten
Motivering
Motivering
Het Ministerie van VWS wil de gevolgen van ziekten vermijden door ziekten te voorkomen, tijdig op te sporen en complicaties tegen te gaan door:
• Te zorgen voor een goede landelijke structuur om bekende en onbekende infectieziektedreigingen snel te kunnen signaleren en bestrijden;
• Te zorgen voor een goede voorbereiding op grote uitbraken van ziekten, waaronder een grieppandemie (bijvoorbeeld de voorbereiding op Nieuwe Influenza A (H1N1) in 2009);
• Het inrichten van een kwalitatief hoogwaardig Rijksvaccinatieprogramma (RVP) en het instandhouden van een hoge vaccinatiegraad;
• Het versterken van de signalering en bestrijding van zoönosen door betere samenwerking tussen het veterinaire en volksgezondheidsdomein;
• Het internationaal uitwisselen van informatie en afstemmen van voorbereidings- en bestrijdingsmaatregelen;
• Het bevorderen van een goede organisatie van en deelname aan bevolkingsonderzoeken;
• Het zorgen voor een goede structuur rondom de preventie van chronische ziekten. De aandacht ligt hierbij op (toekomstige) grote gezondheidsproblemen die veel leed en kosten met zich meebrengen. Door de vergrijzing, de medisch-technologische ontwikkelingen en leefstijl (onder andere overgewicht) neemt het aantal mensen dat lijdt aan chronische ziekten verder toe. In het kader van het verbinden van curatieve zorg en preventie wordt ingezet op het voorkomen van deze chronische ziekten, dan wel tegengaan van het verergeren ervan (kamerstuk 31 200 XVI nr. 155).
2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|
Instellingssubsidies/Structurele subsidies | 10 812 | 10 812 | 10 812 | 10 812 | 10 812 |
Waarvan onder andere: | |||||
Instellingen op het terrein van de preventie van chronische ziekten | 1 563 | 1 545 | 1 545 | 1 545 | 1 545 |
Instellingen die de seksuele gezondheid bevorderen | 7 639 | 7 639 | 7 639 | 7 639 | 7 639 |
Dwangopname TBC-patiënten | 861 | 861 | 861 | 861 | 861 |
WHO Kopenhagen: Contributie IARC | 749 | 749 | 749 | 749 | 749 |
Projectsubsidies | 7 855 | 10 220 | 8 092 | 8 092 | 8 092 |
Nationaal Actieprogramma Diabetes | 2 500 | 2 500 | 0 | 0 | 0 |
Preventie en bestrijding van infectieziekten | 4 460 | 5 684 | 5 934 | 5 934 | 5 934 |
Preventie Chronische Ziekten | 895 | 2 036 | 2 158 | 2 158 | 2 158 |
Bijdragen aan ZBO’s/RWT’s | 100 | 150 | 0 | 0 | 0 |
ZonMw-programmering | 100 | 150 | 0 | 0 | 0 |
Bijdragen aan baten-lastendiensten | 324 640 | 320 004 | 324 639 | 329 705 | 324 945 |
Waarvan onder andere: | |||||
RIVM/Opdrachtverlening Centra: | |||||
– Centrum infectieziektebestrijding | 34 985 | 34 936 | 34 936 | 34 936 | 34 936 |
– Centrum bevolkingsonderzoek | 10 842 | 10 840 | 10 357 | 10 357 | 10 353 |
– Centrum Gezondheid en Milieu | 2 416 | 2 416 | 2 416 | 2 416 | 2 416 |
– Centrum Gezond Leven | 3 610 | 3 610 | 2 610 | 2 610 | 2 610 |
RIVM/Uitvoering subsidieregeling Publieke Gezondheid; | |||||
– Bevolkingsonderzoek naar borstkanker | 54 059 | 55 624 | 56 671 | 57 662 | 57 662 |
– Bevolkingsonderzoek naar baarmoederhalskanker | 30 139 | 29 899 | 29 764 | 29 591 | 29 591 |
– Nationaal programma grieppreventie | 56 599 | 57 480 | 58 403 | 59 291 | 59 291 |
– Pre- en postnatale screening bij zwangeren en pasgeborenen | 19 239 | 18 106 | 20 492 | 20 457 | 20 457 |
– Screening op Familiaire hypercholesterolemie | 2 140 | 2 140 | 2 086 | 0 | 0 |
– Soa-bestrijding/ Seksualiteitshulpverlening | 29 036 | 29 242 | 29 242 | 29 242 | 29 242 |
RIVM/Ontwikkelingen technologie/demografie | 13 405 | 13 288 | 14 953 | 20 155 | 24 973 |
RIVM/Uitvoering subsidieregeling VWS-subsidies | 9 390 | 8 450 | 8 200 | 8 200 | 8 200 |
Nederlands Vaccin Instituut (NVI) | 54 721 | 44 708 | 47 564 | 47 664 | 47 664 |
NVI/RSV-vaccin (FES-middelen) | 3 009 | 8 215 | 5 895 | 6 074 | – 3 500 |
Totaal | 343 407 | 341 186 | 343 543 | 348 609 | 343 849 |
Bovenstaande informatie is bedoeld voor de Staten-Generaal. Aan dit overzicht kunnen geen rechten worden ontleend.
Prestatie-indicatoren
Prestatie-indicatoren
De voortgang van het beleid wordt gemeten met de volgende indicatoren:
2005 | 2006 | 2007 | 2008 | 2009 | Streefwaarde 2011 | |
|---|---|---|---|---|---|---|
1. Aantal opgespoorde seksueel overdraagbare aandoeningen (soa’s) | ||||||
a. Gonorroe | 1 623 | 1 757 | 1 827 | 1 964 | 2 422 | ≥ 2 422 |
b. Chlamydia | 5 988 | 7 085 | 7 801 | 9 403 | 9 771 | ≥ 9 771 |
2. Percentage deelname aan Rijksvaccinatieprogramma | 95,8% | 94,3% | 94,0% | 94,5% | 95,2% | ≥ 95% |
3. Percentage deelname aan griepvaccinatieprogramma (seizoensgriep) | 76,9% | 74,5% | 73,5% | 71,5% | 70,4% | ≥ 72% |
4. Percentage deelname aan Bevolkingsonderzoek borstkanker | 81,7% | 81,9% | 82,4% | 82,7% | 82,9% | ≥ 83% |
5. Percentage deelname aan Bevolkingsonderzoek baarmoederhalskanker | 65,5% | 66,0% | – | 66,0% | – | ≥ 65% |
6. Percentage deelname aan hielprik | – | 99,9% | 99,9% | 99,8% | – | ≥ 99% |
Bron & toelichting
1. RIVM/Centrum Infectieziektebestrijding, Seksueel overdraagbare aandoeningen in Nederland 2009.
Een opgespoorde seksueel overdraagbare aandoening (soa) is het startpunt voor behandeling. Het aantal soa’s zal voorlopig toenemen. De reden hiervoor is dat er meer testen worden uitgevoerd en daardoor dus meer gevallen gevonden worden. Er is (nog) geen exacte opgave te geven door onderrapportage over de omvang van het aantal geslachtsziekten. De indicator wordt jaarlijks geactualiseerd. Gonorroe en Chlamydia zijn de meest voorkomende soa’s.
2. Vaccinatiegraad Rijksvaccinatieprogramma Nederland. Verslagjaar 2009 – RIVM rapport 210021010.
Voor het verslagjaar 2010 is dit percentage 95,0%. Dit betreft het percentage kinderen geboren in 2007 dat basisimmuun is voor DKTP vóór het bereiken van hun 2-jarige leeftijd.
3. www. nivel.nl. De cijfers over 2008 en 2009 zijn niet vergelijkbaar met voorgaande jaren, onder andere doordat de leeftijdsgrens van 65 naar 60 is verlaagd in het najaar 2008.
4. RIVM, Centrum Bevolkingsonderzoek (CVB) op basis jaarverslagen screeningsorganisaties 2008 en 2009.
5. Erasmus MC. Landelijke Evaluatie Bevolkingsonderzoek naar Baarmoederhalskanker (LEBA). Rapportage 2009. Rotterdam: Erasmus MC 2009. Het cijfer over 2009 wordt in 2011 verwacht.
6. TNO, evaluatie van de neonatale hielprikscreening bij kinderen geboren in 2008.
Het cijfer over 2009 wordt in 2011 verwacht.
Instrumenten voor een goede structuur voor infectieziektebestrijding
• Opdrachtverlening aan het RIVM/Centrum voor infectieziektebestrijding
Het RIVM/Centrum voor Infectieziektebestrijding heeft de volgende taken:
– Coördinatie en ondersteuning van de uitvoering op het gebied van infectieziektebestrijding en -onderzoek (€ 35,0 miljoen);
– Financiering van een aantal instellingen die zich inzetten voor infectieziektepreventie en -bestrijding (€ 9,4 miljoen) waaronder preventie en bestrijding van soa/hiv;
– Coördinatie van aanvullende curatieve soa-zorg (€ 25,4 miljoen) en aanvullende eerstelijns seksualiteitshulpverlening voor jongeren (€ 3,6 miljoen).
• Bevorderen seksuele gezondheid
Om de seksuele gezondheid te bevorderen verleent VWS subsidie aan diverse gezondheidsbevorderende instellingen (€ 7,6 miljoen) en wordt subsidie verleend voor voorlichting over seksualiteit aan allochtonen (€ 1,0 miljoen).
Verder voert ZonMw in opdracht van VWS de volgende activiteiten uit:
– een vijfjarig programma «Seksuele gezondheid van de jeugd» (€ 1,2 miljoen);
– de ontwikkeling van een veilig vrijen campagne, deze is vanaf 2010 uitgebreid met een campagne weerbaarheid (€ 1,7 miljoen in totaal).
Instrumenten voor een goede organisatie van en deelname aan vaccinatieprogramma’s
• Nationaal Programma Grieppreventie via de subsidieregeling Publieke Gezondheid
Doel van dit programma is om kwetsbare groepen (alle 60+-ers en mensen onder de 60 jaar met een risico-indicatie zoals longziekten, hart- of nieraandoeningen en diabetes mellitus) te beschermen tegen (de ernstige gevolgen van) griep (€ 56,6 miljoen).
• (P) Rijksvaccinatieprogramma (RVP)
Zie paragraaf 41.2 onder premie-uitgaven.
• Opdrachtverlening aan het Nederlands Vaccin Instituut
Op deze operationele doelstelling worden de opdrachten van VWS aan het Nederlands Vaccin Instituut geraamd (€ 54,7 miljoen). Zie verder de aparte paragraaf over de baten-lastendiensten van VWS.
• Onderzoeksprogramma’s via ZonMw
– Programma infectieziektenbestrijding (€ 2,2 miljoen);
– Programma Q-koorts (€ 0,8 miljoen).
Instrumenten voor een goede structuur rondom de preventie van chronische ziekten
• Nationaal Actieprogramma Diabetes (NAD)
Het vierjarige programma (2009–2013) NAD heeft tot doel een bijdrage te leveren aan het terugdringen van de groei van het aantal diabetespatiënten en het verminderen van de complicaties (€ 2,5 miljoen).
1994 | 2000 | 2004 | 2007 | 2009 | Verwachting 2011 | |
|---|---|---|---|---|---|---|
1. Aantal patiënten diabetes mellitus | 306 000 | 414 000 | 609 000 | 740 000 | – | > 850 000 |
Bron & toelichting
RIVM/Volksgezondheid Toekomst Verkenningen 2010, deelrapport Effecten van preventie.
Dit zijn schattingen van het aantal patiënten met diabetes type 1 en type 2 samen. De schattingen van de prevalentie zijn gebaseerd op het aantal gediagnosticeerde patiënten door de huisarts in vijf huisartsenregistraties. Door onderrapportage en toename van obesitas wordt de komende jaren een forse toename van het aantal patiënten verwacht. Dit cijfer wordt onregelmatig geactualiseerd.
• Preventieprogramma via ZonMw
De kern van de eerdere preventieprogramma’s was de kennis over (kosten)effectieve preventie en de toepassing ervan te vergroten en vernieuwende en kansrijke (kosten)effectieve preventiemogelijkheden te ontwikkelen. In juni 2009 is opdracht gegeven aan de uitvoering van het vierde preventieprogramma. Met dit programma geeft ZonMw invulling aan de visie op preventie (kamerstuk 22 894, nr. 134) en levert een bijdrage aan het versterken van de preventiecyclus. Dit is een vierjarige cyclus waarmee specifieke doelstellingen en uitvoering van het Nederlandse gezondheidsbeleid worden vastgelegd, uitgevoerd en bijgesteld. Dit programma legt nog meer dan haar drie voorgangers, verbindingen tussen preventie en andere sectoren (wonen, werken, leren), in het bijzonder tussen de publieke en de eerstelijnsgezondheidszorg en daarmee ook tussen de preventieprogramma’s en andere programma’s van ZonMw. Daarnaast zal dit programma inspelen op de landelijke nota gezondheidsbeleid die eind 2010 verschijnt (€ 13,9 miljoen).
• Programma diseasemanagement chronische ziekten via ZonMw
Bij diseasemanagement wordt een sluitende keten gevormd van diagnostiek, behandeling en begeleiding. Ook vroege opsporing en preventie bij mensen met een verhoogd risico op chronische ziekten en zelfmanagement maken er deel van uit. Het doel van dit programma is kennis te verzamelen over diseasemanagement bij chronische aandoeningen en ervaring op te doen met de toepassing ervan in de praktijk. Dit programma kent ook een praktijkdeel waarin multidisciplinaire transmurale zorggroepen ondersteund en gevolgd worden die gaan werken volgens de diseasemanagement aanpak (€ 1,1 miljoen). Het programma loopt tot en met 2012.
• Interventiestrategieën chronische ziekten
Het aantal mensen met chronische ziekten zal in de komende jaren fors toenemen. In 2011 worden daarom de volgende preventieve interventies (verder) ontwikkeld:
– Beweegkuur. Deze interventie moet medisch noodzakelijke beweging stimuleren (zie ook 46.3.1);
– Depressiepreventie. Deze interventie is bedoeld om mensen met depressieve klachten via ICT en/of in groepsverband op een laagdrempelige manier vroegtijdig te helpen om te voorkómen dat deze mensen in een depressie terecht komen;
– Zelfmanagement chronische ziekten. Het gaat hier om een programmatisch aanbod om chronische patiënten beter in staat te stellen hun eigen ziekte te managen. Als effectief zelfmanagement beschikbaar is, moet dit onderdeel worden van de zorgstandaarden. Een voorbeeld hiervan is een zelfmanagement module voor de diabetes zorgstandaard;
– Zorgstandaarden. Het uitbouwen en implementeren van zorgstandaarden geeft patiënten, zorgaanbieders en verzekeraars een goed instrument voor de inhoud, organisatie en transparantie van patiëntgerichte integrale zorg voor chronische aandoeningen.
Instrumenten voor een goede organisatie van en het bevorderen van deelname aan bevolkingsonderzoeken
• Uitvoeren van bevolkingsonderzoeken en screeningsprogramma’s via de Subsidieregeling publieke gezondheid
De inzet van VWS betreft het financieren, bewaken en verbeteren van de kwaliteit van de landelijke bevolkingsonderzoeken naar borst- en baarmoederhalskanker, screening op familiaire hypercholesterolemie, bloedonderzoek bij zwangeren en de hielprik en gehoorscreening bij pasgeborenen (€ 105,6 miljoen). Het RIVM/Centrum voor Bevolkingsonderzoek voert de bekostiging, landelijke aansturing en coördinatie uit (€ 10,8 miljoen).
• Gezondheidswinst realiseren door vroegopsporing van (risicofactoren voor) aandoeningen via het Nationaal Programma Bevolkingsonderzoek
In het standpunt op het advies van de Gezondheidsraad (GR) over darmkankerscreening van 16 februari 2010 (kamerstuk 22 894, nr. 261) is een besluit over de mogelijke invoering toegezegd in het voorjaar van 2011. Eind 2010 komt de GR met een advies over de verbetering van het bevolkingsonderzoek naar baarmoederhalskanker. In 2011 zal invulling worden gegeven aan het standpunt van 26 mei 2010 met betrekking tot uitbreiding van de bestaande neonatale hielprikscreening met Cystic Fibrosis (CF). Het voornemen bestaat om in 2011 het screeningsprogramma voor zwangere vrouwen (Prenatale Screening Infectieziekten en Erytrocytenimmunisatie (PSIE)) te verbeteren op basis van het Gezondheidsraadadvies 26 maart 2009.
41.3.4 Een doelmatig systeem van openbare gezondheidszorgvoorzieningen dat bijdraagt aan een betere volksgezondheid
Motivering
Motivering
Het Ministerie van VWS wil bijdragen aan een goede volksgezondheid en anticiperen op (dreigende) volksgezondheidsproblemen door een goed systeem voor openbare gezondheidszorg (OGZ) te creëren en in stand te houden. Een keten van preventie en zorg die goed op elkaar aansluit is daarbij essentieel. Deze verantwoordelijkheid wordt ingevuld door:
• Het bevorderen van effectieve landelijke, regionale en lokale voorzieningen van OGZ;
• Het verbeteren van de paraatheid van zorgvoorzieningen voor grootschalig optreden bij crises en rampen.
2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|
Instellingssubsidies/Structurele subsidies | 3 122 | 3 122 | 3 122 | 3 122 | 3 122 |
Stichting Pharos | 3 122 | 3 122 | 3 122 | 3 122 | 3 122 |
Projectsubsidies | 6 715 | 6 762 | 6 223 | 6 652 | 6 652 |
Waarvan onder andere: | |||||
Algemeen en strategisch gezondheidsbeleid | 3 613 | 3 294 | 3 255 | 3 184 | 3 184 |
Voorbereid zijn op crisis en rampen | 2 974 | 3 340 | 2 840 | 3 340 | 3 340 |
Opdrachten | 28 550 | 32 050 | 26 450 | 20 750 | 20 750 |
Financiering tolk- en vertaaldiensten gezondheidszorg | 17 250 | 20 750 | 20 750 | 20 750 | 20 750 |
CBRN Weerstandsverhoging | 11 300 | 11 300 | 5 700 | 0 | 0 |
Bijdragen aan baten-lastendiensten | 14 781 | 14 074 | 13 577 | 13 329 | 13 077 |
RIVM: Opdrachtverlening programma’s volksgezondheid | 14 781 | 14 074 | 13 577 | 13 329 | 13 077 |
Bijdragen aan ZBO’s/RWT’s | 149 185 | 113 074 | 102 719 | 88 562 | 87 394 |
ZonMw: Programmering | 147 506 | 111 395 | 101 040 | 86 883 | 85 715 |
ZonMw: Overhead | 1 679 | 1 679 | 1 679 | 1 679 | 1 679 |
Totaal | 202 353 | 169 082 | 152 091 | 132 415 | 130 995 |
Bovenstaande informatie is bedoeld voor de Staten-Generaal. Aan dit overzicht kunnen geen rechten worden ontleend.
In de tabel is het VWS-brede bedrag aan begrote gelden voor lopende ZonMw-programma’s weergegeven. Deze programma’s hebben betrekking op verschillende beleidsterreinen van het Ministerie van VWS.
Prestatie-indicatoren
Prestatie-indicatoren
De voortgang van het beleid wordt gemeten met de volgende indicatoren:
2005 | 2007 | 2008 | 2009 | 2010 | Streefwaarde 2011 | |
|---|---|---|---|---|---|---|
1. Percentage gemeenten met een 1e nota gezondheidsbeleid | 87% | 99% (eindstand) | – | – | – | – |
2. Percentage gemeenten met een 2e nota gezondheidsbeleid | – | 14% | 45,8% (juli) | 71,2% (juli) | – | 100% |
3. Congruentie GGD’en /GHOR met veiligheidsregio’s | – | 68% (mei) | – | 76% (jan) | 80% (jan) | 100% |
Bron & toelichting
1. RIVM: Nationale Atlas Volksgezondheid.
2. RIVM: Nationale Atlas Volksgezondheid.
3. RIVM, Nationale Atlas Volksgezondheid. Het betreft hier de congruentie van de buitengrenzen van de GGD'en met de veiligheidsregio’s. Dit betekent dat de buitengrenzen van GGD'en gelijk zijn aan de buitengrens van één veiligheidregio.
Instrumenten voor effectieve landelijke, regionale en lokale voorzieningen van OGZ
• Gemeenten staan voor de collectieve preventie op lokaal niveau
Elke vier jaar brengen gemeenten, in het kader van de Wet publieke gezondheid (Wpg), een nota gemeentelijk gezondheidsbeleid uit. Bij de vormgeving en uitvoering van het lokaal gezondheidsbeleid spelen GGD’en een belangrijke rol. De nieuwe nota Landelijk Gezondheidsbeleid (eind 2010) geeft gemeenten aangrijpingspunten en handvatten om het lokaal gezondheidsbeleid vorm te geven in de eerstvolgende gemeentelijke nota.
Met de voorgenomen wijziging van de Wpg zal de koppeling tussen de landelijke nota en lokale nota’s worden verankerd en zal de kwaliteit van lokale nota’s worden gestimuleerd.
• Versterken openbare gezondheidszorg
Een meerjarig traject is gestart om lokale bestuurders/gemeenten meer te betrekken bij het lokaal gezondheidsbeleid en om de openbare gezondheidszorg te verbeteren. Het traject moet meer samenhang brengen tussen diverse activiteiten op landelijk en lokaal niveau. Hierdoor kunnen de betrokken partijen hun activiteiten meer op elkaar afstemmen, samen optrekken waar dat nodig is en kunnen dubbele activiteiten worden voorkomen. Meer coördinatie en afstemming draagt ook bij tot het optimaliseren van de totale overheidsinzet met betrekking tot gezondheidsbevordering. Ook een betere afstemming tussen de gegevensverzameling over publieke gezondheid en praktische ondersteuning bij de opzet van lokaal gezondheidsbeleid worden opgepakt. Daarnaast wordt een communicatietraject gestart om onder andere de nieuwe nota Landelijk Gezondheidsbeleid en de landelijke speerpunten onder de aandacht van de lokale bestuurders te brengen.
• Actieplan Krachtwijken
De aanpak heeft als doel gezondheidsproblemen in de aandachtswijken te verminderen door samen met gemeenten, de eerstelijnszorg en de GGD’en een programmatische aanpak voor de concrete gezondheidsproblemen in de wijk te ontwikkelen. Een aantal activiteiten wordt samen met de minister voor Wonen, Wijken en Integratie (WWI) uitgevoerd. Negen steden nemen deel aan het experiment «Gezonde wijk». Deze experimenten worden onder meer ingevuld op het gebied van geïntegreerde zorg, sport en bewegen en voeding. Belangrijk hierbij is een integrale aanpak waarbij volgens het model van de commissie Albeda gewerkt wordt. Samen met de G4 wordt het bestuurlijk akkoord «De Verbinding» uitgewerkt volgens deze integrale aanpak. Het ZonMw-programma «Zichtbare Schakel» draagt hieraan bij.
• Gezond in de stad
Vanaf 2010 wordt in het kader van de decentralisatie-uitkering «Gezond in de stad» jaarlijks € 5,0 miljoen beschikbaar gesteld aan de grote gemeenten (G31). Via deze decentralisatie-uitkering als onderdeel van het stedenbeleid ontvangen zij extra middelen die kunnen worden ingezet om gezondheidsachterstanden terug te dringen via een wijkgerichte aanpak. Steden kunnen voor hun aanpak gebruik maken van de wijkenaanpak en de werkwijze binnen de experimenten «Gezonde Wijk».
Zie ook artikel Maatschappelijke ondersteuning onder operationele doelstelling 44.3.1.
• Financiering van tolk- en vertaaldiensten voor gezondheidszorg
In ons land, ook in de gezondheidszorg, wordt in het Nederlands gecommuniceerd. In situaties waarin het niet goed mogelijk is moet gezocht worden naar adequate en soms tijdelijke oplossingen. Zeker in de gezondheidszorg waarin aan een variëteit van mensen zoals Nieuwe Nederlanders, toeristen, «expats» en asielzoekers, in soms levensbedreigende situaties, adequate behandeling moet worden geboden, is communicatie van vitaal belang. Zorgaanbieders kunnen gebruikmaken van tolken en vertalers indien dit vanuit het oogpunt van de kwaliteit van zorg en patiëntveiligheid, noodzakelijk is (€ 17,3 miljoen).
Instrumenten voor een verbeterde paraatheid van zorgvoorzieningen voor grootschalig optreden bij crises en rampen
• Geneeskundige Hulpverlening bij Ongevallen en Rampen (GHOR)
De GHOR opereert ten behoeve van het bestuur van de veiligheidsregio teneinde een doelmatige en gecoördineerde geneeskundige hulpverlening bij zware ongevallen, rampen en crisis te bewerkstelligen. De GHOR slaat de brug tussen de veiligheidsorganisaties en de zorgketen. In de uitvoering is de GHOR onderdeel van de openbare gezondheidszorg. Het is van belang dat werkgebieden van GGD’en en veiligheidsrisico’s op elkaar aansluiten.
Ook wordt gewerkt aan kwaliteitsverbetering en borging van de GHOR.
• CBRN weerstandsverhoging
Doel is het nemen van weerstandsverhogende maatregelen gericht op het verminderen of voorkomen van de kans dat personen of groeperingen zich ongewenst toegang verschaffen tot chemische, biologische, radioactieve en/of nucleaire agentia (CBRN) (€ 11,3 miljoen). Dit valt binnen de doelstellingen van het NCTb.
41.3.5 Het bevorderen van ethisch verantwoord handelen in de gezondheidszorg en bij het medisch-wetenschappelijk onderzoek
Motivering
Motivering
Het kabinet wil patiënten, cliënten en proefpersonen beschermen bij de voortschrijding van (technologische) ontwikkelingen in de gezondheidszorg.
2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|
Projectsubsidies | 2 626 | 1 900 | 1 812 | 1 812 | 1 812 |
Verbeteren van de abortushulpverlening en registratie | 650 | 0 | 0 | 0 | 0 |
Beleid Medische Ethiek | 1 321 | 1 310 | 1 167 | 1 167 | 1 167 |
CCMO | 655 | 590 | 645 | 645 | 645 |
Bijdragen aan baten-lastendiensten | 1 950 | 1 950 | 1 950 | 1 950 | 1 950 |
CIBG: Uitvoeringstaken Medische Ethiek | 1 950 | 1 950 | 1 950 | 1 950 | 1 950 |
Bijdragen aan ZBO’s/RWT’s | 12 104 | 12 104 | 12 104 | 12 104 | 12 104 |
CVZ: Rijksbijdrage financiering abortusklinieken | 12 104 | 12 104 | 12 104 | 12 104 | 12 104 |
Totaal | 16 680 | 15 954 | 15 866 | 15 866 | 15 866 |
Bovenstaande informatie is bedoeld voor de Staten-Generaal. Aan dit overzicht kunnen geen rechten worden ontleend.
Prestatie-indicatoren
Prestatie-indicatoren
Voor deze operationele doelstelling wordt geen prestatie-indicator opgenomen. Reden hiervoor is dat de resultaten van dit beleidsterrein niet zinvol in één of enkele indicatoren samengevat kunnen worden.
Instrumenten ethisch verantwoord handelen
• Het laten uitvoeren van periodieke wetsevaluaties
Het periodiek evalueren van de praktijk en wet- en regelgeving biedt de mogelijkheid tijdig te kunnen bijsturen zodat praktijk en beleid goed op elkaar aansluiten. Het gaat om de evaluatie van de Centrale deskundigencommissie late zwangerschapsafbreking en levensbeëindiging bij pasgeborenen, als ook de Embryowet, de Wet levensbeëindiging op verzoek en hulp bij zelfdoding, Wet medisch-wetenschappelijk onderzoek met mensen en de Wet donorgegevens kunstmatige bevruchting.
• Verbeteren van de abortushulpverlening en -registratie
Doel is het verbeteren van de hulpverlening aan vrouwen die ongewenst zwanger zijn door onder meer het verbeteren van de opleiding van hulpverleners, het ondersteunen van de richtlijnontwikkeling voor abortusartsen en een onderzoeksprogramma bij ZonMw (€ 1,1 miljoen). Ook de financieringsstructuur van de abortushulpverlening zal worden verbeterd. Het ontwikkelen van een kwaliteitsbeleid door de klinieken en de beroepsgroepen is urgent geworden door de financiële problemen bij enkele klinieken.
• Verbeteren van mogelijke knelpunten in de toetsing van medisch-wetenschappelijk onderzoek met mensen
Doel is het opheffen van mogelijke knelpunten op het terrein van de toetsing van medisch-wetenschappelijk onderzoek met mensen. Daarmee wordt de kwaliteit van het wetenschappelijk onderzoek bevorderd en de veiligheid van proefpersonen beter geborgd.
• Bevorderen van de ontwikkeling van richtlijnen voor (nieuwe) vruchtbaarheidstechnieken
Het bevorderen van dergelijke richtlijnen en standpunten heeft tot doel professionals houvast te geven bij het nemen van mogelijk moreel beladen beslissingen. Hierbij kan onder meer gedacht worden aan de verbreding van het standpunt invriezen eicellen.
• Stimuleren van onderzoek naar ethische vraagstukken in de (gezondheids)zorg
Het doel is het vergroten van belangwekkende kennis over ethische vraagstukken in de (gezondheids)zorg en zorgverlening, onder meer door het onderzoeksprogramma Ethiek en Gezondheid bij ZonMw (€ 0,6 miljoen), alsmede het programma Maatschappelijk Verantwoord Innoveren bij de Nederlandse Organisatie voor Wetenschappelijk Onderzoek (NWO).
• Stimuleren van innovatief onderzoek naar (nieuwe) medische technologieën met een belangrijke ethische component
Hierbij kan bijvoorbeeld worden gedacht aan het ZonMw-onderzoeksprogramma Translationeel Adult Stamcelonderzoek (€ 0,9 miljoen).
• Bijdrage aan de baten-lastendienst Centraal Informatiepunt Beroepen Gezondheidszorg (CIBG)
Deze bijdrage is nodig voor het beheer van regionale toetsingscommissies Euthanasie en de centrale deskundigheidscommissie Late zwangerschapsafbreking en levensbeëindiging bij pasgeborenen. Ook fungeert het CIBG als aanspreekpunt voor k.i.d.-kinderen (kunstmatige inseminatie met donorzaad), ouders en artsen, indien zij vragen hebben overhet register donorgegevens kunstmatige bevruchting (€ 2,0 miljoen).
• Rijksbijdrage aan het CVZ
Hiermee wordt een bijdrage geleverd aan de financiering van abortusklinieken (€ 12,1 miljoen). Deze regeling zal worden aangepast om financiële problemen bij klinieken te kunnen voorkomen.
41.4 Overzicht onderzoek naar de doelmatigheid en doeltreffendheid van beleid
Onderzoek onderwerp | Nummer AD of OD | A Start B Afgerond | |
|---|---|---|---|
Beleidsdoorlichting | Voedselveiligheid | 41.3.2 | A 2008 B 2009 |
Volksgezondheid Toekomst Verkenning (VTV) 2010, deelrapport VTV Effecten van Preventie | 41.1 | A 2009 B 2010 | |
Effectonderzoek ex post | – | ||
Overig evaluatieonderzoek | Evaluatie aanpak Nieuwe Influenza A (H1N1) | 41.3.3 | A 2010 B 2011 |
Evaluatie Aanpak en bestrijding Q-koorts Commissie Van Dijk | 41.3.3 | A 2010 B 2010 | |
Evaluatie ZonMw | 41.3.4 | A 2010 B 2011 | |
Evaluatie Embryowet | 41.3.5 | A 2010 B 2012 | |
Evaluatie Euthanasiewet | 41.3.5 | A 2010 B 2012 | |
Evaluatie Wet medisch-wetenschappelijk onderzoek met mensen | 41.3.5 | A 2010 B 2012 |
Beleidsartikel 41 Volksgezondheid
41.1 Algemene doelstelling
Een goede volksgezondheid, waarbij mensen gezond leven en zo min mogelijk bloot staan aan bedreigingen van hun gezondheid.
41.2 Budgettaire gevolgen van beleid Najaarsnota
| Stand begroting t/m ISB1 | Stand suppletoire begroting VJN | Mutaties suppletoire begroting NJN | Stand suppletoire begroting NJN | |
|---|---|---|---|---|
| (1) | (2) | (3) | (4)=(2+3) | |
| Verplichtingen | 679 233 | 644 926 | – 31 923 | 613 003 |
| Uitgaven | 686 827 | 680 162 | – 39 033 | 641 129 |
| Programma-uitgaven | 677 747 | 671 082 | – 38 975 | 632 107 |
| 1. Meer mensen kiezen voor een gezonde leefstijl. | 41 786 | 39 786 | – 782 | 39 004 |
| 2. Het voorkomen van gezondheidsschade door onveilig voedsel en onveilige producten. | 73 521 | 72 903 | – 2 273 | 70 630 |
| 3. De vermijdbare ziektelast neemt af door een goede bescherming tegen infectieziekten en chronische ziekten. | 343 407 | 343 187 | – 41 120 | 302 067 |
| 4. Er is een doelmatig systeem van openbare gezondheidszorgvoorzieningen dat bijdraagt aan een betere volksgezondheid. | 202 353 | 198 337 | 4 916 | 203 253 |
| 5. Het bevorderen van ethisch verantwoord handelen in de gezondheidszorg en bij het medisch wetenschappelijk onderzoek. | 16 680 | 16 869 | 284 | 17 153 |
| Apparaatsuitgaven | 9 080 | 9 080 | – 58 | 9 022 |
| Ontvangsten | 10 837 | 11 110 | 0 | 11 110 |
41.3 Financiële toelichting
Programma-uitgaven
Er zijn vijf operationele doelstellingen op dit beleidsartikel:
-
1. Meer mensen kiezen voor een gezonde leefstijl;
-
2. Het voorkomen van gezondheidsschade door onveilig voedsel en onveilige producten;
-
3. De vermijdbare ziektelast neemt af door een goede bescherming tegen infectieziekten en chronische ziekten;
-
4. Er is een doelmatig systeem van openbare gezondheidszorgvoorzieningen dat bijdraagt aan een betere volksgezondheid;
-
5. Het bevorderen van ethisch verantwoord handelen in de gezondheidszorg en bij het medisch wetenschappelijk onderzoek.
1. Meer mensen kiezen voor een gezonde leefstijl
| Stand suppletoire begroting VJN | 39 786 |
| Mutaties suppletoire begroting NJN: | |
| 1. Overige mutaties | – 782 |
| Stand suppletoire begroting NJN | 39 004 |
2. Het voorkomen van gezondheidsschade door onveilig voedsel en onveilige producten
| Stand suppletoire begroting VJN | 72 903 |
| Mutaties suppletoire begroting NJN: | |
| 1. Bijdrage nieuwe Voedsel en Waren Autoriteit (nVWA). In verband met de reorganisatie van de nVWA wordt er een voorziening getroffen. Deze wordt in de komende jaren aangewend voor de kosten van herplaatsingskandidaten, het uitbetalen van WW aan tijdelijk aangestelde ambtenaren, alsmede voor de kosten van sociaal flankerend beleid. VWS draagt in 2011 eenmalig € 10 miljoen bij aan de oplossing van de problematiek door middel van een overboeking naar het ministerie van Economische Zaken, Landbouw & Innovatie (EL&I). De resterende problematiek wordt door het ministerie van EL&I gefinancierd. | 10 000 |
| 2. Overboeking naar het ministerie van EL&I (zie 1.). | – 10 000 |
| 3. Overige mutaties | – 2 273 |
| Stand suppletoire begroting NJN | 70 630 |
3. De vermijdbare ziektelast neemt af door een goede bescherming tegen infectieziekten en chronische ziekten
| Stand suppletoire begroting VJN | 343 187 |
| Mutaties suppletoire begroting NJN: | |
| 1. Overboeking naar artikel 45 OD 1 ter dekking van de loonbijstelling 2011 van de Brede Doeluitkering Centra voor Jeugd en Gezin. | – 3 003 |
| 2. De onderuitputting op deze doelstelling is grotendeels toe te schrijven aan vrijval van middelen op verschillende onderwerpen. Op de eerste plaats is onlangs gebleken dat het niet nodig is om nog dit jaar vaccins aan te schaffen voor de HPV-campagne (€ 6 miljoen). Er zijn nog voldoende vaccins beschikbaar. Daarnaast is gebleken dat de voorraad antivirale middelen langer houdbaar is dan verwacht en dus is vervanging niet noodzakelijk (€ 9,3 miljoen). Ook voor het Respiratoir Syncytiaal Virus (RSV) project zijn de uitgaven lager uitgevallen (€ 2 miljoen). Het restant is toe te schrijven aan diverse kleine mutaties. | – 29 279 |
| 3. Overboeking naar artikel 98 (apparaat) in verband met dekking knelpunten Nederlands Vaccin Instituut (NVI). Ter voorbereiding op de privatisering treden er frictiekosten op. De betaling van deze kosten wordt door de eigenaar gedaan. Vandaar dat er een overboeking naar artikel 98 plaatsvindt. | – 9 300 |
| 4. Overige mutaties | 462 |
| Stand suppletoire begroting NJN | 302 067 |
4. Er is een doelmatig systeem van openbare gezondheidszorgvoorzieningen dat bijdraagt aan een betere volksgezondheid
| Stand suppletoire begroting VJN | 198 337 |
| Mutaties suppletoire begroting NJN: | |
| 1. De landelijke nota Gezondheidsbeleid is later gepubliceerd dan verwacht. De hiermee gepaard gaande activiteiten konden dus ook pas later van start gaan en daardoor is een deel van de middelen vrijgevallen (€ 1,1 miljoen). Voorts zijn de middelen vrijgevallen die gereserveerd waren voor het opvangen van rampen en crises (€ 1,9 miljoen). | – 3 000 |
| 2. Loonbijstelling tranche 2011, kader Rijksbegroting in enge zin. | 1 972 |
| 3. Overboeking van 42 OD 2. Betreft uitvoering van activiteiten voor het programma Goed Gebruik Geneesmiddelen door ZonMw in 2011 alsmede een onderzoeksproject inzake de effecten en doelmatige toepassing van TNF-alfaremmers bij reumatische artritis. | 1 575 |
| 4. Overige mutaties | 4 369 |
| Stand suppletoire begroting NJN | 203 253 |
5. Het bevorderen van ethisch verantwoord handelen in de gezondheidszorg en bij het medisch wetenschappelijk onderzoek
| Stand suppletoire begroting VJN | 16 869 |
| Mutaties suppletoire begroting NJN: | |
| 1. De uitgaven voor de verbetering van de abortushulpverlening zijn lager dan geraamd (€ 495 000). Voorts waren de uitgaven voor projecten op het terrein van de medische ethiek lager dan verwacht. | – 754 |
| 2. Van het CVZ is de afrekening 2010 ontvangen van de Rijksbijdrage Zwangerschapsafbreking. Hieruit volgt dat er een bedrag van € 1 396 000 moet worden nabetaald, terwijl een bedrag van € 642 000 was geraamd. | 754 |
| 3. Loonbijstelling tranche 2011, kader Niet tot een ijklijn behorend (abortusklinieken). | 116 |
| 4. Prijsbijstelling tranche 2011, kader Niet tot een ijklijn behorend (abortusklinieken). | 126 |
| 5. Overige mutaties | 42 |
| Stand suppletoire begroting NJN | 17 153 |
Apparaatsuitgaven
| Stand suppletoire begroting VJN | 9 080 |
| Mutaties suppletoire begroting NJN: | |
| 1. Verschillende posten op het gebied van personele en materiële uitgaven | – 58 |
| Stand suppletoire begroting NJN | 9 022 |
Ontvangsten
| Stand suppletoire begroting VJN | 11 110 |
| Mutaties suppletoire begroting NJN: | |
| Geen mutaties. | 0 |
| Stand suppletoire begroting NJN | 11 110 |
Artikel 42 Gezondheidszorg
42.1 Algemene beleidsdoelstelling
Een goed werkend en innoverend zorgstelsel gericht op een optimale combinatie van kwaliteit, toegankelijkheid en betaalbaarheid voor de burger.
Belangrijkste beleidsonderwerpen 2011
Belangrijkste beleidsonderwerpen 2011
In dit artikel wordt het beleid inzake de curatieve zorg verwoord. Om de algemene doelstelling te realiseren zal ingezet worden op:
• Het transparant maken van geleverde kwaliteit door zorgaanbieders (42.3.1);
• Het oprichten van een nationaal kwaliteitsinstituut gezondheidszorg (42.3.2);
• De versterking van de eerste lijn en zorg dichtbij huis (42.3.2);
• De bevordering van meer doelmatigheid in de zorg (42.3.2);
• Voorbereiden van de aanpassing van de bekostiging per 2012 van medisch specialisten waarmee compensatie van eventuele overschrijdingen kan worden afgedwongen (42.3.3).
Voor zover de invoering van het beleid additionele administratieve lasten met zich meebrengt, zal VWS bezien in hoeverre deze extra regeldruk zo beperkt mogelijk kan worden gehouden en naar compensatie zoeken voor de extra administratieve lasten.
Ministeriële verantwoordelijkheid
Ministeriële verantwoordelijkheid
De bewindspersonen van VWS zijn ministerieel verantwoordelijk voor:
• Het scheppen van randvoorwaarden om de kwaliteit, de toegankelijkheid, de veiligheid en de betaalbaarheid van de curatieve zorg te waarborgen voor de burger.
Deze verantwoordelijkheid wordt onder andere ingevuld door:
• Het versterken van de positie van de patiënt, zodat deze in staat is om zijn rol als zorgconsument te vervullen;
• Het scheppen van randvoorwaarden om het innoverend vermogen van de gezondheidszorg te waarborgen;
• Een goed werkend stelsel, waarin zorgverzekeraars in staat worden gesteld een betaalbaar verzekerd pakket aan te bieden.
Externe factoren
Externe factoren
Het behalen van de algemene doelstelling van dit artikel hangt af van een goed samenspel van veel partijen: zorgprofessionals, cliënten, zorginstellingen, zorgverzekeraars en toezichthouders. Daarnaast spelen EU wet- en regelgeving en internationale afspraken een rol.
Het kabinet stimuleert hen deze rol in te vullen onder meer door het zorgstelsel te moderniseren, zodanig dat het prikkelt tot kwaliteitsverbetering, innovatie en doelmatigheid. Verder stimuleert het kabinet hen door het verlenen van subsidies, het verspreiden van goede voorbeelden, het verrichten van onderzoek en het leveren van bijdragen (in middelen en door medewerking) aan projecten in de zorg. De prikkels en programma’s versterken elkaar.
Prestatie-indicatoren
Prestatie-indicatoren
Bij de algemene doelstelling ten aanzien van de curatieve zorg is geen prestatie-indicator opgenomen. Het is namelijk niet mogelijk om de werking van het gehele stelsel van curatieve zorg in Nederland in een of enkele indicatoren samen te vatten. Het stelsel is daarvoor te veelzijdig.
De prestaties van het stelsel worden gemonitord met de zorgbalans (zie hiervoor www.rivm.nl). De zorgbalans schetst aan de hand van ongeveer honderd indicatoren een beeld van de kwaliteit, de toegankelijkheid en de betaalbaarheid van de Nederlandse gezondheidszorg. Ook geven de volgende evaluaties en monitors inzicht in de werking van het gezondheidszorgstelsel: evaluatie verplicht eigen risico, monitor cure en de marktscan zorgverzekeringsmarkt.
42.2 Budgettaire gevolgen van beleid
42.2.1 Begrotingsuitgaven
2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|---|
Verplichtingen | 7 649 565 | 7 469 586 | 8 416 346 | 8 772 424 | 8 852 306 | 9 570 965 | 10 416 811 |
Uitgaven | 7 475 220 | 7 512 340 | 8 471 652 | 8 782 785 | 8 858 765 | 9 573 190 | 10 416 811 |
Programma-uitgaven | 7 466 298 | 7 503 824 | 8 463 561 | 8 774 672 | 8 850 625 | 9 565 050 | 10 408 671 |
1. De positie van de burger in het zorgstelsel wordt versterkt | 1 532 | 4 242 | 1 620 | 930 | 930 | 930 | 930 |
2. Zorgaanbieders worden gestimuleerd om het door de burger gewenste zorgaanbod te realiseren | 1 266 005 | 1 326 012 | 1 344 408 | 1 353 933 | 1 301 604 | 1 311 817 | 1 299 465 |
3. Zorgverzekeraars bieden alle burgers een betaalbaar verzekerd pakket van noodzakelijke zorg aan | 6 198 761 | 6 172 070 | 7 095 433 | 7 392 309 | 7 517 791 | 8 218 303 | 9 070 676 |
4. De burgers van de BES-eilanden kunnen gebruik maken van voorzieningen voor zorg en welzijn | 0 | 1 500 | 22 100 | 27 500 | 30 300 | 34 000 | 37 600 |
Apparaatsuitgaven | 8 922 | 8 516 | 8 091 | 8 113 | 8 140 | 8 140 | 8 140 |
Ontvangsten | 527 998 | 138 007 | 122 372 | 71 095 | 57 966 | 38 626 | 20 526 |
Bovenstaande informatie is bedoeld voor de Staten-Generaal. Aan dit overzicht kunnen geen rechten worden ontleend.
2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|
1. De positie van de burger in het zorgstelsel wordt versterkt | 1 620 | 930 | 930 | 930 | 930 |
– Juridisch verplicht | 1 389 | 922 | 922 | 922 | 922 |
– Bestuurlijk gebonden | 0 | 0 | 0 | 0 | 0 |
– Niet-juridisch verplicht of bestuurlijk gebonden | 231 | 8 | 8 | 8 | 8 |
2. Zorgaanbieders worden gestimuleerd om het door de burgers gewenste zorgaanbod te realiseren | 1 344 408 | 1 353 933 | 1 301 604 | 1 311 817 | 1 299 465 |
– Juridisch verplicht | 1 224 840 | 1 230 996 | 1 191 162 | 1 196 447 | 1 182 663 |
– Bestuurlijk gebonden | 116 587 | 112 171 | 98 234 | 98 109 | 95 870 |
– Niet-juridisch verplicht of bestuurlijk gebonden | 2 981 | 10 766 | 12 208 | 17 261 | 20 932 |
3. Zorgverzekeraars bieden alle burgers een betaalbaar verzekerd pakket van noodzakelijke zorg aan | 7 095 433 | 7 392 309 | 7 517 791 | 8 218 303 | 9 070 676 |
– Juridisch verplicht | 7 065 311 | 7 368 752 | 7 496 603 | 8 197 115 | 9 049 488 |
– Bestuurlijk gebonden | 29 706 | 23 196 | 20 453 | 20 453 | 20 453 |
– Niet-juridisch verplicht of bestuurlijk gebonden | 416 | 361 | 735 | 735 | 735 |
4. De burgers van de BES-eilanden kunnen gebruik maken van voorzieningen voor zorg en welzijn | 22 100 | 27 500 | 30 300 | 34 000 | 37 600 |
– Juridisch verplicht | 0 | 0 | 0 | 0 | 0 |
– Bestuurlijk gebonden | 22 100 | 27 500 | 30 300 | 34 000 | 37 600 |
– Niet-juridisch verplicht of bestuurlijk gebonden | 0 | 0 | 0 | 0 | 0 |
Toelichting tabel budgetflexibiliteit begrotingsuitgaven
De bedragen die als «niet-juridisch verplicht of bestuurlijk gebonden» zijn opgenomen zijn beleidsmatig gereserveerd voor uitgaven op het terrein van de volgende operationele doelstellingen:
Operationele doelstelling 2
Het niet verplichte deel of bestuurlijk gebonden bedrag van deze operationele doelstelling is voornamelijk gereserveerd voor activiteiten ten behoeve van:
– Het bevorderen van veilige toepassing op het gebied van medicatie en medische technologie;
– Orgaandonatie (het bevorderen van het aantal transplantaties);
– Instandhouding, beheer en doorontwikkeling van de website BOPZ;
– Uitvoeren van het programma «Patiëntveiligheid in de eerstelijnszorg»;
– Uitvoeren van het actieprogramma «Veilige zorg ggz»
– Uitvoeren van projecten eerste lijn Doelstellingenbrief (kamerstuk 29 247 nr. 76).
42.2.2 Premie-uitgaven
In de tabel hieronder zijn de beschikbare middelen opgenomen voor de premie-uitgaven op het terrein van de gezondheidszorg. Hierin zijn de budgettaire consequenties van de besluitvorming rond de eerste suppletore begroting 2010 en de begroting 2011 verwerkt. Voor 2010 is de loon- en prijsontwikkeling al verwerkt, terwijl voor 2011 en latere jaren de loon- en prijsontwikkeling nog moet worden toegevoegd. Het saldo van de beschikbare middelen en maatregelen, voor zover niet aan de afzonderlijke sectoren toegedeeld, is opgenomen als onverdeeld.
2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|---|
Extramurale zorg | 4 264,4 | 4 282,7 | 4 249,8 | 4 192,8 | 4 195,8 | 4 196,7 | 4 197,4 |
Huisartsen en geïntegreerde eerstelijnszorg | 2 219,3 | 2 192,6 | 2 237,8 | 2 163,5 | 2 163,3 | 2 163,3 | 2 163,3 |
Tandheelkunde en tandheelkundige specialistische zorg | 893,9 | 912,2 | 807,1 | 807,1 | 807,1 | 807,1 | 807,1 |
Paramedische hulp | 667,7 | 682,4 | 653,8 | 655,3 | 656,7 | 656,8 | 656,8 |
Verloskunde en kraamzorg | 438,6 | 453,0 | 469,8 | 483,7 | 485,5 | 486,3 | 487,0 |
Dieetadvisering | 44,9 | 42,5 | 42,4 | 42,4 | 42,4 | 42,4 | 42,4 |
Extramurale zorg onverdeeld | 38,9 | 40,8 | 40,8 | 40,8 | 40,8 | ||
Ziekenhuizen, medisch specialisten en overig curatief | 18 517,4 | 18 791,3 | 18 274,2 | 18 178,8 | 18 206,2 | 18 213,8 | 18 214,0 |
Algemene en categorale ziekenhuizen | 11 598,8 | 11 953,5 | 11 907,4 | 11 860,9 | 11 865,4 | 11 872,4 | 11 872,5 |
Academische ziekenhuizen | 2 835,1 | 2 953,3 | 2 961,4 | 2 982,0 | 3 003,2 | 3 003,7 | 3 003,8 |
Academische component | 628,8 | 635,3 | 635,3 | 635,3 | 635,3 | 635,3 | 635,3 |
Medisch specialisten | 2 469,1 | 2 068,5 | 1 848,9 | 1 874,8 | 1 874,8 | 1 874,8 | 1 874,8 |
ZBC's | 415,1 | 421,2 | 421,2 | 224,2 | 224,2 | 224,2 | 224,2 |
Overig curatieve zorg | 570,5 | 599,5 | 576,5 | 576,5 | 576,5 | 576,5 | 576,5 |
Ziekenhuizen, medisch specialisten en overig curatief onverdeeld | 160,0 | – 76,5 | 25,1 | 26,8 | 26,9 | 26,9 | |
Ziekenvervoer | 539,8 | 566,6 | 559,8 | 548,3 | 534,3 | 534,3 | 534,3 |
Ambulancevervoer | 426,8 | 450,4 | 437,6 | 425,6 | 411,6 | 411,6 | 411,6 |
Overig ziekenvervoer | 113,0 | 116,2 | 116,2 | 116,2 | 116,2 | 116,2 | 116,2 |
Ziekenvervoer onverdeeld | 6,0 | 6,5 | 6,5 | 6,5 | 6,5 | ||
Genees- en hulpmiddelen | 6 473,8 | 6 770,8 | 7 104,2 | 7 111,8 | 7 110,7 | 7 111,2 | 7 111,2 |
Farmaceutische hulp | 5 149,7 | 5 370,6 | 5 670,8 | 5 678,3 | 5 678,5 | 5 679,0 | 5 679,0 |
Hulpmiddelen | 1 324,1 | 1 400,2 | 1 433,4 | 1 433,5 | 1 432,2 | 1 432,2 | 1 432,2 |
Geneeskundige geestelijke gezondheidszorg | 3 575,1 | 3 642,4 | 3 661,2 | 3 682,4 | 3 695,2 | 3 695,7 | 3 695,7 |
Geneeskundige ggz door instellingen | 3 393,9 | 3 453,1 | 3 354,2 | 3 366,1 | 3 378,7 | 3 379,2 | 3 379,2 |
Geneeskundige ggz door vrijgevestigden | 181,2 | 189,3 | 189,3 | 189,3 | 189,3 | 189,3 | 189,3 |
Geneeskundige ggz onverdeeld | 117,7 | 127,0 | 127,2 | 127,2 | 127,2 | ||
Chronische keten dbc's en geïndiceerde preventie | 134,1 | 237,3 | 236,9 | 236,9 | 236,9 | 236,9 | |
Grensoverschrijdende zorg | 478,5 | 492,0 | 514,1 | 515,6 | 515,6 | 515,6 | 515,6 |
Beheerskosten uitvoeringsorganen Zvw | 5,5 | 5,6 | 5,6 | 5,6 | 5,6 | 5,6 | 5,6 |
Totaal | 33 854,5 | 34 685,5 | 34 606,2 | 34 472,2 | 34 500,3 | 34 509,8 | 34 510,7 |
Procentuele mutatie t.o.v. voorgaand jaar | – | 2,5% | – 0,2% | – 0,4% | 0,1% | 0,0% | 0,0% |
Bron
VWS, NZa productieafspraken en voorlopige realisatiegegevens, CVZ voorlopige financieringslasten Zvw en AWBZ.
De minister voor Jeugd en Gezin draagt de inhoudelijke verantwoordelijkheid voor de jeugd-ggz en de jeugd-lvg (artikel 3 «Zorg en bescherming» van de begroting van het Programmaministerie voor Jeugd en Gezin).
In de premie-uitgaven voor gehandicaptenzorg is circa 5% toewijsbaar aan de zorg voor jeugdige licht verstandelijk gehandicapten (jeugd-lvg). In de premie-uitgaven voor geestelijke gezondheidszorg is circa 10% toewijsbaar aan de zorg voor kinderen en jeugdigen (jeugd-ggz). Vanaf 2008 valt de kortdurende jeugd-ggz onder de geneeskundige geestelijke gezondheidszorg.
Premiegefinancierde prioriteiten
De volgende tabel geeft de premiegefinancierde prioriteiten weer. De beleidsinformatie is opgenomen onder de operationele doelstelling bij de betreffende prioriteit. Bij een onbekend bedrag is een «pm» opgenomen en daar waar budgetneutraliteit het uitgangspunt is een «n.v.t.».
OD | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|
Bereikbaarheid huisartsenzorg en acute zorg | 42.3.2 | n.v.t. | n.v.t. | n.v.t. | n.v.t. | n.v.t. |
Ambulances | 42.3.2 | – 13,0 | – 25,0 | – 39,0 | – 39,0 | – 38,0 |
Functionele integratie spoedeisende hulp en huisartsenposten | 42.3.2 | n.v.t. | n.v.t. | n.v.t. | n.v.t. | n.v.t. |
Stepped care | 42.3.2 | – 30,0 | – 60,0 | – 60,0 | – 60,0 | – 60,0 |
Zorgstandaarden | 42.3.2 | – 40,0 | – 75,0 | – 75,0 | – 75,0 | – 75,0 |
Veiligheidsmaatregelen | 42.3.2 | – 15,0 | – 15,0 | – 15,0 | – 15,0 | – 15,0 |
Actieve opsporing onverzekerden | 42.3.3 | n.v.t. | n.v.t. | n.v.t. | n.v.t. | n.v.t. |
Operationele risicoverevening | 42.3.3 | n.v.t. | n.v.t. | n.v.t. | n.v.t. | n.v.t. |
Introductie beschikbaarheidsbijdrage | 42.3.3 | n.v.t. | n.v.t. | n.v.t. | n.v.t. | n.v.t. |
Preventieve interventies in het basispakket | 42.3.3 | 20,0 | 89,0 | 50,0 | 39,0 | 29,0 |
Pakketmaatregelen Zvw | 42.3.3 | – 347,5 | – 347,5 | – 347,5 | – 347,5 | – 347,5 |
Revalidatiezorg | 42.3.3 | n.v.t. | n.v.t. | n.v.t. | n.v.t. | n.v.t. |
Pakketbeheer geneesmiddelen | 42.3.3 | n.v.t. | n.v.t. | n.v.t. | n.v.t. | n.v.t. |
Integrale bekostiging van farmaceutische zorg | 42.3.3 | n.v.t. | n.v.t. | n.v.t. | n.v.t. | n.v.t. |
Integrale bekostiging Cystic Fibrosis-zorg | 42.3.3 | n.v.t. | n.v.t. | n.v.t. | n.v.t. | n.v.t. |
Hulpmiddelenbeleid | 42.3.3 | n.v.t. | n.v.t. | n.v.t. | n.v.t. | n.v.t. |
Het Transitieakkoord farmaceutische zorg 2008/2009 | 42.3.3 | pm | pm | pm | pm | pm |
Aanvulling instrumenten bekostiging Wmg | 42.3.3 | n.v.t. | n.v.t. | n.v.t. | n.v.t. | n.v.t. |
Bekostiging apotheekhoudenden | 42.3.3 | n.v.t. | n.v.t. | n.v.t. | n.v.t. | n.v.t. |
Invoering eigen bijdrage tweedelijns ggz | 42.3.4 | – 110,0 | – 110,0 | – 110,0 | – 110,0 | – 110,0 |
Uitbreiding inkoopbeleid zorgverzekeraars ten aanzien van geneesmiddelen | 42.3.3 | – 30,0 | – 30,0 | – 30,0 | – 30,0 | – 30,0 |
Doelmatig voorschrijven | 42.3.3 | pm | pm | pm | pm | pm |
Bekostiging ziekenhuizen | 42.3.3 | – 549,0 | – 549,0 | – 549,0 | – 549,0 | – 548,0 |
Bekostiging medisch specialisten | 42.3.3 | n.v.t. | n.v.t. | n.v.t. | n.v.t. | n.v.t. |
Bekostiging acuut generalistische zorg | 42.3.3 | pm | pm | pm | pm | pm |
Bekostiging eerstelijnsdiagnostiek | 42.3.3 | – 60,0 | – 60,0 | – 60,0 | – 60,0 | – 59,0 |
Bron
VWS
42.3 Operationele doelstellingen
Er zijn vier operationele doelstellingen op het gebied van de gezondheidszorg:
1. De positie van de burger in het zorgstelsel wordt versterkt;
2. Zorgaanbieders worden gestimuleerd om het door de burger gewenste zorgaanbod te realiseren;
3. Zorgverzekeraars bieden alle burgers een betaalbaar verzekerd pakket van noodzakelijke zorg aan;
4. De burgers van de BES-eilanden kunnen gebruik maken van voorzieningen voor zorg en welzijn.
42.3.1 De positie van de burger in het zorgstelsel wordt versterkt
Motivering
Motivering
Door informatie over zorgaanbieders en zorgverzekeraars toegankelijk en vergelijkbaar te maken, kan de cliënt bewust kiezen. De zeggenschap van burgers/cliënten wordt op die manier vergroot. Zorgaanbieders en zorgverzekeraars worden daardoor gestimuleerd zich te onderscheiden op kwaliteit en prijs. Het kabinet realiseert dit door instrumenten in te zetten die leiden tot:
• Meer transparante informatievoorziening over de zorg;
• Het verbeteren van de rechtspositie van burgers in het zorgstelsel.
2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|
Instellingssubsidies | 922 | 922 | 922 | 922 | 922 |
Stichting PAN (Perinatale Audit) | 922 | 922 | 922 | 922 | 922 |
Projectsubsidies | 561 | 8 | 8 | 8 | 8 |
Waarvan onder andere: | |||||
Heup- en knievervanging mammacarcinoom | 43 | 8 | 0 | 0 | 0 |
Beleidscommissie Wetenschap derde tranche | 7 | 0 | 0 | 0 | 0 |
UMC Radboud Zichtbare Zorg Ziekenhuizen derde tranche | 155 | 0 | 0 | 0 | 0 |
Zichtbare zorg in ziekenhuizen | 14 | 0 | 0 | 0 | 0 |
Consumentenbond Klantpreventie, 25 aandoeningen | 115 | 0 | 0 | 0 | 0 |
KNGF Kwaliteitsindicatie 2010 | 33 | 0 | 0 | 0 | 0 |
Projecten Transparantie Curatieve zorg | 116 | 0 | 0 | 0 | 0 |
Opdrachten | 137 | 0 | 0 | 0 | 0 |
Waarvan onder andere: | |||||
Projecten transparantie curatieve zorg | 115 | 0 | 0 | 0 | 0 |
Totaal | 1 620 | 930 | 930 | 930 | 930 |
Bovenstaande informatie is bedoeld voor de Staten-Generaal. Aan dit overzicht kunnen geen rechten worden ontleend.
Prestatie-indicatoren
Prestatie-indicatoren
De voortgang van het beleid wordt gemeten met de volgende indicator:
2009 | Streefwaarde 2010 | Streefwaarde 2011 | |
|---|---|---|---|
Voor 80 aandoeningen kunnen burgers op www.kiesBeter.nl zien welke kwaliteit ziekenhuizen bieden. | 6 | 23 | 80 |
Bron
RIVM, www.kiesBeter.nl
Instrumenten
Hieronder vallen activiteiten op het gebied van Zichtbare Zorg, Maatschappelijke verantwoording, Early warning, fusietoezicht, Wet cliëntenrechten zorg, geschilbeslechting en het versterken van patiëntenorganisaties. Dit betreft zorgbreed beleid. Zie 43.3.1 voor een toelichting op de instrumenten en de geraamde middelen.
42.3.2 Zorgaanbieders worden gestimuleerd om het door de burger gewenste zorgaanbod te realiseren
Motivering
Motivering
Om te zorgen dat de burger de zorg krijgt waar hij conform het verzekerde pakket recht op heeft, bevat het zorgstelsel prikkels die zorgaanbieders moeten aanzetten tot het leveren van een kwalitatief hoogwaardige gezondheidszorg. Een kwalitatief hoogwaardige zorg is veilig en toegankelijk. Om het zorgaanbod, ook op de langere termijn, aan te laten sluiten op de behoefte van de burger en op de demografische en technologische ontwikkelingen, vindt het kabinet het beschikbaar krijgen van nieuwe en het verbeteren van bestaande medische producten en processen via innovatie noodzakelijk. Daarnaast kan innovatie van zorg leiden tot een verbetering van de arbeidsproductiviteit, waardoor werknemers in de zorg meer tijd kunnen besteden aan de patiënt en zelf minder belast worden.
Hiervoor zet het kabinet in op:
• De kwaliteit en veiligheid van het zorgaanbod;
• De toegankelijkheid van het zorgaanbod;
• De innovatie van de zorg.
2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|
Instellingssubsidies/structurele subsidies | 1 050 517 | 1 059 881 | 1 065 620 | 1 092 250 | 1 097 755 |
Waarvan onder andere: | |||||
Nederlands Kanker Instituut | 14 771 | 14 771 | 14 771 | 14 771 | 14 771 |
Stichting Perinatale Registratie | 622 | 622 | 622 | 622 | 622 |
Dutch Cochrane Centre | 100 | 100 | 100 | 100 | 100 |
Stichting HIV-monitoring | 2 619 | 2 619 | 2 619 | 2 619 | 2 619 |
Stichting Pathologisch anatomisch landelijk geautomatiseerd archief (Palga) | 2 803 | 2 803 | 2 803 | 2 803 | 2 803 |
Stichting Ex6 | 222 | 222 | 222 | 222 | 222 |
Stichting Patiënt Vertrouwens Persoon | 4 447 | 4 447 | 4 447 | 4 447 | 4 447 |
Psychiatrische casusregisters | 485 | 485 | 485 | 485 | 485 |
Nederlandse Transplantatie Stichting: donatiecentrum | 5 283 | 5 166 | 5 166 | 5 166 | 5 166 |
Nederlands Normalisatie Instituut i.v.m. medische hulpmiddelen | 102 | 102 | 102 | 102 | 102 |
Nederlands Instituut voor verantwoord medicijngebruik | 1 700 | 1 400 | 980 | 980 | 980 |
Opleidingsfonds | 848 203 | 850 266 | 855 682 | 879 760 | 885 047 |
Huisartsenopleiding | 133 700 | 136 300 | 135 300 | 135 300 | 135 300 |
College voor beroepen en opleidingen in de gezondheidszorg | 1 437 | 1 437 | 1 437 | 1 437 | 1 437 |
Nictiz | 28 296 | 28 296 | 28 296 | 28 296 | 28 296 |
Projectsubsidies | 177 300 | 189 694 | 150 517 | 136 349 | 119 440 |
Waarvan onder andere: | |||||
Uitvoering Amendement Heideheuvel | 1 000 | 0 | 0 | 0 | 0 |
Nivel Monitor schade in ziekenhuizen | 1 178 | 1 117 | 170 | 0 | 0 |
Nivel Landelijk Informatienetwerk Eerstelijnszorg (LINEL) | 1 302 | 1 341 | 529 | 0 | 0 |
Nivel Monitoren medicatieveiligheid in ziekenhuizen | 82 | 82 | 82 | 50 | 0 |
NPCF Versterking eerstelijn | 133 | 82 | 51 | 0 | 0 |
LEVV Programma Patiëntveiligheid | 175 | 88 | 88 | 0 | 0 |
V&VN Programma Patiëntveiligheid | 175 | 88 | 88 | 0 | 0 |
NVZ Programma Patiëntveiligheid | 1 500 | 250 | 750 | 0 | 0 |
Actieprogramma Veilige zorg eerstelijnszorg | 272 | 100 | 524 | 0 | 0 |
Actieprogramma Veilige zorg ggz | 500 | 175 | 175 | 0 | 0 |
ZonMW programma Patiëntveiligheid | 969 | 903 | 576 | 179 | 0 |
Vergroten Patiëntveiligheid | 0 | 571 | 1 338 | 1 338 | 1 338 |
Netwerk Eerstelijns Organisaties/Landelijke Vereniging Georganiseerde eerstelijn (NEO LVG) | 299 | 450 | 0 | 0 | 0 |
Projecten eerstelijn doelstellingenbrief | 120 | 120 | 120 | 120 | 120 |
Stuurgroep Zwangerschap en Geboorte | 200 | 200 | 200 | 200 | 200 |
Perinataal webbased dossier | 500 | 1 000 | 1 000 | 0 | 0 |
Familievertrouwenspersoon | 1 080 | 1 080 | 1 080 | 1 080 | 1 080 |
Nemesis II | 0 | 256 | 569 | 795 | 795 |
Trimbos Nemesis II | 757 | 538 | 226 | 0 | 0 |
Suïcidepreventie | 1 330 | 607 | 607 | 607 | 407 |
Stagefonds | 15 000 | 0 | 0 | 0 | 0 |
Arbeidsmarktbeleid | 14 807 | 37 076 | 49 181 | 49 181 | 49 181 |
ICT in de zorg | 15 133 | 20 781 | 1 141 | 2 341 | 3 141 |
Verpleegkundigen en verzorgenden | 3 549 | 2 311 | 2 004 | 2 068 | 2 068 |
Opleiding physician assistant en nurse practitioner | 21 000 | 21 000 | 21 000 | 21 000 | 21 000 |
Innovatie | 33 179 | 31 186 | 18 899 | 19 327 | 19 327 |
Subsidies beroepen en opleidingenstructuur | 11 047 | 12 029 | 13 104 | 12 994 | 13 622 |
Pilots orgaandonatie | 1 291 | 478 | 212 | 0 | 0 |
Stichting TRIP in verband met weefselvigilantie | 85 | 85 | 85 | 85 | 85 |
Topinstituut Pharma | 22 927 | 15 035 | 4 665 | 0 | 0 |
Besluit Subsidies Investeringen Kennisinfrastructuur (BSIK-projecten) | 160 | 2 334 | 0 | 0 | 0 |
Life Sciences & Health | 15 000 | 21 500 | 21 500 | 18 000 | 0 |
Gezond Ouder worden | 3 000 | 4 000 | 2 500 | 0 | 0 |
Lifelines | 7 100 | 9 500 | 6 100 | 4 600 | 4 600 |
Opdrachten | 38 559 | 29 502 | 15 611 | 14 862 | 14 914 |
Waarvan onder andere: | |||||
Yachtgroup Sleegers | 63 | 0 | 0 | 0 | 0 |
Tam Tam Hosting Website | 16 | 0 | 0 | 0 | 0 |
Stuurgroep Zwangerschap en geboorte | 200 | 200 | 200 | 200 | 200 |
NZa Curatieve Zorg | 1 000 | 0 | 0 | 0 | 0 |
Website BOPZ | 403 | 450 | 450 | 450 | 450 |
Dwang en Drang ggz | 125 | 0 | 0 | 0 | 0 |
Projecten eerste lijn doelstellingenbrief | 120 | 120 | 120 | 120 | 120 |
Farmaceutische data | 800 | 800 | 800 | 0 | 0 |
Reservering voor voorgenomen systeemwijziging orgaandonatie | 22 000 | 11 000 | 0 | 0 | 0 |
Regeling donatie bij leven | 600 | 700 | 800 | 800 | 800 |
Multimediale donorcampagne | 1 800 | 1 800 | 1 800 | 1 800 | 1 800 |
ICT en innovatie | 7 470 | 8 660 | 2 385 | 2 733 | 2 933 |
Arbeidsmarkt, beroepen en opleidingen | 2 227 | 4 753 | 6 154 | 6 148 | 6 181 |
Bijdragen aan baten-lastendiensten | 29 082 | 26 696 | 21 696 | 20 196 | 19 196 |
Bijdrage aan agentschap CIBG (o.a. UZI-register, BIG-register, SBV-Z, donorregister, Farmatec) | 29 082 | 26 696 | 21 696 | 20 196 | 19 196 |
Bijdragen aan ZBO’s/RWT’s | 48 950 | 48 160 | 48 160 | 48 160 | 48 160 |
CVZ/ Compensatie kosten van zorg aan illegalen en andere onverzekerbare vreemdelingen | 47 616 | 47 616 | 47 616 | 47 616 | 47 616 |
ZonMW: Regieraad Kwaliteit van Zorg | 1 334 | 544 | 544 | 544 | 544 |
Totaal | 1 344 408 | 1 353 933 | 1 301 604 | 1 311 817 | 1 299 465 |
Bovenstaande informatie is bedoeld voor de Staten-Generaal. Aan dit overzicht kunnen geen rechten worden ontleend.
Prestatie-indicatoren
Prestatie-indicatoren
De voortgang van het beleid wordt gemeten met de volgende indicatoren:
2004 | 2006 | 2008 | 2009 | Streefwaarde 2011 | |
|---|---|---|---|---|---|
1. Aantal vermijdbare incidenten in ziekenhuizen | 30 000 | – | – | – | 28 500 |
2. Vermijdbare sterfte in ziekenhuizen (meting bij huidige stand technologie) | 1 735 | – | – | – | 1 648 |
3. Percentage ziekenhuizen dat de speerpunten 2009 op het gebied van het Veiligheidsmanagementsysteem (VMS) heeft geïmplementeerd | – | – | – | – | 100% |
4. Het aantal ziekenhuizen dat op de thema’s van het programma «Voorkom schade, werk veilig» participeert of aantoonbaar vergelijkbare initiatieven ontplooit | – | – | 82 | 93 | 100% (2012) |
5. Het aantal ziekenhuizen dat deelneemt aan de HSMR (Hospital Standardised Mortality Rate) | – | 69 | – | – | 100% |
6. Aantal gevallen van vermijdbare ziekenhuisopname ten gevolge van medicijngebruik | – | 19 000 | – | – | 13 300 |
Bron & toelichting
1. en 2. De basiswaarden zijn gemeten door het Nivel in 2004. De waarden over 2008 komen eind 2010/begin 2011 beschikbaar. De meting betreft circa de helft van het aantal dossiers dat in de nulmeting van 2004 betrokken was.
3. IGZ. Begin 2009, 2010, 2011 en 2012 controleert de IGZ steekproefsgewijs of alle ziekenhuizen de extra speerpunten voor dat jaar op het gebied van VMS-implementatie gerealiseerd hebben. De conclusie van het onderzoek van de IGZ over 2009 is dat de 20 aselect gekozen ziekenhuizen die in de steekproef onderzocht zijn, bezien vanuit de speerpunten voor 2009, op schema liggen om certificatie/accreditatie van het VMS in 2012 te behalen.
4. VWS. Cijfer is inclusief UMC’s.
5. Deelname aan de HSMR wordt door de IGZ gemeten. Het gaat hier dan om gecorrigeerde sterftecijfers. Naar verwachting maken alle ziekenhuizen (100%) deze in 2011 openbaar. In 2010 hebben alle ziekenhuizen reeds hun ongecorrigeerde sterftecijfers openbaar gemaakt.
6. Eindrapport Hospital Admissions Related to Medication (Harm), Universiteit Utrecht. Een nieuwe meting vindt plaats in 2011.
Streefwaarde 2010 | Streefwaarde 2011 | |
|---|---|---|
1. Percentage ziekenhuizen dat de CQ-index meet | In ontwikkeling | In ontwikkeling |
2. Percentage huisartsen dat de CQ-index meet | Voorbereiding | Pilotjaar |
3. Percentage ggz-instellingen dat de CQ-index meet | ||
– Ambulant | Verplicht | Verplicht |
– Klinisch/langdurig | In ontwikkeling | Facultatieve uitvraag |
4. Score ziekenhuizen op de indicator «bejegening patiënten» | In ontwikkeling | In ontwikkeling |
5. Score huisartsen op de indicator «bejegening patiënten» | Voorbereiding | Pilotjaar |
6. Score ggz-instellingen op de indicator «bejegening patiënten» | ||
– Ambulant | Verplicht | Verplicht |
– Klinisch/langdurig | In ontwikkeling | Facultatieve uitvraag |
7. Ontwikkeling ketenzorgindicatoren voor diabetes mellitus | Invoering | Eerste rapportages en doorontwikkeling |
8. Ontwikkeling ketenzorgindicatoren voor cardiovasculair risicomanagement | Invoering | Eerste rapportages en doorontwikkeling |
9. Ontwikkeling ketenzorgindicatoren voor COPD | Invoering | Eerste rapportages en doorontwikkeling |
Bron
VWS
2005 | 2006 | 2007 | 2008 | 2009 | Streefwaarde 2010 | Streefwaarde 2011 | |
|---|---|---|---|---|---|---|---|
1. Aantal donoren (exclusief levende donoren) | 217 | 200 | 257 | 201 | 215 | > 250 | ≥ 250 |
2. Percentage ambulances dat binnen 15 minuten ter plaatse is bij spoed/ levensbedreigende situaties | – | 91% | 91% | 92% | 92% | ≥ 95% | ≥ 95% |
3. Percentage bevolking dat binnen 30 minuten een SEH afdeling met de auto kan bereiken | 98% | 99,4% | 99,7% | 99,4% | 99,3% | ≥ 99,4% | > 99,4% |
4. Percentage poliklinieken waar je binnen drie weken een afspraak hebt | 78,2% | 82,0% | 80,3% | – | 74,3% | 80% | 80% |
5. Percentage burgers dat binnen 4 weken een afspraak heeft voor aanmelding bij een tweedelijns ggz-aanbieder | 77% | 74% | 71% | 72% | 72% | 80% | 80% |
6. Aantal verwijzingen van huisartsen naar de tweedelijn (per 1 000 patiënten) | – | 171 | 174 | 188 | 200 | 174 | 174 |
7. Aantal multidisciplinaire samenwerkingsverbanden in de eerstelijn | – | – | 1 674 | – | 1 782 | 1 700 | > 1 782 |
Bron & toelichting
1. Nederlandse Transplantatie Stichting, jaarlijkse meting. Indien de Wet op de orgaandonatie wordt aangepast (verwachting plaatsing in het Staatsblad in 2010), is de doelstelling om 25% meer transplantaties te realiseren in een tijdsperiode van vijf jaar (2010-2015).
2. RIVM, Zorgbalans, (jaarlijkse meting).
3. RIVM, Nationale Atlas Volksgezondheid. (jaarlijkse meting).
4. RIVM, Zorgbalans (update in 2010 bij nieuwe Zorgbalans). Dit betreft de verwachte wachttijd zoals opgegeven door ziekenhuizen.
5. ggz Nederland, wachttijden in de ggz-instellingen (jaarlijkse meting).
6. NIVEL, Landelijk Informatie Netwerk Huisartsenzorg (LINH), (jaarlijkse meting). De streefwaarde is gebaseerd op een stabiel blijvend aantal verwijzingen naar de tweedelijn, ondanks de toenemende druk op de eerstelijnszorg.
7. NIVEL, Landelijk Informatie Netwerk Huisartsenzorg (LINH), (jaarlijkse meting). Update in het najaar bekend.
Instrumenten ten behoeve van kwaliteit en veiligheid van het zorgaanbod
• Oprichting nationaal kwaliteitsinstituut gezondheidszorg
Om de gezondheidszorg in Nederland ook in de toekomst betaalbaar en kwalitatief goed te houden, is een duidelijker koppeling nodig van kwaliteit en veiligheid aan effectiviteit en doelmatigheid. Dat is niet alleen van belang voor individuele patiënten, maar ook voor de beheersing van de collectieve uitgaven en dus voor alle burgers in dit land. In de huidige situatie worden de publieke taken die hiermee zijn gemoeid te gefragmenteerd uitgevoerd. Bovendien zijn huidige richtlijnen op het vlak van kwaliteit en veiligheid vrijblijvend. Het kabinet heeft daarom eind mei in een brief aan de Kamer het voornemen uitgesproken een publiekrechtelijk nationaal kwaliteitsinstituut op te richten. Taken die momenteel worden uitgevoerd door de Inspectie voor de Gezondheidszorg, Zichtbare Zorg, het College voor zorgverzekeringen, de Nederlandse Zorgautoriteit, ZonMW, de Regieraad en dbc-onderhoud kunnen hierin worden samengevoegd (kamerstuk 31 765 nr. 19).
De verantwoordelijkheid voor het opstellen van richtlijnen blijft liggen bij het veld. Nieuw is dat dit instituut een bevoegdheid krijgt om zonodig zelf normen, richtlijnen, protocollen, standaarden en indicatoren op te stellen. Ook het bepalen van de te declareren zorgproducten en de advisering over de samenstelling, systematiek en opname in het verzekerde basispakket behoort tot de taken van dit instituut. Naar verwachting zal het instituut in 2013 van start gaan. Het jaar 2011 zal in het teken staan van het treffen van de noodzakelijke voorbereiding, inclusief de bijbehorende wetgeving. Een nadere uitwerking van het voornemen wordt eind 2010 aan de Tweede Kamer voorgelegd.
• Regieraad Kwaliteit van Zorg
Zorg dient bij voorkeur via algemeen aanvaarde, zo mogelijk «evidence based» standaarden te worden verleend. Om onnodige variatie zoveel mogelijk te voorkomen heeft de Regieraad Kwaliteit van Zorg een agenderende, faciliterende en stimulerende rol bij het beschrijven van criteria voor kwalitatief goede, veilige en doelmatige zorg. De Regieraad ontwikkelt instrumenten en procedures om het veld te ondersteunen. De ondersteuning van de Regieraad is bij ZonMw ondergebracht (€ 1,3 miljoen). De bestaande taken en de positie van de Regieraad zullen in het kader van het voornemen voor een publiekrechtelijk kwaliteitsinstituut, zoals hierboven omschreven, worden bezien.
• Patiëntveiligheid ziekenhuizen, Voorkom schade, werk veilig
Het veiligheidsprogramma «Voorkom schade, werk veilig» (kamerstuk 28 439 nr.18) heeft tot doel om in de jaren 2008–2012 de onbedoelde vermijdbare schade in ziekenhuizen met 50% te reduceren. Dit plan bestaat uit twee pijlers: het reduceren van vermijdbare sterfte en schade op tien inhoudelijke thema’s én het implementeren van het veiligheidsmanagement systeem (VMS) in alle ziekenhuizen. Voor de tien thema’s zijn verbeterinterventies en indicatoren ontwikkeld, waarop vanaf 2010 door de ziekenhuizen wordt geregistreerd en die vanaf mei/juni 2011 in het toezicht van de IGZ worden betrokken. De IGZ zal begin 2011 het jaarlijkse vervolgonderzoek uitvoeren naar de VMS-implementatie in de ziekenhuizen. Daarnaast toetst de IGZ de voortgang op de tien thema’s. Dit wordt meegenomen in de rapportage «Het resultaat telt» die eind 2010 uitkomt.
Eind 2010 komen cijfers beschikbaar van een tussentijds dossieronderzoek naar vermijdbare schade en sterfte. In 2011 zullen cijfers beschikbaar komen van de herhaalde Harm/IPCI studie, waarbij het aantal vermijdbare ziekenhuisopnames als gevolg van verkeerd medicijngebruik opnieuw gemeten is.
Daarnaast zal er structureel aandacht zijn voor normontwikkeling op risicovolle gebieden in de zorg. Deze (veiligheids)normen zullen de ondergrens aangeven waar goede zorg aan moet voldoen en iedere zorgverlener moet hierop afrekenbaar zijn. Het veld is primair verantwoordelijk voor deze veiligheidsinitiatieven. Het veld heeft die rol opgepakt door een eerste set veiligheidsnormen op te stellen en te beschrijven hoe het structureel aandacht houdt voor dit traject van veiligheidsnormen (zie brief «Veiligheidsnormen ziekenhuiszorg II» van 29 juni 2010, kamerstuk 31 765 nr.22). Mochten deze of andere veiligheidsinitiatieven toch onvoldoende van de grond komen dan zullen VWS, IGZ en mogelijk het op te richten Kwaliteitsinstituut hier de regie nemen.
• Patiëntveiligheid curatieve ggz
In het plan patiëntveiligheid van GGZ Nederland (kamerstuk 28 439 nr. 22) zijn speerpunten benoemd die betrekking hebben op de invoering van een Veilig Melden Systeem, het veilig melden van incidenten (VIM), medicatieonveiligheid, suïcidepreventie, risico’s bij dwang en drang, agressie in de zorg en comorbiditeit van psychische en somatische klachten. Het jaar 2011 is vooralsnog het laatste jaar van het veiligheidsprogramma. De speerpunten moeten zijn uitgewerkt door de pilotgroep en beschikbaar zijn voor de dan aangesloten ggz-instellingen (€ 0,5 miljoen).
• Actieprogramma veilige zorg/Patiëntveiligheid eerstelijnszorg
Het wetenschappelijk dossieronderzoek bij eerstelijnszorgaanbieders, de Nulmeting van eind 2009 (Onderzoek Patiëntveiligheid Eerstelijnszorg, d.d. 9 december 2009, kamerstuk 31 765 nr. 9) geeft het beeld dat de eerstelijnszorg over het algemeen veilig is. De verbeterpunten worden opgepakt in het lopende programma «Patiëntveiligheid Eerstelijnszorg». Eind 2009 is met eerstelijns organisaties een bestuurlijke afspraak gemaakt over vanzelfsprekende veiligheid in hun sector met als doel om in 2012 in alle eerstelijnszorg praktijken incidenten meldsystemen op te zetten. De bestuurlijke afspraak is een opmaat naar het opstellen van veiligheidsnormen. Na het onderzoek van de nulmeting en de vaststelling van normen door het veld, bepaalt de IGZ op welke wijze op de naleving van de normen wordt toegezien en gehandhaafd. Het «Netwerk Eerstelijns Organisaties» heeft zich uitgesproken om de bevordering en borging van patiëntveiligheid in de eerstelijnszorg op te pakken door middel van het programma «Zorg voor veilig». De binnen dit programma ontwikkelde toolkit «Patiëntveiligheid» wordt op dit moment breed in de eerstelijnszorg ingezet. Het Ministerie van VWS ondersteunt deze activiteiten (€ 0,7 miljoen per jaar).
• Geboortezorg
In navolging van de adviezen van de Stuurgroep zwangerschap en geboorte (zie de brief Zwangerschap en geboorte, d.d. 15 juni 2010, kamerstuk 32 279 nr.6 ) wordt fors ingezet op een verbetering van de perinatale gezondheid in Nederland. Dat moet er mede toe leiden dat de bovengemiddelde babysterfte in ons land drastisch wordt teruggedrongen. Maatregelen die daartoe moeten leiden zijn onder meer het instellen van een beroepsgroepoverstijgend en gezaghebbend College Perinatale Zorg, het ontwikkelen van een digitaal perinataal dossier, het bevorderen van wetenschappelijk onderzoek en het faciliteren van een kinderwensconsult dat zowel door huisartsen als door verloskundigen kan worden verleend. Van het veld wordt verwacht om serieus aan de slag te gaan met het doorvoeren van een kwaliteitsslag, bijvoorbeeld door het verplicht thuisbezoeken van de zwangere vrouw en het deelnemen aan regionale verloskundige samenwerkingsverbanden. Ook zal worden geïnvesteerd in het verbeteren van de voorlichting over gezond zwanger worden aan met name groepen in achterstandssituaties.
• Veilige toepassing medische technologie
De risico’s verbonden aan de introductie en toepassing van medische technologie worden onvoldoende beheerst. In reactie op het rapport Staat van de Gezondheidszorg 2008 van de IGZ is een plan van aanpak opgesteld, dat nu wordt uitgevoerd. In dit kader wordt aandacht besteed aan aanschaf en onderhoud van medische apparatuur in zorginstellingen en aan opleiding en training van gebruikers. Een expertgroep is gevraagd om met oplossingen te komen voor risico’s verbonden aan de meest risicovolle groepen medische technologie. Verder is de IGZ gevraagd om in overleg met relevante partijen (onder andere Orde van Medisch Specialisten, Nederlandse Federatie van Universitair Medische Centra en de Vereniging van Ziekenhuizen) te onderzoeken of het mogelijk is om indicatoren te ontwikkelen die zich richten op introductie, training, gebruik en onderhoud van medische technologie in de zorg. Aan het herhaalonderzoek van het EMGO/Nivel naar vermijdbare schade in de zorg is een aanvullende onderzoeksvraag toegevoegd voor medische technologie.
• Vervalste geneesmiddelen
Vervalste geneesmiddelen kunnen ernstige lichamelijke- en geestelijke gevolgen voor de gezondheid hebben. Zo kan het gebruik van vervalste geneesmiddelen leiden tot therapeutische onderbehandeling of tot resistentie voor het echte geneesmiddel. Het gebruik van vervalste geneesmiddelen kan daarnaast leiden tot lichamelijke en/of geestelijke schade.
In 2010 is in samenwerking met de relevante veldpartijen een nationaal plan van aanpak (beleidsagenda) uitgewerkt langs de thema’s bewustwording, positieve alternatieven, handhaving, signalering en opsporing, schade en omvang en kwaliteitsborging. Eind 2010 zal de beleidsagenda klaar zijn. In 2011 zal besloten worden over vervolgactiviteiten.
• Kwaliteit en innovatie in de ggz
In 2011 wordt in samenwerking met veldpartijen verder ingezet op het toewerken naar een kwalitatief verantwoorde dwang en drang in de ggz. Vermindering van dwang en drang is daarbinnen een speerpunt. Ingezet gaat worden op de borging in de lijn van best practices, die via de beleidsregel «Dwang en Drang» in de jaren 2005 tot en met 2010 zijn ontwikkeld. Het verder ontwikkelen van veldnormen in de ggz in het algemeen, maar in het bijzonder bij dwang en drang, zal dit jaar een vervolg krijgen.
De Wet Verplichte geestelijke gezondheidszorg is in 2010 aan de Tweede Kamer gezonden (kamerstuk 32 399 nr. 2). In 2011 wordt gewerkt aan het opzetten van de commissies die onderdeel zijn van de Wet Verplichte ggz.
• Suïcidepreventie
De beleidsagenda Suïcidepreventie (kamerstuk 22 894 nr. 172) wordt verder uitgevoerd om suïcidaliteit verder terug te dringen. Aan de Stichting 113online, aanbieder van crisishulpverlening voor mensen met suïcidale klachten via telefoon en internet, is een startsubsidie verleend voor geheel 2010 (die doorloopt tot in het eerste kwartaal van 2011). De vrijwilligersorganisatie Stichting Ex6, voor mensen met suïcidale klachten, ontvangt van het Ministerie van VWS een instellingssubsidie. In het najaar van 2010 wordt er een Jaarrapportage vermindering suïcidaliteit 2010 naar de Tweede Kamer gezonden.
Instrumenten voor een toegankelijk zorgaanbod
• Orgaandonatie
Het tekort aan donororganen vraagt om continuering van het huidige beleid dat is gebaseerd op de voorstellen uit het Masterplan Orgaandonatie (kamerstuk 28 140 nr. 48). Hierbij staat centraal dat niemand zich meer afzijdig kan houden. De verbetervoorstellen uit het Masterplan van de Coördinatiegroep Orgaandonatie hebben onder andere geleid tot de ontwikkeling van een voorlichtingscampagne, die in 2009 is gestart en ook in 2011 nog doorloopt. De campagne «Nederland zegt Ja» staat naast een aantal verbetervoorstellen voor donorwerving in ziekenhuizen, die ook in 2011 in de vorm van pilots worden uitgevoerd. De eerste resultaten hiervan worden in 2011 verwacht (€ 1,3 miljoen).
De doelstelling blijft om in 2013 25% meer postmortale transplantaties te verrichten (ten opzichte van het driejaarlijks gemiddelde 2005–2007). Een andere verbeteractie is dat donoren die bij leven een nier of een deel van hun lever hebben afgestaan, sinds juni 2009 subsidie kunnen aanvragen voor bepaalde kosten die zij voor de donatie hebben moeten maken (Subsidieregeling donatie bij leven). Kostenposten die subsidiabel zijn, zijn onder meer inkomstenderving (van zelfstandigen), eigen bijdrage of eigen risico in het kader van de Wmo dan wel de Zvw en opvang van bijvoorbeeld jonge kinderen.
• Radiofarmaca
De afgelopen tijd is er door capaciteitsuitval sprake geweest van een tijdelijk tekort aan radiofarmaca. Om dit in de toekomst te voorkomen worden op Europees niveau gesprekken gevoerd. Onderdeel van de gesprekken is ook de vervanging van de Hoge Flux Reactor in Petten door de Pallas-reactor. Hierbij zal worden bezien of en welke maatregelen nodig zijn om dit capaciteitsprobleem te ondervangen.
• (P) Ambulances
Op 2 december 2008 heeft de Eerste Kamer de Wet op Ambulancezorg aangenomen. Deze wet regelt dat de minister van VWS eenmalig 25 vergunningen verleent voor het verrichten van ambulancezorg. Op verzoek van de Tweede Kamer is de vergunningverlening herzien. Bij de eerdere zogenoemde open procedure kon iedereen een aanvraag voor een vergunning indienen. In de gewijzigde vergunningverlening kan alleen een aanvraag worden ingediend door de bestaande vervoerder in de regio, of indien er meer bestaande vervoerders zijn, een samenwerkingsverband van deze bestaande vervoerders. De vergunningen zullen in 2011 worden verleend. Het streven is om per 2013, na de evaluatie van de Wet op de Ambulancezorg, een nieuw bekostigingsysteem te introduceren, waarbij in ieder geval onderzocht wordt wat de mogelijkheden zijn voor een vorm van bekostiging op basis van prestaties. Dit bekostigingsysteem dient effectieve prikkels te bevatten voor kwaliteitsverbetering, doelmatigheidsbevordering, innovatie en kostenbeheersing.
Met ingang van 1 januari 2011 wordt een efficiencykorting opgelegd aan de ambulancezorg, oplopend tot circa 10% van het totale budget in het jaar 2013. Met deze efficiencytaakstelling wordt beoogd de doelmatigheidswinst te genereren, die zou zijn gerealiseerd indien een open procedure zou zijn gestart.
• Versterking zorgorganisatie binnen de eerste lijn
Versterking van de eerste lijn en zorg dicht bij huis is van groot belang om de groeiende zorgvraag in verband met vergrijzing en toename chronisch zieken en de daaraan gerelateerde kosten op te kunnen vangen. Om een kwalitatief goede samenwerking in 2011 te bevorderen wordt de ingezette lijn van 2010 voortgezet en worden de volgende activiteiten uitgevoerd:
– Ontwikkeling van zorgstandaarden voor chronische aandoeningen en patiëntengroeperingen;
– Implementatie van de integrale bekostiging van chronische aandoeningen. Met een nieuw kabinet wordt in 2011 bekeken welke onderdelen nog meer kunnen worden vertaald in zorgfuncties en ondergebracht in de integrale bekostiging voor 2012;
– Facilitering en ondersteuning van initiatieven in het veld via ZonMw trajecten en het Landelijk Overleg Versterking Eerste Lijn (LOVE).
Ook wordt beoogd meer taken – die nu in de tweede lijn plaatsvinden – door huisartsen, verpleegkundigen en paramedische professionals te laten oppakken (substitutie en taakherschikking).
Om een populatiegerichte aanpak te bevorderen, waarbij de belangrijkste gezondheidsrisico’s in een wijk of stad worden ondervangen, wordt een proactieve en op preventie gerichte houding van professionals ondersteund.
Afstemming tussen preventieve en curatieve gezondheidszorg en aanpassing van prikkels in het systeem zijn van groot belang om de gezondheidssituatie in een stad te verbeteren. Dit moet tot stand komen in overleg met zorgaanbieders, gemeenten (GGD’en) en zorgverzekeraars.
• Preventie/curatie
In lijn met de uitdagingen en activiteiten rondom de versterking van de eerstelijn en de zorg in eigen omgeving zal vanuit curatie aansluiting gezocht worden bij preventie. Afstemming tussen preventieve en curatieve gezondheidszorg en prikkels in het systeem zijn van groot belang om te slagen in selectieve preventie. Dit moet tot stand komen in overleg met zorgaanbieders, gemeenten (GGD’en) en zorgverzekeraars.
• Eerste lijn ggz
Nu en in de toekomst zullen mensen met psychosociale problemen in 90% van de gevallen als eerste bij de generalistische huisartsgeneeskundige zorg terecht komen. De huidige organisatie van eerstelijns ggz zorg is echter sterk versnipperd, waardoor de zorg ten aanzien van psychische problematiek nog te vaak een ad hoc karakter heeft. Het ontbreken van goede verbindingen tussen preventie, eerste lijn en de gespecialiseerde ggz resulteren daarmee in onderbehandeling, overbehandeling en een te groot beroep op de tweedelijns ggz-zorg. Doelmatige zorg en meer samenhangende ondersteuning en zorg is gewenst. Dit kan gerealiseerd worden door in de ggz aandacht te schenken aan stepped care, meer inzet op zelf management, het opvolgen van richtlijnen en een betere samenhang tussen de werkzame professionals (huisarts, eerstelijns psycholoog, sociaal psychiatrisch verpleegkundige en algemeen maatschappelijk werk).
Voor de lichtere groep en vaak onderbehandelde lichte patiënten is voor 2012 een prestatie integrale generalistische eerstelijns ggz mogelijk gemaakt, zodat zorgaanbieders de ruimte krijgen die functie patiëntgericht in te richten en daarmee de zorg in eigen omgeving te versterken. Het doel is om preventieve zelfhulp in de ggz, evidence-based internetgebruik en kortdurende psychologische behandelingen in eigen omgeving te versterken zodat in de toekomst chronisch verloop van aandoeningen, en terugval van ziekte zo veel mogelijk wordt voorkomen. Via een minimale dataset prestatie-indicatoren, wordt de effectiviteit van die functie gemeten, bijvoorbeeld op verwijsgedrag naar de tweede lijn of het terugvalpercentage.
• (P) Functionele integratie spoedeisende hulp en huisartsenposten
Het ingezette beleid om de spoedeisende hulpafdelingen van ziekenhuizen (SEH) te integreren met huisartsenpost(en) (HAP) uit de regio van betreffende ziekenhuizen is volop in uitvoering. Uit een inventarisatie van de Vereniging Huisartsenposten Nederland («Samenwerking huisartsenposten en spoedeisende hulp (SEH): Inventarisatie van huidige situatie», IQ Healthcare en VHN, 2010)blijkt dat 66,4 % van de SEH’s met een HAP samenwerken en zich op hetzelfde terrein bevinden als de HAP. Deze integratie is wenselijk vanwege een relatief groot aantal zelfverwijzers dat direct naar de spoedeisende hulp gaat, waarvan een groot deel huisartsgeneeskundig kan worden geholpen. Om onnodig gebruik van medisch specialistische zorg te voorkomen is in de Zorgverzekeringswet gesteld dat medisch specialistische zorg uitsluitend beschikbaar is op verwijzing van bijvoorbeeld de huisarts.
• Bereikbaarheid spoedeisende hulp
In het kader van de 45 minutennorm voor het bereiken van een ziekenhuis, wordt gekeken naar de opbouw van deze norm en met name naar de 5 minuten voor het stabiliseren van de patiënt. Samen met het RIVM wordt in 2011 onderzocht of deze stabilisatienorm door de voortdurende verbeteringen in de ambulancezorg niet opgehoogd moet worden. De kwaliteit van acute zorg zou op die manier ook in de rurale gebieden van Nederland verbeterd kunnen worden. In het Regionaal Overleg Acute Zorg (ROAZ) kan op deze manier maatwerk geleverd worden voor de regionale omstandigheden.
• Arbeidsmarktbeleid
Gegeven de toenemende vraag naar zorgpersoneel en de nog beperkt groeiende beroepsbevolking, is het van belang dat voldoende gekwalificeerd personeel beschikbaar blijft voor de zorgsector. Een actief en consequent arbeidsmarktbeleid draagt daaraan bij. Het arbeidsmarktbeleid wordt verder toegelicht in artikel 43.3.3.
• Opleidingen
Met het Opleidingsfonds wordt de bekostiging van onder meer de opleidingen tot huisarts (€ 133,7 miljoen), tot medisch specialist en een aantal andere zorgberoepen (€ 848,2 miljoen) geregeld.
Doel van het Opleidingsfonds is zorg te dragen voor een ruim voldoende aanbod aan beroepsbeoefenaren teneinde de zorg goed te laten functioneren.
Om de gewenste capaciteit te bereiken wordt gestuurd op instroom. Centrale thema’s die met het Opleidingsfonds samenhangen zijn: goede ramingen, bruikbare kwaliteitsindicatoren, redelijke vergoedingsbedragen en het innoveren van de opleidingen- en beroepenstructuur. In 2010 wordt het Opleidingsfonds geëvalueerd. Aan de hand van de evaluatieresultaten wordt bezien waar verbetering mogelijk is.
Met de ziekenhuissector is overlegd over instelling van een fonds ziekenhuisopleidingen, dat is bedoeld om opleidingen van gespecialiseerde verpleegkundigen en medisch ondersteunend personeel apart te bekostigen via een subsidieregeling en niet langer als onderdeel van de ziekenhuisbudgetten. Aanleiding daarvoor zijn (dreigende) arbeidsmarkttekorten bij deze functies.
2007 | 2008 | 2009 | 2010 | 2011 | |
|---|---|---|---|---|---|
1. Aantal personen dat instroomt in het eerste jaar van de huisartsenopleiding | 515 | 537 | 582 | 600 | 600 |
2. Aantal personen dat instroomt in het eerste jaar van de opleiding tot medisch specialist | 1 032 | 992 | 1 000 | 1 063 | 1 209 |
Bron & toelichting
1. SBOH /MSRC, Capaciteitsorgaan. De cijfers tot en met 2009 hebben betrekking op de gerealiseerde instroom, de cijfers 2010 en 2011 zijn de streefwaarden voor de toegestane instroomcapaciteit.
2. SBOH /MSRC, Capaciteitsorgaan. De cijfers tot en met 2009 hebben betrekking op het aantal personen dat is ingestroomd in het eerste jaar van de opleidingen vallend onder de subsidieregeling zorgopleidingen eerste tranche (zijnde de erkende medisch specialismen, exclusief psychiatrie, inclusief de erkende bèta beroepen en tandzorg specialismen). De cijfers 2010 en 2011 zijn de streefwaarden ten aanzien van de toegestane instroomcapaciteit.
• Compensatie kosten zorg aan illegalen en andere onverzekerbare vreemdelingen
Op 1 januari 2009 is de wet in werking getreden die regelt dat zorgaanbieders ingeval zij medisch noodzakelijke zorg hebben verleend aan in betalingsonmacht verkerende illegalen en andere onverzekerbare vreemdelingen, in aanmerking kunnen komen voor compensatie uit collectieve middelen onder in de wet gestelde voorwaarden. Deze regeling wordt door het CVZ uitgevoerd. Voor compensatie aan de zorgaanbieders is in 2011 € 47,6 miljoen beschikbaar.
Doelmatigheidsmaatregelen
Om de publieke belangen kwaliteit, toegankelijkheid en betaalbaarheid van de zorg te waarborgen dient de doelmatigheid van de zorg te worden bevorderd. Het is van belang dat de richtlijnconformiteit (reductie over- en onderbehandeling) wordt vergroot. Hiertoe zullen afspraken met verzekeraars en aanbieders worden gemaakt om ongewenste over- en onderbehandeling te reduceren. Daarnaast dient het toezicht op niet-richtlijnconform handelen aangescherpt te worden. In een aantal domeinen is de interventiegraad in Nederlandse ziekenhuizen in internationaal perspectief hoog. Op grond van de Kwaliteitswet zal de Inspectie voor de Gezondheidszorg voor een aantal aandoeningen een stringenter handhavingsbeleid formuleren en uitvoeren. Dit vergt wel onderzoek van behandeldossiers. De meeste winst op dit terrein is immers te behalen bij de beslissing om al dan niet te behandelen en dat zijn in het algemeen individuele «ja/nee-beoordelingen». Daarnaast dient de transparantie te worden verbeterd over spreiding in behandelintensiteit tussen instellingen zodat ook cliënten beter geïnformeerd kunnen beslissen voor een meer afwachtende benadering of voor behandeling.
Met de volgende doelmatigheidsmaatregelen wordt in deze begroting rekening gehouden:
• (P) Stepped care
Bij stepped care wordt uitgegaan van het principe dat pas bij gebleken noodzaak naar intensievere behandeling wordt overgegaan. Hiertoe streeft VWS naar bestuurlijke afspraken met veldpartijen om te stimuleren dat instellingen conform het stepped care principe zullen handelen. Tevens zal de IGZ toezien op het richtlijn conform handelen, zodat inzicht ontstaat in de aanbieders die systematisch afwijken van de richtlijnen.
• (P) Zorgstandaarden
Het aanbrengen van samenhang in zorgverlening rond een patiënt kan aanzienlijke kostenbesparing opleveren. Er zal dan ook voor een aantal gespecialiseerde ziekten (Parkinson en COPD) meer samenhang van zorg worden bewerkstelligd. Hiertoe streeft VWS naar bestuurlijke afspraken met veldpartijen om te stimuleren dat instellingen conform zorgstandaarden handelen. Tevens zal de IGZ toezien op het richtlijn conform handelen, zodat inzicht ontstaat in de aanbieders die systematisch afwijken van de zorgstandaarden.
• (P) Veiligheidsmaatregelen
Om operatieve wondinfecties te voorkomen is samen met het veld een postoperatieve wondinfectie (POWI) interventiebundel opgesteld met daarbij behorende prestatie-indicatoren. Met het veld is afgesproken dat zij voor de duur van het veiligheidsprogramma tot en met 2012 de POWI bundel gaan implementeren. De IGZ zal toezien op de afgesproken prestatie-indicatoren.
• (P) Uitbreiding inkoopbeleid zorgverzekeraars ten aanzien van geneesmiddelen
Omdat een aantal zorgverzekeraars ten aanzien van de inkoop van geneesmiddelen vanaf janauri 2011 uitbreidt, zal een besparing van jaarlijks € 30 miljoen op het geneesmiddelenkader optreden. De uitbreiding behelst met name niet-generieke geneesmiddelen.
Instrumenten voor innovatie
• ICT in de zorg
Per 1 juli 2010 zijn 1 000 zorgaanbieders aangesloten op het landelijk EPD en kunnen hiermee medicatiegegevens en waarneemgegevens uitwisselen. De zorgaanbieders sluiten vrijwillig aan op het Landelijk Schakelpunt (LSP) en konden tot 1 juli 2010 gebruik maken van een VWS-subsidieregeling voor huisartsen, apothekers en huisartsenposten. Zo’n 4 200 zorgaanbieders hebben nog voor het aflopen van de subsidieregeling subsidie aangevraagd.
Aantal | Streefwaarde 2011 | |
|---|---|---|
1. Aantal huisartsendienstenstructuren aangesloten op Landelijk Schakelpunt | 56 | 100% |
2. Aantal huisartsenpraktijken aangesloten op Landelijk Schakelpunt | 495 | 100% |
3. Aantal ziekenhuizen aangesloten op Landelijk Schakelpunt | 14 | 100% |
4. Aantal apothekers aangesloten op Landelijk Schakelpunt | 594 | 100% |
Totaal aantal aansluitingen | 1 159 | 100% |
Bron & toelichting
Voortgangsrapportage ICT inzake de invoering van het Elektronisch Patiënten Dossier (EPD), stand tot en met week 33 2010.
• Innovatiebeleid zorgsector
De toename van het aantal chronisch zieken en ouderen en het tekort aan verzorgend en verplegend personeel zijn aanleiding geweest om in 2008 het Zorginnovatieplatform (ZIP) in te stellen. De missie van het ZIP is het versnellen van zorginnovatie voor betere en duurzame zorg voor chronisch zieken en ouderen. Beter in de zin dat zorg als een netwerk om de patiënt beschikbaar komt en duurzaam in de zin van toegankelijkheid en betaalbaarheid ook op de lange termijn. Innovaties die het ZIP wil versnellen en opschalen zijn het versterken de positie van de patiënt en de rol van professional, het benutten de mogelijkheden van ICT en technologie, het bevorderen van ondernemerschap en het verbeteren van de organisatie van de zorg. Innovatieve zorgconcepten komen niet alleen uit de zorg zelf. Juist vanuit andere sectoren kunnen waardevolle oplossingen worden aangedragen. Op 4 juli 2008 is vanuit het kabinetsproject Nederland Ondernemend Innovatieland de Maatschappelijke Innovatie Agenda Gezondheid (MIA-G) (kamerstuk 27 406 nr. 120) opgesteld, waarin de interdepartementale dimensie van het zorginnovatiebeleid is uitgewerkt. In 2009 is in samenhang met de visie en het werkprogramma van het ZIP ook de MIA-G geconcretiseerd. Innovatie zal in 2011 met € 35,9 miljoen worden bevorderd door de voortzetting van reeds gestarte projecten en de inzet van het financieel instrumentarium voor innovatie in de zorg zoals door AgentschapNL (voorheen SenterNovem) uitgevoerd. Dit bestaat uit de instrumenten zorginnovatievouchers en zorginnovatieprestatiecontracten, zoals omschreven in de Subsidieregeling zorginnovatie (Staatscourant 2009, 10371) en het uitzetten van calls voor opschaling en experimenten. Naast deze instrumenten wordt geïnvesteerd in kennisdeling door het steunen van samenwerkingsinitiatieven en het in stand houden en uitbreiden van het netwerk dat het ZIP de laatste jaren heeft opgebouwd. Het ZIP en zijn activiteiten lopen door tot 2012.
• Innovatie medische producten
Het Ministerie van VWS investeert met middelen uit het Fonds Economische Structuurversterking in grote projecten ten behoeve van nieuwe medische producten: TI Pharma, Lifelines (€ 40 miljoen 2010–2015, waarvan € 7,1 miljoen in 2011), Life Sciences & Health (€ 81 miljoen 2010–2014, waarvan € 15 miljoen in 2011) en «Gezond ouder worden» (€ 10 miljoen 2010–2013, waarvan € 3,0 miljoen in 2011).
In 2011 zal VWS samen met andere departementen, industrie en wetenschap werken aan een wervende visie op het kennis- en innovatielandschap op dit gebied. Daarbij zal onder andere samenwerking worden gezocht met het FES-HTSM-programma en de innovatieprogramma’s van het Ministerie van Economische Zaken. Enerzijds voor het op een excellent niveau laten functioneren van de kennis- en innovatiestructuur, waardoor de gedane investeringen tot hoog rendement leiden en anderzijds voor het genereren van structureel commitment van alle betrokken stakeholders. Daarbij kan gebruik worden gemaakt van de onderzoeksagenda voor medische producten van de Raad voor Gezondheidsonderzoek (RGO) en het rapport over priority medical devices van de Wereldgezondheidsorganisatie (WHO), die beide in opdracht van VWS in 2010 opgeleverd worden.
42.3.3 Zorgverzekeraars bieden alle burgers een betaalbaar verzekerd pakket van noodzakelijke zorg aan
Motivering
Motivering
Zorgverzekeraars concurreren om de gunst van de verzekerden door polissen aan te bieden met een goede prijs-kwaliteitverhouding. Dit realiseren zij door scherp en prestatiegericht zorg in te kopen bij zorgaanbieders.
Het beleid is gericht op:
• Een goed werkend stelsel;
• Een pakket van verzekerde aanspraken;
• Een op het stelsel aansluitend bekostigingssysteem.
2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|
Rijksbijdragen | 2 318 500 | 2 333 300 | 2 407 100 | 2 553 400 | 2 719 500 |
Rijksbijdrage 18- | 2 318 500 | 2 333 300 | 2 407 100 | 2 553 400 | 2 719 500 |
Inkomensregelingen | 4 725 804 | 5 014 311 | 5 068 494 | 5 622 706 | 6 308 797 |
Zorgtoeslag | 4 725 804 | 5 014 311 | 5 068 494 | 5 622 706 | 6 308 797 |
Instellingssubsidies/structurele subsidies | 14 571 | 14 571 | 14 571 | 14 571 | 14 571 |
Stichting dbc onderhoud | 14 571 | 14 571 | 14 571 | 14 571 | 14 571 |
Projectsubsidies | 2 094 | 1 923 | 2 327 | 2 690 | 2 770 |
Waarvan onder andere: | |||||
GHOR NL handr. GHOR & HA | 72 | 0 | 0 | 0 | 0 |
Diverse dbc-onderzoek | 808 | 808 | 808 | 808 | 808 |
Eindejaarscampagne Zorgverzekeringswet | 1 000 | 1 000 | 1 000 | 1 000 | 1 000 |
Opdrachten | 5 684 | 5 310 | 5 349 | 5 711 | 5 792 |
Waarvan onder andere: | |||||
Proteion Dbc Long Astma centra | 10 | 0 | 0 | 0 | 0 |
Centraal meldkamersysteem (KLPD) | 2 000 | 2 000 | 2 000 | 2 000 | 2 000 |
Implementatie Wet Ambulance Zorg | 400 | 300 | 0 | 0 | 0 |
Diverse dbc onderzoek | 800 | 800 | 800 | 800 | 800 |
Risicoverevening | 1 103 | 1 103 | 1 103 | 1 103 | 1 103 |
Uitvoering zorgverzekeringsstelsel | 1 157 | 992 | 927 | 927 | 927 |
Bijdrage aan andere begrotingshoofdstukken | 20 180 | 14 895 | 11 950 | 11 225 | 11 065 |
Bijdrage C2000 (BZK) | 4 100 | 4 100 | 4 100 | 4 100 | 4 100 |
CJIB (onverzekerden) | 500 | 500 | 500 | 500 | 500 |
Bijdrage kosten rechtbanken t.b.v. wanbetalers | 5 800 | 2 335 | 885 | 160 | 0 |
CJIB (wanbetalers) | 9 780 | 7 960 | 6 465 | 6 465 | 6 465 |
Bijdrage aan ZBO’s/RWT’s | 8 600 | 8 000 | 8 000 | 8 000 | 8 000 |
Waarvan onder andere: | |||||
SVB (onverzekerden) | 2 700 | 2 700 | 2 700 | 2 700 | 2 700 |
CVZ (onverzekerden) | 1 000 | 1 000 | 1 000 | 1 000 | 1 000 |
CVZ (wanbetalers) | 4 900 | 4 300 | 4 300 | 4 300 | 4 300 |
Totaal | 7 095 433 | 7 392 309 | 7 517 791 | 8 218 303 | 9 070 676 |
Bovenstaande informatie is bedoeld voor de Staten-Generaal. Aan dit overzicht kunnen geen rechten worden ontleend.
Prestatie-indicatoren
Prestatie-indicatoren
De voortgang van het beleid wordt gemeten met de volgende indicatoren:
2006 | 2007 | 2008 | 2009 | Streefwaarde 2010 | Streefwaarde 2011 | |
|---|---|---|---|---|---|---|
1. Beheerste ontwikkeling gemiddelde nominale premie Zvw in € | 1 030 | 1 103 | 1 053 | 1 064 | 1 107 | 1 211 |
2. Beheerste ontwikkeling bruto schadelast (prijspeil 2009, bedragen x € 1 miljard) | 25,7 | 26,4 | 31,3 | 33,9 | 34,7 | 34,6 |
3. Aantal onverzekerden (op 1 mei van een jaar) | 241 000 | 231 000 | 153 000 | 152 240 | < 152 240 | < 152 240 |
4. Aantal wanbetalers (aan het einde van een jaar) | 190 000 | 240 000 | 279 520 | 318 000 | 268 000 | 218 000 |
Bron & toelichting
1. VWS. De daling van de nominale premie van 2007 op 2008 is deels vertekend door de afschaffing van de no-claim en de invoering van het verplicht eigen risico. De nominale premie is gebaseerd op de MEV 2011.
2. VWS. De ontwikkeling 2007-2008 is voor groot deel te verklaren door de overheveling van de geneeskundige ggz uit de AWBZ naar de Zvw. In de schadereeks 2011 zit wel de overschrijding, nog geen maatregelen.
3. CBS. Het CBS komt op 1 mei 2011 met de cijfers voor 1 mei 2010.
4. Cijfers t/m 2009 van CBS. Cijfers vanaf 2010 zullen worden geleverd door het CVZ, dat de wanbetalersregeling uitvoert. De actuele cijfers worden jaarlijks gerapporteerd in de VWS-verzekerden monitor.
Instrumenten voor een goede werking van het stelsel
• Monitoren Zorgverzekeringswet
In juli 2010 heeft de NZa de Marktscan Zorgverzekeringsmarkt (www.nza.nl) uitgebracht. Uit de marktscan blijkt dat er sprake is van een stabiele situatie op de zorgverzekeringsmarkt. Het aantal verzekerden dat gewisseld is van zorgverzekeraar is in 2010 gestegen naar 4,3% (2009 3,6%). Het aantal collectief verzekerden is iets toegenomen (van 62% in 2009 naar 64% in 2010) en het aantal verzekerden met een aanvullende verzekering is afgenomen. In 2010 is een groot aantal polissen verschoven van gecontracteerde naar deels gecontracteerde zorg.
Daarnaast is uit het rapport «Uitvoering Zvw 2008» (kamerstuk 29 689, nr. 288) gebleken dat zorgverzekeraars de publieke randvoorwaarden (acceptatieplicht, verbod op premiedifferentiatie en de zorgplicht) hebben nageleefd.
Uit de eerste monitor zorginkoop van de NZa blijkt dat de zorginkoop in de verschillende deelmarkten (huisartsenzorg, medisch specialistische zorg, farmacie, mondzorg e.d.) van elkaar verschilt. Dit heeft te maken met het verschil in prikkels die in de deelmarkten aanwezig zijn. De NZa zal in 2010 een vervolg op de monitor zorginkoop publiceren.
• (P) Actieve opsporing onverzekerden
Het aantal onverzekerden was op 1 mei 2009 volgens cijfers van het Centraal Bureau voor de Statistiek (CBS) 152 240. Het kabinet vindt het ongewenst dat mensen zich aan de solidariteit van de Zorgverzekeringswet onttrekken door zich niet te verzekeren. Inmiddels is in mei 2010 een wetsvoorstel om onverzekerde verzekeringsplichtigen actief op te sporen, aangenomen door de Tweede Kamer en wordt deze binnenkort behandeld in de Eerste Kamer. Die opsporing vindt plaats door het CVZ door middel van vergelijking van een door de Sociale Verzekeringsbank (SVB) te bouwen bestand van alle AWBZ-verzekerden en het referentiebestand verzekerden Zorgverzekeringswet (RBVZ) dat alle Zvw-verzekerden bevat.
• Terugdringen aantal wanbetalers
Van het totaal aantal verzekerden is 2,4% wanbetaler (www.cbs.nl). Inmiddels is in wetgeving voorzien waarbij wanbetalers via onder andere bronheffing verplicht betalen voor hun verzekering voor een bestuursrechtelijke premie van 130%.
• Uitvoeren zorgtoeslag
De Belastingdienst betaalt als tegemoetkoming in de kosten van de nominale premie Zvw de zorgtoeslag uit aan alle burgers die daar recht op hebben (€ 4,8 miljard). Daardoor betaalt niemand een groter dan aanvaardbaar deel van zijn inkomen aan Zvw-premie.
• (P) Operationele risicoverevening
Het systeem van risicoverevening wordt jaarlijks aangepast aan de gewijzigde omstandigheden in de zorg. Daarnaast worden er jaarlijks verbeteringen aangebracht. De mate van risicodragendheid voor verzekeraars zal in de komende jaren vergroot worden door een afbouw van de ex post compensatie mechanismen. Met het oog op de vergroting van de prikkels tot doelmatigheid voor verzekeraars heeft het kabinet besloten per 2012 de macronacalculatie in de risicoverevening te beëindigen. Ten behoeve hiervan wordt flankerend beleid ontwikkeld. De kwalitatieve evaluatie van de werking van het risicovereveningssysteem wordt in 2010 afgerond (internationale evaluatie). In 2011 wordt het risicovereveningssysteem kwantitatief geëvalueerd.
• (P) Introductie beschikbaarheidsbijdrage
De aanvulling van de Wet marktordening gezondheidszorg met instrumenten voor bekostiging (kamerstuk 32 393 nr. 2) introduceert de beschikbaarheidsbijdrage voor niet aan individuele zorgverzekeraar of patiënt toe te rekenen kosten van zorg, waarvan anders de toegankelijkheid in gevaar komt. De beschikbaarheidbijdrage kan door zorgaanbieders rechtstreeks in rekening worden gebracht bij het CVZ, zonder onnodige tussenkomst van verzekeraars. De academische component wordt als beschikbaarheidsbijdrage aangewezen.
Instrumenten op het terrein van het verzekerd pakket
• (P) Verplicht eigen risico
Het bedrag van het verplicht eigen risico wordt per 1 januari 2011 volgens de systematiek van artikel 18a, derde en vierde lid, van de Zvw geïndexeerd. Met deze indexatie wordt het bedrag in 2011 met € 5 verhoogd tot € 170.
Per 1 januari 2012 wordt het verplicht eigen risico voor verzekerden van achttien jaar en ouder met € 40 extra verhoogd. Dit is noodzakelijk om de collectieve zorguitgaven te beheersen. De jaarlijkse opbrengst van deze maatregel wordt geraamd op € 260 miljoen. Daarbij is rekening gehouden met extra uitgaven Compensatie Eigen Risico. Deze mutatie wordt in de verdiepingsbijlage verantwoord op artikel 99.
De eerste fase van de evaluatie van het eigen risico is op 16 juni 2010 aan de Eerste en Tweede Kamer aangeboden. De tweede fase van deze evaluatie wordt naar verwachting in het eerste kwartaal van 2011 afgerond.
• (P) Preventieve interventies in het basispakket
Teneinde preventieve interventies beter te verankeren in de praktijk van de zorgverlening wordt het Zvw pakket per 1 januari 2011 uitgebreid met «ondersteuning bij het stoppen met roken». Hiermee is het advies van het CVZ («Stoppen met rokenprogramma: te verzekeren zorg!» van 21 april 2009) overgenomen om dit te doen in de vorm van een stopprogramma, waarvan zowel de begeleiding als de ondersteunende medicatie deel uitmaakt.
Verder is het streven de preventieve interventie «beweegkuur» per 1 januari 2012 op te nemen in het verzekerde pakket. Volgens een raming in opdracht van het CVZ levert invoering binnen enkele jaren aanzienlijke netto besparingen op (besparingen hoger dan de kosten van de beweegkuur).
• (P) Pakketmaatregelen Zvw
Vanwege overschrijdingen in het Budgettair Kader Zorg wordt per 2011 een aantal maatregelen ingevoerd die de overschrijdingen binnen het BKZ moeten terugdringen. Het betreft onder meer:
– Pakketbeperking voor fysio- en oefentherapie voor verzekerden van 18 jaar en ouder. Deze pakketbeperking houdt in dat per 2011 niet de eerste negen maar de eerste twaalf behandelingen niet voor rekening van de Zvw komen;
– Verlagen van de leeftijdsgrens bij mondzorg voor jeugdigen en bij anticonceptie;
– Verwijderen van de ongecompliceerde extracties uit de tandheelkundige zorg door tandheelkundig specialisten;
– Verwijderen van eenvoudige mobiliteitsmiddelen zoals rollators en krukken;
– Het beperken van de indicaties voor ten laste van de zorgverzekering komende antidepressiva;
– Invoering eigen bijdrage tweedelijns ggz.
Deze pakketbeperkingen leiden per 2011 tot een vermindering van de uitgaven voor de zorgverzekering.
Op basis van het pakketadvies 2010 van het CVZ is vanuit het oogpunt van stepped care (eerst inzetten van een beperkte, eenvoudige behandeling en als deze niet (voldoende) effectief blijkt, overstappen op een meer ingrijpende (duurdere) interventie) geadviseerd om bekkenfysiotherapie bij urine-incontinentie in het Zvw-pakket op te nemen. Toevoeging van de eerste negen behandelingen met bekkenfysiotherapie aan het Zvw-pakket, gecombineerd met de daaropvolgende afname van gebruik van incontinentiemateriaal gedurende vijf jaar, leidt tot een jaarlijkse netto besparing van € 2,0 miljoen. Tevens is op basis van het Pakketadvies 2010 van het College voor zorgverzekeringen (www.cvz.nl) besloten dat de vergoeding van de anticonceptiepil voor vrouwen vanaf 21 per 1 januari 2011 uit het verzekerde pakket wordt gehaald. Voor vrouwen tot 21 jaar blijft de pil in het pakket om het risico op ongewenste zwangerschappen op tienerleeftijd te voorkomen.
Daarnaast zullen antidepressiva per 1 januari 2011 alleen nog vergoed worden bij behandelingen waarbij sprake is van zware depressie, waarbij is aangetoond dat de behandelmethode effectief kan zijn.
Voor verzekerden van 18 jaar en ouder die tweedeljins ggz nodig hebben, wordt een eigen bijdrage ingevoerd. Deze eigen bijdrage bedraagt € 80 voor dbc’s met een behandeltijd van minder dan 100 minuten. Voor alle overige dbc’s in de curatieve ggz zal een eigen bijdrage van € 175 worden ingevoerd. De opbrengst van deze maatregel wordt geraamd op structureel € 110 miljoen.
• (P) Revalidatiezorg
De somatische revalidatiezorg per 2012 gaat over van de AWBZ naar de Zorgverzekeringswet (Zvw). Overheveling biedt betere mogelijkheden voor ketenzorg en bovendien past deze kortdurende en op herstel van functioneren gerichte zorg beter bij de Zvw. De overheveling richt zich op somatische revalidatiezorg die intramuraal en in de vorm van dagbehandeling wordt geboden. In 2011 zal op basis van nauwkeurige zorggegevens het definitieve bedrag worden vastgesteld op basis waarvan de uitname uit de AWBZ wordt bepaald. In 2011 zullen proeftuinen worden ingericht voor de ontwikkeling van een vernieuwend aanbod van deze vorm van zorg. In 2011 zal deze groep en een representatieve groep instellingen die «gewone» revalidatiezorg leveren hun zorgactiviteiten gaan registreren ten behoeve van de ontwikkeling van dbc’s. Vanaf 2013 zal de revalidatiezorg namelijk worden gefinancierd op basis van dbc’s.
• (P) Pakketbeheer geneesmiddelen
Overeenkomstig de langetermijnvisie geneesmiddelenvoorziening (2008) is het de bedoeling om op termijn de verzekerde aanspraak op farmaceutische zorg op meer algemene (functionele) wijze te omschrijven zodat de aanspraakomschrijving meer in lijn wordt gebracht met die van andere Zvw verzekerde prestaties zoals geneeskundige zorg. Daartoe zal op termijn de positieve geneesmiddelvergoedingenlijst (GVS) daar waar mogelijk worden losgelaten. VWS heeft in een uitvoeringstoets het CVZ verzocht om te onderzoeken hoe de transitie naar een meer algemeen omschreven aanspraak op verantwoorde wijze uitgevoerd kan worden, waarbij mede aandacht wordt besteed aan de consequenties voor het pakketbeheer en de uitvoering van de farmaceutische zorg door onder meer zorgverzekeraars en aanbieders. Voorts zal bij deze uitvoeringstoets in aanmerking worden genomen de mogelijkheid om ten aanzien van het pakketbeheer in algemene zin van een meer risicogerichte benadering uit te gaan, waarbij ook aandacht bestaat voor voorwaardelijke vergoeding/financiering van zorginterventies.
• (P) Integrale bekostiging van farmaceutische zorg
De voorgenomen uitbreiding van integrale bekostiging bij chronische ketenzorg met nieuwe aandoeningen en opname van farmaceutische en hulpmiddelenzorg is door de Tweede Kamer controversieel verklaard. Het Ministerie van VWS zal in 2010 verder onderzoeken en bezien of en op welke wijze farmaceutische zorg en onderdelen van hulpmiddelenzorg deel uit kunnen gaan maken van de integrale bekostiging bij de relevante zorgketens.
• (P) Integrale bekostiging Cystic Fibrosis-zorg
Onderzocht is of en zo ja hoe integrale bekostiging van de CF-zorg vormgegeven kan worden. Een CF-zorgcontract op basis van de CF-zorgstandaard is in voorbereiding. Op basis van het CF-zorgcontract kunnen zorgverzekeraars verbeteringen aanbrengen in de inkoop van CF-zorg. Het zorgcontract bevat niet alleen de ziekenhuiszorg maar ook andere componenten zoals fysiotherapie, geneesmiddelen, medische hulpmiddelen en thuiszorg. In 2011 is inzet nodig voor de begeleiding van deze verandering.
• Invloed farmaceutische industrie/geneesmiddelenreclame
De evaluatie van het Reclamebesluit Geneesmiddelen en het advies van de RVZ hebben verder richting gegeven aan het VWS beleid. De evaluatie heeft geleerd dat de Europese richtlijn goed in de Nederlandse Geneesmiddelenwet is geïmplementeerd. Ook laat de evaluatie zien dat het systeem van geconditioneerde zelfregulering op verschillende fronten goed is geslaagd. Het systeem is onvolledig gebleken bij de handhaving van reclame voor receptplichtige geneesmiddelen. De formatie van de Inspectie voor de Gezondheidszorg is daarvoor inmiddels met twee fte uitgebreid. In 2009 zijn verscheidene onderwerpen geadresseerd die beleidsmatige aandacht vergen in de komende jaren. Op Europees niveau gaat het dan over de aanstaande wijziging van de regelgeving over informatie aan patiënten over geneesmiddelen. Reclame voor medische hulpmiddelen is een ander punt van aandacht, mede in het licht van de convergentie tussen geneesmiddelen en medische hulpmiddelen.
• Patiënteninformatie geneesmiddelen
De Tweede Kamer heeft de afgelopen jaren aandacht gevraagd voor het verbeteren van patiënteninformatie, waaronder de begrijpelijkheid van bijsluiters bij geneesmiddelen. Mede op basis van de motie Schermers (kamerstuk 29 477 nr. 98) hebben het College ter beoordeling van Geneesmiddelen en de farmaceutische industrie diverse activiteiten opgepakt om de begrijpelijkheid van de bijsluiter te verbeteren. Deze verbeteringen worden opgepakt binnen de kaders van de wet- en regelgeving. Het doel van deze activiteiten, ook in 2011, is de patiënt/consument te voorzien van goede en begrijpelijke informatie over hun medicijnen. Daardoor zullen patiënten beter in staat zijn om hun medicijnen op de juiste wijze te gebruiken.
• Onafhankelijk geneesmiddelenonderzoek
ZonMW heeft in 2009 het signalement «Goed Gebruik Geneesmiddelen» uitgebracht (www.zonmw.nl). Dit signalement beschrijft de onderzoeksthema’s op het terrein van geneesmiddelengebruik. Het signalement brengt alle lacunes in kaart en biedt daarmee een goede basis voor een vervolg: aan welk onderzoek is het meest dringend behoefte en hoe kan in die behoefte worden voorzien. Deze vraag wordt samen met ZonMW in 2010 in kaart gebracht. Hierbij worden ook initiatieven uit andere landen betrokken. De focus zal liggen op onderzoek waaraan maatschappelijke behoefte bestaat maar waarvoor een commerciële prikkel ontbreekt om het uit te voeren. In 2011 wordt getracht tot een publiekprivate samenwerking te komen om zodoende geneesmiddelenonderzoek te bevorderen.
• (P) Hulpmiddelenbeleid
De aanspraak op hulpmiddelen wordt geactualiseerd naar een aanspraak die gebaseerd is op een functiebeperking in plaats van een aanspraak op basis van het productaanbod. Om dit te realiseren zal VWS de Regeling Zorgverzekeringswet op basis van adviezen van het CVZ in 2011 verder gaan aanpassen. Dit traject is naar verwachting in 2012 voltooid.
VWS wil tegelijkertijd stimuleren dat er meer richtlijnen worden ontwikkeld, die het principe van vraagsturing gaan ondersteunen. VWS heeft daartoe een «basisprotocol» laten ontwikkelen. Het is aan veldpartijen om op basis hiervan bestaand richtlijnen te herzien en/ of nieuwe richtlijnen te ontwikkelen.
• (P) Het Transitieakkoord farmaceutische zorg 2008/2009
Het Transitieakkoord farmaceutische zorg is per 1-1-2010 afgelopen. Het heeft meer besparingen opgeleverd dan was afgesproken. Daarnaast heeft Transitieakkoord ruimte geschapen voor de overgang naar een kwalitatief betere en ook meer efficiënte geneesmiddelenvoorziening. Met vrije onderhandelingen over de kwaliteit van de dienstverlening en de tarieven voor de zorg in lijn met de uitgangspunten van de Zvw.
De financiële afwikkeling van het Transitieakkoord is nog niet afgerond. Complicatie hierbij is een motie van de Kamer ter zake en het feit dat het geneesmiddelenbeleid controversieel is verklaard na de val van het kabinet.
De maatregelen om de opbrengst van het Transitieakkoord structureel te kunnen garanderen zijn inmiddels afgekondigd of worden gecontinueerd. Het gaat om de volgende waarborgen: preferentiebeleid van verzekeraars, besparing door injectables onder de Wet Geneesmiddelenprijzen (WGP) te brengen, besparing door het uit octrooi lopen van spécialités en een kostenbesparing door de periodieke actualisering van de WGP-maximumprijzen.
Instrumenten voor de bekostiging/het bekostigingssysteem
• (P) Aanvulling instrumenten bekostiging WMG
In 2010 is een wetsvoorstel aanvulling instrumenten bekostiging Wet marktordening gezondheidszorg (WMG) naar de Tweede Kamer gestuurd (kamerstuk 32 393 nr.1–5). De WMG wordt, indien dit wetsvoorstel wordt aangenomen door de Eerste en Tweede Kamer, aangevuld met instrumenten voor het macrobudgetmodel medisch specialisten en ZBC’s, het declareren van medisch specialisten aan het ziekenhuis, de opbrengstverrekening tussen ziekenhuizen en ziektekostenverzekeraars zolang het functioneel budget voor ziekenhuizen blijft bestaan en een eerlijke kostentoerekening door een beschikbaarheidbijdrage voor niet aan een individuele zorgverzekeraar of patiënt toe te rekenen kosten van zorg waarvan anders de toegankelijkheid in gevaar komt. De WMG wordt aangepast, zodat het dbc-systeem kan blijven bestaan en patiënten of verzekeraars slechts een declaratie krijgen voor een behandeling. Geregeld wordt dat medisch specialisten alleen bij het ziekenhuis waar zij werkzaam zijn kunnen declareren en niet meer bij de patiënt of diens verzekeraar.
• (P) Bekostiging apotheekhoudenden
Het voornemen was om de tarieven voor apotheekhoudenden met ingang van 1 januari 2011 vrij te laten overeenkomstig de Langetermijnvisie geneesmiddelenvoorziening. Deze besluitvorming over invoering van vrije tarieven voor apotheekhoudenden per 1 januari 2011 is controversieel verklaard. Er zal in 2011 derhalve sprake zijn van een door de NZa vastgesteld tarief voor apotheekhoudenden. De NZa zal de huidige systematiek van het max-max tarief in 2011 voortzetten.
Het afgelopen jaar hebben veldpartijen onder regie van de NZa hard gewerkt aan 14 nieuwe prestatiebeschrijvingen die de farmaceutische zorg beschrijven. Deze vormen straks de gezamenlijke taal voor zorgverzekeraars en zorgverleners voor vrije onderhandelingen, niet alleen op basis van prijs, maar ook op basis van kwaliteit en toegevoegde waarde van de dienstverlening. Het streven is om de nieuwe prestaties per 1 januari 2012 in te voeren. Het jaar 2011 zal gebruikt worden om via pilots ervaring met de nieuwe prestaties op te doen.
Partijen kunnen in 2011 al op vrijwillige basis gebruik maken van de nieuwe set declarabele prestaties en op die manier wennen aan de nieuwe situatie. Binnen het bestaande systeem met een max-max tarief voor farmaceutische zorg kunnen en mogen apotheekhoudenden en zorgverzekerden aanvullende afspraken maken over de nieuwe declarabele prestaties.
• (P) Geneeskundige ggz in de Zvw
Vanwege de val van het kabinet is het dossier marktwerking/prestatiebekostiging in de zorg controversieel verklaard, waarmee automatisch ook de dbc-bekostiging in de geneeskundige tweedelijns ggz niet ingevoerd zal worden per 2011. Samen met alle ggz-veldpartijen, de NZa en dbc-onderhoud is in 2010 bekeken welke stappen er wél gezet kunnen worden in 2010 en 2011. In 2011 richten betrokkenen zich vooral op de verdere verbetering van (inzicht in) kwaliteit van zorg, de doorontwikkeling van de dbc-productstructuur en verbetering van de dbc-tarieven. Bij brief van 9 juli 2010 (kamerstuk 25 424 nr. 102) is voorgaande uitgebreid uiteengezet.
• (P) Doelmatig voorschrijven
In verband met de houdbaarheid van het zorgstelsel is er opnieuw breed aandacht voor doelmatiger voorschrijven. Uit onderzoek blijkt dat hier mogelijkheden voor zijn indien huisartsen meer voorschrijven via de eigen richtlijnen. Daarbij is van belang dat er ook aandacht is voor het voorschrijfgedrag van medisch specialisten, waarvan invloed uitgaat op het voorschrijfgedrag van huisartsen. Om inzicht te krijgen in waar specifiek ondoelmatig voorschrijfgedrag zich voordoet in de polikliniek wordt met de Orde van Medisch Specialisten (OMS) de NVZ, NZa, verzekeraars en KNMP gewerkt aan het ontwikkelen van een benchmark voorschrijven van medisch specialisten, naast de al bestaande benchmark voorschrijven van huisartsen. De benchmarks trachten inzicht te geven over het volgen van de eigen richtlijnen.
De OMS is bezig met de ontwikkeling van een leidraad doelmatig voorschrijven. Om kennis van huisartsen over doelmatigheid van voorschrijven te vergroten start de LHV met subsidie van VWS in het najaar van 2010 met een voorlichtingscampagne over doelmatig voorschrijven. Verwacht wordt dat de inspanningen van huisartsen in 2011 leiden tot een doelmatigheidswinst beoogd van € 110 miljoen.
• (P) Bekostiging ziekenhuizen
In 2010 is er een aanzienlijke overschrijding over 2009 geconstateerd bij de ziekenhuizen. Ervan uitgaande dat de geconstateerde ontwikkeling zich ook de komende jaren zal blijven voordoen, leidt dit tot een structurele overschrijding van € 549 miljoen. Om de overschrijding van het kader ziekenhuizen te redresseren zal per 2011 een korting worden ingezet.
• (P) Bekostiging medisch specialisten
Via diverse brieven (kamerstuk 29 248 nr. 83, 107 en 125) is de Tweede Kamer geïnformeerd over de kostenontwikkeling bij de medisch specialisten. Er bleek sprake te zijn van een aanzienlijke overschrijding van het budgettair kader vrijgevestigde medisch specialisten. Er zijn tariefsmaatregelen genomen om deze overschrijdingen in 2010 en de jaren erna te redresseren.
Naast het doorvoeren van tariefsmaatregelen, heeft de minister het voornemen om de overschrijdingen structureel te voorkomen door een beheersmodel in te voeren. Het beheersingsmodel houdt in dat het ziekenhuis een (flexibel) maximumvergoeding krijgt waaruit de vergoeding voor de medisch specialist moet worden betaald. De instelling wordt financieel verantwoordelijk en krijgt de vrijheid om met de medisch specialisten over de specialistenhonorering te onderhandelen en deze in te passen in het bredere instellingsbeleid en deze toe te passen op de lokale situatie. Op 28 juni 2010 heeft de NZa het advies gegeven om het beheersingsmodel in te laten gaan per 2012. Het voornemen is om bij dat advies aan te sluiten. Voor de realisatie van het beheersmodel is een aanvulling van de WMG noodzakelijk om een grens te kunnen stellen aan de maximumvergoeding (kamerstuk 32 393, nr. 2).
• Verbeterplan dbc’s
Door middel van het project «Dbc’s op weg naar transparantie (DOT)» wordt het aantal zorgproducten teruggebracht van ruim 30 000 naar ongeveer 3 600. De productstructuur is vastgesteld en vanaf 1 juli 2009 zijn de ziekenhuizen gestart met het registreren van de nieuwe zorgactiviteiten. Op basis van deze registratie kunnen de financiële effecten inzichtelijk worden gemaakt en doen de ziekenhuizen ervaring op. Vanwege het controversieel verklaren van in de invoering van prestatiebekostiging, zal DOT niet worden ingevoerd per 1 januari 2011. De Tweede Kamer heeft besloten om eerst de effecten van DOT te simuleren. Het volgende kabinet zal een besluit nemen over de invoeringsdatum van DOT en over de toekomst van de ziekenhuisbekostiging.
• (P) Bekostiging acuut generalistische zorg
In januari 2010 heeft de NZa een advies uitgebracht over de bekostiging van de acuut generalistische zorg (huisartsgeneeskundige zorg). De reactie op dit advies aan de Tweede Kamer is controversieel verklaard. Het volgende kabinet zal besluiten nemen over de toekomst van de bekostiging van de acuut generalistische zorg.
• (P) Bekostiging eerstelijnsdiagnostiek
De NZa doet een kostenonderzoek, waarbij de tarieven van de verrichtingen voor de eerstelijnsdiagnostiek worden herijkt. Hiermee wordt een structurele besparing van € 60 miljoen beoogd.
• Rijksbijdrage zorgverzekeringsfonds
Met de rijksbijdrage wordt voorkomen dat huishoudens met kinderen jonger dan achttien jaar hoge zorglasten hebben (€ 2,3 miljard). Kinderen tot achttien jaar betalen geen nominale premie. De rijksbijdrage voorziet in de financiering van de premie van deze kinderen.
• Garantie ondernemingsfinanciering cure
De Regeling Garantie Ondernemingsfinanciering van het Ministerie van Economische Zaken is in 2009 uitgebreid voor zorginstellingen in de cure (GO cure). Vanwege het belang van een gezonde vermogensverschaffing aan bedrijven heeft het kabinet besloten om crisismaatregelen ter ondersteuning van de kredietverlening aan bedrijven met een jaar te verlengen tot eind 2011. Door de verlenging van de GO cure kunnen banken tot eind 2011 een aanvraag indienen voor een garantie van vijftig procent voor nieuwe bankleningen aan zorginstellingen in de cure van minimaal € 1,5 miljoen tot maximaal € 50 miljoen. De garantieruimte voor de GO (cure) die in 2010 niet tot benutting is gekomen, wordt in 2011 beschikbaar gesteld.
42.3.4 De burgers van de BES-eilanden kunnen gebruik maken van voorzieningen voor zorg en welzijn
Motivering
Motivering
De BES-eilanden (Bonaire, Sint Eustatius en Saba) zullen per 10 oktober 2010 als openbare lichamen onderdeel worden van Nederland. Rijksbreed is afgesproken dat het voorzieningenniveau op de BES–eilanden gefaseerd verbeterd zal worden richting Nederlands niveau (besluitenlijst 20 juni 2007). De minister van VWS draagt per 10 oktober 2010 de verantwoordelijkheid voor de rijkstaken op het terrein van zorg en welzijn op de BES–eilanden. De minister van Financiën is verantwoordelijk voor het innen van belastingen en premies. Het zorgdeel van de geïnde premies zal worden verantwoord via de begroting van het Ministerie van Financiën.
De BES-eilanden hebben in vergelijking met Nederland een hoog percentage chronisch zieken. Op dit moment is er veelheid aan publieke en private ziektekostenregelingen, welke worden geconfronteerd met structurele financiële tekorten. Gevolg is dat de toegankelijkheid tot de zorg beperkt is. Dit wordt versterkt door het kwantitatief en kwalitatief beperkte zorgaanbod op de BES-eilanden, mede als gevolg van de schaalproblematiek. Specifiek voor de BES-eilanden is de afhankelijkheid van met name Curaçao en Sint Maarten om de zorgaanspraken via medische uitzendingen te kunnen realiseren.
De minister van VWS draagt zorg voor een beter toegankelijke, kwalitatieve, doelmatige en betaalbare zorg op de BES-eilanden.
2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|
Zorguitgaven | 20 100 | 22 900 | 25 700 | 29 400 | 33 000 |
Subsidies en opdrachten | 2 000 | 4 600 | 4 600 | 4 600 | 4 600 |
Totaal | 22 100 | 27 500 | 30 300 | 34 000 | 37 600 |
Bovenstaande informatie is bedoeld voor de Staten-Generaal. Aan dit overzicht kunnen geen rechten worden ontleend.
Prestatie-indicatoren
Prestatie-indicatoren
Voor deze operationele doelstelling is nog geen prestatie-indicator opgenomen, omdat het hier gaat om nieuw beleid en ervaringscijfers ontbreken.
Instrumenten
• Zorgverzekering BES-eilanden
In de Invoeringswet BES is voorzien in een rechtsgrondslag om bij algemene maatregel van bestuur te voorzien in een ziektekostenverzekering voor alle ingezetenen van de BES-eilanden. Het gaat hier om een verzekering van rechtswege die door de minister van VWS wordt uitgevoerd. De feitelijke uitvoering van de ziektekostenverzekering zal worden gemandateerd aan het Zorgverzekeringskantoor BES, dat vooruitlopend op de inwerkingtreding een belangrijke rol heeft in de voorbereiding van de invoering. Hierbij gaat het met name om de zorginkoop, om de voorlichting over de nieuwe regeling en over de inrichting van een verzekeringsadministratie. De verzekering verleent aan de gehele bevolking aanspraken op zowel curatieve als langdurige zorg. De omvang van de aanspraken en de voorwaarden waaronder deze worden verkregen, worden nader geregeld in een ministeriële regeling. De inhoud daarvan kan afwijken van het Nederlandse pakket, als gevolg van verschillen tussen Nederland en de BES-eilanden in medische infrastructuur, gezondheidssituatie en de verzekeringsmarkt. Als datum van inwerkingtreding van de algemene maatregel van bestuur is 1 januari 2011 voorzien.
• Verbeteren van het zorgaanbod
De projecten op het terrein van het verbeteren van het zorgaanbod richten zich zowel op de organisatie van de zorg als op de kwaliteit van de zorg. Op het vlak van de organisatie wordt de verzelfstandiging van de huisartsen op Bonaire ondersteund. Op Sint Eustatius en Saba zijn stichtingen opgericht waarin de eilandziekenhuizen worden ondergebracht, maar ook andere vormen van zorgaanbod. De bedoeling is dat met name instellingen voor verpleging en verzorging deel gaan uitmaken van de stichtingen. Ook eerste lijnszorg of verslavingszorg kan daar een plaats krijgen.
Op het vlak van de kwaliteit zijn inmiddels op alle eilanden nieuwe ambulances operationeel. Er wordt gewerkt aan de opleiding van het personeel. De uitbreiding van het aantal basisspecialismen in het ziekenhuis op Bonaire vraagt tijd. Het samenwerkingsverband VU/AMC krijgt vorm in de opzet van een rechtspersoon waarbij onder andere de basisspecialistische zorg wordt geregeld en op contractbasis door de stichting kan worden ingekocht. Het gaat om de specialismen interne geneeskunde, chirurgie, anesthesie, gynaecologie, kindergeneeskunde en psychiatrie. De verwachting is dat nog voor eind 2010 de eerste medisch specialist als kwartiermaker in het ziekenhuis werkzaam kan zijn en dat in de loop van 2011 de andere specialisten geleidelijk beschikbaar komen.
Ook aan het bieden van dialysevoorzieningen op Bonaire wordt gewerkt. De stand is dat er thans via particulier initiatief een patiëntenvereniging voor de belangenbehartiging van dialysepatiënten is opgericht en dat na de keuze van een dialyse achtervangcentrum, het dialysecentrum in het ziekenhuis te Bonaire wordt opgezet. Tevens zal de mogelijkheid van thuisdialyse worden meegenomen. Voor de (electieve) superspecialistische zorg worden binnenkort afspraken gemaakt met een groot ziekenhuis in de nabijheid van zowel de Beneden- als de Bovenwinden. Verbetering van de medische infrastructuur op het vlak van gebouwen en apparatuur is veelal onderdeel van de kwaliteitsprojecten. De plannen daarvoor zijn uitgewerkt. Het realiseren zal geleidelijk in de jaren 2011 en verder gestalte krijgen als onderdeel van de normale bedrijfsvoering van de diverse zorginstellingen.
Daarnaast wordt de uitvoering van de acute zorg meegenomen, bij voorkeur uit te voeren door datzelfde goed geoutilleerde ziekenhuis in de omgeving waar de superspecialistische zorg wordt betrokken. Daaraan gekoppeld zullen afspraken worden gemaakt voor het spoedvervoer. De keuze voor vastvleugeltoestel en/of helikoptervervoer is afhankelijk van het betreffende grote regioziekenhuis. Voor Bonaire zal dat een andere zijn dan voor Sint Eustatius en Saba. In het najaar van 2010 wordt een aantal ziekenhuizen onderzocht en wordt beoordeeld welke het meest geschikt zijn. Eveneens wordt dan meegenomen welke afspraken met betreffende locale overheden kunnen worden gemaakt over immigratie- en identiteitsaspecten bij spoedvervoer. Na afsluiting van deze bezoeken worden zo spoedig mogelijk afspraken gemaakt met de betreffende ziekenhuizen en wordt aansluitend het spoedvervoer geregeld. Het is de verwachting dat dit kort na 10 oktober geoperationaliseerd kan zijn.
Ten aanzien van de farmaceutische zorg en bloedvoorziening van het zorgaanbod wordt gestreefd naar vergroting van de doelmatigheid. Bekeken wordt hoe de contractering van de betrokken zorgverleners kan worden gefaciliteerd met verbetering van (en verlaging van de kosten van) de inkoop en organisatie van de geneesmiddelenvoorziening. Daarbij is ook de verandering van het voorschrijfgedrag van artsen van belang. Voor de bloedvoorziening zal worden aangesloten bij de bestaande functionele relatie tussen de Rode Kruis Bloedbank Curaçao en de Fundashon Mariadal. Sanquin zal organisatorisch verantwoordelijk zijn voor de beschikbaarheid en kwaliteit van bloedproducten.
Op de eilanden is een vaste psychiater beschikbaar. Ook wordt inhoud gegeven aan de verbetering van de verslavingszorg op de eilanden. Verdere verbetering bij gesloten- en crisisopname maar ook dagbesteding wordt opgepakt met de stichtingen op de eilanden. Met op Bonaire werkzame stichtingen voor zorg aan gehandicapten, doven en slechtzienden wordt gewerkt aan verbetering van de zorg.
Via de weg van amendementen (kamerstuk 31 959 nr. 24) is door het Nederlandse parlement besloten, dat de Nederlandse wetgeving op het gebied van abortus, euthanasie en het huwelijk door mensen van gelijk geslacht ook op de BES-eilanden van kracht zal worden. Het gaat bij de abortuswetgeving om invoering één jaar na de transitiedatum, en bij de andere twee onderwerpen om invoering twee jaar na de transitiedatum. Implementatie van dergelijke ethisch gevoelige onderwerpen vergt grote zorgvuldigheid. Onderdeel van de implementatie zal in ieder geval zijn om via zogenaamde focusgroepen een beeld te krijgen hoe de bevolking over deze zaken denkt. Daarnaast zullen ook nulmetingen worden gedaan naar de huidige praktijk op het gebied van abortus en stervensbegeleiding. De verdere implementatie zal in nauw overleg met de bestuurscolleges, met professionals en andere betrokkenen worden uitgevoerd.
42.4 Overzicht onderzoek naar de doelmatigheid en doeltreffendheid van beleid
Onderzoek onderwerp | Nummer AD of OD | A Start B Afgerond | |
|---|---|---|---|
Beleidsdoorlichting | Zorgbalans 2014, De prestaties van de Nederlandse zorg | 42.1 | A 2014 B 2015 |
Heroverweging Cure | 42.1 | A 2009 B 2010 | |
IBO ggz | 42.3.2 | A 2009 B 2010 | |
Effectonderzoek ex post | Monitor en effectmeting financieel instrumentarium ZIP | 42.3.2 | A 2010 B 2013 |
Overig evaluatieonderzoek | Evaluatie subsidiesystematiek PGO-organisaties | 42.3.1 | A 2010 B 2011 |
Evaluatie Regieraad Kwaliteit van Zorg | 42.3.2 | A 2011 B 2011 | |
Beleidsrapportages ggz | 42.3.2 | A 2007 B 2010 | |
Dossieronderzoek naar vermijdbare sterfte en schade in ziekenhuizen | 42.3.2 | A 2010 B 2011 | |
Evaluatie Opleidingsfonds | 42.3.2 | A 2010 B 2010 | |
Marktscan zorgverzekeringsmarkt | 42.3.3 | Jaarlijks | |
Evaluatie risicoverevening door internationale experts | 42.3.3 | A 2009 B 2010 | |
Evaluatie risicovereveningssysteem (kwantitatief) | 42.3.3 | A 2011 B 2011 | |
Monitor Farmacie | 42.3.3 | Jaarlijks | |
Inkoopvoordelen en praktijkkosten onderzoek | 42.3.3 | A 2009 B 2010 | |
Beleidsevaluatie dyslexiezorg | 42.3.3 | A 2010 B 2011 | |
Eerste evaluatie Verplicht Eigen Risico | 42.3.3 | A 2009 B 2010 | |
Tweede evaluatie Verplicht Eigen Risico | 42.3.3 | A 2010 B 2011 |
Beleidsartikel 42 Gezondheidszorg
42.1 Algemene doelstelling
Een goed werkend en innoverend zorgstelsel, gericht op een optimale combinatie van kwaliteit, toegankelijkheid en betaalbaarheid voor de burger.
42.2 Budgettaire gevolgen van beleid Najaarsnota
| Stand begroting t/m ISB1 | Stand suppletoire begroting VJN | Mutaties suppletoire begroting NJN | Stand suppletoire begroting NJN | |
|---|---|---|---|---|
| (1) | (2) | (3) | (4)=(2+3) | |
| Verplichtingen | 8 351 559 | 8 595 792 | – 199 778 | 8 396 014 |
| Uitgaven | 8 406 865 | 8 660 177 | – 203 796 | 8 456 381 |
| Programma-uitgaven | 8 398 774 | 8 652 086 | – 204 661 | 8 447 425 |
| 1. De positie van de burger in het zorgstelsel wordt versterkt | 1 620 | 2 909 | 76 | 2 985 |
| 2. Zorgaanbieders worden gestimuleerd om het door de burger gewenste zorgaanbod te realiseren | 1 351 313 | 1 454 121 | – 73 716 | 1 380 405 |
| 3. Zorgverzekeraars bieden alle burgers een betaalbaar verzekerd pakket van noodzakelijke zorg aan | 7 019 369 | 7 147 671 | – 139 509 | 7 008 162 |
| 4. De burgers van Caribisch Nederland kunnen gebruik maken van voorzieningen voor zorg, jeugd en welzijn. | 26 472 | 47 385 | 8 488 | 55 873 |
| Apparaatsuitgaven | 8 091 | 8 091 | 865 | 8 956 |
| Ontvangsten | 73 226 | 93 385 | 16 291 | 109 676 |
42.3 Financiële toelichting
Programma-uitgaven
Er zijn vier operationele doelstellingen op dit beleidsartikel:
-
1. De positie van de burger in het zorgstelsel wordt versterkt;
-
2. Zorgaanbieders worden gestimuleerd om het door de burger gewenste zorgaanbod te realiseren;
-
3. Zorgverzekeraar bieden alle burgers een betaalbaar verzekerd pakket van noodzakelijke zorg aan;
-
4. De burgers van Caribisch Nederland kunnen gebruik maken van voorzieningen voor zorg, jeugd en welzijn.
1. De positie van de burger in het zorgstelsel wordt versterkt
| Stand suppletoire begroting VJN | 2 909 |
| Mutaties suppletoire begroting NJN: | |
| 1. Overboeking van artikel 98 (apparaat IGZ). Betreft het project «Realiseren indicatoren zichtbare zorg eerstelijns verloskunde». | 127 |
| 2. Overboeking naar artikel 98 (apparaat IGZ). Betreft correctie op de subsidiebijdrage aan het Koninklijk Nederlands Genootschap voor Fysiotherapie (KNGF) in het kader van de ontwikkeling van kwaliteitsindicatoren. | – 65 |
| 3. Overige mutaties | 14 |
| Stand suppletoire begroting NJN | 2 985 |
2. Zorgaanbieders worden gestimuleerd om het door de burger gewenste zorgaanbod te realiseren
| Stand suppletoire begroting VJN | 1 454 121 |
| Mutaties suppletoire begroting NJN: | |
| 1. Loonbijstelling tranche 2011, kader Rijksbegroting in enge zin. | 4 074 |
| 2. Loon- en prijsbijstelling tranche 2011, kader BKZ, voor het Opleidingsfonds. Deze staan in eerste instantie gereserveerd op nominaal en onvoorzien en worden nu toebedeeld aan de sectoren. | 16 105 |
| 3. Nominale bijstellingen tranche 2011, kader BKZ voor het Fonds Ziekenhuisopleidingen. | 3 104 |
| 4. Overboeking naar artikel 43 OD 3. Hiermee wordt bewerkstelligd dat alle middelen ten behoeve van het Stagefonds onder één budget worden samengebracht. | – 22 875 |
| 5. Betreft onderuitputting op verschillende onderwerpen, waaronder uitgaven voor experimenten bij geboortezorg, de start van het kwaliteitsinstituut en lagere uitgaven in het kader van de voorbereiding van de wet verplichte ggz. Tevens betreft het vrijval van incidentele innovatiemiddelen uit de maatschappelijke investeringsagenda. De middelen zouden oorspronkelijk worden ingezet voor het Zorginnovatieplatform, maar zijn daarvoor niet meer nodig. | – 35 919 |
| 6. In 2011 is voor het Opleidingsfonds minder budget nodig dan geraamd, omdat de aanvragen zijn achtergebleven bij de capaciteit waarvoor budget beschikbaar was. | – 16 500 |
| 7. Op het ICT budget resulteert in 2011 een onderuitputting van € 8 miljoen. Het betreft hierbij onderuitputting als gevolg van het uitstellen van de communicatiecampagne over het stopzetten elektronisch patiëntendossier (EPD) en niet benodigde begrotingsmiddelen voor de afbouwvoorziening van het Nictiz. | – 8 000 |
| 8. Overboeking naar 41 OD 4. Betreft uitvoering van activiteiten voor het programma Goed Gebruik Geneesmiddelen door ZonMw in 2011 alsmede een onderzoeksproject inzake de effecten en doelmatige toepassing van TNF-alfaremmers bij reumatische artritis. | – 1 575 |
| 9. De uitgaven voor de zorgkosten van illegalen en andere onverzekerbare vreemdelingen vallen lager uit dan geraamd. | – 10 400 |
| 10. Overige mutaties | – 1 730 |
| Stand suppletoire begroting NJN | 1 380 405 |
3. Zorgverzekeraar bieden alle burgers een betaalbaar verzekerd pakket van noodzakelijke zorg aan
| Stand suppletoire begroting VJN | 7 147 671 |
| Mutaties suppletoire begroting NJN: | |
| 1. Bijstelling van de uitgavenraming zorgtoeslag naar aanleiding van actuele ramingen van het CPB (de MEV). | – 129 017 |
| 2. Overboeking naar artikel 98 OD 1 ten behoeve van de uitvoeringskosten van het CVZ. Het betreft uitgaven in het kader van EESSI (elektronische uitwisseling van sociale zekerheidsgegevens), uitvoeringskosten in het kader van de aanpak van onverzekerden en wanbetalers en wegwerken achterstanden verbindingsorgaan (buitenland). | – 4 357 |
| 3. Dit betreft onderuitputting die in het kader van de aanpak van wanbetalers en onverzekerden Zvw optreedt. | – 5 700 |
| 4. Dit betreft onderuitputting in het kader van de implementatie van de Wet Ambulancezorg (Waz) en onderuitputting in de uitgaven samenhangend met de overgang op prestatiebekostiging in de geestelijke gezondheidszorg. | – 366 |
| 5. Overige mutaties | – 69 |
| Stand suppletoire begroting NJN | 7 008 162 |
4. De burgers van Caribisch Nederland kunnen gebruik maken van voorzieningen voor zorg, jeugd en welzijn
| Stand suppletoire begroting VJN | 47 385 |
| Mutaties suppletoire begroting NJN: | |
| 1. Loonbijstelling tranche 2011, kader BKZ, voor Caribisch Nederland. | 77 |
| 2. De uitgaven voor de jeugdzorg in Caribisch Nederland (kader Rijksbegroting in enge zin) zijn lager dan geraamd, doordat voornemens dit jaar niet meer in verplichtingen konden worden omgezet. | – 2 000 |
| 3. Vanaf 1 januari 2011 is de Zvw BES in werking getreden en is ook het Zorgverzekeringskantoor operationeel. Op basis van declaraties van het Zorgverzekeringskantoor moet worden geconcludeerd dat de raming van de zorguitgaven naar boven moet worden bijgesteld. | 10 000 |
| 4. Overige mutaties | 411 |
| Stand suppletoire begroting NJN | 55 873 |
Apparaatsuitgaven
| Stand suppletoire begroting VJN | 8 091 |
| Mutaties suppletoire begroting NJN: | |
| 1. Verschillende posten op het gebied van personele en materiële uitgaven | 865 |
| Stand suppletoire begroting NJN | 8 956 |
Ontvangsten
| Stand suppletoire begroting VJN | 93 385 |
| Mutaties suppletoire begroting NJN: | |
| 1. Hogere opbrengsten in het kader van de aanpak van wanbetalers en onverzekerden. | 24 900 |
| 2. De terugontvangsten bij het Opleidingsfonds uit hoofde van vaststelling van subsidies voor de zogenaamde eerste en tweede tranche die in eerdere jaren zijn verleend, zijn lager dan eerder geraamd. | – 10 000 |
| 3. Overige mutaties | 1 391 |
| Stand suppletoire begroting NJN | 109 676 |
Artikel 43 Langdurige zorg
43.1 Algemene beleidsdoelstelling
Zorgen dat voor mensen met een langdurige of chronische aandoening van lichamelijke, verstandelijke of psychische aard zorg van goede kwaliteit beschikbaar is en dat deze zorg tegen voor de samenleving aanvaardbare maatschappelijke kosten wordt geleverd.
Belangrijkste beleidsonderwerpen 2011
Belangrijkste beleidsonderwerpen 2011
De belangrijkste beleidsonderwerpen in 2011 zijn:
• Het verder verminderen van de administratieve lastendruk door vernieuwing van de indicatiestelling AWBZ en de stroomlijning van indicatieprocessen;
• De kennis over «slimmer werken» die de afgelopen jaren op vele plaatsen is ontwikkeld zal in het kader van het programma «In voor zorg» door de hele sector worden geïmplementeerd, zodat kennis en praktijk op elkaar worden aangesloten en het mogelijk wordt om (versneld) resultaten te boeken in verbetering van kwaliteit, de doelmatigheid en daarmee de toekomstbestendigheid van de langdurige zorg;
• Om de structurele doorwerking van het in 2010 ontstane tekort bij de persoonsgebonden budgetten (pgb’s) aan te pakken wordt voor 2011 een aantal maatregelen voorbereid. Er zal een start worden gemaakt om met betrokken partijen tot een solide pgb-regeling te komen. Behalve dat gekeken wordt voor wie het pgb in de toekomst beschikbaar dient te zijn, zal ook het traject van de informatievoorziening aan de potentiële budgethouder extra aandacht krijgen en zal intensiever worden ingezet op de controle van de besteding van het pgb door budgethouders. De pgb-tarieven worden verlaagd door niet te indexeren en een aanvullende tariefkorting van 3%. Aan de hand van de uitkomsten van een aantal onderzoeken naar de harmonisering van de wijze van indicatiestelling van de Bureaus Jeugdzorg en het CIZ zal besloten worden tot nadere maatregelen op dit vlak.
Ministeriële verantwoordelijkheid
Ministeriële verantwoordelijkheid
De bewindspersonen van VWS zijn ministerieel verantwoordelijk voor een goed werkend zorgstelsel voor de langdurige zorg door:
• Het scheppen van randvoorwaarden om de toegankelijkheid, de kwaliteit, de veiligheid en de betaalbaarheid van de langdurige zorg te waarborgen voor de burger.
Deze verantwoordelijkheid wordt onder andere ingevuld door:
• Het versterken van de positie van de burger en in het bijzonder van cliënten met een langdurige of chronische aandoening of beperking en/of hun vertegenwoordigers;
• Het stimuleren en versterken van het innoverend vermogen.
Externe factoren
Externe factoren
Mensen met een langdurige of chronische aandoening of beperking hebben recht op toegankelijke zorg van goede kwaliteit. Dit vergt een samenspel van professionals, patiënten en cliënten, zorgaanbieders en zorgkantoren. De volgende partijen zijn daarnaast van groot belang voor een toegankelijke en kwalitatief goede zorg:
• Het Centrum Indicatiestelling Zorg (CIZ) voert onafhankelijk de indicatiestelling van de AWBZ uit op een wijze die voor cliënten helder en begrijpelijk is;
• De Nederlandse Zorgautoriteit (NZa) is belast met markttoezicht, marktontwikkeling en tarief- en prestatieregulering op het terrein van de gezondheidszorg. Daarnaast houdt zij toezicht op de rechtmatige en doelmatige uitvoering van de AWBZ;
• De Inspectie voor de Gezondheidszorg (IGZ) handhaaft normen voor verantwoorde zorg zoals deze door de sectoren zijn vastgesteld;
• Het College voor zorgverzekeringen (CVZ) handhaaft een doelmatige inrichting van het systeem van prikkels en verantwoordelijkheden, adviseert over AWBZ-aanspraken en de toepassing daarvan, en beheert de AWBZ brede zorgregistratie (AZR).
Prestatie-indicatoren
Prestatie-indicatoren
Bij de algemene doelstelling ten aanzien van de langdurige zorg is geen prestatie-indicator opgenomen. Het is namelijk niet mogelijk om de werking van het gehele stelsel van langdurige zorg in Nederland in een of enkele indicatoren samen te vatten. Het stelsel is daarvoor te veelzijdig.
In het Jaardocument Maatschappelijke Verantwoording legt de hele sector verpleging, verzorging en thuiszorg door middel van het kwaliteitskader verantwoorde zorg verantwoording af over de activiteiten in het kader van de langdurige zorg. Over het verslagjaar 2009 kunnen gehandicaptenorganisaties op vrijwillige basis verslag doen van de gehouden zorginhoudelijke kwaliteitsmeting. Vanaf verslagjaar 2010 zijn deze instellingen verplicht om aan de hand van het kwaliteitskader verslag te doen in het Jaardocument Maatschappelijke Verantwoording.
De prestaties van het totale gezondheidszorgstelsel worden gemonitord met de Zorgbalans, het document dat eens per twee jaar verschijnt en waarmee inzicht wordt verkregen in de ontwikkeling van de toegankelijkheid, betaalbaarheid en de kwaliteit van het Nederlandse zorgstelsel. In dit document zijn ook indicatoren met betrekking tot de langdurige zorg opgenomen.
43.2 Budgettaire gevolgen van beleid
43.2.1 Begrotingsuitgaven
2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|---|
Verplichtingen | 5 656 302 | 6 023 000 | 6 169 534 | 6 243 510 | 6 396 116 | 6 523 444 | 6 652 253 |
Uitgaven | 5 594 961 | 6 026 552 | 6 202 222 | 6 250 480 | 6 396 546 | 6 523 444 | 6 652 253 |
Programma-uitgaven | 5 590 456 | 6 021 273 | 6 198 777 | 6 247 057 | 6 393 150 | 6 520 048 | 6 648 857 |
1. De positie van de burger in het zorgstelsel wordt versterkt | 57 713 | 57 876 | 65 168 | 59 591 | 59 779 | 60 529 | 60 529 |
2. Voor iedere cliënt is de noodzakelijke zorg beschikbaar | 186 967 | 152 983 | 130 249 | 121 057 | 144 112 | 144 112 | 144 112 |
3. De zorg is effectief en veilig en wordt door de cliënt positief ervaren (kwalitatief goede zorg) | 122 320 | 136 910 | 126 708 | 60 193 | 51 547 | 51 794 | 51 794 |
4. De kosten van de zorg zijn maatschappelijk aanvaardbaar | 5 223 456 | 5 673 504 | 5 876 652 | 6 006 216 | 6 137 712 | 6 263 613 | 6 392 422 |
Apparaatsuitgaven | 4 505 | 5 279 | 3 445 | 3 423 | 3 396 | 3 396 | 3 396 |
Ontvangsten | 2 194 | 1 400 | 0 | 0 | 0 | 0 | 0 |
2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|
1. De positie van de burger in het zorgstelsel wordt versterkt | 65 168 | 59 591 | 59 779 | 60 529 | 60 529 |
– Juridisch verplicht | 64 992 | 58 364 | 58 511 | 59 296 | 59 296 |
– Bestuurlijk gebonden | 0 | 900 | 900 | 900 | 900 |
– Niet-juridisch verplicht of niet-bestuurlijk gebonden | 176 | 327 | 368 | 333 | 333 |
2. Voor iedere cliënt is de noodzakelijke zorg beschikbaar | 130 249 | 121 057 | 144 112 | 144 112 | 144 112 |
– Juridisch verplicht | 114 115 | 109 743 | 112 838 | 112 838 | 112 838 |
– Bestuurlijk gebonden | 14 568 | 10 741 | 11 030 | 11 030 | 11 030 |
– Niet-juridisch verplicht of niet-bestuurlijk gebonden | 1 566 | 573 | 20 244 | 20 244 | 20 244 |
3. De zorg is effectief en veilig en wordt door de cliënt positief ervaren (kwalitatief goede zorg) | 126 708 | 60 193 | 51 547 | 51 794 | 51 794 |
– Juridisch verplicht | 53 844 | 50 844 | 30 844 | 30 844 | 30 844 |
– Bestuurlijk gebonden | 70 240 | 7 905 | 12 002 | 12 200 | 12 200 |
– Niet-juridisch verplicht of niet-bestuurlijk gebonden | 2 624 | 1 444 | 8 701 | 8 750 | 8 750 |
4. De kosten van de zorg zijn maatschappelijk aanvaardbaar | 5 876 652 | 6 006 216 | 6 137 712 | 6 263 613 | 6 392 422 |
– Juridisch verplicht | 5 873 371 | 6 003 494 | 6 136 454 | 6 262 354 | 6 391 163 |
– Bestuurlijk gebonden | 2 529 | 2 226 | 403 | 403 | 403 |
– Niet-juridisch verplicht of niet-bestuurlijk gebonden | 752 | 496 | 855 | 856 | 856 |
Toelichting
De bedragen die als «Niet-juridisch verplicht of bestuurlijk gebonden» zijn opgenomen zijn beleidsmatig gereserveerd voor uitgaven op het terrein van de volgende operationele doelstellingen.
• Operationele doelstelling 2
Bij deze doelstelling zal nog een nadere invulling plaatsvinden van het niet gebonden bedrag samenhangend met projecten in het kader van vereenvoudiging van de indicatiestelling en de efficiencyverbetering bij het CIZ.
• Operationele doelstelling 3
Bij deze doelstelling zal nog een nadere invulling plaatsvinden van het niet gebonden bedrag in samenhang met, onder andere, invoering van het wetsvoorstel Zorg en Dwang, de nieuwe fase van invoering van indicatoren voor normen voor verantwoorde zorg en activiteiten voortvloeiend uit het programma «Zorg voor beter». De precieze invulling zal moeten worden bezien in het licht van de ambities van een nieuw aan te treden kabinet.
43.2.2. Premie-uitgaven
In de tabel hieronder zijn de beschikbare middelen opgenomen voor de premie-uitgaven op het terrein van de langdurige zorg. Hierin zijn de budgettaire consequenties van de besluitvorming rond de eerste suppletore begroting 2010 en de begroting 2011 verwerkt. Voor 2010 is de loon- en prijsontwikkeling al verwerkt, terwijl voor 2011 en latere jaren de loon- en prijsontwikkeling nog moet worden toegevoegd. Het saldo van de beschikbare middelen en maatregelen, voor zover niet aan de afzonderlijke sectoren toegedeeld, is opgenomen als onverdeeld.
2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|---|
Langdurige geestelijke gezondheidszorg | 1 576,2 | 1 679,2 | 1 704,6 | 1 723,0 | 1 741,9 | 1 742,6 | 1 742,6 |
Gehandicaptenzorg | 6 278,2 | 6 406,5 | 6 439,7 | 6 475,8 | 6 510,8 | 6 512,2 | 6 512,2 |
Verpleging en verzorging | 12 623,3 | 12 870,7 | 12 875,9 | 12 906,0 | 12 976,6 | 12 979,4 | 12 979,4 |
Bovenbudgettaire vergoedingen | 125,2 | 136,9 | 141,9 | 126,9 | 126,9 | 126,9 | 126,9 |
Persoonsgebonden budgetten | 1 958,0 | 2 143,2 | 2 214,5 | 2 415,2 | 2 425,0 | 2 425,0 | 2 425,0 |
Subsidies langdurige zorg | 71,4 | 77,1 | 77,1 | 77,1 | 77,1 | 77,1 | 77,1 |
Beheerskosten/diversen AWBZ | 248,5 | 239,8 | 245,1 | 245,1 | 245,2 | 245,2 | 245,2 |
Langdurige zorg onverdeeld | – 1,3 | – 20,0 | – 175,9 | – 222,4 | – 224,2 | – 224,2 | |
Totaal | 22 880,8 | 23 552,1 | 23 678,8 | 23 793,2 | 23 881,1 | 23 884,2 | 23 884,2 |
Procentuele mutatie t.o.v. voorgaand jaar | – | 2,9% | 0,5% | 0,5% | 0,4% | 0,0% | 0,0% |
Bron
VWS, NZa productieafspraken en voorlopige realisatiegegevens, CVZ voorlopige financieringslasten Zvw en AWBZ.
De minister voor Jeugd en Gezin draagt de inhoudelijke verantwoordelijkheid voor de jeugd-ggz en de jeugd-lvg (artikel 3 «Zorg en bescherming» van de begroting van het Programmaministerie voor Jeugd en Gezin).
In de premie-uitgaven voor gehandicaptenzorg is circa 5% toewijsbaar aan de zorg voor jeugdige licht verstandelijk gehandicapten (jeugd-lvg). In de premie-uitgaven voor geestelijke gezondheidszorg is circa 10% toewijsbaar aan de zorg voor kinderen en jeugdigen (jeugd-ggz). Vanaf 2008 valt de kortdurende jeugd-ggz onder de geneeskundige geestelijke gezondheidszorg.
Premiegefinancierde prioriteiten
De volgende tabel geeft de premiegefinancierde prioriteiten weer. De beleidsinformatie is opgenomen onder de operationele doelstelling bij de betreffende prioriteit. Bij een onbekend bedrag is een «pm» opgenomen en daar waar budgetneutraliteit het uitgangspunt is een «n.v.t.».
OD | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|
Persoonsgebonden budget (pgb) | 43.3.2 | – 210,0 | – 260,0 | – 260,0 | – 260,0 | – 260,0 |
«In voor zorg» | 43.3.3 | n.v.t. | n.v.t. | n.v.t. | n.v.t. | n.v.t. |
NZa-beleidsregels innovatie | 43.3.3 | 12,5 | 12,5 | 12,5 | 12,5 | 12,5 |
Plan zorg voor mensen met dementie | 43.3.3 | n.v.t. | n.v.t. | n.v.t. | n.v.t. | n.v.t. |
Persoonsvolgende bekostiging | 43.3.3 | n.v.t. | n.v.t. | n.v.t. | n.v.t. | n.v.t. |
Zorgzwaartebekostiging | 43.3.3 | n.v.t. | n.v.t. | n.v.t. | n.v.t. | n.v.t. |
Extramurale zorgzwaartepakketten | 43.3.3 | n.v.t. | n.v.t. | n.v.t. | n.v.t. | n.v.t. |
Bouwprogramma (waaronder kamers zorghuizen) | 43.3.3 | n.v.t. | n.v.t. | n.v.t. | n.v.t. | n.v.t. |
Onder contracteerruimte brengen capaciteitsgroei | 43.3.4 | 0,0 | – 100,0 | – 150,0 | – 200,0 | – 250,0 |
Maatregelen care | 43.3.4 | – 262,0 | – 282,0 | – 282,0 | – 282,0 | – 282,0 |
Ruimte voor wensen van de cliënt (integraal tarief) | 43.3.4 | pm | pm | pm | pm | pm |
Overheveling revalidatiezorg naar de Zvw | 43.3.4 | pm | pm | pm | pm | pm |
Bron
VWS
43.3 Operationele doelstellingen
Er zijn vier operationele doelstellingen op het terrein van langdurige zorg:
1. De positie van de burger in het zorgstelsel wordt versterkt;
2. Voor iedere cliënt is de noodzakelijke zorg beschikbaar;
3. De zorg is effectief en veilig en wordt door de cliënt positief ervaren (kwalitatief goede zorg);
4. De kosten van de zorg zijn maatschappelijk aanvaardbaar.
43.3.1 De positie van de burger in het zorgstelsel wordt versterkt
Motivering
Motivering
Deze doelstelling omspant het brede zorgterrein en om pragmatische redenen is gekozen voor onderbrenging op dit artikel.
Door informatie over zorgaanbieders en zorgverzekeraars toegankelijk en vergelijkbaar te maken, kan de cliënt bewust kiezen. De zeggenschap van burgers/cliënten wordt op die manier vergroot.
Zorgaanbieders en zorgverzekeraars worden daardoor gestimuleerd zich te onderscheiden op kwaliteit en prijs. Het kabinet realiseert dit door instrumenten in te zetten die leiden tot:
• Meer transparante informatievoorziening over de zorg;
• Het verbeteren van de rechtspositie van burgers in het zorgstelsel.
2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|
Instellingssubsidies | 6 303 | 4 751 | 4 751 | 4 751 | 4 751 |
NIVEL | 5 903 | 4 751 | 4 751 | 4 751 | 4 751 |
Harmonisatie Kwaliteitsbeoordeling in de Zorgsector | 400 | 0 | 0 | 0 | 0 |
Opdrachten | 9 559 | 3 885 | 3 926 | 3 733 | 3 733 |
Waarvan onder andere: | |||||
Vergroten van transparantie in de zorg (Zichtbare Zorg) | 9 200 | 2 500 | 2 500 | 2 500 | 2 500 |
Bijdragen aan baten-lastendiensten | 49 306 | 50 955 | 51 102 | 52 045 | 52 045 |
Waarvan onder andere: | |||||
CIBG: verstrekken van subsidies aan PGO-organisaties | 42 226 | 42 475 | 42 622 | 43 565 | 43 565 |
CIBG: DigiMV en VIA | 1 315 | 1 315 | 1 315 | 1 315 | 1 315 |
RIVM: www.kiesbeter.nl | 3 320 | 4 220 | 4 220 | 4 220 | 4 220 |
RIVM: Zorgbalans | 650 | 650 | 650 | 650 | 650 |
Totaal | 65 168 | 59 591 | 59 779 | 60 529 | 60 529 |
Bovenstaande informatie is bedoeld voor de Staten-Generaal. Aan dit overzicht kunnen geen rechten worden ontleend.
Prestatie-indicatoren
Prestatie-indicatoren
De voortgang van het beleid wordt gemeten met de volgende indicatoren:
2008 | 2009 | Streefwaarde 2010 | Streefwaarde 2011 | |
|---|---|---|---|---|
1. Voor de sector verpleging, verzorging en thuiszorg (VVT) is voor alle instellingen het zorginhoudelijke kwaliteitskader beschikbaar op kiesBeter.nl | 62% | – | 100% | 100% |
2. Voor de sector gehandicaptenzorg (GZ) is voor alle instellingen het zorginhoudelijke kwaliteitskader beschikbaar op kiesBeter.nl | – | – | 80% | 100% |
Bron & toelichting
Kwaliteitskader verantwoorde zorg. Eind 2010 worden de cijfers over 2009 bekend gemaakt. Naast deze doelstelling voor de sectoren Verpleging, Verzorging en Thuiszorg wordt ook bevorderd dat in 2011 voor alle zorgsectoren in de AWBZ de kwaliteitsinformatie op http://www.kiesBeter.nl verschijnt. Het lange termijnstreven is 100%. Omdat zorgaanbieders niet verplicht zijn gegevens te publiceren via kiesbeter.nl kan een 100%-score niet worden gegarandeerd.
Instrumenten voor een transparante informatievoorziening
• Zichtbare Zorg
Alleen wanneer duidelijk is welke kwaliteit zorgaanbieders leveren is het voor cliënten en verzekeraars mogelijk hun keuzes gefundeerd vorm te geven. Door onder meer de prestaties van zorgaanbieders transparanter te maken wordt de kwaliteit van zorg verhoogd. Gestreefd wordt om in 2011 informatie over 80 aandoeningen beschikbaar te hebben via kiesBeter.nl. Uitloop hiervan naar 2012 is niet uitgesloten. Daarnaast komt informatie over alle aandoeningen in het Jaardocument Maatschappelijke Verantwoording beschikbaar in 2012.
Bij de IGZ is het bureau Zichtbare Zorg (ZiZo) ondergebracht, dat de gewenste ontwikkelingen in de verschillende zorgsectoren regisseert, ondersteunt en aanjaagt en zorg draagt voor eenduidig gehanteerde «kwaliteitstaal» (zie www.zichtbarezorg.nl). Zowel bij ziekenhuizen als in de eerste lijn, ggz, verpleging, verzorging en thuiszorg, kraamzorg en gehandicaptenzorg zijn trajecten in gang gezet. Daarnaast wordt er gewerkt aan een data-infrastructuur, het verbeteren van de betrouwbaarheid van kwaliteitsinformatie en het borgen van structureel onderhoud van indicatoren (€ 10,7 miljoen). De informatie over instellingen wordt openbaar gemaakt via www.kiesBeter.nl (€ 3,3 miljoen).
• Maatschappelijke Verantwoording
Het Jaardocument Maatschappelijke Verantwoording is een bundeling van verplichte jaarlijkse gegevensstromen. Alle partijen die een rol spelen binnen het zorgstelsel hebben op eenvoudige wijze toegang tot deze uniforme, digitale informatie via jaarverslagenzorg.nl (€ 0,6 miljoen). De gehandicaptenzorg en de kraamzorg moeten in 2011 kwaliteitsindicatoren verplicht rapporteren in hun Jaardocument Maatschappelijke Verantwoording.
Naast de verantwoordingsinformatie krijgt de stuurgroep Maatschappelijke Verantwoording ook een rol in de aansturing van de transparantie van kwaliteit in het ZiZo-programma waarbij de verantwoordelijkheid voor het formuleren van indicatoren primair bij de sectorpartijen zelf ligt. Om die verantwoordelijkheid uit te drukken zullen de stuurgroepen in de verschillende sectoren in het vervolg een onafhankelijk voorzitter krijgen. Publieke interventies (doorzettingsmacht) zijn aan de orde als de sector zijn verantwoordelijkheid niet neemt.
• Early warning
De afgelopen jaren zijn zorgaanbieders zoals IJsselmeerziekenhuizen en Meavita in financiële problemen gekomen (brief Ruimte en rekenschap in zorg en ondersteuning, kamerstuk 32 012 nr. 1). Om in een vroegtijdiger stadium te signaleren dat de continuïteit van cruciale zorg bij dergelijke instellingen in gevaar kan komen, wordt een early warning systeem door de NZa opgezet. Hierbij zal zoveel mogelijk gebruik worden gemaakt van reeds bestaande informatiestromen, waardoor de administratieve lasten beperkt zullen blijven. Ook wordt verder gewerkt aan een duidelijk kader om te kunnen bepalen of en wanneer en op welke manier de overheid in zou moeten grijpen als het gaat om continuering van zorg.
• Fusietoezicht
De transparantie van interne besluitvorming bij fusies dient vergroot te worden zodat bestuurders en interne toezichthouders in staat zijn goed afgewogen besluiten te nemen. In de brief Ruimte en rekenschap in zorg en ondersteuning (kamerstuk 32 012 nr. 1) is aangekondigd dat bestuurders – in overleg met belanghebbenden – bij fusievoornemens in de zorg verplicht worden een fusie-effectrapportage op te stellen. Deze fusie-effectrapportage kan tevens door direct belanghebbenden worden gebruikt voor hun inbreng bij de fusie. Daarnaast kunnen de IGZ en de NZa deze rapportage gebruiken bij de beoordeling van de gevolgen van de fusie voor kwaliteit en continuïteit van zorg. Het opstellen van de fusie-effectrapportage zal voorafgaand aan een melding bij de Nederlandse Mededingingsautoriteit (NMa) geschieden. In 2011 worden deze beleidsvoornemens verder geïmplementeerd.
Instrumenten ter verbetering van de rechtspositie van de burger
• Wet cliëntenrechten zorg
Conform de beleidsvoornemens in het programma «Zeven rechten voor de cliënt in de zorg: Investeren in de zorgrelatie» (kamerstuk 31 476 nr.1) worden de rechten en plichten van cliënten en zorgaanbieders wettelijk vastgelegd. Het wetsvoorstel cliëntenrechten zorg (Wcz) is op 14 juni 2010 aangeboden aan de Tweede Kamer (kamerstuk 32 402 nr. 1). De Tweede Kamer wacht met het uitbrengen van het voorlopig verslag tot het aantreden van het nieuwe kabinet.
• Geschilbeslechting
Het kabinet hecht aan een snelle, laagdrempelige en effectieve behandeling van signalen, klachten en geschillen binnen zorginstellingen. Cliënten kunnen hun geschil eenvoudig, goedkoop en snel neerleggen bij de zorgbrede, externe en onpartijdige Geschillencommissie Zorginstellingen (www.degeschillencommissie.nl), mits de instelling bij deze commissie – op vrijwillige basis– is aangesloten. Buiten de ziekenhuissector zijn nog weinig instellingen aangesloten. In de sector verzorging, verpleging en thuiszorg (VVT) gaat dit per 1 januari 2011 veranderen. Actiz en Branchebelang Thuiszorg Nederland (BTN) gaan de aansluiting bij de geschillencommissie als lidmaatschapsvereiste hanteren. In het wetsvoorstel voor de Wcz is een verplichting opgenomen voor zorgaanbieders om zich aan te sluiten bij een onafhankelijke geschilleninstantie.
• Versterken patiëntenorganisaties
Het Ministerie van VWS streeft er naar patiënten, gehandicapten en ouderen (PGO) een sterke positie te geven in de stelsels van zorg en ondersteuning en hun mogelijkheden te vergroten om de regie op het eigen leven te voeren en deel te nemen aan de maatschappij (€ 41,3 miljoen). De evaluatie van de per 1 januari 2009 in werking getreden Subsidieregeling PGO (Staatscourant 2008 nr. 192) voor de ruim 200 organisaties start eind 2010 en loopt door in 2011. Naar aanleiding van de eerste ronde toewijzing projectsubsidies is het beleids- en beoordelingskader op onderdelen aangepast en verduidelijkt (kamerstuk 29 214 nr. 44). Een tweede ronde toewijzing projectsubsidies is gestart voor de periode 2011 tot en met 2014.
De visie op de koepels en de platforms en een bijpassende bekostiging wordt eind 2011 naar de Tweede Kamer gestuurd.
43.3.2 Voor iedere cliënt is de noodzakelijke zorg beschikbaar
Motivering
Motivering
Het kabinet is verantwoordelijk voor de toegang tot de zorg. Zorg is toegankelijk als:
• De cliënt snel weet waar hij of zij aan toe is;
• De cliënt kan kiezen voor zorg in natura of voor een persoonsgebonden budget;
• De cliënt binnen een redelijke termijn de noodzakelijke zorg ontvangt.
Om de toegankelijkheid van de zorg te verbeteren worden instrumenten ingezet die gericht zijn op de kwaliteit, de organisatie en de uitvoeringspraktijk van de indicatiestelling. Of en in welke mate de toegankelijkheid daadwerkelijk verbetert wordt gemeten aan de hand van indicatoren die betrekking hebben op de cliënttevredenheid.
2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|
Instellingssubsidies/Structurele subsidies | 114 115 | 109 743 | 112 838 | 112 838 | 112 838 |
Centrum Indicatiestelling Zorg (CIZ) | 114 115 | 109 743 | 112 838 | 112 838 | 112 838 |
Projectsubsidies | 10 593 | 10 115 | 14 045 | 14 045 | 14 045 |
Waarvan onder andere: | |||||
Uitvoeringskosten pgb-maatregelen | 10 000 | 10 000 | 10 000 | 10 000 | 10 000 |
Opdrachten | 5 541 | 1 199 | 17 229 | 17 229 | 17 229 |
Waarvan onder andere: | |||||
Ontwikkeling en evaluatie pgb | 500 | 500 | 500 | 500 | 500 |
Programma’s Gezamenlijke beoordeling en Regelhulp | 4 182 | 550 | 550 | 550 | 550 |
Totaal | 130 249 | 121 057 | 144 112 | 144 112 | 144 112 |
Bovenstaande informatie is bedoeld voor de Staten-Generaal. Aan dit overzicht kunnen geen rechten worden ontleend.
Prestatie-indicatoren
Prestatie-indicatoren
De voortgang van het beleid wordt gemeten met de volgende indicatoren:
2006 | 2007 | 2008 | 2009 | Streefwaarde 2010 | Streefwaarde 2011 | Streefwaarde lange termijn | |
|---|---|---|---|---|---|---|---|
1. Cliënttevredenheid over indicatiestelling CIZ | 7,5 | – | 7,2 | – | 8,0 | 8,0 | 8,5 |
2. Percentage cliënten dat wordt geholpen binnen de treeknorm | 85% | 85% | 86% | 82% | > 80% | > 80% | > 80% |
3. Percentage indicatieaanvragen dat is afgedaan binnen de wettelijke termijn (0 tot 6 weken) | 89% | 88% | 86% | 87% | 88% | 89% | 95% |
Bron & toelichting
1. Jaarverslag CIZ. De cliënttevredenheid bij de indicatiestelling wordt gemeten aan de hand van vragen over de bekendheid met het CIZ, de behandeltermijnen en de begrijpelijkheid van de indicatie. Over het jaar 2009 heeft geen meting plaatsgevonden.
2. AWBZ-brede Zorgregistratie (AZR). Treeknormen zijn normen voor acceptabele wachttijden voor het leveren van zorg (extramuraal 6 weken, intramuraal 13 weken) en is een indicator voor de toegankelijkheid van de AWBZ.
3. Jaarverslag CVZ en CIZ. De genoemde termijn vloeit voort uit de wettelijke termijn van maximaal 6 weken waarbinnen het CIZ op grond van de Algemene wet bestuursrecht een besluit moet nemen.
Instrumenten voor toegankelijke zorg
• Indicatiestelling AWBZ
Het Centraal Indicatieorgaan Zorg (CIZ) verzorgt de onafhankelijke, objectieve en integrale indicatiestelling voor de AWBZ en wordt op basis van een activiteitenplan gesubsidieerd. In het proces van indicatiestelling AWBZ worden zorgaanbieders en zorgprofessionals nog teveel geconfronteerd met onnodige en belastende bureaucratie. Door dat proces van indicatiestelling AWBZ anders in te richten en daarbij tevens zoveel mogelijk gebruik te maken van de bij de aanbieder en professional aanwezig kennis over de cliënt, kan het mes aan twee kanten snijden. De aanbieder en professional worden verschoond van onnodige bureaucratie en de cliënt weet eerder waar hij aan toe is en er kan eerder met de zorg worden gestart. Voor de beleidsmaatregelen die in dit kader zijn genomen, wordt hier kortheidshalve verwezen naar de brief «Bouwen aan vertrouwen» aan de Tweede Kamer van 5 november 2009 (kamerstuk 30 597 nr. 116). Met deze brief is tevens uitvoering gegeven aan de door de Tweede Kamer aangenomen motie-Wolbert (kamerstuk 30 597 nr. 85).
Begin 2011 worden de resultaten verwacht van de beleidsdoorlichting van de indicatiestelling AWBZ.
Door het kabinet is op grond van het advies van de Sociaal Economische Raad (SER) over de toekomst van de AWBZ besloten dat het CIZ als indicatieorgaan een wettelijke en publieke verankering zal krijgen. Afhankelijk van de besluitvorming van een nieuw aan te treden kabinet over de uitvoering van de AWBZ en de positie van het CIZ daarbinnen zal een wetsvoorstel worden voorbereid en bij de Tweede Kamer worden ingediend.
• (P) Persoonsgebonden budget (pgb)
De keuzevrijheid en zeggenschap van mensen die van AWBZ-zorg afhankelijk zijn, zijn door het pgb toegenomen. De belangstelling voor een pgb is de laatste jaren flink gegroeid en het budgettaire beslag van de pgb-regeling stijgt dienovereenkomstig. Naar aanleiding van berichten over oneigenlijk gebruik, misbruik en fraude zijn diverse maatregelen genomen. Het doel is het pgb weer toekomstbestendig, solide en «zuiver» te maken. De Kamer is begin 2010 per brief (kamerstuk 30 597 nr. 134) geïnformeerd over onder andere het onderzoek naar het toekomstperspectief van pgb’s. Dit onderzoek dient om een weloverwogen en gedegen besluit te kunnen nemen over het op juiste gronden toekennen van een pgb. Met diverse partijen wordt daarnaast gesproken over het gedegen vormgeven van het informatietraject aan aspirant budgethouders per 2011. Achterliggende gedachte is dat door gedegen en juiste informatievoorziening een AWBZ-cliënt een gefundeerde keuze kan maken tussen zorg in natura of een pgb. Om het pgb weer toekomstbestendig te maken zal per 2011 ook intensiever worden ingezet op het controletraject van de pgb’s.
Tenslotte zullen, om de structurele doorwerking van het in 2010 ontstane tekort aan te pakken, de pgb-tarieven worden verlaagd en wordt aan de hand van de uitkomsten van een aantal onderzoeken naar de harmonisering van de wijze van indicatiestelling van de Bureaus Jeugdzorg en het CIZ besloten tot nadere maatregelen op dit vlak.
In de motie van het lid van Miltenburg cs (kamerstuk 32 123 XVI nr. 147) is de regering verzocht om de aparte pgb-subsidieregeling op te heffen en de pgb’s ten laste te brengen van de contracteerruimte van de AWBZ en daarmee het recht op een pgb in de wet vast te leggen.
In de brief van Staatssecretaris Bussemaker over de betekenis van de visie langdurige zorg voor de bekostiging van de AWBZ van 1 februari 2010 (kamerstuk 30 597 nr. 134) is reeds gemeld dat een onderzoek is uitgevoerd naar de (on)mogelijkheden van het onderbrengen in één contracteerruimte. Of en hoe een en ander kan worden uitgevoerd is afhankelijk van de toekomstige vormgeving van de AWBZ.
• Stroomlijning indicatieprocessen
Het Programma Stroomlijning Indicatieprocessen is 1 september 2009 beëindigd. Over de uitkomsten van het Programma en de wijze waarop daaraan een vervolg is gegeven, is de Tweede Kamer bij brief van 7 december 2009 geïnformeerd (kamerstuk 29 461 nr. 52).
Door de ministeries van VWS en SZW in samenwerking met uitvoeringsorganisaties en gemeenten worden ook in 2011 projectactiviteiten uitgevoerd, die domeinoverstijgend zijn. De projecten «Regelhulp» en «Gezamenlijke Beoordeling» dragen bij aan het verminderen van de administratieve lasten die chronisch zieken, gehandicapten en ouderen ondervinden bij het aanvragen van hulp en voorzieningen in zorg en sociale zekerheid:
– Het webloket www.regelhulp.nl bevat publieksinformatie van verschillende organisaties, samenhangend gepresenteerd, waarbij wordt geredeneerd vanuit «life events» van burgers/cliënten. De cliënt wordt naar de juiste organisatie toegeleid en kan via de website een aantal voorzieningen meteen digitaal aanvragen. In 2011 vindt verdere ontwikkeling en afronding van de implementatie bij gemeenten plaats, evenals de voorbereiding van de overdracht naar een beheersituatie. Structureel is ruim € 0,5 miljoen beschikbaar voor het beheer van regelhulp. Vervolgprojecten worden vanuit de «Investeringsimpuls ICT in maatschappelijke domeinen» gefinancierd, conform een goedgekeurd projectplan.
– Het project «Gezamenlijke Beoordeling» richt zich op verbetering van dienstverlening aan chronisch zieken en mensen met een beperking die, om zelfstandig te kunnen functioneren, een beroep moeten doen op diverse en door verschillende instanties uitgevoerde wettelijke voorzieningen. Als vervolg op het project «Gezamenlijke Beoordeling» wordt vanaf 2010 in 15 lokale initiatieven het gezamenlijk beoordelen van cliënten met een meervoudige hulpvraag verder ontwikkeld. In een lokaal initiatief werken gemeente en uitvoeringsorganisaties samen aan stroomlijning van de indicatieprocessen en het hergebruik van gegevens. Het project «Gezamenlijke Beoordeling» adviseert en volgt de lokale initiatieven gedurende een jaar en begeleidt de evaluatie. Voor dit project zijn het Ministerie van SZW en het Ministerie van VWS opdrachtgever.
43.3.3 De zorg is effectief en veilig en wordt door de cliënt positief ervaren (kwalitatief goede zorg)
Motivering
Motivering
Cliënten – meestal kwetsbaar – moeten er op kunnen rekenen dat de zorg goed is. Het kabinet vindt de kwaliteit van zorg in orde als:
• De (keten van) zorg naar professionele maatstaven effectief is, wat zich onder meer uit in minder prevalentie van decubitus en ondervoeding;
• De (keten van) zorg en de omgeving waarin deze geleverd wordt naar professionele maatstaven veilig zijn;
• De cliënt de (keten van) zorg en de omgeving waarin deze geleverd wordt positief ervaart;
• De cliënt gelet op zijn omstandigheden voldoende privacy behoudt;
• De cliënt uit voldoende verschillende aanbieders kan kiezen.
2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|
Instellingssubsidies/Structurele subsidies | 26 016 | 26 016 | 26 016 | 26 016 | 26 016 |
Hersenletselteams | 516 | 516 | 516 | 516 | 516 |
Landelijk Centrum CCE | 10 100 | 10 100 | 10 100 | 10 100 | 10 100 |
Subsidieregeling palliatieve zorg | 15 400 | 15 400 | 15 400 | 15 400 | 15 400 |
Projectsubsidies | 93 545 | 29 294 | 16 117 | 16 265 | 16 265 |
Waarvan onder andere: | |||||
Project Zorgzwaartebekostiging | 1 000 | 0 | 0 | 0 | 0 |
Kwaliteitsverbetering palliatieve zorg | 5 400 | 5 400 | 5 400 | 5 400 | 5 400 |
Mentorschapsprojecten | 2 000 | 2 000 | 2 000 | 2 000 | 2 000 |
Stagefonds | 58 000 | 0 | 0 | 0 | 0 |
Ouderenonderzoek LASA | 612 | 421 | 311 | 0 | 0 |
Programma In voor zorg | 20 000 | 20 000 | 0 | 0 | 0 |
Opdrachten | 5 111 | 2 847 | 7 378 | 7 477 | 7 477 |
Waarvan onder andere: | |||||
Transitieprogramma in de Langdurige Zorg | 2 000 | 2 000 | 2 000 | 2 000 | 2 000 |
Bijdragen aan baten-lastendiensten | 2 036 | 2 036 | 2 036 | 2 036 | 2 036 |
CIBG: Opdrachtgeverschap WTZi | 2 036 | 2 036 | 2 036 | 2 036 | 2 036 |
Totaal | 126 708 | 60 193 | 51 547 | 51 794 | 51 794 |
Bovenstaande informatie is bedoeld voor de Staten-Generaal. Aan dit overzicht kunnen geen rechten worden ontleend.
Prestatie-indicatoren
Prestatie-indicatoren
Om de kwaliteit van zorg te verbeteren worden instrumenten ingezet die gericht zijn op de effectiviteit en de veiligheid in de langdurige zorg. Of en in welke mate de kwaliteit van zorg daadwerkelijk verbetert, wordt gemeten aan de hand van de onderstaande indicatoren.
2006 | 2007 | 2008 | 2009 | Streefwaarde 2011 | Streefwaarde lange termijn | |
|---|---|---|---|---|---|---|
1. Prevalentie decubitus | ||||||
– Verzorgingshuizen | – | 2,5% | 3% | – | – | – |
– Verpleeghuizen | – | 5,5% | 6% | – | – | – |
– Thuiszorg | – | – | 1% | – | – | – |
– Verpleeghuizen, verzorgingshuizen en thuiszorg | – | – | – | – | – | 2% |
2. Prevalentie voedingstoestand | ||||||
– Verzorgingshuizen | – | 4% | 3% | – | – | – |
– Verpleeghuizen | – | 7,5% | 3% | – | – | – |
– Thuiszorg | – | – | 5% | – | – | – |
– Verpleeghuizen, verzorgingshuizen en thuiszorg | – | – | 3,2% | – | – | 2,5% |
3. Percentage instellingen dat CQ-index meet | ||||||
– Verzorgingshuizen | – | 15% | – | – | – | – |
– Verpleeghuizen | – | 15% | – | – | – | – |
– Thuiszorg | – | 55% | – | – | – | – |
– Verpleeghuizen, verzorgingshuizen en thuiszorg | – | – | 49% | – | – | 100% |
– Gehandicaptenzorg | – | 55% | 45% | – | – | 100% |
– Geestelijke gezondheidszorg | – | – | – | – | – | 100% |
4. Score op de indicator bejegening van cliënten/bewoners | ||||||
– Verpleeghuizen, verzorgingshuizen en thuiszorg | – | 2,9 | 3,4 | – | – | 3,6 |
– Gehandicaptenzorg | – | 80,9 | 81 | – | – | 86 |
– Geestelijke Gezondheidszorg | – | – | – | – | – | |
5. Ontwikkeling indicatoren voor ketenzorg voor vier ziektebeelden: | ||||||
– Dementie | – | – | – | – | – | Invoering |
– Diabetes mellitus | – | – | – | – | – | Invoering |
– Hart- en vaatziekten | – | – | – | – | – | Pilotjaar |
– COPD | – | – | – | – | – | Pilotjaar |
6. Percentage instellingen dat werkt met een veiligheidsmanagement-systeem (VMS) | ||||||
– Verpleeg- en verzorgingshuizen | – | – | 10% | – | – | 100% |
– Thuiszorg | – | – | 10% | – | – | 100% |
– Gehandicaptenzorg | – | – | 30% | – | – | 100% |
7. Aantal personen in kamers voor meer dan twee personen | 16 200 | 14 153 | 9 853 | 8 700 | 3 500 | 0 |
Bron & toelichting
De cijfers van de meest recente meting van het Kwaliteitskader Verantwoorde Zorg worden in het najaar 2010 bekend gemaakt. Met de veldpartijen worden afspraken gemaakt over welke streefwaarden in de toekomst gebruikt gaan worden.
1. Kwaliteitskader Verantwoorde Zorg. Prevalentiecijfer decubitus is hier bedoeld als: decubitus exclusief graad 1, dus graad 2 tot en met 4, in de instelling ontstaan. De waarde over 2007 is de LPZ meting, de waarde over 2008 is de meting Kwaliteitskader verantwoorde zorg. De zorginhoudelijke indicatoren worden gemeten op een schaal van 0% tot 100%.
2. Kwaliteitskader Verantwoorde Zorg. Voedingstoestand is hier bedoeld als: een onbedoelde en niet binnen het afgesproken behandelbeleid passende gewichtsafname van meer dan 3 kg in de laatste maand, of meer dan 6 kg in de afgelopen 6 maanden.
3. Kwaliteitskader Verantwoorde Zorg. Met ingang van 2007 is het meten van cliëntervaring via de Consumers quality index (CQ index) ingevoerd. De afspraak is dat zorginstellingen in de sector verpleging en verzorging éénmaal per twee jaar deze CQ index meten; in de gehandicaptenzorg is afgesproken dat dit éénmaal in de drie jaar wordt gedaan.
4. Kwaliteitskader Verantwoorde Zorg. De CQ indicatoren kennen een schaal van 1 tot 4 (1: minst positieve ervaringen, 4: meest positieve ervaringen) waarin de uitkomsten worden weergeven. De gehandicaptenzorg start eind 2009 met het meten aan de hand van de zorginhoudelijke indicatoren van het Kwaliteitskader Verantwoorde Zorg. Naar verwachting zal eind 2010 of begin 2011 de eerste meting onder VG-cliënten aan de hand van de CliëntErvarings-index (CE-index) van start gaan. De komende maanden wordt het instrument doorontwikkeld voor de overige doelgroepen binnen de gehandicaptensector, zodat in de loop van 2011 ook deze cliëntgroepen bevraagd kunnen worden.
5. VWS
6. VWS
7. College Bouw zorginstellingen.
Instrumenten voor kwalitatief goede zorg
• (P) «In voor zorg»
De langdurige zorg is een sector in transitie. Om te bereiken dat de langdurige zorg ook in de toekomst beschikbaar blijft voor mensen die een onbetwistbare behoefte hebben aan zorg, is het niet alleen nodig allerlei zaken in de techniek en wetgeving te realiseren, maar ook slimmer werken is belangrijk. De afgelopen jaren is op veel plaatsen in de sector veel bruikbare kennis ontwikkeld. Door deze kennis door de gehele sector te implementeren kunnen kennis en praktijk op elkaar worden aangesloten en wordt het mogelijk om (versneld) resultaten te boeken in verbetering van de kwaliteit, de doelmatigheid en daarmee de toekomstbestendigheid van de langdurige zorg. Naar verwachting zullen in 2011 circa 220 zorginstellingen hiermee tegelijkertijd aan de slag zijn. Ook zullen in 2011 de eerste resultaten zichtbaar worden.
• Innovatiebeleid
Innovatie is essentieel om de maatschappelijke opgaven – toename chronisch zieken en ouderen en tekort aan verzorgend en verplegend personeel – van gepaste oplossingen te voorzien. In de brief aan de Kamer van 7 februari 2008 (Innovatie in preventie en zorg, kamerstuk 31 200 XVI nr. 116) zijn de uitgangspunten voor het innovatiebeleid voor de zorg neergelegd. Het innovatiebeleid van de zorgsector wordt in 42.3.2 toegelicht. Van het specifiek op de langdurige zorg gerichte beleid wordt hieronder een aantal trajecten separaat toegelicht:
– AAL
De deelname van het Ministerie van VWS aan het Europese programma Ambiënt Assisted Living (AAL) is er op gericht ouderen in staat te stellen zo lang mogelijk zelfstandig te wonen en te leven, ook als ze last krijgen van lichamelijke en/of geestelijke beperkingen. Deelname aan dit programma biedt het zorgveld en de industrie de gelegenheid om de ontwikkeling en innovatiekracht op Europees niveau te bundelen. Behoeften en wensen van de ouderen (en hun mantelzorgers) vormen het uitgangspunt. Dit programma loopt tot en met 2013. Inmiddels is de derde call voor projectvoorstellen gepubliceerd.
– Transitieprogramma in de langdurige zorg
De experimenten in het kader van dit programma zijn in 2010 afgerond maar het programma loopt nog door voor de kennisuitwisseling met gesloten beurzen tussen de betrokken partijen over de ontwikkeling van zorginnovaties.
• (P) NZa-beleidsregels innovatie
In het kader van de NZa-beleidsregel «Innovatie ten behoeve van nieuwe zorgprestaties» krijgen zorginstellingen en zorgkantoren in 2011 opnieuw budgettaire ruimte voor kortdurende experimenten. In de aanwijzing contracteerruimte AWBZ wordt landelijke budgetruimte voor deze experimenten vastgesteld. Deze ruimte is aanvullend op de budgettaire ruimte voor de beleidsregels voor ketenzorg dementie, het «Nationaal Programma Ouderenzorg» en de transitie-experimenten behorende bij het transitieprogramma in de langdurige zorg. Momenteel worden plannen voor de verdere invulling van de transitie-experimenten uitgewerkt. Een deel van het reguliere budget wordt beschikbaar gehouden voor mogelijke uitloop van lopende experimenten. Voor het transitieprogramma langdurige zorg is in 2011 in totaal € 6,5 miljoen beschikbaar.
In 2009 en 2010 is intensief gebruik gemaakt van de beleidsregel ketenzorg dementie. In 2011 wordt het bijbehorende budget verhoogd van € 10,0 naar € 10,5 miljoen.
• (P) Plan zorg voor mensen met dementie
Ook in 2011 wordt de uitvoering van het plan «Zorg voor mensen met dementie», dat op 17 juni 2008 aan de Tweede Kamer is aangeboden (kamerstuk 25 424 nr. 68), voortgezet. De regio’s worden gestimuleerd de samenhangende dementiezorg uit te breiden en verder te verbeteren. De aandacht voor betrokkenheid van gemeenten en huisartsen wordt geïntensiveerd. Het verspreiden van goede voorbeelden en het stimuleren van kleinschalig wonen voor mensen met dementie blijven in 2011 aandachtspunten.
• Arbeidsmarktbeleid
Gemiddeld 2003–2007 | 2008 | 2009 | |
|---|---|---|---|
1. Werkgelegenheidsontwikkeling Zorg en Welzijn | 2,7% | 2,0% | 3,7% |
2. Vacaturegraad in zorg en welzijn | 16 | 23 | 16 |
3. Instroom in opleidingen | 77 800 | 80 800 | – |
4. Netto verloop verpleegkundig, verzorgend en agogisch personeel | 4,3% | 4,0% | 4,1% |
5. Ziekteverzuim (1e ziektejaar) | 5,5% | 5,0% | 4,9% |
Bron & toelichting
1 t/m 5. CBS statline, www.azwinfo.nl, Regiomarge, Vernet.
2. De vacaturegraad in zorg en welzijn is het aantal openstaande vacatures per 1 000 werknemers.
Gegeven de toenemende vraag naar zorgpersoneel en de nog beperkt groeiende beroepsbevolking, dient een actief en consequent arbeidsmarktbeleid ervoor te zorgen dat nu en in de toekomst voldoende gekwalificeerd personeel beschikbaar blijft voor de zorgsector. Hierbij zal vanuit de recente WHO-code op het terrein van werving van zorgpersoneel uit ontwikkelingslanden een sterk signaal uitgaan voor het ethisch rekruteren in deze landen. De primaire verantwoordelijkheid voor het arbeidsmarktbeleid in de zorg ligt bij zorginstellingen en sociale partners. De overheid heeft hierin een ondersteunende rol. Op basis van overleg met sociale partners, en rekening houdend met de verantwoordelijkheid van het kabinet voor het algemene arbeidsmarkt- en onderwijsbeleid, is in de Arbeidsmarktbrief 2007 «Werken aan de zorg» (kamerstuk 29 282 nr. 46) een actieplan opgesteld (kamerstuk 28 282 nr. 71).
In 2011 wordt het ingezette beleid gecontinueerd. Dat betekent dat langs drie sporen activiteiten worden uitgewerkt en nieuwe activiteiten worden ontwikkeld: innovatie van zorgprocessen (toegelicht onder het instrument innovatie in artikel 42 en 43); investeren in behoud van personeel en vergroten van de instroom van nieuw personeel. In 2011 wordt het stagefonds voortgezet met een budget van € 73,0 miljoen. Voor ondersteunende maatregelen is daar bovenop in 2011 € 16,5 miljoen beschikbaar. Deze middelen worden onder andere ingezet voor:
– Het investeren in het regionale arbeidsmarktbeleid door onder meer de versterking van de regionale samenwerking tussen zorginstellingen, met het onderwijs en de SUWI-partners;
– Het stimuleren van de instroom van jongeren in zorgopleidingen (gerichte imagocampagnes op scholen, subsidieregeling voor vaccinatie tegen Hepatitis B);
– Het implementeren van de nieuwe opleiding maatschappelijke zorg en de ontwikkeling van specifieke leertrajecten in de gehandicaptenzorg;
– Het stimuleren van het behoud van personeel (leeftijdsbewust personeelsbeleid, toepassing van de work-ability-index, vervolg op project ergocoaches dat in 2009 is uitgebreid met agressiecoaches);
– Het investeren in innovatief HRM beleid in UMC’s via het project Idealoog.
Een deel van de beschikbare middelen voor het arbeidsmarktbeleid wordt op artikel 42 begroot en verantwoord (42.3.2).
• (P) Persoonsvolgende bekostiging
In de maatschappij bestaat breed draagvlak voor de introductie van bekostiging die de cliënt volgt: meer persoonsvolgende bekostiging. De persoonsvolgende bekostiging is een instrument om de vergoeding aan de zorgaanbieder direct te koppelen aan de zorgkosten die voor een bepaalde cliënt worden gemaakt. In de brief van 1 februari 2010 (kamerstuk 30 597 nr. 134) zijn de hoofdlijnen geschetst. Vervolgens worden in de praktijk pilots uitgevoerd met het instrument om te bezien welke vormgeving in de praktijk het meest effectief is. In 2011 wordt de pilot in Drenthe beëindigd (intramurale gehandicaptenzorg) en start de pilot met vouchers. Deze pilot zal in 2012 worden afgerond.
• (P) Zorgzwaartebekostiging
Sinds 2010 vindt de hele keten van indicatiestelling tot en met inkoop, bekostiging en de verantwoording van de intramurale zorg volledig plaats in zorgzwaartepakketten (ZZP’s). Dit is een eerste stap bij de invoering van een meer persoonsvolgende wijze van bekostiging, waarbij de financiering van de instellingen is afgestemd op de cliënten die ze in zorg hebben en niet op de kenmerken van de instelling. Er vindt voortdurend onderhoud plaats aan de zorgzwaartefinanciering; zo ook in 2011.
• (P) Extramurale zorgzwaartepakketten
Met de introductie van extramurale zorgzwaartepakketten (EZP’s) binnen de extramurale zorg wordt beoogd om op integrale wijze de herkenbaarheid van cliënten en producten te vergroten en daarmee de keuzevrijheid te bevorderen, innovatie te stimuleren en de administratieve druk voor aanbieders en indicatiestellers te verminderen. De EZP’s geven vorm aan persoonsvolgende bekostiging binnen de extramurale zorg. Een eerste stap in de ontwikkeling van EZP’s is het komen tot extramurale cliëntprofielen, waarvan de ontwikkeling reeds in 2009 is ingezet. In 2011 zullen naast het doorontwikkelen van deze cliëntprofielen, de effecten van EZP’s op de hoofdthema’s aanspraken, indicatie, zorgplan, inkoop, bekostiging en eigen bijdrage in beeld worden gebracht.
• Palliatieve zorg
Het Ministerie van VWS wil dat mensen in hun laatste levensfase goed worden verzorgd en met respect worden begeleid. Daarbij is zowel een belangrijke rol weggelegd voor professionele zorgverleners als voor vrijwilligers. Vanaf 2008 wordt jaarlijks circa € 10 miljoen extra beschikbaar gesteld om de kwaliteit van de palliatieve zorg te verbeteren; € 4,2 miljoen voor ophoging van de subsidieregeling «Palliatieve Terminale Zorg» (totaal vanaf 2008 € 15,4 miljoen), € 2 miljoen als tegemoetkoming in de huisvestingslasten van bijna-thuishuizen en high-care hospices en € 3,8 miljoen voor de uitvoering van het verbeterprogramma palliatieve zorg. Dit verbeterprogramma is het vervolg op het platform palliatieve zorg en richt zich op zorgorganisaties en zorgprofessionals en het verankeren van de opleidingen van professionals voor palliatieve zorg.
1-7-2006 t/m 30-6-2007 | 1-7-2007 t/m 30-6-2008 | 1-7-2008 t/m 30-6-2009 | |
|---|---|---|---|
1. Zorgplaatsen via high-care hospices | 1 131 | 1 753 | 1 190 |
2. Zorgplaatsen via bijna-thuishuizen | 1 574 | 1 969 | 2 474 |
3. Thuisplaatsen | 4 403 | 4 375 | 4 553 |
Totaal aantal zorgplaatsen | 7 108 | 8 097 | 8 217 |
Bron & toelichting
VWS. De middelen uit de subsidieregeling palliatieve terminale zorg zijn bedoeld als tegemoetkoming in de kosten die organisaties maken voor de coördinatie van vrijwilligers die ingezet worden in palliatief terminale situaties. De regeling is nadrukkelijk niet bedoeld om het aantal zorginzetten groter te maken. De verdeling van de middelen vindt plaats op basis van het aantal zorginzetten in de periode voorafgaand aan de aanvraag. In dit kader kan het aantal zorgplaatsen als kengetal dienen in de monitoring van de regeling, maar zijn daar niet primair voor bedoeld en dienen niet om het succes van de regeling aan af te meten.
• Rechtsbescherming cliënten bij dwang
Het wetsvoorstel «Zorg en dwang», dat in 2009 bij de Kamer is ingediend, is toegespitst op het bijzondere karakter van de zorg voor psychogeriatrische en verstandelijk gehandicapte cliënten, waarbij soms ook de vraag naar onvrijwillige zorg wordt gesteld. Kwetsbare groepen, die vaak hun wil niet meer duidelijk kunnen uiten, wordt betere rechtsbescherming geboden doordat er een duidelijk stappenplan wordt voorgeschreven voordat tot dwang mag worden overgegaan. Centraal daarbij staat altijd de vraag of er geen minder ingrijpende alternatieven zijn. Door de val van het kabinet kon het wetsvoorstel in 2010 niet verder worden behandeld, waardoor de voorlichtingsactiviteiten zich op 2011 concentreren. Dat wordt ondersteund door twee websites die nu al in de lucht zijn en veel informatie verstrekken over rechtspositie en het terughoudend gebruik van vrijheidsbeperkende maatregelen. Vooruitlopend op de inwerkingtreding van het wetsvoorstel is in het kader van het programma «Zorg voor Beter» al enige tijd geleden gestart met een aantal verbetertrajecten, gericht op het zoeken naar alternatieven voor dwang. De ervaringen uit die trajecten worden in 2011 ingezet in een nieuw verbetertraject dat voor veel zorginstellingen openstaat.
• Kwaliteit meten, verbeteren en borgen
Het beleid om kwaliteit te verbeteren richt zich op het meten van de kwaliteit van zorg, het verbeteren van deze zorg en het borgen van deze verbetering. Het verbeteren van de zorg gebeurt onder andere door programma’s als «Zorg voor Beter», «Transitieprogramma in de Langdurige Zorg», «Nationaal Programma Ouderenzorg» en «In voor Zorg». Via deze programma’s wordt beoogd instellingen te stimuleren om te werken aan innovatie, ketenzorg en het verder verbeteren van de veiligheid en cliëntgerichtheid in de zorg.
– Implementatie kwaliteitskader verantwoorde zorg
Het meten van de kwaliteit van zorg gebeurt via de Kwaliteitskaders verantwoorde zorg. De implementatie van het Kwaliteitskader verantwoorde zorg in elke sector is van groot belang om verdere stappen in de verbetering van kwaliteit te zetten. Het doorontwikkelde Kwaliteitskader voor de sector verpleging, verzorging en thuiszorg kwam in 2010 beschikbaar. In 2011 wordt verder gegaan met het implementeren van de cyclus meten, verbeteren en borgen van kwaliteit. Daarnaast zal de hele sector van verpleging, verzorging en thuiszorg opnieuw verslag doen van de stand van de kwaliteit op basis van de meting van zorginhoudelijke en cliëntgebonden indicatoren via het Jaardocument «Maatschappelijke Verantwoording». In de gehandicaptensector is in 2009 gestart met de landelijke uitrol van de zorginhoudelijke indicatoren. Met de meting van de cliëntgebonden indicatoren wordt naar verwachting eind 2010 of begin 2011 gestart. Daarmee zal de stand van de kwaliteit in de gehandicaptenzorg ook op basis van de scores op de zorginhoudelijke en cliëntgebonden indicatoren inzichtelijk zijn in 2011.
Het kabinet vindt het belangrijk dat het proces van meten van kwaliteit going concern is binnen instellingen. Om dit mogelijk te maken en daarbij de administratieve lasten te verminderen, worden verbindingen gelegd met andere processen zoals de zorgzwaartebekostiging.
– Zorg voor Beter
Zorg voor Beter richt zich in dit kader primair op de ontwikkeling van concrete instrumenten en methoden, gericht op zorgmedewerkers en hun interactie met cliënten. In 2011 wordt beperkt verder gegaan met het (door)ontwikkelen van instrumenten waarmee instellingen op basis van uitkomsten van kwaliteitsmetingen zelfstandig aan de slag kunnen met het toepassen van verbetertrajecten en met het ontwikkelen van een flexibeler aanbod van verbetertrajecten. Nadruk in de laatste periode van «Zorg voor Beter» ligt met name in de borging, zoals borging bij instellingen, waarbij ook samengewerkt wordt met «In voor Zorg» en borging in het zorgonderwijs.
• (P) Bouwprogramma (waaronder kamers zorghuizen)
Privacy en een goede woonomgeving vormen een wezenlijk element van de kwaliteit van leven. Door middel van een uitvoering- en monitoringprogramma van de daartoe noodzakelijke maatregelen wordt er op toegezien dat ultimo 2010 alle kamers voor meer dan twee personen zijn of worden aangepast. Uit de stand van zaken zorghuizen blijkt dat de sector grote inspanningen heeft geleverd bij de afbouw van de meerbedskamers. Tegelijkertijd zijn er ook nog instellingen die onvoldoende voortgang maken. De Tweede Kamer is geïnformeerd over de oorzaken van de vertraging en welke maatregelen er worden genomen om de gestelde termijn van 2011 te halen (kamerstuk 30 597 nr. 101). In 2010 is € 160 miljoen beschikbaar gesteld als bouwimpuls voor de langdurige zorg. Met de inzet van deze extra middelen worden 58 projecten versneld uitgevoerd, hiermee zijn circa 6 000 privacyplaatsen gemoeid. Ook na de inzet van deze extra middelen moeten na 2010 nog een behoorlijk aantal plaatsen worden verbeterd (circa 6 000). Uit recent ontvangen informatie blijkt dat de jaren 2011 en 2012 wat dit betreft oogstjaren zullen zijn. De verwachting is dat in die jaren circa 5 000 plaatsen worden aangepast. Aanbieders die niet voldoende uitwerking aan verbeterplannen geven zullen op grond van de WTZi in 2010/2011 een voorschrift aan de toelating verbonden krijgen. Dit voorschrift houdt in dat instellingen de daarin genoemde verbeteringen moeten hebben doorgevoerd. Het voorschrift opent de mogelijkheid om bij instellingen die daar niet aan voldoen bestuursdwang uit te oefenen (last onder dwangsom), of in het uiterste geval, de toelating in te trekken.
• Stichting Centra voor Consultatie en Expertise
De Stichting Centra voor Consultatie en Expertise (CCE) heeft als taak door de inzet van expertise en (tijdelijke) extra ondersteuning perspectief te bieden aan individuele cliënten met een bijzondere zorgvraag. CCE kan adviezen geven over het opstellen van bijzondere zorgplannen en begeleidt ook de uitvoering ervan. Voorts heeft CCE een belangrijke adviserende rol met betrekking tot enkele beleidsregels van de NZa, waaronder de beleidsregel «Toeslag extreme zorgzwaarte». Het gaat dan om adviezen over de zorg van cliënten met een bijzondere zorgvraag. De subsidie voor het CCE is met ingang van 2010 verlaagd vanuit de overweging dat er zowel in bedrijfsmatige zin als door het uitbaten van expertise efficiencywinsten te behalen zijn.
• AWBZ-brede zorgregistratie (AZR)
De AWBZ-brede zorgregistratie (AZR) is een uniforme systematiek waarmee indicatieorganen (50), zorgkantoren (32) en zorgaanbieders (3 000) elektronisch informatie over cliënten kunnen uitwisselen. Daarmee wordt inzicht verkregen in ontwikkelingen in de zorgvraag en het zorgaanbod en eventuele fricties daartussen (wachtlijsten).
Momenteel wordt een nieuwe release (AZR 3.0) ontwikkeld, die in het voorjaar van 2011 in gebruik wordt genomen. Met AZR 3.0 wordt de taal in de keten vereenvoudigd, wordt een meer uniforme registratie van de wachtlijsten doorgevoerd en worden uitvoeringsprocessen meer op elkaar afgestemd. Tevens vindt er een inhoudelijke kwaliteitsverbetering plaats (toevoeging BSN, opschoning van bestanden), waardoor de betrouwbaarheid van de informatie toeneemt. Belangrijke ontwikkeling is voorts het declareren van geleverde zorg op cliëntniveau op basis van een declaratiestandaard. Op dit moment wordt deze ingevoerd voor de intramuraal geleverde zorg; in 2011 volgt de invoering voor de extramuraal geleverde zorg. Thans wordt in de vorm van een pilot ervaring opgedaan met een centraal schakelpunt voor het routeren van het berichtenverkeer van de AZR en aanpalende domeinen, zoals de Wmo. Deze wordt eind 2010 geëvalueerd. Daarna volgt een Europese aanbesteding voor het definitieve schakelpunt. Het CVZ draagt zorg voor het tactisch beheer van de AZR. Daarvoor is in 2011 een bedrag van € 2,0 miljoen beschikbaar.
43.3.4 De kosten van de zorg zijn maatschappelijk aanvaardbaar
Motivering
Motivering
De maatschappelijke aanvaardbaarheid van de kosten voor de langdurige zorg bepaalt de mate waarin de samenleving duurzaam bereid is solidariteit op te brengen voor voldoende zorg van goede kwaliteit. Door de vergrijzing neemt de druk op deze solidariteit flink toe. Het kabinet vindt de maatschappelijke kosten aanvaardbaar als:
• De premie in verhouding is tot kwaliteit en capaciteit;
• Het beroep op de arbeidsmarkt in overeenstemming is met de mogelijkheden gelet op de concurrentie met andere sectoren in de economie;
• Mantelzorgers niet overmatig worden belast;
• De uitvoering van de AWBZ doelmatig is.
2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|
Instellingssubsidies/Structurele subsidies | 5 473 | 5 473 | 5 473 | 5 473 | 5 473 |
Landelijke kennisinstituten | 5 436 | 5 436 | 5 436 | 5 436 | 5 436 |
Bejaardenpensions | 37 | 37 | 37 | 37 | 37 |
Projectsubsidies | 2 617 | 2 289 | 503 | 504 | 504 |
Waarvan onder andere: | |||||
ABWZ-databank | 175 | 175 | 0 | 0 | 0 |
Programma E-care | 500 | 500 | 0 | 0 | 0 |
Diversiteit van wonen | 1 500 | 1 500 | 0 | 0 | 0 |
Opdrachten | 665 | 434 | 756 | 756 | 756 |
Waarvan onder andere: | |||||
Invoering Wtcg | 256 | 256 | 256 | 256 | 256 |
Rijksbijdragen | 5 264 800 | 5 380 600 | 5 493 600 | 5 614 500 | 5 738 000 |
Rijksbijdrage BIKK | 5 264 800 | 5 380 600 | 5 493 600 | 5 614 500 | 5 738 000 |
Inkomensregelingen | 586 901 | 601 224 | 619 159 | 624 159 | 629 468 |
Forfaits chronisch zieken en gehandicapten | 545 602 | 559 925 | 576 860 | 581 860 | 587 169 |
Tegemoetkoming specifieke zorgkosten (Wtcg) | 41 299 | 41 299 | 42 299 | 42 299 | 42 299 |
Bijdrage aan ZBO’s | 16 196 | 16 196 | 18 221 | 18 221 | 18 221 |
CAK (Wtcg) | 16 196 | 16 196 | 18 221 | 18 221 | 18 221 |
Totaal | 5 876 652 | 6 006 216 | 6 137 712 | 6 263 613 | 6 392 422 |
Bovenstaande informatie is bedoeld voor de Staten-Generaal. Aan dit overzicht kunnen geen rechten worden ontleend.
Prestatie-indicatoren
Prestatie-indicatoren
De voortgang van het beleid wordt gemeten met de volgende indicator:
2007 | 2008 | 2009 | Streefwaarde 2010 | Streefwaarde 2011 | |
|---|---|---|---|---|---|
1. Beheerste ontwikkeling AWBZ-uitgaven langdurige zorg (x € 1 miljard) | 22,5 | 21,3 | 22,9 | 23,6 | 23,7 |
Bron
1. VWS, NZa productieafspraken en (voorlopige)realisatiegegevens, CVZ (voorlopige) financieringslasten.
Herijken van het pakket van verzekerde aanspraken
• Uitvoering door zorgkantoren verbeteren
In de huidige concessieverlening aan zorgverzekeraars is opgenomen dat de gerichtheid op AWBZ-cliënten wordt versterkt. Jaarlijks zien we uit monitor van de NZa dat deze dienstverlening verbetert. De huidige concessieverlening loopt tot en met 2011. Voor 2012 en verder moet nog bepaald worden wie de AWBZ gaat uitvoeren.
• (P) Afspraken zorgaanbieders
In het kader van de zorginkoop 2011 zijn afspraken gemaakt met de zorgkantoren om de zorginkoop te verbeteren. Het gaat hierbij om differentiatie in de vergoeding van zorgaanbieders afhankelijk van de kwaliteit, zowel voor intra- als extramurale zorg.
Om dit mogelijk te maken zal de tariefmarge intramuraal worden verruimd (van 2% naar 6%). Ook zullen de exploitatielasten van nieuwe capaciteit die nu nog afzonderlijk worden vergoed, vanaf 2011 onder de contracteerruimte worden gebracht. Afgesproken is dat NZa, ZN en het Ministerie van VWS deze exploitatielasten zullen monitoren en dat de vergoedingen, binnen het beschikbare kader, centraal worden toegewezen op basis van de opgaven van de zorgkantoren.
• (P) Maatregelen care
Onder druk van de toenemende zorgkosten is het noodzakelijk om een aantal aanvullende maatregelen te nemen in de langdurige zorg. Ter compensatie van de in de begroting 2010 opgenomen taakstellingen en nieuwe problematiek van circa € 142 miljoen wordt de contracteerruimte per saldo met € 287 miljoen verlaagd. Deze wordt door zorgkantoren bij hun inkoopbeleid gerealiseerd. Daarnaast wordt het bonusmalussysteem bij de functies begeleiding en persoonlijke verzorging beëindigd (geraamde opbrengst € 60 miljoen). Ook zullen de exploitatielasten van nieuwe capaciteit vanaf 2011 voor een bedrag van € 175 miljoen onder de contracteerruimte gebracht, hetgeen extra kosten door ingebruikname van nieuwe capaciteit zal vermijden.
• (P) Invoeren minimale eigen bijdrage verblijf
Op dit moment betaalt een bewoner van een intramurale instelling met bijvoorbeeld alleen een AOW-uitkering een hoge eigen bijdrage intramuraal van rond de € 450 per maand. Ook bewoners met alleen een Wajong-uitkering betalen een gemiddelde bijdrage die hoger is dan € 400 per maand. In AWBZ-instellingen is echter een groep bewoners waarbij de hoge eigen bijdrage lager is dan € 400 per maand. Per 2011 wordt een maatregel genomen die er voor zorgt dat iedereen die langdurig in een AWBZ-instelling verblijft en geen thuiswonende partner heeft minimaal € 400 per maand eigen bijdrage betaalt. Dit kan worden gezien als een reële bijdrage voor het wonen en de diensten (waaronder de maaltijden) die vanuit de instellingen worden verleend aan de bewoner. Voor circa 30 000 mensen zal de eigen bijdrage door deze maatregel toenemen. De minister van VWS heeft de Tweede Kamer toegezegd nader te inventariseren om welke groepen van cliënten het precies gaat. Tevens gaat hij na hoe geregeld kan worden dat deze mensen na het betalen van de eigen bijdrage minimaal het bedrag aan zak- en kleedgeld ter vrije besteding overhouden.
Naar verwachting zal deze maatregel circa € 60 miljoen euro opleveren, waarbij al rekening is gehouden dat er minder opbrengsten zullen zijn om te regelen dat mensen na het betalen van de eigen bijdrage afdoende inkomsten over houden.
• Wet tegemoetkoming chronisch zieken en gehandicapten (Wtcg)
Eind 2008 heeft het parlement de Wet tegemoetkoming chronisch zieken en gehandicapten (Wtcg) aanvaard. De Wtcg vervangt de buitengewone uitgavenregeling in de fiscaliteit. Eén van de onderdelen is de algemene Wtcg-tegemoetkoming, waarbij mensen een tegemoetkoming krijgen op basis van zorggebruik. Rechthebbenden ontvangen deze tegemoetkoming over 2009 vanaf eind 2010 voor de eerste maal.
Na aanvaarding van de Wtcg door het parlement is zowel gewerkt aan de implementatie van de tegemoetkoming als aan de verbetering van de afbakening van de doelgroep. Voor dit laatste is de Taskforce verbetering afbakening Wtcg ingesteld. Op basis van de rapportage van de Taskforce eind 2009 is de afbakening van de doelgroep voor de algemene Wtcg-tegemoetkoming vanaf tegemoetkomingsjaar 2010 (uit te keren eind 2011) aangepast. De aanpassing heeft betrekking op onder andere de verbetering van de afbakening van het Zvw-gebruik en het betrekken van rolstoelen en pgb-huishoudelijke verzorging in het kader van de Wmo. Het aantal personen dat eind 2011 een algemene tegemoetkoming Wtcg ontvangt, neemt door deze maatregelen per saldo toe met 159 000 personen.
Instrumenten voor een goed werkend AWBZ stelsel
• AWBZ-databank
Aan de Tweede Kamer is toegezegd om de grote hoeveelheid informatie over de AWBZ overzichtelijker te presenteren. Een van de initiatieven daartoe is het realiseren van een AWBZ-brede gegevensbank, waarin AWBZ-gegevens uit verschillende informatiebronnen met elkaar worden verbonden en op een toegankelijke manier beschikbaar worden gesteld voor verschillende partijen. Gegevens worden op vooraf afgesproken momenten door informatiehouders, zoals het CAK, de NZa en het CIZ, aangeleverd. Zo wordt de databank op gezette tijden bijgewerkt met de meest recente informatie, vermindert de uitvraag van gegevens bij de informatiehouders (en daarmee de administratieve lasten) en wordt de kennis over de AWBZ-vraag vergroot.
• (P) Ruimte voor wensen van de cliënt (integraal tarief)
Zorgaanbieders lopen voor hun vastgoed nog geen risico, alle rente- en afschrijvingskosten worden nagecalculeerd. Daarin komt verandering in 2012. Met de introductie van integrale tarieven zal de zorgaanbieder meer risico gaan lopen, maar zij krijgt daar investeringsvrijheid voor terug. De investeringen in zorgvastgoed kan de zorgaanbieder alleen terugverdienen als de cliënten daadwerkelijk voor zorg en verblijf bij haar kiezen. De zorgaanbieder zal dus goed moeten letten op wat cliënten wensen en wat zij graag zien terugkomen in de gebouwde omgeving.
Om cliënten bij deze overgang te helpen, zullen in de toekomstige Wet cliëntenrechten zorg bepalingen worden opgenomen die moeten garanderen dat cliënten worden gehoord en mee kunnen bepalen hoe hun woonomgeving er uit gaat zien. Tot de inwerkingtreding van die wet zullen de beleidsregels ex artikel 4 van de WTZi van kracht blijven, waarin het standpunt van de cliëntenraad en het leefwensenonderzoek wettelijke regeling hebben.
• Kleinschalig Wonen
Om de keuzemogelijkheden in woonvormen en de spreiding van capaciteit voor zware zorg te vergroten is er een stimuleringsprogramma «Kleinschalig wonen voor mensen met dementie». Daarnaast zijn binnen het project «Kleinschalig Wonen met Domotica» (KWmD) tien regionale initiatieven van start gegaan. Uitgangspunt van dit project is het inzetten van bestaande kennis, innovatieve producten en diensten. De focus ligt op samenwerking en procesinnovatie en het ondersteunen met kennis en advies ten behoeve van aanschaf, inrichting en exploitatie. Voor dit programma is € 0,5 miljoen per jaar gereserveerd voor een periode van 3 jaar (t/m 2011). Naast de bijdrage van het Ministerie van VWS, hebben het innovatienetwerk «Syntens» en de deelnemende initiatieven zich in deze projecten ook financieel gecommitteerd. De deelnemende initiatieven zorgen voor een eigen bijdrage van in totaal € 1,2 miljoen en Syntens draagt € 0,3 miljoen bij vanuit het programma Nederland Digitaal in Verbinding (NDiV). Deze projecten zullen een voorbeeldfunctie vervullen ten behoeve van een verdere uitrol van ICT en domoticatoepassingen in de zorg.
• (P) Overheveling revalidatiezorg naar de Zvw
Met het oog op een toekomstbestendige AWBZ gaat de somatische revalidatiezorg per 2012 over van de AWBZ naar de Zorgverzekeringswet (Zvw) (kamerstuk 29 689 nr. 266). Overheveling biedt betere mogelijkheden voor ketenzorg, en bovendien past deze kortdurende en op herstel van functioneren gerichte zorg beter bij de Zvw. De overheveling richt zich op somatische revalidatiezorg die intramuraal en in de vorm van dagbehandeling wordt geboden.
Het jaar 2011 zal in het teken staan van registratie ten behoeve van dbc’s Er wordt in 2011 met een gedifferentieerd tarief gewerkt om snellere en intensievere revalidatie mogelijk te maken.
Een zorgvuldige bepaling van het volume en budget van de over te hevelen zorg zal plaatsvinden op basis van de ZZP realisatie per zorgkantoor aan de hand van NZa gegevens.
• (P) Bijdrage in kosten van kortingen (BIKK)
Doel is om de lagere premieopbrengst van de AWBZ als gevolg van de grondslagverkleining van de AWBZ bij de invoering van het belastingstelsel van 2001 te compenseren (circa € 5,3 miljard).
43.4 Overzicht onderzoek naar de doelmatigheid en doeltreffendheid van beleid
Onderzoek onderwerp | Nummer AD of OD | A Start B Afgerond | |
|---|---|---|---|
Beleidsdoorlichting | Heroverweging care | 43.1 | A 2009 B 2010 |
Zorgbalans 2014, De prestaties van de Nederlandse zorg | 42.1 | A 2014 B 2015 | |
Indicatiestelling | 43.3.2 | A 2008 B 2010 | |
Effectonderzoek ex post | – | ||
Overig evaluatieonderzoek | Subsidiesystematiek PGO-organisaties | 43.3.1 42.3.1 | A 2010 B 2011 |
Evaluatie subsidieregelingen stageplaatsen zorg en vaccinatie stageplaatsen zorg | 43.3.3 | A 2010 B 2011 |
Beleidsartikel 43 Langdurige zorg
43.1 Algemene doelstelling
Zorgen dat voor mensen met een langdurige of chronische aandoening van lichamelijke, verstandelijke of psychische aard zorg van goede kwaliteit beschikbaar is en dat deze zorg tegen voor de samenleving aanvaardbare maatschappelijke kosten wordt geleverd.
43.2 Budgettaire gevolgen van beleid Najaarsnota
Budgettaire gevolgen van beleid (bedragen x € 1 000)
| Stand begroting t/m ISB1 | Stand suppletoire begroting VJN | Mutaties suppletoire begroting NJN | Stand suppletoire begroting NJN | |
|---|---|---|---|---|
| (1) | (2) | (3) | (4)=(2+3) | |
| Verplichtingen | 6 124 234 | 6 294 257 | 99 640 | 6 393 897 |
| Uitgaven | 6 156 922 | 6 303 566 | 99 645 | 6 403 211 |
| Programma-uitgaven | 6 153 477 | 6 299 145 | 98 191 | 6 397 336 |
| 1. De positie van de burger in het zorgstelsel wordt versterkt | 65 168 | 57 398 | – 214 | 57 184 |
| 2. Voor iedere cliënt is de noodzakelijke zorg beschikbaar | 130 249 | 150 603 | – 1 143 | 149 460 |
| 3. De zorg is effectief en veilig en wordt door de cliënt positief ervaren (kwalitatief goede zorg) | 126 708 | 134 041 | 1 722 | 135 763 |
| 4. De kosten van de zorg zijn maatschappelijk aanvaardbaar | 5 831 352 | 5 957 103 | 97 826 | 6 054 929 |
| Apparaatsuitgaven | 3 445 | 4 421 | 1 454 | 5 875 |
| Ontvangsten | 0 | 0 | 86 | 86 |
43.3 Financiële toelichting
Programma-uitgaven
Er zijn vier operationele doelstellingen op dit beleidsartikel:
-
1. De positie van de burger in het zorgstelsel wordt versterkt;
-
2. Voor iedere cliënt is de noodzakelijke zorg beschikbaar;
-
3. De zorg is effectief en veilig en wordt door de cliënt positief ervaren (kwalitatief goed zorg);
-
4. De kosten van de zorg zijn maatschappelijk aanvaardbaar.
1. De positie van de burger in het zorgstelsel wordt versterkt
| Stand suppletoire begroting VJN | 57 398 |
| Mutaties suppletoire begroting NJN: | |
| 1. Overige mutaties | – 214 |
| Stand suppletoire begroting NJN | 57 184 |
2. Voor iedere cliënt is de noodzakelijke zorg beschikbaar
| Stand suppletoire begroting VJN | 150 603 |
| Mutaties suppletoire begroting NJN: | |
| 1. Overboeking naar artikel 43 (apparaat). Het betreft uitvoeringskosten van het project Regelhulp. | – 678 |
| 2. Overige mutaties | – 465 |
| Stand suppletoire begroting NJN | 149 460 |
3. De zorg is effectief en veilig en wordt door de cliënt positief ervaren (kwalitatief goede zorg)
| Stand suppletoire begroting VJN | 134 041 |
| Mutaties suppletoire begroting NJN: | |
| 1. Overboeking van artikel 42 OD 2. Hiermee wordt bewerkstelligd dat alle middelen ten behoeve van het Stagefonds onder één budget worden samengebracht. | 22 875 |
| 2. Deze bijstelling vindt vooral plaats door vertraging in het programma «In voor zorg». Het restant van de mutatie is het gevolg van vertraging in de uitvoering van het programma «Kwaliteitsverbetering palliatieve zorg» (€ 2,8 miljoen). Daarnaast doet zich in 2011 een meevaller voor bij de uitvoering van plannen uit het Regeerakkoord. | – 21 853 |
| 3. Overige mutaties | 700 |
| Stand suppletoire begroting NJN | 135 763 |
4. De kosten van de zorg zijn maatschappelijk aanvaardbaar
| Stand suppletoire begroting VJN | 5 957 103 |
| Mutaties suppletoire begroting NJN: | |
| 1. Bijstelling van de uitgavenraming BIKK naar aanleiding van de actuele ramingen van het CPB (de MEV) | – 19 100 |
| 2. Prijsbijstelling tranche 2011, kader BKZ, ten behoeve van de algemene tegemoetkomingen in het kader van de Wtcg. | 11 512 |
| 3. De uitgaven van het CAK in het kader van de uitvoering van de Wtcg vallen hoger uit dan eerder geraamd. | 5 400 |
| 4. Op het dossier Tegemoetkoming Specifieke Zorgkosten (TSZ) is sprake van € 16 miljoen onderuitputting. | – 16 000 |
| 5. Bij de uitgaven in het kader van de Tegemoetkoming Buitengewone Uitgaven (TBU) is sprake van een tegenvaller van € 76 miljoen. | 76 000 |
| 6. Bij de uitgaven Wtcg is sprake van een tegenvaller. In de eerste plaats is het aantal rechthebbenden op een Wtcg-tegemoetkoming over 2009 hoger dan eerder geraamd. Daarnaast is bij het CAK op basis van het zorggebruik in 2010 een raming opgesteld van het aantal rechthebbenden op een Wtcg-tegemoetkoming 2010 en de daarmee samenhangende uitgaven. Daarbij is rekening gehouden met een deel dat pas in 2012 tot uitbetaling zal komen. | 40 000 |
| 7. Overige mutaties | 14 |
| Stand suppletoire begroting NJN | 6 054 929 |
Apparaatsuitgaven
| Stand suppletoire begroting VJN | 4 421 |
| Mutaties suppletoire begroting NJN: | |
| 1. Overboeking van artikel 43 OD 2. Het betreft uitvoeringskosten van het project Regelhulp. | 678 |
| 2. Er heeft bij VWS in 2011 een herijking van het apparaatskostenbudget plaatsgevonden. Middels de herijking ontstaat een realistischer basis voor de apparaatskosten, waarop beter gestuurd kan worden. | 779 |
| 3. Overige mutaties | – 3 |
| Stand suppletoire begroting NJN | 5 875 |
Ontvangsten
| Stand suppletoire begroting VJN | 0 |
| Mutaties suppletoire begroting NJN: | |
| 1. Overige mutaties | 86 |
| Stand suppletoire begroting NJN | 86 |
Beleidsartikel 44 Maatschappelijke ondersteuning
44.1 Algemene doelstelling
Alle burgers participeren in de samenleving.
44.2 Budgettaire gevolgen van beleid Najaarsnota
| Stand begroting t/m ISB1 | Stand suppletoire begroting VJN | Mutaties suppletoire begroting NJN | Stand suppletoire begroting NJN | |
|---|---|---|---|---|
| (1) | (2) | (3) | (4)=(2+3) | |
| Verplichtingen | 106 018 | 114 163 | 882 | 115 045 |
| Uitgaven | 186 061 | 194 206 | 882 | 195 088 |
| Programma-uitgaven | 182 540 | 190 685 | 116 | 190 801 |
| 1. Burgers worden gestimuleerd actief te participeren in maatschappelijke verbanden | 19 230 | 29 566 | – 9 444 | 20 122 |
| 2. Burgers bieden anderen vrijwillige ondersteuning en kunnen gebruik maken van (organisaties van) vrijwillige ondersteuning | 78 336 | 78 336 | 17 037 | 95 373 |
| 3. Burgers met beperkingen kunnen gebruik maken van (algemene) voorzieningen en professionele ondersteuning | 65 965 | 62 309 | 6 628 | 68 937 |
| 4. Burgers met (psycho)sociale problemen kunnen gebruik maken van tijdelijke ondersteuning | 19 009 | 20 474 | – 14 105 | 6 369 |
| Apparaatsuitgaven | 3 521 | 3 521 | 766 | 4 287 |
| Ontvangsten | 0 | 0 | 38 | 38 |
44.3 Financiële toelichting
Programma-uitgaven
Er zijn vier operationele doelstellingen op dit beleidsartikel:
-
1. Burgers worden gestimuleerd actief te participeren in maatschappelijke verbanden;
-
2. Burgers bieden anderen vrijwillige ondersteuning en kunnen gebruik maken van (organisaties van) vrijwillige ondersteuning;
-
3. Burgers met beperkingen kunnen gebruik maken van (algemene) voorzieningen en professionele ondersteuning;
-
4. Burgers met (psycho)sociale problemen kunnen gebruik maken van tijdelijke ondersteuning.
1. Burgers worden gestimuleerd actief te participeren in maatschappelijke verbanden
| Stand suppletoire begroting VJN | 29 566 |
| Mutaties suppletoire begroting NJN: | |
| 1. Dit betreft een kasschuif transitiekosten decentralisatie begeleiding van 2011 naar 2012. | – 5 000 |
| 2. Overboeking naar artikel 98 OD 3. Via de verzameluitkering is een bijdrage verstrekt aan het project collectieve voorzieningen van de gemeente Helmond. | – 250 |
| 3. Overboeking naar artikel 98 (apparaat SCP en RMO). Betreft evaluatie van de Wmo door het SCP. | – 819 |
| 4. Diverse (beleids)voornemens waarvan de kosten in 2011 lager zijn dan verwacht of niet in 2011 tot besteding komen. | – 3 600 |
| 5. Overige mutaties | 225 |
| Stand suppletoire begroting NJN | 20 122 |
2. Burgers bieden anderen vrijwillige ondersteuning en kunnen gebruik maken van (organisaties van) vrijwillige ondersteuning
| Stand suppletoire begroting VJN | 78 336 |
| Mutaties suppletoire begroting NJN: | |
| 1. Overboeking van artikel 44 OD 4 voor de dekking van de uitgaven deskundigheidsbevordering vrijwilligers. | 1 500 |
| 2. Overboeking naar artikel 98 (apparaat SCP en RMO). Betreft het onderzoek jonge mantelzorgers door het SCP. | – 21 |
| 3. Deze mutatie betreft extra middelen voor het mantelzorgcompliment. Het beroep op deze regeling is in 2011 groter dan verwacht. | 15 250 |
| 4. Overige mutaties | 308 |
| Stand suppletoire begroting NJN | 95 373 |
3. Burgers met beperkingen kunnen gebruik maken van (algemene) voorzieningen en professionele ondersteuning
| Stand suppletoire begroting VJN | 62 309 |
| Mutaties suppletoire begroting NJN: | |
| 1. De kosten van Valys vallen in 2011 hoger uit dan eerder geraamd. Het budget is daarom bijgesteld. Voor 2012 en verder is besloten om de overschrijding tegen te gaan door verlaging van het persoonlijk kilometerbudget. Voor 2011 is een dergelijke ingreep niet meer mogelijk. | 8 000 |
| 2. Overige mutaties | – 1 372 |
| Stand suppletoire begroting NJN | 68 937 |
4. Burgers met (psycho)sociale problemen kunnen gebruik maken van tijdelijke ondersteuning
| Stand suppletoire begroting VJN | 20 474 |
| Mutaties suppletoire begroting NJN: | |
| 1. Overboeking naar artikel 44 OD 2. Dit betreft een overboeking in verband met dekking van de uitgaven deskundigheidsbevordering vrijwilligers. | – 1 500 |
| 2. Overboeking naar het Gemeentefonds. Dit betreft een eenmalige overboeking naar de decentralisatie-uitkering Vrouwenopvang om de centrumgemeenten op lokaal en regionaal niveau een extra impuls te geven voor de aanpak van ouderenmishandeling. | – 5 000 |
| 3. Diverse (restant)voornemens zijn dit jaar niet tot besteding gekomen. Het merendeel betreft het niet inzetten van gereserveerde middelen voor (capaciteit van) vrouwenopvang als gevolg van vertraging in de besluitvorming. | – 7 500 |
| 4. Overige mutaties | – 105 |
| Stand suppletoire begroting NJN | 6 369 |
Apparaatsuitgaven
| Stand suppletoire begroting VJN | 3 521 |
| Mutaties suppletoire begroting NJN: | |
| 1. Er heeft bij VWS in 2011 een herijking van het apparaatskostenbudget plaatsgevonden. Middels de herijking ontstaat een realistischer basis voor de apparaatskosten, waarop beter gestuurd kan worden. | 736 |
| 2. Overige mutaties | 30 |
| Stand suppletoire begroting NJN | 4 287 |
Ontvangsten
| Stand suppletoire begroting VJN | 0 |
| Mutaties suppletoire begroting NJN: | |
| 1. Overige mutaties | 38 |
| Stand suppletoire begroting NJN | 38 |
Artikel 44 Maatschappelijke ondersteuning
44.1 Algemene beleidsdoelstelling
Alle burgers participeren in de samenleving.
Belangrijkste beleidsonderwerpen 2011
Belangrijkste beleidsonderwerpen 2011
Het Ministerie van VWS wil het participeren van burgers in de samenleving bereiken door:
• Het bieden van bescherming en hulpverlening (bij de vrouwenopvang bijvoorbeeld);
• Het stimuleren van zelfredzaamheid, opdat mensen – weer – zelfstandig een huishouden kunnen voeren en zich bijvoorbeeld in en om het huis kunnen verplaatsen;
• Het stimuleren van «meedoen», onder meer door het toegankelijk maken van de samenleving;
• Het stimuleren van zorg voor elkaar (bijvoorbeeld door vrijwilligerswerk en mantelzorg);
• Het bevorderen van sociale samenhang.
Hieraan wordt ten eerste gewerkt door het organiseren van individuele en collectieve voorzieningen. Zowel op lokaal niveau (uit hoofde van de Wmo) als op nationaal niveau (door Valys bijvoorbeeld). Het tweede spoor betreft dat van de gelijke behandeling en het verstevigen van de rechten van mensen met beperkingen; zowel nationaal (door de Wet gelijke behandeling op grond van handicap of chronische ziekte) als internationaal (door het VN-verdrag voor de rechten van mensen met een handicap bijvoorbeeld).
Burgers worden gestimuleerd actief te participeren in maatschappelijke verbanden (44.3.1):
• Er wordt een landelijk programma «Welzijn nieuwe stijl» uitgevoerd;
• Er wordt een nieuw financieel arrangement Wmo geïntroduceerd.
Burgers bieden anderen vrijwillige ondersteuning cq. kunnen gebruik maken van (organisaties van) vrijwillige ondersteuning (44.3.2):
• Het aantal vrijwilligers wordt vergroot;
• Het aantal mantelzorgers wordt behouden.
Burgers met beperkingen kunnen gebruik maken van (algemene) voorzieningen en professionele ondersteuning (44.3.3):
• De Wet gelijke behandeling op grond van handicap of chronische ziekte (Wgbh/cz) wordt uitgebreid;
• De goedkeurings- en invoeringswet VN-verdrag over de rechten van personen met een handicap wordt eind 2010 aan de Kamer aangeboden;
• Het ondersteuningsprogramma «Wonen, welzijn en zorg» wordt uitgevoerd.
Burgers met (psycho) sociale problemen kunnen gebruik maken van tijdelijke ondersteuning (44.3.4):
• Het actieplan «Beschermd en Weerbaar» wordt ten uitvoer gebracht, waaronder het kabinetsstandpunt op het advies van de Commissie De Jong;
• De (wet) Meldcode huiselijk geweld en kindermishandeling wordt voorbereid.
Ministeriële verantwoordelijkheid
Ministeriële verantwoordelijkheid
De bewindspersonen van VWS zijn verantwoordelijk voor de randvoorwaarden waarbinnen kwalitatief goede, toegankelijke en betaalbare maatschappelijke ondersteuning kan worden gerealiseerd, zowel voor als door burgers. Voor een groot deel van de taken waarvoor de bewindslieden van VWS verantwoordelijkheden dragen, ligt de directe verantwoordelijkheid uit hoofde van de Wmo bij gemeenten. Dat betekent dat VWS weet hoe de wet in de praktijk uitpakt en bijstuurt als de uitvoering van de wet/het systeem niet tot de beoogde uitkomsten leidt. Voorts wordt een goede toepassing van de wet bevorderd.
Externe factoren
Externe factoren
Kwalitatief goede, toegankelijke en betaalbare maatschappelijke ondersteuning vergt een samenspel van gemeenten, burgers en anderen, zoals zorgleveranciers, woningcorporaties, kennisinstituten, organisaties voor vrijwilligers en mantelzorgers. Al deze partijen dragen bij aan het ontwikkelen van sociale netwerken, die weer in belangrijke mate bijdragen aan de algemene beleidsdoelstelling.
Prestatie-indicatoren
Prestatie-indicatoren
Voor mensen met een beperking onderzoekt het Nivel de participatie voor de domeinen sociale contacten, wonen, werk, vrijetijdsbesteding, vervoer en opleiding. Door het Nivel wordt jaarlijks aan een steekproef van personen uit hun patiëntenpanel «mensen met een beperking of chronische ziekte» een vragenlijst voorgelegd over hun activiteiten op genoemde domeinen. Uit deze resultaten wordt vervolgens een indexcijfer over de feitelijke totale participatie op deze domeinen bepaald.
Deze participatie wordt weergegeven met het participatie-indexcijfer voor zelfstandig wonende mensen met een lichamelijke beperking van 15 jaar en ouder.
Mensen met een beperking participeren in 2009 meer dan in 2006 (het jaar voor de inwerkingtreding van de Wmo), al vindt deze ontwikkeling plaats met een soort golfbeweging. Deze golfbeweging is ook terug te zien in de trends over de tijd in bovengenoemde subgroepen. De stijging in participatie is relatief sterk bij de groep 65-plussers. Het is niet goed mogelijk om op basis van deze cijfers uitspraken te doen over de oorzaken van ontwikkelingen. De cijfers dienen over een langere periode bezien te worden om te kunnen beoordelen of een stijging zich ook daadwerkelijk voortzet. Binnen de genoemde domeinen doet zich bij een categorie personen soms een stijging in het ene domein en een daling in het andere domein voor. De index geeft het totaalresultaat aan.
2006 | 2007 | 2008 | 2009 | |
|---|---|---|---|---|
Totale groep | 100 | 105 | 102 | 106 |
Geslacht | ||||
Man | 101 | 105 | 101 | 103 |
Vrouw (ref.) | 99 | 105 | 103 | 108 |
Leeftijd | ||||
15–39 | 113 | 121 | 115 | 116 |
40–64 (ref.) | 103 | 109 | 108 | 106 |
65 jaar en ouder | 92 | 94 | 91 | 103 |
Opleidingsniveau | ||||
Laag | 92 | 96 | 93 | 98 |
Midden (ref.) | 104 | 110 | 108 | 112 |
Hoog | 119 | 124 | 120 | 120 |
Aard van de beperking | ||||
Alleen motorisch (ref.) | 101 | 106 | 102 | 107 |
Motorisch en zintuiglijk | 97 | 103 | 101 | 104 |
Ernst van de beperking | ||||
Licht (ref.) | 109 | 114 | 111 | 116 |
Matig | 97 | 101 | 98 | 102 |
Ernstig | 73 | 81 | 80 | 80 |
Toelichting en bron
Nivel, Participatiemonitor. Basisjaar 2006=100, voorlopige cijfers 2009.
44.2 Budgettaire gevolgen van beleid
44.2.1 Begrotingsuitgaven
2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|---|
Verplichtingen | 277 516 | 351 173 | 106 018 | 185 118 | 194 922 | 196 066 | 196 066 |
Uitgaven | 551 766 | 284 533 | 186 061 | 187 915 | 195 066 | 196 066 | 196 066 |
Programma-uitgaven | 547 681 | 280 488 | 182 540 | 184 394 | 191 545 | 192 545 | 192 545 |
1. Burgers worden gestimuleerd actief te participeren in maatschappelijke verbanden | 27 065 | 29 152 | 19 230 | 19 353 | 26 116 | 27 116 | 27 116 |
2. Burgers bieden anderen vrijwillige ondersteuning cq. kunnen gebruik maken van (organisaties van) vrijwillige ondersteuning | 48 291 | 81 563 | 78 336 | 77 280 | 77 313 | 77 313 | 77 313 |
3. Burgers met beperkingen kunnen gebruik maken van (algemene) voorzieningen en professionele ondersteuning | 62 953 | 66 803 | 65 965 | 66 048 | 66 048 | 66 048 | 66 048 |
4. Burgers met (psycho) sociale problemen kunnen gebruik maken van tijdelijke ondersteuning | 409 372 | 102 970 | 19 009 | 21 713 | 22 068 | 22 068 | 22 068 |
Apparaatsuitgaven | 4 085 | 4 045 | 3 521 | 3 521 | 3 521 | 3 521 | 3 521 |
Ontvangsten | 8 356 | 9 413 | 0 | 0 | 0 | 0 | 0 |
2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|
1. Burgers worden gestimuleerd actief te participeren in maatschappelijke verbanden | 19 230 | 19 353 | 26 116 | 27 116 | 27 116 |
– Juridisch verplicht | 13 086 | 11 752 | 8 369 | 8 369 | 8 369 |
– Bestuurlijk gebonden | 5 582 | 6 501 | 15 747 | 16 747 | 16 747 |
– Niet verplicht/bestuurlijk gebonden | 562 | 1 100 | 2 000 | 2 000 | 2 000 |
2. Burgers bieden anderen vrijwillige ondersteuning cq. kunnen gebruik maken van (organisaties van) vrijwillige ondersteuning | 78 336 | 77 280 | 77 313 | 77 313 | 77 313 |
– Juridisch verplicht | 74 508 | 72 241 | 70 505 | 70 411 | 70 411 |
– Bestuurlijk gebonden | 3 528 | 4 739 | 6 508 | 6 602 | 6 602 |
– Niet verplicht/bestuurlijk gebonden | 300 | 300 | 300 | 300 | 300 |
3. Burgers met beperkingen kunnen gebruik maken van (algemene) voorzieningen en professionele ondersteuning | 65 965 | 66 048 | 66 048 | 66 048 | 66 048 |
– Juridisch verplicht | 64 361 | 64 273 | 64 273 | 64 273 | 64 273 |
– Bestuurlijk gebonden | 1 538 | 1 450 | 1 350 | 1 350 | 1 350 |
– Niet verplicht/bestuurlijk gebonden | 66 | 325 | 425 | 425 | 425 |
4. Burgers met (psycho) sociale problemen kunnen gebruik maken van tijdelijke ondersteuning | 19 009 | 21 713 | 22 068 | 22 068 | 22 068 |
– Juridisch verplicht | 4 083 | 2 938 | 2 823 | 2 308 | 2 308 |
– Bestuurlijk gebonden | 14 126 | 17 575 | 18 045 | 18 260 | 18 260 |
– Niet verplicht/bestuurlijk gebonden | 800 | 1 200 | 1 200 | 1 500 | 1 500 |
Toelichting tabel budgetflexibiliteit begrotingsuitgaven
De bedragen die als «niet-juridisch verplicht of bestuurlijk gebonden» zijn opgenomen zijn beleidsmatig gereserveerd voor uitgaven op het terrein van de volgende operationele doelstellingen:
Operationele doelstelling 1
Betreft beleidsmatige reserveringen voor uitgaven die de participatie en zelfredzaamheid van burgers bevorderen.
Operationele doelstelling 4
Betreft beleidsmatige reserveringen voor uitgaven op het terrein van maatschappelijke- en vrouwenopvang.
44.2.2 Premie-uitgaven
In de tabel hieronder zijn de beschikbare middelen opgenomen voor de premie-uitgaven op het terrein van de maatschappelijke ondersteuning. Hierin zijn de budgettaire consequenties van de besluitvorming rond de eerste suppletore begroting 2010 en de begroting 2011 verwerkt. Voor 2010 is de loon- en prijsontwikkeling al verwerkt, terwijl voor 2011 en latere jaren de loon- en prijsontwikkeling nog moet worden toegevoegd. Het saldo van de beschikbare middelen en maatregelen, voor zover niet aan de afzonderlijke sectoren toegedeeld, is opgenomen als onverdeeld.
2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|---|
MEE-instellingen | 178,1 | 180,7 | 180,8 | 181,1 | 181,1 | 181,1 | 181,1 |
Totaal | 178,1 | 180,7 | 180,8 | 181,1 | 181,1 | 181,1 | 181,1 |
Procentuele mutatie t.o.v. voorgaand jaar | – | 1,5% | 0,1% | 0,2% | 0,0% | 0,0% | 0,0% |
Bron
VWS, NZa productieafspraken en voorlopige realisatiegegevens, CVZ voorlopige financieringslasten Zvw en AWBZ.
Premiegefinancierde prioriteiten
De volgende tabel geeft de premiegefinancierde prioriteiten weer. De beleidsinformatie is opgenomen onder de operationele doelstelling bij de betreffende prioriteit. Bij een onbekend bedrag is een «pm» opgenomen en daar waar budgetneutraliteit het uitgangspunt is een «n.v.t.».
OD | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|
Cliëntondersteuning mensen met een beperking | 43.3.3 | n.v.t. | n.v.t. | n.v.t. | n.v.t. | n.v.t. |
Bron
VWS
44.3 Operationele doelstellingen
Er zijn vier operationele doelstellingen op het gebied van maatschappelijke ondersteuning:
1. Burgers worden gestimuleerd actief te participeren in maatschappelijke verbanden;
2. Burgers bieden anderen vrijwillige ondersteuning cq. kunnen gebruik maken van (organisaties van) vrijwillige ondersteuning;
3. Burgers met beperkingen kunnen gebruik maken van (algemene) voorzieningen en professionele ondersteuning;
4. Burgers met (psycho) sociale problemen kunnen gebruik maken van tijdelijke ondersteuning.
44.3.1 Burgers worden gestimuleerd actief te participeren in maatschappelijke verbanden
Motivering
Motivering
Samen met gemeenten wordt de participatie en zelfredzaamheid van burgers bevorderd. De Wet maatschappelijke ondersteuning (Wmo) biedt gemeenten, burgers en instellingen de mogelijkheid problemen rondom zelfredzaamheid en participatie op basis van lokaal maatwerk op te lossen. Gemeenten worden ondersteund om op vernieuwende wijze integraal lokaal beleid te ontwikkelen en uit te voeren, waarbij verbindingen gelegd worden tussen verschillende onderdelen van de Wmo en met aanpalende beleidsvelden. Daarbij wordt voortgebouwd op de eerste evaluatie van de Wmo, die dit voorjaar is verschenen.
In 2011 wordt richting gegeven aan uitvoering van de Wmo via inhoudelijke kaders, onder andere op het terrein van «Welzijn nieuwe stijl» en het verbeteren van de financiële stimulansen in en rond de Wmo. Dit opdat de doelstellingen van de wet (meer «meedoen» en vermindering van het beroep op (AWBZ-)zorg) sneller bereikt worden. Daarnaast wordt geïnvesteerd in de sociale samenhang in wijken en buurten, opdat mensen met behulp van hun eigen netwerk hun zelfredzaamheid kunnen behouden en (weer) kunnen meedoen.
2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|
Instellingssubsidies | 9 765 | 9 135 | 7 337 | 7 137 | 7 137 |
Movisie incl. Vernieuwingsprogramma «Beter in Meedoen» | 9 335 | 8 835 | 7 137 | 7 137 | 7 137 |
Stimulansz | 430 | 300 | 200 | 0 | 0 |
Projectsubsidies | 7 808 | 7 310 | 16 471 | 17 671 | 17 671 |
Waarvan onder andere: | |||||
Welzijn nieuwe stijl | 2 000 | 0 | 0 | 0 | 0 |
Vernieuwingsprogramma «Beter in Meedoen» | 1 449 | 1 050 | 1 050 | 1 050 | 1 050 |
Werkplaatsen Wmo | 810 | 770 | 45 | 0 | 0 |
Kanteling | 750 | 250 | 446 | 446 | 446 |
Lokale cliëntenparticipatie | 100 | 100 | 100 | 100 | 100 |
Sociale samenhang, Erbij horen | 350 | 329 | 150 | 150 | 150 |
Opdrachten | 1 657 | 2 908 | 2 308 | 2 308 | 2 308 |
Beleidsdoorlichting Wmo | 1 100 | 1 600 | 1 000 | 1 000 | 1 000 |
Monitoring Wmo | 557 | 1 308 | 1 308 | 1 308 | 1 308 |
Totaal | 19 230 | 19 353 | 26 116 | 27 116 | 27 116 |
Bovenstaande informatie is bedoeld voor de Staten-Generaal. Aan dit overzicht kunnen geen rechten worden ontleend.
Prestatie-indicatoren
Prestatie-indicatoren
De voortgang van het beleid wordt gemeten met de volgende kengetallen:
2008 | 2009 | |
|---|---|---|
1. Percentage Wmo-cliënten dat aangeeft dat de Wmo ondersteuning bijdraagt aan het zelfstandig wonen en meedoen in de samenleving | 91% | – |
2. Percentage Wmo-cliënten dat aangeeft dat de Wmo ondersteuning bijdraagt aan het langer zelfstandig blijven | – | 81% |
3. Percentage Wmo-cliënten dat aangeeft dat de Wmo ondersteuning bijdraagt aan meedoen in de samenleving | – | 74% |
Bron
1. Rapportage tevredenheidsonderzoeken cliënten Wmo SGBO 2008 juni 2008.
2. Conceptrapportage tevredenheidsonderzoek cliënten Wmo 2009 SGBO/BMC. De vraag of de ondersteuning van de Wmo bijdraagt aan het zelfstandig kunnen blijven wonen en/of meedoen aan de maatschappij is in 2009 gesplitst in twee aparte vragen.
3. Conceptrapportage tevredenheidsonderzoek cliënten Wmo 2009SGBO/ BMC.
Instrumenten voor actieve participatie
• Welzijn nieuwe stijl
Om de Wmo vernieuwend en in volle breedte uit te voeren hebben het Ministerie van VWS, de VNG en de MOgroep gezamenlijk in 2010 de ontwikkeling van »Welzijn nieuwe stijl» voorbereid (circa € 2,0 miljoen). Dit gaat uit van acht bakens (of kwaliteitskenmerken) die richting moeten geven aan de uitvoering en de sturing door de instellingen en gemeenten. Meer specifiek draait het om de verbetering van de kwaliteit van het welzijnswerk en de verbetering van de relatie opdrachtgever/gemeente en opdrachtnemer/instelling.
Welzijn nieuwe stijl is:
– Gericht op de vraag achter de vraag;
– Gebaseerd op eigen kracht van de burger;
– Direct erop af/outreachend werken;
– Formeel en informeel in optimale verhouding;
– Doordachte balans tussen individueel en collectief;
– Integraal werken;
– Niet vrijblijvend maar resultaatgericht;
– Gebaseerd op ruimte voor de professional.
Het programma wil stimuleren, inspireren en concrete handreikingen bieden. Daarbij wordt aangesloten bij wat gemeenten en instellingen al aan verbeteringen doorvoeren en de fase waarin dat proces verkeert.
• Herziening financieel arrangement Wmo
In de Wmo gaat momenteel circa € 5 miljard om, verdeeld over middelen voor huishoudelijke hulp (circa € 1,1 miljard) en welzijnsmiddelen/middelen van de oude Wet Voorziening Gehandicapten (circa € 3,5 miljard).
Het zogenoemde «financieel arrangement Wmo», waarover de Kamer op 11 januari 2007 uitvoerig is geïnformeerd, functioneert in beginsel adequaat. Adequaat in de zin dat dit arrangement het bereiken van de Wmo-doelstellingen niet belemmert. De afspraken nodigen momenteel evenwel onvoldoende uit om meer te investeren in collectieve voorzieningen (onder meer door welzijnsorganisaties) dan in individuele voorzieningen. De afspraken vormen ook geen stimulans om meer verbindingen te leggen met andere lokale domeinen, zoals de Wet werk en bijstand en de Wet Sociale Werkvoorziening, waardoor het beroep op huishoudelijke hulp kan worden verminderd. Daarom werkt het kabinet aan een meer toekomstbestendig financieel arrangement. Daarmee ligt er nadrukkelijk ook een verbinding met het verder tot wasdom komen van vernieuwend welzijn. Samen met de VNG wordt bezien hoe een meer robuust financieel arrangement kan worden gecreëerd, dat ook meer rust brengt in de gemeentelijke budgetten, waardoor de mogelijkheid van het maken van meer langdurige afspraken met ketenpartners wordt gefaciliteerd. Juist in het kader van de Wmo – waar het veelal draait om het tot stand komen van sociale netwerken – zijn dergelijke meer langdurige en op samenwerking gerichte afspraken van groot belang. De gedachten gaan daarbij – binnen het kader van de Wmo – uit naar het «ontschotten» van het budget voor huishoudelijke hulp en de overige budgetten.
Daarbij past ook een betere registratie en monitoring van het Wmo-budget. Daarnaast gaat het om betere stimulansen «rond» de Wmo, bijvoorbeeld als het gaat om de relatie met preventie en de huisarts of de stimulansen voor samenwerking tussen de Wmo en de AWBZ (€ 0,5 miljoen).
• Beter in Meedoen
In 2008 is het stimuleringsprogramma «Beter in meedoen» van start gegaan dat wordt uitgevoerd door Movisie en het Verwey-Jonkerinstituut (€ 1,4 miljoen). Het programma loopt tot en met 2012 en heeft als doel om de kwaliteit van de uitvoering van de Wmo te verbeteren. In samenwerking met de MO-groep worden bij de welzijnsinstellingen bestaande interventies verzameld en verrijkt. Er is een databank met effectieve interventies in de sociale sector gelanceerd, die eind 2011 ongeveer 50 interventies zal omvatten. Alle producten die worden ontwikkeld in «Beter in meedoen» zullen worden gebruikt bij de uitvoering van «Welzijn nieuwe stijl».
• Werkplaatsen Wmo
Ter uitvoering van het amendement Wolbert (kamerstuk 31 700 XVI nr. 35) zijn in september 2009 verspreid over het land zes Wmo-werkplaatsen gestart voor een periode van drie jaar. In de werkplaatsen werken hogescholen, instellingen en gemeenten samen aan onderzoek en ontwikkeling van nieuwe werkvormen voor zorg en welzijn.
In aanvulling op het programma «Beter in Meedoen», ligt de nadruk bij de werkplaatsen meer op ontwikkeling en de doorvertaling naar opleidingen. De resultaten worden ook beschikbaar gesteld aan gemeenten, organisaties uit de zorg- en welzijnssector en andere belangstellenden.
Voor 2011 is er subsidie van € 0,8 miljoen verleend voor zes werkplaatsen. Tot nu toe heeft iedere werkplaats vijf of meer praktijken opgezet die zich richten op verschillende terreinen van de Wmo. In 2011 loopt de uitvoeringsfase van de praktijken door en start de analysefase. Er verschijnen rapportages met daarin ervaringen met de gebruikte methoden, professionele inzet, vaardigheden en randvoorwaarden. Ook deze resultaten worden benut in het kader van «Welzijn nieuwe stijl».
• De Kanteling
Voorgaande trajecten richtten zich voornamelijk op effectieve en vernieuwende methoden in de uitvoering. Het project «De Kanteling» richt zich in het bijzonder op de toepassing van de in de Wmo vervatte compensatieplicht (€ 0,8 miljoen). Daarbij gaat het om de omslag van «het afhandelen van een aanvraag» naar «een brede intake over wensen én (eigen) mogelijkheden van de burger». Uitgangspunten zijn eigen kracht, zelfredzaamheid en het benutten van het sociale netwerk. Onder leiding van de VNG zijn twaalf pilot-gemeenten aan de slag om de compensatieplicht op een nieuwe manier vorm te geven. De Chronisch zieken en Gehandicapten (CG)-Raad is in samenwerking met de Centrale Samenwerkende Ouderenorganisaties (CSO) en het Programma Versterking Cliënten Positie (VCP) tegelijkertijd en in goede afstemming gestart om deze kanteling op gang te brengen bij de lokale cliënten- en ouderenorganisaties en Wmo-raden. Een nieuwe (gekantelde) modelverordening moet er voor zorgen dat ook in juridische termen de nieuwe werkwijze (van aanbod naar vraaggericht) van gemeenten geborgd is.
• Verspreiden kennis Wmo
Movisie ondersteunt gemeenten en instellingen bij de uitvoering van de Wmo en aanpalende terreinen door middel van het verzamelen, verrijken, valideren en verspreiden van kennis op het terrein van de Wmo. Movisie ontvangt hiervoor een subsidie van € 9,3 miljoen per jaar. De activiteiten worden uitgevoerd in zeven programma’s, die worden ingevuld door vragen uit het veld. De resultaten zijn te vinden op of via de website van Movisie (www.movisie.nl).
• Lokale cliëntenparticipatie
Een bijzonder project van Movisie richt zich op lokale cliëntenparticipatie. Deze participatie is van groot belang voor het welslagen van de Wmo, waar een grote nadruk ligt op «horizontale verantwoording». Hiertoe is een «kenniscentrum cliëntenparticipatie» opgericht. Dit kenniscentrum richt zich zowel op cliënten als op gemeenten die (kwetsbare) mensen willen betrekken bij hun Wmo-beleid. VWS stelt een plan van aanpak op om gemeenten in staat te stellen de consultatie van in het bijzonder kleine doelgroepen zoals mensen met een verstandelijke handicap of een chronisch psychiatrische aandoening te verbeteren (€ 0,1 miljoen).
• Basisfuncties sociale samenhang
Voor het kunnen participeren zijn sociale netwerken – óók in de buurt – cruciaal. Bovendien is het versterken van sociale verbanden tussen burgers een effectieve manier om informele zorg en hulp tot stand te laten komen. Zo kan een onnodig beroep op professionele zorg worden voorkomen. Bovendien draagt een prettige en vertrouwde woonbuurt bij aan de kwaliteit van het bestaan. De Wmo is een belangrijk instrument voor gemeenten om sociale samenhang te vergroten. Gemeenten vinden de breed geformuleerde doelstelling van het eerste prestatieveld van de Wmo (het bevorderen van sociale samenhang in dorpen, wijken en buurten) evenwel te abstract. In 2011 en 2012 worden – samen met de gemeenten van het project «Wmo-in-de-buurt» en met relevante landelijke veldpartijen – basisfuncties voor sociale samenhang ontwikkeld (€ 0,2 miljoen). Dit in lijn met de eerder ontwikkelde basisfuncties voor mantelzorg en vrijwilligerswerk.
• Erbij horen
Sociale samenhang hangt onder meer af van het netwerk van mensen waarop je een beroep kunt doen. Veel mensen hebben een te beperkte kring van mensen waarop ze tijdelijk terug kunnen vallen en ervaren eenzaamheid. Het gaat hier om circa 10% van de bevolking in alle leeftijdsgroepen en een toenemend aantal bij ouderen. Veel zorgvragen zijn ook gerelateerd aan eenzaamheid. Bestrijding van eenzaamheid vraagt een actieve lokale overheid die samen met welzijnsinstellingen, zorginstellingen en lokale vrijwilligersorganisaties nagaat waar de doelgroep zit en over de domeinen heen een aanpak ontwikkelt. Samen met de «Coalitie Erbij», een organisatie van publieke en private partijen, wil het Ministerie van VWS een stimulans geven aan «Erbij horen» (€ 0,2 miljoen per jaar). In dat kader wordt gewerkt aan deskundigheidsbevordering, waaronder het herkennen en bewustmaken van professionals voor eenzaamheid, de maatschappelijke gevolgen daarvan en wat er tegen te doen is.
In 2011 wordt ten slotte onderzoek gedaan naar de activiteiten die gemeenten en andere lokale partijen ondernemen om eenzame mensen te bereiken en uit hun isolement te halen. Het rapport zal ook inzicht geven in mogelijke effectieve methoden van eenzaamheidsbestrijding.
44.3.2 Burgers bieden anderen vrijwillige ondersteuning en kunnen gebruik maken van (organisaties van) vrijwillige ondersteuning
Motivering
Motivering
Onze samenleving kent veel mensen die er niet voldoende in slagen om (al dan niet met hun eigen netwerk) voor zichzelf te zorgen of om te participeren. De inzet van vrijwilligers of mantelzorgers draagt bij aan hun zelfredzaamheid, hun participatie en zorgt voor het vergroten van de onderlinge betrokkenheid en sociale samenhang in onze maatschappij. Het belangeloos inzetten voor een ander levert vrijwilligers en mantelzorgers ook voldoening, nieuwe ervaringen en kennis op.
Daarbij wordt gestreefd naar het behoud van het aantal mantelzorgers en een toename van het aantal vrijwilligers. Om diverse redenen (vergrijzing, individualisering, personeelstekorten in de zorg, beperking van het verzekerd pakket en de roep om langer te moeten blijven werken) staat er druk op de mantelzorg. Verder moet overbelasting van deze mensen, die cruciale ondersteuning bieden, worden voorkomen. Vooral bij specifieke groepen als jonge mantelzorgers. Voor 450 000 mantelzorgers geldt dat ze overbelast zijn of dreigen te raken.
Gemeenten zijn op grond van de Wmo primair verantwoordelijk voor de ondersteuning van vrijwilligers en mantelzorgers, bijvoorbeeld door een adequaat ondersteuningsaanbod voor mantelzorgers en vrijwilligers aan te bieden. Om genoemde doelstellingen te kunnen realiseren zijn er evenwel ook taken voor het Rijk, deels ter ondersteuning van gemeenten, deels waar het gaat om taken die beter op nationaal niveau kunnen worden opgepakt, zoals het beter kunnen combineren van werk en mantelzorg of het faciliteren van de samenwerking tussen de professionele zorg, informele zorg en de cliënt.
2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|
Instellingssubsidies | 4 354 | 4 354 | 4 354 | 4 354 | 4 354 |
Mezzo, Rode Kruis en Zonnebloem | 4 354 | 4 354 | 4 354 | 4 354 | 4 354 |
Stimuleringsregeling | 65 000 | 65 000 | 65 000 | 65 000 | 65 000 |
Vergoeding aan mantelzorgers | 65 000 | 65 000 | 65 000 | 65 000 | 65 000 |
Projectsubsidies | 8 982 | 7 926 | 7 959 | 7 959 | 7 959 |
Waarvan onder andere: | |||||
Kennisverwerken/verspreiden met betrekking tot mantelzorg | 600 | 600 | 600 | 600 | 600 |
Deskundigheidsbevordering vrijwillige inzet | 3 500 | 2 500 | 2 500 | 2 500 | 2 500 |
Behoud van aantal mantelzorgers en versterken vrijwillige inzet | 4 000 | 4 000 | 4 000 | 4 000 | 4 000 |
Europees Jaar van het Vrijwilligerswerk | 500 | 100 | 0 | 0 | 0 |
Bedrijven en vrijwilligers en mantelzorgers | 135 | 45 | 63 | 0 | 0 |
Totaal | 78 336 | 77 280 | 77 313 | 77 313 | 77 313 |
Bovenstaande informatie is bedoeld voor de Staten-Generaal. Aan dit overzicht kunnen geen rechten worden ontleend.
Prestatie-indicatoren
Prestatie-indicatoren
De voortgang van het beleid wordt gemeten met de volgende indicatoren:
2002 | 2008 | Streefwaarde 2011 | Streefwaarde lange termijn | |
|---|---|---|---|---|
1. Aantal mantelzorgers (x 1 miljoen) | – | 2,6 | 2,6 | ≥ 2,6 |
2. Percentage vrijwillige inzet van het aantal mensen van 18 jaar en ouder. | 42% | 42% | > 42% | ≥ 42% |
Bron & toelichting
1. De Toekomst van mantelzorg, SCP oktober 2009 en Blijvend in Balans; een Toekomstverkenning van Informele Zorg, SCP juni 2007.
2. Toekomstverkenning Vrijwillige Inzet 2015, SCP juni 2007 en Vrijwillige Inzet 2008, CBS april 2009. Het SCP meet iedere vijf jaar de participatie aan het vrijwilligerswerk in het kader van het Tijdsbestedingsonderzoek (Tbo). De volgende keer zal dat in 2010/11 zijn. Het CBS meet iedere twee jaar de deelname aan vrijwilligerswerk in het kader van het Permanent Onderzoek Leefsituatie (POLS). De volgende keer zal dat in 2010 zijn. Dan wordt ook voor het eerst de mantelzorg in de meting opgenomen.
Instrumenten voor mantelzorg en vrijwillige ondersteuning
• Verspreiden van kennis over mantelzorg en vrijwilligerswerk.
Het Ministerie van VWS subsidieert Movisie, het Expertisecentrum Mantelzorg, Mezzo (belangenorganisatie mantelzorgers) en Vilans (totaal € 5,0 miljoen) voor het verspreiden van kennis over vrijwilligerswerk en mantelzorg onder gemeenten en organisaties. Tevens ondersteunen zij gemeenten en organisaties bij de toepassing daarvan. Movisie voert bijvoorbeeld het project rond de invoering van de basisfuncties voor de ondersteuning van mantelzorgers en vrijwilligers uit, het Expertisecentrum mantelzorg besteedt onder meer aandacht aan de relatie tussen de professionele en de informele zorg en Mezzo besteedt veel aandacht aan de kwaliteit van de ondersteuning alsmede de relatie tussen werk en mantelzorg. Vilans voert onder meer samen met landelijke en regionale organisaties het programma «Zorg Beter met Vrijwilligers» uit. Dat bestaat uit de begeleiding en ondersteuning van verbetertrajecten voor het vrijwilligersbeleid van individuele zorgorganisaties.
• Lokale ondersteuning mantelzorgers en vrijwilligersorganisaties
Een belangrijk onderdeel van de beleidsbrief «Voor Elkaar» is het opstellen en invoeren van basisfuncties voor vrijwilligerswerk en mantelzorg. Daarbij gaat het om functies waarvan het kabinet van mening is dat iedere burger – waar hij of zij ook woonachtig is – op zou mogen rekenen.
Gedacht moet worden aan informatieverstrekking, praktische en emotionele ondersteuning, respijtzorg, begeleiding, etcetera.
Het versterken van de lokale infrastructuur vindt in 2011 verder plaats via de makelaarsfunctie maatschappelijke stage en vrijwilligerswerk (€ 4,0 miljoen). Deze makelaars helpen onder meer stagiairs bij het vinden van een plek bij vrijwilligersorganisaties. Het doel hiervan is dat de maatschappelijke stagiair van nu de vrijwilliger van de toekomst wordt.
• Regeling deskundigheidsbevordering vrijwilligers
In het kader van deze regeling kunnen landelijke vrijwilligersorganisaties, als voldaan wordt aan bepaalde criteria, subsidie aanvragen voor training van hun vrijwilligers. Voor deze regeling – die nadrukkelijk die organisaties probeert te bereiken die uit hoofde van hun aard en functie onvoldoende kunnen worden ondersteund door gemeenten – is in 2011 een bedrag van € 3,5 miljoen beschikbaar. In 2010 werden 52 subsidieaanvragen gehonoreerd; het gemiddeld toegekende subsidiebedrag was € 103 600.
• Bedrijven en vrijwilligers en mantelzorgers
Samen met het bedrijfsleven wordt het vrijwilligerswerk door werknemers gestimuleerd en de aandacht voor mantelzorg in personeelsbeleid vergroot, door bijvoorbeeld meer aandacht te schenken aan flexibel werken, voor ondersteuning van mantelzorgers op het werk, het betrekken van mantelzorg bij functioneringsgesprekken, etcetera. Dat geschiedt onder meer door de inzet van ambassadeurs (Menzis, Isalaklinieken vanaf 2009 en vanaf 2010 Microsoft, Waterland Ziekenhuis, Tinguely Netwerk en gemeente Amersfoort). Een en ander kan ook tot uitdrukking komen in door sociale partners af te sluiten CAO’s.
Vanaf maart 2010 tot begin 2011 loopt een traject om leidinggevenden bij de rijksoverheid meer bewust te maken van het belang van een goede ondersteuning van werknemers die mantelzorg verlenen. Dit traject is samen met het Ministerie van Binnenlandse Zaken en Koninkrijksrelaties opgestart.
MVO-Nederland wordt tot en met 2012 gesubsidieerd voor de uitvoering van het programma «Maatschappelijk Betrokken Ondernemen» (MVO) (€ 0,1 miljoen). Het doel van dit programma is het stimuleren van vrijwilligerswerk door werknemers, onder meer door het bieden van workshops aan bedrijven, het ontwikkelen van een monitor en het organiseren van een congres.
• Regeling waardering mantelzorgers
Mensen die langdurig voor een ander zorgen kunnen – binnen bepaalde randvoorwaarden – in aanmerking komen voor een waardering voor de door hen verleende ondersteuning (mantelzorgcompliment). Het gaat bij dat mantelzorgcompliment om ondersteuning die leidt tot besparing op geïndiceerde zorg. De regeling wordt uitgevoerd door de Sociale Verzekeringsbank. In 2009 werd aan 96 802 mantelzorgers een compliment toegekend (inclusief nabetalingen over 2007 en 2008). De verwachting is dat in 2010 circa 268 000 mantelzorgers een mantelzorgcompliment ontvangen (inclusief nabetalingen over 2009). Voor het mantelzorgcompliment is een bedrag van € 65,0 miljoen beschikbaar.
• Europees Jaar van het Vrijwilligerswerk.
Door de Europese Raad is het jaar 2011 uitgeroepen tot het «jaar van het Vrijwilligerswerk». Veel mensen dragen in Nederland belangeloos bij aan het functioneren van de samenleving. Ze doen dit op alle terreinen, maar in het bijzonder bij sport, zorg, onderwijs en cultuur. De economische vervangingswaarde van de inzet van vrijwilligers bedraagt minimaal € 8 miljard. In het Europees jaar van het Vrijwilligerswerk wordt het belang van al deze vrijwilligers belicht. Movisie organiseert het «jaar van het Vrijwilligerswerk». Hiervoor is in 2011 € 0,5 miljoen en in 2012 € 0,1 miljoen beschikbaar.
44.3.3 Burgers met beperkingen kunnen gebruik maken van (algemene) voorzieningen en professionele ondersteuning
Motivering
Motivering
Mensen met een beperking moeten kunnen deelnemen aan de samenleving. Vaak lukt dat met ondersteuning uit hun eigen netwerk en door hulp van vrijwilligers of mantelzorgers. Ook door het voorkomen of wegnemen van drempels kunnen mensen met beperkingen op voet van gelijkheid gebruik maken van algemene voorzieningen. Als zij er, al dan niet met behulp van informele hulp, niet in slagen voor zichzelf te zorgen of op eigen kracht te participeren, dan wordt dit met professionele ondersteuning of specifieke voorzieningen alsnog mogelijk gemaakt.
Om de positie van mensen met een beperking te verbeteren richt het kabinet zich op:
• Het bevorderen van gelijke behandeling door het wegnemen van drempels (fysiek en sociaal) en het bevorderen van gelijke behandeling door het verbeteren van de individuele rechtsbescherming;
• Specifieke voorzieningen daar waar algemene voorzieningen niet toegankelijk zijn, onder andere op het terrein van het vervoer;
• Het versterken van het beleid van gemeenten gericht op een samenhangende aanpak van welzijn, wonen en zorg voor mensen met een beperking;
• Het verbeteren van de lokale cliëntondersteuning.
2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|
Projectsubsidies | 5 685 | 5 768 | 5 768 | 5 768 | 5 768 |
Waarvan onder andere: | |||||
VN-verdrag | 300 | 300 | 150 | 150 | 150 |
Woningaanpassingen | 3 993 | 3 993 | 3 993 | 3 993 | 3 993 |
Wonen met zorg en ondersteuning | 500 | 500 | 600 | 600 | 600 |
Alles toegankelijk | 600 | 600 | 600 | 600 | 600 |
Uitbreiding Wet gelijke behandeling op grond van handicap of chronische ziekte | 100 | 100 | 0 | 0 | 0 |
Taakgroep Handicap en Lokale Samenleving | 88 | 0 | 0 | 0 | 0 |
Opdrachten | 60 280 | 60 280 | 60 280 | 60 280 | 60 280 |
Bovenregionaal vervoer (Valys) | 60 280 | 60 280 | 60 280 | 60 280 | 60 280 |
Totaal | 65 965 | 66 048 | 66 048 | 66 048 | 66 048 |
Bovenstaande informatie is bedoeld voor de Staten-Generaal. Aan dit overzicht kunnen geen rechten worden ontleend.
Prestatie-indicatoren
Prestatie-indicatoren
De voortgang van het beleid wordt gemeten met de volgende indicatoren:
2006 | 2007 | 2008 | 2009 | Streefwaarde 2011 | Streefwaarde lange termijn | |
|---|---|---|---|---|---|---|
1. Klanttevredenheid over Valys | 8,3 | 7,1 | 8,0 | 8,5 | > 8,6 | > 8,6 |
2. Percentage 65+ dat extramuraal woont | 92,7% | 92,9% | 93,0% | 93,2% | > 93,2% | > 93,2% |
Bron & toelichting
1. Jaarlijks tevredenheidonderzoek Valys.
2. CBS (cijfers demografie) en NZa (cijfers over het aantal intramurale plaatsen). Het cijfer over 2009 betreft een voorlopig cijfer.
Instrumenten voor de bevordering van gelijke behandeling
• Uitbreiding Wet gelijke behandeling op grond van handicap of chronische ziekte
Eind 2010 zal de AMvB voor een toegankelijk openbaar vervoer in werking treden. De Wet gelijke behandeling op grond van handicap of chronische ziekte (Wgbh/cz) zal daarmee ook voor het openbaar vervoer van kracht worden. De Wgbh/cz was al van toepassing op de terreinen arbeid, onderwijs en wonen. In het kader van het VN-verdrag inzake de rechten van personen met een handicap en van de voorgestelde EU-ontwerprichtlijn gelijke behandeling wordt onderzocht wat de gevolgen kunnen zijn voor de (uitbreiding van de) Wgbh/cz (€ 0,1 miljoen).
• AllesToegankelijk
Vilans beheert, in samenspraak met onder andere vertegenwoordigers van ondernemers en cliëntenorganisaties, de interactieve website www.allestoegankelijk.nl. Dit is een informatiebank met goede voorbeelden van toegankelijkheid op verschillende terreinen, die voor iedereen te raadplegen is. Naast de uitgebreide, interactieve website beheert Vilans ook een helpdesk. Doel is de toegankelijkheid van goederen en diensten voor mensen met een beperking te vergroten (€ 0,6 miljoen).
• Het VN-verdrag inzake de rechten van personen met een handicap
Het kabinet zet zich actief in voor het ratificeren van het «Verdrag inzake de rechten van personen met een handicap». Na een grondige analyse van bestaande wetten door alle betrokken departementen zijn de consequenties van het Verdrag voor de Nederlandse wetten in kaart gebracht. De conclusies worden opgenomen in de voorstellen voor de goedkeuringswet en de invoeringswet. Deze zullen in het najaar van 2010 aan de Raad van State worden voorgelegd. Tevens heeft het kabinet een wetsvoorstel aan de Raad van State voorgelegd voor de oprichting van een nationaal mensenrechteninstituut dat (onder meer) toezicht op de naleving van het verdrag zal houden. Het kabinet zal na parlementaire goedkeuring initiatieven ontplooien en ondersteunen gericht op de bekendheid van dit Verdrag (€ 0,3 miljoen).
• De Taakgroep Handicap en Lokale Samenleving
De Taakgroep Handicap en Lokale Samenleving heeft zich de afgelopen jaren ingespannen om de positie van burgers met beperkingen bij diverse gemeenten onder de aandacht te brengen en «inclusief denken en doen» bij gemeenten te stimuleren. Dit heeft in veel gevallen geleid tot samenwerking tussen belangenorganisaties en gemeentebesturen.
De projectperiode van de taakgroep eindigt op 31 maart 2011. De ervaringen van de taakgroep zullen worden vastgelegd en verspreid, zodat deze een voorbeeld kunnen vormen voor gemeenten die besluiten de participatie van burgers met beperkingen met inclusief beleid te gaan bevorderen (€ 0,1 miljoen).
Instrumenten met betrekking tot beschikbaarheid specifieke voorzieningen
• Wonen met ondersteuning en zorg
De minister van VWS voert samen met de minister voor WWI en partijen in het veld het Actieplan «Beter (t)huis in de buurt; Samenwerken aan wonen, welzijn en zorg 2007–2011» (kamerstuk 31 200 XVIII nr. 48) uit. In 2011 richt het kabinet zich op twee thema’s, namelijk «lokale samenwerking» en «regievoering door de gemeente». In 2009 is een ondersteuningsprogramma («Wonen + welzijn + zorg: maak het samen!») gestart dat in 2011 wordt afgerond. Met dit ondersteuningsprogramma wordt individuele en collectieve ondersteuning (adviseurs) aan een aantal gemeenten geboden bij vraagstukken rond lokale samenwerking en regievoering door de gemeente. Tevens wordt een «gereedschapskist» met instrumenten gecomplementeerd en ter beschikking gesteld van gemeenten en samenwerkingspartners. Belangrijke focus in 2011 is het implementeren van de in 2010 ontwikkelde handreiking voor gemeenten voor het maken van lokaal beleid voor de ondersteuning van mensen met een beperking. Daarnaast voeren ook veldpartijen in het kader van het actieplan activiteiten uit die waar wenselijk en mogelijk vanuit het Rijk worden ondersteund ( € 0,5 miljoen). Het stimuleren van de totstandkoming van voldoende geschikte woningen en een goede lokale infrastructuur van ondersteuning en zorg draagt behalve aan «meedoen» bij aan vermindering van het beroep op (dure) intramurale AWBZ-zorg.
• Bovenregionaal vervoer gehandicapten (Valys)
Valys is bedoeld om bovenregionaal sociaalrecreatief vervoer per (deel)taxi te bieden aan mensen met een mobiliteitsbeperking. Dit is een aanvulling op het (nog onvoldoende toegankelijke) openbaar vervoer en het gemeentelijke Wmo-vervoer. In 2011 blijft er bijzondere aandacht voor de kwaliteit voor de reiziger, met name door te blijven sturen op punctualiteit van het vervoer. Hiertoe is als onderdeel van de verbeteragenda voor Valys een compensatieregeling bij vertraging voor de reizigers geïntroduceerd. Aandachtspunt blijft de beheersbaarheid van de uitgaven. De uitgaven lopen gestaag op, omdat ondanks de daling van het percentage Valys-pashouders dat daadwerkelijk reist, het absolute aantal pashouders dat gebruik maakt van de regeling nog steeds stijgt. Mede daarom worden voorstellen uitgewerkt voor de toekomst van Valys. Daarbij zal onder meer een relatie gelegd worden met de verbeteringen in de toegankelijkheid van het openbaar vervoer en de samenhang met andere vervoersregelingen, maar ook met de opgedane ervaringen in de pilots doelgroepenvervoer en de meerwaarde die voor gebruikers gerealiseerd kan worden (€ 60,3 miljoen).
2006 | 2007 | 2008 | 2009 | |
|---|---|---|---|---|
1. Aantal pashouders met standaard pkb Valys | 120 433 | 168 876 | 209 592 | 257 744 |
2. Aantal pashouders met hoog pkb Valys | 5 210 | 6 588 | 7 444 | 8 128 |
3. Totaal aantal pashouders Valys | 125 643 | 175 464 | 217 036 | 265 872 |
4. Percentage van het aantal Valys-pashouders dat daadwerkelijk reist met bovenregionaal vervoer gehandicapten | 64,2% | 63,5% | 59,5% | 54,7% |
Bron & toelichting
Managementinformatie Valys conform de maandelijkse facturen van de vervoerder. Het aantal pashouders neemt maandelijks toe.
pkb = persoonlijk kilometer budget
Instrumenten om de cliëntondersteuning te verbeteren
• (P) Cliëntondersteuning mensen met een beperking
Er wordt aan de ontwikkeling en implementatie van een visie op cliëntondersteuning gewerkt. Daarbij wordt nadrukkelijk de positie van MEE betrokken. MEE-organisaties bieden cliëntondersteuning aan mensen met een beperking. Daarvoor ontvangen zij subsidie van het CVZ op basis van de AWBZ (€ 180,8 miljoen). Conform de subsidieregeling maken MEE-organisaties afspraken met gemeenten in hun werkgebied. In de subsidievoorwaarden 2011 is het aantal netto inzetbare uren van een MEE-consulent verhoogd, waardoor er met hetzelfde geld meer cliënten kunnen worden geholpen.
2005 | 2006 | 2007 | 2008 | 2009 | Geraamd 2010 | |
|---|---|---|---|---|---|---|
1. Aantal cliënten MEE-organisaties | 82 531 | 91 183 | 100 546 | 99 192 | 100 676 | 100 700 |
2. Aantal diensten MEE-organisaties | 122 417 | 163 675 | 185 976 | 168 715 | 171 409 | 171 500 |
3. Totaal aantal MEE-organisaties | 26 | 25 | 23 | 23 | 22 | 22 |
Bron
MEE-Nederland.
44.3.4 Burgers met (psycho)sociale problemen kunnen gebruik maken van tijdelijke ondersteuning
Motivering
Motivering
Een bijzondere doelgroep binnen de maatschappelijke ondersteuning betreft de cliënten van de maatschappelijke opvang (MO) en vrouwenopvang (VO). Doel is mensen, die daar hun toevlucht hebben gezocht, te beschermen cq. te ondersteunen en perspectief te bieden om daarna weer mee te kunnen doen in de samenleving. Daarvoor is een samenhangend (lokaal) beleid nodig op het gebied van maatschappelijke ondersteuning, veiligheid, wonen, zorg, inkomen en dagbesteding. Meer en meer komt de nadruk te liggen op preventie en nazorg cq. participatie.
Voor de overheid ligt er een bijzondere verantwoordelijkheid om slachtoffers van geweld in afhankelijkheidsrelaties acute bescherming te bieden en ze te ondersteunen om weer een normaal leven zonder geweld op te bouwen. De inzet is om zo vroeg mogelijk in te grijpen om geweld te kunnen stoppen. Om dit te bewerkstelligen worden verschillende maatregelen ingezet. Een en ander is onder meer verwoord in de beleidsbrief «Beschermd en Weerbaar» (kamerstuk 28 345 nr. 51), die ook in 2011 ten uitvoer wordt gebracht. Bij geweld in afhankelijkheidsrelaties gaat het onder meer om huiselijk geweld, eergerelateerd geweld en vrouwelijke genitale verminking.
Bij de uitvoering van dit beleid werkt het Ministerie van VWS nauw samen met andere ministeries, waaronder Justitie, Sociale Zaken en Werkgelegenheid, Onderwijs, Cultuur en Wetenschappen en de programmaministeries Jeugd en Gezin en Wonen, Wijken en Integratie.
2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|
Instellingssubsidies/Structurele subsidies | 905 | 905 | 905 | 905 | 905 |
Stichting Korrelatie | 676 | 676 | 676 | 676 | 676 |
SOS telefonische Hulpdiensten | 229 | 229 | 229 | 229 | 229 |
Projectsubsidies | 11 108 | 11 312 | 11 667 | 11 667 | 11 667 |
Waarvan onder andere: | |||||
Zwerfjongeren | 500 | 500 | 500 | 500 | 500 |
Beschermd en weerbaar: | 9 834 | 9 150 | 7 200 | 7 200 | 7 200 |
Waarvan onder andere: | |||||
– Vrouwelijke Genitale Verminking | 1 300 | 1 200 | 1 200 | 1 200 | 1 200 |
– Meldcode huiselijk geweld en kindermishandeling | 2 000 | 1 950 | 0 | 0 | 0 |
– Mensenhandel | 1 200 | 1 200 | 1 200 | 1 200 | 1 200 |
– Mannenopvang | 1 200 | 1 200 | 1 200 | 1 200 | 1 200 |
– Meisjesprojecten | 1 600 | 1 600 | 1 600 | 1 600 | 1 600 |
Opdrachten | 750 | 750 | 750 | 750 | 750 |
Longitudinaal onderzoek dak- en thuislozen | 300 | 300 | 300 | 300 | 300 |
Versterking kwaliteit MO/VO/Oggz | 250 | 250 | 250 | 250 | 250 |
Specifieke uitkeringen/betalingen via het Gemeentefonds | 6 246 | 8 746 | 8 746 | 8 746 | 8 746 |
Loonbijstelling decentralisatie-uitkering Vrouwenopvang | 1 246 | 1 246 | 1 246 | 1 246 | 1 246 |
Uitbreiding capaciteit Vrouwenopvang | 5 000 | 7 500 | 7 500 | 7 500 | 7 500 |
Totaal | 19 009 | 21 713 | 22 068 | 22 068 | 22 068 |
Bovenstaande informatie is bedoeld voor de Staten-Generaal. Aan dit overzicht kunnen geen rechten worden ontleend.
Prestatie-indicatoren
Prestatie-indicatoren
Een prestatie-indicator voor de maatschappelijke opvang zal worden bepaald aan de hand van het «plan van aanpak maatschappelijke opvang fase 2», dat vermoedelijk in het najaar van 2010 wordt vastgesteld met de G4. Op basis van het advies over het stelsel vrouwenopvang (2010) zal een (nieuwe) prestatie-indicator voor de vrouwenopvang worden geformuleerd. Deze indicator zal in de begroting 2012 worden opgenomen.
Aantal plaatsen 2007 | Percentage 2007 | Aantal plaatsen 2008 | Percentage 2008 | |
|---|---|---|---|---|
Capaciteit Maatschappelijke opvang (MO) | ||||
1. Dagopvang | 3 047 | 21% | 3 687 | 21% |
2. Nachtopvang | 1 783 | 12% | 1 794 | 10% |
3. 24 uurs (crisis)opvang | 903 | 6% | 879 | 5% |
4. 24 uurs meerzorg | 749 | 5% | 811 | 5% |
5. 24 uurs woonvoorziening | 3 780 | 26% | 4 165 | 23% |
6. Begeleid wonen | 4 312 | 29% | 5 875 | 33% |
7. Preventie projecten | 61 | < 1% | 161 | < 1% |
8. Sociale activering | 30 | < 1% | 460 | < 3% |
Totaal Maatschappelijke opvang | 14 665 | 100% | 17 862 | 100% |
Capaciteit Vrouwenopvang (VO) | ||||
9. Dagopvang | 210 | 7% | 210 | 7% |
10. Nachtopvang | 23 | 1% | 27 | 1% |
11. 24 uurs (crisis)opvang | 305 | 10% | 358 | 11% |
12. 24 uurs meerzorg | 949 | 31% | 1 033 | 32% |
13. 24 uurs woonvoorziening | 904 | 29% | 963 | 30% |
14. Begeleid wonen | 626 | 20% | 480 | 15% |
15. Preventie projecten | 50 | 2% | 117 | 4% |
Totaal Vrouwenopvang | 3 067 | 100% | 3 188 | 100% |
Bron & toelichting
Jaarbericht 2009 monitor maatschappelijke opvang.
Bovenstaande tabel laat de capaciteit maatschappelijke opvang en vrouwenopvang naar voorzieningensoort in 2007 en 2008 zien. Het betreft een geschatte 100% capaciteit van de bij de Federatie Opvang aangesloten instellingen die in 2008 opvang leverden.
De tabel is opgesteld op basis van een wisselende set responderende instellingen, waardoor het vergelijken van de jaren met enige voorzichtigheid dient te gebeuren. Zo lijkt uit de tabel te wijzen dat de capaciteit vrouwenopvang voor begeleid wonen is afgenomen. Dit hoeft echter geen afname van het aantal plaatsen begeleid wonen te betekenen. Een verklaring zou kunnen zijn dat bij een fusie tussen twee instellingen de capaciteit is gelabeld als 24-uurs opvang in plaats van begeleid wonen.
Uit bovenstaande kengetallen wordt zichtbaar dat de capaciteit van de maatschappelijke opvang in de afgelopen jaren is toegenomen. Met name het aantal plaatsen voor begeleid wonen is fors gegroeid. Dit sluit aan bij het ingezette beleid om doorstroom te bevorderen. De inspanningen zijn er – ook in 2011 – op gericht mensen te laten doorstromen naar zo zelfstandig mogelijke woonvormen.
Instrumenten ten behoeve van het uitvoeren van het beleid
• Decentralisatie-uitkering Maatschappelijke opvang en Vrouwenopvang
Vanaf 2010 wordt het budget voor maatschappelijke opvang, de openbare geestelijke gezondheidszorg en het verslavingsbeleid (in totaal € 307 miljoen) verstrekt via een decentralisatie-uitkering. Het beleid op het genoemde terrein is door de 43 centrumgemeenten neergelegd in het «Plan van aanpak G4» of de Stedelijke Kompassen. De doelstellingen uit het plan en de kompassen vormen de basis voor aan de decentralisatie-uitkering verbonden prestatieafspraken. Vanaf 2011 wordt ook de specifieke uitkering voor vrouwenopvang (ad € 89,0 miljoen) omgevormd tot een decentralisatie-uitkering.
Deze uitkering worden verstrekt via het Gemeentefonds en is opgenomen in de begroting van het Ministerie van Binnenlandse zaken en Koninkrijksrelaties.
• Plan van Aanpak Maatschappelijke Opvang G4/Stedelijke Kompassen
In de maatschappelijke opvang is de afgelopen jaren een enorme voortgang geboekt door middel van het plan van aanpak MO Rijk/G4. In diverse voortgangsrapportages heeft het kabinet de Kamer over de uitvoering van dit plan geïnformeerd. Door een persoongerichte aanpak van daklozen en een goede ketensamenwerking wordt er naar gestreefd dat zij zo snel mogelijk van de straat in een traject komen gericht op adequate hulpverlening, wonen en werk. De overige centrumgemeenten werken inmiddels volgens de lijnen van het plan van aanpak Rijk/G4. Dit geschiedt aan de hand van zogenoemde stedelijke kompassen. Het rijk faciliteert deze ontwikkeling door een ondersteuningsprogramma.
Het Rijk en de G4 hebben de intentie om vanaf het najaar 2010 te starten met de tweede fase van het plan van aanpak maatschappelijke opvang. Het doel daarvan is het rendement van de eerste fase te behouden en de succesvolle aanpak uit te breiden naar een bredere groep van kwetsbare mensen in de vier grote steden. Met dat laatste willen de steden een nieuwe instroom in de maatschappelijke opvang voorkomen (preventie). Bij de voorbereiding van de tweede fase van het plan zal het Ministerie van VWS de G4 ondersteunen. In het kader van de tweede fase wordt een kosten-batenanalyse opgesteld. Doel daarvan is om inzichtelijk te maken tot welke baten of kostenbesparingen het beleid voor maatschappelijke opvang leidt.
• Longitudinaal onderzoek
Meer en meer komt het effect van de maatschappelijke opvang op langere termijn centraal te staan. Daarbij gaat het om het zoveel mogelijk stimuleren van maatschappelijke participatie. Projecten en evenementen als de «Social Inclusion Games» of de «Dutch Homeless Cup» zijn daarvan een illustratie. Er is ook een grotere behoefte aan antwoord op de vraag «wat werkt voor wie in de maatschappelijke opvang». In 2011 wordt de eerste deelrapportage van het longitudinaal onderzoek opgeleverd (€ 0,3 miljoen). Gedurende vijf jaar wordt een representatieve groep daklozen gevolgd. De focus ligt bij het perspectief van de dakloze zelf.
• Zwerfjongeren
In het kader van de aanpak zwerfjongeren (kamerstuk 29 325 nr. 36) worden samen met de VNG, het IPO en andere partijen diverse activiteiten ontplooid om centrumgemeenten maatschappelijke opvang, die bij genoemde aanpak de regie voeren, beter toe te rusten tot het opvangen en begeleiden van zwerfjongeren. Belangrijk aandachtspunt is de aansluiting tussen de jeugdzorg en maatschappelijke opvang. Met alle betrokken partijen wordt momenteel gewerkt aan praktische instrumenten zoals handleidingen. Vervolgens kan in 2011 implementatie plaatsvinden (€ 0,5 miljoen).
Instrumenten Beschermd en Weerbaar
• Beschermd en Weerbaar
Meer dan 40% van de Nederlandse bevolking heeft ooit in zijn of haar leven te maken gehad met huiselijk geweld. Jaarlijks zijn naar schatting tussen de 160 000 en 200 000 personen slachtoffer van huiselijk geweld en kindermishandeling. De beleidsbrief «Beschermd en Weerbaar» (kamerstuk 28 345 nr. 90) geeft de inzet en richting aan voor het vergroten van de bescherming en de weerbaarheid van slachtoffers van geweld in afhankelijkheidsrelaties.
Er is de afgelopen tijd veel bereikt. Er is bijvoorbeeld meer capaciteit ingezet voor steunpunt huiselijk geweld, het aantal ambulante hulptrajecten is fors toegenomen, het aantal plaatsen vrouwenopvang uitgebreid, een verklaring tegen meisjesbesnijdenis is beschikbaar en een verbeterplan voor de vrouwenopvang wordt uitgevoerd.
In het vroege najaar van 2010 zal het advies van de commissie «Stelsel onderzoek vrouwenopvang» verschijnen. Op grond daarvan zal besluitvorming plaatsvinden over het toekomstige stelsel van vrouwenopvang. Daarvoor zullen de voor 2011 en latere jaren nog vrij beschikbare middelen uit hoofde van «Beschermd en Weerbaar» worden aangewend (€ 9,8 miljoen). Het onderzoek gaat onder meer in op de vraag wie verantwoordelijk is voor hulp en opvang van specifieke groepen, zoals mannelijke en minderjarige slachtoffers van geweld, alsmede naar de gevolgen van de verbreding van de functie van vrouwenopvang. In afwachting hiervan worden de pilots «veilige opvang voor meisjes met eergerelateerde dreiging» (€ 1,6 miljoen) en «mannelijke slachtoffers van geweld in afhankelijkheidsrelaties» tot eind 2011 verlengd (€ 1,2 miljoen).
Ter voorkoming van genitale verminking van meisjes wordt kennis uit de pilots «Vrouwelijke Genitale Verminking» (VGV) over de preventieve aanpak onder alle gemeenten en de jeugd gezondheidszorg verspreid. GGD-Nederland ontvangt hiervoor in 2011 subsidie. Daarnaast worden Federatie Somalische Associaties Nederland (FSAN) en de Vluchtelingen Organisaties Nederland (VON) voor hun landelijke campagne «Nee tegen VGV» gesubsidieerd (€ 1,3 miljoen).
• Meldcode huiselijk geweld en kindermishandeling
Naast het beschermen van slachtoffers, ligt er ook een verantwoordelijkheid bij professionals om geweld te signaleren en op basis daarvan te handelen. Dit gebeurt op dit moment onvoldoende. Om professionals in staat te stellen risico’s op geweld vroegtijdig te signaleren, zodat geweld kan worden voorkomen of zo snel mogelijk wordt gestopt, wordt het gebruik van een meldcode verplicht gesteld. In 2011 wordt het wetsvoorstel meldcode huiselijk geweld en kindermishandeling aan de Tweede Kamer aangeboden. De wet gaat organisaties verplichten om over een meldcode huiselijk geweld en kindermishandeling te beschikken en kennis hierover onder de medewerkers te bevorderen. Een meldcode is een stappenplan dat professionals doorlopen bij signalen van geweld. De wet gaat voor professionals gelden in onder meer de sectoren: gezondheidszorg, jeugdzorg, onderwijs en welzijn (in totaal meer dan 1 miljoen professionals).
De steunpunten worden in 2011 voorbereid op hun voorgenomen extra taak als meldpunt huiselijk geweld. Tevens ondersteunt het kabinet de betrokken sectoren bij invoering van deze wet door een implementatietraject (€ 2 miljoen).
• Slachtoffers van mensenhandel
Het Rijk stelt gedurende twee jaar 50 extra plekken beschikbaar voor de categorale opvang van slachtoffers van mensenhandel (€ 1,2 miljoen). Daar wordt hen de nodige rust, veiligheid en juridische ondersteuning geboden. Intussen zal het Wetenschappelijk Onderzoek- en Documentatiecentrum (WODC) van het Ministerie van Justitie in 2011 juridisch onderzoek verrichten naar de wettelijke mogelijkheden voor het organiseren van structurele opvang voor deze slachtoffers.
44.4 Overzicht onderzoek naar de doelmatigheid en doeltreffendheid van beleid
Onderzoek onderwerp | Nummer AD of OD | A Start B Afgerond | |
|---|---|---|---|
Beleidsdoorlichting | – | ||
Effectonderzoek ex post | Evaluatie Wmo | Alle doelstellingen | A 2010 B 2013 |
Evaluatie Kennisinstituten | 44.3.1 | A 2007 B 2011 | |
Evaluatie Beleidsbrief Voor Elkaar | 44.3.2 | A 2010 B 2011 | |
Interdepartementaal onderzoek naar de gelijke behandeling van mensen met een beperking (VWS is coördinerend departement). | 44.3.3 | – | |
Overig evaluatieonderzoek | Tijdsbestedingsonderzoek Monitor vrijwilligerswerk SCP | 44.3.2 | A 2010 B 2011 |
Deelname aan vrijwilligerswerk, POLS (CBS) | 44.3.2 | A 2010 B 2011 | |
Tijdsbestedingsonderzoek Monitor vrijwilligerswerk SCP | 44.3.2 | A 2010 B 2011 | |
Longitudinaal onderzoek daklozen | 44.3.4 | A 2010 B 2014 |
Artikel 46 Sport
46.1 Algemene beleidsdoelstelling
Een sportieve samenleving waarin zowel veel aan sport wordt gedaan als van sport wordt genoten.
Belangrijkste beleidsonderwerpen 2011
Belangrijkste beleidsonderwerpen 2011
Sport is een bindende factor in de samenleving, omdat het bijdraagt aan belangrijke doelen op het terrein van gezondheid, veiligheid, ontwikkeling van wederzijds respect, integratie, maatschappelijke binding en excelleren van talent. Sport heeft bovenal een belangrijke intrinsieke waarde: het is leuk om te doen en om bij betrokken te zijn als vrijwilliger of supporter.
Medio 2009 is een visie op het Olympisch Plan 2028 van NOC*NSF uiteen gezet in het kabinetsstandpunt «Uitblinken op alle niveaus» (kamerstuk 30 234 nr. 25). Het doel van het Olympisch Plan 2028 (bijlage bij kamerstuk 30 234 nr. 25) is heel Nederland naar Olympisch niveau te brengen: niet alleen in de sport, maar op velerlei gebied. Dit is vastgelegd in vijf ambities:
• Talentvol Nederland;
• Meedoen in Nederland;
• Vitaal Nederland;
• De kaart van Nederland;
• Nederland in beeld.
De belangrijkste beleidsonderwerpen in 2011 zijn:
• Versterken en verankeren van de samenwerking met alle partijen die betrokken zijn bij het Olympisch Plan 2028 (46.3);
• Stimuleren van beweging en een actieve leefstijl, met speciale aandacht voor de jeugd en chronisch zieken (46.3.1);
• Versterken van sportverenigingen met oog op hun maatschappelijke functie en hun inzet voor de Impuls Brede Scholen, Sport en Cultuur (46.3.2);
• Stimuleren dat gehandicapten meer sporten en bewegen (46.3.2);
• Bevorderen van sportiviteit en respect door middel van sport (46.3.2);
• Mogelijk maken dat talenten kunnen excelleren op internationaal niveau (46.3.3).
Ministeriële verantwoordelijkheid
Ministeriële verantwoordelijkheid
De bewindspersonen van VWS zijn ministerieel verantwoordelijk voor:
• Het bevorderen van een actieve en daarmee gezonde leefstijl van de burger door voorlichting te geven en kennis te verspreiden;
• Het aanzetten van partijen in verschillende sectoren van de maatschappij tot het ontwikkelen van activiteiten die ertoe leiden dat mensen (meer) gaan sporten en bewegen en dat minder mensen inactief zijn;
• Het ontwikkelen van programma’s en het stimuleren van activiteiten die ertoe leiden dat mensen door middel van sport meedoen aan maatschappelijke activiteiten en zich daarbij sportief gedragen;
• Het scheppen van voorwaarden voor topsporters in Nederland waardoor zij op verantwoorde en professionele wijze aan topsport kunnen doen.
Externe factoren
Externe factoren
Voor een succesvolle uitvoering van het beleid is de inzet van veel verschillende partijen essentieel. Met deze partijen werkt het kabinet dan ook intensief samen op de verschillende beleidsdoelstellingen. De sportsector zelf bestaat uit een wijd vertakt netwerk van zeer diverse organisaties, opgericht en in stand gehouden door burgers zelf. De sportbeoefening, zowel in de top als op recreatief niveau, wordt voor een belangrijk deel mogelijk gemaakt door deze private organisaties. Een belangrijke positie wordt ingenomen door de gemeenten. Zij zijn verantwoordelijk voor het lokale sportbeleid, waaronder het accommodatiebeleid. Een steeds belangrijker rol is weggelegd voor scholen en organisaties in de naschoolse opvang. Ook wordt gebruik gemaakt van kennisinstituten en onderzoeksinstellingen bij de uitvoering van het beleid. Vanzelfsprekend werkt VWS bij de uitvoering van het beleid eveneens samen met andere departementen.
Prestatie-indicatoren
Prestatie-indicatoren
De voortgang van het beleid wordt gemeten met de volgende indicator:
2003 | 2007 | Streefwaarde 2011 | |
|---|---|---|---|
1. Percentage van de Nederlandse bevolking dat minimaal twaalf keer per jaar aan sport doet | 60% | 65% | 65% |
Bron & toelichting
1. Het Aanvullend Voorzieningengebruik Onderzoek, dat eens in de vier jaar door het Sociaal en Cultureel Planbureau wordt uitgevoerd. Het eerstvolgende onderzoek vindt plaats in 2011. Deze indicator geeft aan hoe sportief de Nederlandse samenleving is.
46.2 Budgettaire gevolgen van beleid
46.2.1 Begrotingsuitgaven
2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|---|
Verplichtingen | 90 994 | 54 503 | 110 594 | 112 155 | 124 009 | 127 694 | 127 648 |
Uitgaven | 113 366 | 117 449 | 138 545 | 125 778 | 128 235 | 128 271 | 128 271 |
Programma-uitgaven | 110 876 | 115 050 | 136 385 | 123 774 | 126 231 | 126 267 | 126 267 |
1. Mensen sporten en bewegen meer voor hun gezondheid | 15 412 | 19 607 | 30 230 | 24 181 | 24 349 | 24 385 | 24 385 |
2. Via de sport ontmoeten mensen elkaar, doen mensen mee aan maatschappelijke activiteiten en gaan mensen respectvol met elkaar om | 59 810 | 60 593 | 71 229 | 70 479 | 72 369 | 72 369 | 72 369 |
3. De topsport in Nederland staat symbool voor ambitie, is een bron van ontspanning en draagt bij aan ons nationale imago in binnen- en buitenland | 35 654 | 34 850 | 34 926 | 29 114 | 29 513 | 29 513 | 29 513 |
Apparaatsuitgaven | 2 490 | 2 399 | 2 160 | 2 004 | 2 004 | 2 004 | 2 004 |
Ontvangsten | 2 176 | 1 370 | 870 | 870 | 870 | 870 | 870 |
2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|
1. Mensen sporten en bewegen meer voor hun gezondheid | 30 230 | 24 181 | 24 349 | 24 385 | 24 385 |
– Juridisch verplicht | 16 229 | 3 382 | 2 677 | 1 597 | 1 017 |
– Bestuurlijk gebonden | 10 000 | 5 000 | 0 | 0 | 0 |
– Niet-juridisch verplicht of bestuurlijk gebonden | 4 001 | 15 799 | 21 672 | 22 788 | 23 368 |
2. Via de sport ontmoeten mensen elkaar, doen mensen mee aan maatschappelijke activiteiten en gaan mensen respectvol met elkaar om | 71 229 | 70 479 | 72 369 | 72 369 | 72 369 |
– Juridisch verplicht | 20 455 | 11 774 | 6 492 | 5 576 | 5 526 |
– Bestuurlijk gebonden | 32 591 | 37 191 | 37 691 | 37 691 | 37 691 |
– Niet-juridisch verplicht of bestuurlijk gebonden | 18 183 | 21 514 | 28 186 | 29 102 | 29 152 |
3. De topsport in Nederland staat symbool voor ambitie, is een bron van ontspanning en draagt bij aan ons nationale imago in binnen- en buitenland | 34 926 | 29 114 | 29 513 | 29 513 | 29 513 |
– Juridisch verplicht | 22 020 | 15 900 | 6 600 | 500 | 0 |
– Bestuurlijk gebonden | 5 631 | 5 631 | 5 631 | 5 631 | 5 631 |
– Niet-juridisch verplicht of bestuurlijk gebonden | 7 275 | 7 583 | 17 282 | 23 382 | 23 882 |
Toelichting tabel budgetflexibiliteit begrotingsuitgaven
De bedragen die als «niet-juridisch verplicht of bestuurlijk gebonden» zijn opgenomen zijn beleidsmatig gereserveerd voor uitgaven op het terrein van de volgende operationele doelstellingen:
Operationele doelstelling 1
Betreft voor een belangrijk deel de reserveringen voor de implementatie van de Beweegkuur en voor vervolgbeleid op de lopende impuls «Nationaal Actieplan sport en bewegen», een en ander in het kader van de ambitie «Vitaal Nederland» binnen het Olympisch Plan 2028.
Operationele doelstelling 2
Betreft de reserveringen voor vervolgbeleid op de programma’s «Meedoen jeugd door sport», «Masterplan Arbitrage», «Sportiviteit & respect», «Gehandicaptensport» en het beleidskader «Sport, bewegen en onderwijs», een en ander in het kader van de ambitie «Meedoen in Nederland» binnen het Olympisch Plan 2028.
Operationele doelstelling 3
Betreft reserveringen voor vervolgbeleid op de programma’s «Talentontwikkeling», «Topsportevenementen», «Versterken topsportprogramma’s», «Sportmedische begeleiding» en «Kennis en innovatie», een en ander in het kader van de ambities «Talentvol Nederland» binnen het Olympisch Plan 2028.
46.3 Operationele doelstellingen
Er zijn drie operationele doelstellingen op het gebied van sport:
1. Mensen sporten en bewegen meer voor hun gezondheid.
2. Via de sport ontmoeten mensen elkaar, doen mensen mee aan maatschappelijke activiteiten en gaan mensen respectvol met elkaar om.
3. De topsport in Nederland staat symbool voor ambitie, is een bron van ontspanning en draagt bij aan ons nationale imago in binnen- en buitenland.
46.3.1 Mensen sporten en bewegen meer voor hun gezondheid
Motivering
Motivering
In het dagelijkse leven zijn flinke lichamelijke inspanningen vrijwel verdwenen. Bewegingsarmoede en verkeerde voedingspatronen leiden tot gezondheidsproblemen. Sport en beweging dragen bij aan een actieve en gezonde leefstijl van het individu en zijn daardoor in het belang van een gezonde samenleving waaraan mensen zo lang mogelijk actief blijven meedoen.
Om burgers op grote schaal tot een actieve leefstijl te verleiden, is een omslag nodig. Het Nationaal Actieplan Sport en Bewegen (NASB http://www.nasb.nl) geeft daaraan een grote impuls. Partijen in verschillende sectoren van de maatschappij worden ertoe aangezet activiteiten te ontwikkelen waardoor mensen meer gaan sporten en bewegen en minder mensen inactief zijn.
Het Ministerie van VWS wil bereiken dat:
• Mensen meer sporten en bewegen en minder mensen inactief zijn;
• Mensen op een gezonde en verantwoorde manier aan sport doen.
In het Olympisch Plan 2028 is de ambitie «Vitaal Nederland» opgenomen gericht op een actieve en gezonde leefstijl onder alle lagen van de bevolking. Met het Nationaal Actieplan Sport en Bewegen worden belangrijke stappen gezet op weg naar het realiseren van deze ambitie.
2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|
Instellingssubsidies/Structurele subsidies | 229 | 217 | 217 | 217 | 217 |
Gezonde sportbeoefening | 229 | 217 | 217 | 217 | 217 |
Decentralisatie-uitkering | 10 000 | 5 000 | 0 | 0 | 0 |
Nationaal Actieplan Sport en Bewegen | 10 000 | 5 000 | 0 | 0 | 0 |
Projectsubsidies/Opdrachten | 20 001 | 18 964 | 24 132 | 24 168 | 24 168 |
Nationaal Actieplan Sport en Bewegen | 5 035 | 13 632 | 18 798 | 18 891 | 18 891 |
Beweegkuur | 10 900 | 0 | 0 | 0 | 0 |
Gezonde sportbeoefening | 4 066 | 5 332 | 5 334 | 5 277 | 5 277 |
Totaal | 30 230 | 24 181 | 24 349 | 24 385 | 24 385 |
Bovenstaande informatie is bedoeld voor de Staten-Generaal. Aan dit overzicht kunnen geen rechten worden ontleend.
Prestatie-indicatoren
Prestatie-indicatoren
De voortgang van het beleid wordt gemeten met de volgende indicatoren:
2004 | 2005 | 2006 | 2007 | 2008 | 2009 | Streefwaarde 2012 | |
|---|---|---|---|---|---|---|---|
1. Percentage van de Nederlandse bevolking (vanaf 18 jaar) dat voldoet aan de beweegnorm. | 60% | 63% | 68% | 64% | 68% | 68% | 70% |
2. Percentage jeugdigen (4 t/m 17 jaar) dat voldoet aan de beweegnorm. | – | – | – | 45% | 47% | 46% | 50% |
3. Percentage van de Nederlandse bevolking (vanaf 18 jaar) dat inactief is. | 8,2% | 5,8% | 5,3% | 5,2% | 6,1% | 5,5% | 5,0% |
Bron & toelichting
De gegevens maken onderdeel uit van het standaardonderzoek Ongevallen en Bewegen in Nederland (OBiN), uitgevoerd door onder meer TNO. De realisatie van deze indicatoren wordt jaarlijks gemeten.
Deze indicatoren geven aan hoeveel Nederlanders voldoende bewegen voor hun gezondheid. Dit geeft een indicatie van de behaalde gezondheidswinst door sport.
Als beweegnorm wordt de zogenaamde «combinorm» gehanteerd. Men voldoet aan die norm als men voldoet aan de Nederlandse Norm Gezond Bewegen (NNGB) en/of de Fitnorm. De NNBG vereist minimaal 30 minuten matig intensief bewegen op minstens 5 dagen per week. Voor de jeugd tot 18 jaar is dit 60 minuten op zeven dagen per week. De Fitnorm vereist minimaal 20 minuten intensief bewegen (sport of fitness) op minstens 3 dagen per week.
Instrumenten voor het stimuleren van lichaamsbeweging en het tegen gaan van inactiviteit
• Nationaal Actieplan Sport en Bewegen (NASB)
Doel van het NASB is om gezonde lichaamsbeweging te stimuleren en inactiviteit tegen te gaan bij verschillende specifieke doelgroepen, waarbij bijzondere aandacht wordt geschonken aan de jeugd. Hiervoor zijn subsidies en uitkeringen beschikbaar (totaal € 15,0 miljoen) op alle relevante aandachtsgebieden van het Nationaal Actieplan Sport en Bewegen: wijk, school, werk, zorg en sport. Waarbij tevens wordt aangesloten op de afspraken met de minister van WWI en de G4 over de Gezonde Wijken.
Via de Impuls NASB worden in ongeveer 100 gemeenten burgers die te weinig actief zijn gestimuleerd meer te gaan bewegen, via succesvol gebleken sport- en beweegaanbod in de eigen woonomgeving. Van 2008 tot en met 2014 investeren de rijksoverheid en de deelnemende gemeenten hierin gezamenlijk € 76,0 miljoen. De 1e tranche is in 2008 van start gegaan, gevolgd door de 2e tranche in 2010. In 2011 zal hiervoor een budget van € 10,0 miljoen worden overgeboekt naar de begroting van het Gemeentefonds.
Daarnaast wordt fors ingezet op het terugdringen van de bewegingsarmoede bij jeugdigen. Onder meer door middel van een bijdrage aan het Beleidskader Sport, Bewegen en Onderwijs, waarmee sport en bewegen in het MBO wordt gestimuleerd. Deze bijdrage, van € 1,5 miljoen in 2011, is opgenomen onder operationele doelstelling 46.3.2.
Voor het terugdringen van de bewegingsarmoede is het ook van belang dat de omgeving voldoende uitnodigt tot bewegen. In de tweede helft van 2010 is in een zestal gemeenten gestart met pilots om kennis en ervaring op te doen met een beweegvriendelijke omgeving. Deze pilots lopen door in 2011 en 2012.
Het beleid wordt ondersteund door diverse campagnes, waaronder de leefstijlcampagne «30 minuten bewegen», die vanaf 2011 wordt voortgezet in andere campagnes (als «Gezond eten en bewegen»), die zijn opgenomen in het Programma «Landelijke Leefstijlcampagnes» binnen operationele doelstelling 41.3.1. Daartoe is voor 2011 € 0,8 miljoen overgeheveld naar artikel 41.
• Beweegkuur
Verdere ervaring wordt opgedaan met het door de huisarts doorverwijzen van patiënten met Diabetes type II (of een verhoogd risico op het krijgen daarvan) naar een leefstijladviseur. De leefstijladviseur selecteert voor de patiënt een passend beweegprogramma, waarbij de patiënt maximaal één jaar wordt begeleid. Daarnaast worden voorbereidingen getroffen voor een mogelijke opname van de Beweegkuur in het verzekerde pakket per 1-1-2012. Voor deze activiteiten is in 2011 € 10,9 miljoen beschikbaar. Zie ook 41.3.1 en 42.3.3.
• Gezonde sportbeoefening
Voor dit doel worden activiteiten ondersteund op het gebied van de opleiding van sportartsen, het verbeteren van de kwaliteit van de sportgeneeskunde, blessurepreventie en het verzamelen en verspreiden van kennis en informatie over gezonde sportbeoefening. Hiertoe worden subsidies en opdrachten verstrekt aan diverse instellingen (€ 4,3 miljoen).
De activiteiten voor blessurepreventie zijn ondergebracht op operationele doelstelling 41.3.3 (het voorkomen van gezondheidsschade door ongevallen). Daartoe is een bedrag van € 0,9 miljoen overgeheveld naar artikel 41.
46.3.2 Via de sport ontmoeten mensen elkaar, doen mensen mee aan maatschappelijke activiteiten en gaan mensen respectvol met elkaar om
Motivering
Motivering
Sport is van grote maatschappelijke betekenis. Sport is een bindende factor in de samenleving. In (breedte)sport komen aspecten als gezondheid, veiligheid, ontwikkelen van wederzijds respect, integratie en maatschappelijke binding bijeen. In het kader van de Impuls Brede Scholen, Sport en Cultuur wordt daarom geïnvesteerd in combinatiefuncties, waardoor ook sportverenigingen worden versterkt.
Het Ministerie van VWS wil bereiken dat:
• Mensen meedoen aan sportactiviteiten op lokaal niveau;
• Verenigingen aantrekkelijk zijn voor grote groepen sporters en vrijwilligers en hun maatschappelijke taken kunnen uitoefenen;
• Jongeren meedoen in de samenleving door middel van sport;
• Mensen zich sportief gedragen en (spel)regels respecteren;
• Sport benut wordt om bij te dragen aan armoedebestrijding, welzijn en vredesopbouw in ontwikkelingslanden.
De activiteiten in het kader van deze doelstelling dragen bij aan het realiseren van de ambitie «Meedoen in Nederland« van het Olympisch Plan 2028. Die ambitie beoogt dat sport voor iedereen in Nederland toegankelijk is en dat steeds meer mensen door sport meedoen aan de samenleving.
De activiteiten gericht op sport en onderwijs dragen bij aan de ambitie «Talentvol Nederland» en de inspanningen op het gebied van ontwikkelingssamenwerking en van internationale samenwerking zorgen er mede voor dat «Nederland in beeld» komt.
2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|
Instellingssubsidies/Structurele subsidies | 5 834 | 5 526 | 5 526 | 5 526 | 5 526 |
Sportdeelname gehandicapten | 1 000 | 947 | 947 | 947 | 947 |
Kennis en informatie | 3 582 | 3 393 | 3 393 | 3 393 | 3 393 |
Dopingbestrijding | 1 252 | 1 186 | 1 186 | 1 186 | 1 186 |
Specifieke uitkeringen | 2 047 | 0 | 0 | 0 | 0 |
BOS-regeling | 2 047 | 0 | 0 | 0 | 0 |
Decentralisatie-uitkering | 21 334 | 28 334 | 28 334 | 28 334 | 28 334 |
Impuls Brede Scholen, Sport en Cultuur | 21 334 | 28 334 | 28 334 | 28 334 | 28 334 |
Projectsubsidies/Opdrachten | 42 014 | 36 619 | 38 509 | 38 509 | 38 509 |
Sport en onderwijs | 4 457 | 3 256 | 3 956 | 3 956 | 3 956 |
Sportdeelname gehandicapten | 2 673 | 2 046 | 1 706 | 1 706 | 1 706 |
Meedoen jongeren door sport | 13 811 | 13 811 | 13 811 | 13 811 | 13 811 |
Sportiviteit en respect | 2 694 | 1 994 | 2 694 | 2 694 | 2 694 |
Sport en participatie | 700 | 700 | 200 | 200 | 200 |
Compensatie energiebelasting | 8 257 | 8 857 | 9 357 | 9 357 | 9 357 |
Georganiseerde sport | 5 457 | 3 325 | 3 325 | 3 325 | 3 325 |
Emancipatie en Integratie | 300 | 0 | 150 | 150 | 150 |
Koninkrijksband en Internationale Samenwerking | 750 | 1 250 | 1 350 | 1 350 | 1 350 |
Dopingbestrijding | 326 | 302 | 482 | 482 | 482 |
Sport en ontwikkelingssamenwerking | 1 500 | 0 | 0 | 0 | 0 |
Kennis en informatie | 1 089 | 1 078 | 1 478 | 1 478 | 1 478 |
Totaal | 71 229 | 70 479 | 72 369 | 72 369 | 72 369 |
Bovenstaande informatie is bedoeld voor de Staten-Generaal. Aan dit overzicht kunnen geen rechten worden ontleend.
Prestatie-indicatoren
Prestatie-indicatoren
De voortgang van het beleid wordt gemeten met de volgende indicatoren:
1995 | 1999 | 2000 | 2003 | 2007 | Streefwaarde 2011 | |
|---|---|---|---|---|---|---|
1. Percentage van de Nederlandse bevolking dat lid is van een sportvereniging | 36% | 35% | – | 35% | 34% | 38% |
2. Percentage van de Nederlandse bevolking dat als vrijwilliger in de sport actief is | 13% | – | 8% | 11% | 10% | 13% |
Bron & toelichting
1. Aanvullend Voorzieningengebruik Onderzoek, dat eens in de vier jaar door het Sociaal en Cultureel Planbureau wordt uitgevoerd. Het eerstvolgende onderzoek vindt plaats in 2011. Deze indicator geeft aan hoeveel Nederlanders lid zijn van een sportvereniging. Dat is een indicatie van meedoen in de maatschappij.
2. Aanvullend Voorzieningengebruik Onderzoek, dat eens in de vier jaar door het Sociaal en Cultureel Planbureau wordt uitgevoerd. Het eerstvolgende onderzoek vindt plaats in 2011. Deze indicator geeft aan hoeveel Nederlanders als vrijwilliger actief zijn binnen de sport. Dat is een indicatie van meedoen in de maatschappij.
Instrumenten ter bevordering van deelname aan sportactiviteiten op lokaal niveau
• Sport en onderwijs
Samen met de partners uit de onderwijs- en sportsector, de naschoolse opvang en de gemeenten wordt ingezet op structurele samenwerking tussen sport en onderwijs, het creëren van een doorlopend sport- en beweegaanbod en uiteindelijk de toename in sport en beweging door de jeugd (€ 4,5 miljoen).
Onder meer met het beleidskader Sport, Bewegen en Onderwijs wordt gestreefd naar meer sportdeelname en beweging door de schoolgaande jeugd. In het beleidskader is prioriteit gegeven aan het middelbaar beroepsonderwijs en aan het verminderen van schooluitval door sport.
Daarnaast wordt geïnvesteerd in de ondersteuning van sportverenigingen en gemeenten bij de uitvoering van de Impuls Brede Scholen, Sport en Cultuur.
• Impuls Brede Scholen, Sport en Cultuur
Via deze impuls, die VWS in samenwerking met het Ministerie van Onderwijs, Cultuur en Wetenschap (OCW) uitvoert, worden binnen gemeenten professionals aangesteld in combinatiefuncties. Daarmee zijn deze professionals werkzaam op verschillende terreinen. Hierdoor worden sportverenigingen versterkt met het oog op hun maatschappelijke functie.
In 2011 gaat de 4e tranche van start met de laatste 226 gemeenten. Zij moeten 297 fte aan combinatiefuncties realiseren. Binnen de gemeenten uit de eerste 3 tranches moeten in 2011 ruim 1 155 fte combinatiefuncties gerealiseerd worden.
De middelen worden via het Gemeentefonds in de vorm van decentralisatie-uitkeringen aan de gemeenten beschikbaar gesteld (€ 21,3 miljoen). Vanaf het tweede jaar van deelname nemen de gemeenten 60% van de financiering voor hun rekening.
• Sportdeelname gehandicapten
Doel is om de sportparticipatie van gehandicapten te bevorderen (€ 3,7 miljoen). Gehandicaptensport Nederland richt zich op het creëren van structureel sportaanbod in 25 à 30 woonvoorzieningen voor mensen met een verstandelijke handicap en op het stimuleren van een actief beweegbeleid in alle woonvoorzieningen.
Gezamenlijk richten Gehandicaptensport Nederland en NOC*NSF zich op het stimuleren van sport in het speciaal onderwijs. Gehandicaptensport Nederland biedt via 24 Regionale Expertise Centra de beweeginterventies Special Heroes, SportMix en ClubExtra aan bij de aangesloten scholen. NOC*NSF biedt, in samenwerking met sportbonden en 400 sportverenigingen, een aangepast sportaanbod voor leerlingen uit het speciaal onderwijs binnen de reguliere sport.
In samenwerking met Gehandicaptensport Nederland en het Fonds Gehandicaptensport wordt gewerkt aan een structurele financiering van de Vervoersregeling voor gehandicapte (team)sporters.
• Buurt, Onderwijs en Sport (BOS)
Door middel van samenwerking op lokaal niveau tussen buurt, onderwijs en sport (BOS) wordt gestimuleerd om door middel van sport achterstanden van jeugdigen op het gebied van gezondheid, sport en participatie tegen te gaan (€ 2,0 miljoen). Deze specifieke uitkering voor wijkgerichte projecten loopt eind 2011 af. Een gezamenlijke evaluatie van de Breedtesportimpuls en de BOS-regeling is/wordt aan de Kamer aangeboden.
Instrumenten voor het aantrekkelijk maken van verenigingen voor grote groepen sporters en vrijwilligers
• Vernieuwing lokaal sportaanbod
In 15 «Proeftuinen Nieuwe Sportmogelijkheden» wordt ervaring opgedaan met vernieuwende vormen van sportaanbod. Bij dit programma, dat uitgevoerd wordt onder leiding van NOC*NSF en loopt tot medio 2011, zijn ruim 100 sportverenigingen, 17 sportbonden, 12 provinciale sportraden en vele andere partijen betrokken (€ 2,3 miljoen). Na afloop van dit programma is het aan de sport om de opgedane ervaring vast te houden en breder te implementeren.
• Versterken sportverenigingen
Er zijn middelen beschikbaar voor het toerusten van sportverenigingen voor het uitvoeren van hun maatschappelijke taken. Daartoe is een subsidie verstrekt aan NOC*NSF (€ 2,5 miljoen).
• Kennis en informatie
Doel is om de kennis van en de informatie over de sport te vergroten en te verspreiden. Daartoe worden subsidies verstrekt aan het Nederlands Instituut voor Sport en Bewegen en aan het Mulier Instituut (€ 4,7 miljoen).
• Compensatie energiebelasting
Er worden bijdragen verstrekt aan sportorganisaties om de kosten van sportverenigingen als gevolg van de energiebelasting (de ecotax) gedeeltelijk te compenseren (€ 8,3 miljoen).
Instrument ter bevordering van deelname van jongeren in de samenleving door middel van sport
• Meedoen jongeren door sport
Het doel is om de sportdeelname van jongeren te bevorderen (€ 13,8 miljoen). Daarbij is vooral aandacht voor jongeren in achterstandsposities zoals sociaal uitgesloten jongeren en jongeren met gedragsproblemen. Het is belangrijk dat deze jongeren kunnen deelnemen aan sport en daarnaast kan sport een positieve bijdrage leveren aan hun ontwikkeling.
De Impuls Brede Scholen, Sport en Cultuur en het Beleidskader Sport, bewegen en Onderwijs dragen ook bij aan de bevordering van sportdeelname van jongeren.
Instrument voor het sportieve gedrag van mensen en het respecteren van de (spel)regels
• Sportiviteit en respect
Sport kan een sportieve en (sociaal) veilige omgeving bieden, waar mensen elkaar met respect behandelen. Dit wordt onder meer nagestreefd door de uitvoering van het «Masterplan Arbitrage» door NOC*NSF en 26 sportbonden alsmede door de uitvoering van het programma «Sportiviteit en Respect» door 11 sportbonden (totaal € 2,7 miljoen).
Instrument voor het benutten van sport voor ontwikkelingssamenwerking
• Sport en ontwikkelingssamenwerking
Van 2009 tot en met 2011 wordt geïnvesteerd in sportprojecten in een tiental landen: Burkina Faso, Bhutan, Mozambique, Guatemala, Zambia, Suriname, Zuid-Afrika, Kenia, Senegal en Indonesië. Daarbij wordt gebruik gemaakt van Nederlandse sport- en ontwikkelingssamenwerking organisaties die hun kennis en ervaring overdragen aan locale organisaties, naargelang de behoefte in de betreffende landen (€ 1,5 miljoen).
Instrumenten voor internationale samenwerking
• Tegengaan van dopinggebruik
Dopinggebruik tast het grondbeginsel van fair play aan en leidt bovendien tot gezondheidsrisico’s voor de sporters. Voor het tegengaan van dopinggebruik worden subsidies verleend aan (inter)nationale antidopingorganisaties (€ 1,6 miljoen).
• Koninkrijksband en internationale samenwerking
Ter versterking van de Koninkrijksband vinden elke twee jaar, in de oneven jaren, de Koninkrijksspelen voor de jeugd plaats.
In Europees verband blijft de behoefte aan meer rechtszekerheid voor de sport aanwezig. Voor sportorganisaties is het vaak onvoldoende duidelijk of sportregels wel of niet verenigbaar zijn met het gemeenschapsrecht. Het kan nog jaren duren voordat de Europese Commissie of het Europese Hof zich over een casus uitspreekt. Dit zet de organisaties van professionele sporten onder druk. Daarom blijft Nederland in nauwe samenwerking met enkele andere lidstaten dit onderwerp hoog op de agenda plaatsen (totaal € 0,8 miljoen).
46.3.3 De topsport in Nederland staat symbool voor ambitie, is een bron van ontspanning en draagt bij aan ons nationale imago in binnen- en buitenland
Motivering
Motivering
Het huidige beleid ondersteunt de top tien ambitie van de sport om Nederland een plaats te laten verwerven en behouden in de internationale top tien landenklassering. Daarvoor moeten Nederlandse sporters goed presteren op Europese- en Wereldkampioenschappen en op de Olympische Spelen. Om in de top tien te blijven, zet de overheid de beschikbare middelen gericht in op de programma’s die de meeste meerwaarde hebben.
Om te kunnen concurreren met en te presteren binnen de internationale top zijn internationaal kwalitatief hoogwaardige sporttechnische programma’s essentieel voor het succes van onze sporters. Sporters moeten in staat gesteld worden om voltijds met hun sport bezig te zijn en moeten hierin goed begeleid worden. De rijksoverheid verliest hierbij het belang van de maatschappelijke carrière van de sporter niet uit het oog, onder meer door aandacht te schenken aan het verbeteren van de combinatie topsport en onderwijs.
Het topsportbeleid is «inclusief beleid», dat wil zeggen dat alle topsportprogramma’s beschikbaar zijn voor sporters met en zonder handicap. De prestaties van de Nederlandse gehandicaptensport blijven achter op die van de valide topsporters. Daarom is een top tien ambitie voor de Paralympische Spelen nu nog niet aan de orde.
De in het Olympisch Plan 2028 opgenomen ambities «Talentvol Nederland» en «Nederland in beeld» krijgen binnen deze operationele doelstelling een stevige impuls. Talentvolle sporters krijgen steeds meer mogelijkheden om te excelleren en door de organisatie van grote topsportevenementen laat Nederland aan de internationale (sport)wereld zien waar het toe in staat is. In dat opzicht zou de organisatie van het Wereldkampioenschap Voetbal in 2018 of 2022 in Nederland en België een belangrijke uitdaging zijn. Op 2 december 2010 besluit de FIFA over de toewijzing van deze toernooien. Als de keus voor één van beide toernooien op Nederland en België valt, ontstaat er een nieuwe situatie die nieuwe afwegingen vereist. Eventuele gevolgen voor de begroting 2011 zullen dan bij de besluitvorming rondom de Voorjaarsnota worden betrokken.
2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|
Instellingssubsidies/Structurele subsidies | 5 631 | 5 631 | 5 631 | 5 631 | 5 631 |
Stipendiumregeling | 5 631 | 5 631 | 5 631 | 5 631 | 5 631 |
Projectsubsidies/Opdrachten | 29 295 | 23 483 | 23 882 | 23 882 | 23 882 |
Talentontwikkeling | 11 121 | 10 763 | 11 163 | 11 163 | 11 163 |
Versterking topsportprogramma’s | 4 500 | 4 500 | 4 500 | 4 500 | 4 500 |
Topsportevenementen | 9 590 | 5 536 | 5 535 | 5 535 | 5 535 |
Sportmedische begeleiding | 1 250 | 1 250 | 1 250 | 1 250 | 1 250 |
Kennis en Innovatie | 2 834 | 1 434 | 1 434 | 1 434 | 1 434 |
Totaal | 34 926 | 29 114 | 29 513 | 29 513 | 29 513 |
Bovenstaande informatie is bedoeld voor de Staten-Generaal. Aan dit overzicht kunnen geen rechten worden ontleend.
Prestatie-indicatoren
Prestatie-indicatoren
De voortgang van het beleid wordt gemeten met de volgende indicatoren:
Waarde | Peildatum | Streefwaarde lange termijn | |
|---|---|---|---|
1. Positie van Nederland in de topsport landenklassering | 9e plaats | Juli 2008 | Positie bij de eerste tien (2012) |
2. Positie van Nederland in de medaillespiegel van de Olympische Zomerspelen | 12e plaats | Augustus 2008 | Positie bij de eerste tien (2012) |
3. Positie van Nederland in de medaillespiegel van de Olympische Winterspelen | 10e plaats | Februari 2010 | Positie bij de eerste tien (2014) |
Bron & toelichting
De bronnen zijn de World Sports Nations Index van NOC*NSF en de Medaillespiegels van de meest recente Olympische Spelen. In de World Sports Nations Index zijn de uitslagen verwerkt van alle medaille-evenementen van de laatst gehouden Wereldkampioenschappen.
Deze prestatie-indicatoren geven aan in hoeverre Nederland erin slaagt om zich te scharen bij de top tien van topsportlanden.
Instrumenten ter bevordering van de topsport
• Talentontwikkeling
Het doel is om het ontwikkelen van talenten te verbeteren en om talenten ook de laatste stap te laten zetten: het excelleren in internationale wedstrijden en competities. Dat gebeurt door projectplannen door de sportbonden uit te laten voeren, door meer specifieke talentcoaches in te zetten, door facilitaire ondersteuning door Olympische netwerken, door de combinatie van toptraining, onderwijs en wonen te verbeteren, door het steunen van vier Centra voor Topsport en Onderwijs (CTO’s) en door een bijdrage te leveren aan hoogwaardige internationale trainings- en wedstrijdprogramma’s in voorbereiding op de Olympische Spelen van 2012 in Londen en 2014 in Sochi (€ 11,1 miljoen).
Om de kennis en kunde die nodig is om Nederlandse sporters topprestaties te kunnen laten leveren op internationale podia te vergroten, wordt tevens geïnvesteerd in een hoogwaardig topsportcentrum op Papendal (€ 2,5 miljoen).
• Topsportevenementen
Doel is om aansprekende topsportevenementen in Nederland te organiseren. Daarom zijn subsidies beschikbaar voor (sport)organisaties voor het verkrijgen en de organisatie van topsportevenementen in Nederland (€ 5,0 miljoen).
Het opbouwen van een track record op het terrein van evenementen is een belangrijke pijler van het Olympisch Plan 2028. In 2011 wordt € 1,0 miljoen geïnvesteerd in pilots rondom sportevenementen, waarbij bovendien aandacht is voor maatschappelijke en economische spin off van deze evenementen. Tevens is € 1,0 miljoen beschikbaar voor de organisatorische ondersteuning van het Olympisch Plan 2028. In aanvulling hierop zal het Ministerie van Economische Zaken in 2011 € 1,0 miljoen investeren op het gebied van Holland branding, toerisme, evenementen en innovatie.
• Versterking topsportprogramma’s
Om de top tien ambitie waar te kunnen maken worden de topsportprogramma’s van NOC*NSF en de sportbonden versterkt. Dit betreft onder andere een verdere investering in wedstrijd- en trainingsprogramma’s, in de deelname aan internationale topsportevenementen, in de aanstelling van topcoaches en in kwaliteitsmanagement (€ 4,5 miljoen).
• Stipendiumregeling en Onkostenvergoeding
Deze regeling is bedoeld voor het uitkeren van een stipendium en een onkostenvergoeding aan A-topsporters en nationale toptalenten met een inkomen dat lager is dan het minimumloon, zodat zij zich vrij kunnen maken voor hun sportcarrière (€ 5,6 miljoen). De bijdrage wordt verstrekt aan het Fonds voor de Topsporter.
• Sportmedische begeleiding
Het doel is het aanbod van de topsportmedische zorg in Nederland te verbeteren en te vergroten zodat topsporters goede en verantwoorde sportmedische begeleiding kunnen krijgen. Daartoe wordt subsidie verstrekt aan NOC*NSF (€ 1,3 miljoen).
• Kennis en innovatie
Het doel is om grensverleggende innovatieve toepassingen voor de sport te ontwikkelen. Daartoe worden subsidies verstrekt aan InnoSportNL en NOC*NSF (€ 2,8 miljoen).
46.4 Overzicht onderzoek naar de doelmatigheid en doeltreffendheid van beleid
Onderzoek onderwerp | Nummer AD of OD | A Start B Afgerond | |
|---|---|---|---|
Beleidsdoorlichting | Uitvoering Sportbeleid | 46.1 | A 2009 B 2011 |
Effectonderzoek ex post | Eindevaluatie uitvoering sportprogramma | 46.1 | A 2009 B 2011 |
Verkenning Maatschappelijke Kosten en Baten van evenementen en Olympische Spelen | 46.3.3 | A 2010 B 2011 | |
Overig evaluatieonderzoek | Onderzoek Ongevallen en Bewegen in Nederland (OBiN) | 46.3.1 | Doorlopend |
Topsportklimaatonderzoek | 46.3.3 | Doorlopend |
Artikel 47 Oorlogsgetroffenen en Herinnering Wereldoorlog II
47.1 Algemene beleidsdoelstelling
De erfenis van WO II is afgewikkeld en mensen beseffen, mede op basis van de gebeurtenissen uit WO II, wat het betekent om in vrijheid te kunnen leven.
Belangrijkste beleidsonderwerpen 2011
Belangrijkste beleidsonderwerpen 2011
Op het terrein van de «erfenis» van de Tweede Wereldoorlog is continuïteit en toekomstbestendigheid belangrijk.
Voor 2011 ligt de nadruk op de volgende beleidsinitiatieven:
• Overdracht per 1 januari 2011 van het cliëntbeheer van de Pensioen- en uitkeringsraad (PUR) naar de Sociale Verzekeringsbank (SVB) op grond van de inwerkingtreding van de Wet uitvoering wetten voor verzetsdeelnemers en oorlogsgetroffenen (47.3.1). Met de brief van 25 januari 2010 (kamerstuk 20 454 nr. 98) is de Tweede Kamer geïnformeerd over de voortgang van dit traject.
• Overdracht naar het Nationaal Comité 4 en 5 mei van een aantal uitvoerende departementale taken, gericht op het mogelijk maken dat er blijvend betekenis wordt gegeven aan de herinnering aan de gebeurtenissen uit de periode van de Tweede Wereldoorlog (47.3.2). Met bovengenoemde brief is de Tweede Kamer ook hierover geïnformeerd.
• Voorzitterschap 2011/2012 van de Task Force for International Cooperation on Holocaust Education, Remembrance and Research (ITF) – een organisatie met intussen 27 aangesloten landen – in nauwe samenwerking met het Ministerie van Buitenlandse Zaken. Het voorzitterschap wordt voorbereid samen met de huidige (Israël) en vorige (Noorwegen) voorzitter.
Ministeriële verantwoordelijkheid
Ministeriële verantwoordelijkheid
De bewindspersonen van VWS zijn ministerieel verantwoordelijk voor:
• Het actueel houden en het adequaat doen laten toepassen van de wet- en regelgeving voor oorlogsgetroffenen. Wijzigingen kunnen noodzakelijk zijn in verband met bijvoorbeeld de wijziging van wetgeving op andere terreinen;
• Het toezicht op vier zelfstandige bestuursorganen (ZBO’s), namelijk de PUR, de SVB, de Commissie Algemene Oorlogsongevallenregeling Indonesië (CAOR) en Stichting Afwikkeling Rechtsherstel Sinti en Roma (SARSR);
• De (financiering van de) (organisatorische) infrastructuur die het mogelijk maakt de herinnering van WO II blijvend betekenis te geven.
Externe factoren
Externe factoren
Daling van de werklast door demografische oorzaken raakt de instellingen voor materiële en immateriële hulp, zoals de PUR en de begeleidende instellingen. Het is van groot belang dat, ondanks deze daling, de uitvoeringsorganen in deze fase doelmatig en effectief blijven functioneren en in die zin toekomstbestendig zijn. Voor de PUR is dit geborgd door overheveling van het cliëntbeheer naar de SVB in 2011.
Bewustwording over de betekenis van vrijheid in relatie tot WO II is onder meer afhankelijk van actuele maatschappelijke ontwikkelingen en kan niet direct door VWS worden beïnvloed.
Prestatie-indicatoren
Prestatie-indicatoren
Bij de algemene doelstelling is geen prestatie-indicator opgenomen, omdat de doelstelling verschillende uiteenlopende elementen bevat, die zich moeilijk in één indicator laten weergeven.
47.2 Budgettaire gevolgen van beleid
2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|---|
Verplichtingen | 388 737 | 377 569 | 357 712 | 340 731 | 323 963 | 307 134 | 291 437 |
Uitgaven | 397 382 | 378 334 | 358 141 | 341 110 | 323 963 | 307 134 | 291 437 |
Programma-uitgaven | 396 045 | 377 252 | 357 388 | 340 357 | 323 210 | 306 381 | 290 684 |
1. Een kwalitatief goed en doelmatig stelsel van materiële en immateriële hulpverlening aan oorlogsgetroffenen WO II in een situatie van afnemende vraag | 377 170 | 368 075 | 348 466 | 331 435 | 314 288 | 297 459 | 281 762 |
2. De herinnering aan WO II blijft levend en veel mensen – waaronder jeugdigen – zijn zich van bewust van de betekenis van WO II | 18 875 | 9 177 | 8 922 | 8 922 | 8 922 | 8 922 | 8 922 |
Apparaatsuitgaven | 1 337 | 1 082 | 753 | 753 | 753 | 753 | 753 |
Ontvangsten | 2 360 | 0 | 0 | 0 | 0 | 0 | 0 |
2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|
1. Een kwalitatief goed en doelmatig stelsel van materiële en immateriële hulpverlening aan oorlogsgetroffenen WO II in een situatie van afnemende vraag | 348 466 | 331 435 | 314 288 | 297 459 | 281 762 |
– Juridisch verplicht | 346 941 | 321 099 | 301 933 | 285 104 | 269 407 |
– Bestuurlijk gebonden | 987 | 9 798 | 11 817 | 11 817 | 11 817 |
– Niet-juridisch verplicht of bestuurlijk gebonden | 538 | 538 | 538 | 538 | 538 |
2. De herinnering aan WO II blijft levend en veel mensen – waaronder specifieke doelgroepen waaronder jeugdigen – zijn zich van bewust van de betekenis van WO II | 8 922 | 8 922 | 8 922 | 8 922 | 8 922 |
– Juridisch verplicht | 8 922 | 0 | 0 | 0 | 0 |
– Bestuurlijk gebonden | 0 | 8 922 | 8 922 | 8 922 | 8 922 |
– Niet-juridisch verplicht of bestuurlijk gebonden | 0 | 0 | 0 | 0 | 0 |
47.3 Operationele doelstellingen
Er zijn twee operationele doelstellingen voor dit beleidsterrein:
1. Een kwalitatief goed en doelmatig stelsel van materiële en immateriële hulpverlening aan oorlogsgetroffenen WO II in een situatie van afbouw;
2. De herinnering aan WO II blijft levend en veel mensen – waaronder jeugdigen – zijn zich bewust van de betekenis van WO II.
47.3.1 Een kwalitatief goed en doelmatig stelsel van materiële en immateriële hulpverlening aan oorlogsgetroffenen WO II in een situatie van afnemende vraag
Motivering
Motivering
Na de Tweede Wereldoorlog is er in Nederland een in de wereld uniek stelsel van materiële en immateriële hulpverlening opgezet, geschraagd door principes van ereschuld en bijzondere solidariteit. Het aantal oorlogsgetroffenen neemt om demografische redenen gestaag af. Gezien deze ontwikkeling zullen ook de organisaties, die de materiële en immateriële hulpverlening verzorgen, zich geleidelijk aan moeten passen aan de afnemende vraag. Het is belangrijk dat dit op een verantwoorde manier gebeurt, zodat de ondersteuning kwantitatief en kwalitatief op peil blijft. Het kabinet begeleidt en faciliteert deze ontwikkeling. Dat gebeurt bijvoorbeeld door samenwerking te stimuleren tussen de instellingen waar het draagvlak van de afzonderlijke instellingen te smal dreigt te worden. Om die reden zal het cliëntbeheer van de PUR – het berekenen en betalen van de pensioenen en uitkeringen en de verstrekking van bijzondere voorzieningen aan bestaande cliënten – per 1 januari 2011 worden overgedragen aan de Sociale Verzekeringsbank (SVB). De PUR als apart toelatingsorgaan dat beslist over de eerste aanvragen blijft bestaan, de uitvoering gebeurt vervolgens vanuit de SVB.
2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|
Wetten en regelingen oorlogsgetroffenen | 310 227 | 293 196 | 276 049 | 259 220 | 243 523 |
Waarvan onder andere: | |||||
Wet uitkeringen vervolgingslachtoffers 1940–1945 (Wuv) | 166 500 | 156 900 | 147 500 | 138 400 | 129 800 |
Wet uitkeringen burgeroorlogsslachtoffers 40–45 (Wubo) | 72 500 | 70 600 | 68 400 | 65 600 | 63 100 |
Wetten buitengewoon pensioen 1940–1945 (Wbp) | 63 400 | 57 500 | 51 900 | 46 800 | 42 100 |
Instellingssubsidies/Structurele subsidies | 9 610 | 9 406 | 9 417 | 8 809 | 8 809 |
Waarvan onder andere: | |||||
Subsidies immateriële dienstverlening | 6 435 | 6 352 | 6 263 | 6 255 | 6 255 |
Projectsubsidies | 3 190 | 2 144 | 2 233 | 2 841 | 2 841 |
Waarvan onder andere: | |||||
Projecten immateriële hulpverlening | 454 | 536 | 541 | 541 | 541 |
Opdrachten | 321 | 321 | 321 | 321 | 321 |
Bijdragen aan ZBO’s/RWT’s | 25 118 | 26 368 | 26 268 | 26 268 | 26 268 |
Waarvan onder andere: | |||||
Pensioen- en uitkeringsraad en Sociale Verzekeringsbank | 22 175 | 23 425 | 23 425 | 23 425 | 23 425 |
Totaal | 348 466 | 331 435 | 314 288 | 297 459 | 281 762 |
Bovenstaande informatie is bedoeld voor de Staten-Generaal. Aan dit overzicht kunnen geen rechten worden ontleend.
Prestatie-indicatoren
Prestatie-indicatoren
Onderstaande prestatie-indicatoren hebben betrekking op de doelmatigheid (indicator 1) en de kwaliteit van dienstverlening (indicatoren 2 en 3) van de PUR.
Indicator 1 laat de apparaatskosten van de PUR zien in verhouding tot de programma-uitgaven voor pensioenen en uitkeringen. Dit percentage geeft een – zeer globale – indicatie van de (ontwikkeling van de) doelmatigheid van de PUR. Het streven is erop gericht een (sterke) stijging van dit percentage zoveel mogelijk te voorkomen.
De indicatoren 2 en 3 tonen de percentages eerste aanvragen en vervolgaanvragen (om een pensioen, uitkering of voorziening) die binnen de wettelijke termijn zijn afgehandeld. Dit is een indicator voor de kwaliteit van dienstverlening van de PUR/SVB.
2006 | 2007 | 2008 | Streefwaarde ≥ 2011 | |
|---|---|---|---|---|
1. Percentage apparaatskosten PUR in verhouding tot de uitgaven voor pensioenen en uitkeringen | 5,0% | 4,8% | 4,8% | 4,8% |
2. Percentage eerste aanvragen die door de PUR binnen de (verlengde) wettelijke termijn zijn afgehandeld | 91% | 89% | 85% | 90% |
3. Percentage vervolgaanvragen die door de PUR binnen de (verlengde) wettelijke termijn zijn afgehandeld | 84% | 85% | 86% | 86% |
Bron & toelichting
1. Jaarverslagen PUR 2008 en 2009
2. Jaarverslagen PUR 2008 en 2009
3. Jaarverslagen PUR 2008 en 2009. De basiswaarden en de streefwaarden voor de afhandeling van eerste aanvragen en vervolgaanvragen betreffen een gewogen gemiddelde van de Wet uitkeringen vervolgingsslachtoffers 1940-1945 (Wuv), de Wet uitkeringen burgeroorlogsslachtoffers 1940-1945 (Wubo) en de Wetten buitengewoon pensioen (Wbp). Deze prestatie-indicatoren worden jaarlijks gepubliceerd in het jaarverslag van de PUR. De percentages over 2008 kunnen nog veranderen als aanvragen in voorraad nog binnen de wettelijke termijnen worden afgehandeld.
Instrumenten stelsel
• Wetten en regelingen
Onderstaande tabel geeft een overzicht van het aantal pensioenen en uitkeringen en de daarmee gemoeide totale programma-uitgaven in het kader van de wetten en regelingen voor verzetsdeelnemers en oorlogsgetroffenen over de periode 2007–2010. De wetten en regelingen voor oorlogsgetroffenen worden bijgesteld, als wijzigingen in aanpalende wetten dat noodzakelijk maken.
De totale uitgaven in 2011 bedragen € 310,2 miljoen.
2007 | 2008 | 2009 | Geraamd 2010 | |
|---|---|---|---|---|
Wuv | ||||
Gemiddeld aantal betaalbare uitkeringen (inclusief uitkeringen art. 21b) | 17 486 | 16 624 | 15 881 | 14 964 |
Uitgaven Wuv totaal (bedragen x € 1 miljoen) | 187,3 | 182,5 | 179,0 | 176,1 |
Wubo | ||||
Gemiddeld aantal betaalbare uitkeringen (inclusief toeslag art. 19) | 13 265 | 13 338 | 13 407 | 13 476 |
Uitgaven Wubo totaal (bedragen x € 1 miljoen) | 67,0 | 69,0 | 70,9 | 73,7 |
Wbp | ||||
Gemiddeld aantal betaalbare pensioenen | 4 389 | 4 044 | 3 744 | 3 448 |
Uitgaven Wbp totaal (bedragen x € 1 miljoen) | 91,3 | 85,2 | 78,5 | 70,8 |
AOR | ||||
Gemiddeld aantal uitkeringen | 1 608 | 1 831 | 2 027 | 2 148 |
Uitgaven AOR totaal (bedragen x € 1 miljoen) | 5,7 | 6,4 | 6,6 | 7,2 |
Bron & toelichting
PUR, Stichting Administratie Indonesische Pensioenen, januari 2010
Wuv = Wet uitkeringen vervolgingsslachtoffers 1940–1945
Wubo = Wet uitkeringen burgeroorlogsslachtoffers 1940–1945
Wbp = Wet buitengewoon pensioen 1940–1945
AOR= Algemene Ongevallenregeling
Het gemiddeld aantal uitkeringen bij Wuv en Wbp daalt geleidelijk. Bij de Wubo en de AOR-regeling is nog sprake van een stijging, direct of indirect als gevolg van het projecten «Gerichte benadering» en «Brede benadering».
• Bijdragen aan ZBO’s
Om materiële hulp te kunnen verlenen aan oorlogsgetroffenen, worden in 2011 bijdragen (€ 22,2 miljoen) ter beschikking gesteld aan de ZBO’s PUR, SVB, Commissie Algemene Oorlogsongevallenregeling Indonesië (CAOR) en de Stichting Afwikkeling Rechtsherstel Sinti en Roma (SARSR). Deze laatste zal uiterlijk op 1 januari 2013 zijn opgeheven, waarbij de taken in de komende periode uitsluitend nog gekoppeld zullen zijn aan de financiële relatie met het Nederlands Instituut Sinti en Roma (NISR), een steunpunt voor Sinti en Roma dat op 1 januari 2010 formeel van start is gegaan.
• Subsidies immateriële dienstverlening
Om immateriële hulpverlening (maatschappelijk werk, sociale dienstverlening) aan oorlogsgetroffenen mogelijk te maken, worden subsidies verleend aan gespecialiseerde instellingen, waaronder de zogenoemde begeleidende instellingen. Dit betreft Stichting Pelita, Joods Maatschappelijk Werk (JMW) en Stichting 1940–1945 (€ 6,4 miljoen).
• Toezicht op de ZBO’s
Doel van het toezicht op de ZBO’s is om de ministeriële verantwoordelijkheid voor een rechtmatige, doelmatige en kwalitatief goede uitvoering van de wetten voor verzetsdeelnemers en oorlogsgetroffenen, alsmede het naoorlogs rechtsherstel te kunnen waarmaken. In de brief van 25 januari 2010 (kamerstuk 20 454 nr. 98 ) is de Tweede Kamer geïnformeerd over de stand van zaken rond het toezicht op de ZBO’s.
47.3.2 De herinnering aan WO II blijft levend en veel mensen – waaronder jeugdigen – zijn zich bewust van de betekenis van WO II
Motivering
Motivering
Het is belangrijk de herinnering aan WO II levend te houden en te borgen dat er op grond van de beginselen van ereschuld en bijzondere solidariteit blijvend betekenis wordt gegeven aan het verhaal van de oorlogsgetroffenen. Het belang van het levend houden van de herinnering geldt niet alleen voor (nabestaanden van) mensen die deze oorlog hebben meegemaakt, maar juist ook voor nieuwe generaties. Generaties van nu en later moeten betekenis kunnen geven aan alle facetten van deze geschiedenis. De betekenis van het levend houden van de herinnering aan WO II ligt vooral in de relatie tot vraagstukken rond vrijheid, geweld, discriminatie, rechtstaat, etcetera. Het Ministerie van VWS zorgt dat er een adequate infrastructuur is die dat mogelijk maakt.
Momenteel wordt de overdracht aan het Nationaal Comité 4 en 5 mei (Comité) voorbereid van een aantal departementale taken op het terrein van «herdenken en vieren» en educatie. Het Comité zal zich ontwikkelen tot hét kenniscentrum op het gebied van de herinnering WO II.
2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|
Instellingssubsidies/Structurele subsidies | 7 392 | 7 392 | 7 392 | 7 392 | 7 392 |
Waarvan onder andere: | |||||
Nationaal Comité 4 en 5 mei | 5 316 | 5 316 | 5 316 | 5 316 | 5 316 |
Projectsubsidies | 952 | 952 | 952 | 952 | 952 |
Opdrachten | 578 | 578 | 578 | 578 | 578 |
Totaal | 8 922 | 8 922 | 8 922 | 8 922 | 8 922 |
Bovenstaande informatie is bedoeld voor de Staten-Generaal. Aan dit overzicht kunnen geen rechten worden ontleend.
Prestatie-indicatoren
Prestatie-indicatoren
Onderstaande prestatie-indicatoren meten het belang dat de Nederlandse bevolking hecht aan 4 en 5 mei. De cijfers laten zien dat het draagvlak voor zowel de herdenking op 4 mei als de viering van de bevrijding en vrijheid op 5 mei onverminderd groot blijft.
2007 | 2008 | 2009 | 2010 | Streefwaarde ≥ 2011 | |
|---|---|---|---|---|---|
1. Percentage van de bevolking dat (veel) belang aan 4 mei hecht | 82% | 85% | 86% | 80% | 80% |
2. Percentage van de bevolking dat (veel) belang aan 5 mei hecht | 72% | 79% | 77% | 80% | 80% |
Bron & toelichting
Nationaal Comité 4 en 5 mei. Deze prestatie-indicatoren worden jaarlijks gemeten.
Instrumenten herinnering
• Adequate infrastructuur
Het kabinet zorgt dat er een adequate infrastructuur is, gericht op het blijvend betekenis (kunnen) geven aan de herinnering aan gebeurtenissen uit WO II. Het Ministerie van VWS verleent vanuit deze stelselverantwoordelijkheid instellingssubsidies aan de vier nationale herinneringscentra (Kamp Vught, Kamp Westerbork, Kamp Amersfoort en het Indisch Herinneringscentrum Bronbeek), het Nationaal Comité 4 en 5 mei (Comité), Stichting Herdenking 15 augustus 1945 en aan het NIOD (Erfgoedpunt WO II).
Een aantal uitvoeringstaken wordt in 2011 overgedragen aan het Comité 4 en 5 mei (kamerstuk 20 454 nr. 93). De nieuwe taken, die hieronder nader worden uitgewerkt, sluiten goed aan bij de taken en expertise die het Comité nu al heeft. De uitdaging zal zijn om de nieuwe taken niet louter «extra» te laten zijn, maar ze zodanig in de huidige organisatie te integreren dat er een duidelijke «meerwaarde» ontstaat. De overdracht zal er toe leiden dat de rol en positie van het Comité in het beleidsveld WO II gaat veranderen. In kwantitatieve zin, omdat het takenpakket een forse uitbreiding ondergaat, maar ook principieel; het Comité zal (in mandaat van het Ministerie VWS) projectsubsidies kunnen gaan verstrekken aan derden op het terrein van de educatie over de gebeurtenissen uit WO II. De ervaringen die het Comité in deze versterkte uitvoerende rol opdoet, zullen kunnen bijdragen aan de effectiviteit van het VWS-beleid.
Op de hieronder genoemde onderdelen op het terrein van de herinnering WO II kan het Comité binnen de met VWS afgestemde doelstellingen eigen afwegingen maken.
1. Ondersteuning organisaties herinnering WO II
Het Comité ondersteunt de (beleids)ontwikkeling van organisaties die zich richten op de herinnering WO II.
2. Herinnering WO II internationaal
Het Comité kan Nederlandse organisaties die zich richten op de herinnering WO II in staat stellen om – in afstemming met het Ministerie van Buitenlandse Zaken – internationaal kennis en inzichten uit te wisselen.
Het Comité participeert actief in het internationale netwerk op het terrein van de herinnering WO II. Het Comité neemt actief deel aan het werk van de expertwerkgroepen binnen de Task Force for International Cooperation on Holocaust Education, Remembrance and Research (ITF) en neemt daar zelf aan deel. Het Comité doet in afstemming met relevante veldorganisaties een voorstel aan de ministeries van VWS en Buitenlandse Zaken voor de Nederlandse standpuntbepaling in het kader van de ITF. De uiteindelijke standpuntbepaling blijft een primaire verantwoordelijkheid van deze ministeries.
Het Ministerie van VWS blijft ook operationeel verantwoordelijk ten aanzien van het Nederlandse voorzitterschap van de ITF (2011–2012) en de (her)ontwikkeling van het voormalige vernietigingskamp Sobibor als herinneringsplek (realisatie 2013).
3. Herdenken
Het Comité kan, mede tegen de achtergrond van de geleidelijke afnemende inzetbaarheid van de eerste generatie oorlogsgetroffenen, desgewenst kennis en praktische ondersteuning bieden ten aanzien van de herdenkingen met een bovenlokale betekenis. De ontwikkeling binnen het Comité van een «kennispunt», nu primair gerelateerd aan herdenken en vieren op 4 en 5 mei, wordt voortgezet op het bredere terrein van de herinnering WO II. Kennis en expertise over herinnering van WO II wordt gedeeld en maatschappelijke discussies in relatie tot herdenken en vieren worden geëntameerd.
4. Reünies en lotgenotencontacten
Het Comité draagt er zorg voor dat vrijwilligersorganisaties op het terrein van de herinnering WO II met een landelijke functie, indien gewenst, de onderlinge contacten binnen de eerste generatie kunnen blijven voortzetten via gerichte initiatieven, zoals reünies en lotgenotenbijeenkomsten. Het Comité kan deze vrijwilligersorganisaties, wanneer zij ophouden zelfstandig te bestaan, in staat stellen éénmalig een laatste bijeenkomst te organiseren of een inhoudelijke nalatenschap te bieden voor de Nederlandse samenleving.
5. Educatie en publieksgerichte toepassingen Erfgoed van de Oorlog
Het Comité draagt zorg voor het vergroten van kennis en inzicht met betrekking tot WO II bij de Nederlandse bevolking, mede om bewustwording over de betekenis van fundamentele grondrechten, democratie, rechtstaat en vrijheid te bevorderen.
Aan de (web)toepassingen die zijn ontwikkeld in het kader van het VWS-programma «Erfgoed van de Oorlog» wordt brede bekendheid gegeven. Het Comité kan zelf actief het gebruik van erfgoedmateriaal in hedendaagse toepassingen stimuleren of andere organisaties daartoe in staat stellen. Voor het Nederlands Instituut voor Oorlogsdocumentatie (NIOD), dat het structurele «erfgoedpunt WO II» vorm en inhoud geeft, zal het Comité als vaste gesprekspartner fungeren waar het gaat om initiatieven die beogen erfgoedmateriaal onder de aandacht van het brede publiek te brengen.
6. Toegepast onderzoek
Het Comité draagt zorg voor het doen uitvoeren van toegepast onderzoek dat bouwstenen levert voor het eigen herinneringsbeleid, waaronder begrepen onderzoek op het brede terrein van de methoden en technieken voor bewustwording herinnering WO II en evaluatie van het eigen beleid.
Het Comité verantwoordt zich over het gevoerde beleid in het kader van de reguliere planning en control-cyclus. Daarnaast worden de bereikte resultaten periodiek geëvalueerd in een gestructureerd politiek-bestuurlijk overleg tussen het Ministerie van VWS en het Comité.
• Erfgoed van de Oorlog
Het subsidieprogramma «Erfgoed van de Oorlog» is bedoeld om belangrijk materiaal uit en over de Tweede Wereldoorlog en de strijd in Nederlands-Indië te behouden en het gebruik ervan te stimuleren. Op 16 september 2010 is de slotconferentie van het programma gehouden. Om de resultaten van «Erfgoed van de Oorlog» adequaat te kunnen borgen is voorzien in een structureel Erfgoedpunt WO II, dat door het NIOD vanaf medio 2010 is ingericht en vanaf 2011 structureel zal worden beheerd.
47.4 Overzicht onderzoek naar de doelmatigheid en doeltreffendheid van beleid
Voor 2011 zijn geen beleidsdoorlichtingen of -evaluaties in de planning opgenomen. Belangrijke beleidsonderdelen zijn recentelijk al doorgelicht of geëvalueerd, bijvoorbeeld het voorlichtingsbeleid en het programma «Erfgoed van de oorlog» (zie ook kamerstuk 20 454 nr. 98).
Niet-beleidsartikel 98 Algemeen
98.1 Algemene doelstelling
In dit niet-beleidsartikel worden de ministerie- en zorgbrede uitgaven die niet specifiek zijn toe te rekenen aan een van de doelstellingen in de voorgaande beleidsartikelen geraamd.
98.2 Budgettaire gevolgen van beleid
2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|---|
Verplichtingen | 322 350 | 355 796 | 301 660 | 293 194 | 292 867 | 298 267 | 298 232 |
Uitgaven | 333 861 | 342 895 | 307 757 | 299 194 | 298 867 | 298 267 | 298 232 |
Programma-uitgaven | 114 967 | 112 743 | 93 213 | 91 192 | 91 191 | 91 191 | 91 191 |
1. Beheer en toezicht stelsel | 98 153 | 92 995 | 86 182 | 83 893 | 83 892 | 83 892 | 83 892 |
2. Internationale samenwerking | 14 875 | 19 748 | 7 031 | 7 299 | 7 299 | 7 299 | 7 299 |
3. Verzameluitkering VWS | 1 939 | 0 | 0 | 0 | 0 | 0 | 0 |
Apparaatsuitgaven | 218 894 | 230 152 | 214 544 | 208 002 | 207 676 | 207 076 | 207 041 |
– Inspectie voor de Gezondheidszorg | 53 760 | 52 217 | 47 391 | 44 002 | 44 017 | 42 228 | 42 228 |
– Sociaal en Cultureel Planbureau en Raad voor Maatschappelijke Ontwikkeling | 11 768 | 6 941 | 5 779 | 5 779 | 5 779 | 5 779 | 5 779 |
– Raad voor de Volksgezondheid en Zorg | 3 100 | 2 976 | 2 858 | 2 858 | 2 858 | 2 858 | 2 858 |
– Gezondheidsraad | 5 752 | 4 891 | 3 397 | 3 337 | 3 332 | 3 332 | 3 332 |
– Centrale Commissie Mensgebonden Onderzoek | 1 522 | 1 621 | 1 377 | 1 377 | 1 377 | 1 377 | 1 377 |
– Strategisch onderzoek RIVM | 18 238 | 17 107 | 18 050 | 18 050 | 18 050 | 22 090 | 22 090 |
– Strategisch onderzoek NVI | 7 538 | 8 220 | 7 709 | 7 709 | 7 709 | 7 709 | 7 709 |
– Inspectie jeugdzorg | 5 329 | 7 473 | 5 932 | 5 932 | 5 932 | 5 932 | 5 932 |
– Personeel en materieel kernministerie | 111 887 | 128 706 | 122 051 | 118 958 | 118 622 | 115 771 | 115 736 |
Ontvangsten | 12 673 | 8 441 | 8 980 | 8 980 | 8 980 | 8 980 | 8 980 |
2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|
1. Beheer en toezicht stelsel | 86 182 | 83 893 | 83 892 | 83 892 | 83 892 |
– Juridisch verplicht | 86 182 | 0 | 0 | 0 | 0 |
– Bestuurlijk gebonden | 0 | 83 893 | 83 892 | 83 892 | 83 892 |
– Niet-juridisch verplicht of bestuurlijk gebonden | 0 | 0 | 0 | 0 | 0 |
2. Internationale samenwerking | 7 031 | 7 299 | 7 299 | 7 299 | 7 299 |
– Juridisch verplicht | 7 031 | 0 | 0 | 0 | 0 |
– Bestuurlijk gebonden | 0 | 7 299 | 7 299 | 7 299 | 7 299 |
– Niet-juridisch verplicht of bestuurlijk gebonden | 0 | 0 | 0 | 0 | 0 |
3. Verzameluitkering VWS | 0 | 0 | 0 | 0 | 0 |
– Juridisch verplicht | 0 | 0 | 0 | 0 | 0 |
– Bestuurlijk gebonden | 0 | 0 | 0 | 0 | 0 |
– Niet-juridisch verplicht of bestuurlijk gebonden | 0 | 0 | 0 | 0 | 0 |
98.3 Operationele doelstellingen
In deze paragraaf wordt besproken wat het Ministerie van VWS concreet doet in het kader van dit niet-beleidsartikel. Eerst wordt ingegaan op de ZBO’s voor het beheer en het toezicht van het zorgstelsel en op het beleid voor internationale samenwerking. Daarna volgt een paragraaf over de verzameluitkering VWS. De volgende subparagrafen gaan over respectievelijk de Inspectie Gezondheidszorg (IGZ), het Sociaal en Cultureel Planbureau (SCP) en de Raad voor Maatschappelijke Ontwikkeling (RMO), de Raad voor de Volksgezondheid en Zorg (RVZ), de Gezondheidsraad (GR) en de Centrale Commissie Mensgeboden Onderzoek (CCMO). Vervolgens wordt ingegaan op het strategisch onderzoek van het Rijksinstituut voor Volksgezondheid en Milieu (RIVM) en het Nederlands Vaccin Instituut (NVI) en de apparaatskosten van de Inspectie jeugdzorg. Ten slotte volgen de apparaatsuitgaven van het kernministerie die niet aan de beleidsartikelen zijn toe te rekenen.
98.3.1 Beheer en toezicht stelsel
De beheerkosten van de zelfstandige bestuursorganen (ZBO’s) die zich bezig houden met de uitvoering van en het toezicht op het huidige zorgstelsel worden uit begrotingsmiddelen gefinancierd. Het betreft de Nederlandse Zorgautoriteit (NZa), het College voor zorgverzekeringen (CVZ), het College bouw zorginstellingen (CBZ) en het College sanering zorginstellingen (CSZ).
De NZa is belast met het markttoezicht specifiek voor de zorgsector en moet het algemeen consumentenbelang voorop stellen bij de uitoefening van haar taken. Die taken zijn:
• Marktwerking in de zorg op gang brengen en bewaken;
• Tarieven in de zorg reguleren;
• Toezien op de goede uitvoering van de Zvw en de AWBZ.
Het CVZ heeft tot taak het uitvoeren van:
• Pakketbeheer Zvw/AWBZ;
• Fondsbeheer van het zorgverzekeringsfonds en het Algemeen Fonds Bijzondere Ziektekosten;
• Uitvoeren van de financiering van verzekeraars uit de fondsen en de beoordeling van de rechtmatige en doelmatige uitvoering van de AWBZ;
• Uitvoeren regelingen bijzondere groepen (verdragsgerechtigden, wanbetalers, onverzekerden, illegalen en andere onverzekerbare vreemdelingen, gemoedsbezwaarden).
De bouwregimes voor de curatieve- en de langdurige zorg zijn per 1 januari 2008 respectievelijk 1 januari 2009 afgeschaft. Daarmee zijn de wettelijke taken van het CBZ komen te vervallen. Het CBZ zal als liquidatieorganisatie vooralsnog blijven bestaan. Om de opgebouwde kennis beschikbaar te blijven houden, primair voor zorgaanbieders (zeker in het kader van de volledige verantwoordelijkheid van zorgaanbieders voor de bouw en de financiering daarvan) en secundair voor de IGZ en de NZa, is er een overeenkomst 2009 tot en met 2013 gesloten met TNO unit Bouw en Ondergrond.
De positie van het CSZ als ZBO zal tot aan de inwerkingtreding van de Wet Cliënt en Kwaliteit van Zorg worden gehandhaafd.
98.3.2 Internationale samenwerking bevorderen
Bij internationale samenwerking gaat het erom dat een gemeenschappelijke benadering meerwaarde biedt boven een nationale aanpak. De nadruk moet liggen op grensoverschrijdende problemen en er moet concrete meerwaarde zijn vanuit de missie van het Ministerie van VWS. We kiezen ervoor om goed samen te werken met andere landen en multilaterale organisaties bij het vormgeven van onze internationale ambities.
Verantwoordelijkheid
Het Ministerie van VWS is verantwoordelijk voor afstemming van internationale samenwerking op de beleidsterreinen van Volksgezondheid, Welzijn en Sport. Op specifieke gebieden wordt hiertoe nadrukkelijk samengewerkt met andere ministeries. Vooral de samenwerking met de ministeries van Buitenlandse Zaken (WHO en drugs), Justitie (drugs), Economische zaken (geneesmiddelenbeleid), Landbouw, Natuur en Voedselkwaliteit (voedselveiligheid) en Sociale Zaken en werkgelegenheid (EU) is hierbij van belang.
Instrumenten en activiteiten
Internationale samenwerking kent een breed scala aan instrumenten en activiteiten. Met name kan hier worden gewezen op de volgende zaken:
• Samenwerking op Europees en mondiaal niveau
Het vertegenwoordigen van Nederland voor de voor Volksgezondheid, Welzijn en Sport relevante onderwerpen bij internationale organisaties als de Europese Unie, de Wereldgezondheidsorganisatie (WHO), de Raad van Europa, de Organisatie voor Economische Samenwerking en Ontwikkeling (OESO) en de Verenigde Naties (VN). Contacten met een beperkt aantal voor het Ministerie van VWS belangrijke landen worden gestimuleerd en de noodzakelijke reguliere contacten met de andere landen worden behartigd.
• Nieuw Partnerschap met de World Health Organization (WHO)
Nederland heeft in 2010 een hernieuwd partnerschapverdrag afgesloten met de WHO. Hiermee is een bedrag van € 6 miljoen gemoeid. Het partnerschapsprogramma vergroot de Nederlandse invloed binnen de WHO. Via het partnerschapsprogramma worden ook de contacten tussen de WHO en aan VWS gelieerde organisaties bevorderd.
• Internationale samenwerking
Op het gebied van internationale samenwerking is toenemende aandacht voor internationale publieke goederen (zie ook het recente rapport van de Wetenschappelijke Raad voor het Regeringsbeleid «minder pretentie, meer ambitie, ontwikkelingshulp die het verschil maakt»). Dit geldt zeker ook voor gezondheid. Besmettelijke ziekten stoppen niet bij grenzen en tekorten aan gezondheidswerkers hebben een mondiale dimensie. Er wordt samengewerkt met andere lidstaten en binnen multilaterale organisaties om de verspreiding van ziekten te beperken en om te komen tot de ontwikkeling van geneesmiddelen en vaccins ter bestrijding en voorkoming van deze ziekten. Samenwerking blijft ook nodig voor de verdere implementatie van de WHO-gedragscode uit 2010 voor werving van gezondheidspersoneel uit ontwikkelingslanden. Internationale solidariteit is juist bij internationale publieke goederen van belang. Waar mogelijk wordt aansluiting gezocht bij de bredere aanpak van internationale samenwerking en ontwikkelingshulp.
• Grensoverschrijdende gezondheidzorg
Binnen Europa gaan steeds meer burgers de grens over voor hun gezondheidszorg. Vooral in grensstreken kan de dichtstbijzijnde zorgaanbieder zich in het buitenland bevinden. Zowel in EU-verband als via bilaterale programma’s met Duitsland en België, wordt hieraan invulling gegeven.
• Internationaal personeels- en detacheringsbeleid
Om internationaal goed samen te kunnen werken, plaatst en detacheert het Ministerie van VWS en medewerkers in het buitenland en bij multilaterale organisaties. Inzet is om het aantal detacheringsplaatsen langzaam te verhogen, met name bij de Europese Unie en de WHO.
98.3.3 Verzameluitkering VWS
Een verzameluitkering is een bijzondere vorm van een specifieke uitkering. Alle specifieke uitkeringen van een departement kleiner of gelijk € 10 miljoen moeten in de verzameluitkering worden opgenomen. In de verzameluitkering van het Ministerie van VWS zijn voor 2011 nog geen specifieke uitkeringen opgenomen. Het bestaande programma voor topsportevenementen en –accommodaties kan voor de verzameluitkering in aanmerking komen. Het betreft een programma waarmee vooral subsidies worden verleend aan sportbonden voor de organisatie van een topsportevenement. Ook het programma talentontwikkeling (het onderdeel Centra voor Topsport en Onderwijs) kan voor de verzameluitkering in aanmerking komen. Incidenteel vindt er een uitkering aan een medeoverheid plaats in het kader van deze programma’s. Deze uitkeringen zullen dan bij suppletore begroting in de verzameluitkering worden verantwoord. Ook andere uitkeringen aan medeoverheden kunnen in 2011 worden toegevoegd aan de eerste en tweede suppletore begroting.
98.3.4 Inspectie voor de Gezondheidszorg (IGZ)
De IGZ is een handhavingsorganisatie die toezicht houdt op de volksgezondheid en gezondheidszorg en overtredingen van wet- en regelgeving opspoort. Zij opereert tussen politiek, professie en publiek. Zij is ván de overheid en werkt aan veilige, effectieve en patiëntgerichte zorg vóór burgers via zorgaanbieders. Vanuit haar wettelijke taakopdracht, verantwoordelijkheden en bevoegdheden draagt ze bij aan bescherming van de volksgezondheid en bevordering van een verantwoorde gezondheidszorg. Veilige zorg is een belangrijke component daarvan. Door te waken over de kwaliteit van zorg maakt de IGZ zich sterk voor een gerechtvaardigd vertrouwen van de zorgconsument in de kwaliteit van zorg. De IGZ hanteert verschillende methodieken. Een daarvan is het gefaseerd toezicht (GT). Met deze systematiek krijgt de IGZ onder andere aan de hand van prestatie-indicatoren informatie over de kwaliteit van geleverde zorg. De IGZ maakt op basis daarvan een risico-inschatting en prioriteert haar handhavingsactiviteiten. Ook hanteert de IGZ het Incidententoezicht (IT) dat is gebaseerd op meldingen en andere signalen. Een derde vorm van toezicht is het Thematisch Toezicht (TT) waarbij de IGZ aan de hand van bepaalde (zorg)thema’s gerichte aandacht van veld en beleid vraagt.
De IGZ werkt jaarlijks haar Meerjarenbeleidsplan (MJB) «Voor gerechtvaardigd vertrouwen in verantwoorde zorg» nader uit in doelen, activiteiten en benodigde formatie. Het in het laatste kwartaal 2010 uit te brengen jaarwerkplan geeft aan met welke activiteiten de IGZ haar doelen in 2011 wil realiseren.
De IGZ werkt in 2011 in 4 domeinen en 10 integrale inspectieprogramma’s.
Binnen het domein Volksgezondheid:
1. Gezondheidsbevordering
2. Gezondheidsbescherming
Binnen het domein Curatieve Gezondheidszorg:
3. Eerstelijnsgezondheidszorg
4. Specialistische somatische zorg
9. Geestelijke gezondheidszorg
Binnen het domein Verpleging & Chronische zorg:
5. Gehandicaptenzorg
6. Ouderenzorg
7. Zorg thuis
Binnen het domein Geneesmiddelen & Medische technologie:
8. Geneesmiddelen
10. Medische technologie.
In de beleidsartikelen is opgenomen welk van de programma’s van de IGZ relevant zijn voor het beleidsdomein van dat artikel.
In haar meerjarenbegroting (MJB) 2008–2011 schetst de IGZ de speerpunten tot en met 2011. Het jaar 2011 is het laatste jaar uit deze MJB-cyclus. De IGZ brengt in 2011 haar nieuwe Meerjarenbeleidsplan 2012–2015 uit.
Jaarlijks geeft de IGZ in de Staat van de Gezondheidszorg (SGZ) haar visie op een actueel thema dat de gezondheidszorg in de volle breedte raakt. In 2011 onderzoekt de IGZ de rol van technologie bij verantwoorde informatievoorziening in de zorg waarbij zij de stand van zaken, risico’s en mogelijkheden verkent.
98.3.5 Sociaal en Cultureel Planbureau (SCP)
Het Sociaal en Cultureel Planbureau is een interdepartementaal, wetenschappelijk instituut, opgericht bij Koninklijk Besluit op 30 maart 1973. Het SCP verricht zelfstandig onderzoek en rapporteert – gevraagd en ongevraagd – aan de regering, de Eerste en Tweede Kamer, ministeries en andere maatschappelijke en overheidsorganisaties. De belangrijkste taken van het SCP zijn:
• Het beschrijven van de situatie op sociaal en cultureel terrein in Nederland en de te verwachte ontwikkelingen;
• Het bijdragen aan verantwoorde keuzen van doeleinden en middelen in het sociaal en cultureel beleid en het ontwikkelen van alternatieven;
• Het beoordelen van het gevoerde beleid, speciaal het interdepartementale beleid.
Het SCP verricht daartoe sociaalwetenschappelijk onderzoek naar de leefsituatie en de opvattingen van de burger, alsmede naar het (overheids-)beleid dat daarop van invloed is.
Het werk van het SCP omvat de terreinen van nagenoeg alle ministeries. Eens per jaar geeft het SCP een overzicht van de voorgenomen activiteiten in een werkprogramma. De minister van VWS heeft het werkprogramma 2011 vastgesteld volgens de in de instellingsbeschikking vastgelegde procedure. Het werkprogramma is gepubliceerd op de website van het bureau (www.scp.nl).
Aantal rapporten | Uren in 2011 | Kosten in 2011 (bedragen x € 1 000) | |
|---|---|---|---|
1. Wetenschappelijk onderzoek | 60 | 44 709 | 4 222 |
2. Kennisverspreiding | – | 4 967 | 469 |
3. Raad voor Maatschappelijke Ontwikkeling | 8 | 9 931 | 1 088 |
Totaal | 68 | 59 607 | 5 779 |
Toelichting
1. Wetenschappelijk onderzoek
Het onderzoeksprogramma van het SCP staat in het teken van het ondersteunen van het beleid van de overheid, waar dat gericht is op het behoud en de verhoging van het welzijn en het welbevinden van de Nederlandse burger en samenleving.
Het werkprogramma 2011 sluit aan op de vijf strategische thema’s van het kabinet.
Veel van de door het SCP in 2011 uit te voeren projecten vloeien voort uit eerder gemaakte afspraken of verkregen opdrachten. Het Sociaal en Cultureel Rapport (SCR) verschijnt iedere twee jaar als verplichting die direct voortvloeit uit het Koninklijk Besluit van 1973 waarin de oprichting van het SCP geregeld is. In oneven jaren brengt het SCP «De Sociale Staat van Nederland» uit (een brede inventarisatie van de levensomstandigheden van de Nederlandse bevolking), in even jaren een meer thematisch SCR.
Er zijn langjarige afspraken over de opstelling van bijvoorbeeld het Jaarrapport Integratie, de Armoedemonitor, de Monitor Discriminatie op de Arbeidsmarkt op grond van etnische herkomst, de Emancipatiemonitor, «De Sociale Staat van het Platteland», «Het Cultureel Draagvlak» en de ontwikkeling van ramingsmodellen voor de vraag naar Jeugdzorg en Langdurige Zorg. Veel van het SCP-onderzoek is gebaseerd op door het CBS verzamelde en ter beschikking gestelde gegevens. Daarnaast laat het SCP zelf ook enkele grote surveys uitvoeren: het Aanvullend Voorzieningengebruik Onderzoek (gebruik van voorzieningen in de publieke sector), de Survey Integratie Minderheden, het Tijdsbestedingsonderzoek en het onderzoek Culturele Veranderingen (opvattingen en houdingen). Ook in 2011 zal het SCP ten behoeve van het kabinet rapporteren over de uitkomsten van het in 2008 gestarte onderzoek naar zorgen en maatschappelijke kwesties die leven in de bevolking en van belang zijn voor de politiek (Continu Onderzoek Burgerperspectieven).
2. Kennisverspreiding
Vele SCP-medewerkers hebben contacten met of maken deel uit van voor het SCP relevante wetenschappelijke of maatschappelijke organisaties, of hebben vanwege hun SCP-werk of –expertise een adviserende rol in allerlei gremia. Kennisverspreiding via publicaties of presentaties zijn een belangrijk onderdeel van het werk.
Een kerntaak van het SCP is het adviseren van departementen en andere overheidsinstanties op basis van de beschikbare kennis en inzichten. De positionering van het bureau binnen de rijksoverheid maakt het mogelijk deel te nemen aan het commissie- en advieswerk binnen de overheid (onderraden en voorportalen). Afgezien van deze vorm van indirecte advisering brengt het bureau ook met regelmaat adviezen uit aan (beleidsdirecties van) departementen. Deze advisering kan zeer uiteenlopend van karakter zijn, bijvoorbeeld via participatie in de kenniskamers van verschillende ministeries.
3. Raad voor Maatschappelijke Ontwikkeling
De Raad voor Maatschappelijke Ontwikkeling (RMO) is de adviesraad van het kabinet en de Staten-Generaal voor de sociale verhoudingen in Nederland (Wet op de RMO, Staatsblad 103, 4 maart 1997). Vanaf 1 april 2010 is het secretariaat van de RMO ondergebracht bij het SCP. Dit was een van de voorstellen die de commissie Docters van Leeuwen deed in haar evaluatierapport van de RMO.
De wetgever heeft de RMO de taak gegeven te adviseren over «over de hoofdlijnen van beleid inzake de gevolgen van maatschappelijke ontwikkelingen voor zover deze van invloed zijn op de participatie van burgers in en de stabiliteit van de samenleving». De RMO adviseert zowel gevraagd als ongevraagd over de hoofdlijnen van beleid (www.adviesorgaan-rmo.nl).
Voor 2011 heeft de RMO «Stabiliteit en maatschappelijke veerkracht» als overkoepelend thema voor zijn werkprogramma gekozen. In augustus 2010 zal het kabinet het definitieve werkprogramma vaststellen. Onderwerpen op het werkprogramma zijn onder meer:
• Veerkracht en stabiliteit;
• Angst en onbehagen;
• De toekomst van de solidariteit;
• Randstad en periferie.
In zijn onderwerpkeuze sluit de Raad aan bij de door het kabinet geformuleerde strategische adviesthema’s, in het bijzonder die van «dynamiek en zekerheid in een globaliserende wereld», «Openbaar bestuur van de toekomst en «sociale samenhang en scheidslijnen in de samenleving».
De RMO houdt ruimte vrij voor adviesvragen vanuit een nieuw te vormen kabinet, als ook voor actuele briefadviezen.
98.3.6 Raad voor de Volksgezondheid en Zorg (RVZ)
De Raad voor de Volksgezondheid en Zorg is een onafhankelijk adviesorgaan voor het kabinet en de Staten-Generaal. Het adviesdomein van RVZ is VWS-breed, en omvat dus de curatieve zorg, de langdurige zorg, de publieke gezondheid en de maatschappelijke ondersteuning.
Het kabinet stelt in de zomer van 2010 het definitieve werkprogramma 2011 van de RVZ vast (www.rvz.net). Thema’s in het werkprogramma voor 2011 zijn:
• Nieuwe beroepen en opleidingen;
• Sturen op gezondheid;
• Intersectorale zorg voor het kind;
• Preventie;
• Ouderenzorg;
• Ziekenhuisconcentratie.
Het Centrum voor ethiek en gezondheid (CEG) is een samenwerkingsverband van de Gezondheidsraad en de RVZ. Het secretariaat van het CEG is bij de RVZ ondergebracht. Het CEG publiceert elk jaar signalementen over ethische thema’s (www.ceg.nl). De volgende onderwerpen staan voor 2011 op de rol:
• Public Health en mondiale milieuverandering;
• Premiedifferentiatie en solidariteit in verband met (on)gezond gedrag;
• Selectie patiënten rampen en epidemieën in ziekenhuizen met beperkte opnamecapaciteit.
Overleg tussen GR en RVZ over een gezamenlijk signalement in 2011 zal nog plaatsvinden. Ook heeft het CEG een verwijs- en informatiefunctie. Volgens afspraak met de GR neemt de RVZ deze functie voor zijn rekening.
De RVZ reserveert ruimte in zijn werkprogramma voor vragen van het nieuwe kabinet.
98.3.7 Gezondheidsraad (GR)
De Gezondheidsraad is een onafhankelijk wetenschappelijk adviesorgaan en heeft als taak de regering en het parlement van advies te dienen over de stand van kennis ten aanzien van vraagstukken op het gebied van de volksgezondheid. De Raad voor Gezondheidsonderzoek (RGO) had als een van de sectorraden de taak te adviseren over vraagstukken op het gebied van gezondheidsonderzoek, zorgonderzoek, medische technologie en de bijbehorende infrastructurele voorzieningen. Met ingang van 1 februari 2008 is de RGO als raadscommissie ondergebracht bij de Gezondheidsraad.
Het werkterrein van de Gezondheidsraad omvat thans de volgende onderwerpen: preventie, gezondheidszorg, voeding, leefomgeving, arbeidsomstandigheden, health technology assessment, gezondheids(zorg)onderzoek, medische technologieontwikkeling en kennisinfrastructuur. De raad brengt gevraagd en ongevraagd adviezen uit. In september stelt de minister van VWS het werkprogramma voor het komende jaar vast (www.gezondheidsraad.nl).
De Gezondheidsraad heeft samen met de Hoge Gezondheidsraad van België een Europees netwerk opgericht van vergelijkbare organisaties: EUSANH (European Science Advisory Network for Health). Vanuit dit netwerk wordt gewerkt aan het verbeteren van de kwaliteit en efficiency van de wetenschappelijke advisering op nationaal en op Europees niveau. Hiervoor is subsidie verkregen van de Europese Commissie. VWS draagt voor drie jaar bij aan het netwerk.
98.3.8 Centrale Commissie Mensgebonden Onderzoek (CCMO)
De Centrale Commissie Mensgebonden Onderzoek (CCMO) is een bij wet (Wet medisch-wetenschappelijk onderzoek met mensen en de Embryowet) ingestelde commissie en waarborgt de bescherming van proefpersonen betrokken bij medisch-wetenschappelijk onderzoek, via toetsing aan de daarvoor vastgestelde wettelijke bepalingen en met inachtneming van de voortgang van de medische wetenschap (www.ccmo-online.nl). Zij is een zelfstandig bestuursorgaan (ZBO). Sinds de inwerkingtreding van de gewijzigde Wet medisch-wetenschappelijk onderzoek met mensen op 1 maart 2006, treedt de CCMO tevens op als bevoegde instantie.
98.3.9 Strategisch onderzoek RIVM
Het Rijksinstituut voor Volksgezondheid en Milieu (RIVM) is een baten-lastendienst van het Ministerie van VWS en doet projectmatig onderzoek voor zijn primaire opdrachtgevers: de ministeries van VWS, VROM en LNV. Daarnaast doet het RIVM ook zogenoemd strategisch onderzoek. Dit is onderzoek om de expertise te ontwikkelen die nodig is voor de continuïteit van het instituut. Zo kan het RIVM zijn toekomstige taken voor de opdrachtgevers adequaat uitvoeren, op zowel de middellange als de lange termijn.
De Wet op het RIVM vormt de wettelijke basis voor het strategisch onderzoek dat dit instituut uitvoert. Deze wet bepaalt dat de directeur-generaal RIVM jaarlijks een programma van onderzoek opstelt. Hierin beschrijft hij welke inzichten het instituut moet verwerven om zijn taken adequaat te kunnen uitvoeren. Dit programma is openbaar. Met deze wettelijke bepaling laat de wetgever zien dat het RIVM professioneel zelfstandig is. In het licht van de betekenis van het strategisch onderzoek voor de toekomstige kennispositie van het RIVM is het budget voor het strategisch onderzoek belegd bij de secretaris-generaal van VWS, als «eigenaar» van de baten-lastendienst RIVM.
In 2011 start een nieuwe vierjaarcyclus 2011–2014 met nieuwe speerpunten. De speerpunten dekken de kennisdomeinen, waarop het RIVM zijn kennis en kunde moet vernieuwen of intact moet houden. In oktober 2010 wordt na een selectieproces vastgesteld welke nieuwe projecten in 2011 mogen starten. Circa 37 projecten uit de cyclus 2007–2010 lopen nog door in 2011. Alle projecten worden jaarlijks geëvalueerd en door de Commissie van Toezicht gevolgd om de kennispositie van het instituut te garanderen.
98.3.10 Strategisch onderzoek NVI
Het Nederlands Vaccin Instituut (NVI) is een baten-lastendienst van het Ministerie van VWS, die projecten uitvoert voor zijn primaire opdrachtgever VWS. Daarnaast verricht het instituut strategisch onderzoek om wetenschappelijke kennis en expertise te verwerven. Met deze kennis en expertise kan het NVI zijn kerntaken uitvoeren en de continuïteit van de vaccinontwikkelingstaak op de langere termijn waarborgen. Het strategisch onderzoek is gebundeld in het Strategisch Vaccin Onderzoek Programma (SVOP).
Binnen het SVOP staan niet bepaalde vaccins centraal, maar meer algemeen immunologisch/vaccinologische onderwerpen die algemeen toepasbare kennis over vaccins en vaccinaties moeten genereren. SVOP projecten kunnen gericht zijn op een ziekteverwekker (microbiologie), op de immunologische reactie op een ziekteverwekker of vaccin (immunologie), op de ontwikkeling of verbetering van vaccins en vaccinatie (technologie) of op een combinatie van deze gebieden. De projecten binnen het strategisch onderzoeksprogramma zijn geen zelfstandige, externe producten, maar interne projecten die een researchinfrastructuur vormen om op lange termijn de door de wetenschappelijke vooruitgang vereiste aanpassingen van de Nederlandse Vaccin Voorziening in het algemeen en het Rijksvaccinatieprogramma (RVP) in het bijzonder te faciliteren. Het budget voor het strategisch onderzoek is belegd bij de secretaris-generaal van VWS, als «eigenaar» van de baten-lastendienst NVI.
Het SVOP wordt jaarlijks vastgesteld. De wetenschappelijke directeur wordt hierbij geadviseerd door een commissie, de SVOP Commissie. Deze bestaat uit een aantal interne en externe leden met expertise op onderzoeksgebied van vaccins en vaccinaties. De SVOP Commissie zal de projectplannen voor 2011 beoordelen op wetenschappelijk inhoudelijke gronden. Daarna zal het concept SVOP 2011 nog voor beoordeling worden voorgelegd aan de Raad van Advies die ten slotte een advies hierover zal uitbrengen aan de Eigenaar. De Eigenaar stelt het SVOP vervolgens vast.
Gelet op de organisatieontwikkeling van het NVI naar aanleiding van het besluit van de minister van VWS d.d. 10 februari 2009 (kamerstuk 22 894 nr. 213) zal bij de begrotingsvoorbereiding voor 2012 bezien worden welk budget voor strategisch onderzoek passend is.
98.3.11 Inspectie jeugdzorg (IJZ)
Onder deze doelstelling worden de apparaatskosten van de Inspectie jeugdzorg verantwoord. De Inspectie jeugdzorg valt beleidsmatig onder de verantwoordelijkheid van de minister voor Jeugd en Gezin. De apparaatskosten blijven conform afspraak in het coalitieakkoord geraamd worden op de begroting van VWS.
98.3.12 Personeel en materieel kernministerie
Onder deze doelstelling worden de personele en materiële uitgaven voor de stafdiensten, de facilitaire diensten, de zorgbrede directies en (met ingang van 2010) de medische tuchtcolleges verantwoord. De geraamde uitgaven zijn opgenomen in de tabel budgettaire gevolgen van beleid.
Niet-beleidsartikel 99 Nominaal en onvoorzien
99.1 Algemeen
Dit artikel heeft een technisch-administratief karakter. Vanuit het begrotingsdeel van dit niet-beleidsartikel vinden overboekingen van loon- en prijsbijstelling naar de loon- en prijsgevoelige artikelen binnen de begroting plaats. Een deel van de loonbijstelling moet nog worden toegedeeld. Ook worden er taakstellingen of extra middelen op dit artikel geplaatst die nog niet aan de beleidsartikelen zijn toegedeeld.
99.2 Budgettaire gevolgen van beleid
99.2.1 Begrotingsuitgaven
2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|---|
Verplichtingen | 0 | – 42 572 | – 43 902 | – 28 968 | – 35 843 | – 42 415 | – 26 715 |
Uitgaven | 0 | – 63 572 | – 48 358 | – 39 823 | – 35 884 | – 42 415 | – 26 715 |
Programma-uitgaven | 0 | – 63 572 | – 48 358 | – 39 823 | – 35 884 | – 42 415 | – 26 715 |
1. Loonbijstelling | 0 | 33 | 1 023 | 2 783 | 8 693 | 9 030 | 9 030 |
2. Prijsbijstelling | 0 | 12 621 | 27 257 | 28 108 | 28 715 | 28 719 | 28 719 |
3. Onvoorzien | 0 | 79 | 149 | 1 125 | 1 081 | 1 081 | 1 081 |
4. Taakstelling | 0 | – 76 305 | – 76 787 | – 71 839 | – 74 373 | – 81 245 | – 65 545 |
Ontvangsten | 0 | 5 000 | 5 000 | 5 000 | 5 000 | 5 000 | 5 000 |
Bovenstaande informatie is bedoeld voor de Staten-Generaal. Aan dit overzicht kunnen geen rechten worden ontleend.
Toelichting
Operationele doelstelling 4
Het kabinet heeft in het aanvullend beleidakkoord een besparing van € 3,2 miljard verondersteld uit hoofde van loonmatiging. Omdat loonmatiging niet in de veronderstelde mate is opgetreden, neemt het kabinet zijn verantwoordelijkheid en kiest het voor een alternatieve invulling. Deze invulling wordt verder toegelicht in de Miljoenennota.
Onder andere hebben alle departementen in 2012 een doelmatigheidskorting gekregen van 1,5% op personeel en materieel. Voor VWS betekent dit een taakstelling van € 12 miljoen.
99.2.2. Premie-uitgaven
Op dit artikel zijn verschillende bedragen opgenomen die nog niet aan de afzonderlijke beleidsartikelen zijn toegedeeld. Daarbij gaat het met name om de loon- en prijsbijstelling voor 2011 en latere jaren, gereserveerde bedragen voor bouw en de autonome volumegroei tot en met het jaar 2015.
2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|---|
Nominaal en onvoorzien | 118,3 | 39,3 | 1 201,0 | 4 471,8 | 8 318,3 | 12 703,4 | 17 792,8 |
Totaal | 118,3 | 39,3 | 1 201,0 | 4 471,8 | 8 318,3 | 12 703,4 | 17 792,8 |
Bron
VWS, NZa productieafspraken en voorlopige realisatiegegevens, CVZ voorlopige financieringslasten Zvw en AWBZ.
Beleidsartikel 45 Jeugdzorg
45.1 Algemene doelstelling
Kinderen in Nederland groeien gezond en veilig op, ontwikkelen hun talenten en doen mee aan de samenleving.
45.2 Budgettaire gevolgen van beleid Najaarsnota
| Stand begroting t/m ISB1 | Stand suppletoire begroting VJN | Mutaties suppletoire begroting NJN | Stand suppletoire begroting NJN | |
|---|---|---|---|---|
| (1) | (2) | (3) | (4)=(2+3) | |
| Verplichtingen | 1 486 589 | 1 489 113 | 32 063 | 1 521 176 |
| Uitgaven | 1 847 281 | 1 846 185 | 32 063 | 1 878 248 |
| Programma-uitgaven | 1 841 978 | 1 840 807 | 32 040 | 1 872 847 |
| 1. Kinderen en hun ouders/verzorgers krijgen laagdrempelige ondersteuning bij het opgroeien, opvoeden en verzorgen | 391 813 | 392 385 | 7 318 | 399 703 |
| 2. Kinderen hebben een gezonde leefstijl en zijn actief en positief betrokken bij hun leefomgeving | 13 131 | 12 179 | – 202 | 11 977 |
| 3. Kinderen met ernstige opgroei- en opvoedproblemen en hun ouders/verzorgers krijgen op tijd effectieve hulp bij een zorgaanbieder | 1 437 034 | 1 436 243 | 24 924 | 1 461 167 |
| Apparaatsuitgaven | 5 303 | 5 378 | 23 | 5 401 |
| Ontvangsten | 4 580 | 4 580 | 13 170 | 17 750 |
45.3 Financiële toelichting
Programma-uitgaven
Er zijn drie operationele doelstellingen op dit beleidsartikel:
-
1. Kinderen en hun ouders/verzorgers krijgen laagdrempelige ondersteuning bij het opgroeien, opvoeden en verzorgen;
-
2. Kinderen hebben een gezonde leefstijl en zijn actief en positief betrokken bij hun leefomgeving;
-
3. Kinderen met ernstige opgroei- en opvoedproblemen en hun ouders/verzorgers krijgen op tijd effectieve hulp bij een zorgaanbieder.
1. Kinderen en hun ouders/verzorgers krijgen laagdrempelige ondersteuning bij het opgroeien, opvoeden en verzorgen
| Stand suppletoire begroting VJN | 392 385 |
| Mutaties suppletoire begroting NJN: | |
| 1. Loonbijstelling tranche 2011, kader Rijksbegroting in enge zin. | 4 264 |
| 2. Overboeking van artikel 41 OD 3 ter dekking van de loonbijstelling 2011 van de Brede Doeluitkering Centra voor Jeugd en Gezin. | 3 003 |
| 3. Overboeking naar artikel 98 OD 3. Via de verzameluitkering is een bijdrage verstrekt aan de projecten monitoronderzoek intersectorale zorg van de provincies Limburg en Friesland en de gemeente Enschede. | – 90 |
| 4. Overige mutaties | 141 |
| Stand suppletoire begroting NJN | 399 703 |
2. Kinderen hebben een gezonde leefstijl en zijn actief en positief betrokken bij hun leefomgeving
| Stand suppletoire begroting VJN | 12 179 |
| Mutaties suppletoire begroting NJN: | |
| 1. Overboeking naar het ministerie van Onderwijs, Cultuur en Wetenschap in verband met de verlenging van de pilot Wijkschool in Rotterdam. | – 1 250 |
| 2. Overige mutaties | 1 048 |
| Stand suppletoire begroting NJN | 11 977 |
3. Kinderen met ernstige opgroei- en opvoedproblemen en hun ouders/verzorgers krijgen op tijd effectieve hulp bij een zorgaanbieder
| Stand suppletoire begroting VJN | 1 436 243 |
| Mutaties suppletoire begroting NJN: | |
| 1. Loonbijstelling tranche 2011, kader Rijksbegroting in enge zin. | 15 635 |
| 2. Overboeking naar het ministerie van Onderwijs, Cultuur en Wetenschap in verband met de vergoeding van onderwijskosten van Jeugdzorgplus-instelingen. | – 3 600 |
| 3. Overboeking van het ministerie van Veiligheid en Justitie, Dienst Justitiële Inrichtingen, in verband met een vergoeding van de onkosten van Jeugdzorgplus-instelingen. | 4 708 |
| 4. Desaldering betreffende vergoeding overname jeugdzorgplus- instelling Avenier van het ministerie van Veiligheid en Justitie, Dienst Justitiële Inrichtingen. | 9 500 |
| 5. Overige mutaties | – 1 319 |
| Stand suppletoire begroting NJN | 1 461 167 |
Apparaatsuitgaven
| Stand suppletoire begroting VJN | 5 378 |
| Mutaties suppletoire begroting NJN: | |
| 1. Verschillende posten op het gebied van personele en materiële uitgaven | 23 |
| Stand suppletoire begroting NJN | 5 401 |
Ontvangsten
| Stand suppletoire begroting VJN | 4 580 |
| Mutaties suppletoire begroting NJN: | |
| 1. Desaldering betreffende vergoeding overname jeugdzorgplus- instelling Avenier van het ministerie van Veiligheid en Justitie, Dienst Justitiële Inrichtingen. | 9 500 |
| 2. Overige mutaties | 3 670 |
| Stand suppletoire begroting NJN | 17 750 |
Beleidsartikel 46 Sport
46.1 Algemene doelstelling
Een sportieve samenleving waarin zowel veel aan sport wordt gedaan als van sport wordt genoten.
46.2 Budgettaire gevolgen van beleid Najaarsnota
| Stand begroting t/m ISB1 | Stand suppletoire begroting VJN | Mutaties suppletoire begroting NJN | Stand suppletoire begroting NJN | |
|---|---|---|---|---|
| (1) | (2) | (3) | (4)=(2+3) | |
| Verplichtingen | 110 594 | 85 208 | 28 316 | 113 524 |
| Uitgaven | 138 545 | 117 051 | – 14 127 | 102 924 |
| Programma-uitgaven | 136 385 | 114 891 | – 14 187 | 100 704 |
| 1. Mensen sporten en bewegen meer voor hun gezondheid | 30 230 | 20 295 | – 3 854 | 16 441 |
| 2. Via de sport ontmoeten mensen elkaar, doen mensen mee aan maatschappelijke activiteiten en gaan mensen respectvol met elkaar om | 71 229 | 59 730 | – 12 336 | 47 394 |
| 3. De topsport in Nederland staat symbool voor ambitie, is een bron van ontspanning en draagt bij aan ons nationale imago in binnen- en buitenland | 34 926 | 34 866 | 2 003 | 36 869 |
| Apparaatsuitgaven | 2 160 | 2 160 | 60 | 2 220 |
| Ontvangsten | 870 | 870 | 0 | 870 |
46.3 Financiële toelichting
Programma-uitgaven
Er zijn drie operationele doelstellingen op dit beleidsartikel:
-
1. Mensen sporten en bewegen meer voor hun gezondheid;
-
2. Via de sport ontmoeten mensen elkaar, doen mensen mee aan maatschappelijke activiteiten en gaan mensen respectvol met elkaar om;
-
3. De topsport in Nederland staat symbool voor ambitie, is een bron van ontspanning en draagt bij aan ons nationale imago in binnen- en buitenland.
1. Mensen sporten en bewegen meer voor hun gezondheid
| Stand suppletoire begroting VJN | 20 295 |
| Mutaties suppletoire begroting NJN: | |
| 1. Mede ten gevolge van de totstandkoming van de beleidsbrief «Sport en bewegen in Olympisch perspectief» (Kamerstuk 30 234, nr. 37) in het voorjaar kon een aantal activiteiten pas nadat deze brief was afgerond worden gestart. Hierdoor is vertraging in de uitvoering ontstaan. | – 4 000 |
| 2. Overige mutaties | 146 |
| Stand suppletoire begroting NJN | 16 441 |
2. Via de sport ontmoeten mensen elkaar, doen mensen mee aan maatschappelijke activiteiten en gaan mensen respectvol met elkaar om
| Stand suppletoire begroting VJN | 59 730 |
| Mutaties suppletoire begroting NJN: | |
| 1. Overboeking naar het Gemeentefonds in verband met de vierde tranche van de Impuls Brede Scholen, Sport en Cultuur. | – 7 870 |
| 2. Overboeking naar artikel 46 OD 3. Betreft een herschikking binnen de sportbegroting naar aanleiding van de beleidsbrief «Sport en bewegen in Olympisch perspectief» (Kamerstuk 30 234, nr. 37). | – 2 800 |
| 3. Overige mutaties | – 1 666 |
| Stand suppletoire begroting NJN | 47 394 |
3. De topsport in Nederland staat symbool voor ambitie, is een bron van ontspanning en draagt bij aan ons nationale imago in binnen- en buitenland
| Stand suppletoire begroting VJN | 34 866 |
|---|---|
| Mutaties suppletoire begroting NJN: | |
| 1. Overboeking naar artikel 98 OD 3. Via de verzameluitkering is een bijdrage aan het Centrum voor Topsport en Onderwijs Eindhoven verstrekt. | – 685 |
| 2. Overboeking van artikel 46 OD 2. Herschikking binnen de sportbegroting naar aanleiding van de beleidsbrief «Sport en bewegen in Olympisch perspectief» (Kamerstuk 30 234, nr. 37). | 2 800 |
| 3. Overige mutaties | – 112 |
| Stand suppletoire begroting NJN | 36 869 |
Apparaatsuitgaven
| Stand suppletoire begroting VJN | 2 160 |
| Mutaties suppletoire begroting NJN: | |
| 1. Verschillende posten op het gebied van personele en materiële uitgaven | 60 |
| Stand suppletoire begroting NJN | 2 220 |
Ontvangsten
| Stand suppletoire begroting VJN | 870 |
| Mutaties suppletoire begroting NJN: | |
| Geen mutaties. | 0 |
| Stand suppletoire begroting NJN | 870 |
Beleidsartikel 47 Oorlogsgetroffenen en Herinnering Wereldoorlog II
47.1 Algemene doelstelling
De erfenis van WO II is afgewikkeld en mensen beseffen, mede op basis van de gebeurtenissen uit WO II, wat het betekent om in vrijheid te kunnen leven.
47.2 Budgettaire gevolgen van beleid Najaarsnota
| Stand begroting t/m ISB1 | Stand suppletoire begroting VJN | Mutaties suppletoire begroting NJN | Stand suppletoire begroting NJN | |
|---|---|---|---|---|
| (1) | (2) | (3) | (4)=(2+3) | |
| Verplichtingen | 357 712 | 368 881 | 2 442 | 371 323 |
| Uitgaven | 358 141 | 362 865 | 2 442 | 365 307 |
| Programma-uitgaven | 357 388 | 362 112 | 2 439 | 364 551 |
| 1. Een kwalitatief goed en doelmatig stelsel van materiële en immateriële hulpverlening aan oorlogsgetroffenen WO II in een situatie van afbouw | 348 466 | 352 966 | 2 366 | 355 332 |
| 2. De herinnering aan WO II blijft levend en veel mensen – waaronder specifieke subgroepen zoals bijvoorbeeld jeugdigen – zijn zich bewust van de betekenis van WO II | 8 922 | 9 146 | 73 | 9 219 |
| Apparaatsuitgaven | 753 | 753 | 3 | 756 |
| Ontvangsten | 0 | 0 | 0 | 0 |
47.3 Financiële toelichting
Programma-uitgaven
Er zijn twee operationele doelstellingen op dit beleidsartikel:
-
1. Een kwalitatief goed en doelmatig stelsel van materiële en immateriële hulpverlening aan oorlogsgetroffenen WO II in een situatie van afbouw;
-
2. De herinnering aan WO II blijft levend en veel mensen – waaronder specifieke subgroepen zoals bijvoorbeeld jeugdigen – zijn zich bewust van de betekenis van WO II.
1. Een kwalitatief goed en doelmatig stelsel van materiële en immateriële hulpverlening aan oorlogsgetroffenen WO II in een situatie van afbouw
| Stand suppletoire begroting VJN | 352 966 |
| Mutaties suppletoire begroting NJN: | |
| 1. Jaarlijks wordt in het najaar de raming voor de wetten en regelingen voor de oorlogsgetroffenen bijgesteld op basis van de meest recente gegevens van de Sociale Verzekeringsbank. Per saldo betekent dit een bijstelling van € 4,2 miljoen. | 4 225 |
| 2. Overige mutaties | – 1 859 |
| Stand suppletoire begroting NJN | 355 332 |
2. De herinnering aan WO II blijft levend en veel mensen – waaronder specifieke subgroepen, zoals bijvoorbeeld jeugdigen – zijn zich bewust van de betekenis van WO II
| Stand suppletoire begroting VJN | 9 146 |
| Mutaties suppletoire begroting NJN: | |
| 1. Overige mutaties | 73 |
| Stand suppletoire begroting NJN | 9 219 |
Apparaatsuitgaven
| Stand suppletoire begroting VJN | 753 |
|---|---|
| Mutaties suppletoire begroting NJN: | |
| 1. Verschillende posten op het gebied van personele en materiële uitgaven | 3 |
| Stand suppletoire begroting NJN | 756 |
Ontvangsten
| Stand suppletoire begroting VJN | 0 |
| Mutaties suppletoire begroting NJN: | |
| Geen mutaties | 0 |
| Stand suppletoire begroting NJN | 0 |
Niet-beleidsartikel 98 Algemeen
98.1 Algemene doelstelling
In dit niet-beleidsartikel worden de uitgaven beschreven die niet specifiek aan een van de beleidsdoelstellingen uit de voorgaande beleidsartikelen zijn toe te rekenen. Het gaat hierbij om ministeriebrede programma- en apparaatsuitgaven.
98.2 Budgettaire gevolgen van beleid Najaarsnota
| Stand begroting t/m ISB1 | Stand suppletoire begroting VJN | Mutaties suppletoire begroting NJN | Stand suppletoire begroting NJN | |
|---|---|---|---|---|
| (1) | (2) | (3) | (4)=(2+3) | |
| Verplichtingen | 296 665 | 345 619 | 53 461 | 399 080 |
| Uitgaven | 302 762 | 352 264 | 53 461 | 405 725 |
| Programma-uitgaven | 93 521 | 105 342 | 5 325 | 110 667 |
| 1. Beheer en toezicht stelsel | 86 182 | 98 103 | 4 312 | 102 415 |
| 2. Internationale samenwerking bevorderen | 7 031 | 6 605 | – 12 | 6 593 |
| 3. Verzameluitkering VWS | 308 | 634 | 1 025 | 1 659 |
| Apparaatsuitgaven | 209 241 | 246 922 | 48 136 | 295 058 |
| Ontvangsten | 8 980 | 10 775 | 16 999 | 27 774 |
98.3 Financiële toelichting
Programma-uitgaven
Er zijn drie operationele doelstellingen op dit niet-beleidsartikel:
-
1. Beheer en toezicht stelsel;
-
2. Internationale samenwerking bevorderen;
-
3. Verzameluitkering VWS.
Daarnaast worden op dit artikel de apparaatsuitgaven geraamd van de Inspectie Gezondheidszorg, Sociaal en Cultureel Planbureau, Raad voor Maatschappelijke ontwikkeling, Raad voor Volksgezondheid en Zorg, de Gezondheidsraad, Centrale Commissie Mensgebonden Onderzoek, Strategisch onderzoek RIVM, Strategisch onderzoek NVI, Inspectie Jeugdzorg en Personeel en materieel kernministerie.
1. Beheer en toezicht stelsel
| Stand suppletoire begroting VJN | 98 103 |
| Mutaties suppletoire begroting NJN: | |
| 1. Overboeking van artikel 42 OD 3 ten behoeve van de uitvoeringskosten van het CVZ. Het betreft uitgaven in het kader van EESSI (elektronische uitwisseling van sociale zekerheidsgegevens), uitvoeringskosten in het kader van de aanpak van onverzekerden en wanbetalers en wegwerken achterstanden verbindingsorgaan (buitenland). | 4 357 |
| 2. Overige mutaties | – 45 |
| Stand suppletoire begroting NJN | 102 415 |
2. Internationale samenwerking bevorderen
| Stand suppletoire begroting VJN | 6 605 |
| Mutaties suppletoire begroting NJN: | |
| 1. Overige mutaties | – 12 |
| Stand suppletoire begroting NJN | 6 593 |
3. Verzameluitkering VWS
| Stand suppletoire begroting VJN | 634 |
| Mutaties suppletoire begroting NJN: | |
| 1. Overboeking van artikel 44 OD 1. Via de verzameluitkering is een bijdrage verstrekt aan het project collectieve voorzieningen van de gemeente Helmond. | 250 |
| 2. Overboeking van artikel 45 OD 1. Via de verzameluitkering is een bijdrage verstrekt aan de projecten monitoronderzoek intersectorale zorg van de provincies Limburg en Friesland en de gemeente Enschede. | 90 |
| 3. Overboeking van artikel 46 OD 3. Via de verzameluitkering is een bijdrage aan het Centrum voor Topsport en Onderwijs Eindhoven verstrekt. | 685 |
| Stand suppletoire begroting NJN | 1 659 |
Apparaatsuitgaven
| Stand suppletoire begroting VJN | 246 922 |
| Mutaties suppletoire begroting NJN: | |
| 1. Overboeking naar artikel 42 OD 1. Betreft het project «Realiseren indicatoren zichtbare zorg eerstelijns verloskunde». | – 127 |
| 2. Overboeking van artikel 42 OD 1. Betreft correctie op de subsidiebijdrage aan het Koninklijk Nederlands Genootschap voor Fysiotherapie (KNGF) in het kader van de ontwikkeling van kwaliteitsindicatoren | 65 |
| 3. Overboeking van artikel 44 OD 1 en 2. Betreft evaluatie van de Wmo door het SCP en de uitvoering van het onderzoek naar jonge mantelzorgers. | 840 |
| 4. De bij eerste suppletoire wet gereserveerde middelen voor de reparatie van historisch gegroeide scheefgroei tussen normkosten per formatieplaats en de kosten die uit de daadwerkelijk toegestane bezetting volgen, worden aan de artikelen toebedeeld. | – 8 021 |
| 5. Er heeft bij VWS in 2011 een herijking van het apparaatskostenbudget plaatsgevonden. Middels de herijking ontstaat een realistischer basis voor de apparaatskosten, waarop beter gestuurd kan worden. Deze mutatie betreft de herijking voor artikel 98. | 5 775 |
| 6. Het betreft hier de financiële afwikkeling van het NVI. De belangrijkste kostenposten zijn: exploitatieresultaat NVI (€ 22 miljoen), invlechting RIVM (€ 6,6 miljoen) en de investeringen die a fonds perdu gefinancierd zijn (€ 5 miljoen). | 42 450 |
| 7. Als gevolg van diverse verander- en reorganisatietrajecten treden er frictiekosten bij het RIVM op. | 4 500 |
| 8. Desaldering ontvangst Sociaal Cultureel Planbureau voor het verrichten van externe opdrachten ten behoeve van de kosten van inhuur van personeel. | 2 000 |
| 9. Overige mutaties | 654 |
| Stand suppletoire begroting NJN | 295 058 |
Ontvangsten
| Stand suppletoire begroting VJN | 10 775 |
| Mutaties suppletoire begroting NJN: | |
| 1. Er treedt een meevaller op bij het Rijksvaccinatieprogramma. Dankzij gunstig inkoopvoorwaarden is het gelukt om een inkoopvoordeel te behalen. Inmiddels is de Nza verzocht om de betreffende beleidsregel aan te passen. | 11 000 |
| 2. Desaldering ontvangst Sociaal Cultureel Planbureau voor het verrichten van externe opdrachten ten behoeve van de kosten van inhuur van personeel. | 2 000 |
| 3. Overige mutaties | 3 999 |
| Stand suppletoire begroting NJN | 27 774 |
Niet-beleidsartikel 99 Nominaal en Onvoorzien
99.1 Algemene doelstelling
Dit is een technisch, administratief artikel, waarop middelen voor de loon- en prijsbijstelling worden geparkeerd voordat ze worden overgeheveld naar de desbetreffende beleidsartikelen. Ook worden hierop de onvoorziene uitgaven geraamd. Daarnaast worden op dit artikel de taakstellingen geboekt, voordat deze worden verdeeld over de beleidsartikelen.
99.2 Budgettaire gevolgen van beleid Najaarsnota
| Stand begroting t/m ISB1 | Stand suppletoire begroting VJN | Mutaties suppletoire begroting NJN | Stand suppletoire begroting NJN | |
|---|---|---|---|---|
| (1) | (2) | (3) | (4)=(2+3) | |
| Verplichtingen | – 51 112 | 21 811 | – 18 438 | 3 373 |
| Uitgaven | – 55 568 | 18 455 | – 18 438 | 17 |
| Programma-uitgaven | – 55 568 | 18 455 | – 18 438 | 17 |
| 1. Loonbijstelling | 1 023 | 45 105 | – 45 105 | 0 |
| 2. Prijsbijstelling | 30 047 | 45 959 | – 45 959 | 0 |
| 3. Onvoorzien | 149 | 0 | 0 | 0 |
| 4. Taakstelling | – 86 787 | – 72 609 | 72 626 | 17 |
| Ontvangsten | 5 000 | 5 000 | 0 | 5 000 |
99.3 Financiële toelichting
Programma-uitgaven
Er zijn vier operationele doelstellingen op dit niet-beleidsartikel:
-
1. Loonbijstelling;
-
2. Prijsbijstelling;
-
3. Onvoorzien;
-
4. Taakstelling.
1. Loonbijstelling
| Stand suppletoire begroting VJN | 45 105 |
| Mutaties suppletoire begroting NJN: | |
| 1. Loonbijstelling tranche 2011 kader BKZ, voor het Opleidingsfonds. | – 8 105 |
| 2. Loonbijstelling tranche 2011, kader BKZ, voor Caribisch Nederland. | – 77 |
| 3. Loonbijstelling tranche 2011, kader Rijksbegroting in enge zin. | – 36 807 |
| 4. Loonbijstelling tranche 2011, kader Niet tot een ijklijn behorend (abortusklinieken). | – 116 |
| Stand suppletoire begroting NJN | 0 |
2. Prijsbijstelling
| Stand suppletoire begroting VJN | 45 959 |
| Mutaties suppletoire begroting NJN: | |
| 1. Prijsbijstelling tranche 2011, kader BKZ, ten behoeve van de algemene tegemoetkomingen in het kader van de Wtcg. | – 11 512 |
| 2. Prijsbijstelling tranche 2011, kader BKZ, voor het Opleidingsfonds. | – 8 000 |
| 3. De prijsbijstelling tranche 2011, kader Rijksbegroting in enge zin, is vanaf 2012 ingezet voor de VWS-brede problematiek 2011. De middelen vallen in 2011 vrij. | – 18 862 |
| 4. Betreft het restant prijsbijstelling tranche 2010, kader BKZ, dat meerjarig is ingezet voor de algemene financiële problematiek, maar incidenteel in 2011 vrijvalt. | – 7 265 |
| 5. Prijsbijstelling tranche 2011, kader Niet tot een ijklijn behorend (abortusklinieken). | – 126 |
| 6. Overige mutaties | – 194 |
| Stand suppletoire begroting NJN | 0 |
3. Onvoorzien
| Stand suppletoire begroting VJN | 0 |
| Mutaties suppletoire begroting NJN: | |
| Geen mutaties | 0 |
| Stand suppletoire begroting NJN | 0 |
4. Taakstelling
| Stand suppletoire begroting VJN | – 72 609 |
| Mutaties suppletoire begroting NJN: | |
| 1. In 2010 en 2011 heeft het ministerie van Onderwijs, Cultuur en Wetenschap (OCW) uitgaven gedaan ter financiering van de loonkostenindexering (OVA) ten behoeve van het rijksbijdrage deel van de UMC’s. Deze posten worden nu met OCW verrekend. | 18 618 |
| 2. Overboeking naar ministerie van OCW in verband met compensatie OVA academische ziekenhuizen. | – 18 618 |
| 3. Betreft de taakstellende onderuitputting 2011. | 72 235 |
| 4. Overige mutaties | 391 |
| Stand suppletoire begroting NJN | 17 |
Ontvangsten
| Stand suppletoire begroting VJN | 5 000 |
| Mutaties suppletoire begroting NJN: | |
| Geen mutaties | 0 |
| Stand suppletoire begroting NJN | 5 000 |
4. HET BELEID MET BETREKKING TOT DE ZORGUITGAVEN
Deze paragraaf geeft een actueel beeld van de uitgaven onder het Budgettair Kader Zorg (BKZ) in het lopende jaar. De gepresenteerde cijfers sluiten aan bij de najaarsnota 2011, die de Minister van Financiën aan de Tweede Kamer aanbiedt.
Ten opzichte van eerdere jaren worden in deze paragraaf alleen de nieuwe mutaties toegelicht. Deze nieuwe mutaties betreffen de bijstellingen ten opzichte van de standen die zijn opgenomen in de begroting 2012. Voor de beoordeling in hoeverre bijstellingen nodig zijn ten opzichte van de begroting 2012, is voornamelijk gebruik gemaakt van de kwartaalrapportages van het College voor Zorgverzekeringen (CVZ) en de Nederlandse Zorgautoriteit (NZa). Deze organisaties leveren vier keer per jaar (januari, maart, juni en oktober) actuele standen over de uitgavenontwikkeling in de cure en care. Met betrekking tot de CVZ-informatie over de AWBZ geldt dat deze informatie voornamelijk is gebaseerd op de tot en met juni aan zorginstellingen verstrekte voorschotten. De CVZ-informatie over de Zvw heeft betrekking op de uitgaven Zvw van de zorgverzekeraars over het eerste halfjaar van 2011 en de bijstellingen over het jaar 2010. De opgaven van de schade met betrekking tot de Zvw over het eerste half jaar bevatten nog voor een belangrijk deel schattingen van de zorgverzekeraars van de nog te ontvangen declaraties met betrekking tot het eerste half jaar. Van de NZa zijn gegevens ontvangen over de gebudgetteerde sectoren in de cure (A-segment ziekenhuizen, ambulancevervoer en de curatieve ggz). Het gaat daarbij om de bijstelling van de budgetten over 2010 en een eerste voorlopig beeld over de afspraken 2011. De cijfers uit de oktoberactualisatie zijn met zoveel onzekerheden omgeven dat bijstelling voor de meeste sectoren niet opportuun is.
4. Bedrijfsvoeringsparagraaf
Om de ambities op het terrein van de bedrijfsvoering ook op rijksniveau te kunnen realiseren en dit tegelijkertijd met minder mensen te kunnen doen, zullen de komende jaren veel bedrijfsvoeringstaken gecentraliseerd/geconcentreerd worden. Hierdoor zullen deze taken niet meer, of slechts deels, binnen VWS worden uitgevoerd. VWS participeert reeds in een groot aantal samenwerkingsverbanden en interdepartementale initiatieven.
Nog sterker dan voorheen zal het principe gehanteerd worden dat alle onderdelen van het Ministerie van VWS in principe de (inter-)departementale samenwerkingsafspraken volgen tenzij dit in een specifiek geval niet in het belang van de goede bedrijfsvoering is («concern tenzij»).
In de bedrijfsvoeringsparagraaf wordt verder ingegaan op de onderwerpen in de bedrijfsvoering die specifiek in 2011 aan de orde zullen zijn. Deze paragraaf heeft het karakter van een uitzonderingsrapportage.
Financieel en materieel beheer
Subsidiebeheer
In 2011 zal de nieuwe Kaderregeling VWS Subsidies in werking treden. Deze regeling is aangepast aan de «Aanwijzingen voor Subsidieverstrekking». Daarnaast zullen ook de overige specifieke regelingen worden aangepast aan deze aanwijzingen voor subsidieverstrekking.
Ook de processen en het workflowsysteem Subsidieplein worden aangepast. Naast aanpassingen aan wet- en regelgeving, zullen ook verbetermaatregelen ten aanzien van interne controle in het workflowsysteem worden doorgevoerd. Het systeem zal in 2011 in werking treden.
In 2010 wordt een plan voor de interne controle opgesteld aan de hand van een risicoanalyse. Met dit plan, dat vanaf 2010 wordt uitgevoerd, wordt beoogd het aantal onvolkomenheden in het subsidiebeheer verder terug te dringen.
Digitalisering van de werkprocessen
In 2010 is de Chief Information Officer (CIO)-rol ingevuld bij het Ministerie van VWS. Naast informatiemanagement in het primaire proces en in het beleidsveld van VWS, richt de CIO zich ook op informatisering in de bedrijfsvoering. Daarbij gaat het om een omvangrijk programma van zowel rijksbreed afgesproken veranderingen als interne veranderingen. In 2011 zal voor de beheersing hiervan portfoliomanagement op basis van een meerjarig programma worden ingevoerd.
Vervanging financiële systeem
In 2011 zullen verdere stappen worden genomen om het financiële systeem van VWS te vervangen. Naar verwachting zal het nieuwe systeem in 2011 in werking treden. Dit project wordt samen met de ministeries van Financiën en SZW uitgevoerd.
Inhuur externen
Over de uitvoering van de motie Roemer (norm voor bestedingen aan inhuur externen; kamerstuk 32 360 nr. 5) en de motie de Pater (maximumtarief externen; kamerstuk 32 123 VII nr. 49) zullen de departementen met ingang van de verantwoording 2011 rapporteren in de bijlage «Overzicht niet-financiële informatie over inkoop van adviseurs en tijdelijk personeel».
Inkoop
In 2011 zullen de actuele milieucriteria worden toegepast bij alle aanbestedingen waarvoor milieucriteria zijn vastgesteld. Naast vastgestelde criteria die als eisen zijn geformuleerd, kunnen ook aanvullende wensen worden meegenomen bij de aanbestedingen. Zowel voor de eigen aanbestedingen als voor de interdepartementale aanbestedingen wordt op deze manier uitvoering gegeven aan de doelstelling van de Rijksoverheid om 100% duurzaam in te kopen. Wanneer dit bij een specifieke aanbesteding niet mogelijk is, zal dat worden toegelicht.
Overige aspecten van de bedrijfsvoering
Personele ontwikkeling
VWS ligt op koers voor het realiseren van de personele taakstelling. Het zwaartepunt voor de taakstelling ligt in 2010 en 2011 (respectievelijk 1/4 en 1/2 van de taakstelling moet in deze jaren nog worden ingevuld). Alhoewel de meeste onderdelen op schema liggen, blijft waakzaamheid bij enkele geboden.
Een van de maatregelen die in het kader van «goed werkgeverschap» is genomen, is de inrichting van speciale taskforces die mobiliteit moeten bevorderen. Deze taskforces hebben betrekking op de implementatie van het Rijksfunctiehuis en het doorontwikkelen van de jaarlijkse vlootschouw. VWS sluit daarbij aan op de interdepartementale ontwikkelingen.
Overgang naar P-Direkt
Op 1 januari 2011 sluit het Ministerie van VWS aan bij P-Direkt. De administratieve personele processen, inclusief de salarisadministratie, zullen dan vrijwel allemaal door P-Direkt verzorgd worden. Deze overgang betekent een verandering voor VWS-medewerkers en managers. Via gerichte trainingen en opleidingen wordt de organisatie klaargestoomd voor P-Direkt.
Huisvesting
Zoals bekend heeft het kabinet besloten dat de ministeries van VWS en SZW samen worden gehuisvest in het huidige VWS-gebouw. Waarschijnlijk gebeurt dat in 2013/2014. De voorbereidingen op de gezamenlijke huisvesting zijn reeds in gang gezet. In de loop van 2010 worden besluiten over nieuwe werkplekconcepten, planning en begroting die met de gezamenlijke huisvesting samenhangen genomen.
In het najaar van 2010 zal tevens een besluit worden genomen over het concernbrede huisvestingsplan. Dit plan moet VWS in staat stellen om de efficiëncytaakstelling op de huisvesting richting 2020 te kunnen realiseren, onder meer door herhuisvesting van verschillende VWS-onderdelen.
4. Het beleid met betrekking tot de zorguitgaven
Deze paragraaf geeft een actueel beeld van de uitgaven onder het Budgettair Kader Zorg (BKZ). Naast de doorwerking van de voorlopige zorguitgaven 2010 (zoals gepresenteerd in het Jaarverslag 2010, dat op de derde woensdag in mei is verschenen), geeft deze paragraaf de mutaties weer die voortkomen uit in gang gezet beleid en onvermijdelijke knelpunten die voor 2011 worden voorzien.
De netto BKZ uitgaven nemen ten opzichte van Startnota toe met € 1 272 miljoen. Dit is het saldo1 van de mutaties in de bruto BKZ uitgaven en in de BKZ ontvangsten. Ten opzichte van de Startnota nemen de bruto BKZ uitgaven toe met € 1 292 miljoen en de BKZ ontvangsten toe met € 20 miljoen.
Paragraaf 4.1 geeft een nadere specificatie van de uitgaven en ontvangsten mutaties. Het BKZ is als gevolg van de ontwikkeling van de prijs nationale bestedingen (pNB) en ijklijn- en technische mutaties met € 127 miljoen verhoogd. De netto BKZ uitgaven komen volgens de huidige stand € 1 145 miljoen boven het BKZ uit. Paragraaf 4.2 geeft een nadere toelichting van de verhoging van het BKZ en de vergelijking met de netto BKZ uitgaven.
4.1 Bijstellingen van de uitgaven en ontvangsten in 2011
De netto-BKZ-uitgaven zijn de bruto-BKZ-uitgaven verminderd met de BKZ-ontvangsten, te weten de opbrengsten eigen risico onder de Zvw, eigen betalingen AWBZ en overige ontvangsten.
De ontwikkeling van de BKZ-uitgaven en -ontvangsten wordt in tabel 1 weergegeven. Omdat een groot deel van de mutaties ten opzichte van de eerste suppletoire begroting al in de begroting 2012 is toegelicht worden hier slechts de nieuwe mutaties ten opzichte van de begrotingsstand weergegeven. Voor een uitgebreide toelichting op deze BKZ-mutaties wordt verwezen naar paragraaf 4.2.
| 2011 | |
|---|---|
| Bruto-BKZ-uitgaven stand Startnota 2010 | 62 850,2 |
| Mutaties gemeld in de suppletoire begroting VJN 2011 | 1 292,3 |
| Bruto-BKZ-uitgaven stand suppletoire begroting VJN 2011 | 64 142,5 |
| Mutaties gemeld in de begroting 2012 | 270,4 |
| Bruto-BKZ-uitgaven stand begroting 2012 | 64 412,9 |
| Nieuwe mutaties | – 147,0 |
| Eerstelijnszorg | – 23,4 |
| Ramingsbijstelling AWBZ | 80,0 |
| Persoonsgebonden budgetten AWBZ | – 231,0 |
| Wtcg | 40,0 |
| Caribisch Nederland | 10,0 |
| Opleidingsfonds | – 16,5 |
| IJklijnmutaties | 1,2 |
| Overig | – 7,3 |
| Bruto-BKZ-uitgaven stand suppletoire begroting NJN 2011 | 64 265,9 |
| BKZ-ontvangsten stand Startnota 2010 | 3 183,9 |
| Mutaties gemeld in de suppletoire begroting VJN 2011 | 19,9 |
| BKZ-ontvangsten stand suppletoire begroting VJN 2011 | 3 203,8 |
| Mutaties gemeld in de begroting 2012 | 52,0 |
| BKZ-ontvangsten stand begroting 2012 | 3 255,8 |
| Nieuwe mutaties | – 10,0 |
| Terugontvangsten opleidingsfonds | – 10,0 |
| BKZ-ontvangsten stand suppletoire begroting NJN 2011 | 3 245,8 |
| Netto-BKZ-uitgaven stand Startnota 2010 | 59 666,3 |
| Netto-BKZ-uitgaven stand suppletoire begroting VJN 2011 | 60 938,7 |
| Netto-BKZ-uitgaven stand begroting 2012 | 61 157,1 |
| Netto-BKZ-uitgaven stand suppletoire begroting NJN 2011 | 61 020,1 |
Budgettair Kader Zorg
In de Startnota (32 500 XVI nr. 29) zijn de budgettaire kaders voor het kabinet Rutte vastgesteld. Gedurende een kabinetsperiode verandert dit kader in principe niet meer, afgezien van ijklijnmutaties en nominale bijstellingen. De ijklijnmutaties betreffen zoals eerder beschreven verschuivingen van uitgaven tussen de verschillende kaders.
De nominale bijstelling is het aanpassen van het kader aan de ontwikkeling van de prijs nationale bestedingen (pNB). Hierdoor beweegt het kader mee met een hogere of lagere prijsontwikkeling. Sinds het opstellen van het Regeerakkoord is het BKZ opwaarts bijgesteld met € 114 miljoen.
Tabel 2 geeft de ontwikkeling van de uitgaven en ontvangsten onder het BKZ weer.
| Bruto BKZ uitgaven | BKZ ontvangsten | Netto BKZ uitgaven | BKZ | Overschrijding (+) / onderschrijding (–) | |
|---|---|---|---|---|---|
| (Bruto) | (Eigen betalingen) | (Netto) | |||
| a | b | c=a–b | d | e=c–d | |
| Stand Startnota 2010 | 62 850 | 3 184 | 59 666 | 59 666 | 0 |
| Stand suppletoire begroting VJN 2011 | 64 142 | 3 204 | 60 939 | 59 793 | 1 146 |
| Stand begroting 2012 | 64 413 | 3 256 | 61 157 | 59 778 | 1 379 |
| Stand suppletoire begroting NJN 2011 | 64 266 | 3 246 | 61 020 | 59 780 | 1 240 |
| Mutatie netto-BKZ-uitgaven | |||||
| Stand suppletoire begroting VJN 2011 t.o.v. stand Startnota 2010 | 1 292 | 20 | 1 272 | 127 | 1 145 |
| Stand begroting 2012 t.o.v. stand suppletoire begroting VJN 2011 | 270 | 52 | 218 | – 15 | 233 |
| Stand suppletoire begroting NJN 2011 t.o.v. stand begroting 2012 | – 147 | – 10 | – 137 | 1 | – 138 |
| Stand suppletoire begroting NJN 2011 t.o.v. stand Startnota 2010 | 1 416 | 62 | 1 354 | 114 | 1 240 |
Door afronding kan de som van de delen afwijken van het totaal.
De netto-BKZ-uitgaven laten ten opzichte van de Startnota een bijstelling zien van € 1 354 miljoen in 2011. Het Budgettair Kader Zorg is in deze periode met € 114 miljoen opwaarts bijgesteld als gevolg van nominale ontwikkelingen en ijklijnmutaties. Het BKZ wordt hiervoor gecorrigeerd, waardoor een overschrijding resulteert in 2011 van € 1 240 miljoen. Ten opzichte van de begroting 2012 is de overschrijding van het BKZ met € 138 miljoen neerwaarts bijgesteld.
4.1 Ontwikkelingen in uitgaven en ontvangsten 2011
Tabel 1 geeft een overzicht van de mutaties in de BKZ-uitgaven en -ontvangsten. De belangrijkste mutaties worden vervolgens kort toegelicht. Voor een uitgebreidere toelichting van de BKZ-mutaties op de VWS-artikelen wordt verwezen naar paragraaf 4.3.
| 2011 | |
|---|---|
| Bruto BKZ-uitgaven stand Startnota 2010 | 62 850,2 |
| Actualisering zorguitgaven | 665,9 |
| Korting ziekenhuizen | 235,2 |
| Tariefskorting medisch specialisten | 42,4 |
| Geneesmiddelen | – 42,0 |
| Hulpmiddelen | 20,0 |
| Zorguitgaven BES-eilanden | 22,5 |
| Macro loon- en prijsbijstelling (CEP tranche 2011) | 116,8 |
| IJklijn- en technische mutaties | 163,1 |
| Overige mutaties | 68,4 |
| Bruto BKZ-uitgaven stand 1e suppletoire begroting 2011 | 64 142,5 |
| BKZ-ontvangsten stand Startnota 2010 | 3 183,8 |
| Terugontvangsten opleidingsfonds | 20,0 |
| BKZ-ontvangsten stand 1e suppletoire begroting 2011 | 3 203,8 |
| Netto BKZ-uitgaven stand Startnota 2010 | 59 666,4 |
| Netto BKZ-uitgaven stand 1e suppletoire begroting 2011 | 60 938,7 |
| Mutatie netto BKZ-uitgaven t.o.v. stand Startnota 2010 | 1 272,3 |
Bruto-BKZ-uitgaven
Actualisering zorguitgaven 2011
Op basis van de gegevens van de NZa en het CVZ zijn de zorguitgaven 2011 geactualiseerd, dit betreft echter nog een voorlopig beeld. Uit de huidige actualisering volgt per saldo een tegenvaller van € 666 miljoen. Deze tegenvaller bestaat voornamelijk uit hogere uitgaven bij de geneeskundige ggz (€ 255 miljoen), multidisciplinaire zorgverlening (€ 70 miljoen), grensoverschrijdende zorg (€ 59 miljoen), paramedische zorg (€ 49 miljoen), huisartsenzorg (€ 45 miljoen), ziekenvervoer (€ 26 miljoen), overige curatieve zorg (€ 21 miljoen) en de zorg in natura door AWBZ-instellingen (€ 352 miljoen). Naast deze hogere uitgaven zijn de uitgaven bij de ziekenhuizen (€ 212 miljoen) en de tandheelkundige zorg (€ 36 miljoen) gedaald.
Korting ziekenhuizen
In de begroting 2011 was een overschrijding bij de ziekenhuizen opgenomen van € 549 miljoen. Tegenover deze overschrijding stond een voorgenomen korting van gelijke omvang. Zowel de overschrijding als de maatregel zijn op basis van de oktoberactualisering neerwaarts bijgesteld naar € 314 miljoen in 2011. Met deze mutatie wordt de kortingsmaatregel (welke als negatief bedrag is opgenomen in de begroting 2011) verlaagd.
Tariefskorting medisch specialisten
Het betreft de verlaging van de tariefskorting medisch specialisten die opgenomen was in de begroting 2011 ten gevolge van de neerwaartse bijstelling van de overschrijding bij medisch specialisten zoals gemeld in de 2e suppletoire wet 2010. Met deze mutatie wordt de kortingsmaatregel 2011 (welke als negatief bedrag is opgenomen in de begroting 2011) verlaagd.
Geneesmiddelen
De NZa heeft besloten de apothekerstarieven per 1 januari 2011 te verlagen (€ 42 miljoen).
Hulpmiddelen
Terugdraaien pakketmaatregel mobiliteitshulpmiddelen (2011) als gevolg van motie Agema (32 500 XVI nr. 53). Het terugdraaien wordt in 2011 gedekt door verwachte meerontvangsten bij het opleidingsfonds.
Zorguitgaven BES-eilnden
Door de toename in het zorgvolume worden er op de BES-eilanden meer zorgkosten gemaakt dan begroot.
Macro loon- en prijsbijstelling (CEP tranche 2011)
De raming van de loon- en prijsbijstelling is aangepast op basis van de meest recente macro-economische inzichten in het CEP 2011 van het Centraal Planbureau (CPB).
IJklijnmutaties
Dit betreft het saldo van diverse mutaties tussen het BKZ en de Rijksbegroting in enge zin (RGB-eng). De meest omvangrijke mutaties betreft de overheveling van de huisartsenopleiding van de VWS-begroting naar het BKZ (€ 134 miljoen).
Overige mutaties
Deze post is het saldo van verschillende mutaties.
BKZ-ontvangsten
Terugontvangsten opleidingsfonds
In 2011 worden hogere terugontvangsten bij het opleidingsfonds verwacht als gevolg van de vaststelling van de subsidieverlening eerste en tweede tranche uit eerdere jaren.
4.2 Toelichting mutaties per artikel
De onderstaande tabellen geven een cijfermatig overzicht per artikel. Tabel 3 geeft de mutaties vanaf de stand Startnota 2010 tot aan de 2e suppletoire begroting 2011 op artikelniveau weer. Relevante nieuwe mutaties die hebben plaatsgevonden na de begroting 2012 worden in tabel 4 verder toegelicht.
| Stand Startnota | Mutaties Suppletoire begroting VJN | Stand suppletoire begroting VJN | Mutaties begroting 2012 | Stand begroting 2012 | Mutaties suppletoire begroting NJN | Stand supletoire begroting NJN | |
|---|---|---|---|---|---|---|---|
| 2011 | 2011 | 2011 | 2011 | 2011 | 2011 | 2011 | |
| 41 Volksgezondheid | 107,2 | 0,0 | 107,2 | 2,1 | 109,3 | 1,0 | 110,3 |
| 42 Gezondheidszorg | 34 546,4 | 436,2 | 34 982,6 | 1 184,1 | 36 166,7 | – 23,4 | 36 143,3 |
| 43 Langdurige zorg | 23 738,7 | 351,2 | 24 089,9 | 555,6 | 24 645,5 | – 151,0 | 24 494,5 |
| 44 Maatschappelijke ondersteuning | 180,8 | 0,0 | 180,8 | 5,4 | 186,2 | 0,0 | 186,2 |
| 99 Nominaal en onvoorzien | 1 302,0 | 81,8 | 1 383,8 | – 1 321,6 | 62,2 | 0,0 | 62,2 |
| Wmo (gemeentefonds) | 1 383,1 | 72,9 | 1 456,0 | 0,0 | 1 456,0 | 0,0 | 1 456,0 |
| Opleidingsfonds (begroting VWS) | 848,2 | 237,7 | 1 085,9 | 19,2 | 1 105,1 | – 16,5 | 1 088,6 |
| Wtcg (begroting VWS) | 545,6 | 75,7 | 621,3 | 11,5 | 632,8 | 40,0 | 672,8 |
| Caribisch Nederland (begroting VWS) | 22,1 | 19,6 | 41,7 | 0,1 | 41,8 | 10,2 | 52,0 |
| Begrotingsgefinancierde BKZ-uitgaven | 176,1 | 17,2 | 193,3 | – 186,0 | 7,3 | – 7,3 | 0,0 |
| Totaal | 62 850,2 | 1 292,3 | 64 142,5 | 270,4 | 64 412,9 | – 147,0 | 64 265,9 |
Tabel 4 Zorguitgaven per artikel
| Uitgaven | 2011 |
|---|---|
| Stand Startnota 2010 | 107,2 |
| Mutaties gemeld in de suppletoire begroting VJN 2011 | n.v.t. |
| Stand suppletoire begroting VJN 2011 | 107,2 |
| Mutaties gemeld in de begroting 2012 | 2,1 |
| Stand begroting 2012 | 109,3 |
| Nieuwe mutaties | |
| IJklijnmutaties | 1,0 |
| Stand suppletoire begroting NJN 2011 | 110,3 |
| Uitgaven | 2011 |
|---|---|
| Stand Startnota 2010 | 34 546,4 |
| Mutaties gemeld in de suppletoire begroting VJN 2011 | 436,2 |
| Stand suppletoire begroting VJN 2011 | 34 982,6 |
| Mutaties gemeld in de begroting 2012 | 1 184,1 |
| Stand begroting 2012 | 36 166,7 |
| Nieuwe mutaties | |
| 1. Eerstelijnszorg | – 23,4 |
| Stand suppletoire begroting NJN 2011 | 36 143,3 |
Toelichting mutaties:
1. Het betreft hier de bijstelling voor 2011 van de uitgaven voor de huisartsen, verloskunde, logopedie en ketenzorg op basis van de meest recente inzichten over 2010. Dit leidt eveneens tot een bijstelling van de tariefskortingen die vanaf 2012 op deze sectoren rusten. Hierover is onlangs een brief gestuurd (CZ/EKZ-3089989).
| Uitgaven | 2011 |
|---|---|
| Stand Startnota 2010 | 23 738,7 |
| Mutaties gemeld in de suppletoire begroting VJN 2011 | 351,2 |
| Stand suppletoire begroting VJN 2011 | 24 089,9 |
| Mutaties gemeld in de begroting 2012 | 555,6 |
| Stand begroting 2012 | 24 645,5 |
| Nieuwe mutaties | |
| 1. Persoonsgebonden budgetten AWBZ | – 231,0 |
| 2. Ramingsbijstelling AWBZ | 80,0 |
| Stand suppletoire begroting NJN 2011 | 24 494,5 |
Toelichting mutaties:
-
1. Op basis van de meest recente inzichten van het CVZ wordt de raming van het pgb-subsidieplafond voor 2011 met € 231 miljoen neerwaarts bijgesteld.
-
2. Op basis van de meest recente gegevens van de NZa en het CVZ wordt de raming met € 80 miljoen opwaarts bijgesteld.
| Uitgaven | 2011 |
|---|---|
| Stand Startnota 2010 | 180,8 |
| Mutaties gemeld in de suppletoire begroting VJN 2011 | 0,0 |
| Stand suppletoire begroting VJN 2011 | 180,8 |
| Mutaties gemeld in de begroting 2012 | 5,4 |
| Stand begroting 2012 | 186,2 |
| Nieuwe mutaties |
|
| n.v.t. | n.v.t. |
| Stand suppletoire begroting NJN 2011 | 186,2 |
Toelichting mutaties:
n.v.t.
| Uitgaven | 2011 |
|---|---|
| Stand Startnota 2010 | 1 302,0 |
| Mutaties gemeld in de suppletoire begroting VJN 2011 | 81,8 |
| Stand suppletoire begroting VJN 2011 | 1 383,8 |
| Mutaties gemeld in de begroting 2012 | – 1 321,6 |
| Stand begroting 2012 | 62,2 |
| Nieuwe mutaties | |
| n.v.t. | n.v.t. |
| Stand suppletoire begroting NJN 2011 | 62,2 |
Toelichting mutaties:
n.v.t.
| Ontvangsten | 2011 |
|---|---|
| Stand Startnota 2011 | 3 143,8 |
| Mutaties gemeld in de suppletoire begroting VJN 2011 | n.v.t. |
| Stand suppletoire begroting VJN 2011 | 3 143,8 |
| Mutaties gemeld in de begroting 2012 | 52,0 |
| Stand begroting 2012 | 3 195,8 |
| Nieuwe mutaties | |
| n.v.t. | n.v.t. |
| Stand suppletoire begroting NJN 2011 | 3 195,8 |
Toelichting mutaties:
n.v.t.
| Uitgaven | 2011 |
|---|---|
| Stand Startnota 2010 | 1 383,1 |
| Mutaties gemeld in de suppletoire begroting VJN 2011 | 72,9 |
| Stand suppletoire begroting VJN 2011 | 1 456,0 |
| Mutaties gemeld in de begroting 2012 | 0,0 |
| Stand begroting 2012 | 1 456,0 |
| Nieuwe mutaties | |
| n.v.t. | n.v.t. |
| Stand suppletoire begroting NJN 2011 | 1 456,0 |
Toelichting mutaties:
n.v.t.
| Uitgaven | 2011 |
|---|---|
| Stand Startnota 2010 | 848,2 |
| Mutaties gemeld in de suppletoire begroting VJN 2011 | 237,7 |
| Stand suppletoire begroting VJN 2011 | 1 085,9 |
| Mutaties gemeld in de begroting 2012 | 19,2 |
| Stand begroting 2012 | 1 105,1 |
| Nieuwe mutaties |
|
| 1. Opleidingsfonds | – 16,5 |
| Stand suppletoire begroting NJN 2011 | 1 088,6 |
Toelichting mutaties:
1. In 2011 is minder budget nodig dan geraamd, omdat de aanvragen zijn achtergebleven bij de capaciteit waarvoor budget beschikbaar was.
| Ontvangsten | 2011 |
|---|---|
| Stand Startnota 2010 | 40,0 |
| Mutaties gemeld in de suppletoire begroting VJN 2011 | 20,0 |
| Stand suppletoire begroting VJN 2011 | 60,0 |
| Mutaties gemeld in de begroting 2012 | n.v.t. |
| Stand begroting 2012 | 60,0 |
| Nieuwe mutaties |
|
| 1. Terugontvangsten opleidingsfonds | – 10,0 |
| Stand suppletoire begroting NJN 2011 | 50,0 |
Toelichting mutaties:
1. De terugontvangsten uit hoofde van de vaststelling van subsidies voor de zogenaamde eerste en tweede tranche die in eerdere jaren zijn verleend, zijn lager dan eerder geraamd.
| Uitgaven | 2011 |
|---|---|
| Stand Startnota 2010 | 545,6 |
| Mutaties gemeld in de suppletoire begroting VJN 2011 | 75,7 |
| Stand suppletoire begroting VJN 2011 | 621,3 |
| Mutaties gemeld in de begroting 2012 | 11,5 |
| Stand begroting 2012 | 632,8 |
| Nieuwe mutaties | |
| 1. Wtcg | 40,0 |
| Stand suppletoire begroting NJN 2011 | 672,8 |
Toelichting mutaties:
1. Bij de uitgaven Wtcg is sprake van een tegenvaller. In de eerste plaats is het aantal rechthebbenden op een Wtcg-tegemoetkoming over 2009 hoger dan eerder geraamd. Daarnaast is bij het CAK op basis van het zorggebruik in 2010 een raming opgesteld van het aantal rechthebbenden op een Wtcg-tegemoetkoming 2010 en de daarmee samenhangende uitgaven. Daarbij is rekening gehouden met een deel dat pas in 2012 tot uitbetaling zal komen.
| Uitgaven | 2011 |
|---|---|
| Stand Startnota 2010 | 22,1 |
| Mutaties gemeld in de suppletoire begroting VJN 2011 | 19,6 |
| Stand suppletoire begroting VJN 2011 | 41,7 |
| Mutaties gemeld in de begroting 2012 | 0,1 |
| Stand begroting 2012 | 41,8 |
| Nieuwe mutaties |
|
| 1. Caribisch Nederland | 10,0 |
| IJklijnmutaties | 0,2 |
| Stand suppletoire begroting NJN 2011 | 52,0 |
Toelichting mutaties:
1. Vanaf 1 januari 2011 is de Zvw BES in werking getreden en is ook het Zorgverzekeringskantoor operationeel. Op basis van declaraties van het Zorgverzekeringskantoor moet worden geconcludeerd dat de raming van de zorguitgaven naar boven moet worden bijgesteld.
| Uitgaven | 2011 |
|---|---|
| Stand Startnota 2010 | 176,1 |
| Mutaties gemeld in de suppletoire begroting VJN 2011 | 17,2 |
| Stand suppletoire begroting VJN 2011 | 193,3 |
| Mutaties gemeld in de begroting 2012 | – 186,0 |
| Stand begroting 2012 | 7,3 |
| Nieuwe mutaties | |
| Overige mutaties | – 7,3 |
| Stand suppletoire begroting NJN 2011 | 0,0 |
4.2 BKZ
In de Startnota (32 500 XVI nr. 29) zijn de budgettaire kaders voor het kabinet Rutte vastgesteld. Gedurende een kabinetsperiode verandert dit kader in principe niet meer, afgezien van ijklijnmutaties, nominale bijstellingen en technische bijstellingen. De ijklijnmutaties betreffen zoals eerder beschreven verschuivingen van uitgaven tussen de verschillende kaders.
De nominale bijstelling is het aanpassen van het kader aan de ontwikkeling van de prijs nationale bestedingen (pNB). Hierdoor beweegt het kader mee met een hogere of lagere prijsontwikkeling. Sinds het opstellen van het Regeerakkoord is de verwachte prijsontwikkeling licht gedaald (€ 36 miljoen). Verder is het kader opwaarts aangepast als gevolg van ijklijn- en technische mutaties (€ 163 miljoen).
Als gevolg van alle hierboven genoemde ontwikkelingen is het kader voor 2011 ten tijde van de 1e suppletoire wet € 127 miljoen hoger dan in de Startnota.
Tabel 2 geeft een overzicht van de bijstelling van het BKZ2.
| 2011 | |
|---|---|
| BKZ stand Startnota 2010 | 59 666,4 |
| Prijs nationale bestedingen (pNB) | – 36,1 |
| IJklijn- en technische mutaties | 163,1 |
| BKZ stand 1e suppletoire begroting 2011 | 59 793,4 |
Tabel 3 geeft de ontwikkeling van de uitgaven en ontvangsten onder het BKZ weer.
| Bruto BKZ uitgaven | BKZ ontvangsten | Netto BKZ uitgaven | BKZ | Overschrijding (+) / onderschrijding (–) | |
|---|---|---|---|---|---|
| a | b | c=a-b | d | e=c-d | |
| Stand Startnota 2010 | 62 850 | 3 184 | 59 666 | 59 666 | 0 |
| Stand 1e suppletoire begroting 2011 | 64 142 | 3 204 | 60 939 | 59 793 | 1 145 |
| Mutatie t.o.v. stand Startnota 2010 | 1 292 | 20 | 1 272 | 127 | 1 145 |
Als gevolg van ijklijn- en technische mutaties, een stijging van de verwachte loon- en prijsontwikkeling en de tegenvallers die volgen uit de actualisering van de zorguitgaven, zijn de bruto-BKZ-uitgaven gestegen (€ 1 292 miljoen), de ontvangsten gestegen (€ 20 miljoen) en dus zijn de netto-BKZ-uitgaven met (€ 1 272 miljoen) per saldo toegenomen. Ten opzichte van het BKZ is er sprake van een overschrijding van € 1 145 miljoen. Het BKZ is bijgesteld met € 127 miljoen.
4.3 Toelichting mutaties per artikel
De onderstaande tabellen geven een cijfermatig overzicht per artikel. Tabel 4 geeft de mutaties vanaf de stand Startnota 2010 (inclusief nota van wijziging) tot aan de 1e suppletoire begroting 2011 op artikelniveau weer. De mutaties worden in de artikelsgewijze toelichting verder toegelicht.
| Stand Sartnota 2010 | Mutaties 1e suppletorie begroting 2011 | Stand 1e suppletoire begroting 2011 | Mutaties 2012 | Mutaties 2013 | Mutaties 2014 | Mutaties 2015 | |
|---|---|---|---|---|---|---|---|
| 41 Volksgezondheid | 107,2 | 0,0 | 107,2 | 0,0 | 0,0 | 0,0 | 0,0 |
| 42 Gezondheidszorg | 34 546,4 | 436,2 | 34 982,6 | 419,6 | 424,2 | 426,2 | 426,2 |
| 43 Langdurige zorg | 23 738,7 | 357,3 | 24 096,0 | 360,1 | 355,0 | 351,0 | 350,9 |
| 44 Maatschappelijke ondersteuning | 180,8 | 0,0 | 180,8 | – 3,0 | – 5,0 | – 8,0 | – 11,0 |
| 99 Nominaal en onvoorzien | 1 302,0 | 75,7 | 1 377,7 | 505,6 | 379,4 | 280,4 | 383,0 |
| Wmo (Gemeentefonds) | 1 383,1 | 72,9 | 1 456,0 | 72,9 | 72,9 | 72,9 | 72,9 |
| Opleidingsfonds (begroting VWS) | 848,2 | 237,7 | 1 085,9 | 240,3 | 247,3 | 247,3 | 247,3 |
| Wtcg (begroting VWS) | 545,6 | 75,7 | 621,3 | 40,0 | 0,0 | 0,0 | 0,0 |
| BES-eilanden (begroting VWS) | 22,1 | 19,6 | 41,7 | 12,3 | 12,3 | 11,6 | 11,2 |
| Begrotingsgefinancierde BKZ-uitgaven | 176,1 | 17,2 | 193,3 | 53,1 | 71,0 | 93,4 | 118,6 |
| Totaal | 62 850,2 | 1 292,3 | 64 142,5 | 1 700,9 | 1 557,1 | 1 474,8 | 1 599,1 |
Alleen mutaties na de Startnota die groter zijn dan € 10 miljoen worden toegelicht. In enkele gevallen is om beleidsmatige redenen van deze regel afgeweken en zijn ook kleinere mutaties toegelicht. De overige en technische mutaties betreffen een saldo van kleinere mutaties en worden daardoor niet beschreven.
| Uitgaven | 2011 |
|---|---|
| Stand Startnota 2010 | 107,2 |
| Mutaties tot en met de 1e suppletoire begroting 2011 | |
| n.v.t. | n.v.t. |
| Stand 1e suppletoire begroting 2011 | 107,2 |
Toelichting mutaties:
n.v.t.
| Uitgaven | 2011 |
|---|---|
| Stand Startnota 2010 | 34 546,4 |
| Mutaties tot en met de 1e suppletoire begroting 2011 | |
| 1. Actualisering zorguitgaven | 313,8 |
| 2. Korting ziekenhuizen | 235,2 |
| 3. Fonds ziekenhuisopleidingen (FZO) | – 112,0 |
| 4. Tariefskorting medisch specialisten | 42,4 |
| 5. Geneesmiddelen | – 42,0 |
| 6. Hulpmiddelen | 20,0 |
| 7. Ziekenvervoer | – 32,0 |
| Overige mutaties | 10,8 |
| Stand 1e suppletoire begroting 2011 | 34 982,6 |
Toelichting mutaties:
-
1. Op basis van de gegevens van de NZa en het CVZ zijn de zorguitgaven 2011 geactualiseerd. Dit betreft echter nog een voorlopig beeld. Uit de huidige actualisering volgt een tegenvaller van € 313,8 miljoen. Deze tegenvaller bestaat voornamelijk uit hogere uitgaven bij de geneeskundige ggz (€ 255 miljoen), multidisciplinaire zorgverlening (€ 70 miljoen), grensoverschrijdende zorg (€ 59 miljoen), paramedische zorg (€ 49 miljoen), huisartsenzorg (€ 45 miljoen), ziekenvervoer (€ 26 miljoen), overige curatieve zorg (€ 21 miljoen), ZBC's (€ 12 miljoen), dieetadvisering (€ 12 miljoen), verloskunde en kraamzorg (€ 10 miljoen), medisch specialisten (€ 10 miljoen). Naast deze hogere uitgaven worden lagere uitgaven bij de ziekenhuizen (€ 212 miljoen), de tandheelkundige zorg (€ 36 miljoen) en de hulpmiddelen (€ 6 miljoen) geraamd.
-
2. In de begroting 2011 was een overschrijding bij de ziekenhuizen opgenomen van € 549 miljoen. Tegenover deze overschrijding stond een voorgenomen korting van gelijke omvang. Zowel de overschrijding als de maatregel zijn op basis van de oktoberactualisering neerwaarts bijgesteld naar € 314 miljoen in 2011. Met deze mutatie wordt de kortingsmaatregel (welke als negatief bedrag is opgenomen in de begroting 2011) verlaagd.
-
3. Betreft een overboeking vanuit het ziekenhuiskader naar het Opleidingsfonds ten behoeve van het FZO.
-
4. Het betreft de verlaging van de tariefskortingmaatregel medisch specialisten die opgenomen was in de begroting 2011 ten gevolge van de neerwaartse bijstelling van de overschrijding oktober actualisering 2010 bij medisch specialisten zoals gemeld in de 2e suppletoire wet 2010. Met deze mutatie wordt de kortingsmaatregel 2011 (welke als negatief bedrag is opgenomen in de begroting 2011) verlaagd.
-
5. De NZa heeft besloten de apothekerstarieven per 1 januari 2011 te verlagen (€ 42 miljoen).
-
6. Terugdraaien pakketmaatregel mobiliteitshulpmiddelen (2011) als gevolg van motie Agema (32 500 XVI nr. 53). Het terugdraaien wordt in 2011 gedekt door verwachte meerontvangsten bij het opleidingsfonds.
-
7. De afgelopen jaren werden de ouderenregelingen voor de publieke, semi-publieke (B3) en private ambulancediensten op verschillende manieren via het BKZ en de VWS-begroting bekostigd. De bekostigingswijze wordt nu geüniformeerd welke uitgaat van bekostiging via de begroting. Hiervoor dienen middelen uit het BKZ te worden overgeheveld naar de VWS-begroting (€ 32 miljoen).
| Uitgaven | 2011 |
|---|---|
| Stand Startnota 2010 | 23 738,7 |
| Mutaties tot en met de 1e suppletoire begroting 2011 | |
| 1. Actualisering zorguitgaven | 352,1 |
| 2. Veranderoperatie CIZ | 11,2 |
| 3. Invoeringskosten maatregelen regeerakkoord | 6,1 |
| Overige mutaties | – 12,1 |
| Stand 1e suppletoire begroting 2011 | 24 096,0 |
Toelichting mutaties:
-
1. Op basis van de gegevens van de NZa en het CVZ zijn de zorguitgaven 2011 geactualiseerd. Dit betreft echter nog een voorlopig beeld. Uit de huidige actualisering volgt een tegenvaller van € 352,1 miljoen. Deze tegenvaller bestaat uit hogere uitgaven bij de zorg in natura door AWBZ-instellingen (€ 290 miljoen, waarvan € 200 miljoen nieuwe capaciteit) en kapitaallasten (€ 62 miljoen).
-
2. De rol van het Centrum Indicatiestelling Zorg (CIZ) bij de indicatiestelling in de AWBZ is aan het veranderen, mede door de afspraken in het Regeerakkoord. De hervorming van het CIZ brengt kosten met zich mee die middels deze ijklijnmutatie worden bekostigd uit het BKZ.
-
3. In het regeerakkoord zijn vele maatregelen op het terrein van de AWBZ opgenomen (scheiden wonen/zorg, IQ, uitvoering AWBZ door zorginstellingen, jeugd). De voorbereiding en de uitvoering hiervan leiden tot extra kosten waarin nog niet is voorzien. Die kosten hebben betrekking op onderzoek, stroomlijning/verbetering van de gegevensstromen in de AWBZ en kosten die direct gerelateerd zijn aan de implementatie van de maatregelen. Tegenover deze kosten staan de (al ingeboekte) besparingen in de AWBZ.
| Uitgaven | 2011 |
|---|---|
| Stand Startnota 2010 | 180,8 |
| Mutaties tot en met de 1e suppletoire begroting 2011 | |
| n.v.t. | n.v.t. |
| Stand 1e suppletoire begroting 2011 | 180,8 |
Toelichting mutaties:
n.v.t.
| Uitgaven | 2011 |
|---|---|
| Stand VWS Startnota 2010 | 1 302,0 |
| Mutaties tot en met de 1e suppletoire begroting 2011 | |
| 1. Aanpassing raming loon-en prijsbijstelling | 112,1 |
| 2. Wmo tranche 2011 nominaal | – 35,3 |
| 3. Werkplan NZa | 7,0 |
| Overig | – 8,1 |
| Stand 1e suppletoire begroting 2011 | 1 377,7 |
Toelichting mutaties:
-
1. De raming van de loon- en prijsbijstelling is aangepast op basis van de meest recente macro-economische inzichten in het CEP 2011 van het CPB.
-
2. De tranche 2011 nominaal voor de Wmo is op basis van het CEP van het CPB definitief vastgesteld en overgeheveld naar het Gemeentefonds.
-
3. Dit betreft de verstrekte middelen aan de NZa om een intensiever toezicht door de NZa op de rechtmatigheid van de verstrekte vergoeding in de Zvw mogelijk te maken.
| Ontvangsten | 2011 |
|---|---|
| Stand Startnota 2010 | 3 183,8 |
| Mutaties tot en met de 1e suppletoire begroting 2011 | |
| n.v.t. | n.v.t. |
| Stand 1e suppletoire begroting 2011 | 3 183,8 |
Toelichting mutaties:
n.v.t.
| Uitgaven | 2011 |
|---|---|
| Stand Startnota 2010 | 1 383,1 |
| Mutaties tot en met de 1e suppletoire begroting 2011 | |
| 1. Bijstelling Wmo kader | 72,9 |
| Stand 1e suppletoire begroting 2011 | 1 456,0 |
Toelichting mutaties:
-
1. In de septembercirculaire 2010 staat dat de integratie-uitkering Wmo voor 2011 € 1 456 miljoen is. Dit naar aanleiding van het Bestuurlijk Overleg Financiële Verhoudingen (BOFV). In het Hoofdlijnenakkoord met de VNG (april 2011) is besloten dat dit bedrag voor 2011 definitief wordt vastgesteld. Voor latere jaren wordt dit bedrag alleen nog geïndexeerd.
| Uitgaven | 2011 |
|---|---|
| Stand Startnota 2010 | 848,2 |
| Mutaties tot en met de 1e suppletoire begroting 2011 | |
| 1. Huisartsenopleiding | 133,7 |
| 2. Fonds ziekenhuisopleidingen (FZO) | 112,0 |
| 3. Prijsbijstelling opleidingsfonds | – 8,0 |
| Stand 1e suppletoire begroting 2011 | 1 085,9 |
Toelichting mutaties:
-
1. Overheveling van de huisartsenopleiding van de VWS-begroting naar het BKZ.
-
2. Betreft een overboeking vanuit het ziekenhuiskader naar het Opleidingsfonds ten behoeve van het FZO.
-
3. Betreft de verwachte prijsbijstelling tranche 2011 voor het opleidingsfonds.
| Ontvangsten | 2011 |
|---|---|
| Stand Startnota 2010 | 0,0 |
| Mutaties 1e suppletoire begroting: | |
| 1. Terugontvangsten opleidingsfonds | 20,0 |
| Stand 1e suppletoire begroting 2011 | 20,0 |
Toelichting mutaties:
1. In 2011 worden hogere terugontvangsten bij het opleidingsfonds verwacht als gevolg van de vaststelling van de subsidieverlening eerste en tweede tranche uit eerdere jaren.
| Uitgaven | 2011 |
|---|---|
| Stand Startnota 2010 | 545,6 |
| Mutaties tot en met de 1e suppletoire begroting 2011 | |
| 1. Tekort budget Wtcg | 75,7 |
| Stand 1e suppletoire begroting 2011 | 621,3 |
Toelichting mutaties:
-
1. In 2011 is door overloop van betalingen vanuit het voorgaande jaar de realisatie hoger dan verwacht.
| Uitgaven | 2011 |
|---|---|
| Stand Startnota 2010 | 22,1 |
| Mutaties tot en met de 1e suppletoire begroting 2011 | |
| 1. Zorguitgaven BES-eilanden | 22,5 |
| Overige mutaties | – 2,9 |
| Stand 1e suppletoire begroting 2011 | 41,7 |
Toelichting mutaties:
-
1. Door de toename in het zorgvolume worden op de BES-eilanden meer zorgkosten gemaakt dan begroot.
| Uitgaven | 2011 |
|---|---|
| Stand Startnota 2010 | 176,1 |
| Mutaties tot en met de 1e suppletoire begroting 2011 | |
| 1. Aanpassing raming loon- en prijsbijstelling | 4,7 |
| Overige | 12,5 |
| Stand 1e suppletoire begroting 2011 | 193,3 |
Toelichting mutaties:
-
1. De raming van de loon- en prijsbijstelling is aangepast op basis van de meest recente inzichten in het CEP 2011 van het CPB.
5. Baten-lastendiensten
1. Agentschap College ter Beoordeling van Geneesmiddelen (aCBG)
1.1 Inleiding
Het College ter Beoordeling van Geneesmiddelen (CBG) bestaat uit een College en een secretariaat dat is ondergebracht in een agentschap (aCBG). Het College is een organisatie met een zelfstandige bevoegdheid (zelfstandig bestuursorgaan (ZBO)). De uitvoeringsorganisatie ter ondersteuning van het CBG is een agentschap van het Ministerie van Volksgezondheid, Welzijn en Sport (VWS). Naast de taken voor het CBG ondersteunt het agentschap tevens het Ministerie van Landbouw, Natuur en Voedselkwaliteit (LNV) bij de uitvoering van veterinaire geneesmiddelenbeoordeling door de Commissie Registratie Diergeneesmiddelen (CRD) en -bewaking en het Ministerie van VWS bij de beoordeling van nieuwe voedingsmiddelen.
De belangrijkste taken op basis van de Nederlandse Geneesmiddelenwet (2007), de Diergeneesmiddelenwet en Europese Verordeningen zijn voor het CBG:
• Verstrekken, handhaven en schorsen van handelsvergunningen op basis van de beoordeling van werkzaamheid, risico’s en kwaliteit;
• Vaststellen van de afleverstatus humaan, dus het bepalen of het geneesmiddel uitsluitend op recept, uitsluitend via de apotheek, via de drogist of in de vrije verkoop verkrijgbaar mag zijn;
• Vaststellen van de afleverstatus veterinair, dus het bepalen of het diergeneesmiddel uitsluitend door een dierenarts mag worden toegediend, afgeleverd mag worden door dierenarts of apotheker, op recept afgeleverd mag worden door dierenarts, apotheker of vergunninghouder, of vrij verkrijgbaar is;
• Geneesmiddelenbewaking;
• Geven van wetenschappelijk advies in het kader van geneesmiddelontwikkeling.
De meest up-to-date informatie over de organisatiestructuur, collegesamenstelling en achtergrondinformatie over processen en procedures vindt men op de CBG-website: www.cbg-meb.nl.
1.2 Begroting van baten en lasten 2011
2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|---|
Baten | |||||||
Opbrengst moederdepartement | 178 | 178 | 178 | 178 | 178 | 178 | 178 |
– Eigenaar | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
– Opdrachtgevers | 178 | 178 | 178 | 178 | 178 | 178 | 178 |
Opbrengst overige departementen | 614 | 500 | 612 | 612 | 612 | 612 | 612 |
– Ministerie van LNV | 614 | 500 | 612 | 612 | 612 | 612 | 612 |
Opbrengst derden | 36 191 | 38 550 | 39 874 | 41 585 | 43 855 | 45 709 | 47 663 |
Rentebaten | 50 | 400 | 150 | 150 | 150 | 150 | 150 |
Vrijval voorzieningen | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Bijzondere baten | 80 | 0 | 0 | 0 | 0 | 0 | 0 |
Totaal baten | 37 113 | 39 628 | 40 814 | 42 525 | 44 795 | 46 649 | 48 603 |
Lasten | |||||||
Apparaatskosten | 35 098 | 37 010 | 37 879 | 39 299 | 41 553 | 43 391 | 45 330 |
– Personele kosten | 19 214 | 18 957 | 19 506 | 20 201 | 20 903 | 21 612 | 22 328 |
– Materiële kosten | 15 884 | 18 053 | 18 373 | 19 098 | 20 650 | 21 779 | 23 002 |
ZBO College | 608 | 725 | 782 | 790 | 797 | 805 | 813 |
Rentelasten | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Afschrijvingskosten | 1 738 | 1 900 | 2 055 | 2 055 | 2 055 | 2 055 | 2 055 |
– Materieel | 365 | 400 | 555 | 555 | 555 | 555 | 555 |
– Immaterieel | 1 373 | 1 500 | 1 500 | 1 500 | 1 500 | 1 500 | 1 500 |
Overige kosten | 337 | 0 | 0 | 0 | 0 | 0 | 0 |
– Dotaties voorzieningen | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
– Bijzondere lasten | 337 | 0 | 0 | 0 | 0 | 0 | 0 |
Totaal lasten | 37 781 | 39 635 | 40 716 | 42 144 | 44 405 | 46 251 | 48 198 |
Saldo van baten en lasten | – 668 | – 7 | 98 | 381 | 390 | 398 | 405 |
Toelichting op de begroting van baten en lasten
De bedragen 2009 betreffen de gerealiseerde baten en lasten volgens het jaarverslag 2009. De bedragen 2010 betreffen de vastgestelde begroting 2010.
De bedragen 2011 en verder zijn gebaseerd op de realisatie 2009, begroting 2010 en verwachtingen voor de komende jaren.
Baten
Het aCBG ontvangt van de opdrachtgever VWS een bedrag van € 178 000 ter dekking van de kosten van het Bureau Nieuwe Voedingsmiddelen.
Het Bureau Diergeneesmiddelen van het aCBG verricht voor het Ministerie van Landbouw, Natuur en Voedselkwaliteit (LNV) beleidsondersteunende activiteiten. Hiervoor is een bedrag begroot van € 612 000.
In de volgende tabel wordt de omzet derden verdeeld naar productgroepen.
Productgroep | Omzet |
|---|---|
Beoordelen van nationale aanvragen | 2 862 |
Beoordelen van Europese aanvragen: centraal | 5 493 |
Beoordelen van Europese aanvragen: MRP | 1 221 |
Beoordelen DCP’s | 13 694 |
Beoordelen van homeopathische aanvragen, kruiden en nieuwe voedingsmiddelen | 99 |
Jaarvergoedingen | 14 091 |
Bureau Diergeneesmiddelen | 2 414 |
Totaal opbrengst derden | 39 874 |
• Beoordelen van nationale aanvragen
Het beoordelingsproces van een nationale aanvraag betreft de aanvraag van een handelsvergunning voor een nieuw op de Nederlandse markt te brengen geneesmiddel. De handelsvergunning wordt door het CBG afgegeven. Het betreffende geneesmiddel komt alleen in Nederland op de markt.
• Beoordelen van Europese aanvragen: centraal
Om een Europese handelsvergunning voor een geneesmiddel van de Europese Commissie toegekend te krijgen, moet de fabrikant de centrale procedure volgen. De fabrikant kan dan een handelsvergunning krijgen die in alle EU-lidstaten geldig is. De coördinatie van de centrale procedure berust bij het Europese Geneesmiddelenagentschap (EMEA).
• Beoordelen van Europese aanvragen: MRP (Mutual Recognition Procedure)
In een MRP-procedure heeft een andere EU-lidstaat een handelsvergunning verleend. Het CBG beoordeelt of deze geneesmiddelen, op basis van het beoordelingsrapport van de andere lidstaat, toegelaten kunnen worden op de Nederlandse markt.
• Beoordelen DCP’s (Decentrale Procedures)
Een Decentrale Procedure kan door de fabrikant worden gebruikt om een handelsvergunning in meer lidstaten te verkrijgen als nog in geen enkel land een handelsvergunning is verkregen. De fabrikant kan een EU-lidstaat vragen om het beoordelingsproces te verrichten. Deze lidstaat wordt dan Referentieland (RMS). Na het beoordelingsproces starten de overige lidstaten een MRP-procedure.
• Beoordeling van homeopathische aanvragen, kruiden en nieuwe voedingsmiddelen
Het CBG verricht beoordelingswerkzaamheden voor homeopathische geneesmiddelen, kruiden en nieuwe voedingsmiddelen. Nieuwe voedingsmiddelen zijn voedingsmiddelen of voedselingrediënten die voor 15 mei 1997 niet in significante mate in de Europese gemeenschap voor de menselijke voeding zijn gebruikt.
• Bureau Diergeneesmiddelen
Het Bureau Diergeneesmiddelen beoordeelt en verleent vergunningen voor de productie en distributie van diergeneesmiddelen.
• Jaarvergoedingen
Voor het op de markt brengen van een geneesmiddel moet door de registratiehouder jaarlijks een vergoeding worden betaald.
Voor de komende jaren wordt productiegroei verwacht. In algemene termen wordt deze groei in productie veroorzaakt door een groeiende vraag vanuit de Europese farmaceutische industrie en wijzigingen in de Europese wet- en regelgeving.
De tarieven zijn gebaseerd op het Besluit registratie geneesmiddelen (BRG) en het Besluit vergoedingen wet op de geneesmiddelenvoorziening. De tarieven worden kostendekkend vastgesteld.
1.3 Kasstroomoverzicht
Omschrijving | 2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 |
|---|---|---|---|---|---|---|---|
1. Rekening-courant RHB 1–1 | 16 200 | 14 202 | 13 769 | 12 828 | 12 598 | 12 377 | 12 256 |
2. Totaal operationele kasstroom | – 49 | 16 | – 11 | 381 | 390 | 490 | 589 |
3a. Totaal investeringen (-/-) | – 1 949 | – 449 | – 930 | – 611 | – 611 | – 611 | – 611 |
3b. Totaal boekwaarde desinvesteringen (+) | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
3. Totaal investeringskasstroom | – 1 949 | – 449 | – 930 | – 611 | – 611 | – 611 | – 611 |
4a. Eenmalige uitkering aan moederdepartement (-/-) | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
4b. Eenmalige storting door het moederdepartement (+) | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
4c. Aflossingen op leningen (-/-) | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
4d. Beroep op leenfaciliteit (+) | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
4. Totaal financieringskasstroom | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
5. Rekening-courant RHB 31–12 (=1+2+3+4) | 14 202 | 13 769 | 12 828 | 12 598 | 12 377 | 12 256 | 12 234 |
Toelichting kasstroomoverzicht
Voor 2011 is sprake van eenmalige investeringen in verband met de voorgenomen verhuizing naar Utrecht. Verdere investeringen betreffen met name uitbreiding en verbetering van het nieuwe workflowmanagement systeem (ICI).
1.4 Doelmatigheid
2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|
Generiek | |||||
1. Tarieven/uur | 98,00 | 99,00 | 100,00 | 100,00 | 100,00 |
2. Omzet per productgroep (bedragen x € 1 000) | |||||
– Boordelen van nationale aanvragen | 2 862 | 2 719 | 2 583 | 2 454 | 2 331 |
– Beoordelen van Europese aanvragen: centraal | 5 493 | 5 493 | 5 493 | 5 493 | 5 493 |
– Beoordelen van Europese aanvragen: MRP | 1 221 | 1 282 | 1 410 | 1 551 | 1 707 |
– Beoordelen DCP’s | 13 694 | 15 486 | 17 764 | 19 687 | 21 617 |
– Beoordelen van homeopathische aanvragen, kruiden en nieuwe voedingsmiddelen | 99 | 99 | 99 | 99 | 99 |
– Bureau Diergeneesmiddelen | 2 414 | 2 414 | 2 414 | 2 414 | 2 414 |
– Jaarvergoedingen en bijdragen | 14 091 | 14 091 | 14 091 | 14 091 | 14 091 |
3. Aantal fte totaal (exclusief externe inhuur) | 233 | 240 | 247 | 254 | 262 |
4. Saldo van baten en lasten (% van de baten) | 0% | 1% | 1% | 1% | 1% |
Specifiek | |||||
1. Gegronde klachten | 45 | 41 | 37 | 33 | 30 |
2. Zaken per fte | 121 | 122 | 127 | 132 | 137 |
Toelichting doelmatigheidsindicatoren c.q. kengetallen
Tarieven/uur
Uurtarieven om de kostenefficiency aan te tonen. Deze indicator is een gemiddelde over alle functies waarbij naar het primaire proces exclusief onderzoekskosten wordt gekeken.
Omzet per productgroep
De omzet per productgroep geeft inzicht in de samenstelling en groei per productgroep.
Aantal gegronde klachten
Het aantal gegronde klachten wordt bijgehouden om inzicht te krijgen in de geleverde kwaliteit van de productie.
Aantal zaken per fte
Het aantal zaken per fte wordt bijgehouden om de efficiency van de productie inzichtelijk te maken.
2. Centraal Informatiepunt Beroepen Gezondheidszorg (CIBG)
2.1 Inleiding
Sinds 1 januari 2003 is het CIBG een baten-lastendienst van het Ministerie van Volksgezondheid, Welzijn en Sport (VWS). De kerntaken van het CIBG ten behoeve van zorgaanbieders, burgers en bedrijven zijn:
• Het registreren, beheren, genereren, beoordelen en verstrekken van vertrouwelijke (zorg)gegevens die leiden tot besluiten, beschikkingen en vergunningen;
• Hoogwaardig ondersteunen van onafhankelijke commissies en colleges;
• Verstrekken van informatie over en begeleiden bij implementatie van CIBG producten.
De organisatie bestond uit een staf en twee ondersteunende afdelingen en acht uitvoerende units. Op basis van een in 2009 gestart reorganisatietraject is in april 2010 een nieuw besturingsmodel ingevoerd en de indeling van de organisatie gewijzigd. De organisatie bestaat uit drie productiekolommen (Zorgregisters, Identiteitsbeheer in de Zorg en Beoordelen en Verstrekken) aangevuld met een kolom Services voor ondersteunende diensten alsmede een CIBG brede Frontoffice. Tot slot is er een afzonderlijke kolom ingericht voor ontwikkeling en innovatie. De begroting 2011 en verder is gebaseerd op de nieuwe situatie.
Meer informatie over de organisatie en taken van het CIBG vindt men op de CIBG-website: www.cibg.nl.
2.2 Begroting van baten en lasten 2011
2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|---|
Baten | |||||||
Opbrengst moederdepartement | 41 775 | 22 478 | 23 984 | 23 984 | 23 984 | 23 984 | 23 984 |
– Eigenaar | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
– Opdrachtgevers | 41 775 | 22 478 | 23 984 | 23 984 | 23 984 | 23 984 | 23 984 |
Opbrengst overige departementen | 0 | 0 | 106 | 106 | 106 | 106 | 106 |
– Ministerie van LNV | 0 | 0 | 106 | 106 | 106 | 106 | 106 |
Opbrengst derden | 3 259 | 2 581 | 3 175 | 3 175 | 3 175 | 3 175 | 3 175 |
Rentebaten | 32 | 10 | 10 | 10 | 10 | 10 | 10 |
Vrijval voorzieningen | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Bijzondere baten | 273 | 0 | 0 | 0 | 0 | 0 | 0 |
Totaal baten | 45 339 | 25 069 | 27 275 | 27 275 | 27 275 | 27 275 | 27 275 |
Lasten | |||||||
Apparaatskosten | 43 060 | 23 785 | 26 112 | 26 312 | 26 512 | 26 512 | 26 512 |
– Personele kosten | 23 115 | 15 666 | 16 425 | 16 625 | 16 625 | 16 625 | 16 625 |
– Materiële kosten | 19 945 | 8 119 | 9 687 | 9 687 | 9 887 | 9 887 | 9 887 |
Rentelasten | 102 | 59 | 70 | 100 | 100 | 100 | 100 |
Afschrijvingskosten | 1 193 | 1 213 | 1 093 | 861 | 421 | 301 | 301 |
– Materieel | 228 | 221 | 101 | 101 | 101 | 101 | 101 |
– Immaterieel | 965 | 992 | 992 | 760 | 320 | 200 | 200 |
Overige kosten | 47 | 0 | 0 | 0 | 0 | 0 | 0 |
– Dotaties voorzieningen | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
– Bijzondere lasten | 47 | 0 | 0 | 0 | 0 | 0 | 0 |
Totaal lasten | 44 402 | 25 057 | 27 275 | 27 273 | 27 033 | 26 913 | 26 913 |
Saldo van baten en lasten | 937 | 12 | 0 | 2 | 242 | 362 | 362 |
Toelichting begroting
De bedragen 2009 betreffen de gerealiseerde baten en lasten volgens het jaarverslag 2009. De bedragen 2010 betreffen de vastgestelde begroting 2010.
De realisatie in 2009 is veel hoger dan in 2010 en verder, omdat in 2009 door het CIBG extra taken zijn verricht waarvoor geen «prijs per product» afspraken zijn gemaakt. Ook zijn opdrachten uitgevoerd van het moederdepartement met betrekking tot voorbereidende activiteiten ten behoeve van het onderbrengen van nieuwe uitvoerende taken in 2009 en 2010. Deze activiteiten zijn gefinancierd op basis van werkelijke kosten door middel van een exploitatiebijdrage. De bijzondere baten en lasten in 2009 betreffen een aantal nagekomen opbrengsten respectievelijk kosten uit voorgaande jaren.
Baten
Naast de opbrengsten op basis van opdrachten van de beleidsdirecties van het Ministerie van VWS genereert het CIBG ook opbrengsten van burgers en bedrijven (opbrengsten derden) voor het verrichten van verschillende (wettelijke) registratieactiviteiten en verleende vergunningen en ontheffingen tegen door het departement vastgestelde tarieven alsmede de verkoop van medicinale cannabis.
Voor het Ministerie van Landbouw, Natuur en Voedselkwaliteit (LNV) wordt een register voor paraveterinairen beheerd. Hiervoor ontvangt het CIBG een vergoeding van het Ministerie van Landbouw, Natuur en Voedselkwaliteit.
Opdrachtgever VWS | Opdrachtgever LNV | Derden | |
|---|---|---|---|
BIG-register | 831 | 1 030 | |
Vakbekwaamheidsverklaring | 2 336 | ||
Farmatec (Farmacie en medische technologie) | 1 109 | 1 500 | |
Bureau Medicinale Cannabis (BMC) | 0 | 400 | |
Donorregister | 3 699 | ||
UZI-register (Unieke Zorgverleners Identificatie) | 4 300 | ||
Sectorale Berichten Voorziening in de Zorg (SBV-Z) | 4 229 | ||
Regionale Toetsingcommissies Euthanasie (RTE) | 1 450 | ||
Deskundigencommissie late zwangerschapsafbreking en levensbeëindiging bij pasgeborenen | 121 | ||
Register van donoren kunstmatige bevruchting | 159 | ||
Databank Maatschappelijke Verantwoording | 600 | ||
Toelating Zorginstellingen | 1 918 | ||
Landelijke Verwijsindex Risicojongeren | 700 | ||
Patiënten-, Gehandicapten- en Ouderenorganisaties | 1 842 | ||
IGZ medische hulpmiddelen | 490 | 90 | |
IGZ opiaten | 200 | 120 | |
Register paraveterinairen | 106 | ||
Kwaliteitsregister paramedici | 35 | ||
Totaal | 23 984 | 106 | 3 175 |
2.3 Kasstroomoverzicht
Omschrijving | 2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 |
|---|---|---|---|---|---|---|---|
1. Rekening-courant RHB 1–1 | 7 611 | 18 793 | 3 182 | 3 298 | 3 759 | 4 550 | 5 341 |
2. Totaal operationele kasstroom | 12 661 | – 14 532 | 1 241 | 1 241 | 1 241 | 1 241 | 1 241 |
3a. Totaal investeringen (-/-) | – 625 | – 1 225 | – 225 | – 250 | – 250 | – 250 | – 250 |
3b. Totaal boekwaarde desinvesteringen (+) | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
3. Totaal investeringskasstroom | – 625 | – 1 225 | – 225 | – 250 | – 250 | – 250 | – 250 |
4a. Eenmalige uitkering aan moederdepartement (-/-) | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
4b. Eenmalige storting door het moederdepartement (+) | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
4c. Aflossingen op leningen (-/-) | – 854 | – 854 | – 900 | – 530 | – 200 | – 200 | – 200 |
4d. Beroep op leenfaciliteit (+) | 0 | 1 000 | 0 | 0 | 0 | 0 | 0 |
4. Totaal financieringskasstroom | – 854 | 146 | – 900 | – 530 | – 200 | – 200 | – 200 |
5. Rekening-courant RHB 31–12 (=1+2+3+4) | 18 793 | 3 182 | 3 298 | 3 759 | 4 550 | 5 341 | 6 132 |
Toelichting kasstroomoverzicht
In 2010 wordt de vooruitontvangen bijdrage van het Ministerie van VWS ad € 10 miljoen voor de betaling het subsidies ten behoeve van de aansluiting op het Landelijk Schakelpunt (LSP) uitgeput. Mede daardoor daalt de operationele kasstroom in 2011.
2.4 Doelmatigheid
2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|
Generiek | |||||
1. Kostprijzen per product (in €) | |||||
– Beschikking BIG-register | 150,00 | 150,00 | 150,00 | 150,00 | 150,00 |
– Vakbekwaamheidsverklaring | 3 626,00 | 3 626,00 | 3 626,00 | 3 626,00 | 3 626,00 |
– Oordeel RTE | 546,00 | 546,00 | 546,00 | 546,00 | 546,00 |
– Registratie wilsbeschikking donorregister | 8,00 | 8,00 | 8,00 | 8,00 | 8,00 |
– Vergunning Farmatec | 1 839,00 | 1 839,00 | 1 839,00 | 1 839,00 | 1 839,00 |
2. Omzet per productgroep (bedragen x € 1 000) | |||||
– BIG-register | 831 | 831 | 831 | 831 | 831 |
– Vakbekwaamheidsverklaring | 2 336 | 2 336 | 2 336 | 2 336 | 2 336 |
– Oordeel RTE | 1 450 | 1 450 | 1 450 | 1 450 | 1 450 |
– Registratie wilsbeschikking donorregister | 3 699 | 3 699 | 3 699 | 3 699 | 3 699 |
– Vergunning Farmatec | 1 109 | 1 109 | 1 109 | 1 109 | 1 109 |
3. Aantal fte totaal (exclusief externe inhuur) | 206 | 204 | 204 | 204 | 204 |
4. Saldo van baten en lasten (% van de baten) | 0% | 0% | 1% | 1% | 1% |
Specifiek | |||||
1. Aantallen | |||||
– Aantal beschikkingen BIG register | 11 000 | 11 000 | 11 000 | 11 000 | 11 000 |
– Aantal vakbekwaamheidsverklaringen | 400 | 400 | 400 | 400 | 400 |
– Aantal oordelen RTE | 2 600 | 2 600 | 2 600 | 2 600 | 2 600 |
– Aantal geregistreerde wilsbeschikkingen donorregister | 145 000 | 145 000 | 145 000 | 145 000 | 145 000 |
– Aantal verleende vergunningen Farmatec | 500 | 500 | 500 | 500 | 500 |
2. Aantal klachten/bezwaar en beroep | |||||
– m.b.t. vakbekwaamheidverklaringen | 15 | 15 | 15 | 15 | 15 |
– m.b.t. wilsbeschikkingen donorregister | 0 | 0 | 0 | 0 | 0 |
3. Doorlooptijden | |||||
– Doorlooptijd oordeel RTE in dagen (wettelijke norm is 42 dagen) | 35 | 33 | 31 | 30 | 30 |
– Doorlooptijd wilsbeschikking donorregister (wettelijk norm is 42 dagen) | 20 | 20 | 20 | 20 | 20 |
Toelichting doelmatigheidsindicatoren c.q. kengetallen
Omzet per productgroep
De omzet per productgroep is niet gelijk aan prijs * aantal. Dit komt doordat de inkomsten van derden zijn verwerkt in de totale kostprijs, maar geen deel uitmaken van de onder 2 genoemde omzet. Daarnaast betreft de totale omzet ook andere, hier niet genoemde producten. Alleen de belangrijkste producten zijn in bovenstaand schema opgenomen.
3. Rijksinstituut voor Volksgezondheid en Milieu (RIVM)
3.1 Inleiding
Sinds 1 januari 2004 is het RIVM een baten-lastendienst van het Ministerie van Volksgezondheid, Welzijn en Sport (VWS). Het RIVM bevordert door onderzoek, uitvoering en ondersteuning de publieke gezondheid en een schoon en veilig leefmilieu. De taken van het RIVM zijn erop gericht de publieke gezondheid, een gezond leefmilieu en de veiligheid van de leefomgeving te bevorderen. Kerntaak van het RIVM is het verrichten van onderzoek en het wereldwijd verzamelen van kennis. De uitkomsten daarvan dienen als beleidsondersteuning voor de overheid.
Het RIVM voert onderzoek uit voor de ministeries van VWS, VROM, LNV en SZW, voor diverse inspecties en voor internationale organisaties zoals de Europese Unie, de WHO en de Verenigde Naties. Informatie over de resultaten van het RIVM-onderzoek is te vinden via de thematische ingangen van de website www.rivm.nl. Het RIVM vervult ook regiefuncties en verzorgt de landelijke coördinatie van preventie- en interventieprogramma’s, zoals het Rijksvaccinatieprogramma (RVP).
In januari 2010 heeft de minister van VWS zijn besluit tot integratie van de publieke taken van het Nederlands Vaccin Instituut binnen het RIVM (te realiseren in de periode t/m 2012) bekend gemaakt. De effecten van deze operatie zijn nog onvoldoende duidelijk om al in deze begroting te kwantificeren.
3.2 Begroting van baten en lasten
2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|---|
Baten | |||||||
Opbrengst moederdepartement | 164 764 | 117 440 | 122 252 | 122 252 | 122 252 | 126 271 | 126 271 |
– Eigenaar | 18 957 | 13 144 | 17 956 | 17 956 | 17 956 | 21 975 | 21 975 |
– Opdrachtgevers | 145 807 | 104 296 | 104 296 | 104 296 | 104 296 | 104 296 | 104 296 |
Opbrengst overige departementen | 58 539 | 51 836 | 52 036 | 52 036 | 52 036 | 52 036 | 52 036 |
– VROM | 53 684 | 48 686 | 48 686 | 48 686 | 48 686 | 48 686 | 48 686 |
– LNV | 519 | 650 | 1 350 | 1 350 | 1 350 | 1 350 | 1 350 |
– Overige departementen | 4 336 | 2 500 | 2 000 | 2 000 | 2 000 | 2 000 | 2 000 |
Opbrengst derden | 144 660 | 170 205 | 172 404 | 175 852 | 179 369 | 179 369 | 179 369 |
Rentebaten | 1 038 | 1 050 | 100 | 100 | 100 | 100 | 100 |
Vrijval voorzieningen | 2 152 | 0 | 0 | 0 | 0 | 0 | 0 |
Bijzondere baten | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Totaal baten | 371 153 | 340 531 | 346 792 | 350 240 | 353 757 | 357 776 | 357 776 |
Lasten | |||||||
Apparaatskosten | 363 186 | 335 355 | 341 883 | 345 331 | 348 848 | 352 867 | 352 867 |
– Personele kosten | 116 129 | 110 913 | 110 710 | 110 710 | 110 710 | 110 710 | 110 710 |
– Materiële kosten | 247 057 | 224 442 | 231 173 | 234 621 | 238 138 | 242 157 | 242 157 |
Rentelasten | 440 | 393 | 393 | 393 | 393 | 393 | 393 |
Afschrijvingskosten | 5 226 | 4 783 | 4 516 | 4 516 | 4 516 | 4 516 | 4 516 |
– Materieel | 4 413 | 3 813 | 3 637 | 3 637 | 3 637 | 3 637 | 3 637 |
– Immaterieel | 813 | 970 | 879 | 879 | 879 | 879 | 879 |
Overige kosten | 2 830 | 0 | 0 | 0 | 0 | 0 | 0 |
– Dotaties voorzieningen | 2 830 | 0 | 0 | 0 | 0 | 0 | 0 |
– Bijzondere lasten | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Totaal lasten | 371 682 | 340 531 | 346 792 | 350 240 | 353 757 | 357 776 | 357 776 |
Saldo van baten en lasten | – 529 | 0 | 0 | 0 | 0 | 0 | 0 |
Toelichting op de begroting van baten en lasten
De bedragen 2009 betreffen de gerealiseerde baten en lasten volgens het jaarverslag 2009. De bedragen 2010 betreffen de vastgestelde begroting 2010.
Opbrengsten
De baten en lasten waren in 2009 hoger dan in 2010 en verder. Dit wordt veroorzaakt door de uitvoering van het landelijk vaccinatieprogramma tegen de Mexicaanse griep in het najaar van 2009 en door de inhaalcampagne van de vaccinatie tegen baarmoederhalskanker medio 2009.
De stijging van de opbrengst moederdepartement in 2014 wordt veroorzaakt door het derde deel van de zogenaamde huisvestingstranche.
De omzetbedragen voor 2011 voor de primaire opdrachtgevers (VWS-eigenaar, VWS-opdrachtgevers, VROM en LNV) zijn ramingen op grond van de verwachte opdrachtvolumes bij ongewijzigd beleid voor de komende jaren waarin thans bekende ontwikkelingen zijn meegenomen. De overige omzetbedragen zijn gebaseerd op lopende en naar verwachting nog aan te gane contracten met overige opdrachtgevers. De hoogte van de inkomsten is afhankelijk van overeenstemming tussen opdrachtgevers en RIVM over aard en omvang van de te verrichten activiteiten en – daarmee samenhangend – de in rekening te brengen kosten (uren x tarief plus directe projectgebonden kosten).
De geraamde baten van VWS-eigenaar zijn hoofdzakelijk bestemd voor het strategisch onderzoek van het RIVM en als aanvullend huisvestingsbudget. De geraamde baten van VWS-opdrachtgevers betreffen inkomsten die het RIVM op grond van lopende werkprogramma’s en thans bekende ontwikkelingen verwacht te verkrijgen door opdrachtverlening door de beleidsdirecties van VWS, de IGZ en de VWA.
De geraamde baten van VROM en LNV volgen uit werkzaamheden die op het taakveld milieu in relatie tot volksgezondheid worden uitgevoerd in opdracht van de beleidsdirecties van VROM, de VROM-Inspectie en LNV.
Opbrengsten derden
Baten van derden verkrijgt het RIVM door het uitvoeren van werkzaamheden voor derden in Nederland en in internationaal verband.
Uit de baten worden de lasten bestreden. De personele kosten bedragen circa € 111 miljoen, waarvan € 93 miljoen voor ambtelijk personeel en € 18 miljoen voor inhuur. De materiële kosten bedragen circa € 231 miljoen. De helft daarvan betreft uitvoeringskosten voor het Rijksvaccinatieprogramma (€ 116 miljoen).
De post voorzieningen in 2009 omvat verplichtingen jegens personeel, verplichtingen in verband met reorganisaties, een reservering voor voorziene tekorten op in uitvoering zijnde projecten en een enkele restpost. De vrijval van de voorzieningen omvat onttrekkingen vanwege in 2009 tot finale afrekening gekomen projecten waarvoor eerder een voorziening was getroffen.
In deze begroting zijn verwerkt de taakstellingen op grond van het Coalitieakkoord Balkenende IV, voor zover deze in euro’s gekwantificeerd zijn. De taakstellingen zijn t/m 2010 in de begroting verwerkt via efficiencymaatregelen waardoor de reële tarieven van het RIVM zijn verlaagd. De invulling van het laatste deel van de taakstelling zal naar verwachting plaatsvinden via uitbesteding van taken. De kosten van deze uitplaatsingstrajecten zijn nog niet bekend en derhalve niet in de begroting opgenomen.
3.3 Kasstroomoverzicht
Omschrijving | 2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 |
|---|---|---|---|---|---|---|---|
1. Rekening-courant RHB 1–1 | 129 126 | 59 880 | 53 738 | 54 237 | 53 950 | 53 657 | 53 992 |
2. Totaal operationele kasstroom | – 64 242 | – 1 359 | 5 015 | 4 229 | 4 223 | 4 851 | 4 516 |
3a. Totaal investeringen (-/-) | – 5 018 | – 4 783 | – 4 516 | – 4 516 | – 4 516 | – 4 516 | – 4 516 |
3b. Totaal boekwaarde desinvesteringen (+) | 14 | 0 | 0 | 0 | 0 | 0 | 0 |
3. Totaal investeringskasstroom | – 5 004 | – 4 783 | – 4 516 | – 4 516 | – 4 516 | – 4 516 | – 4 516 |
4a. Eenmalige uitkering aan moederdepartement (-/-) | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
4b. Eenmalige storting door het moederdepartement (+) | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
4c. Aflossingen op leningen (-/-) | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
4d. Beroep op leenfaciliteit (+) | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
4. Totaal financieringskasstroom | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
5. Rekening-courant RHB 31–12 (=1+2+3+4) | 59 880 | 53 738 | 54 237 | 53 950 | 53 657 | 53 992 | 53 992 |
Toelichting kasstroomoverzicht
De afname in 2009 van de positie Rekening-courant Rijkshoofdboekhouding wordt veroorzaakt door toename van voorraden vaccins en een jaaroverschrijdende vordering van € 35 miljoen op de VWS-opdrachtgever.
Het kasstroomoverzicht vertoont verder geen bijzonderheden.
Het RIVM heeft geïnvesteerd in software en licenties, gebouwinstallaties en infrastructuur, laboratoriumapparatuur, vervoermiddelen, IT en audiovisuele apparatuur, facilitaire apparatuur. De investeringen bedragen ruwweg € 4,5 miljoen per jaar.
3.4 Doelmatigheid
2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|
Generiek | |||||
1. Tarieven/ uur | |||||
– Gewogen uurtarief in € | 108,96 | 108,96 | 108,96 | 108,96 | 108,96 |
– Ontwikkeling uurtarief (2003 = 100) | 100 | 100 | 100 | 100 | 100 |
2. Aantal fte totaal (exclusief externe inhuur) | 1 346 | 1 306 | 1 306 | 1 306 | 1 306 |
3. Saldo van baten en lasten (% van de baten) | 0% | 0% | 0% | 0% | 0% |
Specifiek | |||||
1. Liquiditeit (current ratio; norm: > 1,5) | 1,51 | 1,51 | 1,51 | 1,51 | 1,51 |
2. Solvabiliteit (debt ratio) | 0,91 | 0,91 | 0,91 | 0,91 | 0,91 |
3. Rentabiliteit eigen vermogen | 0% | 0% | 0% | 0% | 0% |
Toelichting doelmatigheidsindicatoren c.q. kengetallen
Uurtarief
Het RIVM hanteert als indicator voor de doelmatigheid het gewogen uurtarief. De uurtarieven worden jaarlijks door de eigenaar vastgesteld. De hoogte van de tarieven wordt onder meer bepaald door de ontwikkeling van de loonkosten, de materiële kosten (waaronder de huren die de Rijksgebouwendienst in rekening brengt) en het aantal te declareren uren per medewerker.
Ten opzichte van het ijkjaar 2003 (het RIVM is sinds 2004 een baten-lastendienst) ligt het gewogen uurtarief over 2009 (€ 106,60 ) 2,1 punt en over 2010 0,8 punt onder het niveau van 2003. In deze uurtarieven zijn taakstellingen verwerkt.
2004 | 2005 | 2006 | 2007 | 2008 | 2009 | 2010 | |
|---|---|---|---|---|---|---|---|
Efficiencytaakstelling Balkenende I | – 2% | – 1% | – 1% | ||||
Aanvullende efficiencytaakstelling Balkenende II | – 1% | – 1% | – 1% | – 2% | |||
Efficiencytaakstelling Balkenende IV | – 2% | – 2% | – 2% |
Specifiek
Voor wat betreft de specifieke doelmatigheidsindicatoren steunt het RIVM op de gangbare bedrijfseconomische indicatoren zoals vermeld in bovenstaande tabel. Over de geleverde prestaties legt het RIVM systematisch verantwoording af richting de opdrachtgevers. Voor de primaire opdrachtgevers VWS en VROM gebeurt dat in periodieke voortgangsrapportages die door deze opdrachtgevers worden vastgesteld. Voor de overige opdrachtgevers gebeurt dat via de tijdige levering van de afgesproken producten en diensten en de daarop volgende tijdige betaling door de opdrachtgevers van de overeengekomen opdrachtsom.
Audits en benchmarkonderzoeken vinden periodiek plaats. Over de (wetenschappelijke) audits op onderdelen van de primaire processen wordt gerapporteerd aan de Commissie van Toezicht.
4. Nederlands Vaccin Instituut (NVI)
4.1 Inleiding
Het Nederlands Vaccin Instituut (NVI) is een baten-lastendienst van het Ministerie van Volksgezondheid, Welzijn en Sport (VWS). Het NVI heeft als missie: de Nederlandse bevolking beschermen tegen infectieziekten door vaccins te leveren voor vaccinatie onder normale en bijzondere omstandigheden. Het NVI heeft een drietal kerntaken:
• Levering van vaccins voor de Nederlandse vaccinvoorziening (NVV);
• Onderzoek en ontwikkeling op het terrein van vaccins voor de NVV;
• Voorhanden hebben van actuele kennis over vaccins en vaccinatie.
Meer informatie over de organisatie en taken van het NVI vindt men op de NVI-website: www.nvi-vaccin.nl.
Op 10 februari 2009 heeft de minister van VWS zijn besluit over de toekomst van het NVI per brief aan de Tweede Kamer medegedeeld. Op 14 januari 2010 heeft de minister van VWS in een nieuwe brief dit besluit verder uitgewerkt en nader toegelicht via de antwoorden op de schriftelijke vragen van juni 2010. De stand van zaken in de uitwerking van dit besluit is als volgt:
• Productie wordt in 2010 geprivatiseerd;
• Ondersteunende diensten worden in principe ook geprivatiseerd, maar dat wordt nog nader bekeken en zal eerst in 2011 zijn beslag kunnen krijgen;
• Publieke taken Inkoop, opslag en distributie en Onderzoek & ontwikkeling worden met ingang van 2011 geïntegreerd met het RIVM.
Een en ander impliceert dat het NVI als zelfstandig agentschap op termijn wordt opgeheven, maar in 2011 nog in tact blijft voor met name de nog te privatiseren ondersteunende diensten.
Met name dat laatste is een belangrijke reden om in deze ontwerpbegroting nog een aparte paragraaf voor NVI op te nemen. De (financiële) effecten van zowel de privatisering als de integratie zijn in deze paragraaf nog niet verwerkt. De belangrijkste reden daarvoor is dat het eindresultaat van de privatisering nog niet vaststaat en dus ook het publieke restant dat met de RIVM wordt geïntegreerd nog niet definitief is bepaald. De aard van het privatiseringsproces verhoudt zich ook slecht met het tijdens dat proces vertrekken van (financiële) informatie daarover in openbare stukken. Als (technisch) uitgangspunt voor onderstaande cijfers is dan ook gekozen dat NVI in 2011 integraal wordt gecontinueerd; de meerjarencijfers zijn constant doorgetrokken en vertonen alleen mutaties van jaar tot jaar voor specifieke reeksen die hieronder worden toegelicht.
4.2 Begroting van baten en lasten
2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|---|
Baten | |||||||
Opbrengst moederdepartement | 36 581 | 39 396 | 34 498 | 39 704 | 37 384 | 37 563 | 27 989 |
– Eigenaar | 12 564 | 9 996 | 7 693 | 7 693 | 7 693 | 7 693 | 7 693 |
– Opdrachtgevers | 22 799 | 27 233 | 23 796 | 23 796 | 23 796 | 23 796 | 20 296 |
– Respiratory Syncytieel Virus (RSV) | 1 218 | 2 167 | 3 009 | 8 215 | 5 895 | 6 074 | 0 |
Opbrengst RVP + griep | 103 247 | 87 200 | 87 200 | 87 200 | 87 200 | 87 200 | 87 200 |
Opbrengst derden | 26 011 | 33 694 | 33 694 | 33 694 | 33 694 | 33 694 | 33 694 |
Rentebaten | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Vrijval voorzieningen | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Bijzondere baten | 1 353 | 0 | 0 | 0 | 0 | 0 | 0 |
Totaal baten | 167 192 | 160 290 | 155 392 | 160 598 | 158 278 | 158 457 | 148 883 |
Lasten | |||||||
Apparaatskosten | 164 391 | 154 790 | 149 892 | 155 098 | 152 778 | 152 957 | 143 383 |
– Personele kosten | 27 188 | 25 500 | 24 866 | 24 866 | 24 866 | 24 866 | 24 866 |
– Materiële kosten | 45 550 | 51 940 | 47 676 | 52 882 | 50 562 | 50 741 | 41 167 |
– Aangekocht product RVP + griep | 91 653 | 77 350 | 77 350 | 77 350 | 77 350 | 77 350 | 77 350 |
Rentelasten | 1 658 | 2 000 | 2 000 | 2 000 | 2 000 | 2 000 | 2 000 |
Afschrijvingskosten | 3 490 | 5 500 | 5 500 | 5 500 | 5 500 | 5 500 | 5 500 |
– Materieel | 3 363 | 5 250 | 5 250 | 5 250 | 5 250 | 5 250 | 5 250 |
– Immaterieel | 127 | 250 | 250 | 250 | 250 | 250 | 250 |
Overige kosten | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
– Dotaties voorzieningen | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
– Bijzondere lasten | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Totaal lasten | 169 539 | 162 290 | 157 392 | 162 598 | 160 278 | 160 457 | 150 883 |
Saldo van baten en lasten | – 2 347 | – 2 000 | – 2 000 | – 2 000 | – 2 000 | – 2 000 | – 2 000 |
Toelichting op de begroting van baten en lasten
De bedragen 2009 betreffen de gerealiseerde baten en lasten volgens het jaarverslag 2009. De bijzondere bate in 2009 betrof een fiscale meevaller (vpb-teruggave uit voorgaande jaren).
De stand 2010 is gebaseerd op de tussen NVI en het moederdepartement gemaakte afspraken over prestaties en daarvoor beschikbare vergoedingen en wijkt af van de vastgestelde ontwerpbegroting 2010.
Opbrengsten moederdepartement
Met ingang van 2011 vervallen alle specifieke, incidentele vergoedingen uit het verleden (waaronder reorganisatiekosten) en zit de eigenaarsbijdrage op het structurele niveau en bestaat deze voornamelijk uit het budget voor het Strategisch Vaccin Onderzoek Programma (€ 4,5 miljoen) en de bijdrage voor de instandhouding van de proefdierfaciliteit (€ 3,0 miljoen).
Met ingang van 2011 komt de (pandemische) griepverzekering te vervallen en bestaat de opdrachtgeversbijdrage alleen nog uit het structureel beschikbare budget voor Onderzoeks- en ontwikkelingsprojecten, die in opdracht van VWS worden uitgevoerd.
Voor het meerjarige onderzoeksproject Respiratory Syncytieel Virus (RSV) zijn in 2006 middelen uit het Fonds Economische Structuurversterking (FES) ter beschikking gesteld die meebewegen met de kostenontwikkeling binnen dit samenwerkingsproject. Dit patroon is ook verantwoordelijk voor de batenontwikkeling op totaalniveau.
Opbrengst RVP + griep
De opbrengst Rijksvaccinatieprogramma (RVP) en griep bevat zowel de vergoeding vanuit de AWBZ voor het reguliere RVP, als de via de VWS-begroting beschikbare gestelde gelden voor het HPV en de reguliere seizoensgriepcampagne en bestaat dus grotendeels uit de aanschaf van vaccins (het zogenaamde aangekocht product; zie ook bij de lasten). De terugval in 2010 en verder ten opzichte van 2009 heeft te maken met de HPV-inhaalcampagne die in 2009 heeft plaatsgevonden.
Opbrengst derden
De reeks opbrengst derden bevat opbrengsten van derden voor zowel eigen productie (waaronder polio en BCG) als voor onderzoeks- en ontwikkelingsprojecten (waaronder WHO, EU). Per product of project blijven deze opbrengsten niet structureel gelijk, maar in deze begroting is er van uitgegaan dat de totale order- en opdrachtenportefeuille door de jaren heen gelijk blijft. Ook hier is nog geen rekening gehouden met de privatisering van de productie.
Lasten
De ontwikkeling van de apparaatskosten is in deze begroting stabiel, met uitzondering van de materiele kosten van het RSV-project (zie opbrengsten moederdepartement) en een lichte afname van de personele kosten als gevolg van de personele taakstelling en de beperking van de kosten voor externen (13%-norm). Overigens zal de personele taakstelling grotendeels via de privatisering van de productie worden gerealiseerd; hiermee is in deze begroting, zoals al eerder vermeld, nog geen rekening gehouden.
In 2010 zal het grootschalige meerjarige investeringsprogramma voor met name productie grotendeels zijn afgerond en zijn de hieruit voortvloeiende exploitatiekosten in de komende jaren stabiel gehouden.
Saldo van baten en lasten
Voor 2010 verwacht het NVI een negatief resultaat. Dit wordt veroorzaakt door fluctuaties in de omzet. Ook nu geldt het (technische) uitgangspunt dat dit resultaat voor de verdere jaren onverkort wordt geëxtrapoleerd. Hierbij is nog geen rekening gehouden met de privatisering van de productie.
4.3 Kasstroomoverzicht
Omschrijving | 2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 |
|---|---|---|---|---|---|---|---|
1. Rekening-courant RHB 1–1 | 18 678 | 34 821 | – 1 179 | – 3 179 | – 5 179 | – 7 179 | – 9 179 |
2. Totaal operationele kasstroom | 17 700 | – 30 500 | 3 500 | 3 500 | 3 500 | 3 500 | 3 500 |
3a. Totaal investeringen (-/-) | – 10 916 | – 12 000 | – 7 500 | – 7 500 | – 7 500 | – 7 500 | – 7 500 |
3b. Totaal boekwaarde desinvesteringen (+) | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
3. Totaal investeringskasstroom | – 10 916 | – 12 000 | – 7 500 | – 7 500 | – 7 500 | – 7 500 | – 7 500 |
4a. Eenmalige uitkering aan moederdepartement (-/-) | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
4b. Eenmalige storting door het moederdepartement (+) | 2 800 | 0 | 0 | 0 | 0 | 0 | 0 |
4c. Aflossingen op leningen (-/-) | – 5 441 | – 5 500 | – 5 500 | – 5 500 | – 5 500 | – 5 500 | – 5 500 |
4d. Beroep op leenfaciliteit (+) | 12 000 | 12 000 | 7 500 | 7 500 | 7 500 | 7 500 | 7 500 |
4. Totaal financieringskasstroom | 9 359 | 6 500 | 2 000 | 2 000 | 2 000 | 2 000 | 2 000 |
5. Rekening-courant RHB 31–12 (=1+2+3+4) | 34 821 | – 1 179 | – 3 179 | – 5 179 | – 7 179 | – 9 179 | – 11 179 |
Toelichting kasstroomoverzicht
Zie voor de toelichting op de investeringen onder het kopje «lasten».
Het beroep op de leenfaciliteit is op het niveau van de huidige reservering (maximale plafond) gehouden, ervan uitgaande dat dit (ruim) voldoende is om de noodzakelijke vervangingsinvesteringen ten behoeve van de resterende publieke kerntaken van het NVI (exclusief productie) in de komende jaren te kunnen blijven doen.
De liquiditeitsontwikkeling volgt vanaf 2010 het (cumulatieve) effect van het jaarlijkse negatieve exploitatiesaldo.
Als (technisch) uitgangspunt is er in bovenstaand kasstroomoverzicht voor gekozen om de cijfers in 2011 integraal te continueren.
4.4 Doelmatigheidsparagraaf
2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|
Generiek | |||||
1. Tarieven/ uur | 140,00 | 140,00 | 140,00 | 140,00 | 140,00 |
2. Omzet R&D | 32 933 | 37 499 | 35 358 | 29 284 | 29 284 |
3. Aantal fte totaal (exclusief externe inhuur) | 379 | 379 | 379 | 379 | 379 |
4. Saldo van baten en lasten (% van de baten) | – 1% | – 1% | – 1% | – 1% | – 1% |
Specifiek | |||||
1. Productiviteit medewerker | 70% | 70% | 70% | 70% | 70% |
2. Aantal publicaties in peer-reviewed wetenschappelijke tijdschriften per academische onderzoeks-fte binnen het Strategisch Vaccin Onderzoek Programma (SVOP) | 1,25 | 1,25 | 1,25 | 1,25 | 1,25 |
Toelichting doelmatigheidsindicatoren c.q. kengetallen
In deze doelmatigheidsparagraaf is uit oogpunt van continuïteit dezelfde selectie kengetallen als in de jaarrekening 2009 aangehouden. Ook na de privatisering van de productie kunnen deze gehandhaafd worden.
De ontwikkeling van de omzet R&D wordt in deze begroting vooral beïnvloed door het RSV-project. Dat heeft geen invloed op het gemiddelde uurtarief of het aantal fte, omdat dit vooral materiële kosten zijn. Ook productiviteit per medewerker en totale personeelsvolume zijn constant verondersteld. In dit laatste is wederom geen rekening gehouden met de realisatie van de personele taakstelling via de privatisering van de productie.
5. Rijksinstelling voor gesloten jeugdzorg Almata
5.1 Inleiding
Sinds 1 februari 2009 is Almata een baten-lastendienst. In 2009 is de tijdelijke status toegekend (kamerstuk 31 914 nr.1) en is het vervolgtraject naar een definitieve status ingezet. Almata is een voormalige rijksinrichting binnen de Dienst Justitiële Inrichtingen (DJI) van het Ministerie van Justitie, die per genoemde datum is omgevormd tot een gesloten jeugdzorginstelling. De primaire opdrachtgever van Almata is het Programmaministerie voor Jeugd en Gezin. Omdat het een rijksinstelling betreft en het Ministerie van Volksgezondheid, Welzijn en Sport (VWS) de beheerfuncties voor Jeugd en Gezin uitvoert, ressorteert de instelling onder het Ministerie van VWS.
Almata richt zich op het opvoeden en behandelen van jongeren met (meervoudige) gedragsproblemen, met als doel het verminderen van probleemgedrag en het bieden van een reëel toekomstperspectief. De huidige behandelcapaciteit bedraagt 168 plaatsen. In 2010 zal het aantal behandelplaatsen worden uitgebreid naar 202 plaatsen door nieuwbouw op de locatie Ossendrecht. De capaciteit zal dan bestaan uit 120 plaatsen in Den Dolder (hoofdlocatie), 64 plaatsen in Ossendrecht en 18 plaatsen op een tweetal opleidingschepen.
Meer informatie over de organisatie en taken van het Almata vindt men op de website: www.almata.nl
5.2 Begroting van baten en lasten
2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|---|
Baten | |||||||
Opbrengst moederdepartement | 23 835 | 30 766 | 30 015 | 29 316 | 29 153 | 30 030 | 29 291 |
– Eigenaar | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
– Opdrachtgevers | 23 835 | 30 766 | 30 015 | 29 316 | 29 153 | 30 030 | 29 291 |
Opbrengst overige departementen | 622 | 0 | 0 | 0 | 0 | 0 | 0 |
Opbrengst derden | 5 | 650 | 595 | 595 | 595 | 20 | 20 |
Rentebaten | 1 | 5 | 5 | 5 | 5 | 5 | 5 |
Vrijval voorzieningen | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Bijzondere baten | 34 | 0 | 0 | 0 | 0 | 0 | 0 |
Totaal baten | 24 497 | 31 421 | 30 615 | 29 916 | 29 753 | 30 055 | 29 316 |
Lasten | |||||||
Apparaatskosten | 22 407 | 29 447 | 28 750 | 28 189 | 28 151 | 27 602 | 27 743 |
– Personele kosten | 14 927 | 18 066 | 18 657 | 18 724 | 18 697 | 18 433 | 18 523 |
– Materiële kosten | 7 480 | 11 381 | 10 093 | 9 465 | 9 454 | 9 169 | 9 220 |
Rentelasten | 75 | 111 | 140 | 130 | 115 | 120 | 120 |
Afschrijvingskosten | 994 | 1 320 | 1 150 | 1 000 | 950 | 950 | 950 |
– Materieel | 985 | 1 308 | 1 138 | 988 | 938 | 938 | 938 |
– Immaterieel | 9 | 12 | 12 | 12 | 12 | 12 | 12 |
Overige kosten | 809 | 543 | 550 | 537 | 521 | 1 096 | 294 |
– Dotaties voorzieningen | 809 | 543 | 550 | 537 | 521 | 1 096 | 294 |
– Bijzondere lasten | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Totaal lasten | 24 285 | 31 421 | 30 590 | 29 856 | 29 737 | 29 768 | 29 107 |
Saldo van baten en lasten | 212 | 0 | 25 | 60 | 16 | 287 | 209 |
Toelichting op de begroting van baten en lasten
De bedragen 2009 betreffen de gerealiseerde baten en lasten volgens het jaarverslag 2009.
De vastgestelde begroting 2010 is opgehoogd ten opzichte van de ontwerpbegroting 2010 door een eenmalige investering in het kader van de bouwimpuls (€ 2 720 904) die bij de 1e suppletore begroting 2010 is toegekend. Dit heeft tevens tot een aanpassing in de apparaatskosten en de afschrijvingskosten geleid.
De opbrengsten van het moederdepartement bestaan uit een bijdrage van Jeugd en Gezin voor exploitatiekosten, kapitaallasten en een aantal incidentele bijdragen.
De opbrengst derden bestaat uit de ESF-bijdrage (Europees Sociaal Fonds) in het kader van Workwise (arbeidstoeleiding van gedetineerde jongeren).
De dotatie voorziening heeft betrekking op kosten van medewerkers die gebruik maken van functioneel leeftijdsontslag (FLO). Deze voorziening is een voorziening die wordt opgebouwd vanuit het resultaat bij de aanvang van het functionele leeftijd ontslag (60 jaar) van de medewerker in een substantieel bezwarende functie (SBF). De kosten voor de gehele FLO-periode worden ineens genomen.
De omvang hangt af van het aantal deelnemers in het betreffende jaar. De opbouw van de voorziening wordt gedekt vanuit een structureel budget op basis van afspraken die gemaakt zijn bij de transitie van DJI naar het Ministerie van VWS.
Capaciteit | Bijdrage | ||
|---|---|---|---|
Totaal baten | 30 615 129 | ||
waarvan bijdrage Jeugd en Gezin | 30 015 129 | ||
Per plaats (totaal) | 148 590 | 202 | 30 015 129 |
– waarvan voor exploitatie | 107 000 | 202 | 21 614 000 |
– waarvan voor kapitaallasten | 30 067 | 202 | 6 073 488 |
– waarvan incidenteel | 0 | 202 | 0 |
– waarvan overige lasten | 11 523 | 202 | 2 327 641 |
Voor 2011 gelden de volgende uitgangspunten:
• Een gelijkblijvende exploitatie bijdrage van € 107 000 per capaciteitsplaats (eventuele OVA salariskosten aanpassing is niet meegenomen);
• De kosten en dekking van de ICT-ondersteuning en de Bestuursdiensten zijn meegenomen op basis van inschattingen;
• Overige bijdragen conform gemaakte afspraken;
• Een personeelsformatie van 282 fte;
• Stijging van salariskosten (ca. 1%) en indexatie van RGD huur en kosten (1,5%);
• Uitgangspunt is kosten terugbrengen binnen de bijdrage kaders;
• In de bijdragen voor 2011 zit een aanzienlijk bedrag voor bouwkundige aanpassingen Den Dolder van € 1,1 miljoen, een bijdrage van € 0,5 miljoen voor de FLO-voorziening en een aanvullende bijdrage van € 0,9 miljoen voor kosten beheersdiensten;
• Ten opzichte van de opbrengsten voor 2010 zijn de opbrengsten lager, omdat in 2010 een aanzienlijke eenmalige extra bijdrage van € 2,7 miljoen werd ontvangen vanuit de bouwimpulsmiddelen.
5.3 Kasstroomoverzicht
Omschrijving | 2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 |
|---|---|---|---|---|---|---|---|
1. Rekening-courant RHB 1–1 | 0 | 7 288 | 4 135 | 3 832 | 3 847 | 3 718 | 3 393 |
2. Totaal operationele kasstroom | 5 416 | – 2 600 | 500 | 300 | 400 | 300 | 300 |
3a. Totaal investeringen (-/-) | – 480 | – 650 | – 600 | – 900 | – 800 | – 700 | – 700 |
3b. Totaal boekwaarde desinvesteringen (+) | 458 | 150 | 150 | 250 | 0 | 0 | 0 |
3. Totaal investeringskasstroom | – 22 | – 500 | – 450 | – 650 | – 800 | – 700 | – 700 |
4a. Eenmalige uitkering aan moederdepartement (-/-) | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
4b. Eenmalige storting door het moederdepartement (+) | 374 | 0 | 0 | 0 | 0 | 0 | 0 |
4c. Aflossingen op leningen (-/-) | – 1 200 | – 703 | – 953 | – 535 | – 529 | – 625 | – 645 |
4d. Beroep op leenfaciliteit (+) | 2 720 | 650 | 600 | 900 | 800 | 700 | 700 |
4. Totaal financieringskasstroom | 1 894 | – 53 | – 353 | 365 | 271 | 75 | 55 |
5. Rekening-courant RHB 31–12 (=1+2+3+4) | 7 288 | 4 135 | 3 832 | 3 847 | 3 718 | 3 393 | 3 048 |
Toelichting kasstroomoverzicht
De kasstroom was in 2009 hoog vanwege bijzondere omstandigheden (bouwbijdragen en uitgestelde verrekeningen). In 2010 en verder wordt verwacht dat de kasstroom terugloopt naar een normaler patroon (reserves en liquiditeitratio).
De investeringen betreffen merendeels vervangingsinvesteringen van afgeschreven activa, maar ook vernieuwingsinvesteringen. Het betreft technische installaties, beveiligingsapparatuur, aanpassingen aan opleidingsschepen, inventaris en inrichting van paviljoens en kantoren, wagenpark, onderwijs en infrastructurele aanpassingen.
5.4 Doelmatigheidsparagraaf
2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|
Generiek | |||||
1. Kosten per behandelplek | 149 000 | 145 000 | 146 000 | 149 000 | 145 000 |
2. Bijdrage per behandelplek | 149 000 | 145 000 | 146 000 | 149 000 | 145 000 |
3. Aantal fte totaal (exclusief externe inhuur) | 282 | 282 | 282 | 276 | 276 |
4. Saldo van baten en lasten (% van de baten) | 0% | 0% | 0% | 1% | 1% |
Specifiek | |||||
1. Gemiddelde verblijfsduur in maanden | 7 | 7 | 7 | 7 | 7 |
2. Geregistreerde klachten | 250 | 200 | 200 | 150 | 150 |
Toelichting doelmatigheidsindicatoren c.q. kengetallen
Kosten en bijdrage per behandelplek
• De bijdrage per behandelplek verandert vanwege de FLO-bijdrage, die wordt berekend op basis van werkelijke uitstroom van personeel via deze regeling;
• De kosten per behandelplaats worden, voor zover dat kan, aangepast aan de inkomsten;
• Eind 2013 houdt het huidige ESF traject op.
Bovenstaande doelmatigheidsindicatoren zijn tijdelijk benoemd, maar zullen in het najaar 2010 in samenwerking met het Ministerie van Financiën en De Lindenhorst verder worden uitgewerkt in een project om te komen tot volwaardige doelmatigheidsindicatoren.
Om de doelmatigheid goed vorm te geven, wordt gewerkt met de A3 jaarplan methode, gebaseerd op het INK-model. Er wordt aandacht gegeven aan een viertal resultaatgebieden:
• Productie (waarom bestaan wij, wat zijn onze kernactiviteiten en wat is het volume);
• Kosten (wat hebben wij nodig aan formatie, materiële middelen en processen om alle activiteiten te kunnen realiseren);
• Kwaliteit van de zorg (waarop toetsen onze cliënten de kwaliteit van onze zorgverlening en welke professionele kwaliteitsfactoren vinden wij belangrijk);
• Kwaliteit van de arbeid (waarop toetsen onze medewerkers de kwaliteit van hun werk en waaraan kunnen we zien of het goed gaat).
De visie van Almata is gericht op een zo lang als nodig en zo kort als mogelijk verblijf in de geslotenheid. De doelmatigheid zal gericht zijn op een kortere verblijfsduur met dezelfde kwaliteit.
Daarnaast is er veel inspanning nodig om te voldoen aan het streefbeeld jeugdzorg plus (zoals de certificering via Harmonisatie Kwaliteitsbeoordeling in de Zorgsector en het regionaal werken) en om de instroom en doorstroom van jongeren op de juiste wijze te regelen met behoud van voldoende bezetting.
Financiële verbetering is mogelijk door efficiencyslagen te maken binnen alle primaire en secundaire processen, door het kostenbewustzijn te verbeteren en door het vergroten van het zorgaanbod. De invoering van een ander (gedifferentieerd) kostprijssysteem (p)rijs x (q) hoeveelheid per product/dienst realisatie, zal leiden tot een transparantere kostenstructuur.
6. Rijksinstelling voor gesloten jeugdzorg De Lindenhorst
6.1 Inleiding
Sinds 1 februari 2009 is De Lindenhorst een baten-lastendienst. In 2009 is de tijdelijke status toegekend en is het vervolgtraject naar een definitieve status ingezet (kamerstuk 31 914 nr. 1). De Lindenhorst is een voormalige rijksinrichting binnen de Dienst Justitiële Inrichtingen (DJI) van het Ministerie van Justitie, die per genoemde datum is omgevormd tot een gesloten jeugdzorg instelling. De primaire opdrachtgever van De Lindenhorst is het Programmaministerie voor Jeugd en Gezin. Omdat het een rijksinstelling betreft en het Ministerie van Volksgezondheid, Welzijn en Sport de beheerfuncties voor Jeugd en Gezin uitvoert, ressorteert de instelling onder het Ministerie van VWS.
De Lindenhorst is een gespecialiseerde Jeugdzorginstelling en heeft als kerntaak het bieden van optimale bescherming en intensieve behandeling aan meisjes met ernstige gedragsproblemen.
Meer informatie over de organisatie en taken van De Lindenhorst vindt men op de website: www.delindenhorst.nl.
6.2 Begroting van baten en lasten
2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|---|
Baten | |||||||
Opbrengst moederdepartement | 8 506 | 10 472 | 9 471 | 9 346 | 9 346 | 9 346 | 9 346 |
– Eigenaar | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
– Opdrachtgevers | 8 506 | 10 472 | 9 471 | 9 346 | 9 346 | 9 346 | 9 346 |
Opbrengst overige departementen | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Opbrengst derden | 252 | 717 | 717 | 717 | 717 | 717 | 717 |
Rentebaten | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Vrijval voorzieningen | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Bijzondere baten | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Totaal baten | 8 758 | 11 189 | 10 188 | 10 063 | 10 063 | 10 063 | 10 063 |
Lasten | |||||||
Apparaatskosten | 8 725 | 10 203 | 10 037 | 9 912 | 9 912 | 9 912 | 9 912 |
– Personele kosten | 5 565 | 6 449 | 6 368 | 6 368 | 6 368 | 6 368 | 6 368 |
– Materiële kosten | 3 160 | 3 754 | 3 669 | 3 544 | 3 544 | 3 544 | 3 544 |
Rentelasten | 16 | 21 | 21 | 21 | 21 | 21 | 21 |
Afschrijvingskosten | 109 | 120 | 130 | 130 | 130 | 130 | 130 |
– Materieel | 109 | 120 | 130 | 130 | 130 | 130 | 130 |
– Immaterieel | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Overige kosten | 0 | 845 | 0 | 0 | 0 | 0 | 0 |
– Dotaties voorzieningen | 0 | 845 | 0 | 0 | 0 | 0 | 0 |
– Bijzondere lasten | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Totaal lasten | 8 850 | 11 189 | 10 188 | 10 063 | 10 063 | 10 063 | 10 063 |
Saldo van baten en lasten | – 92 | 0 | 0 | 0 | 0 | 0 | 0 |
Toelichting op de begroting van baten en lasten
De bedragen 2009 betreffen de gerealiseerde baten en lasten volgens het jaarverslag 2009.
De opbrengsten van het moederdepartement bestaan uit een bijdrage van Jeugd en Gezin voor exploitatiekosten, kapitaallasten, een compensatie voor de kleinschaligheid van De Lindenhorst en een aantal incidentele bijdragen. De vastgestelde begroting 2010 is opgehoogd ten opzichte van de ontwerpbegroting 2010 door een eenmalige investering in het kader van de bouwimpuls (€ 523 000) en een ophoging van de servicekosten Rijksgebouwendienst (€ 51 000). In de begroting 2011 en verder is een stelpost opgenomen van € 100 000 ten behoeve van de bedrijfsvoering, omdat nog niet duidelijk is wat de precieze kosten zijn. Mogelijke privatisering is niet meegenomen in de meerjarenbegroting.
6.3 Kasstroomoverzicht
Omschrijving | 2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 |
|---|---|---|---|---|---|---|---|
1. Rekening-courant RHB 1–1 | 0 | 252 | 1 284 | 982 | 692 | 423 | 157 |
2. Totaal operationele kasstroom | – 368 | 1 187 | – 200 | – 200 | – 200 | – 200 | – 20 |
3a. Totaal investeringen (-/-) | – 53 | – 53 | – 605 | 0 | 0 | 0 | 0 |
3b. Totaal boekwaarde desinvesteringen (+) | 7 | 0 | 0 | 0 | 0 | 0 | 0 |
3. Totaal investeringskasstroom | – 46 | – 53 | – 605 | 0 | 0 | 0 | 0 |
4a. Eenmalige uitkering aan moederdepartement (-/-) | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
4b. Eenmalige storting door het moederdepartement (+) | 265 | 0 | 275 | 0 | 0 | 0 | 0 |
4c. Aflossingen op leningen (-/-) | 0 | – 102 | – 102 | – 90 | – 69 | – 66 | – 58 |
4d. Beroep op leenfaciliteit (+) | 401 | 0 | 330 | 0 | 0 | 0 | 0 |
4. Totaal financieringskasstroom | 666 | – 102 | 503 | – 90 | – 69 | – 66 | – 58 |
5. Rekening-courant RHB 31–12 (=1+2+3+4) | 252 | 1 284 | 982 | 692 | 423 | 157 | 79 |
Toelichting kasstroomoverzicht
In 2010 is een voorziening gevormd voor functioneel leeftijdsontslag. Het bedrag werd in 2010 door de opdrachtgever volledig gefinancierd, terwijl de uitbetalingen aan de betreffende personeelsleden over meer jaren gespreid zijn. Dit leverde een positieve operationele kasstroom op in 2010 en in de jaren daarna een negatieve operationele kasstroom.
De begrote investeringen zullen bestaan uit technische installaties (personenzoekinstallatie en E-capaciteit)
6.4 Doelmatigheidsparagraaf
2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|
Generiek | |||||
1. Kostprijs per behandelplek | 135 000 | 133 000 | 133 000 | 133 000 | 133 000 |
2. Aantal fte totaal (exclusief externe inhuur) | 123 | 121 | 121 | 121 | 121 |
3. Saldo van baten en lasten (% van de baten) | 0% | 0% | 0% | 0% | 0% |
Specifiek | |||||
1. Gemiddelde verblijfsduur in maanden | 7 | 7 | 7 | 7 | 7 |
2. Geregistreerde klachten | 30 | 29 | 29 | 29 | 29 |
3. Klachten gegrond verklaard | 1 | 0 | 0 | 0 | 0 |
Toelichting doelmatigheidsindicatoren c.q. kengetallen
Kostprijs per behandelplek
Betreft integrale kostprijs per plaats (54 plaatsen) -/- kapitaalslasten en incidentele kosten die gecompenseerd zijn door het moederdepartement.
Gemiddelde verblijfsduur
De gemiddelde verblijfsduur betreft de gemiddelde verblijfsduur van een jongere op De Lindenhorst.
Bovenstaande doelmatigheidsindicatoren zijn tijdelijk benoemd, maar zullen in het najaar 2010 in samenwerking met het Ministerie van Financiën en Almata verder worden uitgewerkt in een project om te komen tot volwaardige doelmatigheidsindicatoren.
Om de doelmatigheid goed vorm te geven, wordt gewerkt met de A3 jaarplan methode, gebaseerd op het INK-model. Er wordt aandacht gegeven aan een viertal resultaatgebieden:
• Productie (waarom bestaan wij, wat zijn onze kernactiviteiten en wat is het volume);
• Kosten (wat hebben wij nodig aan formatie, materiële middelen en processen om alle activiteiten te kunnen realiseren);
• Kwaliteit van de zorg (waarop toetsen onze cliënten de kwaliteit van onze zorgverlening en welke professionele kwaliteitsfactoren vinden wij belangrijk)
• Kwaliteit van de arbeid (waarop toetsen onze medewerkers de kwaliteit van hun werk en waaraan kunnen we zien of het goed gaat).
De visie van De Lindenhorst is gericht op een zo lang als nodig en zo kort als mogelijk verblijf van het meisje in de geslotenheid. De Lindenhorst heeft door de kleinschaligheid een relatief hoge kostprijs per capaciteitsplaats. De doelmatigheid zal gericht zijn op een kortere verblijfsduur met dezelfde kwaliteit. Hierdoor ontstaat een hogere capaciteitsbenutting, waardoor De Lindenhorst meer kan doen voor dezelfde kostprijs.
Daarnaast is er veel inspanning nodig om te voldoen aan het streefbeeld jeugdzorg plus (zoals de certificering via Harmonisatie Kwaliteitsbeoordeling in de Zorgsector en het regionaal werken) en om de instroom en doorstroom van jongeren op de juiste wijze te regelen met behoud van voldoende bezetting.
Financiële verbetering is mogelijk door efficiencyslagen te maken binnen alle primaire en secundaire processen, door het kostenbewustzijn te verbeteren en door het vergroten van de behandelcapaciteit en het zorgaanbod. De invoering van een ander (gedifferentieerd) kostprijssysteem (p)rijs x (q) hoeveelheid per product/dienst realisatie, zal leiden tot een transparantere kostenstructuur.
BIJLAGEN
6. Financieel beeld zorg
1. Inleiding
In dit hoofdstuk staan de premiegefinancierde zorguitgaven centraal. Voor deze zorguitgaven geldt een ander regime dan voor de begrotingsgefinancierde uitgaven, namelijk het budgettair kader zorg (BKZ). In deze bijlage wordt het BKZ en de uitgaven die daaronder vallen behandeld.
Paragraaf 2 beschrijft de definitie van het BKZ en de uitgavenbegrippen. De gebruikte informatiebronnen komen in paragraaf 3 aan de orde. De ontwikkeling van de uitgaven onder het BKZ wordt in paragraaf 4 behandeld. Daar is tevens een totaaloverzicht opgenomen van de maatregelen en beleidsvoornemens zoals die in de artikelen zijn genoemd. De financiering van de zorguitgaven en de ontwikkeling van de premies Algemene Wet Bijzondere Ziektekosten (AWBZ) en Zorgverzekeringswet (Zvw) worden in paragraaf 5 behandeld.
2. BKZ en uitgavenbegrippen
Het kabinet Balkenende IV heeft in het coalitieakkoord afspraken vastgelegd over het financieel kader 2008–2011. Er zijn drie uitgavenkaders afgesproken, het kader rijksbegroting in enge zin (RBG-eng), het kader sociale zekerheid en arbeidsmarkt (SZA) en het budgettair kader zorg (BKZ). Deze uitgavenkaders staan ook wel bekend als de ijklijnen en zijn vastgelegd in reële termen. Daarbij is de afspraak gemaakt dat de uitgavenkaders gaandeweg het jaar aangepast worden aan de ontwikkeling van de prijs nationale bestedingen (pNB). Ieder voorjaar wordt deze prijsaanpassing voor het dan lopende jaar definitief vastgesteld.
Uitgaven die vallen onder het BKZ zijn de zorguitgaven die behoren tot het verzekerde pakket van de Zvw en de AWBZ. Daarnaast vallen onder het BKZ ook de bedragen die in het Gemeentefonds beschikbaar zijn gesteld voor de zorgkosten die gemeenten door de invoering van de Wet maatschappelijke ondersteuning (Wmo) dragen. Deze bedragen staan niet op de VWS-begroting, maar op de begroting van het Gemeentefonds. Verder vallen een deel van de kosten van de Wet tegemoetkoming chronisch zieken en gehandicapten (Wtcg), de uitgaven van voorzieningen voor zorg en welzijn op de eilanden Bonaire, Sint Eustatius en Saba (BES-eilanden) en de opleidingskosten voor de erkende medische en tandheelkundige specialismen en voor een aantal medische specialisaties onder het BKZ. Deze kosten worden vanuit de begroting gefinancierd en op de VWS-begroting verantwoord. Ten slotte zijn er bedragen voor zorguitgaven gereserveerd op de begroting van het ministerie van Financiën die vallen onder het BKZ, dit zijn onder andere loon- en prijsbijstellingen voor de begrotingsgefinancierde BKZ-uitgaven. Al deze uitgaven samen worden de BKZ-uitgaven genoemd.
De BKZ-uitgaven worden ook wel naar de voornaamste financieringsbron premiegefinancierde (zorg)uitgaven of premie-uitgaven genoemd. In werkelijkheid worden de BKZ-uitgaven niet alleen gefinancierd uit de premieheffing Zvw en AWBZ, maar ook uit rijksbijdragen en eigen betalingen van de zorggebruikers.
De BKZ-uitgaven verminderd met de BKZ-ontvangsten (waaronder het eigen risico Zvw en de eigen betalingen AWBZ) worden de netto-BKZ-uitgaven genoemd. Deze netto-BKZ-uitgaven worden getoetst aan het door het kabinet vastgestelde werkelijk kader/BKZ. Voor de BKZ-uitgaven vermeerderd met de BKZ-ontvangsten wordt de term bruto-BKZ-uitgaven gehanteerd.
3. Gebruikte informatiebronnen
De financiële informatievoorziening voor de bepaling van de uitgaven onder het BKZ komt tot stand door getrapte aanlevering. Verzekeraars en instellingen leveren gegevens aan de zogenoemde gegevensleveranciers; verzekeraars leveren de financieringsgegevens (schadelast) aan het College voor Zorgverzekeringen (CVZ) en verzekeraars en instellingen leveren de budgetgegevens aan de Nederlandse Zorgautoriteit (NZa). Deze leveren op hun beurt geaggregeerde gegevens aan bij VWS.
College voor Zorgverzekeringen
De gegevens die het CVZ verstrekt over de Zvw zijn na het verschijnen van het jaarverslag 2009 en de eerste suppletore begroting 2010 geactualiseerd. Dit betreft gegevens op basis van de jaarstaten van de zorgverzekeraars. Voor de AWBZ zijn de gegevens voornamelijk gebaseerd op de bevoorschotting door het Centraal Administratiekantoor (CAK).
Door het CVZ is op hoofdlijnen gekeken naar de plausibiliteit van de verstrekte gegevens en door het CVZ zijn relatief geringe correcties doorgevoerd op de aangeleverde gegevens.
Nederlandse Zorgautoriteit
Voor de gebudgetteerde sectoren (waaronder ziekenhuizen en AWBZ-instellingen die zorg in natura leveren) ontvangt VWS informatie over de budgetontwikkeling van de NZa. Over het jaar 2009 zijn deze gegevens gebaseerd op de tussen de instellingen en de zorgverzekeraars/zorgkantoren gemaakte afspraken.
Relatie tussen budgetten en financiering
De financieringsgegevens betreffen de schadelast in het kader van de Zvw en de AWBZ bij verzekeraars en zorgkassen zoals bekend bij het Zorgverzekeringsfonds (Zvf) en het Algemeen Fonds Bijzondere Ziektekosten (AFBZ). Tussen budgetten en uitgaven van de verzekeraars en de zorgkassen kunnen echter verschillen optreden, de zogeheten financieringsachterstanden en –voorsprongen. De mutaties in de financieringsachterstanden of –voorsprongen worden ook wel een financieringsschuif genoemd, in paragraaf 4.1 wordt hier nader op ingegaan.
Informatie in het Financieel beeld zorg
Voor de bepaling van de uitgaven onder het BKZ zijn in eerste instantie de financieringsgegevens van belang. Dit zijn CVZ-gegevens over de schadelast in het kader van de Zvw en de AWBZ.
Verbetering van de informatievoorziening
Overschrijdingen van de gebudgetteerde sectoren van het BKZ worden pas definitief nadat de feitelijk gerealiseerde productie door de zorgverzekeraar is geaccordeerd. Dit is, mede vanwege de regelgeving jaarverslaglegging, een half jaar na afloop van het jaar. Vervolgens moet de zorgautoriteit deze cijfers nog toetsen en definitief vaststellen, waarna het ministerie van VWS de cijfers van de zorgautoriteit en hun impact op het BKZ kan verwerken. Ook is het lastig na te gaan welke factoren nu precies verantwoordelijk zijn voor de overschrijdingen. Tegelijkertijd kunnen (ombuigings)maatregelen in de zorg vrijwel niet in het lopende jaar gerealiseerd worden. Dit heeft onder andere te maken met dat de verzekeraars tijdig moeten weten hoe hoog het eigen risico en de omvang van het verzekerd pakket wordt, waardoor in feite alleen maatregelen die in het voorjaar zijn aangekondigd het volgende jaar kunnen ingaan. Hierdoor kunnen uitvoeringstegenvallers in de zorg pas na één of twee jaar worden gecompenseerd. Deze uitvoeringstegenvallers kunnen dus op de lange termijn worden gecompenseerd, maar op de korte termijn kunnen ze ten koste gaan van andere overheidsuitgaven. Op de lange termijn speelt sowieso het risico dat, bij de huidige groei van de zorguitgaven, de betaalbaarheid van de zorg en de solidariteit in het zorgstelsel onder druk komen te staan.
Om de zorguitgaven beter te kunnen beheersen gaat VWS inzetten op een betere aansluiting tussen de budgettaire cyclus en de informatievoorziening. Specifiek ten aanzien van de informatievoorziening betekent dit dat gezocht wordt naar betere aanwending van en eventueel andere dan de tot nu toe gebruikte informatiebronnen, waaruit geput kan worden om de ontwikkeling van de zorguitgaven lopende het jaar te monitoren.
4. Ontwikkeling van de uitgaven onder het BKZ
Het werkelijk kader/BKZ is door het kabinet Balkenende IV vastgesteld in het coalitieakkoord. Gedurende een kabinetsperiode verandert dit kader in principe niet meer, afgezien van kadermutaties, nominale bijstellingen en technische bijstellingen. De kadermutaties (– € 0,7 miljard) betreffen voornamelijk ijklijnmutaties, dit zijn verschuivingen van uitgaven tussen de verschillende kaders.
De nominale bijstelling is het aanpassen van het kader aan de ontwikkeling van de pNB. Hierdoor beweegt het kader mee met een hogere of lagere prijsontwikkeling. Sinds het opstellen van de ontwerpbegroting 2008 is de verwachte prijsontwikkeling gedaald (– € 113 miljoen), waardoor het kader lager uitvalt. Daarnaast is het kader neerwaarts aangepast als gevolg van technische bijstellingen. In het Aanvullende Beleidsakkoord van maart 2009 heeft het kabinet Balkenende IV vastgelegd dat vanaf de ontwerpbegroting 2009 de uitgavenkaders gecorrigeerd worden voor macro-economische ontwikkelingen (– € 1,7 miljard). Dit houdt in dat het kader aangepast is aan het verschil tussen de ontwikkeling van de pNB en de daadwerkelijke ontwikkeling van de lonen en prijzen in de zorg (dit is de zogenaamde ruilvoet).
Als gevolg van alle hierboven genoemde ontwikkelingen is het kader voor 2011 € 2,5 miljard lager dan in de ontwerpbegroting 2008.
De mutaties in de bruto-BKZ-uitgaven en -ontvangsten leiden per saldo tot een verlaging van de netto-BKZ-uitgaven met € 2,7 miljard. Hiervan is € 2 miljard het gevolg van een daling van de verwachte loon- en prijsontwikkeling in de zorg. Daarnaast dalen de zorguitgaven omdat het BKZ – zoals gemeld in de begroting 2010 – een bijdrage levert aan de budgettaire problematiek op andere begrotingen en worden de tegenvallers uit de actualisering van de zorguitgaven 2009 intertemporeel gecompenseerd. In totaal zijn sinds de ontwerpbegroting 2008 de netto-uitgaven voor 2011 € 249 miljoen meer gedaald dan het kader. Voor 2011 is er dan ook sprake van een onderschrijding van het kader van € 249 miljoen.
Bruto-BKZ-uitgaven | BKZ-ontvangsten | Netto-BKZ-uitgaven | BKZ | Overschrijding (+)/Onderschrijding (-) | |
|---|---|---|---|---|---|
a | b | c=a-b | d | e=c-d | |
Stand VWS ontwerpbegroting 2008 | 65 699 | 3 535 | 62 163 | 62 163 | |
Stand VWS ontwerpbegroting 2009 | 65 004 | 3 326 | 61 678 | 61 652 | 25 |
Stand VWS ontwerpbegroting 2010 | 62 737 | 3 261 | 59 476 | 59 744 | – 268 |
Stand VWS ontwerpbegroting 2011 | 62 615 | 3 184 | 59 431 | 59 680 | – 249 |
Mutatie | – 3 084 | – 351 | – 2 732 | – 2 484 | – 249 |
Bron
VWS, NZa productieafspraken en voorlopige realisatiegegevens, CVZ voorlopige financieringslasten Zvw en AWBZ.
4.1. Ontwikkeling BKZ – uitgaven en – ontvangsten 2009 t/m 2015
Tabel 2 laat vanaf de stand ontwerpbegroting 2010 de ontwikkeling van de BKZ-uitgaven en –ontvangsten zien.
2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|---|
Bruto-BKZ-uitgaven stand VWS ontwerpbegroting 2010 | 57 946,0 | 59 734,4 | 62 736,8 | 66 226,3 | 69 777,1 | 73 506,2 | 73 506,2 |
Productieontwikkelingen, mee- en tegenvallers | |||||||
a. Actualisering zorguitgaven | 1 550,5 | 2 039,8 | 2 144,2 | 2 175,2 | 2 225,2 | 2 294,7 | 2 344,7 |
Maatregelen en beleidsaanpassingen | |||||||
b. Maatregel medisch specialisten | – 137,0 | – 137,0 | – 137,0 | – 137,0 | – 137,0 | – 137,0 | |
c. Aanvullende tariefsmaatregel medisch specialisten | – 136,0 | – 136,0 | – 136,0 | – 136,0 | – 136,0 | ||
d. Intertemporele compensatie korting medisch specialisten | 33,0 | – 33,0 | |||||
e. ZBC's onder Wmg instrument | – 197,0 | – 197,0 | – 197,0 | – 197,0 | |||
f. Korting ziekenhuizen | – 549,0 | – 549,0 | – 549,0 | – 549,0 | – 549,0 | ||
g. Onder verantwoordelijkheid van de ziekenhuissector brengen van bepaalde dure geneesmiddelen | – 50,0 | – 50,0 | – 50,0 | – 50,0 | – 50,0 | ||
h. Efficiencymaatregel ambulances | – 13,0 | – 25,0 | – 39,0 | – 39,0 | – 39,0 | ||
i. Farmaceutische hulp | – 158,0 | – 105,0 | – 105,0 | – 105,0 | – 105,0 | – 105,0 | |
j. Uitbreiding inkoopbeleid zorgverzekeraars ten aanzien van geneesmiddelen | – 30,0 | – 30,0 | – 30,0 | – 30,0 | – 30,0 | ||
k. Functionele bekostiging eerstelijnsdiagnostiek | – 60,0 | – 60,0 | – 60,0 | – 60,0 | – 60,0 | ||
l. Kapitaallasten brief | 75,0 | 75,0 | 75,0 | 75,0 | |||
m. Zorgstandaarden | – 40,0 | – 75,0 | – 75,0 | – 75,0 | – 75,0 | ||
n. Stepped care | – 30,0 | – 60,0 | – 60,0 | – 60,0 | – 60,0 | ||
o. Veiligheidsprogramma's | – 15,0 | – 15,0 | – 15,0 | – 15,0 | – 15,0 | ||
p. Verloskunde | 10,0 | 24,0 | 38,0 | 38,0 | 38,0 | 38,0 | |
q. BES-eilanden | 1,5 | 8,5 | 13,9 | 16,7 | 20,4 | 24,0 | |
r. Beweegkuur opnemen in pakket | – 9,0 | 39,0 | 0,0 | – 11,0 | – 21,0 | ||
s. Verhoging eigen bijdrage fysiotherapie | – 30,0 | – 30,0 | – 30,0 | – 30,0 | – 30,0 | ||
t. Pakketmaatregel tandheelkunde 18–21 jaar | – 100,0 | – 100,0 | – 100,0 | – 100,0 | – 100,0 | ||
u. Pakketmaatregel anticonceptie > 21 jaar | – 32,0 | – 32,0 | – 32,0 | – 32,0 | – 32,0 | ||
v. Pakketmaatregel extracties door tandheelkundige specialisten | – 5,0 | – 5,0 | – 5,0 | – 5,0 | – 5,0 | ||
w. Pakketmaatregel beperkte vergoeding antidepressiva | – 20,0 | – 20,0 | – 20,0 | – 20,0 | – 20,0 | ||
x. Pakketmaatregel mobiliteitshulpen | – 20,5 | – 20,5 | – 20,5 | – 20,5 | – 20,5 | ||
y. Invoering eigen bijdrage tweedelijns ggz | – 110,0 | – 110,0 | – 110,0 | – 110,0 | – 110,0 | ||
z. Bovenbudgettaire vergoedingen omzetten in ZZP prijzen | – 20,0 | – 20,0 | – 20,0 | – 20,0 | |||
aa. Beëindigen bonus-malusregeling | – 60,0 | – 60,0 | – 60,0 | – 60,0 | – 60,0 | ||
bb. Contracteerruimte verlagen | – 142,0 | – 142,0 | – 142,0 | – 142,0 | – 142,0 | ||
cc. Onder contracteerruimte brengen capaciteitsgroei | – 100,0 | – 150,0 | – 200,0 | – 250,0 | |||
dd. Verhogen van de minimale eigen bijdrage | – 60,0 | – 80,0 | – 80,0 | – 80,0 | – 80,0 | ||
ee. Persoonsgebonden budgetten | – 210,0 | – 260,0 | – 260,0 | – 260,0 | – 260,0 | ||
ff. Rentevergoeding kapitaallasten | – 10,0 | – 10,0 | – 10,0 | – 10,0 | |||
gg. Correctie invoering eigen bijdrage begeleiding | – 68,0 | – 80,0 | – 80,0 | – 80,0 | – 80,0 | – 80,0 | |
hh. Inzet reserve AWBZ-knelpunten | – 4,0 | – 98,4 | – 99,4 | – 97,4 | – 98,4 | – 98,4 | |
ii. Budget Wmo | – 150,0 | – 150,0 | – 150,0 | – 150,0 | – 150,0 | ||
jj. Ramingsbijstelling Wtcg | 53,0 | 53,0 | 53,0 | 53,0 | 53,0 | 53,0 | |
kk. Resultaat betere afbakening Wtcg | – 36,9 | – 21,9 | – 14,2 | – 5,0 | – 5,0 | – 5,0 | |
ll. Diverse mutaties | – 1,4 | – 4,0 | 59,5 | 17,4 | – 9,7 | – 29,2 | – 30,0 |
Technische en macro-economische mutaties | |||||||
mm. Macro loon- en prijsbijstelling | – 219,7 | 24,8 | 171,3 | 710,8 | 1 508,0 | 3 188,4 | |
nn. Kadermutaties (voornamelijk ijklijnmutaties) | – 18,7 | – 92,0 | – 88,9 | – 111,0 | – 109,9 | – 108,5 | – 108,0 |
oo. Financieringsschuif | 135,3 | – 44,6 | |||||
Totaal mutaties | 1 665,7 | 1 373,1 | – 121,7 | – 300,3 | 174,2 | 964,5 | 6 067,3 |
Bruto-BKZ-uitgaven stand VWS ontwerpbegroting 2011 | 59 611,7 | 61 107,5 | 62 615,1 | 65 926,0 | 69 951,3 | 74 470,7 | 79 573,5 |
BKZ-ontvangsten stand VWS ontwerpbegroting 2010 | 2 951,3 | 2 975,2 | 3 260,9 | 3 409,1 | 3 577,2 | 3 747,9 | 3 747,9 |
I. Actualisering zorguitgaven | – 37,0 | – 37,0 | – 37,0 | – 37,0 | – 37,0 | – 37,0 | – 37,0 |
II. Correctie invoering eigen bijdrage begeleiding | – 83,0 | – 80,0 | – 80,0 | – 80,0 | – 80,0 | – 80,0 | |
III. Terugontvangsten opleidingsfonds | 63,3 | 53,0 | 40,0 | ||||
IV. Maatregel verhogen eigen risico | 260,0 | 260,0 | 260,0 | 260,0 | |||
V. Diverse mutaties | – 87,7 | – 112,3 | – 125,9 | – 121,7 | |||
Totaal mutaties | 26,3 | – 67,0 | – 77,0 | 55,3 | 30,7 | 17,1 | 187,8 |
BKZ-ontvangsten stand VWS ontwerpbegroting 2011 | 2 977,6 | 2 908,2 | 3 183,9 | 3 464,4 | 3 607,9 | 3 765,0 | 3 935,7 |
Netto-BKZ-uitgaven stand VWS ontwerpbegroting 2010 | 54 994,7 | 56 759,2 | 59 475,9 | 62 817,2 | 66 199,9 | 69 758,3 | 69 758,3 |
Netto-BKZ-uitgaven stand VWS ontwerpbegroting 2011 | 56 634,1 | 58 199,3 | 59 431,2 | 62 461,6 | 66 343,4 | 70 705,7 | 75 637,8 |
Bron
VWS, NZa productieafspraken en voorlopige realisatiegegevens, CVZ voorlopige financieringslasten Zvw en AWBZ.
a. Actualisering zorguitgaven
Op basis van de gegevens van de NZa en het CVZ zijn de zorguitgaven 2009 geactualiseerd. Uit deze actualisering volgt per saldo voor 2011 een tegenvaller van € 2 144 miljoen. Deze tegenvaller bestaat voornamelijk uit hogere uitgaven bij de huisartsenzorg (€ 30 miljoen), tandheelkundige zorg (€ 95 miljoen), paramedische zorg (€ 64 miljoen), ziekenhuizen (€ 549 miljoen), medisch specialisten (€ 273 miljoen), ZBC’s (€ 197 miljoen), hulpmiddelen (€ 19 miljoen), geneeskundige ggz (€ 62 miljoen), buitenland (€ 20 miljoen), de zorg in natura door AWBZ-instellingen (€ 596 miljoen), bovenbudgettaire vergoedingen in de AWBZ (€ 26 miljoen) en persoonsgebonden budgetten (pgb) (€ 233 miljoen).
b. Maatregel medisch specialisten
Om de aanvullende overschrijding bij de specialisten te compenseren is de (tarief)korting vanaf 2010 verder opgehoogd, zoals eind 2009 is aangekondigd via een voorhangbrief aan de NZa.
c. Aanvullende tariefsmaatregel medisch specialisten
Omdat het instrumentarium 2 op basis van de aangepaste Wet marktordening gezondheidszorg (Wmg) nog niet ingezet kan worden per 2011, wordt de aanvullende overschrijding bij de medisch specialisten op basis van de gegevens over 2009 (bovenop de € 512 miljoen) gecompenseerd door de tarieven bij de medisch specialisten verder te korten.
d. Intertemporele compensatie korting medisch specialisten
De NZa heeft de korting van medisch specialisten van € 512 miljoen gedifferentieerd in de tarieven verwerkt. Een deel van de korting in 2010 slaat echter neer in 2011. Daarom vindt een intertemporele compensatie plaats van € 33 miljoen van 2010 naar 2011.
e. ZBC’s onder Wmg instrument
De overschrijding bij de ZBC’s wordt per 2012 geredresseerd door inzet van het Wmg instrumentarium uit het wetsvoorstel Wmg.
f. Korting ziekenhuizen
Om de overschrijding bij de ziekenhuizen te compenseren wordt vanaf 2011 een structurele macrokorting doorgevoerd.
g. Onder verantwoordelijkheid van de ziekenhuissector brengen van bepaalde dure geneesmiddelen
Bepaalde geneesmiddelen die extramuraal worden verstrekt en thans nog onder het geneesmiddelenvergoedingensysteem (gvs) vallen, worden in de toekomst ingekocht door de ziekenhuizen omdat deze beter in staat zijn om te onderhandelen over de prijs.
h. Efficiencymaatregel ambulances
Met de ambulancesector is een convenant afgesloten waarin overeenstemming is bereikt over het behalen van meer efficiency. In verband hiermee zijn de beschikbare middelen oplopend neerwaarts bijgesteld.
i. Farmaceutische hulp
Dit betreft een saldopost van – € 220 miljoen structureel vanaf 2010 vanwege lagere uitgaven voor geneesmiddelen als gevolg van het de afgelopen jaren gevoerde (preferentie)beleid, € 115 miljoen structureel vanaf 2010 vanwege de verhoging van de receptregelvergoeding met ingang van 2010 voor apothekers en – € 53 miljoen in 2010 door de vrijval van een opgenomen reservering.
j. Uitbreiding inkoopbeleid zorgverzekeraars ten aanzien van geneesmiddelen
Omdat een aantal zorgverzekeraars het beleid ten aanzien van de inkoop van geneesmiddelen vanaf januari 2011 uitbreidt, zal een besparing van jaarlijks € 30 miljoen op het geneesmiddelenkader optreden. De uitbreiding behelst met name niet-generieke geneesmiddelen.
k. Functionele bekostiging eerstelijnsdiagnostiek
Vooruitlopend op het kostenonderzoek van de NZa met betrekking tot de kosten van de eerstelijnsdiagnostiek wordt een structurele besparing verwerkt van € 60 miljoen binnen het kader van de ziekenhuizen en de overige curatieve zorg.
l. Kapitaallasten brief
Bij een eventuele overgang naar prestatiebekostiging worden ziekenhuizen volledig risicodragend voor hun kapitaallasten. Om ziekenhuizen in de gelegenheid te stellen zich voor te bereiden op deze nieuwe situatie is een overgangsregeling voor de kapitaallasten uitgewerkt. Deze overgangsregeling biedt instellingen met ingang van 2011 gedurende een periode van 6 jaar een in omvang afnemende garantie op de kapitaallastenvergoeding die zij onder budgetbekostiging zouden hebben gehad. Hierdoor neemt het risico dat instellingen over hun kapitaallasten lopen geleidelijk toe.
m. Zorgstandaarden
De geraamde uitgaven aan de ziekte van Parkinson en voor COPD zijn vanaf 2012 verlaagd met respectievelijk € 35 miljoen en € 40 miljoen vanwege het aanpassen van zorgstandaarden die meer samenhang van zorg bewerkstelligen. In 2011 is het mogelijk al een deel van deze besparing te realiseren.
n. Stepped care
Een stepped care benadering voor lumbale hernia en percutane cardiale interventies (dotteren met of zonder stentplaatsing) levert vanaf 2012 € 60 miljoen op, omdat minder snel onnodig en duurder behandeld wordt. In 2011 is het mogelijk al een deel van deze besparing te realiseren.
o. Veiligheidsprogramma’s
Door aanscherping van het toezicht zal het aantal wondinfecties na een operatie verminderen.
p. Verloskunde
De NZa heeft per 1 januari 2010 beleidsregels verloskunde vastgesteld die onder andere uitgaan van een lagere rekennorm voor het aantal bevallingen (van 110 naar 105 per jaar) en een stijging van het norminkomen. De tarieven worden tussen 2010 en 2012 in drie stappen verhoogd naar het door de NZa voorgestelde niveau.
q. BES-eilanden
De BES-eilanden worden per 10 oktober 2010 als openbare lichamen onderdeel van Nederland. Rijksbreed is afgesproken dat het voorzieningenniveau op de BES-eilanden gefaseerd verbeterd zal worden richting Nederlands niveau. De minister van VWS draagt per 10 oktober 2010 de verantwoordelijkheid voor de rijkstaken op het terrein van zorg en welzijn op de BES-eilanden. De zorgkosten, beheerskosten en zorgontwikkelingskosten van de burgers op de BES-eilanden vallen vanaf de transitiedatum onder het Budgettair Kader Zorg. De totale uitgaven ten behoeve van de BES-eilanden worden via operationele doelstelling 42.4 «De burgers van de BES-eilanden kunnen gebruik maken van voorzieningen voor zorg en welzijn» op de VWS-begroting verantwoord. Door middel van een ijklijnmutatie (zie nn) komt hier vanaf 2011 € 13,6 miljoen bovenop.
r. Beweegkuur opnemen in pakket
Het streven is de preventieve interventie «beweegkuur» per 1 januari 2012 op te nemen in het verzekerde pakket. Volgens een raming in opdracht van het CVZ levert invoering binnen enkele jaren aanzienlijke netto besparingen op (besparingen hoger dan de kosten van de beweegkuur). In 2012 en 2013 zijn de kosten van advies en begeleiding bij voeding, beweging en gedragsverandering hoger dan de besparingen in het zorggebruik. Gereserveerde middelen voor 2011 vallen grotendeels vrij.
s. Verhoging eigen bijdrage fysiotherapie
Verzekerden van 18 jaar en ouder die fysiotherapie of oefentherapie nodig hebben (in verband met een chronische aandoening), betalen per 1 januari 2011 de eerste twaalf behandelingen zelf (was voorheen negen behandelingen). Deze maatregel levert een besparing op van € 30 miljoen.
t. Pakketmaatregel tandheelkunde 18–21 jaar
De in het basispakket opgenomen mondzorg wordt voor mensen van 18 jaar en ouder niet langer uit het basispakket vergoed. Tot 1 januari 2011 was deze mondzorg in het verzekerde pakket opgenomen voor mensen tot 22 jaar.
u. Pakketmaatregel anticonceptie > 21 jaar
Anticonceptiva voor vrouwen ouder dan 21 jaar wordt niet langer uit het basispakket vergoed.
v. Pakketmaatregel extracties door tandheelkundige specialisten
Extracties van solitaire gebitselementen door tandheelkundige specialisten worden niet langer uit het basispakket vergoed.
w. Pakketmaatregel beperkte vergoeding antidepressiva
Gebruik van antidepressiva bij milde tot matige depressie wordt niet langer uit het basispakket vergoed.
x. Pakketmaatregel mobiliteitshulpen
Eenvoudige mobiliteitshulpen zoals krukken, loophekjes, loophulpen, rollators en serveerwagens worden niet langer uit het basispakket vergoed.
y. Invoering eigen bijdrage tweedelijns ggz.
Voor verzekerden van 18 jaar en ouder die tweedelijns ggz nodig hebben, wordt een eigen bijdrage ingevoerd. Deze eigen bijdrage bedraagt € 80 voor dbc’s met een behandeltijd van minder dan 100 minuten. Voor alle overige dbc’s zal een eigen bijdrage van € 175 worden ingevoerd. De opbrengst van deze maatregel is geraamd op € 110 miljoen per jaar.
z. Bovenbudgettaire vergoedingen omzetten in ZZP prijzen
Het gaat hier om de uitgaven van hulpmiddelen en rolstoelen die niet vallen onder de hulpmiddelenvergoeding in het budget van de instellingen. De bovenbudgettaire vergoedingen kennen de laatste jaren een sterke groei. De bovenbudgettaire vergoedingen zullen daarom worden omgezet in een bedrag per geleverd zorgzwaartepakket (ZZP).
aa. Beëindigen bonus-malusregeling
De bonus-malusregeling in de AWBZ wordt per 2011 beëindigd.
bb. Contracteerruimte verlagen
De contracteerruimte in de AWBZ wordt structureel verlaagd (€ 142 miljoen). Met de taakstelling best practices en de maatregel ontbureaucratisering AWBZ uit de begroting 2010 komt de totale verlaging van de contracteerruimte in 2011 uit op € 287 miljoen. Zorgkantoren zullen scherp inkopen door voor goed presterende instellingen hogere tarieven te hanteren dan voor minder presterende instellingen.
cc. Onder contracteerruimte brengen capaciteitsgroei
De budgettaire gevolgen van de ingebruikname van nieuwe capaciteit worden onder de contracteerruimte gebracht.
dd. Verhogen van de minimale eigen bijdrage
Deze maatregel betreft het invoeren van een minimum eigen bijdrage van circa € 400 per maand in het hoge intramurale eigen bijdrage regime voor cliënten die langdurig (> 0,5 jaar) worden verzorgd. Intramurale cliënten vallen het eerste half jaar onder het lage regime en zijn dus in die periode van deze maatregel uitgezonderd.
ee. Persoonsgebonden budgetten
Dit betreft de opbrengst van een pakket aan maatregelen ten aanzien van de pgb’s. De maatregelen betreffen het verlagen van de tarieven, het harmoniseren van de indicatiestelling van de Bureaus Jeugdzorg en het CIZ en het aanscherpen van toegang tot en controle van het gebruik van pgb’s. Bij de maatregelen gericht op de Bureaus Jeugdzorg is sprake van een ingroeitraject zodat de verwachte ombuigingen in 2011 lager zijn dan in latere jaren.
ff. Rentevergoeding kapitaallasten
Door de NZa zal een rente-aanpassing worden gedaan bij de regeling kleinschalige wooninitiatieven. In plaats van een rentepercentage van 6,5% zal 6,1% worden gehanteerd.
gg. Correctie invoering eigen bijdrage begeleiding
Dit betreft een technische mutatie ten aanzien van de opbrengsten door gedragseffecten van de invoering eigen bijdrage voor begeleiding. Het gaat om een verlaging van de uitgaven en ontvangsten. Daarnaast is sprake van een incidentele tegenvaller omdat de eigen bijdrage voor de functie begeleiding bij zorg in natura pas per 1 juli 2010 kan worden ingevoerd in plaats van per 1 januari.
hh. Inzet reserve AWBZ-knelpunten
In het kader van de pakketmaatregel begeleiding zijn middelen gereserveerd ter compensatie van mogelijke negatieve effecten. Deze middelen worden nu ingezet om het tekort in de AWBZ te beperken.
ii. Budget Wmo
Deze mutatie vloeit voort uit het voorlopige Wmo-budget voor 2011 dat in de junicirculaire van het Gemeentefonds is kenbaar gemaakt.
jj. Ramingsbijstelling Wtcg
Op basis van geactualiseerde gegevens heeft Vektis berekend dat het aantal mensen dat op grond van zorggebruik in aanmerking komt voor een algemene tegemoetkoming hoger is dan eerder aangenomen. Met het oog hierop wordt de raming met structureel € 53 miljoen bijgesteld.
kk. Resultaat betere afbakening Wtcg
Vanaf 2010 is € 50 miljoen structureel beschikbaar om de afbakening van de doelgroep Wtcg (voorstellen commissie Linschoten) te verbeteren. Een deel van de verbeteringen gaat per 2010 in. De maatregelen hebben een geleidelijke ingroei.
ll. Diverse mutaties
Dit betreft het saldo van verschillende geringe mutaties.
mm. Macro loon- en prijsbijstelling
De raming van de loon- en prijsontwikkeling is aangepast op basis van de Macro Economische Verkenning (MEV) 2011 van het Centraal Planbureau (CPB).
nn. Kadermutaties (voornamelijk ijklijnmutaties)
Dit betreft voornamelijk het saldo van diverse mutaties tussen het BKZ en de andere uitgavenkaders RGB-eng en SZA. De meest omvangrijke mutaties in 2011 betreffen overhevelingen ten gevolge van de compensatie voor de pakketmaatregel AWBZ. Het gaat hier om een overheveling van € 68 miljoen naar de algemene uitkering en van € 34 miljoen naar de integratie-uitkering nadeelgemeenten Wmo. Tevens zijn er middelen overgeheveld naar de VWS-begroting voor de uitvoeringskosten van zorgkantoren en het CIZ (€ 10 miljoen), instroom huisartsenopleiding (€ 13,7 miljoen) en zijn middelen van de VWS-begroting ontvangen voor de Stimuleringsregeling kleinschalig wonen (€ 22,3 miljoen), voorzieningen voor zorg en welzijn voor de burgers van de BES-eilanden (€ 13,6 miljoen) en voor dure woningaanpassingen voor de Wmo (€ 9 miljoen).
oo. Financieringsschuif
Er is sprake van een zeker tijdsverloop tussen het moment waarop de NZa de productieafspraken van partijen ontvangt en de verwerking daarvan in de budgetten en de bevoorschotting/declaraties van de instellingen. Als gevolg daarvan is het gebruikelijk dat de financiering binnen een jaargrens afwijkt van de uitgaven (budgetten) in dat jaar. Zo ontstaan zogeheten financieringsachterstanden of -voorsprongen. Deze verschillen worden in het daaropvolgende jaar verrekend. Tussen de jaren doen zich daardoor incidentele financieringsschuiven voor. Meerjarig gezien volgt de financiering echter altijd de uitgaven.
In 2009 laat de actualisering van de financiering een hogere bijstelling zien dan de actualisering van de budgetten: in 2009 is € 135,3 miljoen meer gefinancierd dan op grond van de budgetten 2009 verwacht zou worden. Dit heeft een voorsprong in de financiering opgeleverd. In 2010 vindt hiervoor een verrekening plaats. Tevens zijn de uitgaven 2008 en de jaren daarvoor naar boven bijgesteld: deze toename van de budgetten moet achteraf nog gefinancierd worden. Hier is sprake van een achterstand in de financiering. Ook dit wordt verrekend in 2010.
Beide effecten hebben samen geleid tot een financieringsschuif van – € 44,6 miljoen in 2010.
Opgemerkt dient te worden dat de uiteindelijke financiering 2010 definitief vaststaat bij het Jaarverslag 2010. De huidige financieringsschuif 2010 betreft de mutatie die voort is gekomen uit de financieringsschuif uit het Jaarverslag 2009.
I. Actualisering zorguitgaven
Uit de actualisering van de zorguitgaven blijkt dat de eigen betalingen in de AWBZ € 37 miljoen lager uitvallen dan geraamd.
II. Correctie invoering eigen bijdrage begeleiding
Dit betreft een technische mutatie ten aanzien van de opbrengsten door gedragseffecten van de invoering eigen bijdrage voor begeleiding. Het gaat om een verlaging van de uitgaven en ontvangsten. Daarnaast is sprake van een incidentele tegenvaller omdat de eigen bijdrage voor de functie begeleiding bij zorg in natura pas per 1 juli 2010 kan worden ingevoerd in plaats van per 1 januari.
III. Terugontvangsten opleidingsfonds
Betreft terugontvangsten uit hoofde van vaststelling van subsidies voor de zogenaamde eerste en tweede tranche die in eerdere jaren zijn verleend. Voor 2010 en 2011 gaat het om een raming.
IV. Maatregel verhogen eigen risico
Per 1 januari 2012 wordt het Verplicht Eigen Risico (naast de jaarlijkse indexatie) met € 40 extra verhoogd. De opbrengst van deze extra verhoging met € 40 wordt geraamd op € 260 miljoen (rekening houdend met extra uitgaven Compensatie Eigen Risico).
V. Diverse mutaties
Dit betreft het saldo van verschillende geringe mutaties.
4.2 Beschikbare middelen per artikel
In tabel 3 worden de relevante BKZ-uitgaven op artikelniveau gepresenteerd. Door middel van de financieringsachterstand en een niet kader relevante mutatie wordt de aansluiting gemaakt tussen de zorguitgaven (zie betreffende (beleids)artikelen) en het financieringsniveau van het Bruto-BKZ. De financieringsachterstand ontstaat bij de gebudgetteerde sectoren (zoals de zorg in natura geleverd door AWBZ-instellingen) onder andere door een verschil tussen de budgetten en de financiering door de zorgverzekeraars en zorgkantoren.
2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|---|
Volksgezondheid | 108,5 | 102,6 | 107,2 | 107,2 | 107,2 | 107,2 | 107,2 |
Gezondheidszorg | 33 854,5 | 34 685,5 | 34 606,2 | 34 472,2 | 34 500,3 | 34 509,8 | 34 510,7 |
Langdurige zorg | 22 880,8 | 23 552,1 | 23 678,8 | 23 793,2 | 23 881,1 | 23 884,2 | 23 884,2 |
Maatschappelijke ondersteuning | 178,1 | 180,7 | 180,8 | 181,1 | 181,1 | 181,1 | 181,1 |
Nominaal en onvoorzien | 118,3 | 39,3 | 1 201,0 | 4 471,8 | 8 318,3 | 12 703,4 | 17 792,8 |
Wmo (gemeentefonds) | 1 533,2 | 1 544,6 | 1 383,1 | 1 383,1 | 1 383,1 | 1 429,0 | 1 383,1 |
Opleidingsfonds (begroting VWS) | 824,0 | 845,0 | 848,1 | 850,2 | 855,6 | 879,7 | 885,0 |
Wtcg (begroting VWS) | – | 520,4 | 545,6 | 559,9 | 576,9 | 581,9 | 587,2 |
BES-eilanden (begroting VWS) | – | 1,5 | 22,1 | 27,5 | 30,3 | 34,0 | 37,6 |
Begrotingsgefinancierde BKZ-uitgaven | 0,0 | 0,4 | 42,2 | 79,8 | 117,4 | 160,4 | 204,6 |
Zorguitgaven ontwerpbegroting 2011 | 59 497,4 | 61 472,1 | 62 615,1 | 65 926,0 | 69 951,3 | 74 470,7 | 79 573,5 |
Financieringsachterstand | 114,3 | – 44,6 | |||||
Niet kader relevant | – 320,0 | ||||||
Bruto-BKZ-uitgaven stand VWS ontwerpbegroting 2011 | 59 611,7 | 61 107,5 | 62 615,1 | 65 926,0 | 69 951,3 | 74 470,7 | 79 573,5 |
Bron
VWS, NZa productieafspraken en voorlopige realisatiegegevens, CVZ voorlopige financieringslasten Zvw en AWBZ
De niet kader relevante mutatie betreft een mutatie uit het aanvullend coalitieakkoord (kamerstuk 31 070, nr. 24). Daar zijn door het kabinet Balkenende IV middelen beschikbaar gesteld ter stimulering van de bouw in de zorg. Het gaat om een bedrag van € 160 miljoen voor de curatieve en voor langdurige zorg (totaal € 320 miljoen).
Tabel 4 geeft de ontwikkeling aan van de zorguitgaven op de beleidsartikelen. De ontwikkeling tussen 2009 en 2010 respectievelijk 2010 en 2011 is daarbij onderverdeeld naar de oorzaak van de ontwikkeling: volume, nominaal of technisch.
2009 | volume | nominaal | technisch | 2010 | volume | nominaal | technisch | 2011 | |
|---|---|---|---|---|---|---|---|---|---|
Volksgezondheid | 108,5 | – 5,6 | 0,5 | – 0,8 | 102,6 | 4,6 | 0,0 | 0,0 | 107,2 |
Gezondheidszorg | 33 854,5 | 63,4 | 692,6 | 75,0 | 34 685,5 | – 105,4 | 36,0 | – 9,9 | 34 606,2 |
Langdurige zorg | 22 880,8 | 458,8 | 206,5 | 6,0 | 23 552,1 | 242,6 | – 108,5 | – 7,4 | 23 678,8 |
Maatschappelijke ondersteuning | 178,1 | – 0,3 | 2,9 | 0,0 | 180,7 | 0,0 | 0,1 | 0,0 | 180,8 |
Bron
VWS, NZa productieafspraken en voorlopige realisatiegegevens, CVZ voorlopige financieringslasten Zvw en AWBZ.
De volumeontwikkeling 2010–2011 is lager dan die in 2009–2010. De ontwikkeling is met name het saldo van de jaarlijkse autonome volumeontwikkeling van de zorguitgaven, de tegenvallers uit de actualisatie van de zorguitgaven 2009 en de doorwerking naar latere jaren en de daarbij behorende kostenbeperkende maatregelen. Uit de actualisatie volgt per saldo een structurele overschrijding van circa € 2 miljard in 2010. De kostenbeperkende maatregelen – welke een neerwaarts volume effect hebben – kunnen pas in het jaar 2011 genomen worden, de schade die ontstaan is in eerdere jaren wordt intertemporeel gecompenseerd. Bij de gezondheidszorg zijn onder andere voor de medisch specialisten, ziekenhuizen en ZBC’s kostenbesparende maatregelen getroffen. Bij de langdurige zorg gaat het voornamelijk om de AWBZ-instellingen die zorg in natura leveren en de pgb’s. Daarnaast levert het BKZ – zoals gemeld in de begroting 2010 – een bijdrage aan de budgettaire problematiek op andere begrotingen.
De nominale ontwikkeling 2009–2010 betreft vooral de jaarlijkse aanpassing van de uitgaven aan loon- en prijsontwikkeling in 2010. Aangezien de loon- en prijsontwikkeling 2011 bij het verschijnen van het Centraal Economisch Plan (CEP) van het CPB wordt vastgesteld (maart 2011), is deze nog niet aan de beleidsartikelen toegedeeld en daarom ook niet in deze tabel terug te vinden. Daarnaast zijn in 2010 door het kabinet Balkenende IV incidenteel middelen beschikbaar gesteld ter stimulering van de bouw in de zorg en loopt de raming van de kapitaallasten naar latere jaren op.
De technische ontwikkeling 2009–2010 en 2010–2011 is vooral te verklaren door de mutaties tussen het BKZ en de andere uitgavenkaders (RBG-eng en SZA).
5. Financiering van de zorguitgaven
De financiering van de bruto BKZ-uitgaven laat zich in een aantal categorieën uitsplitsen. Tabel 5 geeft deze verdeling voor het jaar 2011 in cijfers weer.
2011 | |
|---|---|
AWBZ | 23,0 |
Zvw | 33,6 |
Eigen betaling AWBZ | 1,6 |
Eigen betaling Zvw | 1,5 |
Overheid (opleidingsfonds/Wtcg/BES) | 1,4 |
Overheid (Gemeentefonds) | 1,4 |
Bruto BKZ-uitgaven stand VWS ontwerpbegroting 2011 | 62,6 |
Zorgverzekeringswet
De belangrijkste uitgavenpost die resulteert uit de Zorgverzekeringswet (Zvw) is het betalen van zorgkosten voor verzekerden door zorgverzekeraars (zie tabel 6). Daarnaast maken verzekeraars beheerskosten om de wet uit te voeren. Via hun saldo bouwen ze ook reserves op of teren daarop in. Ook zijn er rechtstreekse betalingen van het zorgverzekeringsfonds (uitgaven in het kader van internationale verdragen en de academische component).
Ter dekking van deze uitgaven worden er inkomensafhankelijke bijdragen geïnd, wordt er een nominale premie geheven, wordt er verder door burgers zelf bijgedragen aan de zorgkosten via het eigen risico en wordt er een rijksbijdrage verstrekt ter dekking van de fictieve premielast van kinderen. Ook zijn er nog overige baten van het zorgverzekeringsfonds. Dit betreft rentebaten en de premievervangende bijdrage van niet-ingezetenen en gemoedsbezwaarden.
Als de inkomsten en uitgaven niet in evenwicht zijn resulteert er een saldo (overschot of tekort) in het zorgverzekeringsfonds. In 2011 is er sprake van een overschot omdat het vermogenstekort als gevolg van tekorten uit eerdere jaren moet worden weggewerkt. Dat gebeurt zowel via een verhoging van de nominale (reken)premie als via een verhoging van de inkomensafhankelijke bijdrage, die beide duidelijk hoger zijn dan noodzakelijk ter dekking van de stijging van de zorgkosten.
De verhouding tussen de inkomensafhankelijke bijdrage en de nominale premie is vastgelegd in de wet; beide bedragen 50% van de macropremielast. De ene helft bevat louter de inkomensafhankelijke bijdrage, de andere 50% van de macropremielast bestaat uit de nominale premies die verzekeraars innen, de rijksbijdrage ter vervanging van nominale premies voor kinderen, en de eigen betalingen. De eigen betalingen betreffen vanaf 2008 de betalingen in verband met het eigen risico gecorrigeerd voor de compensatie van het eigen risico voor langdurig zieken. Vanwege deze hoofdregel slaat zowel de uitgavenstijging bij verzekeraars als de afbouw van tekorten in het zorgverzekeringsfonds voor de helft neer in de inkomensafhankelijke bijdrage en voor de helft in de nominale premie. Het zal duidelijk zijn dat de gerealiseerde verhouding kan afwijken van de beoogde fifty/fifty-verdeling, omdat verzekeraars hun premie anders vaststellen dan geraamd in de begroting, of omdat de inkomensafhankelijke premie meer of minder oplevert omdat de inkomens waarover die premie wordt geheven zich anders ontwikkelen dan geraamd. In de wet is vastgelegd dat indien de gerealiseerde verhouding niet 1 op 1 is, er een correctie plaatsvindt in volgende jaren.
2009 | 2010 | 2011 | |
|---|---|---|---|
Uitgaven ten laste van de macropremielast 1 | |||
– Zorguitgaven verzekeraars | 33,0 | 33,6 | 34,3 |
– Rechtstreeks uitgaven zorgverzekeringsfonds | 0,8 | 0,9 | 0,9 |
– Beheerskosten/saldi verzekeraars | 1,8 | 1,9 | 1,9 |
– Totaal | 35,6 | 36,3 | 37,1 |
Inkomsten | |||
– Inkomensafhankelijke bijdrage | 16,6 | 17,7 | 19,8 |
– Nominale premie | 13,8 | 14,4 | 15,9 |
– Rijksbijdrage kinderen | 2,1 | 2,1 | 2,3 |
– Eigen betalingen | 1,4 | 1,5 | 1,6 |
– Overige baten zorgverzekeringsfonds | – 0,1 | – 0,1 | – 0,1 |
– Totaal | 33,9 | 35,6 | 39,5 |
Saldo Zorgverzekeringsfonds | – 1,8 | – 0,7 | 2,5 |
Het zorgverzekeringsfonds (ZVF)
De Zvw wordt uitgevoerd door verzekeraars. Naast de individuele verzekeraars is er een ZVF. Dit fonds ontvangt de inkomensafhankelijke bijdrage en de rijksbijdrage voor kinderen (zie tabel 7). Uit het ZVF ontvangt elke verzekeraar een bedrag ter gedeeltelijke dekking van de zorguitgaven. Dit bedrag houdt rekening met het risicoprofiel van de verzekerden bij die verzekeraar. Daarnaast ontvangen verzekeraars uit het ZVF een vergoeding voor de beheerskosten van verzekerde kinderen. Uit het ZVF vinden ook rechtstreekse betalingen plaats op grond van internationale verdragen, subsidies en de zogenaamde academische component van academische ziekenhuizen.
De uitgaven van het ZVF dalen van 2010 op 2011 met € 0,9 miljard. Dit hangt vrijwel geheel samen met de lagere bijdrage aan de verzekeraars ter dekking van zorgkosten. Deze daling resulteert uit drie tegengestelde bewegingen.
Allereerst stijgt de bijdrage met € 0,3 miljard ter financiering van de helft van de stijging van de zorgkosten van verzekeraars (van € 0,7 miljard).
Daarnaast daalt de bijdrage met € 1,4 miljard in verband met de verbetering van het fondssaldo van € 3,2 miljard (van – € 0,7 miljard naar + € 2,5 miljard). Door deze lagere bijdrage resulteert er een overschot in het fonds. In samenhang hiermee wordt de nominale rekenpremie verhoogd. Verzekeraars ontvangen dus een hogere nominale premie ter compensatie van de lagere bijdrage uit het ZVF. Dat is beoogd, want het doel is dat het verbeteren van het fondstekort voor de helft via hogere nominale premies plus rijksbijdragen plus eigen risico en voor de andere helft via hogere inkomensafhankelijke bijdragen gebeurt. Omdat de rijksbijdrage, die de ontwikkeling van de nominale premie en het aantal kinderen volgt, stijgt met € 0,2 miljard, hoeven de nominale premies € 0,2 miljard minder te stijgen. Daarom daalt de bijdrage niet € 1,6 miljard (de helft van 3,2 miljard), maar € 1,4 miljard.
De laatste reden is dat het aandeel van de nominale premies in de totale premielast van 2010 op 2011 daalt op grond van de toepassing van de regels ten aanzien van de hiervoor genoemde fifty/fifty-verdeling. Dit wordt bewerkstelligd via een hogere bijdrage uit het fonds.
De inkomensafhankelijke bijdrage groeit van 2010 op 2011 met € 2,1 miljard. Ook deze groei wordt verklaard door drie factoren.
De inkomensafhankelijke bijdrage stijgt € 0,3 miljard ter dekking van de helft van de stijging van de zorgkosten van verzekeraars.
Verder stijgt de inkomensafhankelijke bijdrage met € 1,6 miljard ter verbetering van het fondssaldo (50% van 3,2 miljard).
Tot slot stijgt het aandeel van de inkomensafhankelijke bijdrage in de totale premielast van 2010 op 2011 op grond van de toepassing van de regels ten aanzien van de fifty/fifty-verdeling.
De ontwikkeling van de premies wordt ook beïnvloed door de rechtstreekse betalingen van het zorgverzekeringsfonds, de rentelasten van het zorgverzekeringsfonds, de beheerskosten van verzekeraars en het exploitatiesaldo bij verzekeraars. In de raming is het effect van deze posten op de premieontwikkeling marginaal.
Ten opzichte van de cijfers die zijn gemeld in de begroting 2010 is het vermogenssaldo van het zorgverzekeringsfonds per ultimo 2010 met € 3,4 miljard neerwaarts bijgesteld. Dit is vooral het gevolg van een thans hoger ingeschatte uitkering aan verzekeraars in 2006 (€ 0,1 miljard), in 2007 (€ 0,1 miljard), in 2008 (€ 0,7 miljard), 2009 (€ 1,4 miljard) en 2010 (€ 0,7 miljard). Samen is dit € 3,0 miljard. Daarnaast wordt thans gerekend met lagere rente-inkomsten van het fonds in 2006, 2009 en 2010 (samen € 0,5 miljard), en met hogere inkomensafhankelijke bijdragen in 2008 (€ 0,1 miljard) en 2010 (€ 0,2 miljard) en thans lagere ingeschatte inkomensafhankelijke bijdragen 2009 (€ 0,1 miljard). Per saldo resulteert er naar huidige inschatting een vermogenstekort van € 3,4 miljard per ultimo 2010. Van dit tekort wordt in 2011 € 2,5 miljard weggewerkt door de premies hoger vast te stellen dan louter ter dekking van de uitgaven. Ook na het wegwerken van deze € 2,5 miljard bestaat er bij de huidige ramingen nog een tekort in het fonds van € 0,9 miljard. Dit hangt samen met uitgaven- en rentetegenvallers in 2010, die pas in de premiestelling 2012 worden weggewerkt, als er meer zekerheid over is.
De verzekeraars
Verzekeraars ontvangen uit het ZVF een bijdrage ter gedeeltelijke dekking van de zorgkosten die zij moeten betalen. Verder ontvangen ze eigen betalingen van verzekerden. Het bedrag dat een verzekeraar uit het ZVF ontvangt is zodanig dat hij – rekening houdend met zijn verzekerdenpopulatie en een gemiddeld kostenpatroon – per premiebetalende verzekerde een gelijk bedrag op zijn zorgkosten tekort komt. Dit bedrag is de zogenaamde nominale rekenpremie. Verzekeraars dienen echter ook hun beheerskosten en exploitatiesaldi te dekken. Dit kunnen zij alleen door een opslag te leggen op de rekenpremie; de opslagpremie. In die opslag kunnen verzekeraars ook winsten en verliezen uit het verleden, afwijkende inschattingen ten aanzien van de zorguitgaven of risico-opslagen verwerken. In de ramingen is verondersteld dat het exploitatiesaldo bij de verzekeraars € 0,5 miljard bedraagt in 2011. De opbrengst van het eigen risico neemt in de tijd licht toe vanwege de indexatie van de hoogte van het eigen risico.
2009 | 2010 | 2011 | |
|---|---|---|---|
ZORGVERZEKERINGSFONDS | |||
Uitgaven | 20 300,1 | 20 257,1 | 19 391,0 |
– Uitkering aan verzekeraars voor zorg | 19 278,9 | 19 220,1 | 18 321,8 |
– Uitkering voor beheerskosten kinderen | 173,2 | 173,3 | 173,5 |
– Rechtstreekse uitgaven ZVF | 848,0 | 863,7 | 895,7 |
Inkomsten | 18 530,2 | 19 532,3 | 21 875,8 |
– Inkomensafhankelijke bijdrage | 16 621,0 | 17 655,7 | 19 793,4 |
– Rijksbijdrage kinderen | 2 080,7 | 2 132,6 | 2 318,5 |
– Bijdrage verz. met meerjarig hoge kosten | – 92,1 | – 100,2 | – 106,4 |
– Overige baten | – 79,5 | – 155,8 | – 129,6 |
Exploitatiesaldo | – 1 770,0 | – 724,8 | 2 484,8 |
Vermogen Zorgverzekeringsfonds | – 4 106,3 | – 4 831,1 | – 2 346,3 |
Vermogensnorm 1 | – 1 458,0 | – 1 458,0 | – 1 458,0 |
Vermogenssaldo Zorgverzekeringsfonds | – 2 648,3 | – 3 373,1 | – 888,3 |
INDIVIDUELE VERZEKERAARS | |||
Uitgaven | 34 667,1 | 35 357,1 | 36 065,9 |
– Zorg | 32 981,5 | 33 569,1 | 34 265,8 |
– Beheerskosten/exploitatiesaldi | 1 685,6 | 1 788,0 | 1 791,1 |
Inkomsten | 34 667,1 | 35 357,1 | 36 056,9 |
– Uitkering van ZVF voor zorg | 19 278,9 | 19 220,1 | 18 321,8 |
– Uitkering voor beheerskosten kinderen | 173,2 | 173,3 | 173,5 |
– Nominale rekenpremie | 12 254,5 | 12 800,6 | 14 294,1 |
– Nominale opslagpremie | 1 512,4 | 1 614,7 | 1 617,6 |
– Eigen risico | 1 448,1 | 1 548,4 | 1 649,8 |
Bron
VWS
Het feitelijk vermogen van het zorgverzekeringsfonds wordt vanaf 2008 negatief beïnvloed door een zuiver boekhoudkundige post. Dit betreft de verschuiving in de financiële verantwoording van de kosten van handelingen in jaar t+1 bij dbc’s in de ggz die geopend zijn in jaar t. Deze kosten werden voor de introductie van dbc’s op jaar t+1 geboekt en sinds de introductie van dbc’s op jaar t, terwijl er in de werkelijkheid verder niets gebeurt. Deze verschuiving is niet relevant voor het EMU-saldo en het BKZ. Via de vermogensnorm van 1,5 miljard wordt voorkomen dat deze boekhoudkundige verschuiving wel premieconsequenties heeft.
De nominale premies en inkomensafhankelijke bijdragen
De inkomensafhankelijke bijdrage stijgt van 7,05% in 2010 naar 7,75% in 2011. Bij de nominale premie wordt een stijging geraamd van gemiddeld € 1 107 in 2010 naar gemiddeld € 1 211 in 2011.
Hiervoor is gemeld dat de uitgaven van het zorgverzekeringsfonds in 2010 met € 0,7 miljard opwaarts zijn bijgesteld ten opzichte van de begroting 2010. De inkomsten zijn opwaarts bijgesteld vanwege hogere inkomensafhankelijke bijdragen en neerwaarts vanwege lagere rentebaten, waardoor per saldo de inkomsten vrijwel niet zijn aangepast. Door de genoemde bijstellingen is het saldo van het ZVF € 0,7 miljard neerwaarts bijgesteld ten opzichte van de stand in de begroting 2010. Op het moment van de premiestelling 2010 (in de begroting 2010) waren deze bijstellingen nog niet bekend. Bij het verklaren van de premiestijging van 2010 op 2011 moet het huidige beeld 2011 dus worden vergeleken met het beeld 2010 uit de begroting 2010.
De belangrijkste oorzaak van de genoemde stijging van de premies is de verbetering van het fondssaldo met € 2,5 miljard ten opzichte van de stand 2010 in de begroting 2010. Dit leidt tot een stijging van de nominale premie met circa € 75 en tot een stijging van de inkomensafhankelijke bijdrage met circa 0,4%-punt.
De stijging van de zorguitgaven van de in de begroting 2010 beoogde stand voor 2010 naar de huidige inzichten voor 2011 is € 1,4 miljard. De groei van de zorguitgaven is duidelijk hoger dan de groei van het aantal premiebetalers. 3 Dit leidt tot een stijging van de nominale premie van bijna € 40. De groei van de zorguitgaven is ook hoger dan de groei van het premieplichtig inkomen. De uitgavenstijging leidt daarom tot een stijging van de inkomensafhankelijke bijdrage met 0,15%-punt.
Bij de rechtstreekse uitgaven van het zorgverzekeringsfonds, de beheerskosten, het saldo van verzekeraars en de overige baten van het fonds doen zich allemaal beperkte bijstellingen voor. Samen verklaren deze bijstellingen een opwaartse bijstelling van de nominale premie met € 5 en een opwaartse bijstelling van de inkomensafhankelijke bijdrage met 0,05%-punt.
Een vierde verklaring is gelegen in de regels ten aanzien van de fifty/fifty-verdeling. Per saldo is er in de jaren 2006 tot en met 2010 vrijwel evenveel opgehaald via het nominale deel als met de inkomensafhankelijke bijdrage. Hierdoor hoeft er vrijwel geen verschil te worden gecorrigeerd in de volgende vier jaren. Omdat de inkomensafhankelijke bijdrage in 2010 fors minder opleverde dan 50% van de totale premielast, stijgt het aandeel van de inkomensafhankelijke bijdrage in de totale premielast van 2010 op 2011. Dit heeft een neerwaarts effect op de nominale premie van circa € 10 en een opwaarts effect op de inkomensafhankelijke bijdrage van 0,05%.
Daarnaast stijgt de inkomensafhankelijke bijdrage nog met 0,05%-punt vanwege afronding. De inkomensafhankelijke bijdrage wordt altijd afgerond op vijfhonderdsten van een procent. In 2010 werd het percentage naar beneden afgerond, in 2011 moet er naar boven worden afgerond.
Vanwege indexatie stijgt het verplichte eigen risico van € 165 naar € 170. Het gemiddelde bedrag dat verzekerden zelf moeten betalen zal daardoor met een kleine € 5 stijgen. De nominale premie kan daardoor met dat bedrag dalen.
De nominale premie wordt overigens vastgesteld door de verzekeraars en het gemiddelde kan dus anders uitkomen dan de nu geraamde bedragen.
2009 | 2010 | 2011 | |
|---|---|---|---|
Zvw | |||
Inkomensafhankelijke bijdrage normaal (in %) | 6,90 | 7,05 | 7,75 |
Inkomensafhankelijke bijdrage verlaagd (in %) | 4,80 | 4,95 | 5,65 |
Nominale rekenpremie 1 | 947 | 983 | 1 088 |
Nominale opslagpremie (gemiddeld) 2 | 117 | 124 | 123 |
Nominale premie totaal (gemiddeld)2 | 1 064 | 1 107 | 1 211 |
Premiekorting in collectieve polissen | 40 | 44 | 49 |
Nominale premie excl. korting collectieve polissen (gem) | 1 104 | 1 151 | 1 260 |
Eigen risico (gemiddeld)2 | 105 | 111 | 114 |
Standaardpremie | 1 209 | 1 262 | 1 374 |
Nominale premie totaal 18– | 0 | 0 | 0 |
Verplicht eigen risico | 155 | 165 | 170 |
Compensatie verzekerden met meerjarig hoge kosten1 | 50 | 54 | 56 |
Bron
VWS
De zorgtoeslag
De zorgtoeslag waarborgt dat geen enkel huishouden een groter deel van zijn inkomen aan ziektekostenpremie hoeft te betalen dan wat aan de hand van deze wet als aanvaardbaar wordt berekend. De lasten die daar boven uit stijgen komen in aanmerking voor compensatie via de zorgtoeslag. Het aanvaardbare deel van het inkomen is in de wet vastgelegd in percentages. Met ingang van 2011 stijgen deze percentages elk jaar zeer beperkt op grond van de houdbaarheidsmaatregel bij de zorgtoeslag, waartoe was besloten bij het aanvullend beleidsakkoord. Daardoor stijgt de zorgtoeslag van jaar op jaar iets minder dan anders zou zijn gebeurd.
Maatgevend voor de premielasten zijn in het kader van de zorgtoeslag niet de feitelijke, door de burger betaalde premies, maar de standaardpremie. Deze is bepaald als het gemiddelde van de premies die worden betaald in de markt, vermeerderd met het gemiddelde bedrag dat een verzekerde aan eigen risico betaalt 4. Voor de zorgtoeslag 2011 wordt in deze begroting uitgegaan van de raming van de standaardpremie zoals opgesteld door het CPB in de MEV 2011. Deze raming voor 2011 bedraagt € 1 374. Dit komt overeen met de eerder genoemde raming van de nominale premie van € 1 211 plus het geraamde gemiddelde eigen risico van € 114 plus een correctie van € 49 voor de premiekorting in collectieve polissen. De Belastingdienst/toeslagen ontvangt voordat de zorgtoeslag feitelijk wordt uitgekeerd een geactualiseerde inschatting van de hoogte van de nominale premie nadat de verzekeraars hun premie bekend hebben gemaakt.
De Algemene Wet Bijzondere Ziektekosten
2009 | 2010 | 2011 | |
|---|---|---|---|
ALGEMEEN FONDS | |||
Uitgaven 1 | 23 417,1 | 24 074,0 | 24 608,3 |
– Zorgaanspraken en subsidies | 23 204,6 | 23 867,5 | 24 397,0 |
– Beheerskosten | 212,5 | 206,5 | 211,3 |
Inkomsten | 19 960,1 | 19 424,4 | 23 344,9 |
– Procentuele premie | 13 645,0 | 13 312,1 | 16 778,7 |
– Eigen bijdragen | 1 550,3 | 1 398,2 | 1 596,3 |
– Rijksbijdrage | 11,2 | 12,1 | 12,4 |
– BIKK | 4 878,0 | 4 891,6 | 5 264,8 |
– Overige baten | – 124,4 | – 189,6 | – 307,3 |
Exploitatiesaldo | – 3 457,0 | – 4 649,5 | – 1 263,4 |
Vermogen Algemeen Fonds | – 4 406,5 | – 9 056,1 | – 10 319,5 |
Vermogensnorm 2 | 1 330,4 | 1 453,9 | 1 303,7 |
Vermogenssaldo | – 5 736,9 | – 10 509,9 | – 11 623,2 |
Procentuele premie (in %) | 12,15 | 12,15 | 12,15 |
De uitgaven van 24,6 miljard in 2011 in deze tabel betreft de optelling van de posten AWBZ plus Eigen betaling AWBZ uit tabel 5.
Bij het AFBZ geldt dat de afdracht van de premies met een grotere vertraging plaatsvind dan de uitgaven. Daardoor is het feitelijke kassaldo van het AFBZ negatief bij een vermogen van nul. Beoogd is dat het normvermogens zo is vastgesteld dat bij een vermogenssaldo van nul een kassaldo van nul bij het fonds resulteert.
De uitgaven in het kader van de AWBZ worden gefinancierd uit het Algemeen Fonds Bijzondere Ziektekosten (AFBZ). Deze uitgaven worden gedekt door premie-inkomsten, eigen bijdragen en de Bijdrage in de Kosten van Kortingen (BIKK). Een positief of negatief saldo beïnvloedt de hoogte van het vermogen van het AFBZ, dat wordt aangehouden in ’s Rijks schatkist. Het exploitatiesaldo van het AFBZ telt mee in het EMU-saldo en het vermogen beïnvloedt de hoogte van de overheidsschuld.
Onder uitgaven worden in tabel 9 verstaan de zorgaanspraken, de AWBZ-subsidies en de beheerskosten die worden gefinancierd uit het AFBZ. Het betreft dus ook uitgaven die gefinancierd worden uit eigen bijdragen.
Ten aanzien van de AWBZ-premie is niet besloten tot bijstellingen. De premie blijft dus 12,15%. De premieopbrengst wordt naast de ontwikkeling van het premiepercentage en het premieplichtig inkomen ook beïnvloed door nog met de Belastingdienst te verrekenen bedragen uit oude jaren. Omdat er in 2011 naar huidige verwachting minder hoeft te worden terugbetaald aan de Belastingdienst, stijgen de premie-inkomsten meer dan de uitgaven, wat leidt tot een dalend exploitatietekort.
Via de BIKK worden de volksverzekeringsfondsen gecompenseerd voor een premiederving die resulteerde uit de herziening van het belastingstelsel in 2001. De BIKK volgt de ontwikkeling van de heffingskortingen en het aandeel van de AWBZ-premie in de eerste schijf.
Omdat de uitgaven sinds 2007 de inkomsten van het AFBZ steeds (fors) te boven gaan, is er al die jaren een negatief saldo in het fonds. Dat leidt tot een fors oplopend negatief vermogen in het AFBZ. Mede vanwege het normvermogen van ruim € 1 miljard resulteert er naar huidige inschatting een vermogenssaldo van – € 11,6 miljard in 2011.
7. Verdiepingsbijlage
De verdiepingsbijlage bestaat uit een cijfermatig overzicht (begroting en/of premie) per artikel. Bij ieder artikel wordt eerst de opbouw van de stand vanaf de ontwerpbegroting 2010 tot aan de stand ontwerpbegroting 2011 vermeld. Daarna worden de belangrijkste nieuwe mutaties toegelicht.
Begrotingsuitgaven
De mutaties van de begrotingsuitgaven zijn toegelicht voor zover de kasbedragen in 2011 beleidsmatig relevant zijn.
Premie-uitgaven
De mutaties in de premie-uitgaven sinds het jaarverslag 2009 en de 1e suppletore wet 2010 zijn toegelicht. Zonodig worden ook één of meer belangrijke mutaties uit het jaarverslag 2009 en de 1e suppletore wet 2010 genoemd en inhoudelijk toegelicht. Voor een beknopt premiebeeld wordt u verwezen naar de bijlage Financieel beeld zorg.
Bij de premie-uitgaven geven de premietabellen voor de betreffende artikelen een overzicht van de premie-uitgaven en de financiering van die uitgaven.
Deze tabellen zijn verdeeld in twee blokken:
• De opbouw van de uitgaven-/ontvangstenstand sinds de VWS-begroting 2010 (A);
• Het financieringsblok (B);
A. De uitgaven in dit blok omvatten niet alleen mutaties die het resultaat zijn van politieke prioriteitenstelling (zowel intensiveringen als maatregelen) of autonome ramingsbijstellingen (bijvoorbeeld loon- en prijsbijstellingen), herschikkingen en technische mutaties, maar ook mutaties die voortkomen uit de actualisering van de zorguitgaven tot en met het jaar 2010.
B. Het financieringsblok geeft aan op welke wijze de uitgaven gefinancierd worden in het desbetreffende jaar. De financiering kan op diverse manieren plaatsvinden, namelijk via de AWBZ, de Zvw, de eigen betalingen AWBZ en de eigen betalingen Zvw.
In verschillende tabellen is sprake van een «mutatie financieringsachterstand». De mutaties in de financieringsachterstanden of -voorsprongen worden ook wel een financieringsschuif genoemd, in de bijlage Financieel beeld zorg (paragraaf 4.1) wordt hier nader op ingegaan.
Beleidsartikel 41 Volksgezondheid
Begroting
2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|
Stand ontwerpbegroting 2010 | 679 697 | 668 059 | 640 961 | 625 732 | 623 474 | 623 474 |
Mutatie NvW 2010 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie amendement 2010 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie 1e suppletore begroting 2010 | 180 946 | 33 211 | 24 070 | 22 445 | 10 935 | 3 091 |
Nieuwe mutaties | – 19 261 | – 14 918 | – 10 500 | – 7 742 | – 7 676 | – 6 362 |
Stand ontwerpbegroting 2011 | 841 382 | 686 352 | 654 531 | 640 435 | 626 733 | 620 203 |
2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|
Stand ontwerpbegroting 2010 | 21 653 | 15 623 | 15 623 | 15 623 | 15 623 | 15 623 |
Mutatie 1e suppletore begroting 2010 | – 7 963 | 4 109 | 9 315 | 6 995 | 7 174 | 1 100 |
Nieuwe mutaties | 4 142 | – 5 886 | – 7 000 | – 7 000 | – 6 900 | – 6 900 |
Stand ontwerpbegroting 2011 | 17 832 | 13 846 | 17 938 | 15 618 | 15 897 | 9 823 |
2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|
Loonbijstelling tranche 2010, kader Rijksbegroting in enge zin. | 1 192 | 7 062 | 6 780 | 6 582 | 6 548 | 6 548 |
Loonbijstelling tranche 2010, kader Niet tot een ijklijn behorend (Abortusklinieken). | 146 | 146 | 146 | 146 | 146 | 146 |
Ombuigingsmaatregelen. Dit betreft onder andere de actualisatie van beleidsvoornemens, beëindiging van de griepverzekering en latere betaling van voorschot bijdrage VWA. | – 5 356 | – 8 356 | – 2 956 | 0 | 0 | 0 |
Lagere uitgaven Griepvaccins. | – 21 000 | 0 | 0 | 0 | 0 | 0 |
Er worden minder subsidies aan ZonMw verstrekt voor het doen van onderzoeken naar de zorgsector. | 0 | – 10 000 | – 10 000 | – 10 000 | – 10 000 | – 10 000 |
| ||||||
BTW-compensatie opdrachtgevers RIVM. Als gevolg van de uitplaatsingstrajecten bij het RIVM zullen opdrachtgevers voortaan BTW over de opdrachten moeten betalen. In de oorspronkelijke opdrachtgeversbudgetten is hier geen rekening mee gehouden. | 0 | 4 635 | 4 635 | 4 635 | 4 635 | 4 635 |
FES: terugbetalingsregeling RSV-vaccin. De terugbetalingsregeling voor het RSV-vaccin is aangepast als gevolg van gewijzigde omstandigheden (waaronder vertraging van het project). | 0 | – 7 000 | – 7 000 | – 7 000 | – 6 900 | – 3 500 |
Overboeking vanuit de premie voor nadere maatregelen stuurgroep Zwangerschap en geboorte. | 0 | 700 | 0 | 0 | 0 | 0 |
Premie
2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|---|
A. Opbouw uitgaven vanaf ontwerpbegroting 2010 | |||||||
Stand ontwerpbegroting 2010 | 108,5 | 107,8 | 107,4 | 107,4 | 107,4 | 107,4 | 107,4 |
Mutatie jaarverslag 2009/1e suppletore begroting 2010 | 0,0 | 0,0 | 0,0 | 0,0 | 0,0 | 0,0 | 0,0 |
Nieuwe mutaties | 0,0 | – 5,2 | – 0,2 | – 0,2 | – 0,2 | – 0,2 | – 0,2 |
Stand ontwerpbegroting 2011 | 108,5 | 102,6 | 107,2 | 107,2 | 107,2 | 107,2 | 107,2 |
B. Financiering | |||||||
AWBZ | 99,8 | 86,9 | 107,2 | 107,2 | 107,2 | 107,2 | 107,2 |
Mutatie financieringsachterstand | 8,7 | 15,7 | 0,0 | 0,0 | 0,0 | 0,0 | 0,0 |
2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|---|
Op basis van de gegevens van de NZa en het CVZ zijn na het verschijnen van de 1e suppletore begroting 2010 de zorguitgaven geactualiseerd. Uit deze actualisering volgt voor 2010 een meevaller van € 5 miljoen. | – 5,0 | ||||||
De vergoeding voor de loon- en prijsontwikkeling wordt voor alle zorgsectoren in eerste instantie gereserveerd op nominaal en onvoorzien. Daar staat de raming voor 2010–2015. De tranche 2010 wordt nu toebedeeld aan de sectoren. | – 0,2 | – 0,2 | – 0,2 | – 0,2 | – 0,2 | – 0,2 |
Beleidsartikel 42 Gezondheidszorg
Begroting
2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|
Stand ontwerpbegroting 2010 | 7 472 005 | 7 916 237 | 8 285 505 | 8 748 339 | 9 128 876 | 9 128 876 |
Mutatie NvW 2010 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie amendement 2010 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie 1e suppletore begroting 2010 | 239 277 | 336 912 | 389 652 | 406 209 | 431 713 | 869 660 |
Nieuwe mutaties | – 198 942 | 218 503 | 107 628 | – 295 783 | 12 601 | 418 275 |
Stand ontwerpbegroting 2011 | 7 512 340 | 8 471 652 | 8 782 785 | 8 858 765 | 9 573 190 | 10 416 811 |
2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|
Stand ontwerpbegroting 2010 | 77 162 | 66 638 | 21 066 | 23 201 | 16 026 | 16 026 |
Mutatie 1e suppletore begroting 2010 | 21 759 | – 9 661 | 16 546 | 4 628 | 0 | 0 |
Nieuwe mutaties | 39 086 | 65 395 | 33 483 | 30 137 | 22 600 | 4 500 |
Stand ontwerpbegroting 2011 | 138 007 | 122 372 | 71 095 | 57 966 | 38 626 | 20 526 |
2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|
Loonbijstelling tranche 2010, kader Rijksbegroting in enge zin. | 3 599 | 4 759 | 4 540 | 4 378 | 4 379 | 4 379 |
Ombuigingsmaatregelen. Dit betreft onder andere de actualisatie van beleidsvoornemens op het gebied van beroepen en opleidingen, curatieve zorg, geneesmiddelen en orgaandonatie. | -5 510 | -3 699 | -2 681 | 0 | 0 | 0 |
Opleidingsfonds: een deel van de beschikbare opleidingsplaatsen is in 2009 onder andere door late instroom niet volledig ingevuld. De periode om de beschikbare capaciteit volledig op te leiden wordt daardoor langer, waardoor de benodigde middelen ook naar achteren verschuiven. | 0 | 0 | 0 | 0 | 19 450 | 19 450 |
FES: aanpassen raming TI Pharma. | -207 | 135 | 35 | 37 | 0 | 0 |
FES: aanpassen raming BSIK. | 1 392 | 160 | -1 552 | 0 | 0 | 0 |
FES: toekennen raming nieuw project «Gezond ouder worden». | 500 | 3 000 | 4 000 | 2 500 | 0 | 0 |
FES: toekennen raming nieuw project Lifelines en Health. | 5 000 | 15 000 | 21 500 | 21 500 | 18 000 | 0 |
Enveloppe-middelen: overboeking van artikel 42 (42.3.2) naar artikel 43 (43.3.3). Betreft technische herschikking binnen het budget voor het stagefonds. | 0 | -2 284 | 0 | 0 | 0 | 0 |
Bijstelling van de uitgavenraming Zorgtoeslag n.a.v. actuele ramingen van het CPB (de MEV). | – 214 399 | 118 687 | 56 331 | – 267 073 | – 119 203 | 129 784 |
Bijstelling van de Rijksbijdrage Zvw (ten behoeve van kinderen tot 18 jaar) n.a.v. actuele ramingen van het CPB (de MEV). | 0 | 43 000 | – 22 200 | – 88 500 | 57 800 | 223 900 |
Overboeking vanuit de premie voor nadere maatregelen stuurgroep Zwangerschap en geboorte. | 0 | 2 000 | 3 100 | 3 500 | 2 100 | 1 900 |
Premie
2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|---|
A. Opbouw uitgaven vanaf ontwerpbegroting 2010 | |||||||
Stand ontwerpbegroting 2010 | 32 567,8 | 33 346,8 | 34 421,6 | 34 432,5 | 34 472,8 | 34 480,5 | 34 480,5 |
Mutatie jaarverslag 2009/1e suppletore begroting 2010 | 1 011,0 | 744,7 | 797,7 | 797,7 | 797,7 | 797,7 | 797,7 |
Nieuwe mutaties | 275,7 | 594,0 | – 613,1 | – 758,0 | – 770,2 | – 768,4 | – 767,5 |
Stand ontwerpbegroting 2011 | 33 854,5 | 34 685,5 | 34 606,2 | 34 472,2 | 34 500,3 | 34 509,8 | 34 510,7 |
B. Financiering | |||||||
AWBZ | 186,1 | 192,4 | 196,9 | 197,2 | 197,2 | 197,2 | 197,2 |
Zvw | 33 719,1 | 34 417,9 | 34 409,3 | 34 275,0 | 34 303,1 | 34 312,6 | 34 313,5 |
Mutatie financieringsachterstand | – 50,7 | 75,2 | 0,0 | 0,0 | 0,0 | 0,0 | 0,0 |
2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|---|
Op basis van de gegevens van de NZa en het CVZ zijn na het verschijnen van de 1e suppletore begroting 2010 de zorguitgaven geactualiseerd. Uit deze actualisering volgt per saldo voor 2011 een tegenvaller van € 297 miljoen. Deze tegenvaller bestaat voornamelijk uit hogere uitgaven bij de ziekenhuizen (€ 308 miljoen) en ZBC’s (€ 66 miljoen) en minder uitgaven bij de medisch specialisten (€ 75 miljoen) dan gemeld in de 1e suppletore begroting. | 275,7 | 296,6 | 296,6 | 296,6 | 296,6 | 296,6 | 296,6 |
Omdat het instrumentarium op basis van de aangepaste Wmg nog niet ingezet kan worden per 2011, wordt de aanvullende overschrijding bij de medisch specialisten op basis van de gegevens over 2009 (bovenop de € 512 miljoen) gecompenseerd door de tarieven bij de medisch specialisten verder te korten. | – 136,0 | – 136,0 | – 136,0 | – 136,0 | – 136,0 | ||
De NZa heeft de korting van medisch specialisten van € 512 miljoen gedifferentieerd in de tarieven verwerkt. Een deel van de korting in 2010 slaat echter neer in 2011. Daarom vindt een intertemporele compensatie plaats van € 33 miljoen van 2010 naar 2011. | 33,0 | – 33,0 | |||||
De overschrijding bij de ZBC’s wordt per 2012 geredresseerd door inzet van het Wmg instrumentarium uit het wetsvoorstel Wmg. | – 197,0 | – 197,0 | – 197,0 | – 197,0 | |||
Om de overschrijding bij de ziekenhuizen te compenseren wordt vanaf 2011 een structurele macrokorting doorgevoerd. | – 549,0 | – 549,0 | – 549,0 | – 549,0 | – 549,0 | ||
Bepaalde geneesmiddelen die extramuraal worden verstrekt en thans nog onder het gvs vallen, worden in de toekomst ingekocht door de ziekenhuizen omdat deze meer marktmacht hebben om te onderhandelen over de prijs. | – 50,0 | – 50,0 | – 50,0 | – 50,0 | – 50,0 | ||
Met de ambulancesector is een convenant afgesloten waarin overeenstemming is bereikt over het behalen van meer efficiency. In verband hiermee zijn de beschikbare middelen oplopend neerwaarts bijgesteld. | – 13,0 | – 25,0 | – 39,0 | – 39,0 | – 39,0 | ||
Vooruitlopend op het kostenonderzoek van de NZa met betrekking tot de kosten van de eerstelijnsdiagnostiek wordt een structurele besparing verwerkt van € 60 miljoen binnen het kader van de ziekenhuizen en de overige curatieve zorg. | – 60,0 | – 60,0 | – 60,0 | – 60,0 | – 60,0 | ||
Bij een eventuele overgang naar prestatiebekostiging worden ziekenhuizen volledig risicodragend voor hun kapitaallasten. Om ziekenhuizen in de gelegenheid te stellen zich voor te bereiden op deze nieuwe situatie is een overgangsregeling voor de kapitaallasten uitgewerkt. Deze overgangsregeling biedt instellingen met ingang van 2011 gedurende een periode van 6 jaar een in omvang afnemende garantie op de kapitaallastenvergoeding die zij onder budgetbekostiging zouden hebben gehad. Hierdoor neemt het risico dat instellingen over hun kapitaallasten lopen geleidelijk toe. | 75,0 | 75,0 | 75,0 | 75,0 | |||
De geraamde uitgaven aan de ziekte van Parkinson en voor COPD zijn vanaf 2012 verlaagd met respectievelijk € 35 miljoen en € 40 miljoen vanwege het aanpassen van zorgstandaarden die meer samenhang van zorg bewerkstelligen. In 2011 is het mogelijk al een deel van deze besparing te realiseren. | – 40,0 | – 75,0 | – 75,0 | – 75,0 | – 75,0 | ||
Een stepped care benadering voor lumbale hernia en percutane cardiale interventies (dotteren met of zonder stentplaatsing) levert vanaf 2012 € 60 miljoen op, omdat minder snel onnodig en duurder behandeld wordt. In 2011 is het mogelijk al een deel van deze besparing te realiseren. | – 30,0 | – 60,0 | – 60,0 | – 60,0 | – 60,0 | ||
Door aanscherping van het toezicht zal het aantal wondinfecties na een operatie verminderen. | – 15,0 | – 15,0 | – 15,0 | – 15,0 | – 15,0 | ||
De NZa heeft per 1 januari 2010 beleidsregels verloskunde vastgesteld die onder andere uitgaan van een lagere rekennorm voor het aantal bevallingen (van 110 naar 105 per jaar) en een stijging van het norminkomen. De tarieven worden tussen 2010 en 2012 in drie stappen verhoogd naar het door de NZa voorgestelde niveau. De eerste stap (€ 10 miljoen) is reeds bij Eerste suppletore begroting verwerkt. | 14,0 | 28,0 | 28,0 | 28,0 | 28,0 | ||
Verzekerden van 18 jaar en ouder die fysiotherapie of oefentherapie nodig hebben (in verband met een chronische aandoening), betalen per 1 januari 2011 de eerste twaalf behandelingen zelf (was voorheen negen behandelingen). Deze maatregel levert een besparing op van € 30 miljoen. | – 30,0 | – 30,0 | – 30,0 | – 30,0 | – 30,0 | ||
De in het basispakket opgenomen mondzorg wordt voor mensen van 18 jaar en ouder uit het verzekerde pakket verwijderd. Tot 1 januari 2011 was deze mondzorg in het verzekerde pakket opgenomen voor mensen tot 22 jaar. | – 100,0 | – 100,0 | – 100,0 | – 100,0 | – 100,0 | ||
Anticonceptiva voor vrouwen ouder dan 21 jaar wordt uit het verzekerde pakket verwijderd. | – 32,0 | – 32,0 | – 32,0 | – 32,0 | – 32,0 | ||
Extracties van solitaire gebitselementen door tandheelkundige specialisten worden uit het verzekerde pakket verwijderd. | – 5,0 | – 5,0 | – 5,0 | – 5,0 | – 5,0 | ||
Gebruik van antidepressiva bij milde tot matige depressie wordt uit het verzekerde pakket verwijderd. | – 20,0 | – 20,0 | – 20,0 | – 20,0 | – 20,0 | ||
Eenvoudige mobiliteitshulpen zoals krukken, loophekjes, loophulpen, rollators en serveerwagens worden uit het verzekerde pakket verwijderd. | – 20,5 | – 20,5 | – 20,5 | – 20,5 | – 20,5 | ||
Omdat een aantal zorgverzekeraars het beleid ten aanzien van de inkoop van geneesmiddelen vanaf januari 2011 uitbreidt, zal een besparing van jaarlijks € 30 miljoen op het geneesmiddelenkader optreden. De uitbreiding behelst met name niet-generieke geneesmiddelen. | – 30,0 | – 30,0 | – 30,0 | – 30,0 | – 30,0 | ||
Voor verzekerden van 18 jaar en ouder die tweedelijns ggz nodig hebben, wordt een eigen bijdrage ingevoerd. Deze eigen bijdrage bedraagt € 80 voor dbc’s met een behandeltijd van minder dan 100 minuten. Voor alle overige dbc’s zal een eigen bijdrage van € 175 worden ingevoerd. De opbrengst van deze maatregel is geraamd op € 110 miljoen per jaar. | – 110,0 | – 110,0 | – 110,0 | – 110,0 | – 110,0 | ||
De geraamde uitgaven voor de keten dbc’s zijn vanaf 2010 neerwaarts bijgesteld omdat de keten dbc hartfalen vooralsnog niet van start gaat, de keten COPD op 1 juli 2010 is gestart en de POH pas met ingang van 1 januari 2011 via de ketens gefinancierd kan worden. De bedragen waarmee de keten dbc’s neerwaarts zijn bijgesteld zijn teruggeboekt naar de sectoren (extramurale zorg, eerstelijnssectoren en ziekenhuizen) waaruit de bedragen voor de keten dbc’s vorig jaar zijn onttrokken. | – 13,9 | 0,9 | 0,9 | 0,9 | 0,9 | 0,9 | |
Met ingang van 2011 komen programma’s om te stoppen met roken in het basispakket zoals het CVZ heeft geadviseerd. De daarvoor gereserveerde middelen op artikel 99 worden toegevoegd aan de middelen voor «chronische keten-dbc's en geïndiceerde preventie» op artikel 42 | 20,0 | 20,0 | 20,0 | 20,0 | 20,0 | ||
In de begroting 2010 stond aangekondigd dat VWS voor alle vrije beroepsbeoefenaren (medisch specialisten, huisartsen, kraamzorg, verloskunde, paramedici, tandheelkunde en apothekers) het tarief voor de tweede helft van 2009 en voor heel 2010 niet zou indexeren. Dit betreft een technische overheveling van artikel 99. | 57,5 | 94,3 | 94,3 | 94,3 | 94,3 | 94,3 | |
De vergoeding voor de loon- en prijsontwikkeling wordt voor alle zorgsectoren in eerste instantie gereserveerd op nominaal en onvoorzien. Daar staat de raming voor 2010–2015. De tranche 2010 wordt nu toebedeeld aan de sectoren (onder gelijkmatige verlaging van artikel 99). | 205,8 | 217,6 | 223,9 | 225,0 | 226,0 | 226,2 |
Beleidsartikel 43 Langdurige zorg
Begroting
2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|
Stand ontwerpbegroting 2010 | 5 990 885 | 5 860 956 | 5 805 804 | 5 845 228 | 5 873 096 | 5 873 096 |
Mutatie NvW 2010 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie amendement 2010 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie 1e suppletore begroting 2010 | 19 339 | 311 240 | 333 043 | 330 045 | 330 804 | 344 804 |
Nieuwe mutaties | 16 328 | 30 026 | 111 633 | 221 273 | 319 544 | 434 353 |
Stand ontwerpbegroting 2011 | 6 026 552 | 6 202 222 | 6 250 480 | 6 396 546 | 6 523 444 | 6 652 253 |
2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|
Stand ontwerpbegroting 2010 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie 1e suppletore begroting 2010 | 0 | 0 | 0 | 0 | 0 | 0 |
Nieuwe mutaties | 1 400 | 0 | 0 | 0 | 0 | 0 |
Stand ontwerpbegroting 2011 | 1 400 | 0 | 0 | 0 | 0 | 0 |
2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|
Loonbijstelling tranche 2010, kader Rijksbegroting in enge zin. | 3 814 | 3 280 | 2 743 | 2 873 | 2 732 | 2 732 |
Ombuigingsmaatregelen. Dit betreft de actualisatie van diverse beleidsvoornemens. | -1 550 | -1 000 | -10 330 | 0 | 0 | 0 |
Benodigde middelen voor het ontwikkelen, onderhouden en actualiseren van kwaliteitsindicatoren per sector. Vanaf 2012 kunnen burgers op kiesbeter.nl voor 80 aandoeningen zien welke kwaliteit de ziekenhuizen bieden. | 0 | 5 500 | 0 | 0 | 0 | 0 |
Overboeking vanuit de premie voor de uitvoeringskosten pgb-maatregelen. De genomen maatregelen bij de pgb's leiden tot extra uitvoeringskosten bij de zorgkantoren en het CIZ. De opbrengst van de maatregelen vallen onder het BKZ, maar de uitvoeringskosten staan op de begroting van VWS. | 0 | 10 000 | 10 000 | 10 000 | 10 000 | 10 000 |
Extrapolatie 2015 van de uitgaven in het kader van de Wet tegemoetkoming chronisch zieken en gehandicapten (Wtcg) (kader Zorg). | 0 | 0 | 0 | 0 | 0 | 5 309 |
Bijstelling van de Rijksbijdrage in de kosten van kortingen (BIKK) n.a.v. de actuele ramingen van het CPB (de MEV). | 7 900 | 4 400 | 106 300 | 205 400 | 312 400 | 421 900 |
Per 1 januari 2009 is de Wet tegemoetkoming chronisch zieken en gehandicapten (Wtcg) ingevoerd. Deze mutatie betreft de indexatie voor 2010. | 5 000 | 3 000 | 3 000 | 3 000 | 3 000 | 3 000 |
Enveloppemiddelen: maatschappelijke innovatie. Betreft extra budget voor het project «Regelhulp» in 2011. Het kabinet heeft destijds budget beschikbaar gesteld ten behoeve van een investeringsimpuls voor ICT-projecten in maatschappelijke domeinen (IMD). Daarbij is afgesproken om twee rondes te houden voor de verdeling van middelen. De eerste ronde is eind 2008 geopend en maart 2009 gesloten. De tweede ronde is eind oktober 2009 geopend en de besluitvorming is inmiddels afgerond. | 0 | 3 632 | 0 | 0 | 0 | 0 |
Enveloppemiddelen: overboeking van artikel 42 (42.3.2) naar artikel 43 (43.3.3). Betreft technische herschikking binnen het budget voor het stagefonds. | 0 | 2 284 | 0 | 0 | 0 | 0 |
Premie
2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|---|
A. Opbouw uitgaven vanaf ontwerpbegroting 2010 | |||||||
Stand ontwerpbegroting 2010 | 22 532,4 | 22 484,6 | 23 062,0 | 23 368,2 | 23 452,0 | 23 454,3 | 23 454,3 |
Mutatie jaarverslag 2009/1e suppletore begroting 2010 | 216,7 | 510,2 | 440,7 | 394,4 | 394,4 | 394,4 | 394,4 |
Nieuwe mutaties | 131,7 | 557,3 | 176,1 | 30,6 | 34,7 | 35,5 | 35,5 |
Stand ontwerpbegroting 2011 | 22 880,8 | 23 552,1 | 23 678,8 | 23 793,2 | 23 881,1 | 23 884,2 | 23 884,2 |
B. Financiering | |||||||
AWBZ | 22 953,1 | 23 598,4 | 23 678,8 | 23 793,2 | 23 881,1 | 23 884,2 | 23 884,2 |
Mutatie financieringsachterstand | – 72,3 | – 46,3 | 0,0 | 0,0 | 0,0 | 0,0 | 0,0 |
2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|---|
Op basis van de gegevens van de NZa en het CVZ zijn na het verschijnen van de 1e suppletore begroting 2010 de zorguitgaven geactualiseerd. Uit deze actualisering volgt per saldo voor 2011 een tegenvaller van € 351 miljoen. Deze tegenvaller bestaat uit hogere uitgaven bij de zorg in natura door AWBZ-instellingen (€ 233 miljoen), bovenbudgettaire vergoedingen in de AWBZ (€ 5 miljoen) en persoonsgebonden budgetten (pgb) (€ 113 miljoen). | 131,7 | 257,3 | 351,3 | 406,3 | 456,3 | 506,3 | 556,3 |
Het gaat hier om de uitgaven van hulpmiddelen en rolstoelen die niet vallen onder de hulpmiddelenvergoeding in het budget van de instellingen. De bovenbudgettaire vergoedingen kennen de laatste jaren een sterke groei. De bovenbudgettaire vergoedingen zullen daarom worden omgezet in een bedrag per geleverd zorgzwaartepakket (ZZP). | – 20,0 | – 20,0 | – 20,0 | – 20,0 | |||
De bonus-malusregeling in de AWBZ wordt per 2011 beëindigd. | – 60,0 | – 60,0 | – 60,0 | – 60,0 | – 60,0 | ||
De contracteerruimte in de AWBZ wordt structureel verlaagd (€ 142 miljoen). Met de taakstelling best practices en de maatregel ontbureaucratisering AWBZ uit de begroting 2010 komt de totale verlaging van de contracteerruimte in 2011 uit op € 287 miljoen. Zorgkantoren zullen scherp inkopen door voor goed presterende instellingen hogere tarieven te hanteren dan voor minder presterende instellingen. | – 142,0 | – 142,0 | – 142,0 | – 142,0 | – 142,0 | ||
De budgettaire gevolgen van de ingebruikname van nieuwe capaciteit worden onder de contracteerruimte gebracht. | – 100,0 | – 150,0 | – 200,0 | – 250,0 | |||
Deze maatregel betreft het invoeren van een minimum eigen bijdrage van circa € 400 euro per maand in het hoge intramurale eigen bijdrage regime voor cliënten die langdurig (> 0,5 jaar) worden verzorgd. Intramurale cliënten vallen het eerste half jaar onder het lage regime en zijn dus in die periode van deze maatregel uitgezonderd. | – 60,0 | – 80,0 | – 80,0 | – 80,0 | – 80,0 | ||
Dit betreft de opbrengst van een pakket aan maatregelen ten aanzien van de pgb’s. De maatregelen betreffen het verlagen van de tarieven, het harmoniseren van de indicatiestelling van de Bureaus Jeugdzorg en het CIZ en, ten slotte, het aanscherpen van toegang tot en controle van het gebruik van pgb’s. Bij de maatregelen gericht op de Bureaus Jeugdzorg is sprake van een ingroeitraject zodat de verwachte ombuigingen in 2011 lager zijn dan in latere jaren. | – 210,0 | – 260,0 | – 260,0 | – 260,0 | – 260,0 | ||
Door de NZa zal een rente-aanpassing worden gedaan bij de regeling kleinschalige wooninitiatieven. In plaats van een rentepercentage van 6,5% zal 6,1% worden gehanteerd. | – 10,0 | – 10,0 | – 10,0 | – 10,0 | |||
In de begroting 2010 is voor de langdurige zorg een maatregel van € 10 miljoen verwerkt voor het aanpakken van topinkomens. Omdat de Wet Normering Topinkomens nog niet aangenomen is kan deze besparing niet per 2011 worden gerealiseerd. | 10,0 | ||||||
Het betreft de middelen voor uitzonderingsgevallen op het handhaven van het pgb-subsidieplafond vanaf 1 juli 2010. Hiermee wordt uitvoering gegeven aan de motie Van der Veen c.s. (Kamerstuk 32 123 XVI, nr.149). | 13,0 | ||||||
Betreft het overhevelen naar de VWS-begroting t.b.v. de uitvoeringskosten van zorgkantoren en het CIZ bij het realiseren van de maatregel «oorspronkelijke doelstelling pgb’s». | – 10,0 | – 10,0 | – 10,0 | – 10,0 | – 10,0 | ||
De vergoeding voor de loon- en prijsontwikkeling wordt voor alle zorgsectoren in eerste instantie gereserveerd op nominaal en onvoorzien. Daar staat de raming voor 2010–2015. De tranche 2010 wordt nu toebedeeld aan de sectoren (onder gelijkmatige verlaging van artikel 99). | 287,0 | 286,8 | 296,3 | 300,4 | 301,2 | 301,2 |
Beleidsartikel 44 Maatschappelijke ondersteuning
Begroting
2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|
Stand ontwerpbegroting 2010 | 304 071 | 301 975 | 299 776 | 299 731 | 300 731 | 300 731 |
Mutatie NvW 2010 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie amendement 2010 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie 1e suppletore begroting 2010 | – 12 135 | – 11 725 | – 16 365 | – 17 365 | – 17 365 | – 17 365 |
Nieuwe mutaties | – 7 403 | – 104 189 | – 95 496 | – 87 300 | – 87 300 | – 87 300 |
Stand ontwerpbegroting 2011 | 284 533 | 186 061 | 187 915 | 195 066 | 196 066 | 196 066 |
2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|
Stand ontwerpbegroting 2010 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie 1e suppletore begroting 2010 | 0 | 0 | 0 | 0 | 0 | 0 |
Nieuwe mutaties | 9 413 | 0 | 0 | 0 | 0 | 0 |
Stand ontwerpbegroting 2011 | 9 413 | 0 | 0 | 0 | 0 | 0 |
2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|
Loonbijstelling tranche 2010, kader Rijksbegroting in enge zin. | 1 513 | 1 490 | 1 483 | 1 459 | 1 459 | 1 459 |
Ombuigingsmaatregelen met betrekking tot de Motie van Geel door beëindiging van de subsidierekening arbeidsmarktaangelegenheden | 0 | – 7 000 | – 7 000 | 0 | 0 | 0 |
Overboeking naar het Gemeentefonds. De specifieke uitkering «Vrouwenopvang» wordt vanaf 2011 een decentralisatieuitkering en wordt overgeheveld naar het Gemeentefonds. | 0 | -88 979 | -88 979 | -88 759 | -88 759 | -88 759 |
Overboeking naar het Gemeentefonds. Betreft restmiddelen van de brede doeluitkering «Maatschappelijke Opvang». Vanaf 2010 is deze uitkering een decentralisatieuitkering en is overgeheveld naar het Gemeentefonds. | – 10 300 | – 9 700 | – 1 000 | 0 | 0 | 0 |
Premie
2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|---|
A. Opbouw uitgaven vanaf ontwerpbegroting 2010 | |||||||
Stand ontwerpbegroting 2010 | 177,8 | 178,0 | 178,1 | 178,3 | 178,3 | 178,3 | 178,3 |
Mutatie jaarverslag 2009/1e suppletore begroting 2010 | 0,3 | 0,0 | 0,0 | 0,0 | 0,0 | 0,0 | 0,0 |
Nieuwe mutaties | 0,0 | 2,7 | 2,7 | 2,8 | 2,8 | 2,8 | 2,8 |
Stand ontwerpbegroting 2011 | 178,1 | 180,7 | 180,8 | 181,1 | 181,1 | 181,1 | 181,1 |
B. Financiering | |||||||
AWBZ | 178,1 | 180,7 | 180,8 | 181,1 | 181,1 | 181,1 | 181,1 |
Mutatie financieringsachterstand | 0,0 | 0,0 | 0,0 | 0,0 | 0,0 | 0,0 | 0,0 |
2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|---|
De vergoeding voor de loon- en prijsontwikkeling wordt voor alle zorgsectoren in eerste instantie gereserveerd op nominaal en onvoorzien. Daar staat de raming voor 2010–2015. De tranche 2010 wordt nu toebedeeld aan de sectoren (onder gelijkmatige verlaging van artikel 99). | 2,7 | 2,7 | 2,8 | 2,8 | 2,8 | 2,8 |
Beleidsartikel 46 Sport
Begroting
2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|
Stand ontwerpbegroting 2010 | 144 186 | 136 950 | 126 791 | 126 956 | 127 049 | 127 049 |
Mutatie NvW 2010 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie amendement 2010 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie 1e suppletore begroting 2010 | – 14 972 | 128 | 128 | 128 | 70 | 70 |
Nieuwe mutaties | – 11 765 | 1 467 | – 1 141 | 1 151 | 1 152 | 1 152 |
Stand ontwerpbegroting 2011 | 117 449 | 138 545 | 125 778 | 128 235 | 128 271 | 128 271 |
2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|
Stand ontwerpbegroting 2010 | 870 | 870 | 870 | 870 | 870 | 870 |
Mutatie 1e suppletore begroting 2010 | 0 | 0 | 0 | 0 | 0 | 0 |
Nieuwe mutaties | 500 | 0 | 0 | 0 | 0 | 0 |
Stand ontwerpbegroting 2011 | 1 370 | 870 | 870 | 870 | 870 | 870 |
2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|
Loonbijstelling tranche 2010, kader Rijksbegroting in enge zin. | 459 | 1 237 | 1 155 | 1 157 | 1 158 | 1 158 |
Ombuigingsmaatregelen. Dit betreft onder andere bijstelling van diverse beleidsvoornemens en ruimte binnen de middelen voor de «Impuls brede scholen en cultuur». | – 4 500 | – 2 870 | – 2 290 | 0 | 0 | 0 |
Overboeking vanuit het BKZ voor de uitvoering van de pilots Beweegkuur. De Beweegkuur wordt met ingang van 2012 in het verzekerde pakket opgenomen. De lopende pilots worden in 2011 vanuit de begroting voortgezet. Binnen de premie gereserveerde middelen voor 2011 worden daartoe overgeheveld naar de begroting. | 0 | 3 000 | 0 | 0 | 0 | 0 |
Overboeking naar het Gemeentefonds. Betreft het restant 2010 voor de «Impuls Brede Scholen». | – 7 766 | 0 | 0 | 0 | 0 | 0 |
Beleidsartikel 47 Oorlogsgetroffenen en herinneringen WO II
Begroting
2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|
Stand ontwerpbegroting 2010 | 369 245 | 349 362 | 333 050 | 316 941 | 301 451 | 301 451 |
Mutatie NvW 2010 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie amendement 2010 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie 1e suppletore begroting 2010 | 4 579 | 4 426 | 3 911 | 3 074 | 1 929 | – 13 768 |
Nieuwe mutaties | 4 510 | 4 353 | 4 149 | 3 948 | 3 754 | 3 754 |
Stand ontwerpbegroting 2011 | 378 334 | 358 141 | 341 110 | 323 963 | 307 134 | 291 437 |
2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|
Stand ontwerpbegroting 2010 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie 1e suppletore begroting 2010 | 0 | 0 | 0 | 0 | 0 | 0 |
Nieuwe mutaties | 0 | 0 | 0 | 0 | 0 | 0 |
Stand ontwerpbegroting 2011 | 0 | 0 | 0 | 0 | 0 | 0 |
2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|
Loonbijstelling tranche 2010, kader Rijksbegroting in enge zin. | 4 600 | 4 353 | 4 149 | 3 948 | 3 754 | 3 754 |
Niet-beleidsartikel 98 Algemeen
Begroting
2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|
Stand ontwerpbegroting 2010 | 303 719 | 290 602 | 284 505 | 284 610 | 285 143 | 285 143 |
Mutatie NvW 2010 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie amendement 2010 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie 1e suppletore begroting 2010 | 36 722 | 15 161 | 13 746 | 13 310 | 12 146 | 12 146 |
Nieuwe mutaties | 2 454 | 1 994 | 943 | 947 | 978 | 943 |
Stand ontwerpbegroting 2011 | 342 895 | 307 757 | 299 194 | 298 867 | 298 267 | 298 232 |
2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|
Stand ontwerpbegroting 2010 | 4 080 | 4 080 | 4 080 | 4 080 | 4 080 | 4 080 |
Mutatie 1e suppletore begroting 2010 | 4 361 | 4 900 | 4 900 | 4 900 | 4 900 | 4 900 |
Nieuwe mutaties | 0 | 0 | 0 | 0 | 0 | 0 |
Stand ontwerpbegroting 2011 | 8 441 | 8 980 | 8 980 | 8 980 | 8 980 | 8 980 |
2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|
Loonbijstelling tranche 2010, kader Rijksbegroting in enge zin. | 1 635 | 949 | 925 | 937 | 967 | 967 |
Prijsbijstelling tranche 2010, HGIS-middelen. | 0 | 24 | 24 | 24 | 24 | 24 |
Ombuigingsmaatregelen. Dit betreft onder andere latere betaling van de eigenaarsbijdrage aan het RIVM en de prioritering binnen de informatiseringsagenda. | – 2 133 | 0 | 0 | 0 | 0 | 0 |
Project herhuisvesting IGZ vanaf 2009. Deze uitgaven zijn bestemd voor de herinrichting van het nieuwe pand in Utrecht. | 0 | 800 | 0 | 0 | 0 | 0 |
Overboeking naar het Ministerie van Algemene Zaken. Vanaf 2011 vindt een personele en financiële overgang plaats van directie Voorlichting en Communicatie naar het Ministerie van AZ. | 0 | – 304 | – 304 | – 304 | – 304 | – 304 |
Niet-beleidsartikel 99 Nominaal en onvoorzien
Begroting
2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|
Stand ontwerpbegroting 2010 | – 46 855 | – 51 068 | – 29 529 | – 10 266 | – 19 338 | – 19 338 |
Mutatie NvW 2010 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie amendement 2010 | 0 | 0 | 0 | 0 | 0 | 0 |
Mutatie 1e suppletore begroting 2010 | – 32 850 | 16 960 | 5 400 | – 9 097 | – 6 897 | 8 803 |
Nieuwe mutaties | 16 133 | – 14 250 | – 15 694 | – 16 521 | – 16 180 | – 16 180 |
Stand ontwerpbegroting 2011 | – 63 572 | – 48 358 | – 39 823 | – 35 884 | – 42 415 | – 26 715 |
2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|
Stand ontwerpbegroting 2010 | 4 200 | 4 900 | 4 900 | 4 900 | 4 900 | 4 900 |
Mutatie 1e suppletore begroting 2010 | 800 | 100 | 100 | 100 | 100 | 100 |
Nieuwe mutaties | 0 | 0 | 0 | 0 | 0 | 0 |
Stand ontwerpbegroting 2011 | 5 000 | 5 000 | 5 000 | 5 000 | 5 000 | 5 000 |
2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|
Loonbijstelling tranche 2010, kader Rijksbegroting in enge zin. | – 30 142 | – 29 129 | – 27 350 | – 21 480 | – 21 143 | – 21 143 |
Prijsbijstelling tranche 2010, kader Rijksbegroting in enge zin. | 0 | 6 725 | 6 347 | 6 318 | 6 236 | 6 236 |
Prijsbijstelling tranche 2010, kader Niet tot een ijklijn behorend (Abortusklinieken). | 0 | 33 | 33 | 33 | 33 | 33 |
Prijsbijstelling tranche 2010, kader Zorg (Opleidingsfonds en Forfaits Chronisch Zieken en Gehandicapten). | 0 | 10 363 | 10 472 | 10 594 | 10 680 | 10 680 |
Ombuigingsmaatregelen. Dit betreft een deel van de gereserveerde middelen voor prijsbijstelling tranche 2010 ter dekking van de begrotingsproblematiek. | 0 | – 2 242 | – 500 | 0 | 0 | 0 |
Taakstelling ter dekking van de begrotingsproblematiek. | 0 | – 39 714 | – 16 316 | 0 | 0 | 0 |
Invulling van de taakstelling (zie ook toelichtingen op de ombuigingsmaatregelen op de artikelen 41 t/m 99). Dit betreft in 2011 verwachte hogere ontvangsten, de gereserveerde middelen voor prijsbijstelling tranche 2010 en overdekking uit ombuigingsmaatregelen 2012. Voor 2012 gaat het om een deel van de gereserveerde prijsbijstelling tranche 2010. | 46 275 | 39 714 | 23 606 | 0 | 0 | 0 |
Taaksteling Rijksdienst. Het kabinet heeft in het aanvullend beleidakkoord een besparing van € 3,2 miljard verondersteld uit onder andere de doelmatigheidstaakstelling. | 0 | 0 | – 11 986 | – 11 986 | – 11 986 | – 11 986 |
Premie
2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|---|
A. Opbouw uitgaven vanaf ontwerpbegroting 2010 | |||||||
Stand ontwerpbegroting 2010 | 179,7 | 934,8 | 1 821,0 | 4 952,8 | 8 342,2 | 11 978,6 | 11 978,6 |
Mutatie jaarverslag 2009/1e suppletore begroting 2010 | – 61,4 | – 303,2 | 17,8 | 93,7 | 200,7 | 325,4 | 329,0 |
Nieuwe mutaties | 0,0 | – 592,3 | – 637,8 | – 574,7 | – 224,6 | 399,4 | 5 485,2 |
Stand ontwerpbegroting 2011 | 118,3 | 39,3 | 1 201,0 | 4 471,8 | 8 318,3 | 12 703,4 | 17 792,8 |
B. Financiering | |||||||
AWBZ | – 0,1 | 15,6 | 444,6 | 1 800,3 | 3 360,9 | 5 206,5 | 7 419,4 |
Zvw | 118,4 | 23,7 | 756,4 | 2 671,5 | 4 957,4 | 7 496,9 | 10 373,4 |
Mutatie financieringsachterstand | 0,0 | 0,0 | 0,0 | 0,0 | 0,0 | 0,0 | 0,0 |
2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|---|
Met de leverancier is een contract afgesloten voor de jaarlijkse aanschaf van HPV-vaccins. Deze worden rechtstreeks via het NVI aangeschaft en lopen dus niet via het RVP. De opdrachtverlening verloopt via het RIVM/CIb. Daardoor moet het benodigd budget worden overgeheveld naar de VWS-begroting. | – 6,0 | ||||||
Als gevolg van het besluit om (uiterlijk) per 1-1-2012 de vaccinatie tegen Hepatitis B toe te voegen aan het RVP valt in 2010 € 10 miljoen vrij. | – 10,0 | ||||||
De BES-eilanden worden per 10 oktober 2010 als openbare lichamen onderdeel van Nederland. Rijksbreed is afgesproken dat het voorzieningenniveau op de BES-eilanden gefaseerd verbeterd zal worden richting Nederlands niveau. De minister van VWS draagt per 10 oktober 2010 de verantwoordelijkheid voor de rijkstaken op het terrein van zorg en welzijn op de BES-eilanden. De zorgkosten, beheerskosten en zorgontwikkelingskosten van de burgers op de BES-eilanden vallen vanaf de transitiedatum onder het Budgettair Kader Zorg. De totale uitgaven ten behoeve van de BES-eilanden worden via operationele doelstelling 42.4 «De burgers van de BES-eilanden kunnen gebruik maken van voorzieningen voor zorg en welzijn» op de VWS-begroting verantwoord. | – 1,5 | – 8,5 | – 13,9 | – 16,7 | – 20,4 | – 24,0 | |
Het streven is de preventieve interventie «beweegkuur» per 1 januari 2012 op te nemen in het verzekerde pakket. Volgens een raming in opdracht van het CVZ levert invoering binnen enkele jaren aanzienlijke netto besparingen op (besparingen hoger dan de kosten van de beweegkuur). De lopende pilots worden in 2011 vanuit de begroting voortgezet. Binnen de premie gereserveerde middelen voor 2011 worden daartoe overgeheveld naar de VWS-begroting. Overige gereserveerde middelen voor 2011 vallen grotendeels vrij. | – 12,0 | 39,0 | – 11,0 | – 21,0 | |||
In de begroting 2010 stond aangekondigd dat VWS voor alle vrije beroepsbeoefenaren (medisch specialisten, huisartsen, kraamzorg, verloskunde, paramedici, tandheelkunde en apothekers) het tarief voor de tweede helft van 2009 en voor heel 2010 niet zou indexeren. Dit betreft een technische overheveling naar artikel 42. | – 57,5 | – 94,3 | – 94,3 | – 94,3 | – 94,3 | – 94,3 | |
De raming van de loon- en prijsbijstelling is aangepast op basis van de meest recente macro-economische inzichten uit de MEV 2011 van het CPB. | 3,6 | – 3,7 | 204,0 | 656,0 | 1 373,0 | 2 653,8 | |
In de begroting 2010 is voor de curatieve zorg een maatregel van € 17 miljoen verwerkt voor het aanpakken van topinkomens. Omdat de Wet Normering Topinkomens nog niet aangenomen is kan deze besparing niet per 2011 worden gerealiseerd. | 17,0 | ||||||
Doelmatigheidskorting budget Wmo. | 50,0 | 50,0 | 50,0 | 50,0 | 50,0 | ||
De geraamde uitgaven voor de keten dbc’s zijn vanaf 2010 neerwaarts bijgesteld omdat de keten dbc hartfalen vooralsnog niet van start gaat, de keten COPD op 1 juli 2010 is gestart en de POH pas met ingang van 1 januari 2011 via de ketens gefinancierd kan worden. De bedragen waarmee de keten dbc’s neerwaarts zijn bijgesteld zijn teruggeboekt naar de sectoren (extramurale zorg, eerstelijnssectoren en ziekenhuizen) waaruit de bedragen voor de keten dbc’s vorig jaar zijn onttrokken. | 13,9 | – 0,9 | – 0,9 | – 0,9 | – 0,9 | – 0,9 | |
Met ingang van 2011 komen programma’s om te stoppen met roken in het basispakket, zoals het CVZ heeft geadviseerd. De daarvoor gereserveerde middelen op artikel 99 worden toegevoegd aan de middelen voor «chronische keten-dbc’s en geïndiceerde preventie» op artikel 42. | – 20,0 | – 20,0 | – 20,0 | – 20,0 | – 20,0 | ||
Voor de jaren na Balkenende IV wordt groei per jaar gereserveerd. Dit betreft de extrapolatie naar 2015. | 3 420,8 | ||||||
De vergoeding voor de loon- en prijsontwikkeling wordt voor alle zorgsectoren in eerste instantie gereserveerd op nominaal en onvoorzien. Daar staat de raming voor 2010–2015. De tranche 2010 wordt nu toebedeeld aan de sectoren (onder gelijkmatige verlaging van artikel 99). | – 495,3 | – 506,9 | – 664,0 | – 696,5 | – 755,9 | – 357,1 |
2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|---|
A. Opbouw ontvangsten vanaf ontwerpbegroting 2010 | |||||||
Stand ontwerpbegroting 2010 | 2 951,3 | 2 975,2 | 3 260,9 | 3 409,1 | 3 577,2 | 3 747,9 | 3 747,9 |
Mutatie jaarverslag 2009/1e suppletore begroting 2010 | – 37,0 | – 120,0 | – 117,0 | – 117,0 | – 117,0 | – 117,0 | – 117,0 |
Nieuwe mutaties | 0,0 | 0,0 | 0,0 | 172,3 | 147,7 | 134,1 | 304,8 |
Stand ontwerpbegroting 2011 | 2 914,3 | 2 855,2 | 3 143,9 | 3 464,4 | 3 607,9 | 3 765,0 | 3 935,7 |
B. Financiering | |||||||
Eigen betaling AWBZ | 1 550,3 | 1 398,2 | 1 596,3 | 1 611,5 | 1 627,4 | 1 655,1 | 1 691,4 |
Eigen betaling Zvw | 1 364,0 | 1 457,0 | 1 547,6 | 1 852,9 | 1 980,5 | 2 109,9 | 2 244,3 |
Mutatie financieringsachterstand | 0,0 | 0,0 | 0,0 | 0,0 | 0,0 | 0,0 | 0,0 |
2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
|---|---|---|---|---|---|---|---|
Voor de jaren na Balkenende IV wordt groei per jaar gereserveerd. Dit betreft de extrapolatie naar 2015. | 166,5 | ||||||
Per 1 januari 2012 wordt het verplicht eigen risico voor verzekerden van achttien jaar en ouder met € 40 extra verhoogd. Dit is noodzakelijk om de collectieve zorguitgaven te beheersen. De jaarlijkse opbrengst van deze maatregel wordt geraamd op € 260 miljoen. Daarbij is rekening gehouden met extra uitgaven Compensatie Eigen Risico. | 260,0 | 260,0 | 260,0 | 260,0 |
8. Moties en toezeggingen
8.1 Door de Staten-Generaal aanvaarde moties
Omschrijving van de motie | Vindplaats | Stand van zaken |
|---|---|---|
Motie-Jan de Vries c.s. over een plan van aanpak gericht op het verminderen van de beleefde administratieve lasten met 25% in 2011. | Rapportage zal worden opgenomen in de monitor m.b.t. evaluatie sportbeleid die begin 2011 gereed zal zijn. | |
Motie-Jan de Vries c.s. over een plan van aanpak gericht op het behouden en versterken van de kracht van sportverenigingen. | Rapportage zal worden opgenomen in de monitor m.b.t. evaluatie sportbeleid die begin 2011 gereed zal zijn. | |
Motie-Atsma/Jan de Vries over onderzoek naar de haalbaarheid van topsportprogramma’s voor alle ministeries. | Resultaten worden na het aantreden van een nieuw kabinet gecommuniceerd aan de Kamer. | |
Gewijzigde motie-Wolbert c.s. over de gevolgen op de arbeidsmarkt van de wijziging van de Wmo. | De Tweede Kamer wordt in het najaar van 2010 geïnformeerd. | |
Motie-Koser Kaya c.s. over structurele versterking van de patiëntenorganisaties. | De Tweede Kamer is geïnformeerd per brief van 15 juli 2010. Na afronding van de evaluatie zal de Kamer medio 2011 nader geïnformeerd worden. | |
Motie-Sap over zuinige en schone energie in de zorgsector. | De motie is in behandeling. De Tweede Kamer wordt na het zomerreces 2010 geïnformeerd. | |
Motie-Wolbert c.s. over het inzetten van terug te ontvangen middelen in het stage- en opleidingsfonds. | Aan het einde van het begrotingsjaar 2010 is duidelijk of er eventueel middelen, die zij op basis van de eerdere motie-van Geel hebben gekregen terugkomen van zorgaanbieders. Dan kan worden bezien of die overgebleven middelen toegevoegd worden aan het stage- en opleidingsfonds. Vervolgens zal de Kamer worden geïnformeerd over de uitvoering van deze motie. | |
Gewijzigde motie-Atsma/Leijten over op alle kinderen in een achterstandssituatie richten van het programma Meedoen allochtone jeugd door sport. | Aan de motie is deels gevolg gegeven door het programma te verbreden van allochtone jeugd naar alle jeugd. Na het aantreden van een nieuw kabinet zal er een besluit worden genomen over een eventueel vervolg. | |
Motie-Van Dijken/Vendrik over overleg met zorgverzekeraars over medefinanciering van PGO-organisaties uit de middelen voor de Zorgverzekeringswet. | Besluitvorming hierover zal plaatsvinden na het aantreden van een nieuw kabinet. | |
Motie-Smilde c.s. over de kwaliteit, bereikbaarheid en continuïteit van de zorg in Zeeland. | Na ontvangst van het meerjarenbeleidsplan van de betrokken partijen zal de Kamer naar verwachting eind 2010 geïnformeerd worden over de uitvoering van deze motie. | |
Gewijzigde motie Sap c.s. over alternatieven voor dwangbehandeling. | Deze motie wordt meegenomen in het onderzoek naar «de separeerpraktijk in Nederland en de vorderingen die worden gemaakt bij het daadwerkelijk terugdringen van separaties». In augustus 2010 wordt het rapport opgeleverd. Het rapport zal in het najaar 2010 naar de Kamer worden gestuurd. | |
Motie Van Gerven over niet privatiseren van de kwaliteitsinformatie. | De Kamer ontvangt in november 2010 een tussenrapportage over de oprichting van het kwaliteitsinstituut. | |
Motie-Van Miltenburg over onderzoek naar de omvang van de groep licht verstandelijk gehandicapten. | De Kamer wordt medio december 2010 in de Voortgangsrapportage Wmo hierover geïnformeerd. | |
Motie-Van der Veen c.s. over meer uniformiteit in het preferentiebeleid. | De Kamer is geïnformeerd per brief van 8 januari 2010 (kamerstuk 29 477 nr. 125). Er wordt gewacht op afhandeling en uitkomst van de Commissie Alders. | |
Motie-Van der Veen over voorlichting over gebruik van geneesmiddelen. | De Kamer is geïnformeerd per brief van 8 januari 2010 (kamerstuk 29 477 nr. 125) waarin is gemeld dat de Tweede Kamer in een brief over het vervolgbeleid chronisch zieken en integrale bekostiging verder wordt geïnformeerd. | |
Motie-Schermers/Van der Veen over de consequenties van het niet leverbaar zijn van preferente middelen. | De Kamer is geïnformeerd per brief van 9 november 2009 (kamerstuk 29 477 nr. 123). Er wordt gewacht op afhandeling en uitkomst van de Commissie Alders. | |
Gewijzigde motie-Van der Veen c.s. over een eerste opzet voor invulling van de basiszorg. | Na het aantreden van een nieuw kabinet zal de Kamer worden geïnformeerd via een brief over cruciale zorgfuncties. | |
Motie-Van der Vlies c.s. over onderzoek naar een palliatieve zorgindicatie bij bepaalde ziektebeelden. | De Kamer is geïnformeerd in de brief d.d. 29 juni 2010 (kamerstuk 25 509 nr. 29). | |
Motie-Langkamp/Arib over een EHBO-certificaat voor alle kraamverzorgenden. | In het najaar 2010 zal de Kamer worden geïnformeerd. | |
Motie-Van Gerven over samenwerking tussen de Zeeuwse ziekenhuizen en één dottercentrum in Zeeland. | De Kamer is hierover geïnformeerd per brief van 29 juni 2010. | |
Motie-Van der Veen c.s. over afzien van invoering van eigen betalingen bij paramedische zorg en tweedelijn ggz-zorg. | De motie zal worden uitgevoerd. De Tweede Kamer zal hierover in het najaar 2010 worden geïnformeerd. | |
Motie-Van Miltenburg c.s. over opheffen van de aparte pgb-subsidieregeling. | De Kamer is hierover geïnformeerd per brief van 16 juli 2010. Najaar 2010 zal de Kamer nader worden geïnformeerd over de actuele stand van zaken. | |
Motie-Van der Veen c.s. over een uitzondering voor cliënten die zonder een pgb-toekenning gedwongen in een duurdere zorginstelling opgenomen worden. | De Kamer is hierover geïnformeerd per brief van 16 juli 2010. Najaar 2010 zal de Kamer nader worden geïnformeerd over de actuele stand van zaken. | |
Motie-Leijten/Wolbert over niet opheffen van de contracteerplicht. | Wordt meegenomen in de wijziging van het Besluit Zorgverzekering en Besluit Zorgaanspraken AWBZ. Deze wijziging ligt thans voor advies voor bij de Raad van State. | |
Motie-Schermers c.s. over de gezondheidsaspecten van vaste en vloeibare frituurvetten. | Deze motie komt terug in de jaarlijkse rapportage Convenant Gezond gewicht. | |
Motie-Wiegman-van Meppelen Scheppink c.s. over implementatie van de Epode-aanpak in alle Nederlandse gemeenten. | Deze motie komt terug in de jaarlijkse rapportage Convenant Gezond gewicht. | |
Motie-Ouwehand over de ethische afweging of gebruik wordt gemaakt van proefdieren. | De Tweede Kamer zal geïnformeerd worden via de reactie op de trendanalyse. Deze zal na het aantreden van een nieuw kabinet naar de Kamer worden gezonden. | |
Motie-Ormel c.s. over instelling van een brede commissie dierproevenbeleid. | Naar verwachting zal de Commissie Ormel na de zomer 2010 worden ingesteld en zal de Kamer hierover kort daarna worden geïnformeerd. | |
Motie-Schermers c.s. over loskoppelen van de bestaande functies van de bijsluiter. | Eind 2010 zal een onderzoek naar de mogelijkheden worden gestart. Na uitkomst van dit onderzoek zal de Kamer worden geïnformeerd. | |
Motie-Van der Veen c.s. over de samenwerking tussen zorgverzekeraars en apothekers. | De Kamer is geïnformeerd per brief van 8 januari 2010 (kamerstuk 29 477 nr. 125). Er wordt gewacht op afhandeling en uitkomst van de Commissie Alders. | |
Motie Arib c.s. over een register voor banden tussen farmaceutische bedrijven en artsen/onderzoekers. | Voor eind 2010 zal de zelfreguleringsinstantie (CGR) met een notitie komen en zal de Kamer hierover worden geïnformeerd. | |
Motie-Uitslag/Bouchibti over een plan van aanpak ter bestrijding van gehoorbeschadiging. | Najaar 2010 wordt er een overleg gepland met de verschillende partijen. Hierna zal de Kamer z.s.m. worden geïnformeerd. | |
Motie-Voordewind over omgevingsaanpassingen ter voorkoming van gehoorschade. | Najaar 2010 wordt er een overleg gepland met de verschillende partijen. Hierna zal de Kamer z.s.m. worden geïnformeerd. | |
Motie-Wiegman-van Meppelen Scheppink c.s. over experimenteren met het classificatiesysteem ICF. | De eerste experimenten met het classificatiesysteem ICF zullen plaatsvinden voor eind 2010. | |
Motie-Arib c.s. over een overzicht van de concrete doelstellingen voor het terugdringen van overgewicht. | De doelstellingen worden nader uitgewerkt in de preventienota 2011–2014. Deze verschijnt in het najaar 2010. | |
Motie-Jan de Vries over nader invullen van artikel 2.6.9 van de Regeling persoonsgebonden budget AWBZ. | Deze motie zal worden meegenomen bij de aanpassing van de pgb-regeling in oktober 2010. De definitieve wijziging zal in de Staatscourant worden geplaatst eind 2010. | |
Motie-Sap c.s. over afronding van het RIVM-onderzoek binnen twee maanden. | Na ontvangst van het meerjarenbeleidsplan van de betrokken partijen zal de Kamer naar verwachting eind 2010 geïnformeerd worden over de uitvoering van deze motie. | |
Motie-Van der Vlies c.s. over een klein volwaardig ziekenhuis op Walcheren. | Na ontvangst van het meerjarenbeleidsplan van de betrokken partijen zal de Kamer naar verwachting eind 2010 geïnformeerd worden over de uitvoering van deze motie. | |
Motie-Zijlstra c.s. over het eventueel instellen van extern en onafhankelijk vervolgonderzoek. | Controversieel verklaard. Besluitvorming hierover zal plaatsvinden na aantreden van een nieuw kabinet. | |
Motie-Zijlstra c.s. over de bevoegdheden van de NMa, de NZa en het Ministerie van VWS. | Controversieel verklaard. Besluitvorming hierover zal plaatsvinden na aantreden van een nieuw kabinet. | |
Motie-Jan de Vries c.s. over een stappenplan om te komen tot een glasheldere AWBZ-polis (kamerstuk 30 597 nr. 82). | Via de pakketmaatregelen is de afgelopen periode uitvoering aan de motie gegeven. Verdere invulling zal plaatsvinden in het licht van de toekomstige ontwikkelingen in de AWBZ. | |
Motie-Van Miltenburg over de waarborg van de kwaliteit van zorg. | Controversieel verklaard. Besluitvorming hierover zal plaatsvinden na aantreden van een nieuw kabinet. | |
Motie Smilde over waarborgen van de solidariteit van de Zorgverzekeringswet. | Dit zal worden geregeld via het Koninklijk Besluit inwerkingtreding na instemming door de Eerste Kamer. | |
Motie-Leijten over het effect van een eigen bijdrage op de functie Begeleiding. | De NPCF is gevraagd om het effect van de eigen bijdrage op de functie Begeleiding te monitoren. Eind 2010 of begin 2011 zal hierover meer informatie bekend zijn. | |
Motie-Vendrik over 100% gezonde schoolkantines in 2015. | Deze motie wordt meegenomen in het jaarlijkse Convenant Gezond Gewicht. | |
Motie-Schermers over eisen aan een rechtsgeldige niet-reanimeerpenning. | Naar verwachting wordt de Kamer najaar 2010 geïnformeerd. | |
Motie-Leijten over duidelijkheid over de naamdrager van de eventuele Spelen in 2028. | Medio 2011 wordt een besluit genomen over de keuze van de naamdragende stad. Input voor dit besluit vormen het ontwerp van de Olympische hoofdstructuur, het ontwerp van de Sportlandkaart en de verkenning naar de maatschappelijke kosten en baten van de Olympische Spelen in 2028. |
8.2 Door bewindslieden gedane toezeggingen
Omschrijving van de toezegging | Vindplaats | Stand van zaken |
|---|---|---|
Er komt een onderzoek wat precies moet worden verstaan onder cruciale zorg. | AO Governance zorgsector d.d. 10 september 2009 | Vanwege de demissionaire status van het kabinet zal door het volgende kabinet een brief over cruciale zorgfuncties aan de Kamer worden gestuurd. |
Zo mogelijk in de loop van 2010 zal de Kamer, in het kader van de bekostiging van de eerstelijnszorg, worden bericht over de invoering van ketenzorg bij depressie. | AO Overheveling ggz/dbc’s ggz d.d. 21 januari 2010 | Een besluit over het integraal bekostigen van depressie ketenzorg is aan een volgend kabinet. |
Nagaan of regelgeving in de weg staat om huisartsen en GGD’en aandacht te laten besteden aan voeding. Ook rol van de Wet publieke gezondheid hierbij betrekken. | Notaoverleg over de Voedingsnota d.d. 23 maart 2009 | Momenteel wordt er een inventariserend onderzoek uitgevoerd naar de barrières in preventie. Op basis hiervan volgt een plan van aanpak. De Kamer wordt naar verwachting eind 2010 hierover geïnformeerd. |
De minister van VWS zal onderzoeken hoe anonieme internethulp kan worden ondergebracht in de Zvw. | AO Verslavingszorg d.d. 12 december 2007 | De Kamer zal rond eind 2010 hierover worden geïnformeerd. |
De minister van VWS komt met de resultaten van het onderzoek naar de omstandigheden dwang en drang in de ggz in het voorjaar 2010. | Brief 10 maart 2010 | In augustus 2010 verschijnt het rapport. Deze zal in het najaar van 2010 naar de Kamer worden gestuurd. De Kamer is geïnformeerd in de brief d.d. 1 juli 2010 (kamerstuk 30 492 nr. 41). |
Een brief over welke gegevens, mate van betrouwbaarheid, certificering en de eventuele rol van Algemene Rekenkamer betreffende veranderde financieringssystematiek (dbc’s), van ziekenhuizen. | Wetgevingsoverleg VWS 2008 d.d. 11 juni 2009 | De Kamer zal naar verwachting eind 2010 worden geïnformeerd. |
De minister van VWS zal de Kamer zo snel mogelijk informeren over de uitkomsten van het veldonderzoek naar zorgcoördinatie dat eind 2010 is afgerond. | Brief 9 juli 2010 (kamerstuk 25 424 nr. 102) | De Kamer zal rond eind 2010 worden geïnformeerd. |
Het kabinet is bezig met de uitvoering van het Deltaplan Dementie en de financiële afstemming tussen de verschillende domeinen en het programma Ketenzorg Dementie dat in een ontwikkeling is. Daarover wordt de Kamer volgend jaar nader geïnformeerd. | Begrotingsbehandeling VWS d.d. 10 november 2009 | De Kamer zal eind 2010 worden geïnformeerd. |
De Kamer wordt in de tweede helft van 2010 uitgebreid gerapporteerd inzake de bouwimpuls. | AO scheiden wonen zorg d.d. 4 februari 2010 | De Kamer zal eind 2010 worden geïnformeerd. |
De Kamer ontvangt eind 2010 een evaluatie inzake palliatieve zorg. | AO Palliatieve zorg d.d. 3 februari 2010 | De evaluatie zal eind 2010 naar de Kamer worden gestuurd. |
De Kamer wordt bericht over mogelijke belemmeringen door bouwvoorschriften. | AO Ouderenbeleid d.d. 21 januari 2010 | Dit wordt meegenomen in de tussenrapportage ouderenbeleid. Deze tussenrapportage zal in het najaar 2010 naar de Kamer worden gezonden. |
De Kamer zal nader worden geïnformeerd over de rapportage van de Stuurgroep Verantwoorde Zorg Gehandicapten en over het metingsinstrument. | AO Gehandicaptenzorg d.d. 12 december 2007 | Dit is meegenomen in de begroting 2011. |
Na overleg met de IGZ zal de Kamer worden bericht in hoeverre de afbouw van zespersoonskamers dwingend kan worden gerealiseerd. | AO Tussenstand kapitaallasten care en de gehele ggz d.d. 18 mei 2010 | De verwachting is de Kamer in oktober 2010 te kunnen informeren. |
De Kamer wordt nader bericht over de vraag inzake de WTZi-toelating en de financiering. | AO Palliatieve zorg d.d. 3 februari 2010 | Dit wordt betrokken bij de eindevaluatie die in december 2010 aan de Kamer zal worden gestuurd. |
De Kamer ontvangt nadere informatie over het ggz-project ten behoeve van mensen met een verstandelijke beperking en ggz-patiënten. | AO Palliatieve zorg d.d. 3 februari 2010 | Dit wordt betrokken bij de evaluatie palliatieve zorg die in december 2010 naar de Kamer zal worden gestuurd. |
De versnelling scheiden wonen en zorg bespreken met het veld. Tevens meenemen bij heroverwegingen. | Begroting dupliek d.d. 17 november 2009 | Er is een begin gemaakt met de start van een Stuurgroep scheiden wonen en zorg. Besluitvorming hierover zal plaatsvinden na het aantreden van een nieuw kabinet. |
De Kamer wordt geïnformeerd inzake de stuurgroep die een versnelling beoogd. | AO scheiden wonen zorg d.d. 4 februari 2010 | Er is een begin gemaakt met de start van een Stuurgroep scheiden wonen en zorg. Besluitvorming hierover zal plaatsvinden na het aantreden van een nieuw kabinet. |
Medio het voorjaar wordt de Kamer bericht inzake afstemming van care en cure. | AO Ouderenbeleid d.d. 21 januari 2010 | Na het aantreden van een nieuw kabinet zal worden bezien of en hoe aan deze toezegging gestalte moet worden gegeven. |
Naar verwachting kan de Kamer begin 2010 voortellen voor een Goedkeuringswet en Invoeringswet m.b.t. de consequenties van het VN-verdrag inzake de rechten van personen met een handicap tegemoet zien. | Brief 24 oktober 2008 | Het wetsvoorstel zal eind december 2010 naar de Tweede Kamer worden gestuurd. |
De Tweede Kamer krijgt het IGZ-rapport met resultaten van de quick scan, die IGZ in het najaar laat uitvoeren. | AO Wmo kwaliteitskader huishoudelijke hulp d.d. 14 april 2009 | Het rapport wordt eind september 2010 naar de Tweede Kamer gestuurd. |
In 2010 zal de Kamer een standpunt ontvangen over de bundeling van doelgroepenvervoer en de mogelijkheden van integrale indicatiestelling daarbij. | AO Valys d.d. 26 november 2009 | De Tweede Kamer ontvangt eind oktober 2010 een standpunt over de bundeling doelgroepenvervoer en de mogelijkheden van integrale indicatiestellig. |
De Kamer ontvangt in 2010 een tussenstand met betrekking tot de uitvoering van de regeling. | Vervolg Plenaire behandeling Wijziging Wet maatschappelijke ondersteuning, verstrekken van een uitkering aan mantelzorgers d.d. 4 september 2009 | De Tweede Kamer wordt begin november 2010 geïnformeerd over een tussenstand met betrekking tot de uitvoering van de regeling. |
De eigen bijdrage regeling Wmo meenemen «rond» de evaluatie van de Wmo. | AO Wmo d.d. 14 oktober 2009 | De Tweede Kamer wordt in november 2010 hierover geïnformeerd. |
Mogelijkheden bekijken voor nadere oplossing van problemen bij het bruto/netto ontvangsten van het pgb in de Wmo. | AO Wmo d.d. 14 oktober 2009 | De Tweede Kamer wordt medio december 2010 in de Voortgangsrapportage Wmo hierover geïnformeerd. |
De informatie over de hoogte van de welzijnsuitgaven zal worden aangevuld met de door het SCP te verzamelen gegevens over de ontwikkeling van gemeentelijke welzijnuitgaven vanaf 2007 tot heden. | AO Wmo d.d. 14 oktober 2009 | In het voorlopig advies van 1 april 2010 heeft het SCP gerapporteerd over de welzijnsuitgaven 2005 t/m 2008. De resultaten gaan mee in de voortgangsrapportage Wmo die medio december 2010 naar de Tweede Kamer wordt gestuurd. |
De Tweede Kamer wordt geïnformeerd over de resultaten van het overleg met betrokken partijen over hulpverlening dat zal plaatsvinden nadat de resultaten van de evaluatie van de pilots huisverbod bekend zijn. | Onbekend | De Tweede Kamer wordt medio december 2010 hierover geïnformeerd. |
De Tweede Kamer wordt geïnformeerd over het advies en besprekingen rond het voorstel informatievoorziening van de Commissie, waaraan o.a. de Federatie Opvang, de Blijf Groep Noord-Holland en Flevoland, de VNG en de gemeenten Dordrecht en Gouda deelnemen (Begroting VWS 2010, 32 123 XVI). | Begrotingsbehandeling VWS d.d. 10 november 2009 | De Tweede Kamer ontvangt medio december 2010 een reactie op het advies. |
Het stelselonderzoeksrapport naar de knelpunten in de vrouwenopvang (i.c. tienermoeders en andere groepen), dat in maart 2010 verschijnt, zal aan de Kamer worden gezonden. | Begroting dupliek d.d. 17 november 2009 | De Tweede Kamer ontvangt medio december 2010 een reactie op het advies. |
In de evaluatie over het Valysvervoer door Connexxion zal de Kamer worden bericht of er aanleiding is voor het eventueel meenemen van meer dan twee hulpmiddelen (AO Valys 26 november 2009, 25 847, nr. 86, blz. 13). | AO Valys d.d. 26 november 2009 | De Tweede Kamer wordt eind 2010 of begin 2011 in een volgende brief over de stand van zaken Valys geïnformeerd. |
De Tweede Kamer wordt geïnformeerd over de stand van zaken/uitkomsten project homo-ouderen (Handelingen II, 2007–2008, nr. 45, blz.3418–3419). | Vervolg debat Ouderenbeleid 6 februari 2008 | De Tweede Kamer wordt begin 2011 geïnformeerd over de resultaten. |
De minister zal de Tweede Kamer voor het eind 2009 informeren over de uitkomsten van de gesprekken met Stichting Code Geneesmiddelenreclame (CGR), Keuringsraad Openlijke Aanprijzing Geneesmiddelen (KOAG) en de Inspectie voor de Gezondheidszorg over de toename van symptoomreclame. | Brief 1 oktober 2009 (kamerstuk 29 477 nr. 105) | De Tweede Kamer wordt na het zomerreces geïnformeerd. |
Tijdens het AO van 25 juni 2009 heeft de minister toegezegd de Kamer te informeren over de stand van zaken met betrekking tot het omzetten van normen van de Stichting Code Geneesmiddelenreclame in beleidsregels en wat de planning is. | AO Geneesmiddelenbeleid 25 juni 2009 | De Kamer wordt eind 2010 geïnformeerd. |
De minister zal de Eerste Kamer een overzicht sturen van regelgevende activiteiten en andere initiatieven in Brussel, wat het standpunt is dat de ambtenaren daarbij namens Nederland innemen, in welke richting zij de voorstellen eventueel proberen om te buigen en hoe hierbij onnodige bureaucratie en administratieve lastendruk wordt voorkomen. | Aanpassing Wet veiligheid en kwaliteit lichaamsmateriaal (kamerstuk 30338) d.d.19 december 2006 (Handelingen 2006–2007, nr. 14) | De Kamer wordt naar verwachting in het najaar 2010 geïnformeerd. |
De Tweede Kamer wordt geïnformeerd over de uitkomst van de analyse van het ZIP met betrekking tot de mammaprint. | AO Geneesmiddelenbeleid 8 oktober 2009 | Na het aantreden van een nieuw kabinet zal worden bezien of en hoe aan deze toezegging gestalte moet worden gegeven. |
De Kamer ontvangt de resultaten van het onderzoek dat de IGZ in februari 2008 intern afrondt naar de marketing van nieuwe cholesterolverlagers. | AO Stand van zaken IGZ 13 februari 2008 | Na uitkomst van de juridische procedures die momenteel lopen bij de IGZ zal de Kamer worden geïnformeerd. |
De minister zal de Tweede Kamer op de hoogte brengen van de uitkomsten van het overleg tussen de IGZ en de NZa in het kader van de Centrale Apotheek. | Brief 2 juni 2008 (Kamervragen 2007–2008, nr. 2615 Tweede Kamer) | De Kamer wordt na uitspraak in het beroep van de KNMP geïnformeerd. |
De minister heeft toegezegd met betrekking tot seeding trials na te gaan wat er – vooruitlopend op Europese regelgeving – mogelijk is in het kader van het preventief toetsen, bijv. via METC’s. | AO Geneesmiddelenbeleid 25 juni 2009 | De Kamer zal hierover een brief ontvangen in het voorjaar 2011. |
De minister van VWS zal de Kamer op de hoogte houden van het beleid inzake het bestrijden van vervalste geneesmiddelen. | AO Geneesmiddelenbeleid 8 oktober 2009 | De Kamer wordt eind 2010 geïnformeerd. |
De IGZ voert onderzoek uit op het gebied van medische stralingstoepassingen (met name radiologie, SGZ, HTA). Als de rapporten over deze onderwerpen klaar zijn, zal de minister van VWS de Tweede Kamer een integrale reactie geven op deze inspectierapporten. | Brief 2 juni 2008 (kamerstuk 31 200 XVI nr. 149) | Het rapport van de IGZ wordt eind 2010 verwacht. Hierna zal de Kamer hierover z.s.m. worden geïnformeerd. |
De eindversie van een concepttekst van de richtlijn patiëntenmobiliteit zal, zodra beschikbaar, ter bespreking aan de Kamer worden voorgelegd. | AO EU-Gezondheidsraad 3 juni 2009 | In de Raad van 7 en 8 juni is dit besproken. Nadat de concepttekst is vastgesteld, wordt deze aan de Kamer voorgelegd. |
Transport medicijnen naar ontwikkelingslanden. De minister van VWS komt hierop terug bij de voorbereiding van de Europese Raad van Volksgezondheidsministers. De minister zal bij de collega’s naar gaan waar precies het probleem zit en in hoeverre de ministers van Volksgezondheid behulpzaam kunnen zijn. Ook zal de minister van VWS dit bij de Commissie aankaarten. | Verslag plenaire vergadering begrotingsbehandeling VWS 17 november 2009 | De Raad van 7-8 juni 2010 heeft op basis van een compromisvoorstel van het Spaanse voorzitterschap overeenstemming bereikt over de ontwerprichtlijn betreffende de toepassing van de rechten van patiënten bij grensoverschrijdende gezondheidszorg. Nadat de richtlijn door de juristen en vertalers is bijgewerkt, zal de Raad zijn standpunt in eerste lezing bepalen en de tekst met het oog op een tweede lezing toezenden aan het Europees Parlement. Op dat moment zal de tekst ook aan de Kamer worden toegestuurd. |
Onderzoek naar hoever de bestuurdersaansprakelijkheidsverzekering reikt (hoe vertaalt deze verzekering zich in de premie van de cliënt. | AO Governance zorgsector 10 september 2009 | Behandeling Wet cliëntenrechten zorg wordt opgeschort tot het aantreden van het nieuwe kabinet. |
De Tweede Kamer krijgt een brief over basisnormen voor cruciale zorg in cure en care (eerste stap). Hierbij zal ook iets over de eerste lijn gezondheidszorg opgenomen worden. | AO Governance (2e termijn) 29 oktober 2009 | Na het aantreden van een nieuw kabinet zal worden bezien of en hoe aan deze toezegging gestalte moet worden gegeven. |
De manier waarop een klokkenluidersregeling in het leven geroepen kan worden. | Begrotingsbehandeling VWS 10 november 2010 | Na het aantreden van een nieuw kabinet zal worden bezien of en hoe aan deze toezegging gestalte moet worden gegeven. |
Early warning systeem: van de uitvoeringstoets stand juni 2009 zal de minister van VWS de Tweede Kamer op de hoogte stellen. | AO Governance (2e termijn) 29 oktober 2009 | De minister van VWS heeft aan de NZa een brief gestuurd waarin wordt aangegeven dat het, gezien de demissionaire status van het kabinet, begrijpelijk is dat de uitvoeringstoets niet kan worden afgerond. De minister verzoekt in die brief de NZa wel een aantal werkzaamheden voort te zetten. |
De minister van VWS stuurt handhavingskader beroepsbeperkende maatregelen aan Tweede Kamer. | AO IGZ en Toezicht 24 september 2009 | De Kamer is hierover geïnformeerd per brief van 31 maart 2010 (kamerstuk 32 123 XVI nr. 129). In september 2010 zal er nadere informatie worden verzonden. |
In hoeverre zijn resultaatsafhankelijke vergoedingen voldoende aantrekkelijk voor private kapitaalverschaffers. De minister van VWS komt binnenkort met een brief waarin het advies van de NZa is verwerkt. | Begrotingsbehandeling VWS 10 november 2009 | Voorbereiding van het Wetsvoorstel Resultaatsafhankelijke vergoedingen wordt opgeschort tot na het aantreden van het nieuwe kabinet. |
De minister van VWS zal samen met de minister van Justitie de coöperatie verkennen in het kader van de maatschappelijke onderneming. Dit zal gebeuren in het kader van het wetsvoorstel winst in de zorg en het wetsvoorstel maatschappelijke onderneming. | AO Governance (2e termijn) 29 oktober 2009 | Voorbereiding wetsvoorstel winstuitkering wordt opgeschort tot na het aantreden van het nieuwe kabinet. |
Onderzoek naar de voorwaarden waaronder investeerders willen investeren in de zorg. | AO Governance zorgsector 10 september 2009 | Het rapport is in januari 2010 opgeleverd. De resultaten komen terug bij het wetsvoorstel winstuitkering. Voorbereiding van dit wetsvoorstel wordt opgeschort tot na het aantreden van het nieuwe kabinet. |
De Kamer zal worden geïnformeerd over welke onderzoeken thans (onder andere rondom het HRM-beleid inzake verpleegkundigen en verzorgenden) en wanneer de uitkomsten daarvan beschikbaar zullen zijn. | AO Arbeidsmarktbeleid 15 april 2010 | De Kamer ontvangt hierover eind september 2010 een brief. |
De Kamer zal worden geïnformeerd over wanneer zelfstandigen contractering op zijn vroegst mogelijk is. | AO Arbeidsmarktbeleid 15 april 2010 | De Kamer ontvangt hierover in het najaar 2010 een brief. |
De Kamer ontvangt een differentiëring van de cijfers in de Arbeidsmarktbrief 2009. | AO Arbeidsmarktbeleid 15 april 2010 | De Kamer ontvangt hierover eind september 2010 een brief. |
De Kamer zal worden geïnformeerd over verbetering van de relaties tussen het bedrijfsleven, het onderwijs en de zorginstellingen. | AO Arbeidsmarktbeleid 15 april 2010 | De Kamer ontvangt hierover eind september 2010 een brief. |
De juridische en inhoudelijke mogelijkheden van de afspraken uit het Coalitieakkoord over de Wet afbreking zwangerschap worden momenteel uitgewerkt. | Algemene Politieke Beschouwingen (APB) 17 september 2008 | Controversieel verklaard. Besluitvorming hierover vindt plaats na het aantreden van een nieuw kabinet. |
De Kamer zal worden bericht over de eerste uitkomsten van de richtlijn abortushulpverlening. | Afbreking zwangerschap/levensbeëindiging bij pasgeborenen 19 maart 2008 | De Kamer zal worden bericht over de eerste resultaten. De richtlijn wordt 2012 verwacht. |
Bevindingen van het rapport van het Centrum voor Ethiek en Gezondheid (CEG) meenemen in de acties richting kwaliteitsindicatoren. | Wetsvoorstel Wet marktordening gezondheidszorg (kamerstuk 30186) d.d. 3 juli 2006 | Na een besluit van het volgend kabinet zal de Kamer worden geïnformeerd. |
Reactie op brief inzake CEG-rapport «Overwegingen bij het beëindigen van het leven van pasgeborenen». | Brief 21 augustus 2007 (kamerstuk VWS-07–813) | Na een besluit van het volgend kabinet zal de Kamer worden geïnformeerd. |
Voorbereidingen treffen om bij positief advies Gezondheidsraad (GR) en standpunt over darmkanker de minister van VWS ook daadwerkelijk over te kunnen laten gaan tot mogelijke invoering darmkankerscreening. | AO Kaderbrief 2007/2011 over preventiebeleid 5 december 2007 | Op 16 februari 2010 is het standpunt van de minister van VWS op het GR-advies van 17 november 2009 over een bevolkingsonderzoek naar darmkanker naar de Kamer gezonden (kamerstuk 22 894 nr. 261). In 2010 voert het RIVM een uitvoeringstoets uit naar de randvoorwaarden en knelpunten. Op basis hiervan kan in het voorjaar 2011 een definitief besluit over de invoering worden genomen. |
Medio 2009 zal de Commissie medisch-wetenschappelijk onderzoek met minderjarigen advies uitbrengen, waarna de Staatssecretaris van VWS haar standpunt zal bepalen. | Brief 3 november 2008 | De Commissie Doek heeft op 26 november 2009 het advies uitgebracht. Het standpunt op dit advies zal in 2010 aan de Kamer worden aangeboden. |
Wijziging Embryowet in navolging van Standpunt op de evaluatie Embryowet en brief aan Tweede Kamer over jaarverslag CCMO (in verband met onderzoek met foetus). | Gesprek met Commissie VWS/Jeugd en Gezin in Eerste Kamer over de Embryowet 3 februari 2009 | Het advies van de Raad van State is ontvangen. Het voorstel is aangehouden tot na het aantreden nieuw kabinet. |
De Kamer zal schriftelijk worden geïnformeerd over het gebruik van lichaamsmateriaal voor commerciële doeleinden (gerelateerd aan toezegging ID.216). | Vervolg AO Ethiek 11 maart 2008 | Deze toezegging wordt meegenomen in de toelichting van het Wetsvoorstel zeggenschap lichaamsmateriaal. |
Stappen zetten in de ratificatie van het Verdrag inzake de rechten van de mens en de biogeneeskunde (goedkeuringswet). | Brief 7 september 2007 (kamerstuk 30 800 XVI nr. 183) | Controversieel verklaard. Na het aantreden van nieuw kabinet wordt de Kamer geïnformeerd. |
De Kamer ontvangt naar verwachting binnen 6 maanden/medio voorjaar 2010 een richtlijn inzake het invriezen van eicellen voorzien van een kabinetsstandpunt. | AO Invriezen eicellen 27 oktober 2009 | De verwachting is dat de Kamer eind 2010 wordt geïnformeerd. |
Te zijner tijd zal de Kamer op de hoogte worden gesteld van de follow-up van de notitie van ZonMw over de toegankelijkheid van zorg voor allochtonen. | AO Sociaal Economische Gezondheidsverschillen 19 november 2009 | Voor het eind van 2010 zal er meer duidelijkheid zijn over hoe ZonMw dit oppakt. Hierna zal de Kamer worden geïnformeerd. |
De minister van VWS zal de Kamer naar verwachting na de zomer van 2010 informeren over de uitkosten van de evaluatie organisatie ZonMw. | Brief 15 oktober 2009 (kamerstuk 30 850 nr. 30) | De planning is dat de Kamer na de zomer wordt geïnformeerd. |
Eind 2010 zal de Kamer de Preventienota ontvangen, waarin een hoofdstuk over ouderen is opgenomen. | AO Sociaal Economische Gezondheidsverschillen d.d. 19 november 2009 | De Kamer wordt hierover z.s.m. geïnformeerd na het uitbrengen van de Preventienota eind 2010. |
In 2010 zullen er voorbereidingen worden getroffen voor de volgende evaluatie van de euthanasiepraktijken en euthanasiewetgeving. Daarbij zal ook meer de rol van verpleegkundige en verzorgende worden betrokken. | Begrotingsbehandeling VWS d.d. 10 november 2009 | Het onderzoek van ZonMw zal eind 2010 worden gestart. Het resultaat wordt in 2012 verwacht. Hierna zal de Kamer hierover worden geïnformeerd. |
De Kamer zal te zijner tijd, indien daartoe aanleiding bestaat, worden geïnformeerd over een eventuele nieuwe subsidieregeling abortusklinieken. | Tweede Termijn Melding publicatie besluit houdende wijziging van het Besluit afbreking zwangerschap 10 februari 2010 | CVZ, IGZ, VWS en NZa zijn in overleg. Naar verwachting zal de Kamer voor maart 2011 worden geïnformeerd. |
Er komt medio 2011 een evaluatie van praktijk en melding van levensbeëindiging bij pasgeborenen (commissie Hubben). De Kamer wordt te zijner tijd geïnformeerd over de uitkomsten. | Tweede Termijn Melding publicatie besluit houdende wijziging van het Besluit afbreking zwangerschap 10 februari 2010 | Na ontvangst van de evaluatie zal de Tweede Kamer z.s.m. worden geïnformeerd. |
In de binnenkort bij de Kamer in te dienen Aanpassingswet veiligheidsregio’s (BZK) wordt voorzien dat de bevoegdheden van de burgemeesters bij de bestrijding van infectieziekten uit groep A komen te berusten bij de voorzitters van de veiligheidsregio’s. | Behandeling Wetsvoorstel Publieke Gezondheid (31 316) (Tweede Kamer) 15 mei 2008 | Wet veiligheidsrisico’s ligt ter behandeling in de Eerste Kamer. Aanpassingswet ligt ter behandeling in de Tweede Kamer. |
De Kamer zal te zijner tijd worden geïnformeerd inzake het onderzoek van ZonMw naar het kennis/informatieniveau van diverse betrokkenen inzake onder meer palliatieve sedatie en euthanasie. | Onbekend | Het resultaat wordt voorjaar 2011 verwacht. Hierna zal de Kamer hierover worden geïnformeerd. |
De Kamer zal zo spoedig mogelijk geïnformeerd worden over het eventueel opnemen van het Rijksvaccinatieprogramma in de Wet publieke gezondheid. | Behandeling Wetsvoorstel Publieke Gezondheid (31 316) 15 mei 2008 | Eind 2010, begin 2011, zal de Kamer per brief geïnformeerd worden. |
Bij ZonMw wordt het programma «Ethiek en gezondheid» uitgevoerd. Doelstelling van het programma is het vergroten van inzicht in en kennis over ethische dilemma’s op het terrein van de gezondheidszorg. De minister van VWS is dus niet direct geneigd er een nieuw ZonMw programma aan toe te voegen, maar misschien is het wel een goed idee om de Kamer te zijner tijd wat uitgebreider en integraal te informeren over alles wat er op dat terrein (ethiek) speelt. | PA Begrotingsbehandeling VWS 4 november 2009 | Na een besluit van het volgend kabinet zal de Kamer worden geïnformeerd. |
Naast het in het regeerakkoord toegezegde onderzoek naar de psychosociale gevolgen van abortus, vindt er ook onderzoek plaats naar de psychosociale gevolgen van adoptie. | Regeringsverklaring 1 maart 2007 | ZonMw voert de onderzoeken uit. Uitkomst van deze onderzoeken is te verwachten tussen 2010 en 2015. Hierna zal de Kamer hierover worden geïnformeerd. |
In 2008 zal de Kamer worden geïnformeerd over de uitkomsten van een onderzoek naar de actuele en potentiële sportdeelname van mensen met een handicap en het op basis daarvan op te stellen actieplan, waarbij ook NOC*NSF en NebasNsg worden ingeschakeld. | Wetgevingsoverleg inzake Sport begroting 2008 19 november 2007 | De uitkomsten van het participatieonderzoek worden reeds enige tijd gebruikt en geven richting aan de verdere uitvoering en uitwerking van het programma gehandicaptensport door NOC*NSF in samenwerking met Gehandicaptensport Nederland. |
Medio 2010 zal de Kamer worden bericht over de tussenresultaten van het Platform sport, bewegen en onderwijs. | Wetgevingsoverleg Sport 7 december 2009 | Naar verwachting zal de voortgangsrapportage na het zomerreces 2010 naar de Kamer worden gezonden. |
In het najaar 2010 wordt de nieuwe Preventienota uitgebracht (blz. 22). | Wetgevingsoverleg Sport 7 december 2009 | De Kamer wordt hierover z.s.m. geïnformeerd na uitkomst van de Preventienota eind 2010. |
De Kamer zal een onderbouwing ontvangen van de cijfers over de gehandicaptensportontwikkeling in zorginstellingen voor mensen met een (verstandelijke)handicap. | Wetgevingsoverleg Sport 7 december 2009 | Zodra een nieuw kabinet is gevormd, zal de Tweede Kamer worden geïnformeerd over de stand van zaken. |
In 2010 zal de Kamer worden bericht over het vervolg op het programma ««Meedoen alle jeugd door sport»» na 2010. | Wetgevingsoverleg Sport 7 december 2009 | De Kamer zal worden geïnformeerd na besluitvorming door het nieuwe kabinet. |
De maatschappelijke kosten en baten analyse wordt eind 2010 afgerond en zal daarna na de Tweede Kamer gestuurd worden. | Wetgevingsoverleg Sport 7 december 2009 | Er zal een verkenning naar de maatschappelijke kosten en baten van het organiseren van de Olympische en Paralympische Spelen in 2028 worden uitgevoerd. Deze verkenning bestaat uit een inventarisatie van te verwachten maatschappelijke kosten en baten (fase 1) en een vertaalslag van deze kosten en baten naar de Nederlandse situatie (fase 2). De verkenning zal begin 2011 zijn voltooid. |
De onderzoeken over het draagvlak onder de bevolking voor het organiseren van de Olympische Spelen in 2028 zullen de Kamer worden toegezonden. | Wetgevingsoverleg Sport 7 december 2009 | De Kamer wordt binnenkort schriftelijk geïnformeerd. |
Met MBO-loot wordt een pilot uitgevoerd. Aan de hand van de resultaten wordt samen met het ministerie van OC&W en NOC*NSF verkend hoe het lootconcept verder in het MBO kan worden ingevoerd. De resultaten van deze verkenning worden voor het nieuwe schooljaar (september 2010) verwacht. | Wetgevingsoverleg Sport 7 december 2009 | Met de betrokken partijen is besloten om geen aparte beleidsregel LOOT in het MBO in te voeren. Wel is besloten om speciale faciliteiten voor topsporters binnen het MBO te realiseren. De MBO-Raad is in overleg met betrokken partijen om dit te realiseren. |
De Staatssecretaris zal met de VNG en de VSG in overleg treden over hoe een nulmeting omtrent de staat van de sportinfrastructuur sportfaciliteiten/accommodaties in de gemeente/wijken in 2010 uitgevoerd kan worden. | Wetgevingsoverleg Sport 7 december 2009 | Momenteel wordt bezien of een dergelijke verkenning kan worden uitgevoerd. De Kamer wordt hierover z.s.m. geïnformeerd. |
De Kamer zal worden geïnformeerd over de voortgang van de Impuls brede scholen, sport en cultuur (combinatiefuncties). | Wetgevingsoverleg Sport 7 december 2009 | Momenteel wordt een outputmonitor uitgevoerd. De definitieve rapportage is bijna afgerond. De outcome-monitor met verdiepend kwaliteitsonderzoek volgt in het najaar 2010. Resultaten daarvan worden verwacht begin 2011. |
Op het moment dat er volgende stappen kunnen worden gezet met betrekking tot het WK voetbal 2018/2022 en er nieuwe gegevens beschikbaar komen zal de Kamer nader worden geïnformeerd. | Spoed AO bidbook WK voetbal 2018 – 2022 22 april 2010 | Begin december 2010 geeft de FIFA uitsluitsel over de kandidatuur. |
In de komende vijf jaar zal er een evaluatie plaatsvinden van de nieuwe vervoersregeling gehandicapten teamsporters. Mochten er redenen zijn om aan te nemen dat deze nieuwe vervoersregeling niet goed werkt, wordt dit zo spoedig mogelijk gemeld aan de Tweede Kamer. | Wetgevingsoverleg Sport 7 december 2009 | De vervoersregeling voor teamsporters met een beperking wordt vanaf 1 januari 2010 beheerd en uitgevoerd door het Fonds Gehandicaptensport. De vervoersregeling zal hierbij onveranderd worden voortgezet. In 2012 zal de vervoersregeling zorgvuldig geëvalueerd worden. Hierbij wordt met betrokken partijen gekeken of het vervoer onder dezelfde voorwaarden voortgezet kan worden. |
De Kamer zal worden geïnformeerd over wanneer de programmeringsstudies naar de Kamer worden verzonden. | Begrotingsbehandeling VWS 10 november 2009 | Het rapport is in de afrondende fase. Na afronding zal de Kamer z.s.m. worden geïnformeerd. |
De Kamer zal worden geïnformeerd over het achterhalen in hoeverre de veronderstellingen over de stijging van het aantal fokdieren ten aanzien van de oorzaak van de groei juist zijn dan wel of er andere verklaringen zijn Kamer. | Begrotingsbehandeling VWS 10 november 2009 | Advies is ingewonnen. Na ontvangst van dit advies wordt de Kamer z.s.m. geïnformeerd. |
De minister van VWS zal kijken naar verschil accijns sigaretten en shag; dit mogelijk aanpakken als er gedragseffechten zijn. | AO tabak 3 juli 2007 | Na het zomerreces zal de Kamer hierover door de minister van Financiën worden geïnformeerd. |
Verkenning maximering transvetzuren. Rekening houdend met EU-verband alternatieven (gloeilamp), zelfregulering en dat je bij voeding geen schade aan derden berokkent. | Notaoverleg over de Voedingsnota 23 maart 2009 | Dit wordt meegenomen in de jaarlijkse rapportage Convenant Gezond gewicht. |
Overzicht «surplus»-regelgeving: waarin gaan Nederlandse eisen ten aanzien van proefdierenonderzoek verder dan de voorliggende EU-richtlijn, in hoeverre gaat het om symboolwetgeving en/of heeft dit gevolgen voor de administratieve lasten. | AO Dierproeven 24 september 2008 | In juli 2010 wordt het advies van de Centrale Commissie Dierproeven verwacht. De Tweede Kamer zal z.s.m. hierna worden geïnformeerd. |
De Kamer wordt toegezegd jaarlijks bij het uitbrengen van het jaarverslag «Zodoende» van de VWA een stand van zaken te sturen naar aanleiding van de cijfers in het rapport. | Begrotingsbehandeling VWS 10 november 2009 | Uitkomst van het rapport wordt in augustus 2010 verwacht. De Kamer zal hierna z.s.m. worden geïnformeerd. |
Om op basis van de uitkomsten van de trendanalyse de fundamentele discussie te organiseren over de maatschappelijke doelen waarvoor het verantwoord is om dierproeven in te zetten, zal de Kamer inzicht worden verschaft over het gebruik van voedingsadditieven bij dierproeven. | Begrotingsbehandeling VWS 10 november 2009 | Het Rathenau instituut zal in het najaar 2010 een bijeenkomst te organiseren. Na het aantreden van een nieuw kabinet zal de Kamer worden geïnformeerd. |
In de loop van 2010 zal de Preventienota een verplichting voor gemeenten worden opgenomen om alcoholbeleid te maken. | AO Drankbeleid Keten en Hokken 16 april 2009 | Dit wordt meegenomen in de Preventienota. |
Toezegging naar aanleiding van aangehouden motie-Koser Kaya (kamerstuk 32 123 XVI nr. 68) over integrale visie op de zorg: De Kamer is een brief toegezegd over de grenzen tussen de Zorgverzekeringswet en de AWBZ. | Begrotingsbehandeling VWS 10 november 2009 | In de brief d.d. 31-3-2010 is aan de Kamer gemeld dat op deze toezegging wordt ingegaan, nadat een nieuw kabinet is aangetreden (kamerstuk 32 123 XVI nr. 127). |
De minister van VWS heeft toegezegd de Kamer te informeren over de ontwikkelingen ter zake van de ratificatie door Turkije van het met Nederland gesloten sociale zekerheidsverdrag. | AO Masterplan buitenland 29 mei 2008 | Op 26-5-2010 is de nota naar aanleiding van het verslag door beide Kamers ontvangen. |
NZa controleert of verzekeraars voldoende incassoactiviteiten plegen. De minister van VWS zal erop toezien dat dit ook in voldoende mate gebeurt en Kamer hierover informeren. | Plenaire benadeling wetsvoorstel structurele wanbetalers 23 juni 2009 | Dit is een regulier onderdeel van de jaarlijkse werkzaamheden van de NZa. De NZa rapporteert in november 2010. |
De minister van VWS zal de Kamer informeren over of maatregelen leiden tot afname aantal wanbetalers, voor het eerst in 2010. | Plenaire benadeling wetsvoorstel structurele wanbetalers 23 juni 2009 | In de brief aan de Eerste en Tweede Kamer over wetgeving wanbetalers is ingegaan op deze toezegging. Eind 2010 zal de Kamer worden geïnformeerd. |
De minister van VWS komt schriftelijk terug op situaties waarin sprake is van een conflict tussen apothekers en zorgverzekeraars en de vergoeding van medicijnen voor patiënten. | AO Zorgverzekeringswet 28 januari 2010 | De Kamer zal na het zomerreces 2010 hierover worden geïnformeerd via de aanbiedingsbrief Markscan Zorgverzekeringsmarkt 2010. |
De minister van VWS heeft toegezegd de Tweede Kamer van de bezwaar- en beroepprocedures op de hoogte te houden bij de evaluatie van de wet. | Wijziging AWBZ en Zorgverzekeringswet; opsporing en verzekering onverzekerden zorgverzekering 12 mei 2010 | De minister zal voldoen aan de toezegging bij de evaluatie van de wet binnen drie jaar na inwerkingtreding. |
De minister van VWS heeft toegezegd recidive van onverzekerd zijn bij de evaluatie van de wet te betrekken. De minister zal bezien of gegevens daarover aanleiding geven de boete voor recidivisten te verhogen. | Wijziging AWBZ en Zorgverzekeringswet; opsporing en verzekering onverzekerden zorgverzekering 12 mei 2010 | De minister zal voldoen aan de toezegging bij de evaluatie van de wet binnen drie jaar na inwerkingtreding. |
9. ZBO’s en RWT’s
In onderstaand overzicht worden de per ZBO/RWT aan de exploitatie gerelateerde uitvoeringskosten vermeld.
Naam organisatie | ZBO | RWT | Artikel | Geraamd 2011 | Verwijzing |
|---|---|---|---|---|---|
Financiering uit begrotingsmiddelen | |||||
Zorg Onderzoek Nederland/ Medische Wetenschappen (ZonMW) | x | x | 41 | 1,7 | www.zonmw.nl |
Keuringsinstanties op grond van de Warenwet | x | 41 | – | – | |
Registratiecommissies en opleidingscolleges KNMG, KNMP en NMT | x | 42 | 0,7 | www.knmg.artsennet.nl www.knmp.nl www.tandartsennet.nl | |
Keuringsinstanties op grond van de Wet op de Medische Hulpmiddelen (KEMA) | x | 42 | – | www.kema.com | |
Sociale Verzekeringsbank (onverzekerden Zorgverzekeringswet) | x | x | 42 | 2,7 | www.svb.nl |
Centrum Indicatiestelling Zorg (CIZ) | x | x | 43 | 114,1 | www.ciz.nl |
Centraal Administratie Kantoor (uitvoering Wtcg) | x | 43 | 16,2 | www.hetcak.nl | |
Sociale Verzekeringsbank (mantelzorgcompliment) | x | x | 44 | 3,0 | www.svb.nl |
Argonaut | x | 44 | 0,8 | www.argonaut.nl | |
Pensioen- en Uitkeringsraad (PUR) | x | x | 47 | 8,7 | www.pur.nl |
Sociale Verzekeringsbank (wetten en regelingen oorlogsgetroffenen) | X | x | 47 | 13,4 | www.svb.nl |
Commissie Algemene Oorlogsongevallenregeling Indonesië/SAIP | x | 47 | 2,5 | www.saip.nl | |
Stichting Afwikkeling Rechtsherstel Sinti en Roma | x | 47 | 0,1 | – | |
Centrale Commissie voor Mensgebonden Onderzoek (CCMO), inclusief Medisch Ethische Commissies (METC’s) | x | 98 | 1,4 | www.ccmo.nl | |
Zorg ZBO’s (NZa, CVZ, CBZ, CSZ) | x | x | 98 | 86,2 | www.nza.nl www.cvz.nl www.cbz.nl www.collegesanering.nl |
College ter beoordeling van Geneesmiddelen | x | Zie BLD aCBG | www.cbg-meb.nl | ||
Financiering uit premiemiddelen | |||||
Nederlandse Transplantatie Stichting (NTS) | x | x | 42 | 5,1 | www.transplantatiestichting.nl |
Zorgverzekeraars Zvw (x € 1 miljard) | x | 42 | 18,5 | Zie Financieel Beeld Zorg | |
Centraal Administratiekantoor (uitvoering compensatieregeling eigen risico Zvw) | x | x | 42 | 5,6 | www.hetcak.nl |
Uitvoeringsorganen AWBZ inclusief CAK | x | x | 43 | 206,6 | – |
Bovenstaande informatie is bedoeld voor de Staten-Generaal. Aan dit overzicht kunnen geen rechten worden ontleend.
Toelichting tabel
Keuringsinstanties op grond van de Warenwet
Het betreft 25 private organisaties die voor wat betreft de kwaliteit van werkzaamheden onder toezicht staan van de Voedsel en Waren Autoriteit.
Keuringsinstanties op grond van de Wet op de Medische Hulpmiddelen (KEMA)
Deze instanties ontvangen geen bijdrage uit de begroting van het Ministerie van VWS, maar worden volledig gefinancierd door de industrie.
Nederlandse Transplantatie Stichting (NTS)
Het betreft het functioneren van de Nederlandse Transplantatie Stichting als orgaancentrum, zoals vermeld in artikel 24 van de Wet op de Orgaandonatie. Totaal geraamde uitgaven € 18,3 miljoen. Hiervan is € 5,1 miljoen geraamd voor bureaukosten en € 13,2 miljoen voor de materiele kosten zoals transport, typering en uitnamekosten van organen en weefsels.
10. Afkortingen
AAL | Ambiant Assisted Living |
aCBG | Agentschap College ter Beoordeling van Geneesmiddelen |
AD | Algemene doelstelling |
Aids | Acquired Immuno-Deficiency Syndrome |
AMC | Academisch Medisch Centrum |
AMvB | Algemene Maatregel van Bestuur |
AOR | Algemene Oorlogsongevallenregeling Indonesië |
AOW | Algemene ouderdomswet |
AWBZ | Algemene Wet Bijzondere Ziektekosten |
AZR | AWBZ-brede zorgregistratie |
BAZ | Besluit afbreking zwangerschap |
BCG | Bacillus Calmette-Guérin |
BES | Bonaire, Sint Eustatius en Saba |
BIG | Wet op de beroepen in de individuele gezondheidszorg |
BIKK | Bijdrage in de kosten van kortingen |
BKZ | Budgettair Kader Zorg |
BMC | Bureau Medicinale Cannabis |
BMR | Bof, mazelen, rode hond |
BOS | Regeling buurt, onderwijs en sport |
BRG | Besluit registratie geneesmiddelen |
BSIK | Besluit subsidies investering kennisinfrastructuur |
BSN | Burgerservicenummer |
BTN | Branchebelang Thuiszorg Nederland |
BZ | Buitenlandse Zaken, Ministerie van - |
BZK | Binnenlandse Zaken en Koninkrijksrelaties, Ministerie van- |
C2000 | Communicatie 2000 |
CAK | Centraal Administratie Kantoor |
CAOR | Commissie Algemene Oorlogsongevallenregeling Indonesië |
CBG | College ter Beoordeling van Geneesmiddelen |
CBO | Kwaliteitsinstituut voor de Gezondheidszorg |
CBOG | College voor Beroepen en Opleidingen in de Gezondheidszorg |
CBRN | Chemische, biologische, radiologische of nucleaire middelen |
CBS | Centraal Bureau voor de Statistiek |
CBZ | College bouw zorginstellingen |
CCE | Centra voor Consultatie en Expertise |
CCMO | Centrale Commissie Mensgebonden Onderzoek |
CEG | Centrum voor ethiek en gezondheid |
CE-index | CliëntErvarings-index |
CenV | Stichting Consument en Veiligheid |
CEP | Centraal Economisch Plan |
CF | Cystic Fibrosis |
CG-raad | Chronisch zieken en Gehandicapten Raad |
CGG | Convenant Gezond Gewicht |
CGL | Centrum voor Gezond Leven |
CIBG | Centraal Informatiepunt Beroepen Gezondheidszorg, agentschap |
CIO | Chief Information Officer |
CIZ | Centrum Indicatiestelling Zorg |
CJIB | Centraal Justitieel Incasso Bureau |
COPD | Chronic Obstructive Pulmonary Disease |
CPB | Centraal Planbureau |
CQ | Consumer Quality Index |
CRD | Commissie Registratie Diergeneesmiddelen |
CSO | Centrale Samenwerkende Ouderenorganisaties |
CSZ | Commissie sanering ziekenhuisvoorzieningen |
CTO | Centrum voor Topsport en Onderwijs |
CVB | Centrum Bevolkingsonderzoek |
CVZ | College voor zorgverzekeringen |
dbc | diagnose- behandelcombinatie |
DCP | Decentrale Procedures |
DHW | Drank- en Horecawet |
DIS | Dbc informatiesysteem |
DJI | Dienst Justitiële Inrichtingen |
DKTP | Difterie, kinkhoest, tetanus en polio |
DOT | Dbc’s op weg naar transparantie |
EFSA | European Food Safety Autority |
EMEA | European Medicines Agency |
EMGO | Extramuraal Geneeskundig Onderzoek |
EMU | Economische en Monetaire Unie |
epd | Elektronisch patiëntendossier |
ESF | Europees sociaal fonds |
EU | Europese Unie |
EU-GHS | European Global Harmonized System Verordening |
EuSANH | European Science Advisory Network for Health |
EZP | Extramurale zorgzwaartepakket |
FES | Fonds Economische Structuurversterking |
FLO | Functioneel Leeftijdsontslag |
FSAN | Federatie Somalische Associaties Nederland |
fte | fulltime equivalent |
G31 | De 31 grootste gemeenten van Nederland |
G4 | Vier grootste gemeenten van Nederland (Amsterdam, Den Haag, Rotterdam en Utrecht) |
GGD | Gemeentelijke Gezondheidsdienst |
GGD-NL | Gemeentelijke Gezondheidsdienst- Nederland |
ggz | Geestelijke gezondheidszorg |
GHOR | Geneeskundige Hulpverlening bij Ongevallen en Rampen |
GR | Gezondheidsraad |
GT | Gefaseerde toezicht |
gvs | Geneesmiddelenvergoedingssysteem |
GZ | Gezondheidszorg |
H1N1 | Hemagglutinine1 neuraminidase1 |
HAP | Huisartsenpost |
HARM | Hospital Admissions Related to Medication |
Hib | Haemophilus influenza type b |
Hiv | Human immunodeficiency virus |
HPV | Humaan Papillomavirus |
HSMR | Hospital Standardised Mortality Rate |
IARC | International Agency for Research on Cancer |
IBO | Interdepartementaal Beleidsonderzoek |
ICT | informatie- en communicatietechnologie |
IGZ | Inspectie voor de Gezondheidszorg |
IJZ | Inspectie jeugdzorg |
INK | Instituut Nederlandse Kwaliteit |
IPCI | Integrated Primary Care Information |
IT | Incidententoezicht |
ITF | International Task Force for International Cooperation on Holocaust Education, Remembrance and Research |
IVZ | Informatievoorziening Zorg, stichting - |
JMW | Joods Maatschappelijk Werk |
JOGG | Jongeren op Gezond Gewicht |
KEMA | Keuring Elektrotechnische Materialen Arnhem |
k.i.d. | Kunstmatige inseminatie met donorzaad |
KLPD | Korps Landelijke politiediensten |
KNMG | Koninklijke Nederlandsche Maatschappij tot bevordering der Geneeskunst |
KNMP | Koninklijke Nederlandse Maatschappij ter bevordering der Pharmacie |
KWmD | Kleinschalig wonen met Domotica |
LASA | Longitudinal Aging Study Amsterdam |
LEBA | Landelijke Evaluatie Bevolkingsonderzoek naar Baarmoederhalskanker |
LEVV/V&VN | Landelijk Expertisecentrum Verpleging & Verzorging/ Verpleegkundigen en Verzorgenden Nederland |
LHV | Landelijke Huisartsen Vereniging |
LINH | Landelijk Informatie Netwerk Huisartsenzorg |
LMAZ | Landelijke Meldkamer Ambulance Zorg |
LNV | Landbouw, Natuurbeheer en Voedselkwaliteit, Ministerie van - |
LOVE | Landelijk Overleg Versterking Eerstelijnszorg |
LSP | Landelijk Schakelpunt |
LVG | Licht Verstandelijke Gehandicapten |
MC | Medisch Centrum |
MEE | Vereniging voor ondersteuning bij leven met een beperking |
MenC | Meningokokken type C |
METC | Medisch Ethische Commissie |
MEV | Macro Economische Verkenning |
MIA-G | Maatschappelijke Innovatie Agenda Gezondheid |
MJB | Meerjarenbeleidsplan |
MO | Maatschappelijke opvang |
MOgroep | Maatschappelijk Ondernemers groep |
Movisie | Kennis en advies voor maatschappelijke ontwikkeling |
MSRC | Medisch Specialisten Registratie Commissie |
MVO | Maatschappelijk Verantwoord Ondernemen |
NAD | Nationaal Actieprogramma Diabetes |
NASB | Nationaal Actieplan Sport en Bewegen |
NDiV | Nederland Digitaal in Verbinding |
NICTIZ | Nationaal ICT Instituut in de Zorg |
NIOD | Nederlands Instituut voor Oorlogsdocumentatie |
NISR | Nederlands Instituut Sinti en Roma |
NIVEL | Nederlands instituut voor onderzoek van de gezondheidszorg |
NLF | New Legislative Framework |
NMa | Nederlandse Mededingingsautoriteit |
NMT | Nederlandse Maatschappij tot Bevordering der Tandheelkunde |
NNGB | Nederlandse Norm Gezond Bewegen |
NOC*NSF | Nederlands Olympisch Comité*Nederlandse Sport Federatie |
NTS | Nederlandse Transplantatie Stichting |
NVI | Nederlands Vaccin Instituut |
n.v.t. | Niet van toepassing |
NVV | Nationale Vaccin Voorziening |
NvW | Nota van Wijziging |
(n)VWA | (nieuwe) Voedsel en Waren Autoriteit |
NVZ | Nederlandse Vereniging van Ziekenhuizen |
NWO | Nederlandse Organisatie voor Wetenschappelijk Onderzoek |
NZa | Nederlandse Zorgautoriteit |
OBiN | Ongevallen en Bewegen in Nederland |
OCW | Onderwijs, Cultuur en Wetenschap, Ministerie van - |
OD | Operationele doelstelling |
OESO | Organisatie voor Economische Samenwerking en Ontwikkeling |
OGGz | Openbare Geestelijke Gezondheidszorg |
OGZ | Openbare gezondheidszorg |
OMS | Orde van Medisch Specialisten |
OVA | Overheidsbijdrage in de arbeidskostenontwikkeling |
PAN | Stichting Perinatale Audit Nederland – stichting |
pgb | Persoonsgebonden budget |
PGO | Patiënten-, Gehandicaptenorganisaties en Ouderenbonden |
Pkb | Persoonlijk kilometer budget |
POH | Praktijkondersteuning Huisartsenzorg |
POLS | Permanent Onderzoek Leefsituatie |
POWI | Postoperatieve wondinfecties |
PSIE | Prenatale screening van infectieziekten en erytrocytenimmunisatie |
PUR | Pensioen- en Uitkeringsraad |
Q-koorts | Query |
RBVZ | Referentiebestand verzekerden Zorgverzekeringswet |
R&D | Research and Development |
RHB | Rijkshoofdboekhouding |
RGO | Raad voor Gezondheidsonderzoek |
RIVM | Rijksinstituut voor Volksgezondheid en Milieu |
RMO | Raad voor Maatschappelijke Ontwikkeling |
RMS | Reference Member State |
ROAZ | Regionaal Overleg Acute Zorg |
RSV | Respiratoir syncytieel virus |
RTE | Regionale Toetsingcommissies Euthanasie |
RVP | Rijksvaccinatieprogramma |
RVZ | Raad voor de Volksgezondheid en Zorg |
RWT | Rechtspersoon met een wettelijke taak |
SAIP | Stichting Administratieve Indonesische Pensioenen |
SARSR | Stichting Afwikkeling Rechtsherstel Sinti en Roma |
SBF | Substantieel Bezwarende Functies |
SBOH | Stichting Beroepsopleiding tot Huisarts |
SBVz | Sectorale Berichten Voorziening in de zorg |
SCP | Sociaal en Cultureel Planbureau |
SCR | Sociaal en Cultureel Rapport |
seh | Spoedeisende hulp |
SER | Sociaal-Economische Raad |
SGBO | Sociaalgeografisch en Bestuurskundig Onderzoek |
SGZ | Staat van de Gezondheidszorg |
soa | Seksueel overdraagbare aandoening |
SPV | Sociaal psychiatrisch verpleegkundigen |
Stb | Staatsblad |
STAP | Stichting Alcoholpreventie |
Stivoro | Stichting Volksgezondheid en Roken (voor een rookvrije toekomst) |
SVB | Sociale Verzekeringsbank |
SVOP | Strategisch Vaccin Onderzoek Programma |
SZW | Sociale Zaken en Werkgelegenheid, Ministerie van - |
TBC | Tuberculose |
TBo | Tijdsbestedingsonderzoek |
TBU | Tijdelijk besluit tegemoetkoming buitengewone uitgaven |
TI Pharma | Top Instituut Pharma |
TNO | Toegepast Natuurwetenschappelijk Onderzoek |
TNS NIPO | Taylor Nelson Sofres Nederlands Instituut voor Publieke Opinie |
TOG-regeling | Tegemoetkoming onderhoudskosten thuiswonende meervoudig en ernstig lichamelijk gehandicapte kinderen, regeling - |
TT | Thematisch Toezicht |
UMC | Universitair Medisch Centrum |
UWV | Uitvoeringsinstituut Werknemers Verzekeringen |
UZI | Unieke Zorgverlener Identificatie |
VCP | Programma Versterking CliëntenPositie |
VG | Verstandelijk gehandicapten |
VGV | Vrouwelijke genitale verminking |
VHN | Vereniging Huisartsenposten Nederland |
VIM | Veilig Incident Melden |
vms | Veiligheidmanagementsysteem |
VN | Verenigde Naties |
VNG | Vereniging van Nederlandse Gemeenten |
VO | Vrouwenopvang |
VON | Vluchtelingen Organisaties Nederland |
VROM | Volkshuisvesting, Ruimtelijke Ordening en Milieubeheer, Ministerie van - |
VTV | Volksgezondheid Toekomst Verkenning |
VU | Vrije Universiteit |
V&VN | Verpleegkundigen & Verzorgenden Nederland |
VVT | verpleging, verzorging en thuiszorg |
VWA | Voedsel en Waren Autoriteit |
VWS | Volksgezondheid, Welzijn en Sport, Ministerie van - |
WBP | Wet bescherming persoonsgegevens |
WCZ | Wet cliëntenrechten zorg |
Wgbh/cz | Wet gelijke behandeling op grond van handicap of chronische ziekte |
WGP | Wet Geneesmiddelenprijzen |
WHO | World Health Organisation – Wereldgezondheidsorganisatie |
WMG | Wet marktordening gezondheidszorg |
Wmo | Wet maatschappelijke ondersteuning |
WO | Wereldoorlog |
WODC | Wetenschappelijk Onderzoek- en Documentatiecentrum |
Wpg | Wet publieke gezondheid |
Wtcg | Wet tegemoetkoming chronisch zieken en gehandicapten |
WTZi | Wet toelating zorginstellingen |
WUBO | Wet uitkeringen burger-oorlogsslachtoffers 1940–1945 |
WUV | Wet uitkeringen vervolgingsslachtoffers 1940–1945 |
WWI | Wonen, Wijken en Integratie, programmaministerie voor - |
ZBC | Zelfstandige behandelcentra |
ZBO | Zelfstandig bestuursorgaan |
ZIP | Zorg Innovatie Platform |
ZiZo | Zichtbare Zorg |
ZN | Zorgverzekeraars Nederland |
ZonMw | Zorgonderzoek Nederland Medische Wetenschappen |
Zvw | Zorgverzekeringswet |
ZZP | Zorgzwaartepakket |
11. Trefwoorden
Abortus 22, 43, 44, 75, 198, 213, 225, 226, 227
Administratieve lasten 9, 46, 82, 86, 92, 96, 217, 223, 229
Adviesorgaan 147, 148
Alcohol 23, 25, 27, 28, 29, 31, 229, 235
Ambulance 18, 19, 49, 50, 54, 58, 64, 74, 181, 183, 202, 234
Ambulancezorg 58, 60
Apotheker 14, 62, 155, 183, 204, 215, 219, 229
Arbeidsmarkt 53, 61, 90, 94, 146, 178, 208, 217, 225
Arbeidsmarktbeleid 52, 60, 89, 90, 225
AWBZ 4, 5, 10, 11, 13, 14, 15, 18, 19, 20, 25, 49, 65, 68, 77, 78, 80, 81, 84, 85, 86, 89, 93, 94, 95, 96, 97, 103, 104, 105, 112, 113, 142, 152, 168, 178, 179, 181, 182, 185, 186, 187, 188, 189, 190, 196, 197, 199, 201, 206, 207, 208, 214, 216, 219, 220, 229, 230, 232
Bedrijfsvoering 1, 3, 74, 153, 154, 175
Bevolkingsonderzoek 22, 36, 37, 40, 225, 233, 234
Bouwimpuls 93, 171, 172, 175, 221
Bouwregime 142
Chronische ziekten 17, 21, 24, 25, 26, 27, 29, 30, 36, 38, 39
Crisis 25, 41, 43, 57, 72, 75, 115
Curatieve zorg 7, 10, 11, 18, 21, 36, 46, 47, 49, 51, 53, 147, 184, 200, 202, 215
Dbc 12, 13, 18, 49, 55, 64, 67, 68, 70, 71, 72, 97, 185, 193, 203, 215, 220, 221, 233
Dementie 80, 88, 89, 97, 221
Diabetes 12, 21, 25, 27, 30, 36, 38, 39, 54, 88, 124, 234
Doelmatigheid 11, 45, 46, 55, 58, 61, 66, 71, 74, 76, 77, 88, 98, 118, 131, 135, 140, 151, 158, 159, 162, 165, 166, 169, 170, 173, 176, 177, 213, 215
Doelmatigheid 58
Drugs 25, 27, 28, 29, 31, 32, 143
Eerstelijnszorg 18, 42, 48, 49, 52, 54, 56, 220, 234
Ethiek 43, 44, 147, 225, 226, 227, 232
Euthanasie 44, 45, 75, 161, 226, 235
Financieel Beeld Zorg 3, 5, 18, 230
Geboorte 52, 53, 56, 198, 200
Geestelijke gezondheidszorg 4, 18, 49, 57, 80, 88, 115, 235
Gehandicapten 4, 7, 16, 18, 49, 75, 78, 80, 81, 82, 83, 86, 87, 88, 90, 91, 92, 94, 96, 105, 106, 112, 113, 119, 121, 125, 126, 128, 145, 161, 178, 205, 213, 218, 221, 227, 228, 232, 234, 235, 236
Geneesmiddelen 1, 2, 13, 19, 50, 57, 62, 68, 69, 70, 74, 143, 145, 155, 156, 157, 158, 181, 183, 200, 201, 203, 218, 223, 224, 230, 232, 233, 236
Governance 220, 224, 225
Huisarts 14, 18, 38, 49, 50, 52, 54, 57, 59, 60, 61, 62, 65, 71, 72, 74, 89, 105, 124, 182, 187, 204, 215, 221, 233, 234, 235, 236
Indicatie 6, 13, 14, 38, 51, 67, 77, 84, 85, 86, 91, 93, 123, 125, 135, 218, 222
Indicatiestelling 14, 15, 77, 78, 79, 84, 85, 91, 98, 186, 207, 222, 230, 232
Infectieziekten 16, 22, 26, 32, 36, 40, 166, 226, 235
Infectieziektenbestrijding 25, 38
Inhuur externen 153
Innovatie 15, 30, 33, 44, 46, 52, 53, 57, 58, 62, 63, 80, 88, 89, 90, 91, 92, 97, 121, 129, 130, 159, 206, 234, 236
Jeugdzorg 1, 2, 5, 15, 17, 77, 85, 116, 117, 141, 142, 146, 150, 170, 173, 174, 177, 186, 207, 233
Kiesbeter.nl 81, 205
Kwaliteit van de zorg 173, 177
Kwaliteit 5, 7, 9, 11, 12, 14, 27, 35, 40, 42, 43, 44, 46, 47, 51, 52, 53, 55, 56, 57, 58, 60, 61, 64, 69, 70, 71, 74, 75, 76, 77, 78, 81, 82, 83, 84, 86, 87, 88, 91, 92, 93, 94, 95, 104, 105, 107, 109, 112, 114, 124, 130, 135, 142, 143, 144, 148, 155, 156, 159, 161, 173, 177, 205, 217, 218, 220, 222, 223, 225, 228, 230, 232, 233, 234
Langdurige zorg 7, 11, 14, 18, 21, 73, 77, 78, 79, 80, 86
Langdurige Zorg 87, 88, 89, 93, 94, 142, 146, 147, 189, 207
Leefstijl 3, 4, 17, 24, 26, 27, 28, 29, 31, 36, 119, 122, 124
Maatschappelijke ondersteuning 100, 103, 114, 222, 236
Maatschappelijke opvang 7, 113, 114, 115, 116, 208
Mantelzorg 27, 99, 107, 108, 109
Mantelzorgcompliment 110, 230
Mantelzorger 15, 89, 94, 99, 100, 107, 108, 109, 110, 222
Medisch specialist 11, 18, 19, 46, 49, 50, 60, 61, 70, 71, 74, 181, 182, 183, 189, 201, 204, 215
Mexicaanse griep 163
Nieuwe Influenza A 36, 45
Obesitas 28, 30, 31, 38
Olympische Spelen 16, 129, 130, 131, 220, 227
Onverzekerden 50, 64, 65, 142, 229, 230
Oorlogsgetroffenen 1, 7, 17, 132, 133, 134, 135, 136, 137, 138, 211, 230
Opleidingen 52, 53, 60, 61, 90, 91, 106, 147, 154, 200, 232
Opleidingsfonds 20, 52, 60, 76, 182, 188, 190, 200, 213, 217
Orgaandonatie 48, 52, 53, 54, 58, 200, 231
Ouderen 4, 31, 32, 62, 83, 86, 87, 88, 89, 106, 107, 161, 221, 222, 223, 226, 232, 235
Ouderenzorg 89, 92, 145, 147
Overgewicht 25, 27, 28, 29, 30, 31, 36, 219
Pakketmaatregel 19, 50, 67, 181, 185, 186, 187, 220
Palliatieve zorg 87, 91, 218, 221
Participatie 7, 26, 27, 100, 101, 102, 103, 104, 106, 107, 108, 112, 114, 116, 125, 126, 147, 227
Persoonsgebonden budget 15, 18, 19, 77, 80, 84, 85, 182, 186, 219, 235
Prestatiebekostiging 12, 71, 72, 184, 202
Preventie 13, 15, 16, 18, 21, 22, 23, 25, 27, 28, 29, 31, 32, 36, 37, 38, 39, 40, 41, 45, 49, 50, 51, 52, 56, 57, 59, 60, 66, 67, 88, 105, 114, 115, 116, 117, 124, 147, 148, 163, 185, 203, 215, 219, 221, 223, 225, 226, 227, 229, 235
Preventieve zorg 18, 25
Professional 9, 14, 15, 29, 31, 44, 46, 59, 63, 75, 77, 85, 91, 105, 107, 117, 126
Q-koorts 16, 38, 45, 235
Regeldruk 9, 46
Regelhulp 84, 86, 206
Roken 4, 16, 25, 26, 27, 28, 29, 30, 55, 56, 62, 66, 67, 69, 72, 85, 88, 95, 96, 141, 153, 166, 178, 184, 203, 206, 214, 215, 224, 235
Seksuele gezondheid 36, 38
Solidariteit 65, 94, 134, 137, 143, 147, 180, 220
Sport 1, 2, 3, 4, 17, 18, 22, 26, 29, 32, 42, 110, 119, 120, 121, 122, 123, 124, 125, 126, 127, 128, 129, 130, 131, 143, 144, 155, 159, 162, 166, 170, 174, 210, 217, 220, 224, 227, 228, 231, 232, 234, 236
Subsidie 8, 14, 15, 18, 28, 29, 34, 36, 37, 38, 40, 41, 43, 46, 51, 52, 53, 57, 58, 61, 62, 63, 64, 71, 73, 76, 80, 81, 83, 84, 85, 87, 90, 91, 93, 94, 98, 104, 106, 108, 109, 111, 113, 114, 117, 122, 123, 124, 125, 127, 128, 129, 130, 134, 136, 137, 138, 139, 144, 148, 153, 161, 188, 191, 196, 198, 207, 208, 218, 226, 232
Subsidiebeheer 153
Taakstelling 14, 17, 58, 95, 151, 154, 164, 166, 168, 170, 186, 207, 213
Thuiszorg 7, 68, 78, 81, 82, 83, 87, 88, 92, 232, 236
Topsport 18, 119, 120, 121, 128, 129, 130, 131, 144, 217, 228, 233
Vaccin 1, 2, 3, 18, 23, 25, 26, 36, 37, 38, 90, 98, 142, 143, 149, 163, 164, 165, 166, 168, 169, 198, 214, 227, 234, 235
Vaccinaties 149
Veiligheid 11, 13, 19, 23, 28, 29, 32, 33, 34, 35, 41, 42, 43, 44, 45, 46, 48, 50, 52, 53, 55, 56, 62, 77, 87, 88, 92, 114, 117, 119, 124, 143, 162, 181, 184, 223, 226, 232, 236
Vertrouwen 52, 85, 144
Voeding 23, 25, 27, 28, 29, 30, 32, 33, 34, 42, 86, 87, 88, 122, 148, 155, 156, 157, 158, 185, 221, 228, 229
Vrijwilligers 27, 58, 91, 99, 100, 107, 108, 109, 110, 118, 124, 127, 139
Wanbetalers 64, 65, 66, 142, 194, 229
Werken in de zorg 11
Wmo 5, 7, 15, 16, 18, 19, 58, 94, 96, 99, 100, 103, 104, 105, 106, 107, 108, 112, 118, 178, 182, 186, 187, 188, 215, 217, 218, 222, 236
WO II 7, 15, 17, 132, 133, 134, 137, 138, 139, 211
Wonen en zorg 110, 222
Ziekenhuissector 19, 60, 83, 181, 183
Ziekenhuiszorg 56, 68
Ziekenhuizen 10, 11, 12, 18, 19, 29, 49, 50, 51, 52, 53, 54, 55, 57, 58, 60, 61, 62, 70, 71, 72, 74, 76, 82, 148, 179, 181, 182, 183, 184, 189, 191, 201, 202, 203, 205, 215, 218, 221, 234
Ziekenhuizen 53
Zorgaanbieder 5, 12, 14, 17, 39, 42, 46, 47, 48, 50, 51, 59, 61, 62, 64, 66, 77, 81, 82, 83, 85, 90, 93, 95, 96, 97, 142, 143, 144, 159, 217
Zorginnovatie 62, 63, 89
Zorginstellingen 46, 57, 72, 74, 83, 88, 89, 90, 92, 107, 142, 161, 225, 227, 232, 236
Zorgstandaarden 11, 13, 19, 39, 50, 59, 62, 181, 184, 202
Zorgstelsel 7, 17, 46, 47, 48, 50, 51, 71, 77, 78, 79, 80, 81, 82, 141, 142, 180
Zorgtoeslag 8, 64, 66, 195, 200
Zorguitgaven 5, 10, 11, 18, 19, 20, 66, 73, 178, 180, 181, 182, 187, 188, 189, 190, 191, 192, 194, 197, 199, 201, 206, 216
Zorgverzekeraar 5, 13, 17, 19, 22, 46, 47, 48, 50, 59, 62, 64, 65, 66, 68, 70, 81, 95, 179, 181, 183, 188, 190, 203, 217, 219, 229, 230, 236
Zorgverzekering 7, 11, 12, 13, 47, 55, 64, 65, 67, 72, 73, 76, 78, 142, 179, 190, 191, 192, 193, 194, 219, 229, 233
Zorgverzekeringswet 5, 10, 26, 60, 64, 65, 68, 69, 97, 178, 190, 217, 220, 229, 230, 235, 236
Zorgzwaartebekostiging 80, 87, 91, 92
Zwangerschap 13, 22, 27, 43, 44, 52, 53, 56, 67, 161, 198, 200, 225, 226, 232